Lichen plan (CIM-10 : L43) ⚠️
Lichen plan : dermatose inflammatoire chronique d’étiologie inconnue
Aperçu
Le lichen plan (LP) est une affection inflammatoire chronique de la peau et des muqueuses caractérisée par des papules prurigineuses, polygonales et à sommet plat, généralement de couleur violacée ou rouge-pourpre. Il s’agit d’une maladie non contagieuse d’origine inconnue qui peut toucher la peau, les ongles, le cuir chevelu, la cavité buccale et les organes génitaux. Le LP peut survenir à tout âge, mais il est plus fréquent chez les adultes âgés de 30 à 60 ans.
Malgré sa nature bénigne, le LP peut considérablement altérer la qualité de vie en raison d’un prurit persistant, d’une atteinte des muqueuses ou d’une alopécie cicatricielle dans les cas graves. Chez la plupart des patients, la maladie disparaît spontanément en quelques mois à quelques années, mais des récidives sont possibles.
Étiologie et facteurs déclenchants possibles
La cause exacte du lichen plan est encore inconnue. Cependant, on pense qu’il s’agit d’une réaction auto-immune à médiation cellulaire dans laquelle les lymphocytes T cytotoxiques attaquent les kératinocytes basaux. Les facteurs suivants ont été associés au déclenchement ou à l’exacerbation de la maladie :
- Infection par le virus de l’hépatite C (VHC), en particulier dans les variantes buccales et érosives ;
- Médicaments : antihypertenseurs, antipaludiques, antidiabétiques, AINS et certains médicaments cardiaques ;
- Exposition à des métaux lourds : or, mercure, arsenic (par exemple, via les amalgames dentaires) ;
- Maladies auto-immunes : le LP peut coexister avec d’autres maladies auto-immunes (par exemple, vitiligo, alopécie areata, thyroïdite) ;
- Stress : Le stress émotionnel ou physique peut contribuer à l’apparition ou à l’aggravation de la maladie.
Lichen plan cutané : manifestations cliniques
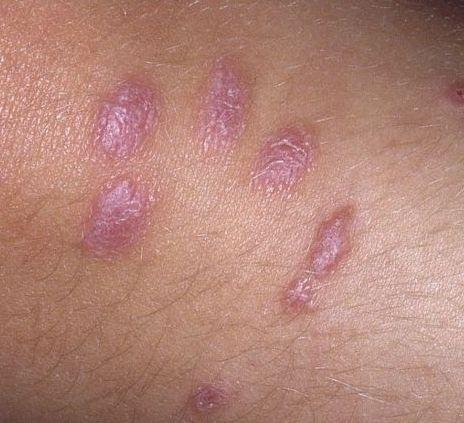
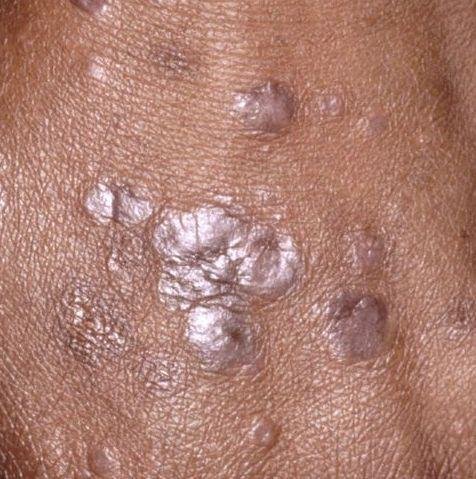
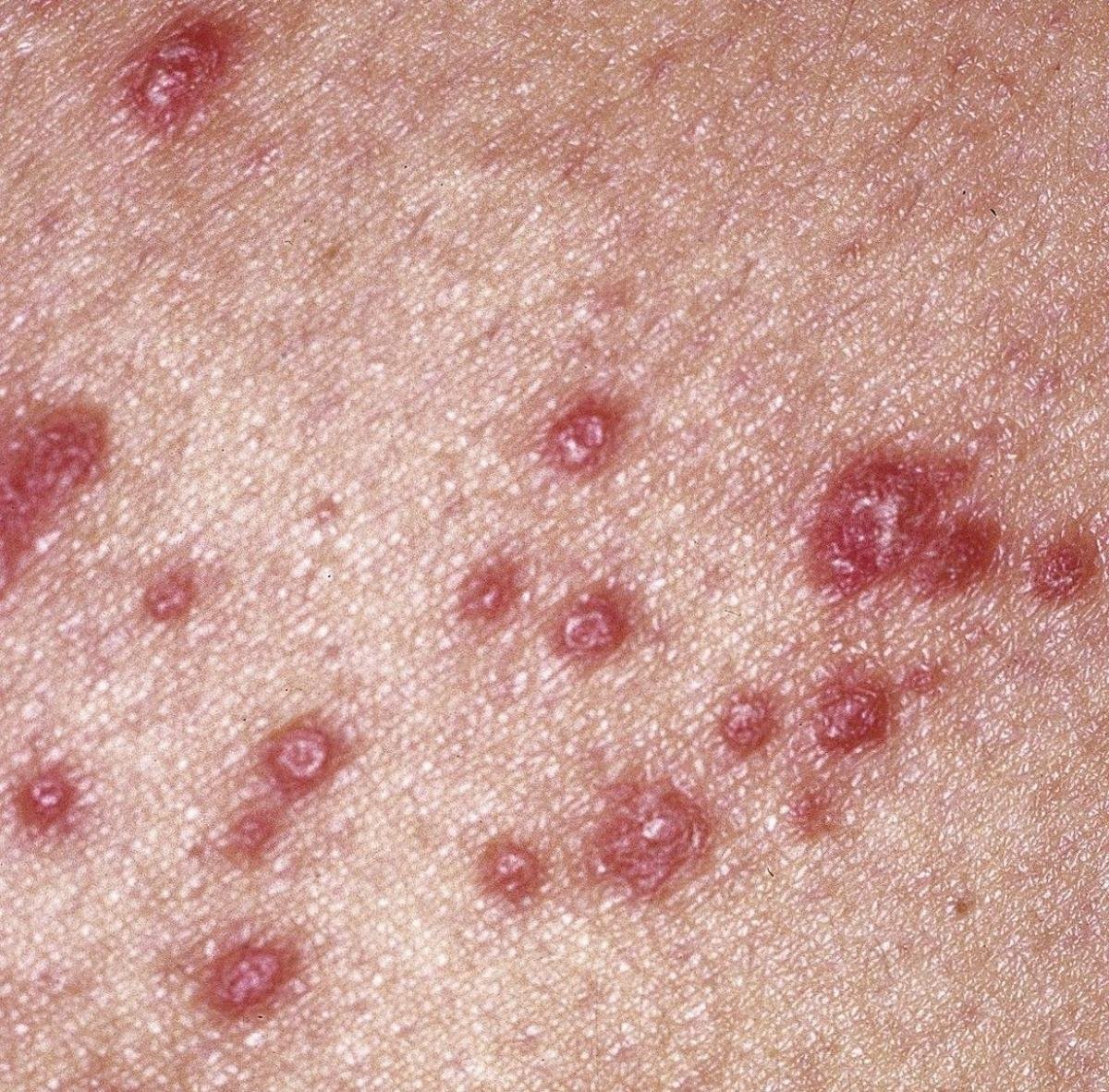
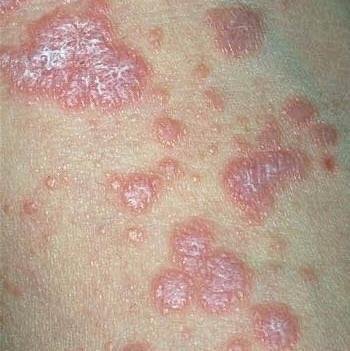
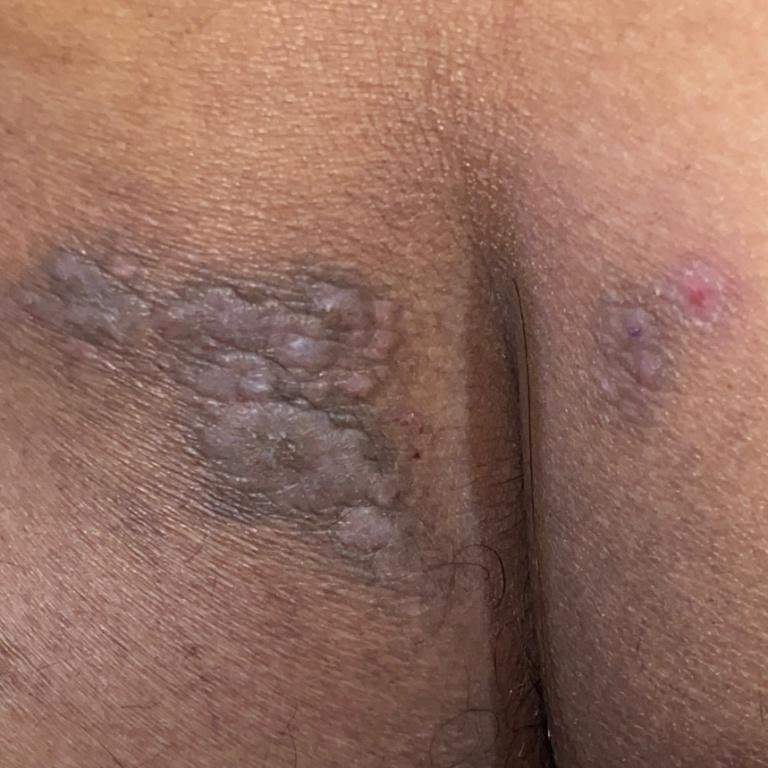
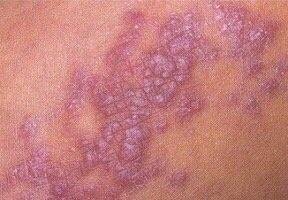
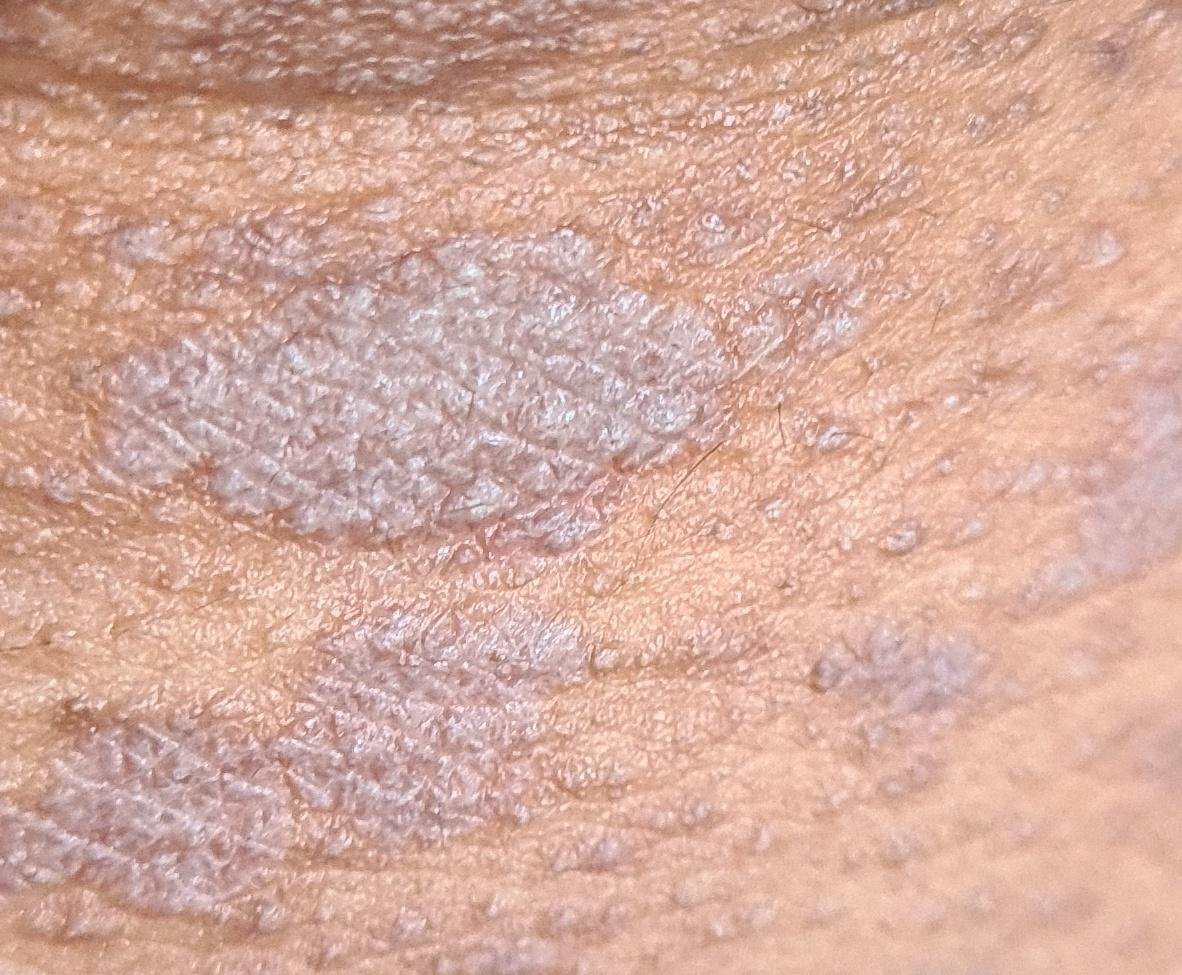
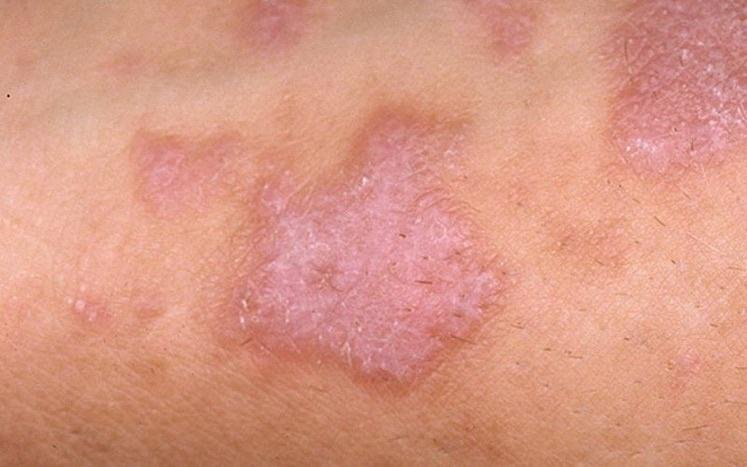
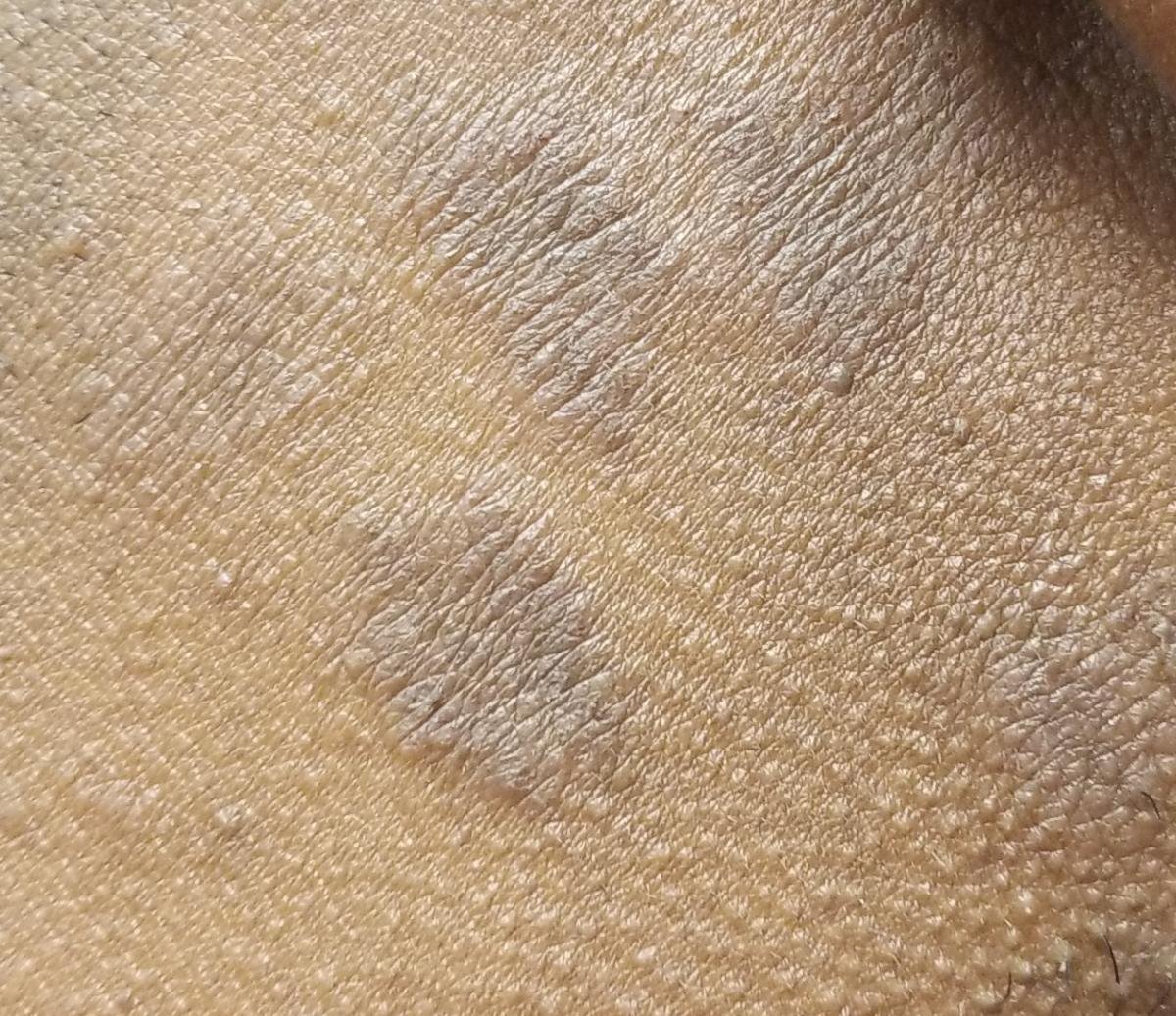
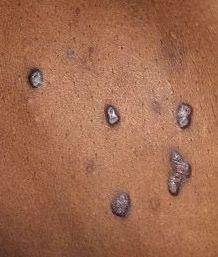
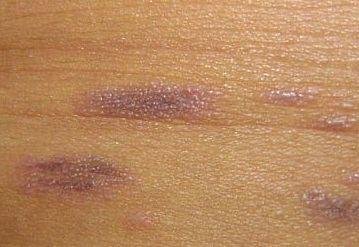
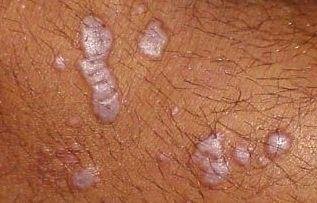
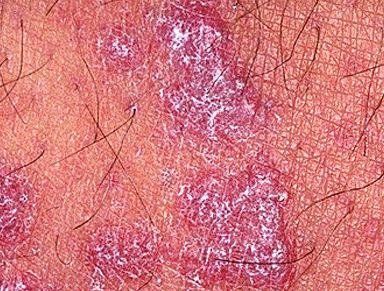
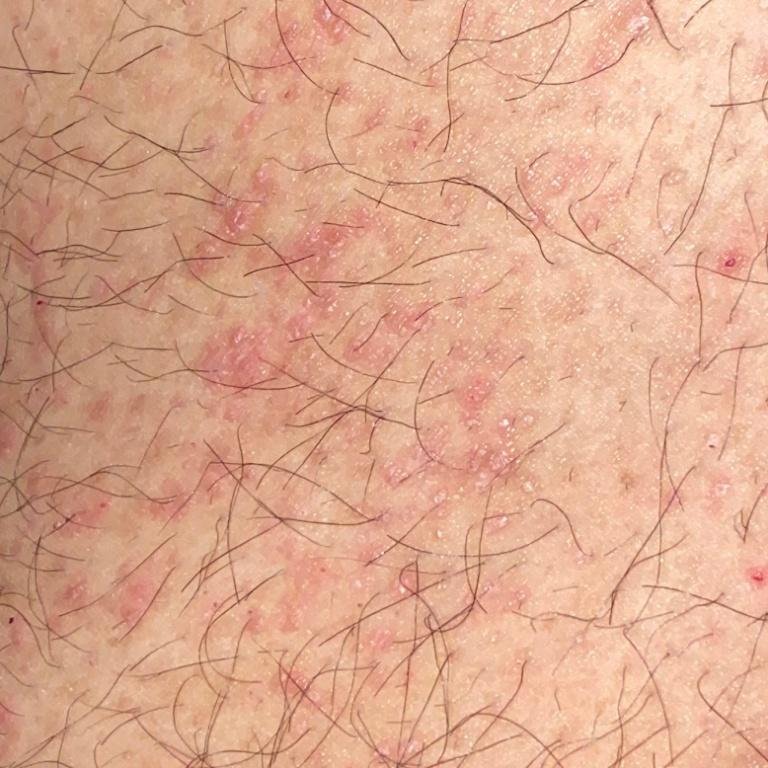
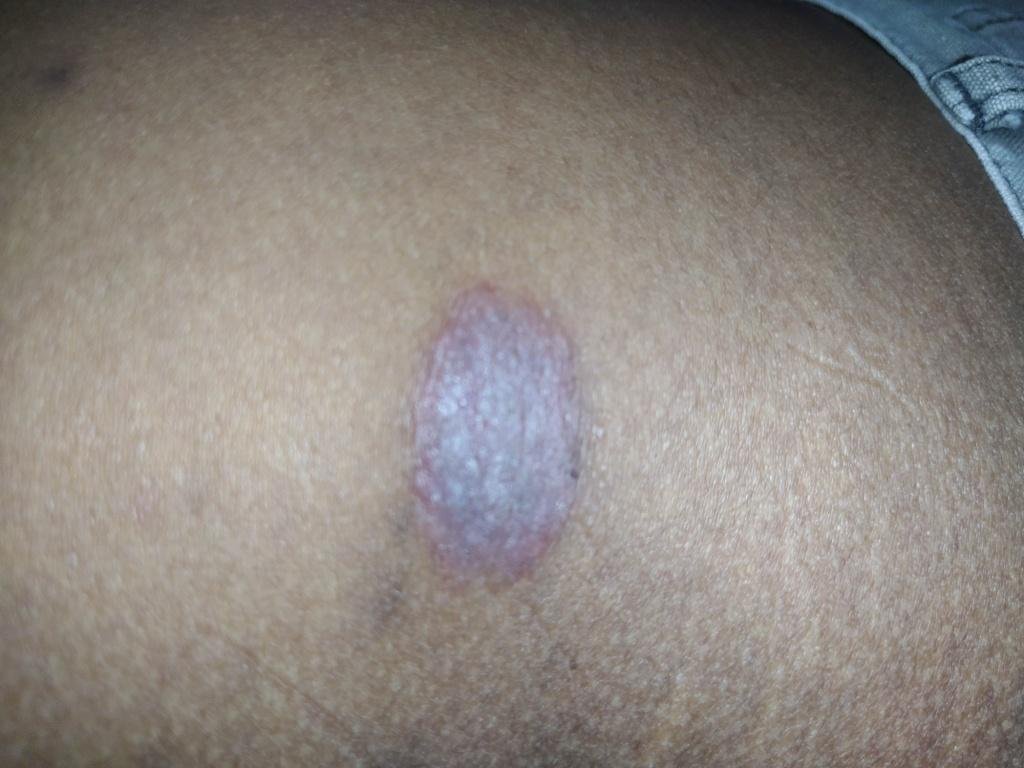
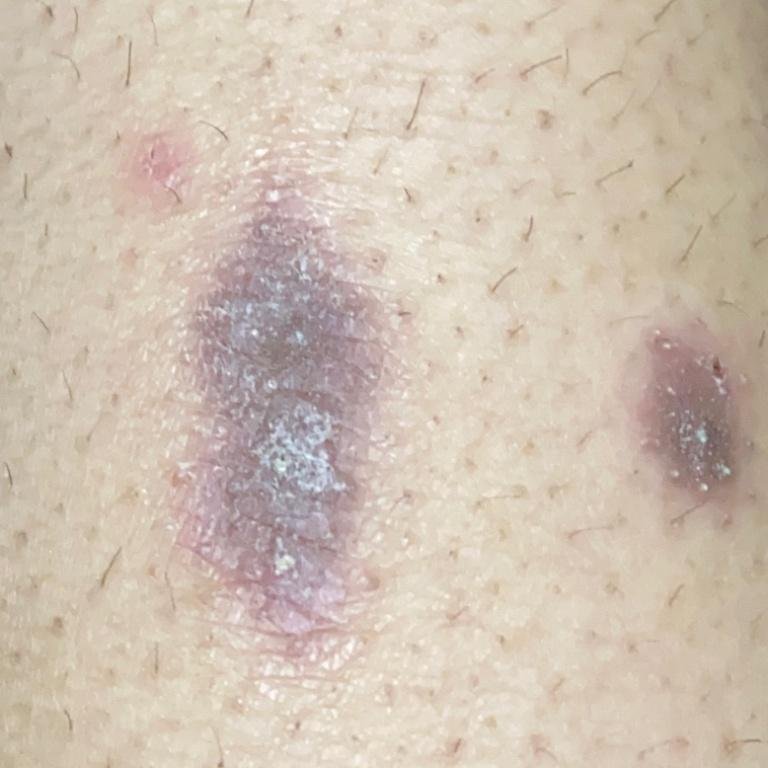
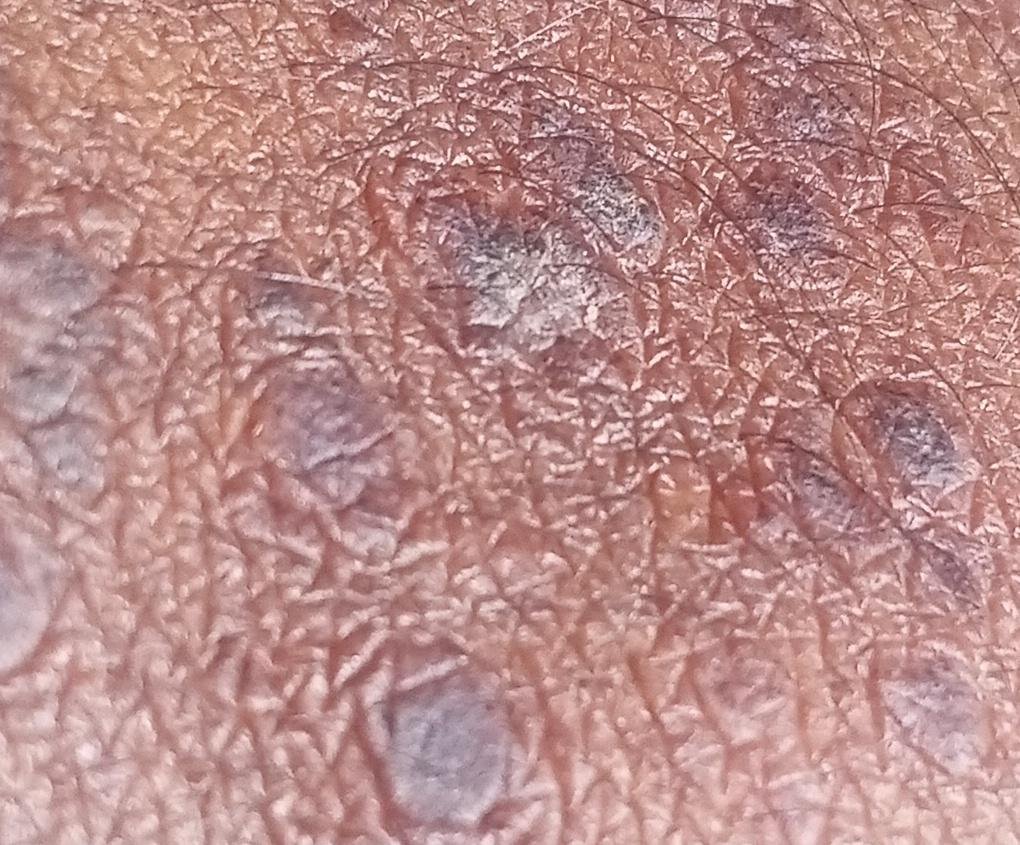
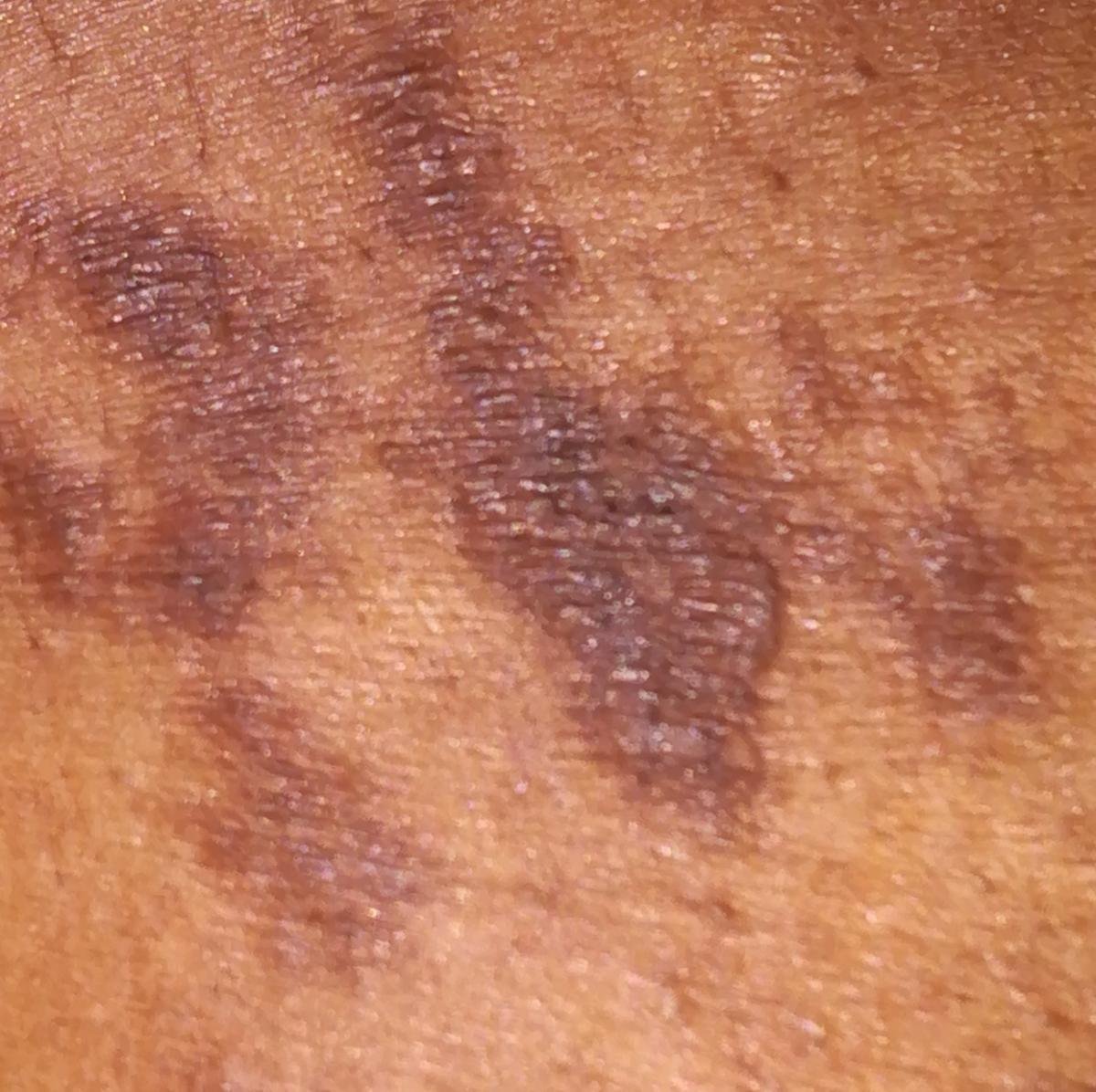
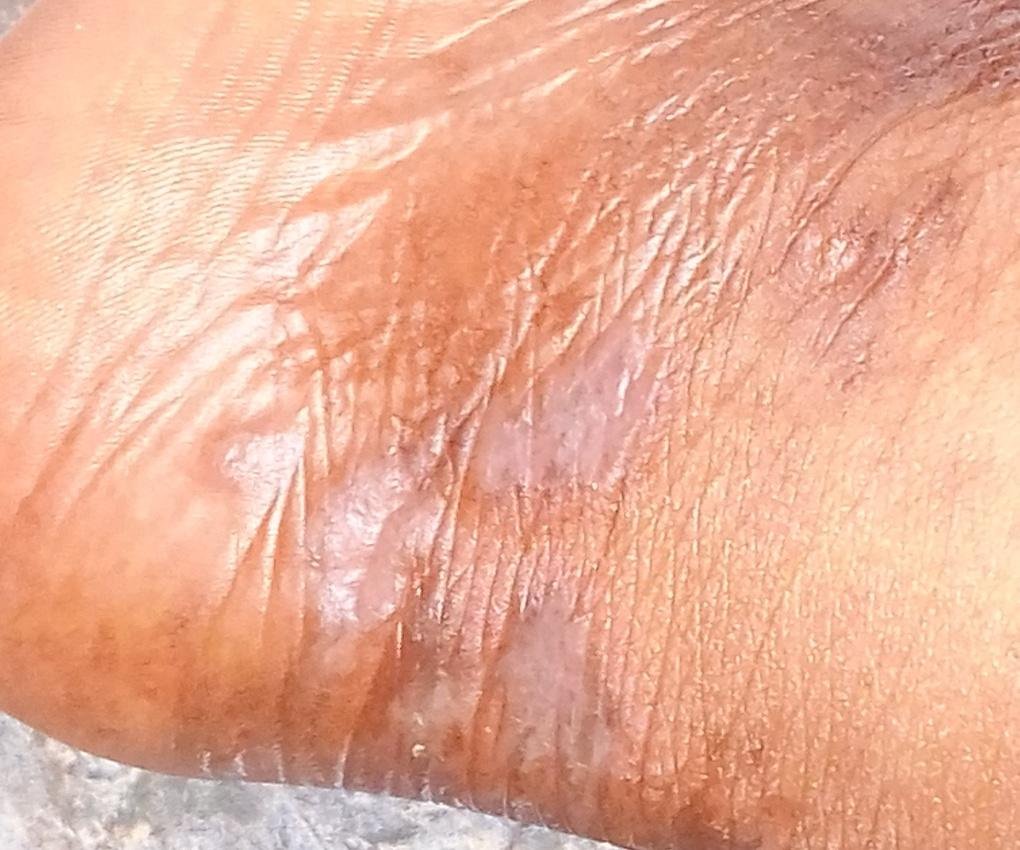
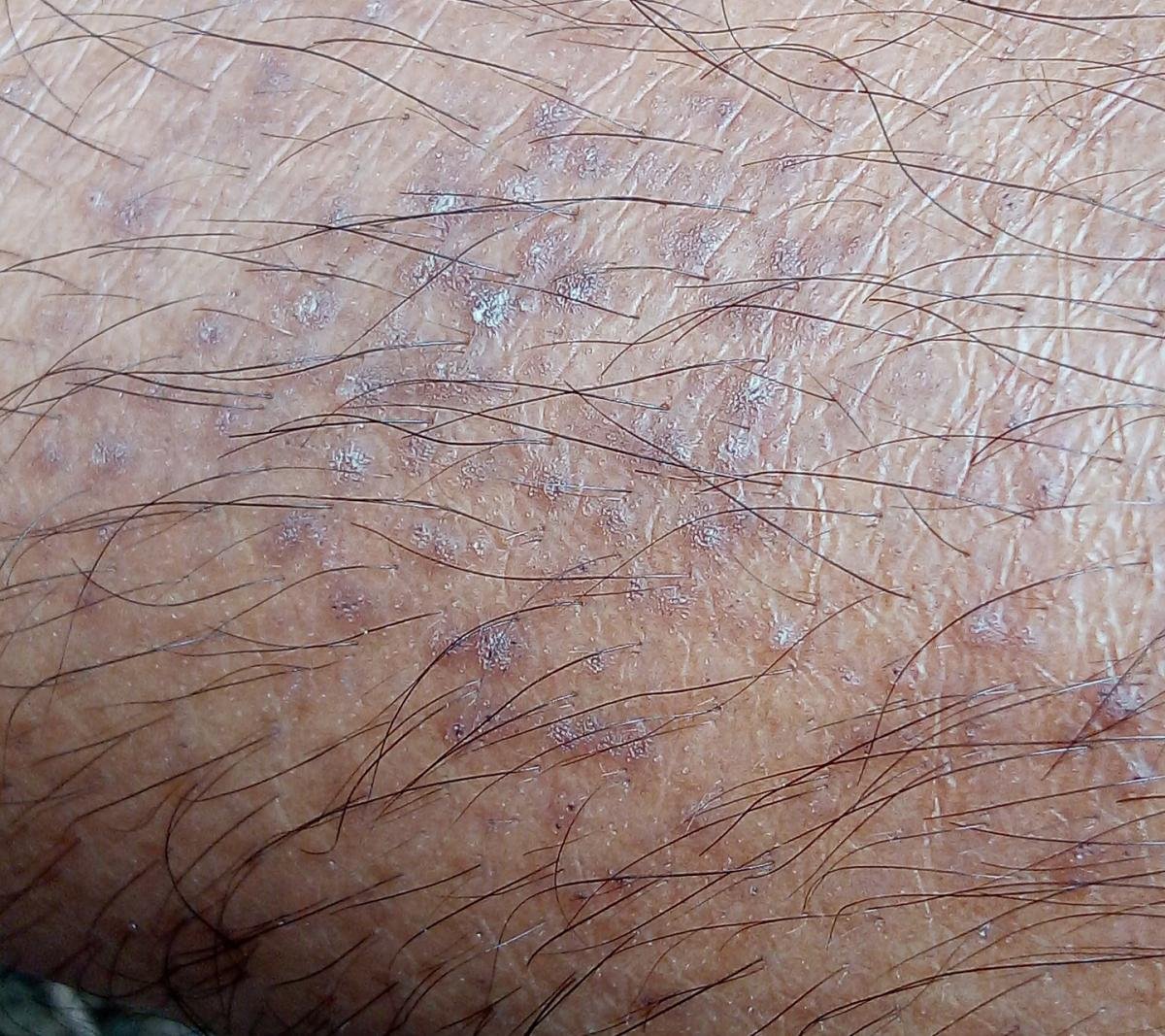
La forme cutanée du lichen plan se présente généralement sous la forme suivante :
- Papules multiples polygonales à sommet plat de 3 à 5 mm, souvent regroupées symétriquement ;
- Couleur : rose, rouge ou violacée ; souvent brillante en raison d’une surface lisse ;
- Stries de Wickham : fines lignes réticulées blanchâtres visibles à la surface des papules ;
- Démangeaisons : variables, légères à intenses, souvent aggravées par la chaleur ou le stress ;
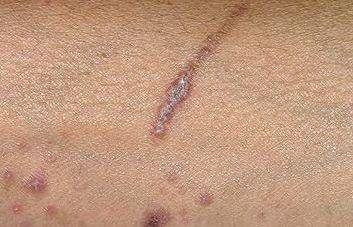
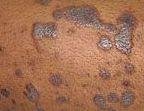
- Distribution : Les sites courants comprennent les poignets, les avant-bras, la région lombaire, les chevilles et les tibias. Les lésions peuvent fusionner en plaques plus grandes ou former des motifs linéaires en raison du phénomène de Koebner (lésions se développant au niveau des sites traumatiques) ;
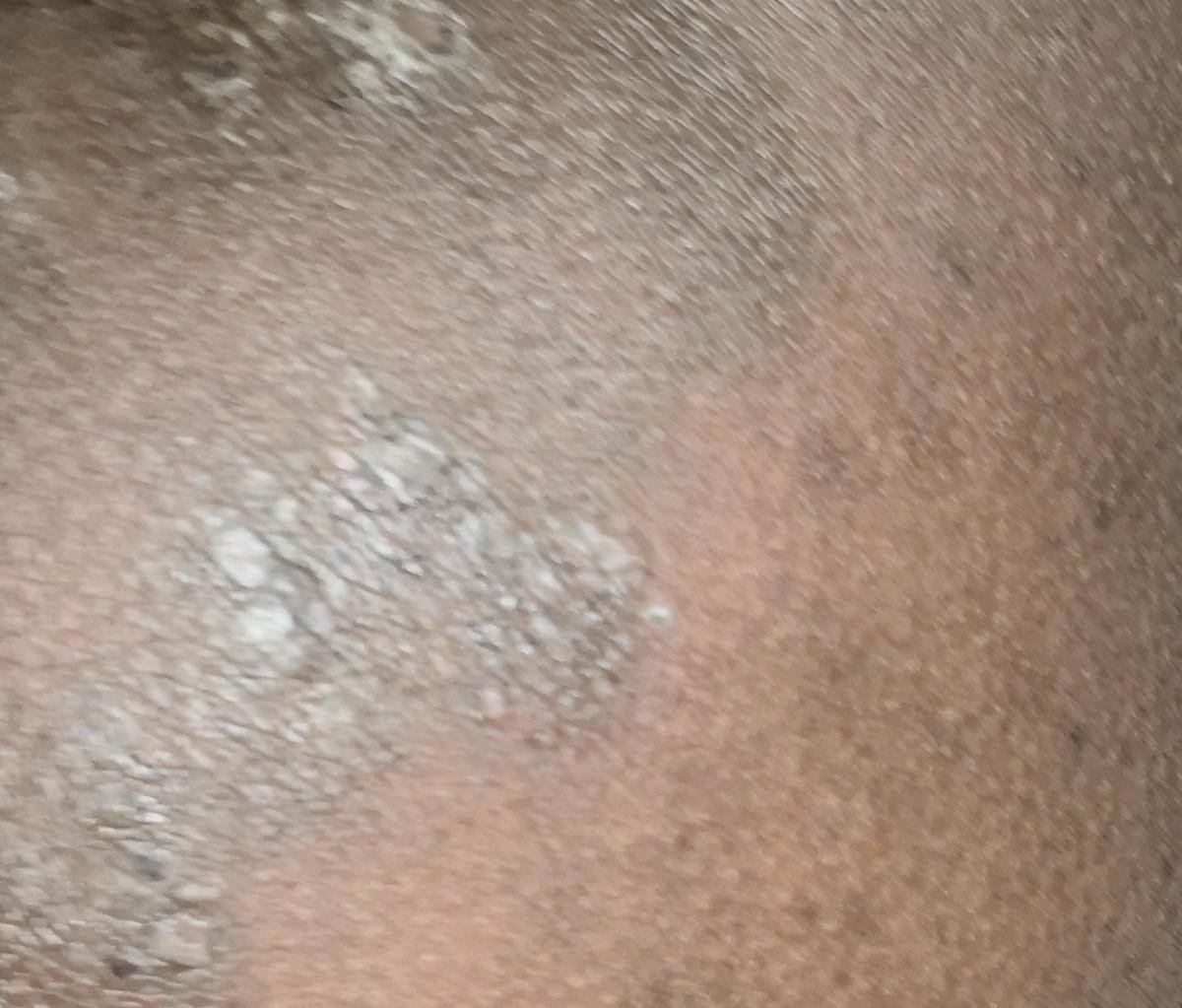
- Plaques épaissies : Observées sur les tibias ou les chevilles sous forme de variantes hypertrophiques de LP.
Chez certains patients, l’éruption initiale peut être mal diagnostiquée en raison de sa ressemblance avec l’eczéma, le psoriasis ou des infections fongiques. Un examen clinique approfondi est essentiel pour un diagnostic correct.
Atteinte des muqueuses, des ongles, du cuir chevelu et des organes génitaux
Lichen plan buccal
Le lichen plan buccal (LPB) se présente souvent sous forme de plaques blanches réticulaires avec un motif en dentelle, appelé stries de Wickham. Les lésions se trouvent généralement sur la muqueuse buccale, la langue ou la gencive. Dans les formes érosives, des ulcères, des rougeurs, des brûlures et des douleurs peuvent apparaître, en particulier lors de la consommation d’aliments épicés ou acides. Le LOP peut persister pendant des années et présente un risque faible mais important de transformation maligne.
Lichen plan des ongles
Le LP peut toucher une ou plusieurs plaques unguéales et se manifester par :
- Amincissement et stries longitudinales ;
- Fissuration et onychorrhexis ;
- Formation d’un ptérygion : adhérence du repli de l’ongle au lit de l’ongle entraînant une cicatrisation ;
- Perte totale de l’ongle : dans les cas avancés non traités.
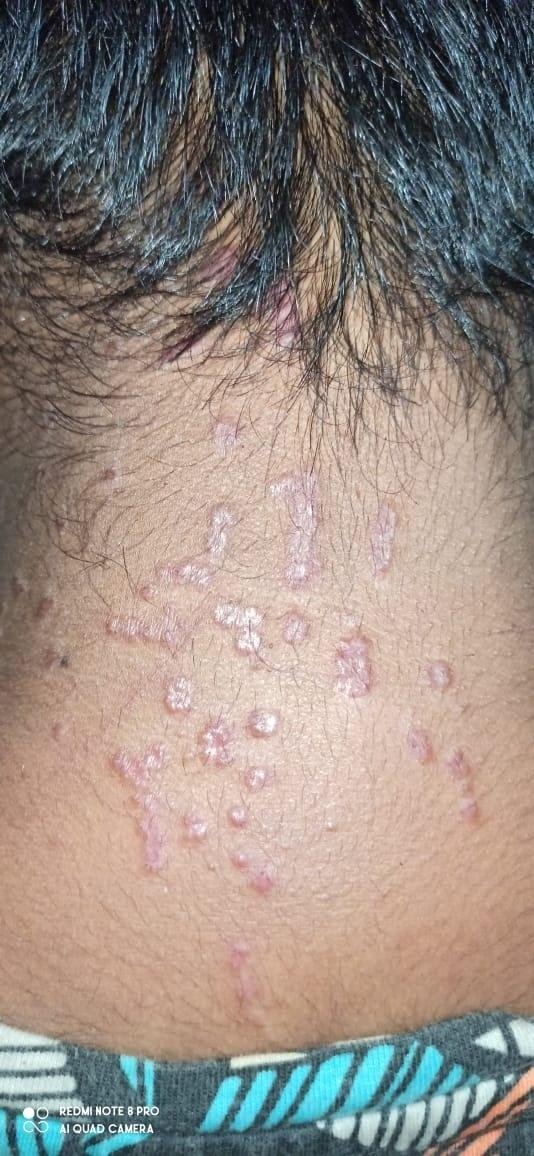
Cuir chevelu (lichen planopilaris)
L’atteinte du cuir chevelu peut entraîner l’apparition de papules folliculaires, de rougeurs et de desquamation. Dans les cas évolutifs, une alopécie cicatricielle peut se développer, entraînant une perte définitive des cheveux. Un traitement précoce est essentiel pour préserver les follicules pileux.
Lichen plan génital
Le LP dans la région génitale se manifeste généralement par des plaques ou papules rouges, érosives ou atrophiques pouvant provoquer des brûlures ou des démangeaisons. Il touche les deux sexes et peut être confondu avec des infections ou d’autres affections dermatologiques.
Diagnostic
Le diagnostic du lichen plan repose souvent sur une évaluation clinique et une morphologie caractéristique. Cependant, dans les cas atypiques ou lorsque les muqueuses ou les ongles sont principalement touchés, des examens complémentaires peuvent être nécessaires :
- Test au KOH : pour exclure une infection fongique ;
- Biopsie : confirme le diagnostic. L’histopathologie montre généralement une hypergranulose, une acanthose en dents de scie, une dégénérescence de la couche basale et un infiltrat lymphocytaire en bandes à la jonction dermo-épidermique ;
- Analyses sanguines : peuvent être effectuées pour exclure des causes sous-jacentes telles que l’hépatite C ;
- Antécédents d’allergies ou de médicaments : en cas de suspicion d’éruptions cutanées lichénoïdes d’origine médicamenteuse.
Diagnostic différentiel
Les affections pouvant ressembler au LP comprennent :
- Psoriasis : plaques plus épaisses, squames argentées et piqûres typiques des ongles ;
- Pityriasis rosé : plaque héraut, motif en « sapin de Noël » et évolution spontanément résolutive ;
- Eczéma ou dermatite atopique : plus exsudatif avec vésicules et prurit intense ;
- Lupus érythémateux cutané : Photosensibilité avec cicatrices atrophiques et ANA positif ;
- Réactions lichénoïdes induites par des médicaments ;
- Tinea corporis ou versicolor : Confirmé par microscopie au KOH.
Traitement
Il n’existe pas de traitement universel contre le lichen plan, mais la plupart des cas sont autolimités et disparaissent en quelques mois à quelques années. Le traitement vise à soulager les symptômes et à prévenir les complications, en particulier au niveau des muqueuses, du cuir chevelu et des ongles.
Traitement symptomatique et pharmacologique :
- Corticostéroïdes topiques : traitement de première intention pour le LP cutané et muqueux ;
- Inhibiteurs topiques de la calcineurine : tacrolimus ou pimécrolimus pour les zones sensibles (par exemple, le visage, les organes génitaux) ;
- Antihistaminiques oraux : pour soulager le prurit ;
- Photothérapie : UVB à bande étroite pour les LP cutanés étendus ;
- Traitement systémique (cas sévères) : Comprend les corticostéroïdes oraux, les rétinoïdes (par exemple, l’acitrétine), le méthotrexate, la cyclosporine ou les agents biologiques dans les formes réfractaires.
Lésions buccales et génitales :
- Corticostéroïdes topiques ou inhibiteurs de la calcineurine ;
- Bonne hygiène buccale ;
- Éviter les irritants tels que les aliments épicés, l’alcool et le tabac.
Prévention et conseils aux patients
- Éviter les traumatismes mécaniques, le grattage ou les frottements dans les zones touchées ;
- Maintenir une bonne hydratation et utiliser des crèmes hydratantes pour renforcer la fonction barrière de la peau ;
- Identifier et minimiser l’exposition aux facteurs déclenchants potentiels (par exemple, médicaments, allergènes) ;
- Éliminer le stress dans la mesure du possible grâce à un soutien comportemental ou psychologique ;
- Les patients atteints de LP buccale doivent éviter de fumer, de consommer de l’alcool et des aliments épicés ;
- Une surveillance régulière est importante pour le LP muqueux en raison d’un faible risque de malignité (en particulier dans le cas du LP buccal érosif).
Conclusion
Le lichen plan est une affection inflammatoire chronique multiforme qui peut toucher la peau, les muqueuses, les ongles et le cuir chevelu. Bien qu’il ne mette pas la vie en danger, ses symptômes et ses implications esthétiques peuvent causer une détresse importante. Un diagnostic précoce, une prise en charge des symptômes et un traitement adapté permettent d’améliorer les résultats et la qualité de vie des patients.
La plupart des cas se résolvent avec le temps, mais certaines formes, en particulier les variantes muqueuses ou du cuir chevelu, nécessitent un suivi à long terme et des soins spécialisés.