Dermatitis seborreica (CIE-10: L21) ⚠️
Dermatitis seborreica: afección cutánea inflamatoria crónica
Descripción general
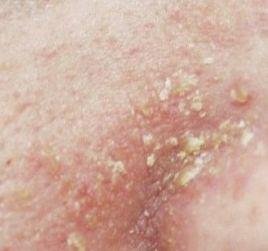
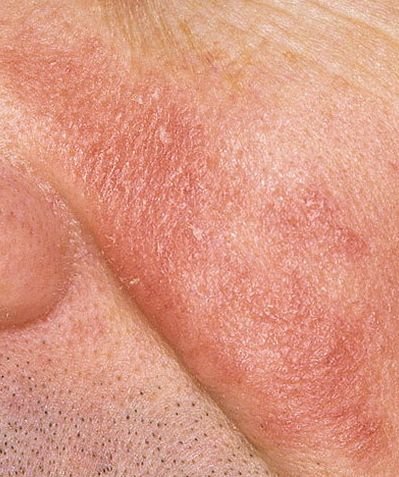
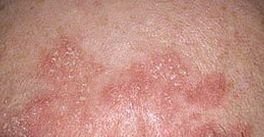
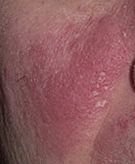
La dermatitis seborreica es una dermatosis inflamatoria crónica que suele afectar a zonas de la piel con una alta densidad de glándulas sebáceas. Se presenta con síntomas como enrojecimiento, descamación, escamas grasas y prurito leve. Aunque no es contagiosa ni peligrosa, a menudo causa una importante preocupación estética y malestar emocional, especialmente cuando se localiza en la cara o el cuero cabelludo.
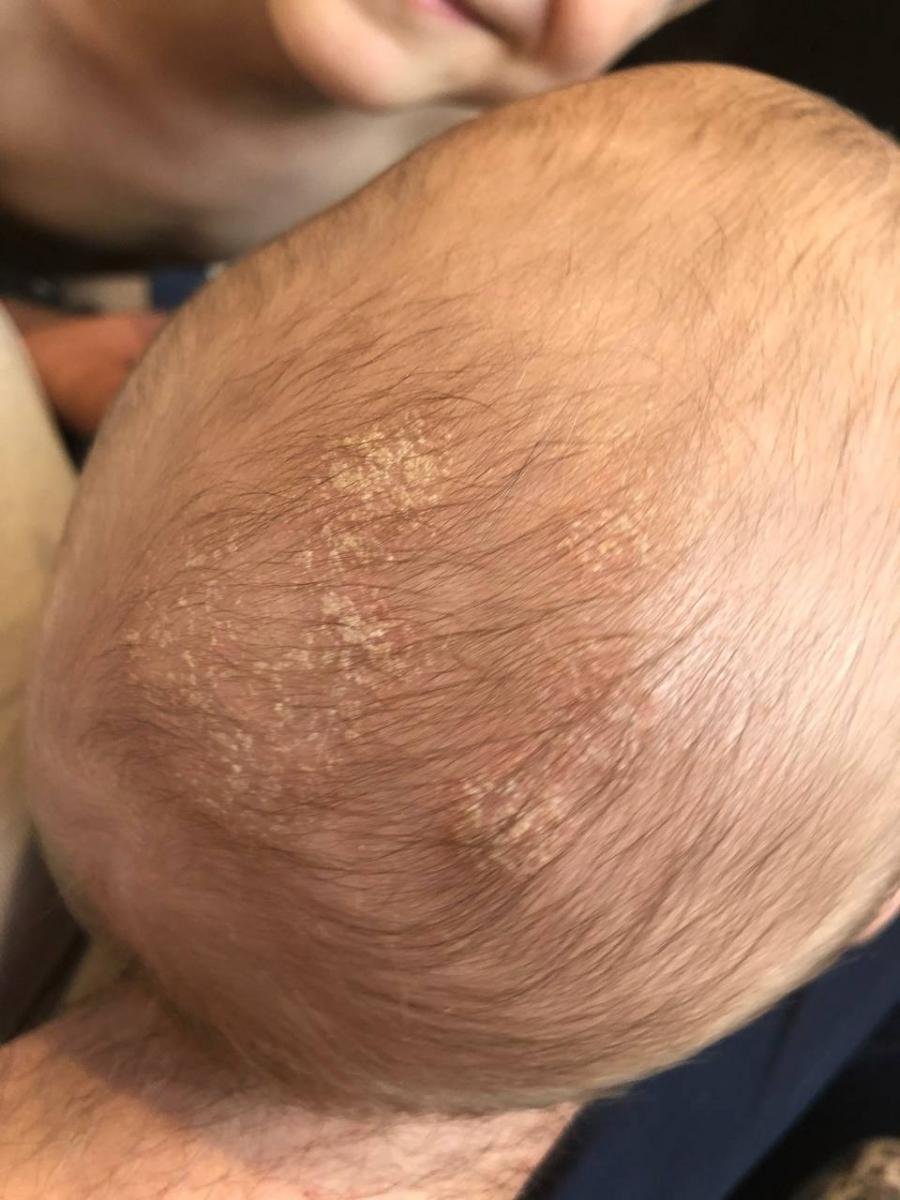
Esta afección afecta tanto a bebés (costra láctea) como a adultos. Mientras que en los bebés suele desaparecer por sí sola en unos meses, en los adultos tiende a seguir un curso recurrente-remitente que puede requerir tratamiento periódico.
Etiología y factores de riesgo
La causa exacta de la dermatitis seborreica no se conoce con certeza, pero se cree que es el resultado de una combinación de factores, entre los que se incluyen:
- Proliferación excesiva de la levadura Malassezia: Los hongos lipofílicos, como Malassezia furfur, forman parte de la flora cutánea normal, pero pueden provocar inflamación cuando proliferan en exceso en las zonas sebáceas.
- Influencia hormonal: en los bebés, las hormonas maternas transmitidas antes del nacimiento pueden influir;
- Disfunción del sistema inmunitario: más frecuente en personas con inmunidad debilitada (por ejemplo, VIH/SIDA, quimioterapia);
- Predisposición genética: antecedentes familiares de dermatitis seborreica o afecciones cutáneas similares.
Entre los factores desencadenantes y agravantes se incluyen:
- Clima frío y seco;
- Estrés y factores psicológicos;
- Fluctuaciones hormonales (por ejemplo, pubertad, embarazo);
- Jabones, champús y detergentes agresivos;
- Enfermedades neurológicas o sistémicas subyacentes (por ejemplo, enfermedad de Parkinson, epilepsia, depresión);
- Consumo de alcohol, mala alimentación y ciertos medicamentos.
Síntomas
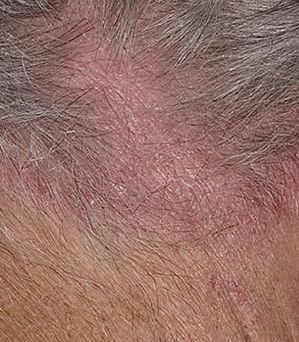
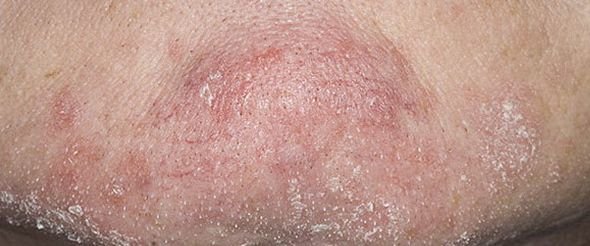
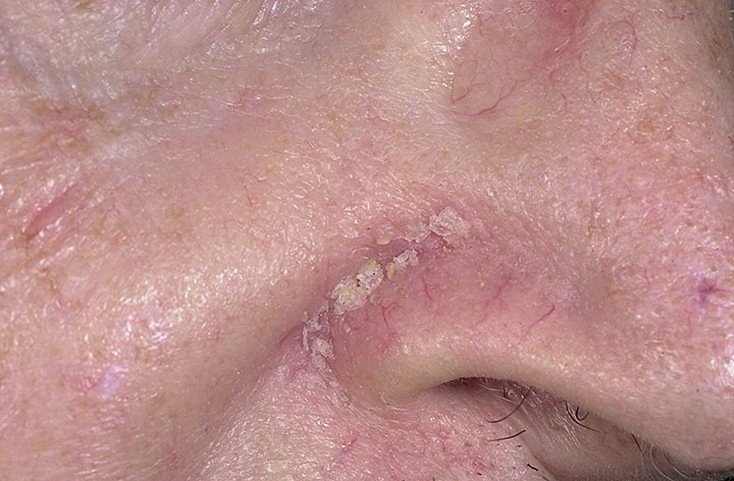
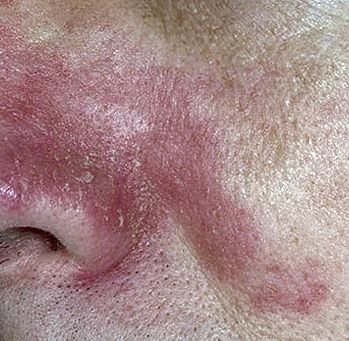
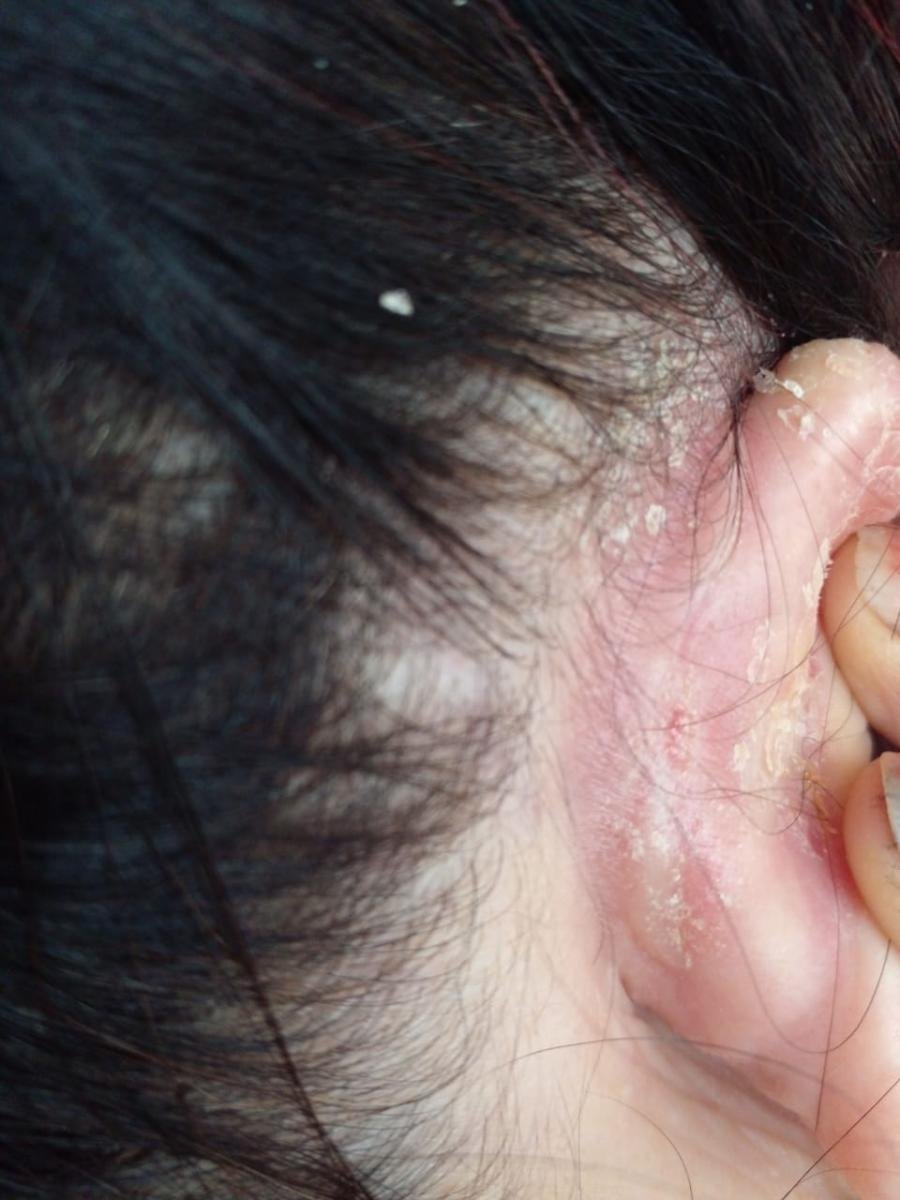
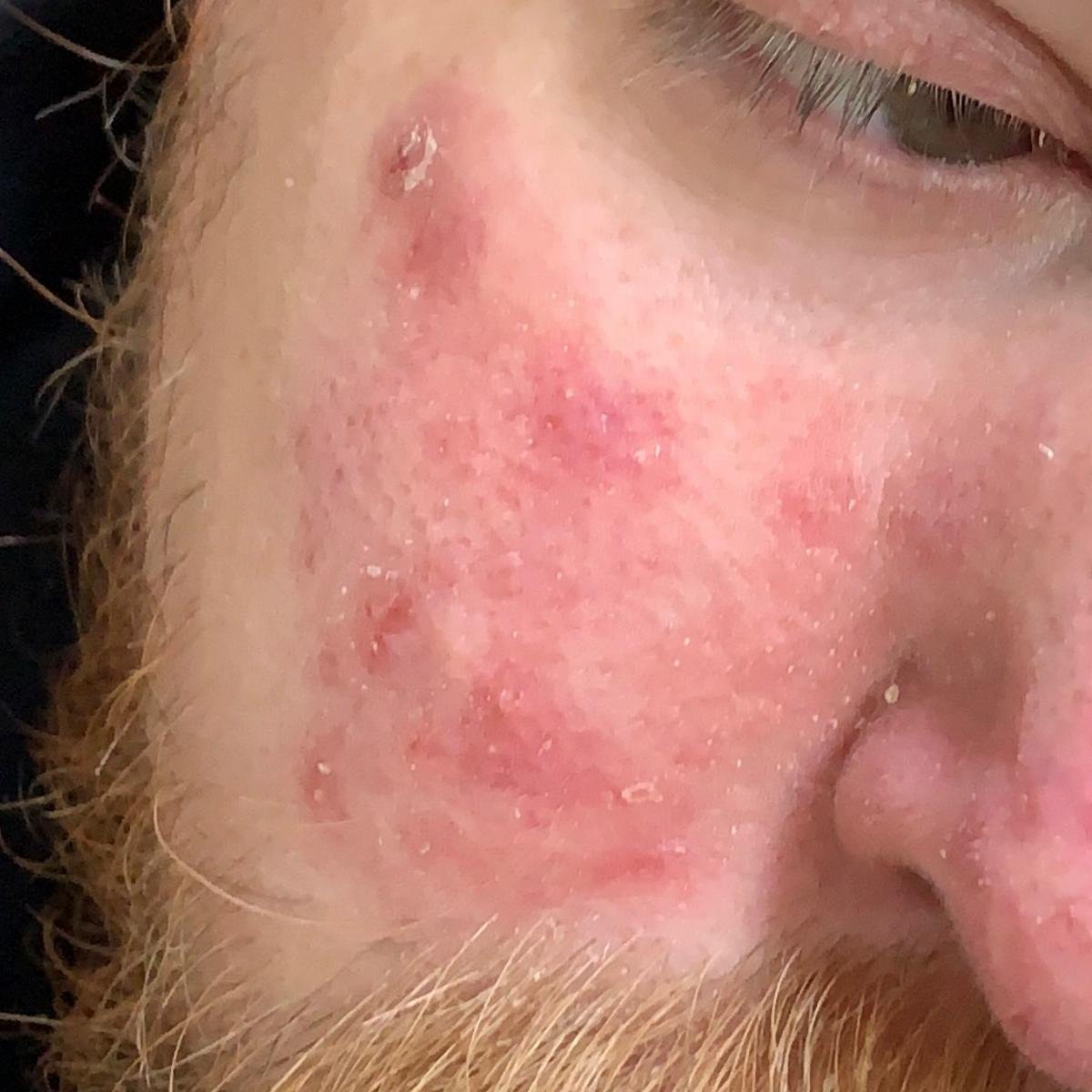
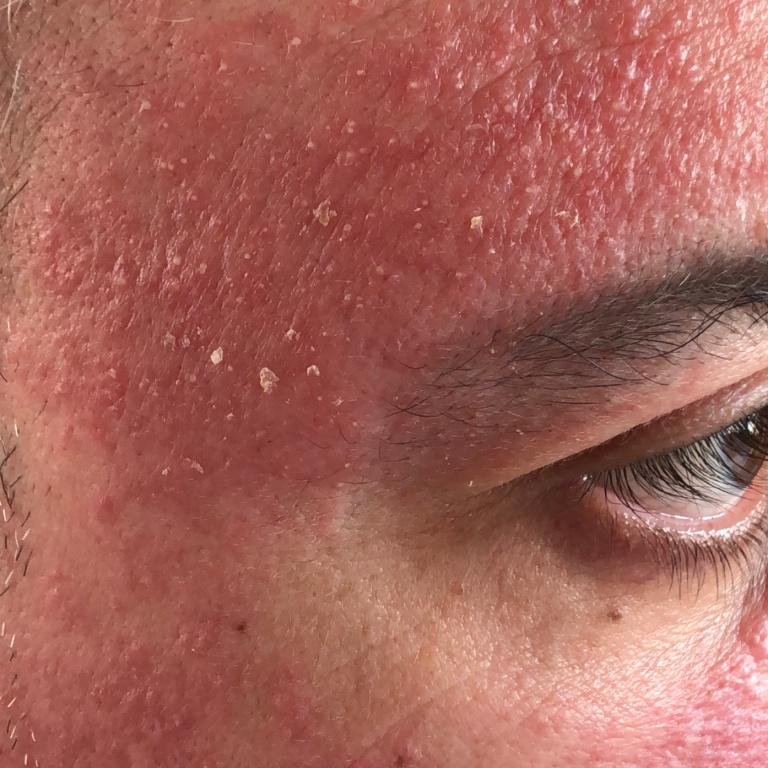
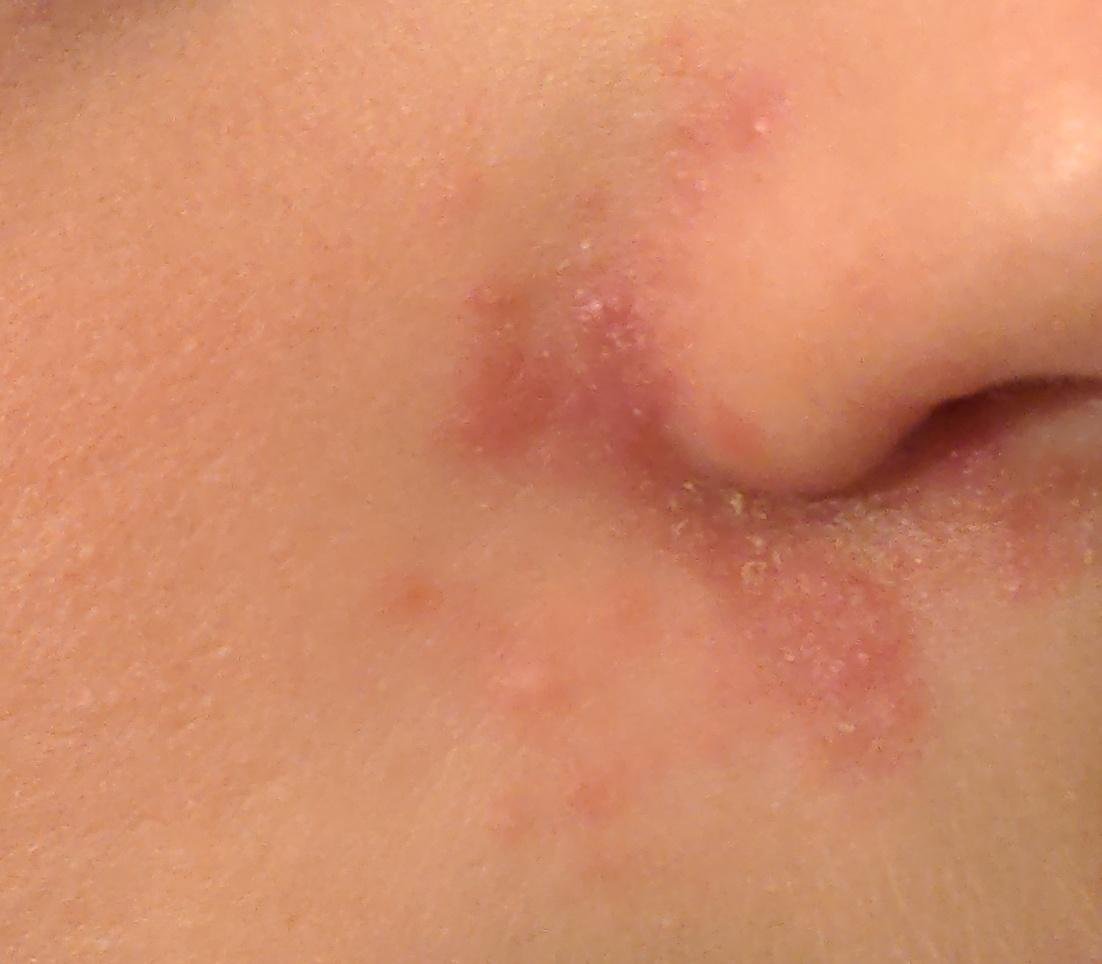
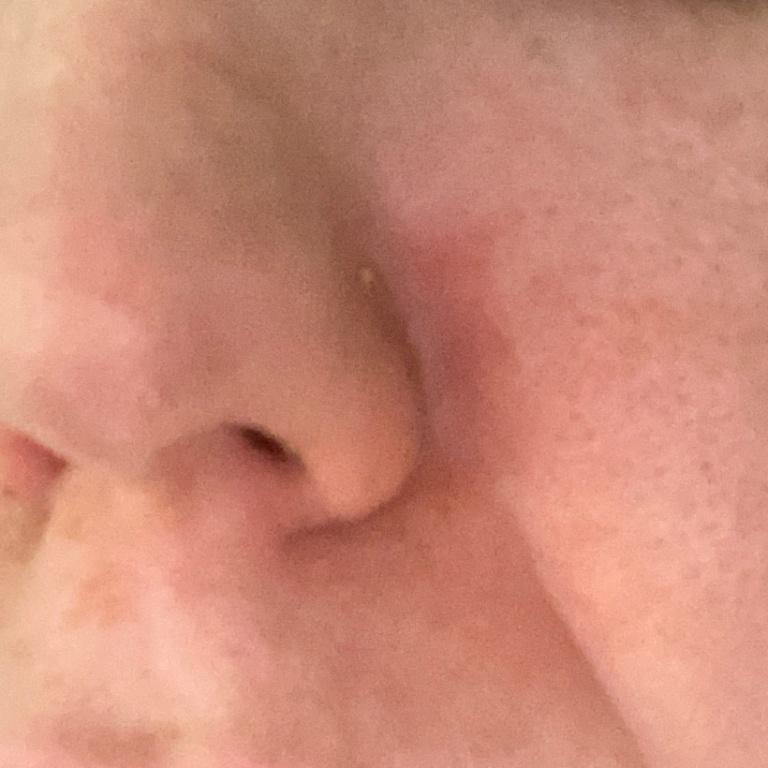
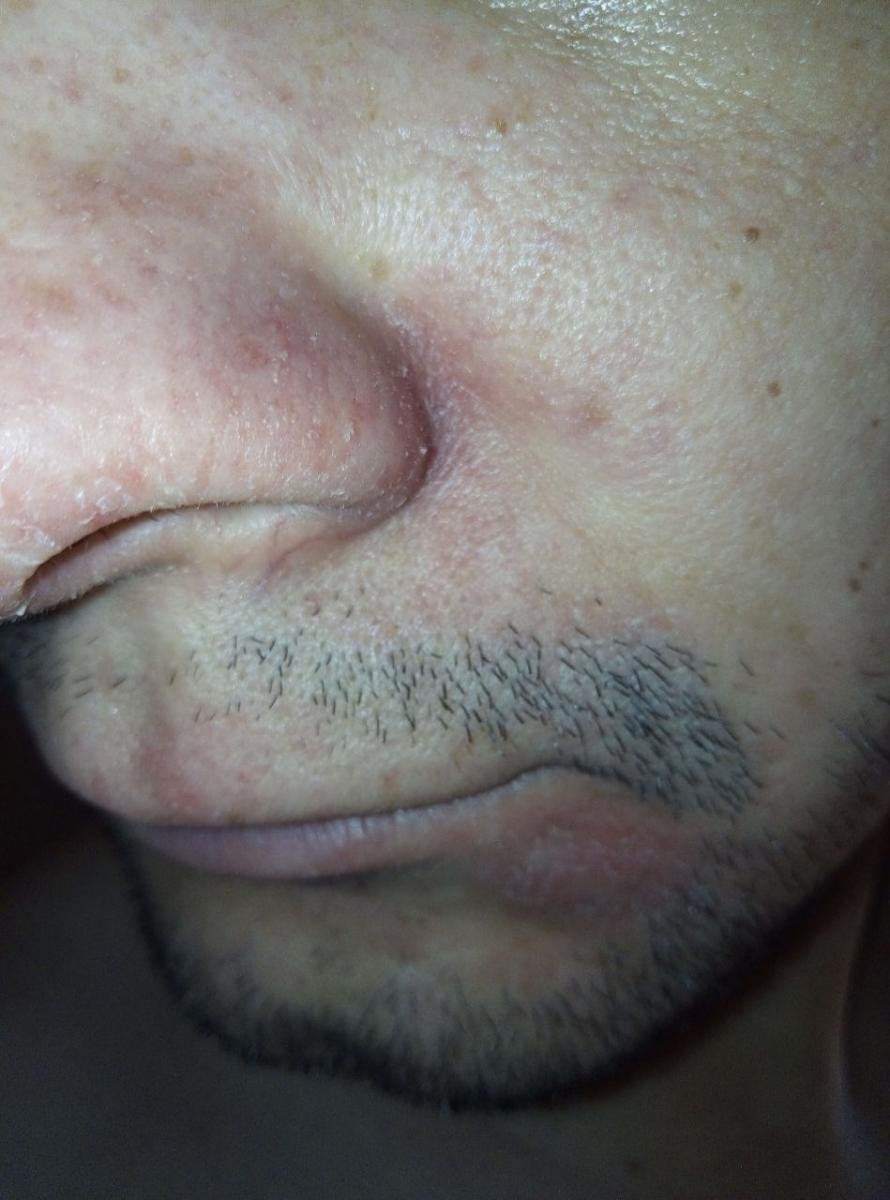
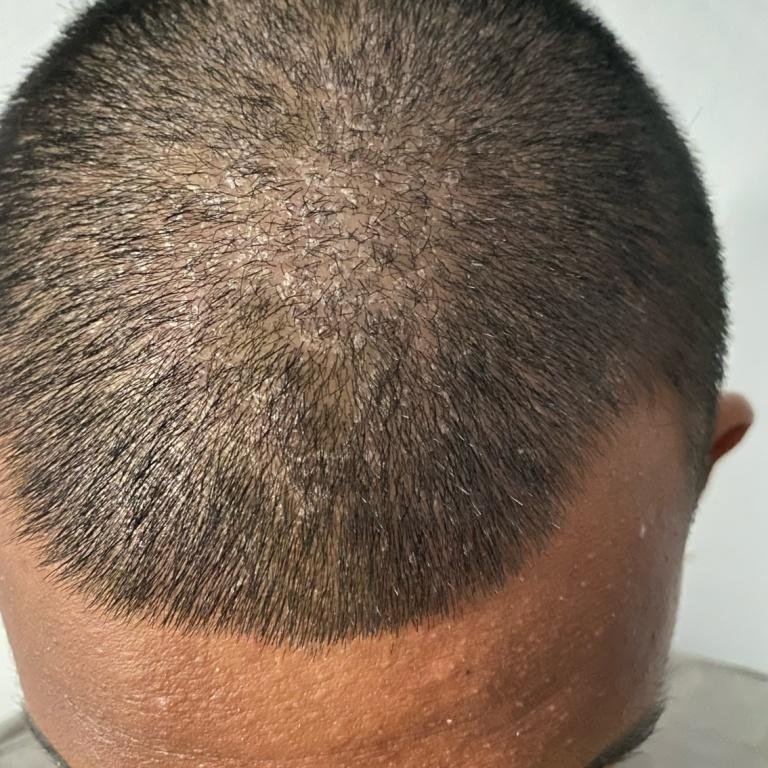
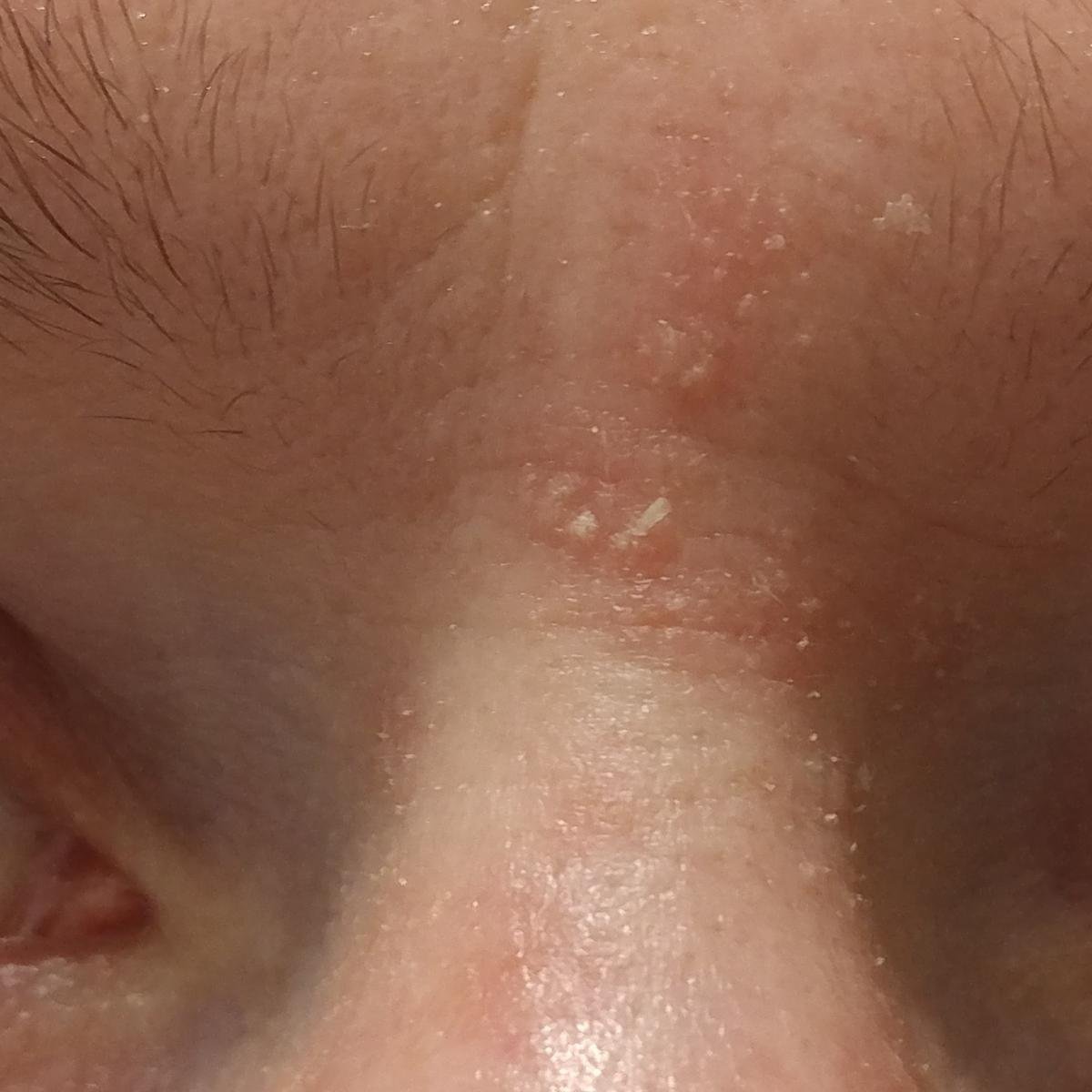
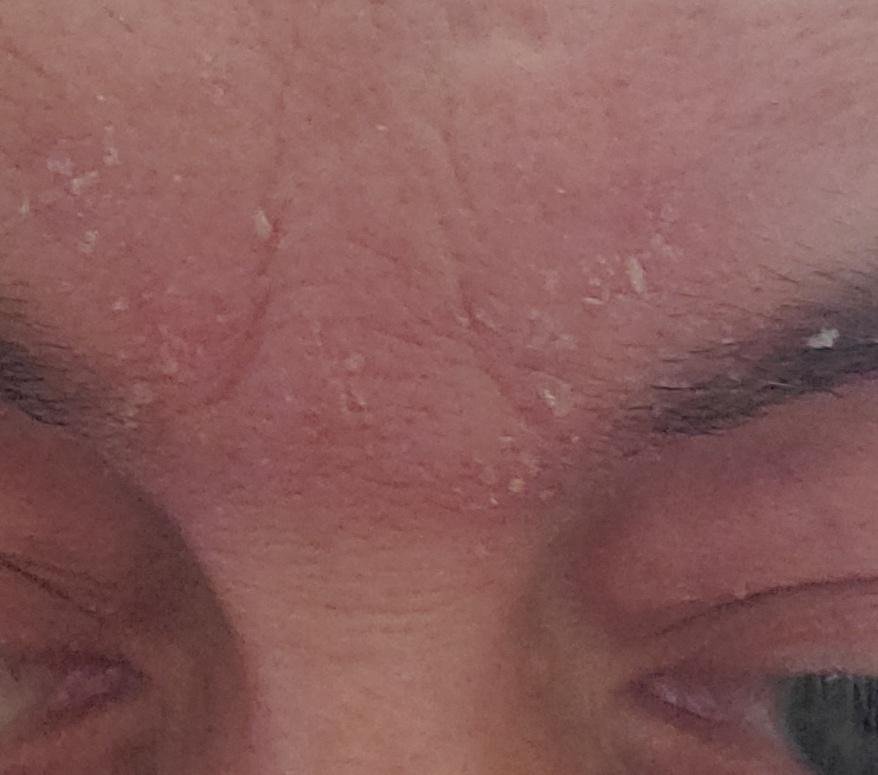
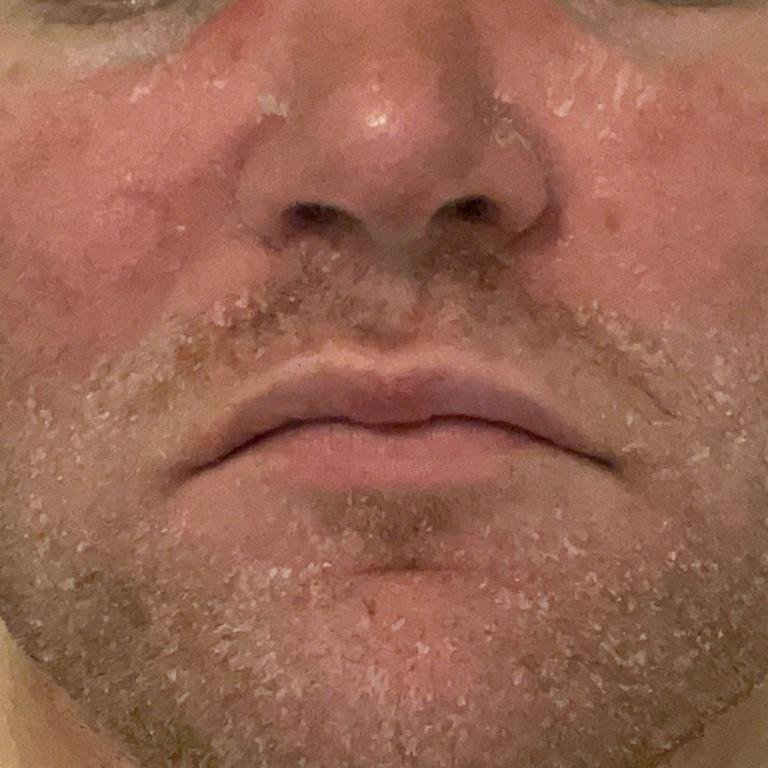
La dermatitis seborreica puede aparecer en cualquier parte del cuerpo, pero afecta principalmente a las zonas ricas en glándulas sebáceas. Las zonas más comunes son:
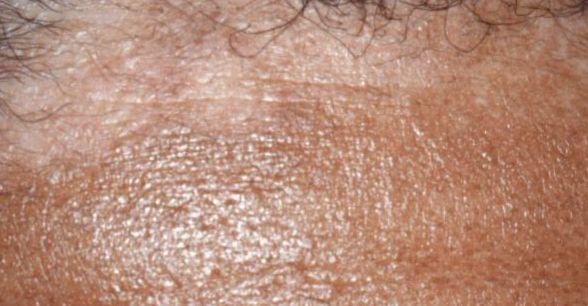
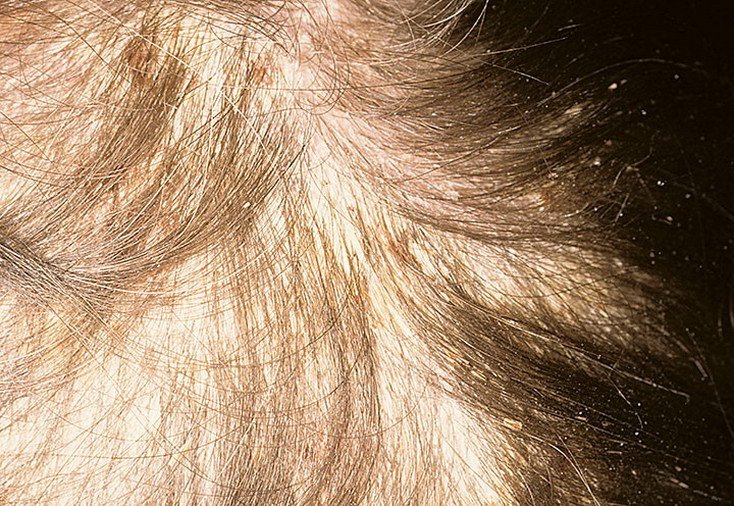
- Cuero cabelludo (caspa o lesiones más inflamadas en el cuero cabelludo);
- Cejas, pestañas y pliegues nasolabiales;
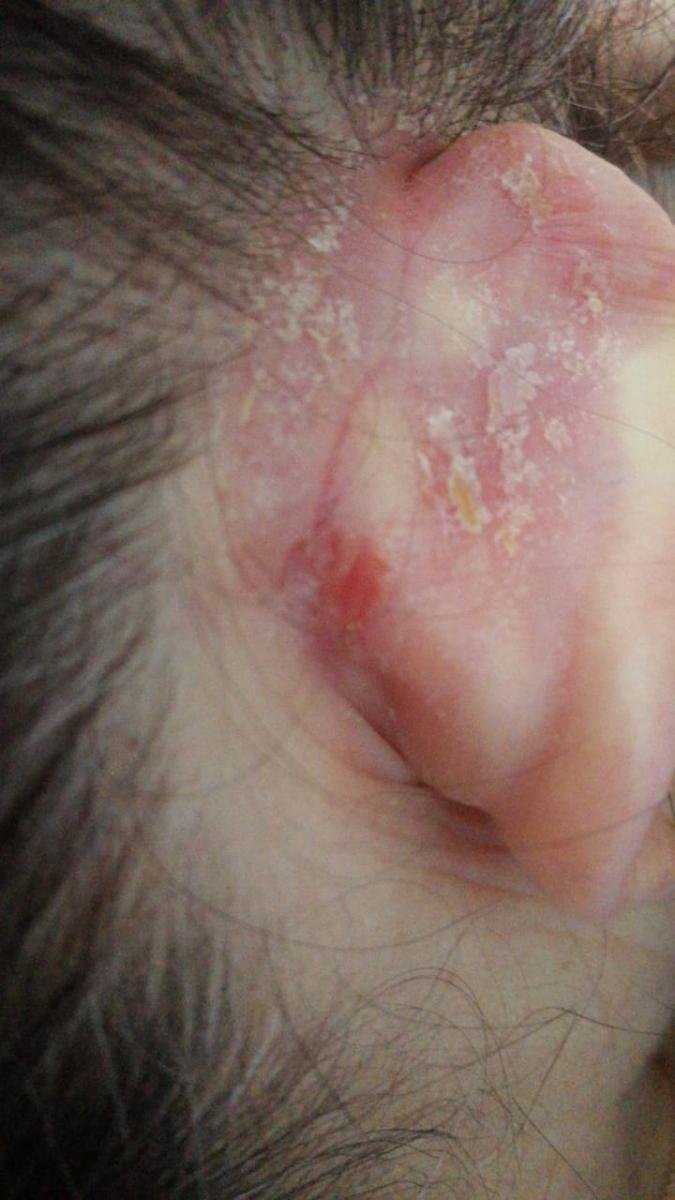
- Detrás de las orejas y el conducto auditivo externo;
- Parte superior del pecho y la espalda;
- Pliegues axilares e inguinales (en casos graves o generalizados).
Las características clínicas típicas incluyen:
- Escamas grasosas y amarillentas sobre piel eritematosa (roja);
- Picazón o sensación de ardor de leve a moderada;
- Descamación y descamación (caspa);
- Textura cerosa de la piel, especialmente en las zonas con pliegues o detrás de las orejas;
- En los bebés: costras gruesas en el cuero cabelludo («costra láctea»), eritema y descamación en la zona del pañal.
Cuándo acudir al médico
Se recomienda consultar a un dermatólogo cuando:
- Los síntomas persisten a pesar del cuidado adecuado de la piel y el uso de productos de venta libre;
- Hay enrojecimiento, hinchazón o signos de infección bacteriana secundaria (supuración, pus, dolor);
- Las lesiones aparecen en lugares inusuales (por ejemplo, párpados, genitales), se extienden rápidamente o causan molestias importantes.
- Se necesita un diagnóstico diferencial para descartar afecciones similares, como psoriasis, rosácea, dermatitis de contacto o lupus eritematoso.
Complicaciones
Las complicaciones de la dermatitis seborreica pueden incluir:
- Infección bacteriana secundaria: Especialmente en adultos o pacientes inmunodeprimidos; se presenta con aumento del dolor, eritema, humedad y formación de costras.
- Efectos secundarios del tratamiento: El uso prolongado de corticosteroides tópicos puede provocar atrofia cutánea, telangiectasia y disfunción de la barrera cutánea;
- Impacto psicosocial: Las lesiones visibles en la cara o el cuero cabelludo pueden provocar ansiedad, vergüenza o disminución de la calidad de vida.
Diagnóstico
El diagnóstico de la dermatitis seborreica se basa generalmente en la presentación clínica y los antecedentes del paciente. En la mayoría de los casos, no se requieren pruebas adicionales. Sin embargo, puede ser necesario aclarar el diagnóstico en casos atípicos o cuando se sospechan otras afecciones.
Los métodos de diagnóstico incluyen:
- Exploración física: evaluación de la distribución de las lesiones (cuero cabelludo, pliegues nasolabiales, tórax) y morfología (escamas grasas, eritema).
- Dermatoscopia: ayuda a evaluar el patrón de descamación, la afectación folicular y las características vasculares.
- Raspado cutáneo con microscopía con KOH: Se utiliza para descartar infección por dermatofitos o Candida en casos dudosos.
- Biopsia: Rara vez es necesaria. La histología puede revelar paraqueratosis, espongiosis e infiltrados perivasculares leves.
- Agentes antifúngicos: ketoconazol, clotrimazol, ciclopirox (champús, cremas); se aplican 1-2 veces al día durante 2-4 semanas;
- Corticoesteroides tópicos: esteroides de potencia baja o media para brotes limitados (por ejemplo, hidrocortisona, desonida); evitar el uso prolongado debido al riesgo de atrofia;
- Inhibidores de la calcineurina: tacrolimus o pimecrolimus, útiles en zonas sensibles como los párpados, la cara y los pliegues;
- Agentes queratolíticos: los champús con ácido salicílico, azufre o sulfuro de selenio ayudan a eliminar las escamas gruesas;
- Hidratantes: uso regular de emolientes para mantener la función barrera de la piel y reducir la descamación.
- Antifúngicos sistémicos: Itraconazol (100 mg dos veces al día) o fluconazol (50-100 mg al día) para la dermatitis seborreica extensa o refractaria (recetados bajo supervisión médica).
- Tratamientos cortos con corticosteroides orales: Se utilizan ocasionalmente en brotes graves con inflamación intensa (es poco frecuente y se debe hacer con precaución).
- Limpieza diaria: Utilice limpiadores suaves sin perfume o champús para bebés para la piel del rostro y el cuero cabelludo.
- Cuidado del cuero cabelludo: Cepille las escamas sueltas antes de lavar el cabello con champú; aplique aceite mineral o de oliva durante 30-60 minutos antes del lavado en caso de costras gruesas.
- Evite los cosméticos agresivos: Evite los productos a base de alcohol, los exfoliantes agresivos y los jabones fuertes.
- Restricción de productos para el cabello y el rostro: Evite los geles y sprays para el cabello durante los brotes activos.
- Controle el estrés: El estrés psicológico es un factor que agrava la dermatitis seborreica.
- Lleve ropa transpirable: Las prendas de algodón reducen la irritación en los pliegues de la piel afectada.
- Mantenga el uso regular de champús antimicóticos o medicinales como tratamiento de mantenimiento (por ejemplo, dos veces por semana).
- Evite las condiciones ambientales extremas (aire frío y seco) y los factores desencadenantes personales conocidos.
- Hidrate la piel con regularidad, especialmente en los meses de invierno o después del baño.
- Consulte a su dermatólogo inmediatamente si se producen brotes o si aparecen nuevos síntomas.
- Limite el consumo de alcohol y optimice la nutrición.
- En los bebés, evite el sobrecalentamiento y limpie suavemente con agua tibia y limpiadores suaves.
Tratamiento de la dermatitis seborreica
Las estrategias de tratamiento dependen de la gravedad, la localización y la cronicidad de la enfermedad. El objetivo es reducir la inflamación, controlar el crecimiento excesivo de hongos y aliviar la descamación y el picor.
Opciones de tratamiento tópico:
Tratamiento sistémico:
Pautas para el cuidado de la piel y ajustes en el estilo de vida
El control eficaz a largo plazo de la dermatitis seborreica incluye un cuidado suave de la piel y evitar los factores desencadenantes conocidos:
Prevención
Aunque la dermatitis seborreica no tiene cura, las recaídas pueden minimizarse con una prevención constante:
Conclusión
La dermatitis seborreica es una afección cutánea crónica común que afecta a las zonas del cuerpo ricas en glándulas sebáceas. Aunque es de naturaleza benigna, sus manifestaciones visibles y su carácter recurrente pueden afectar a la autoestima, el bienestar y la calidad de vida. Con un diagnóstico adecuado, un tratamiento específico y cuidados de mantenimiento, la mayoría de los pacientes pueden lograr un control a largo plazo de los síntomas y reducir la frecuencia de los brotes.
El seguimiento dermatológico y los planes de tratamiento individualizados son fundamentales para controlar las formas más persistentes o graves, especialmente cuando la dermatitis seborreica se superpone a otras afecciones cutáneas o enfermedades sistémicas.