Warze Plantar (ICD-10: B07) ⚠️
Plantare Warzen (Verruca Plantaris): Eine häufige virale Neubildung an den Füßen
Übersicht
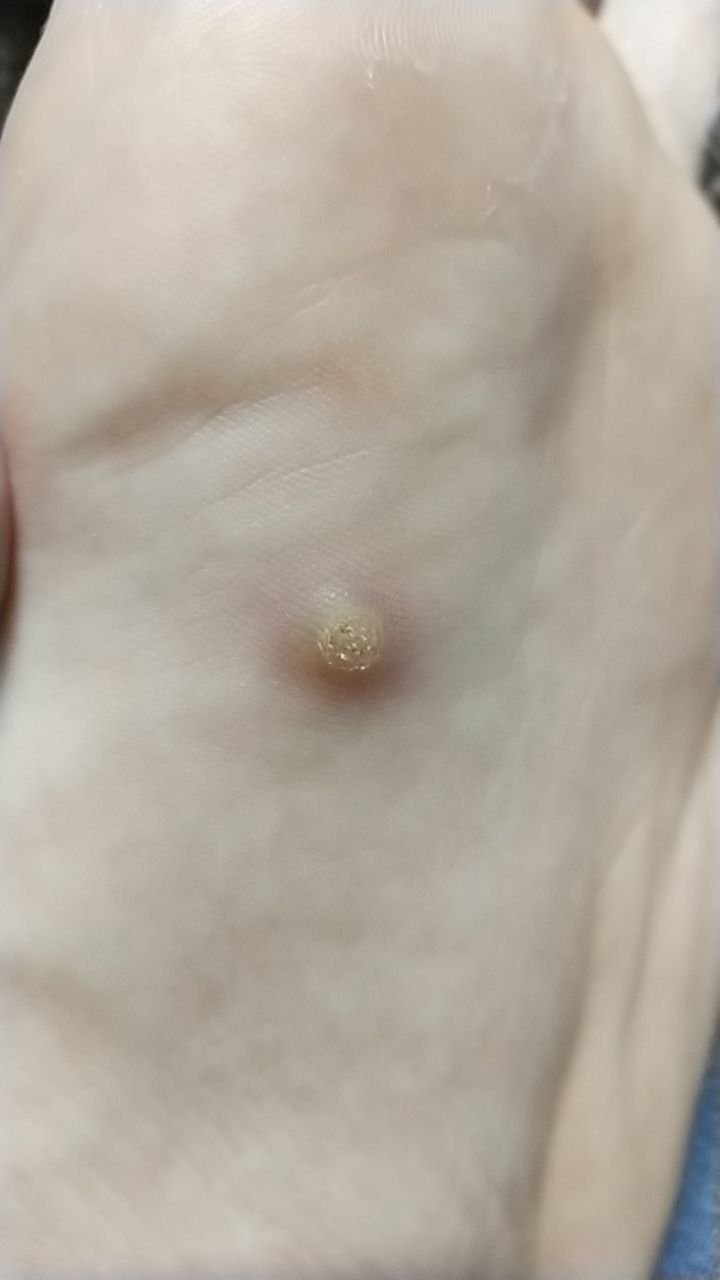
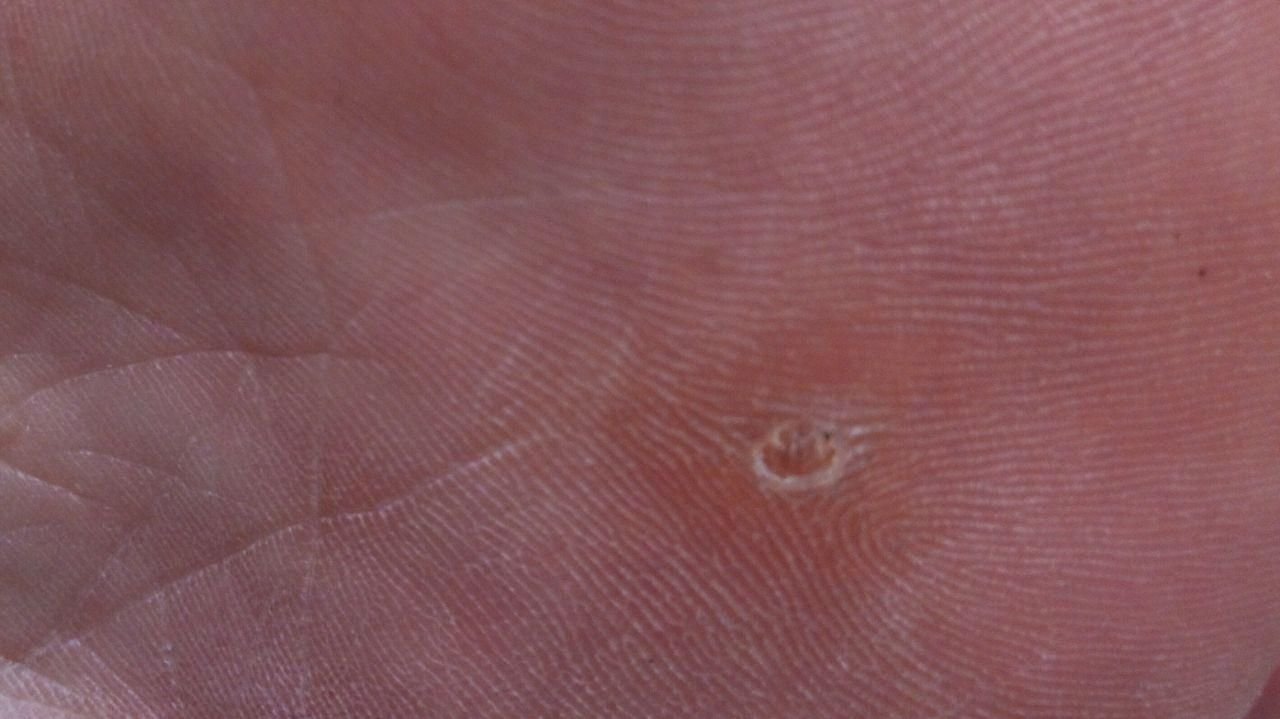
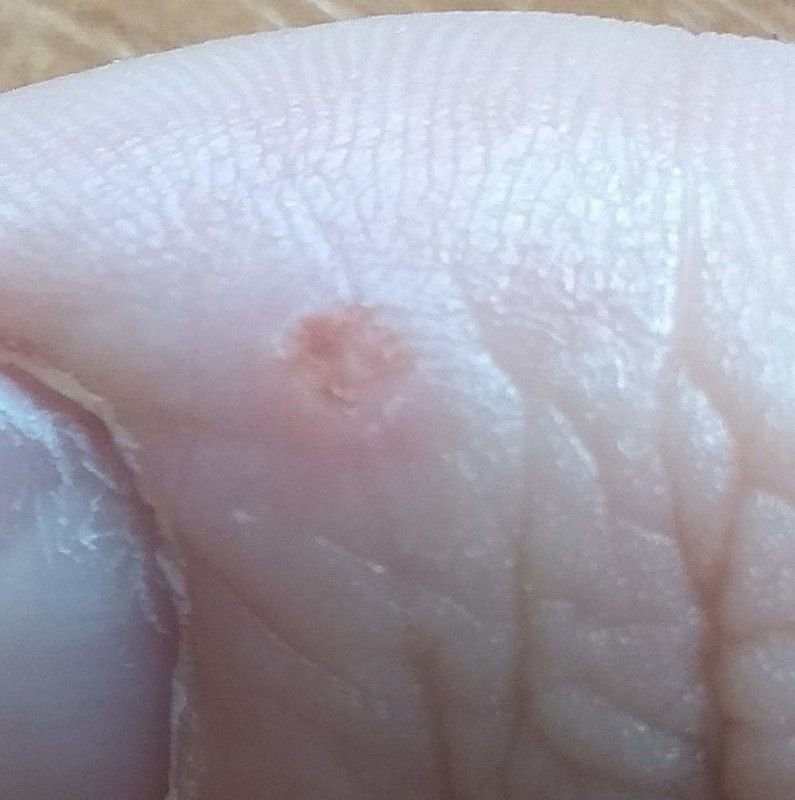
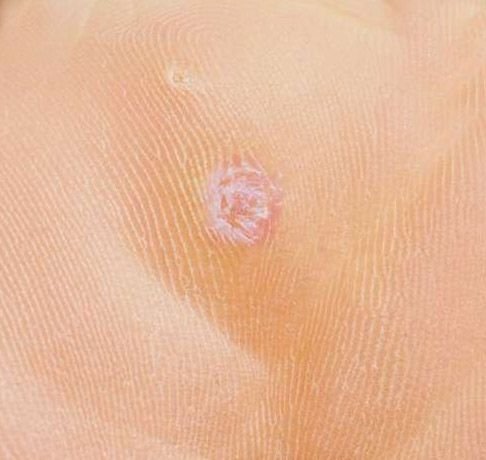
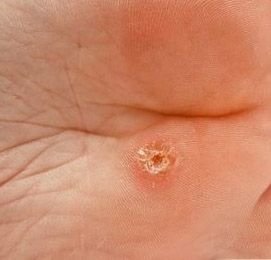
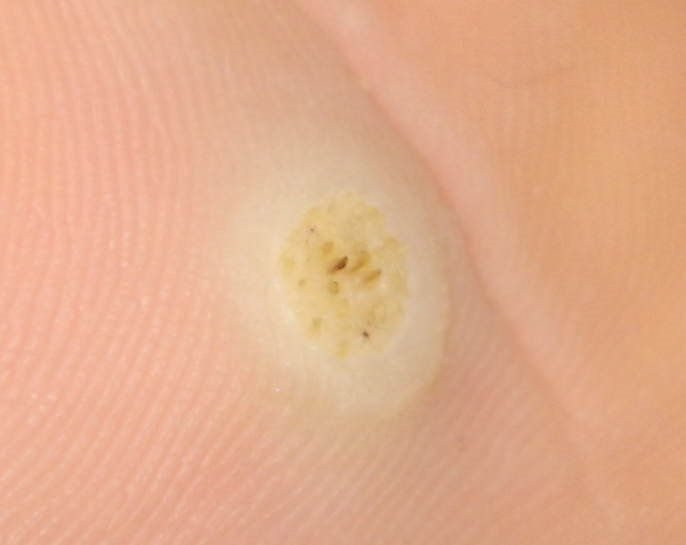
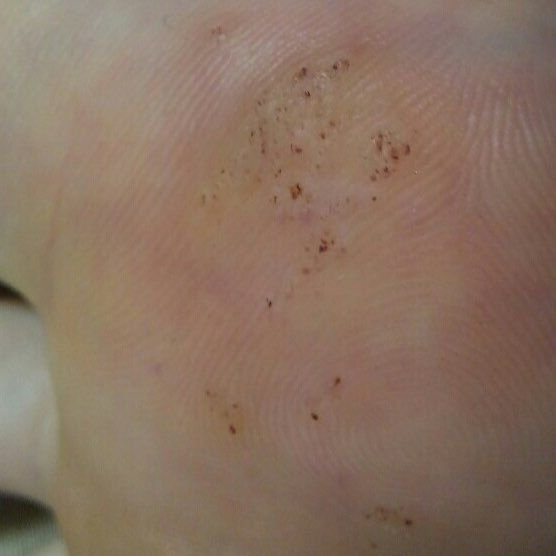
Plantare Warzen, auch als Verruca Plantaris bezeichnet, sind gutartige Hauttumoren viralen Ursprungs, die typischerweise an den belasteten Stellen der Füße auftreten. Sie werden durch bestimmte Stämme des humanen Papillomavirus (HPV) verursacht und am häufigsten bei Kindern und Jugendlichen diagnostiziert, wobei bis zu 10 % dieser Bevölkerungsgruppe betroffen sind. Diese Warzen zeichnen sich durch ihre tiefe Lage, keratinisierte Oberfläche und häufige Resistenz gegen Behandlungen aus, insbesondere bei älteren Menschen.
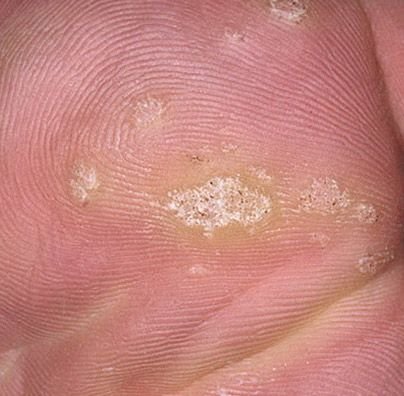
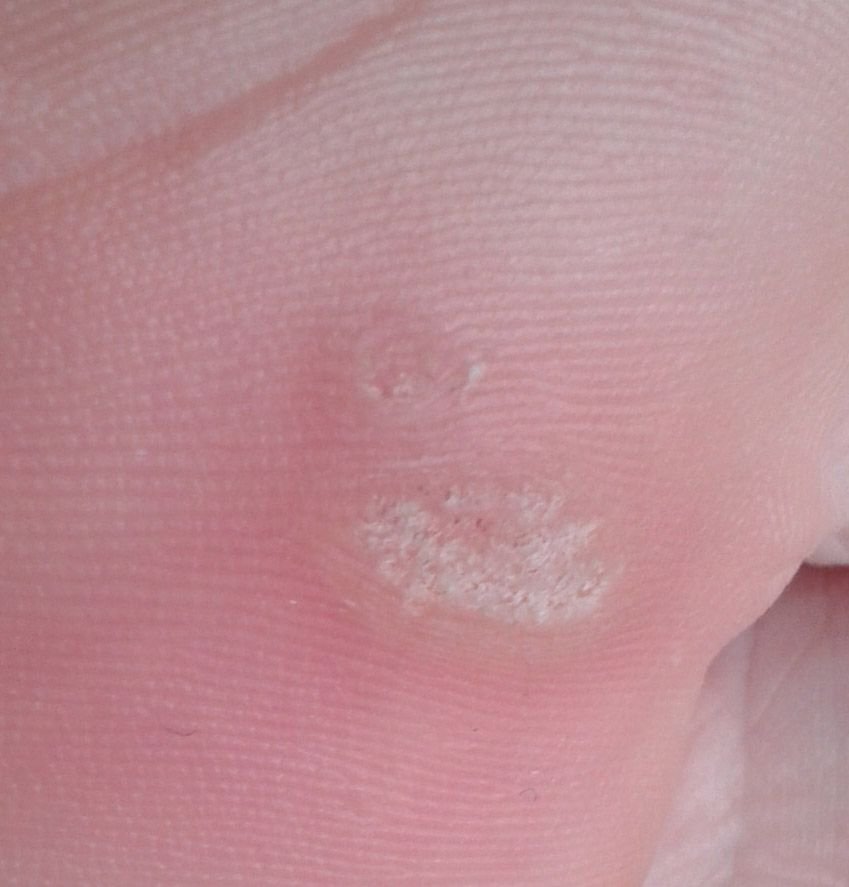
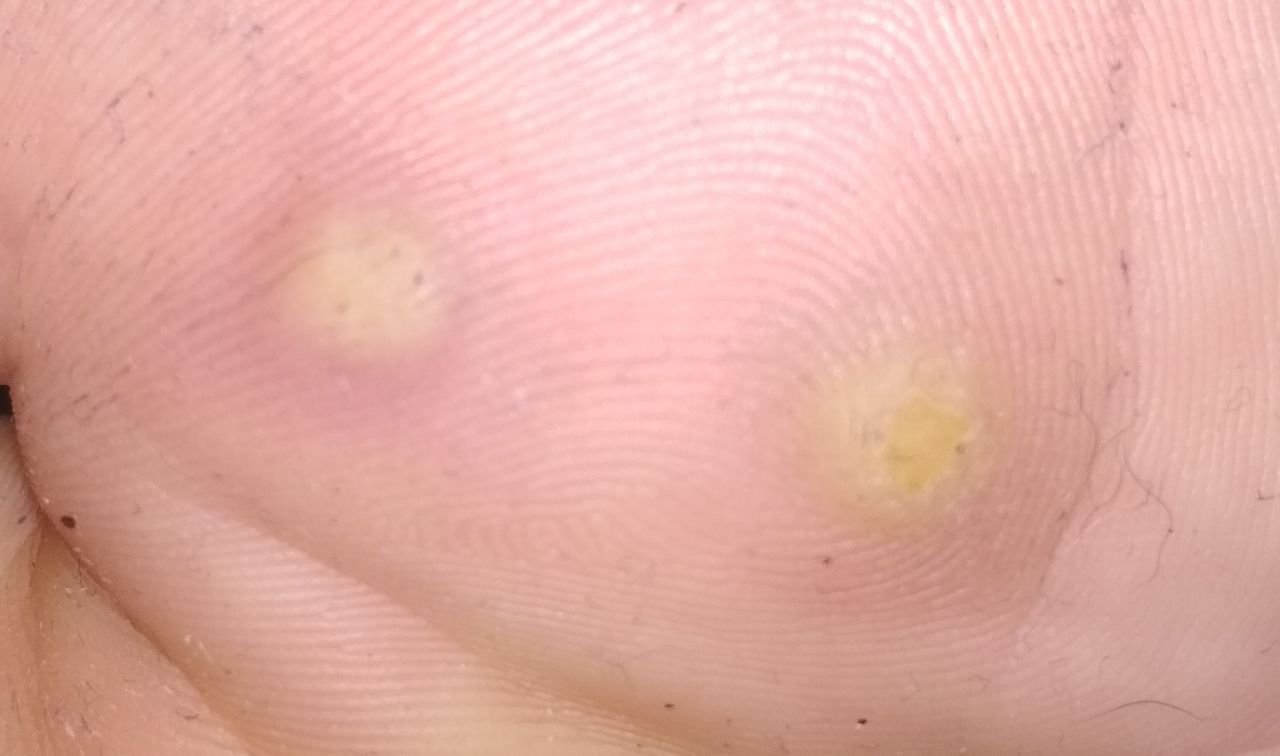
Plantarwarzen treten oft einzeln auf, können aber auch in Gruppen auftreten oder zu großen mosaikartigen Läsionen verschmelzen. Durch den Druck beim Gehen können diese Warzen eher nach innen als nach außen wachsen, was sie beim Gehen oder bei langem Stehen schmerzhaft macht. Dies unterscheidet sie von Warzen an anderen Stellen, die in der Regel symptomfrei sind.
Prädisponierende Faktoren und HPV-Übertragung
Die Ursache für Plantarwarzen ist eine Infektion mit HPV, typischerweise mit onkogenen Typen mit geringem Risiko wie HPV 1, 2, 4 oder 57.
Trotz der weltweit hohen Prävalenz von HPV (bis zu 90 % der erwachsenen Bevölkerung können Träger sein) entwickelt nur ein Teil der Betroffenen sichtbare Warzen, was die Bedeutung zusätzlicher prädisponierender Faktoren für die klinische Manifestation unterstreicht.
Zu diesen Faktoren gehören:
- Immunschwäche: Einschließlich immunsuppressiver Therapie, chronischer Erkrankungen, HIV-Infektion;
- Endokrine und metabolische Störungen: Diabetes, Adipositas, Hormonstörungen;
- Chronische Hautverletzungen: Mikrorisse durch Barfußlaufen, enges Schuhwerk oder übermäßige körperliche Aktivität;
- Übermäßiges Schwitzen der Füße: Schafft ein feuchtes Umfeld, das das Überleben und Eindringen von HPV begünstigt;
- Kontakt mit kontaminierten Oberflächen: Öffentliche Duschen, Fitnessstudios, Schwimmbäder;
- Mangelnde Fußhygiene: Seltenes Waschen, unsachgemäßes Trocknen, gemeinsames Tragen von Schuhen oder Socken;
- Psychophysiologischer Stress: Schwächt das Immunsystem und erhöht die Anfälligkeit für Viren.
Die Übertragung erfolgt durch direkten Hautkontakt mit Viruspartikeln oder indirekt durch Kontakt mit infizierten Oberflächen. Das Virus dringt durch kleine Hautabschürfungen in die Haut ein und siedelt sich in der Basalschicht der Epidermis an, wo es die abnormale Vermehrung von Keratinozyten auslöst.
Diagnose von Plantarwarzen
Die Diagnose von Plantarwarzen basiert auf einer klinischen Beurteilung unter Berücksichtigung des Aussehens der Läsionen, ihrer Lage und der Symptome des Patienten. Aufgrund der dicken Hornschicht und des Drucks durch das Körpergewicht können Plantarwarzen Hornhaut oder Hühneraugen ähneln.
Weitere diagnostische Ansätze sind:
- Dermatoskopie: Ermöglicht die Identifizierung charakteristischer Gefäßmuster und Keratinpfropfen;
- HPV-DNA-Test: Kann bei wiederkehrenden oder atypischen Warzen zur Bestimmung des Virussubtyps verwendet werden;
- Histologische Untersuchung: Wird bei Verdacht auf Malignität oder zur Bestätigung der Diagnose bei refraktären Läsionen durchgeführt.
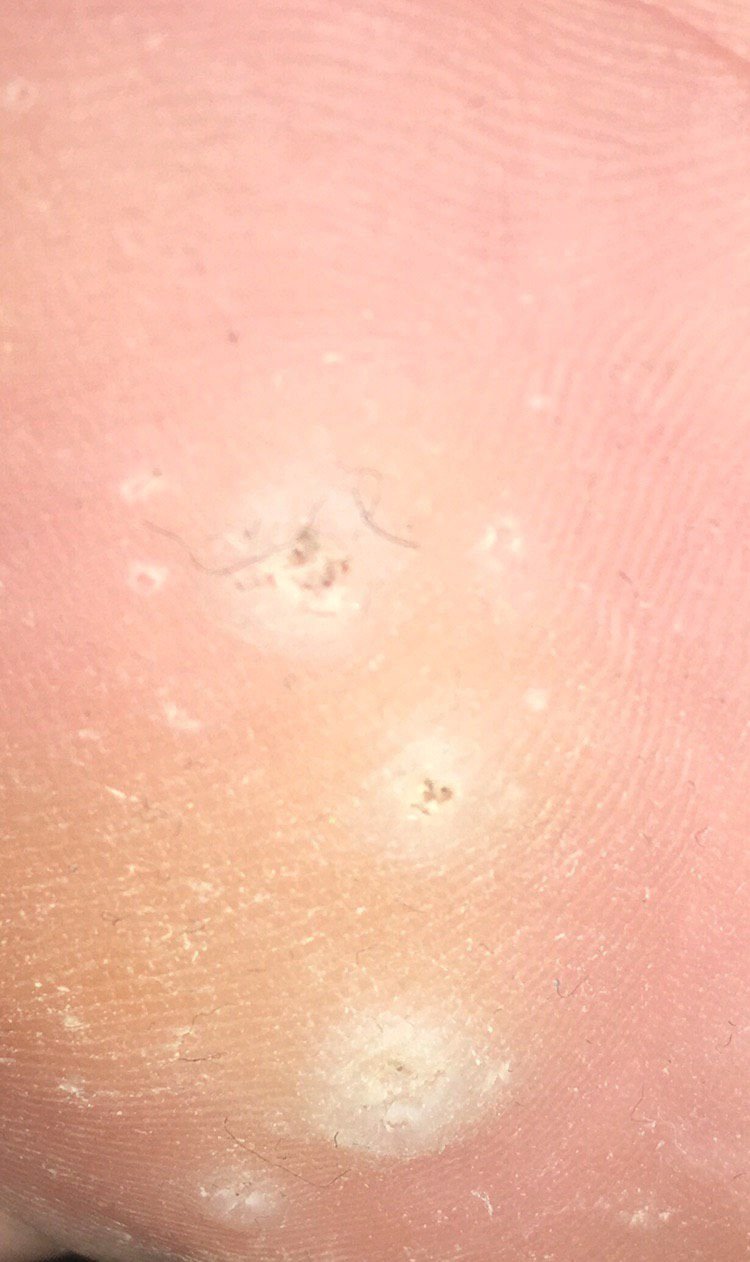
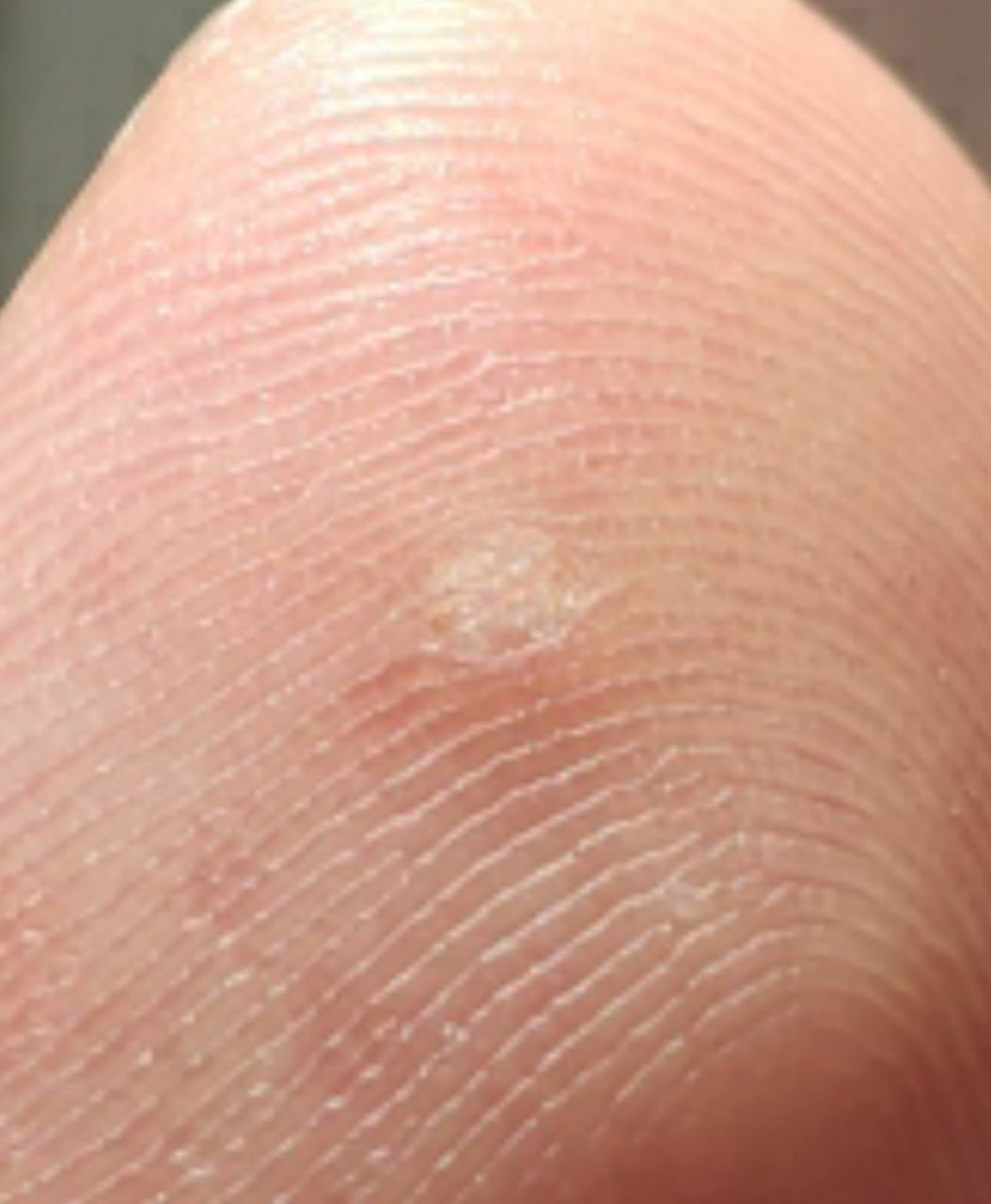
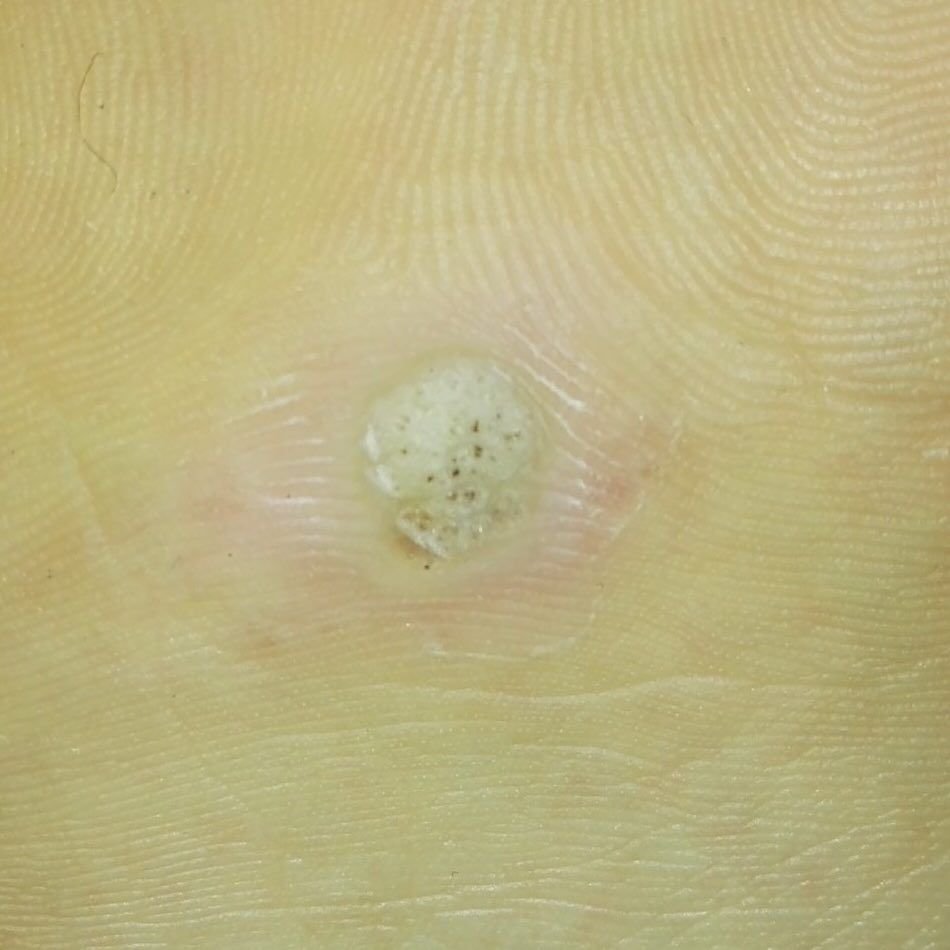
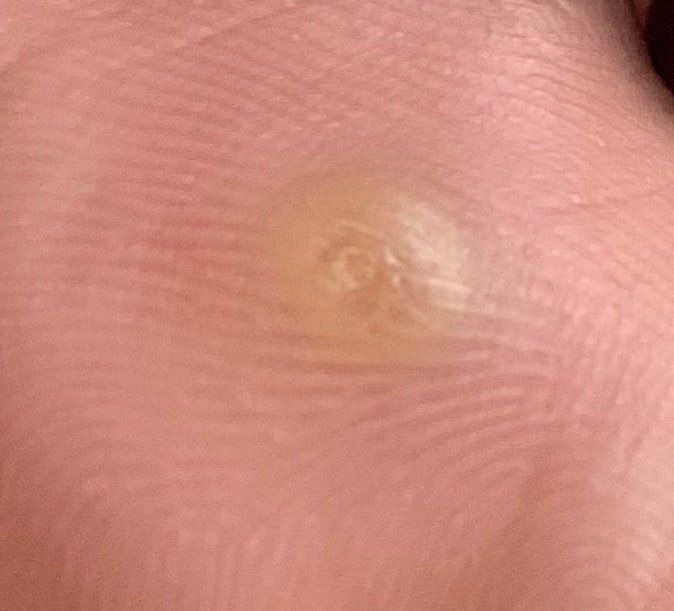
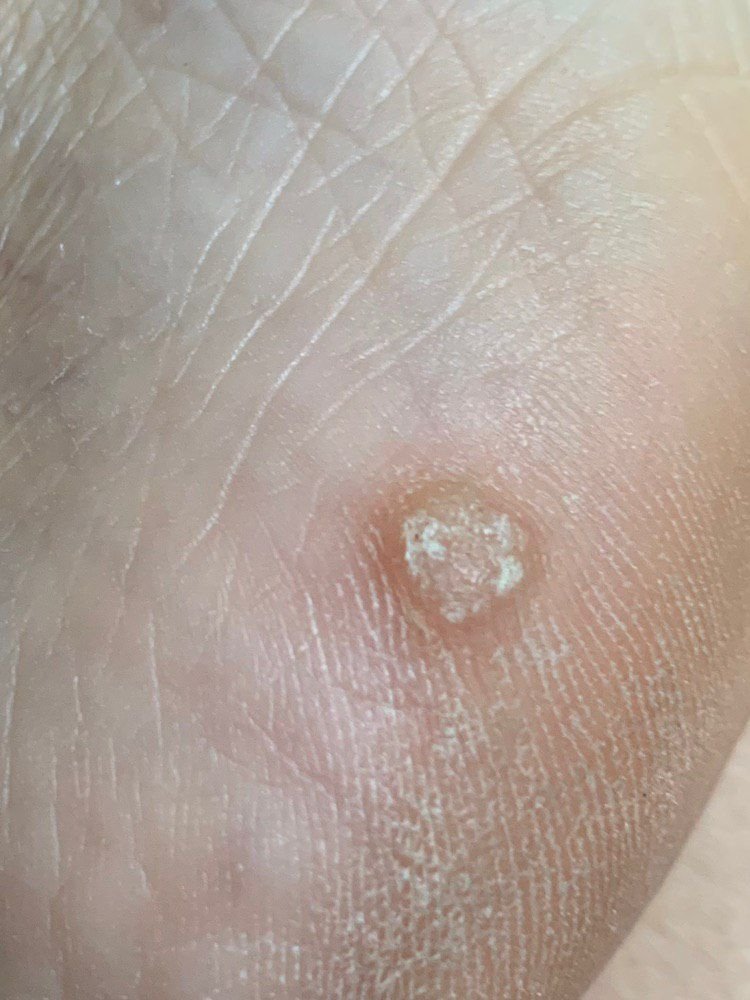
Symptome und klinische Merkmale
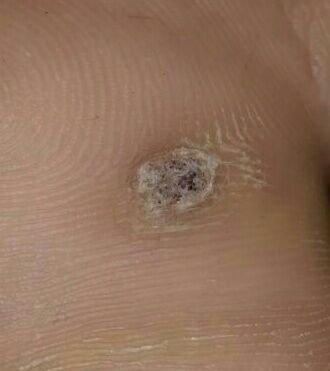
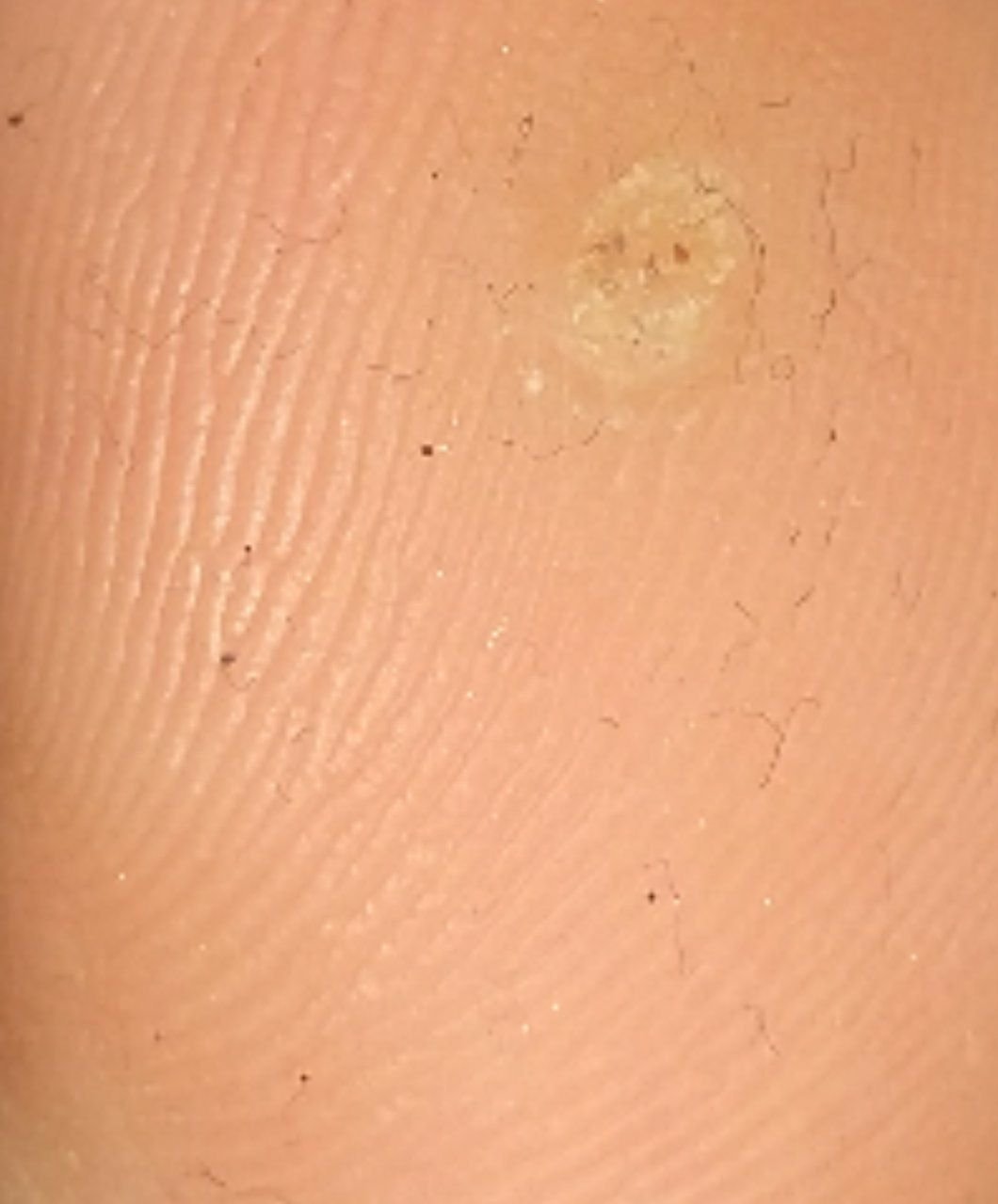
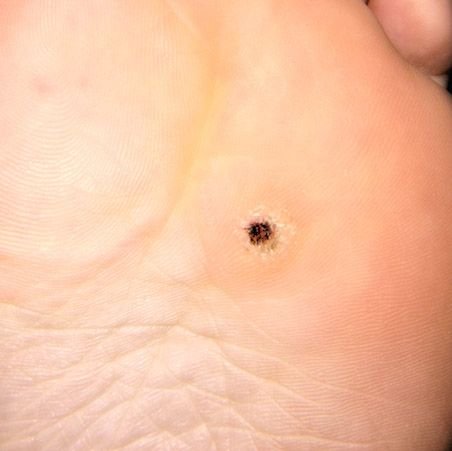
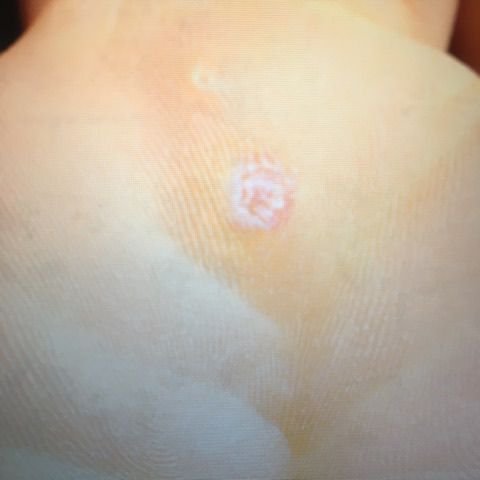
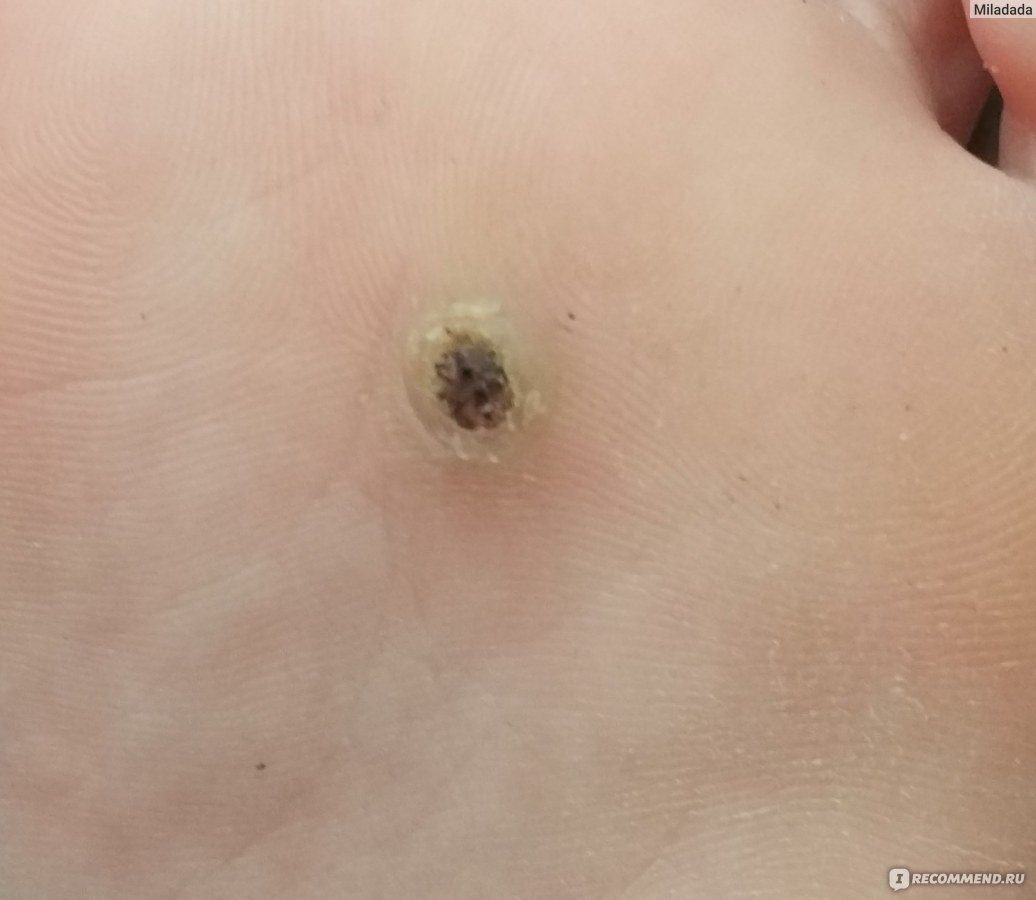
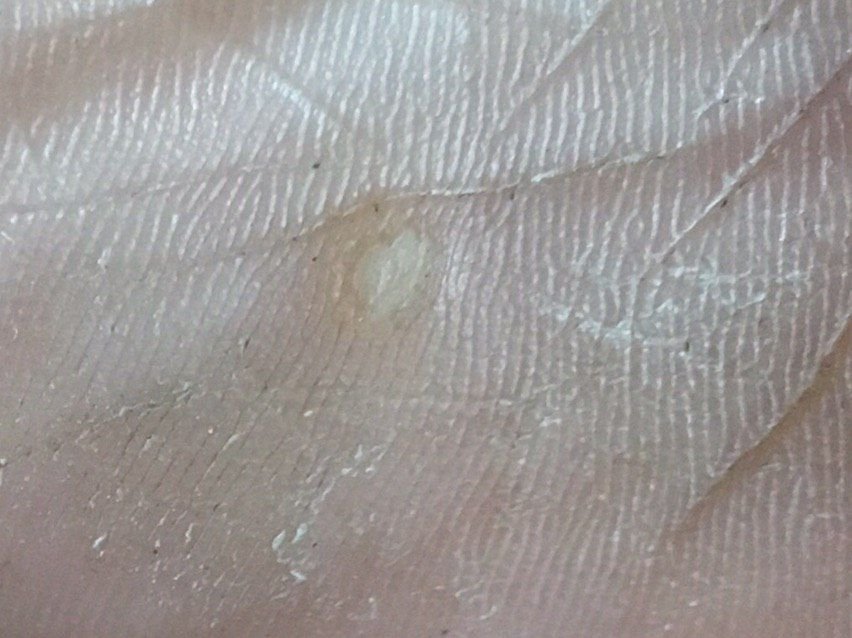
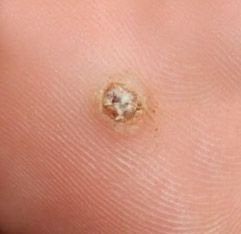
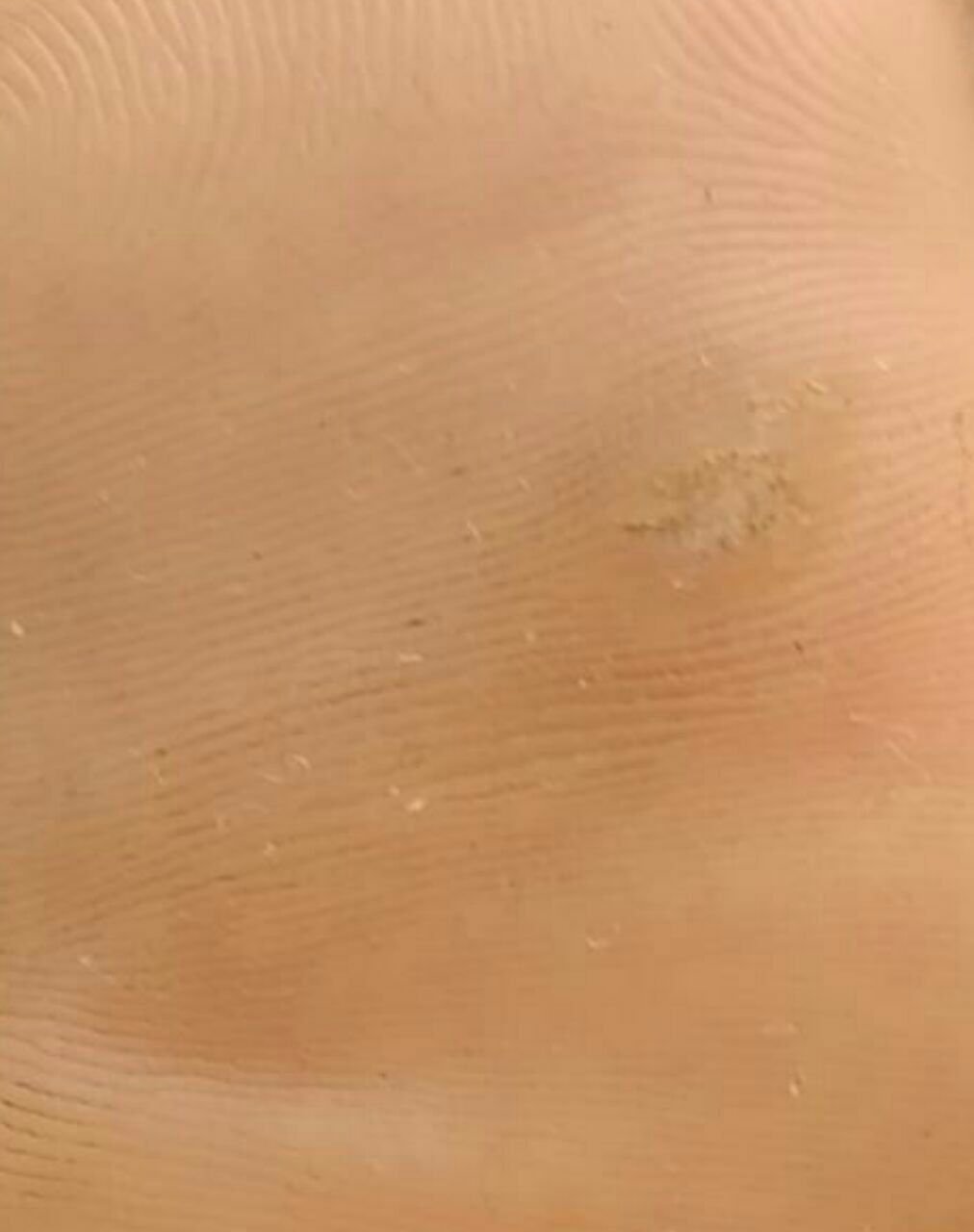
Plantarwarzen erscheinen als flache oder leicht erhabene Läsionen mit einer rauen, verdickten Oberfläche und oft einem Keratinpfropf in der Mitte. Aufgrund des Drucks beim Stehen und Gehen wachsen sie häufig nach innen.
Zu den klinischen Merkmalen gehören:
- Lokalisation: Fußsohlen, insbesondere belastete Bereiche wie Ferse oder Vorfuß;
- Größe: Typischerweise 2–5 mm Durchmesser; größere Läsionen können durch das Zusammenfließen mehrerer Warzen entstehen;
- Oberfläche: rau, mit feinen Papillen oder papillären Rillen, oft mit sichtbaren thrombosierten Kapillaren;
- Farbe: fleischfarben, blass oder gräulich, je nach Keratingehalt und Alter der Läsion;
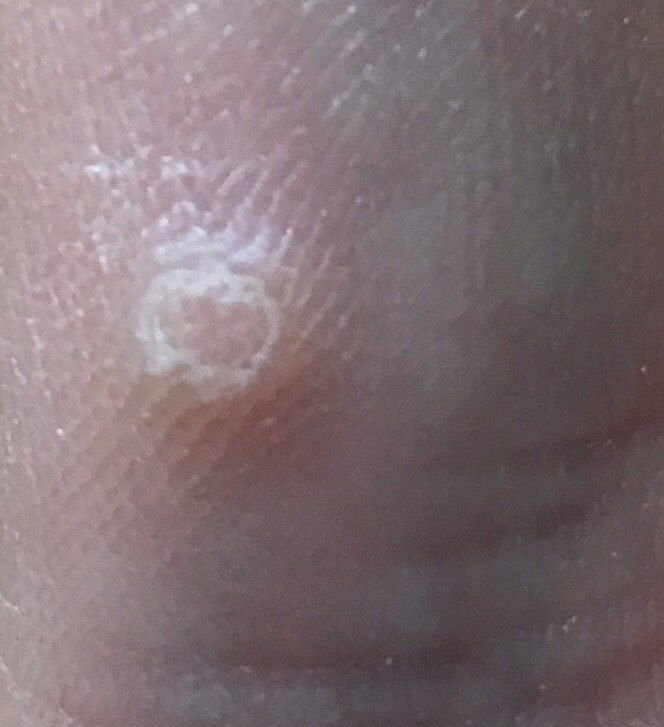
- Ränder: Gut abgegrenzt mit einem keratinisierten Rand, der die Läsion von der gesunden Haut trennt;
- Symptome: Schmerzen oder Empfindlichkeit beim Gehen, Druckempfindlichkeit und möglicherweise Kribbeln oder Unwohlsein.
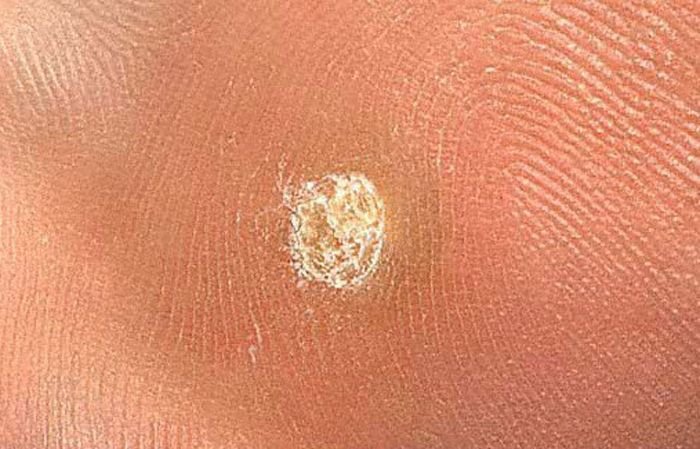
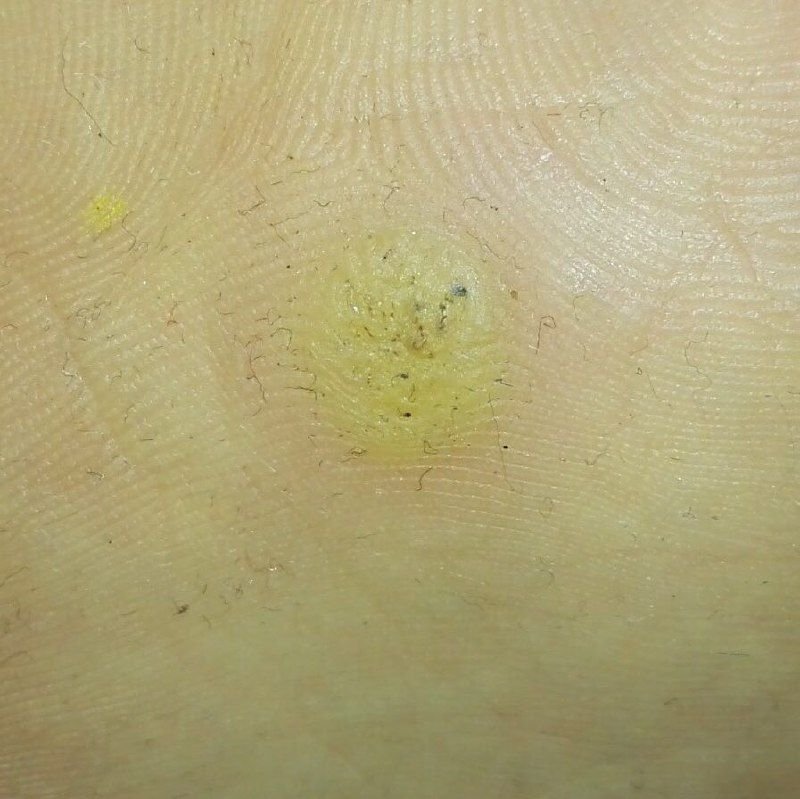
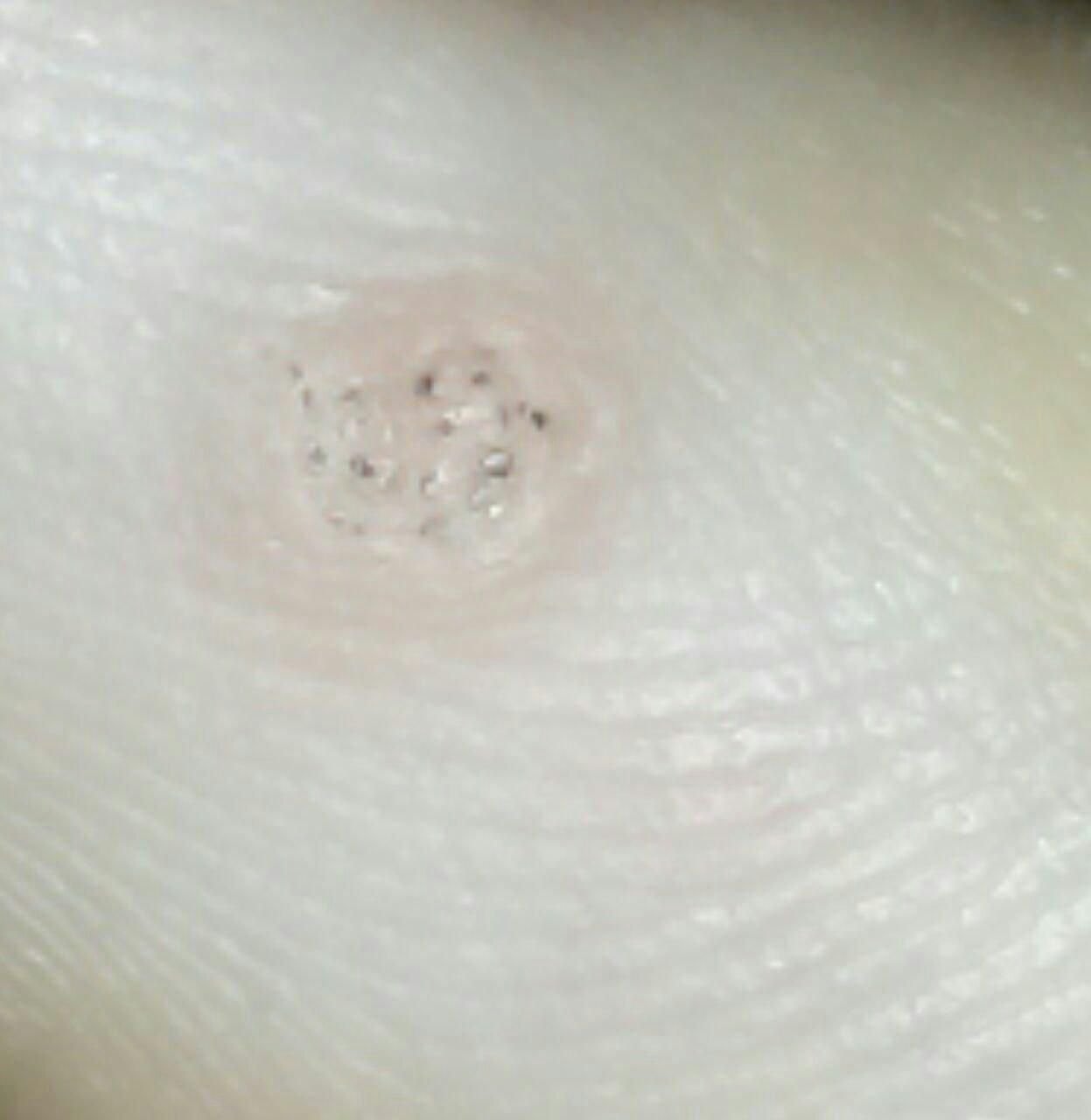
Dermatoskopische Beschreibung
Die Dermatoskopie ist ein unschätzbares Hilfsmittel zur Unterscheidung von Plantarwarzen von anderen keratotischen Läsionen. Zu den klassischen Befunden gehören:
- „Froschlaich“-Muster: Gruppierte Papillen, die jeweils von einem weißen Keratinring umgeben sind und einen zentralen roten oder schwarzen Punkt enthalten (Kapillarsløjfe oder thrombosiertes Gefäß);
- Gelbliche strukturlose Zonen: Verursacht durch Hyperkeratose aufgrund von Druck durch das Körpergewicht;
- Blasse Krone am Rand: Markiert den Übergang zu gesunder Haut;
- Lineare Rillen oder Furchen: Gelegentlich aufgrund der Kompression der Hautstrukturen durch das Körpergewicht zu sehen.
- Hühneraugen (Clavus): Zentraler Kern, umgeben von Keratin; keine Gefäßpunkte und in der Regel weniger schmerzhaft bei seitlichem Druck;
- Hornhaut: Diffuse Verdickung der Hornschicht ohne zentrale Gefäße oder Schmerzen bei vertikalem Druck;
- Flache Warze: Glatte Oberfläche, kleiner, häufig im Gesicht oder an den Händen;
- Gewöhnliche Warze: Erheblicher, rauere Oberfläche, typischerweise an den Händen oder im Bereich der Nägel;
- Dermatofibrom: Feste, hyperpigmentierte Läsion mit einem „Grübchenzeichen“ bei seitlichem Druck;
- Pigmentierter Nävus: Stabile, symmetrische pigmentierte Läsion; bei Veränderungen möglicherweise Biopsie erforderlich;
- Molluscum contagiosum: Zentral umbilizierte Papeln mit perlartigem Aussehen, häufiger bei Kindern;
- Amelanotisches Melanom: Selten, muss jedoch bei sich schnell verändernden oder atypischen Läsionen an den Fußsohlen ausgeschlossen werden.
- Die Läsion verändert sich schnell in Form, Farbe oder Beschaffenheit;
- Die Schmerzen verschlimmern sich oder es kommt zu Blutungen ohne Trauma;
- Die Warze tritt nach der Entfernung schnell wieder auf oder breitet sich auf benachbarte Bereiche aus;
- Der Patient leidet unter einer bekannten immunsuppressiven Erkrankung.
- Körperliche Beschwerden: Schmerzen beim Gehen oder bei körperlicher Betätigung können die Mobilität einschränken und die Lebensqualität beeinträchtigen.
- Verletzungen und Blutungen: Ständiger Druck erhöht das Risiko von Hautschäden und sekundären bakteriellen Infektionen;
- Psychische Belastung: Die Sichtbarkeit, insbesondere bei mehreren Läsionen, kann zu Selbstbewusstseinsproblemen oder Verlegenheit führen;
- Immunfunktion: Mehrere oder hartnäckige Läsionen können auf eine verminderte Immunabwehr gegen HPV-Infektionen hinweisen.
- Die Läsionen schmerzhaft werden, sich ulzerieren oder an Zahl zunehmen;
- Traumata, Blutungen oder wiederkehrende Infektionen im Bereich der Warze auftreten;
- Sie immungeschwächt sind oder eine Hautmalignität in der Anamnese haben;
- Die Warze Gangstörungen, berufliche Schwierigkeiten oder psychische Belastungen verursacht.
- Lasertherapie: Wirksam bei resistenten Läsionen, mit minimaler Narbenbildung;
- Kryotherapie: Vereisung der Warze mit flüssigem Stickstoff; kann mehrere Sitzungen erfordern;
- Radiofrequenzchirurgie: Geeignet für größere oder gruppierte Läsionen;
- Elektrokoagulation: Thermische Kauterisation zur Zerstörung des Warzengewebes, wird in Kombination mit einer Kürettage angewendet;
- Topische Mittel: Salicylsäure, Imiquimod oder 5-FU-Präparate können Keratin aufweichen und die Immunantwort stimulieren (erfordert längere Anwendung);
- Chirurgische Entfernung: Vorbehalten für diagnostische Unsicherheiten oder Fälle, die auf konservative Methoden nicht ansprechen. Bei allen entfernten Läsionen wird eine histologische Untersuchung empfohlen.
- Tragen von Schutzschuhen: Insbesondere in öffentlichen Duschen, Umkleideräumen und Schwimmbädern;
- Fußhygiene: Halten Sie Ihre Füße sauber und trocken und wechseln Sie regelmäßig die Socken;
- Desinfektion persönlicher Gegenstände: Teilen Sie keine Handtücher, Schuhe oder Nagelknipser mit anderen;
- Starke Immunabwehr: Durch gesunde Ernährung, Stressabbau, ausreichend Schlaf und körperliche Aktivität;
- Vermeidung von Verletzungen: Wählen Sie gut passende Schuhe und verwenden Sie bei Bedarf Einlagen;
- Regelmäßige dermatologische Vorsorgeuntersuchungen: Insbesondere bei Personen mit mehreren Läsionen oder einer Vorgeschichte von Viruswarzen;
- UV-Schutz: Vermeiden Sie direkte Verletzungen und Strahlung der Haut, insbesondere in den Sommermonaten.
Diese Merkmale helfen bei der Unterscheidung von Plantarwarzen von Hühneraugen, Hornhaut, seborrhoischen Keratosen und pigmentierten Läsionen.
Differentialdiagnose
Plantarwarzen müssen von anderen Hautläsionen an den Fußsohlen unterschieden werden, da ihr Erscheinungsbild mehrere häufige und seltene Erkrankungen imitieren kann. Wichtige Differentialdiagnosen sind:
Risiken und klinische Implikationen
Plantarwarzen gelten als gutartig und bergen unter normalen Umständen kein onkogenes Risiko. Bestimmte klinische Szenarien können jedoch eine genauere Beobachtung erforderlich machen, insbesondere wenn:
Weitere Bedenken sind:
Taktik: Überwachung und klinisches Management
In Fällen, in denen Plantarwarzen asymptomatisch sind und das Gehen oder die täglichen Aktivitäten nicht beeinträchtigen, können eine regelmäßige Überwachung und die Aufklärung des Patienten ausreichend sein. Die Beobachtung sollte mindestens einmal pro Jahr oder häufiger erfolgen, wenn Veränderungen auftreten.
Patienten sollten umgehend einen Dermatologen konsultieren, wenn:
In solchen Fällen entscheidet der Dermatologe, ob eine Entfernung vorgenommen oder eine fortlaufende dynamische Beobachtung durchgeführt wird. Bei Patienten mit mehreren Läsionen oder wiederkehrenden Warzen sind fotografische Nachverfolgung und Läsionskartierung hilfreiche Instrumente für eine konsistente Nachsorge.
Behandlung von Plantarwarzen
Die Wahl der Behandlung hängt von der Größe, Anzahl und Lage der Läsionen, dem Alter des Patienten und der Schmerzintensität ab. Bei Kindern oder Patienten mit wenigen Warzen werden in der Regel weniger invasive Behandlungen bevorzugt.
Von einer Selbstbehandlung wird abgeraten, da das Risiko einer unvollständigen Entfernung, Infektionen, Blutungen und Schwierigkeiten bei der Unterscheidung zwischen gutartigen und bösartigen Wucherungen besteht.
Vorbeugung von Plantarwarzen
Eine wirksame Vorbeugung von Plantarwarzen umfasst den Schutz der Haut, die Kontrolle der HPV-Exposition und die Aufrechterhaltung der Immungesundheit. Zu den wichtigsten Maßnahmen gehören:
Mit sofortiger Behandlung, sicheren Behandlungsmethoden und vorbeugender Pflege können Plantarwarzen wirksam bekämpft werden, wodurch das Risiko eines erneuten Auftretens, Beschwerden und die Übertragung des Virus minimiert werden.