Wart Plane (ICD-10 : B07) ⚠️
Verrue plane (verrue plate, verruca plana) : lésion cutanée virale bénigne
Aperçu
Les verrues planes, également appelées verrues plates ou verruca plana, sont des tumeurs épithéliales bénignes d’origine virale causées par le papillomavirus humain (HPV). Ces lésions apparaissent le plus souvent chez les enfants, les adolescents et les jeunes adultes et se caractérisent par leur petite taille, leur surface aplatie, leur multiplicité et leur capacité à disparaître spontanément dans certains cas, en particulier chez les personnes jeunes.
Bien qu’elles soient considérées comme inoffensives, les verrues planes peuvent causer un inconfort esthétique important en raison de leur emplacement, qui comprend souvent des zones cutanées exposées telles que le visage et les mains. De plus, les verrues peuvent être résistantes au traitement et leur nombre peut augmenter, ce qui nécessite une intervention médicale.
Facteurs prédisposants et transmission
L’agent causal des verrues planes est le HPV, généralement à faible risque oncogène (par exemple, les types 3, 10, 28). Cependant, bien que le HPV infecte une grande partie de la population, tout le monde ne développe pas de lésions visibles. Cela suggère que la manifestation des verrues dépend de la sensibilité individuelle et de l’état immunitaire.
Les facteurs qui augmentent le risque de développer des verrues planes comprennent :
- Immunosuppression : notamment infection par le VIH, traitement contre le cancer ou maladie auto-immune ;
- Troubles endocriniens et métaboliques : diabète sucré, obésité ou carences nutritionnelles chroniques ;
- Grossesse : les changements hormonaux et immunitaires peuvent favoriser la croissance des verrues ;
- Infections chroniques et stress : affaiblissent le système immunitaire et favorisent l’activation du HPV ;
- Traumatismes cutanés : les micro-lésions ou le grattage facilitent l’entrée du virus (auto-inoculation) ;
- Mauvaise hygiène et contacts étroits : partage d’ustensiles d’hygiène, contact direct avec la peau ou surfaces contaminées ;
- Population pédiatrique : en raison des taux élevés d’interactions physiques étroites et de la finesse de la peau.
La transmission se fait par contact direct avec la peau infectée ou des objets contaminés, et le virus peut se propager aux zones adjacentes par auto-inoculation.
Diagnostic des verrues planes
Le diagnostic des verrues planes est principalement clinique et repose sur l’examen visuel de la peau. Ces lésions ont un aspect caractéristique qui permet aux dermatologues expérimentés d’établir un diagnostic lors d’un examen physique.
Des outils supplémentaires peuvent être utilisés dans les cas complexes ou atypiques :
- Dermatoscopie : aide à visualiser les motifs vasculaires et de kératinisation subtils typiques des verrues planes ;
- Typage du HPV : peut être réalisé pour identifier des souches spécifiques, en particulier dans les cas récurrents ou résistants au traitement ;
- Biopsie cutanée : réalisée en cas de suspicion de malignité ou si la lésion ne répond pas au traitement standard. L’examen histologique révèle une acanthose, une hyperkératose et une koïlocytose.
Symptômes et caractéristiques cliniques
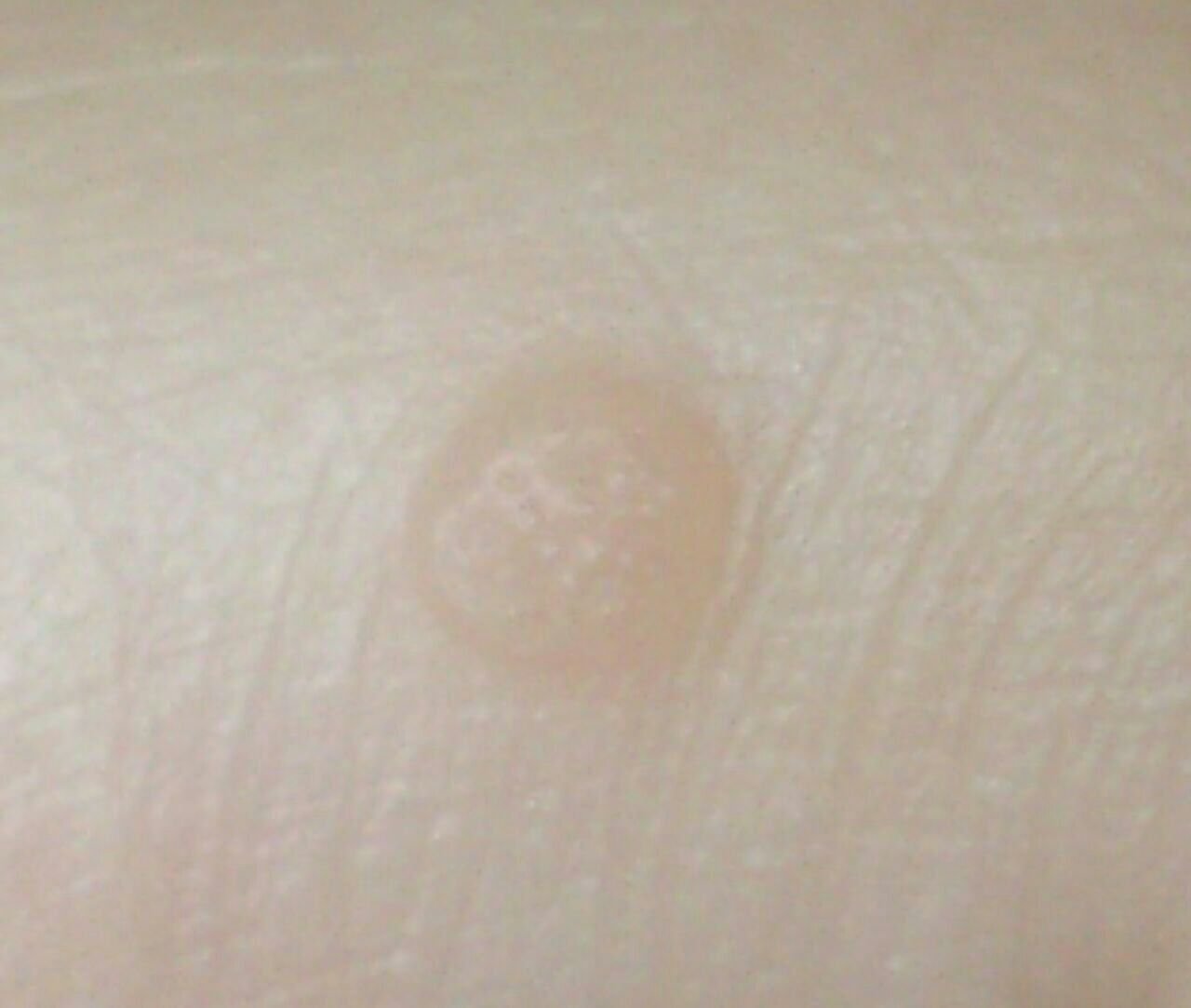
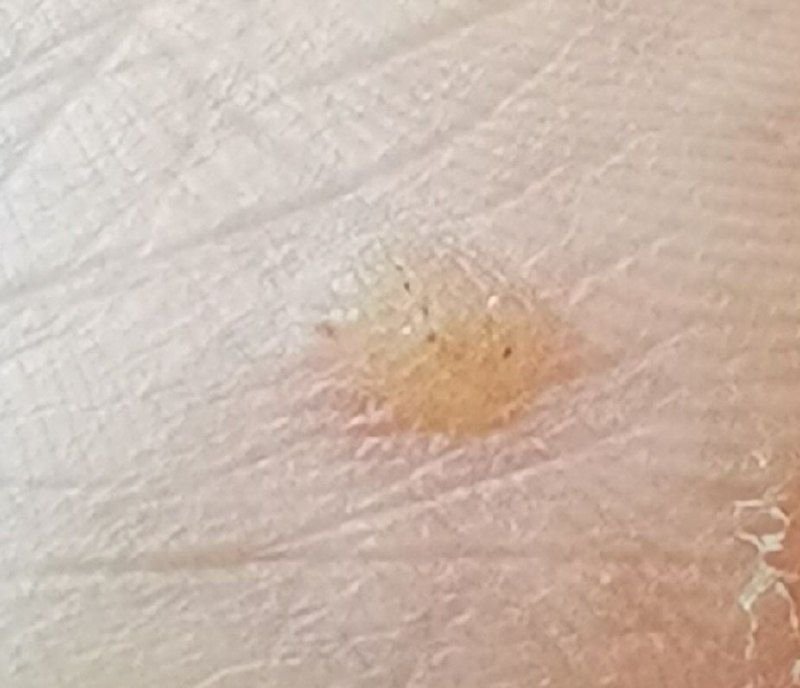
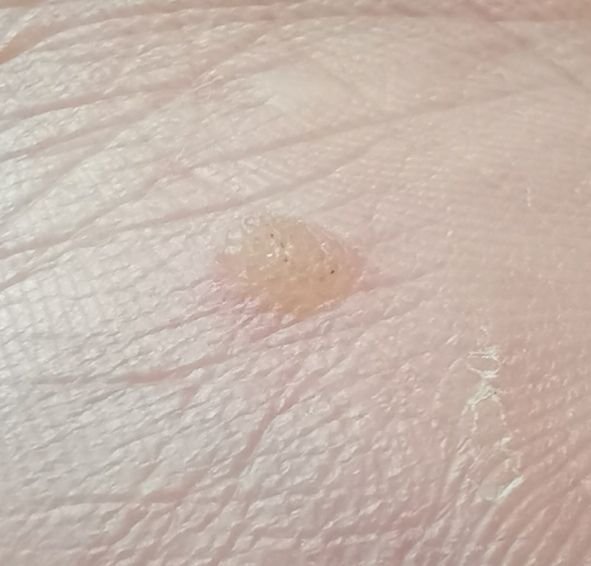
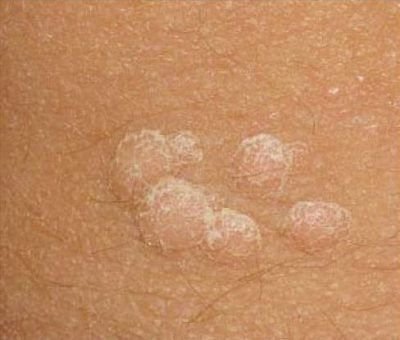
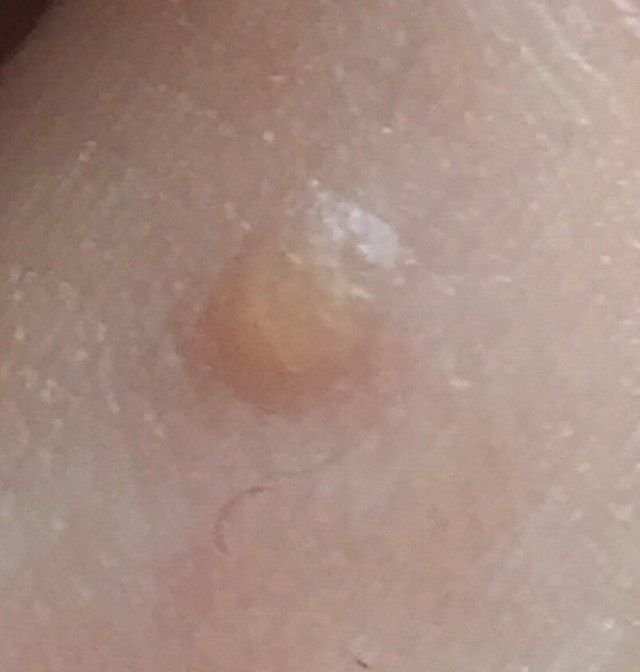
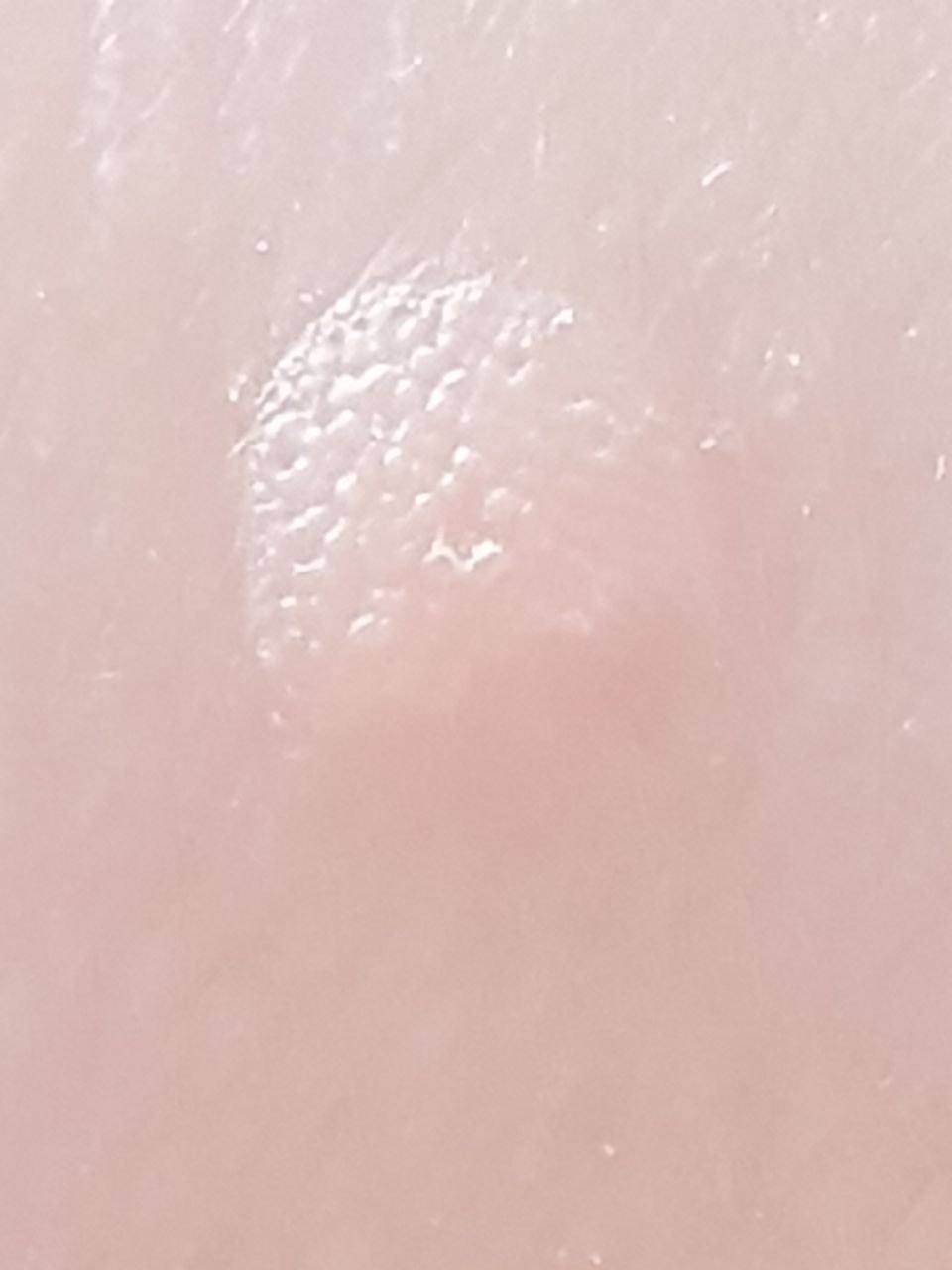
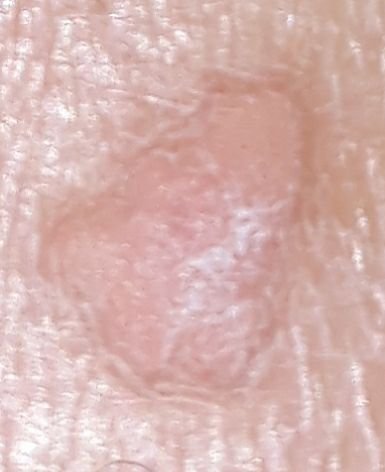
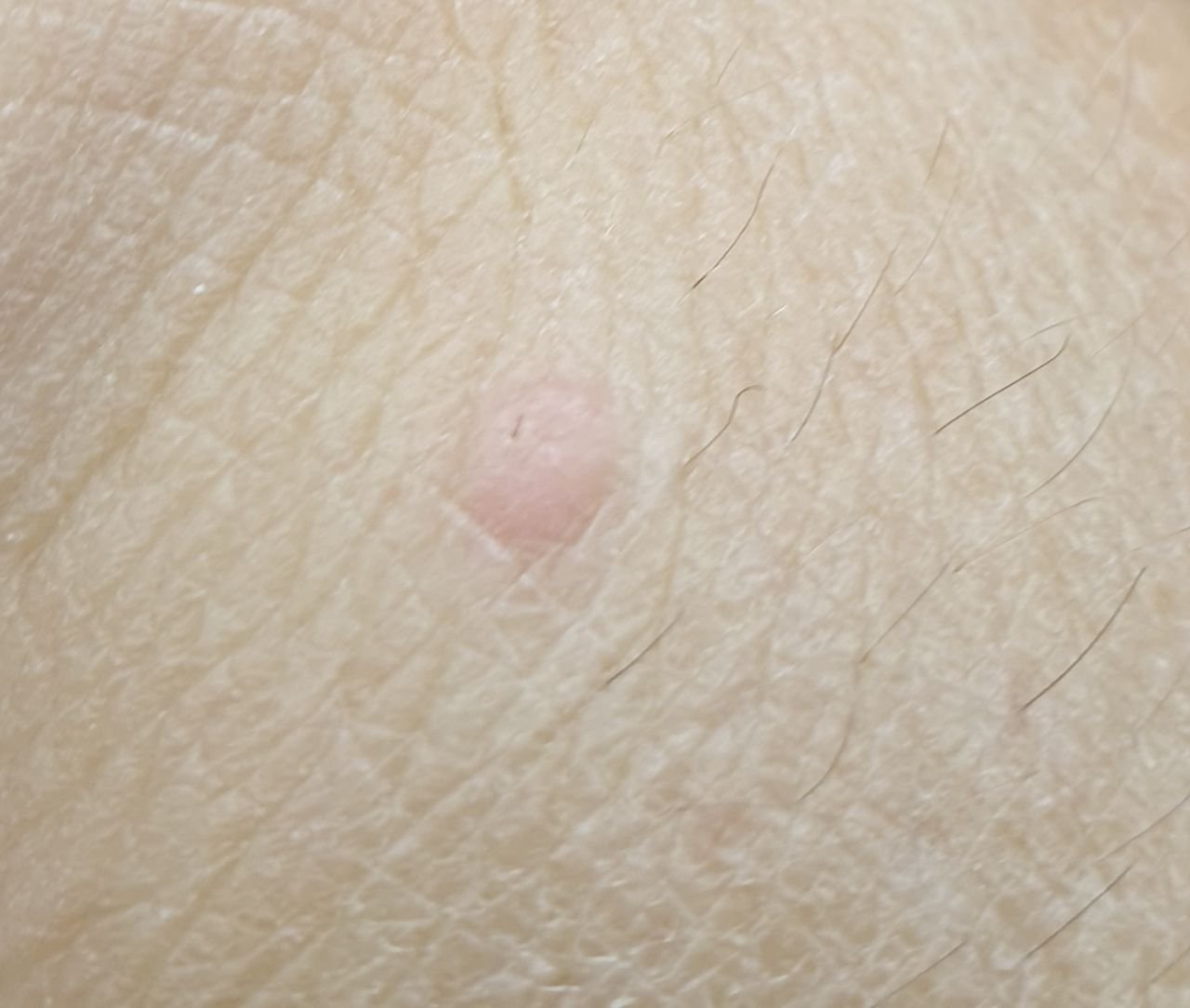
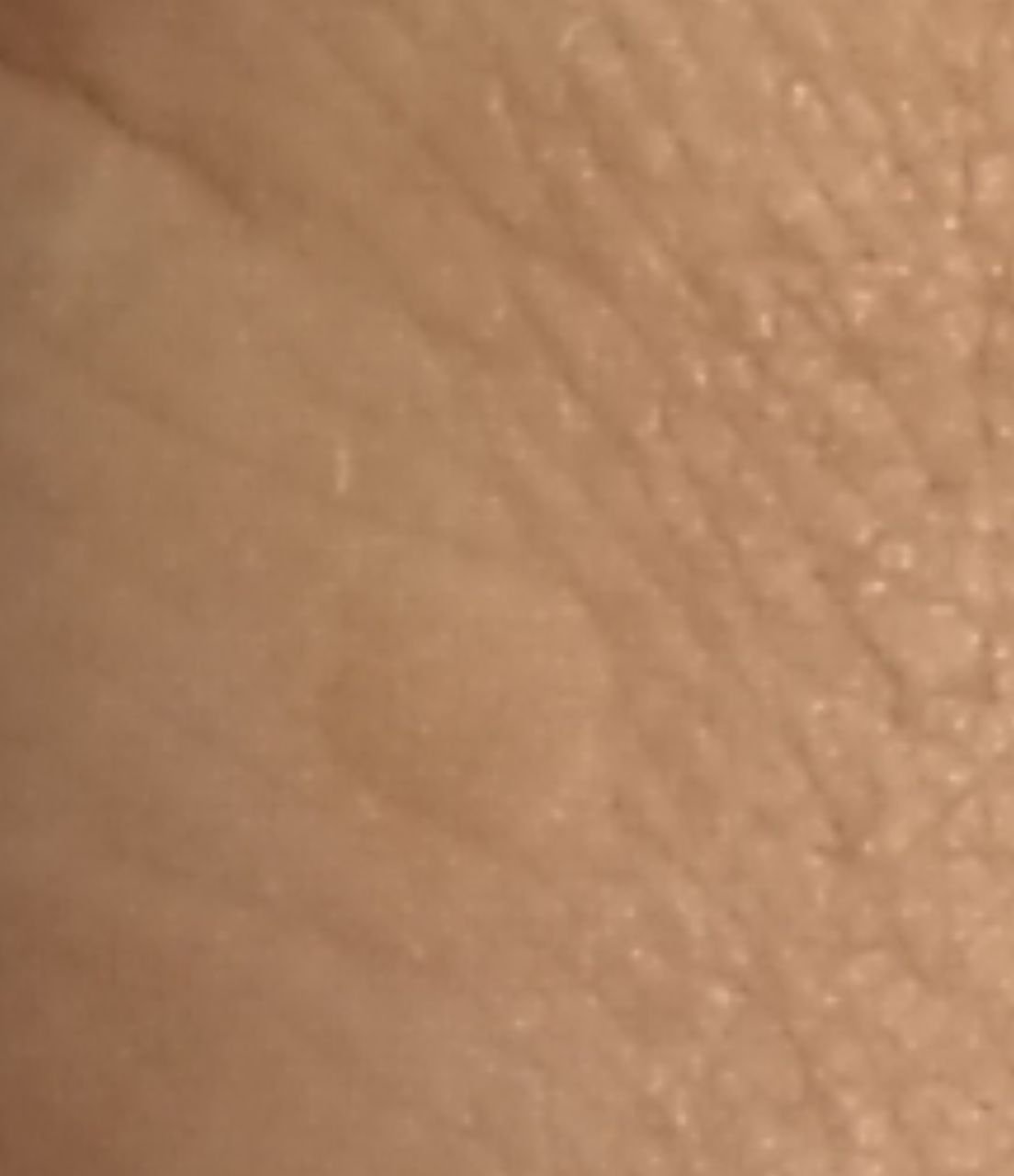
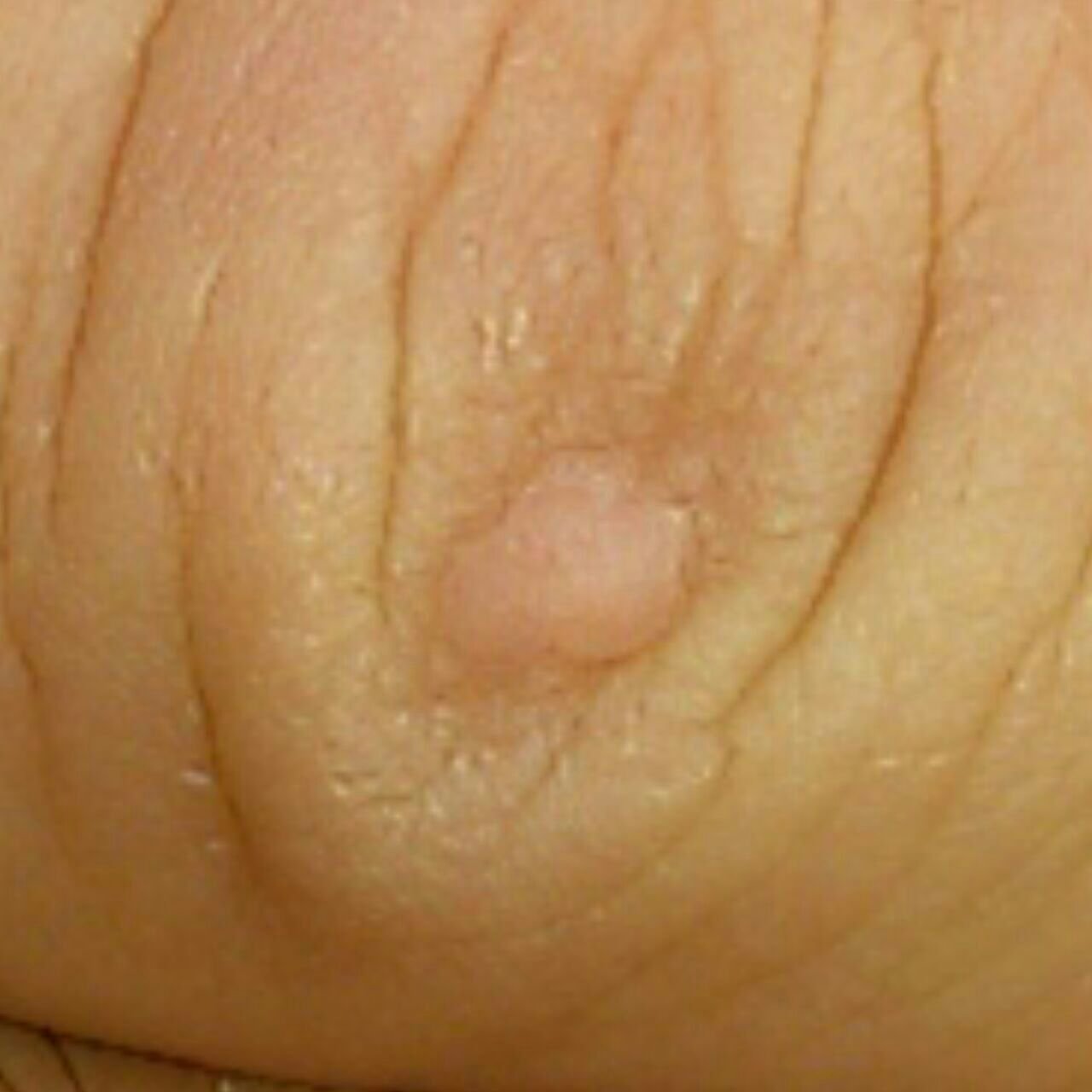
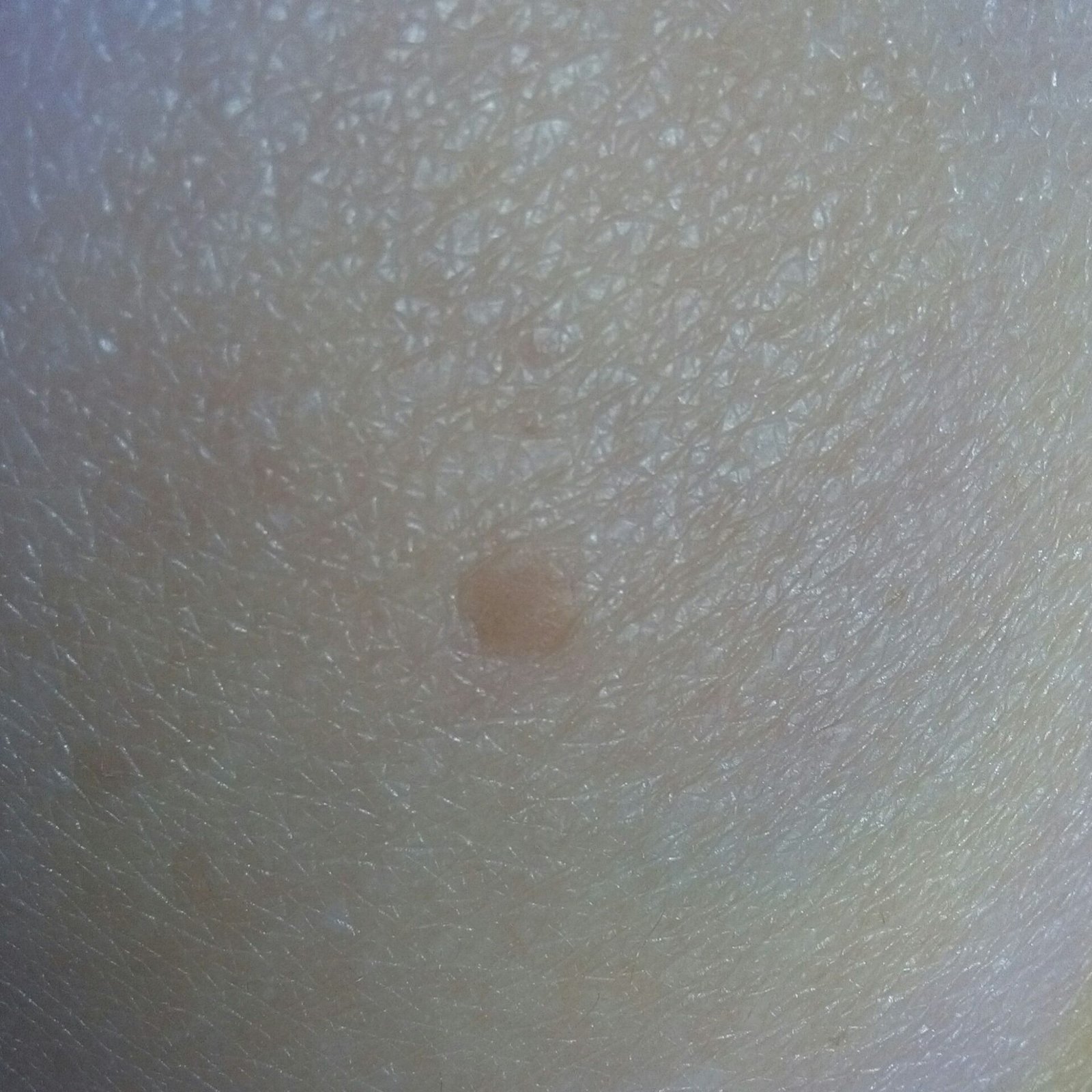
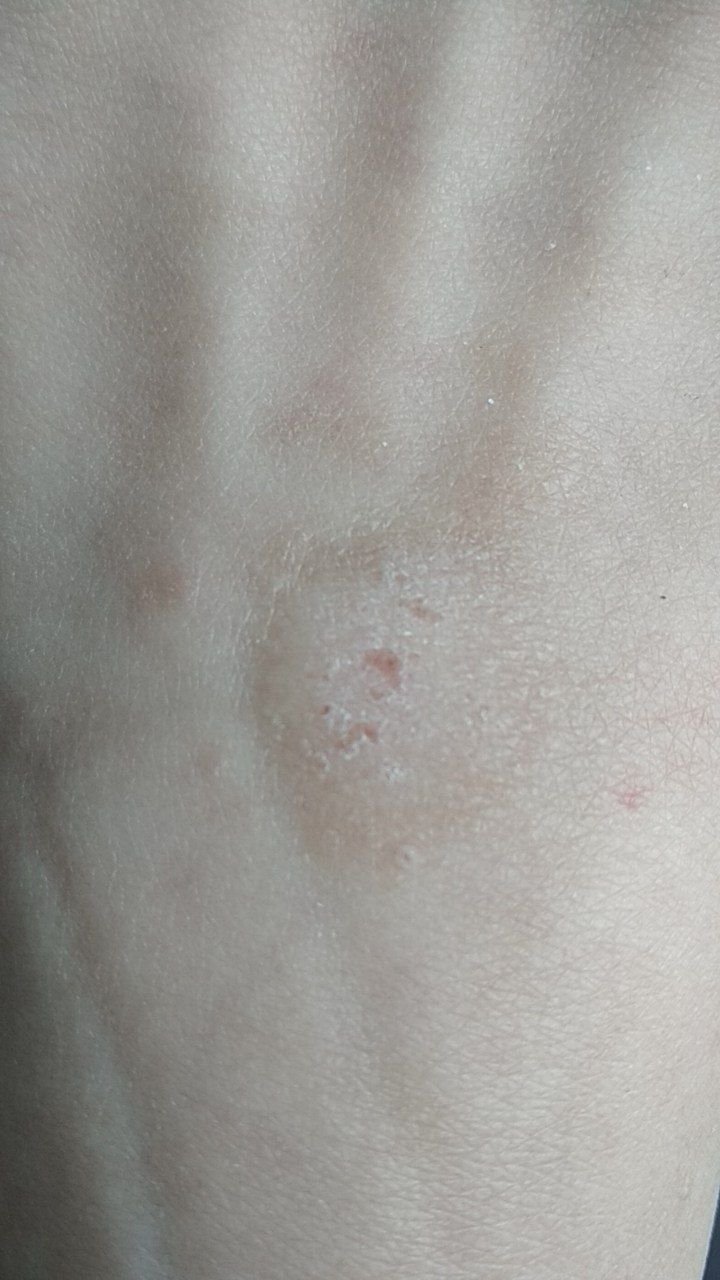
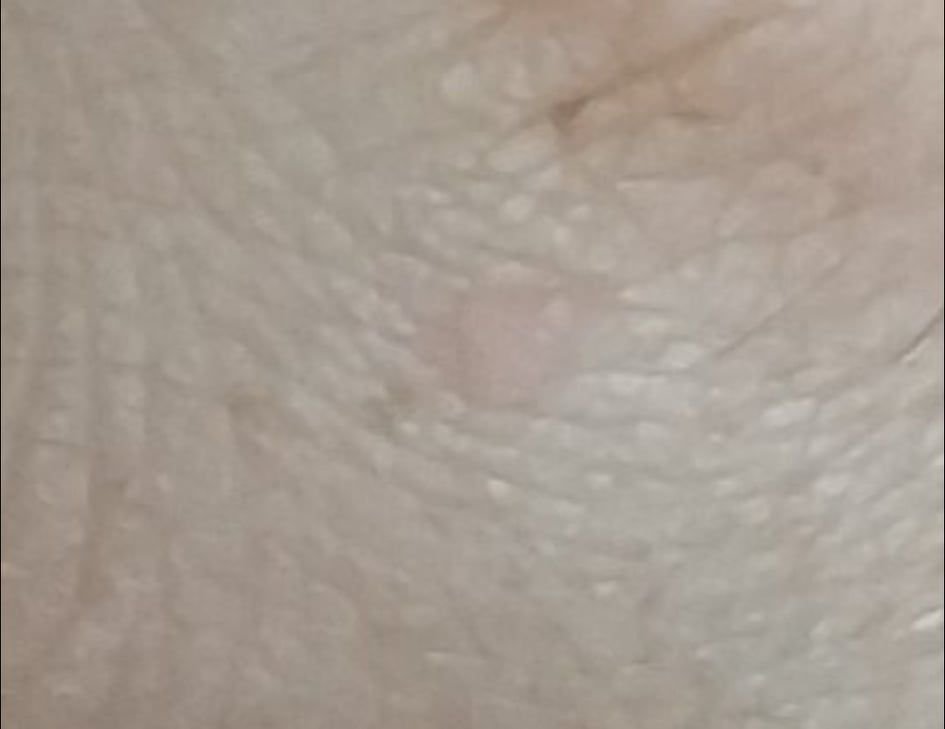
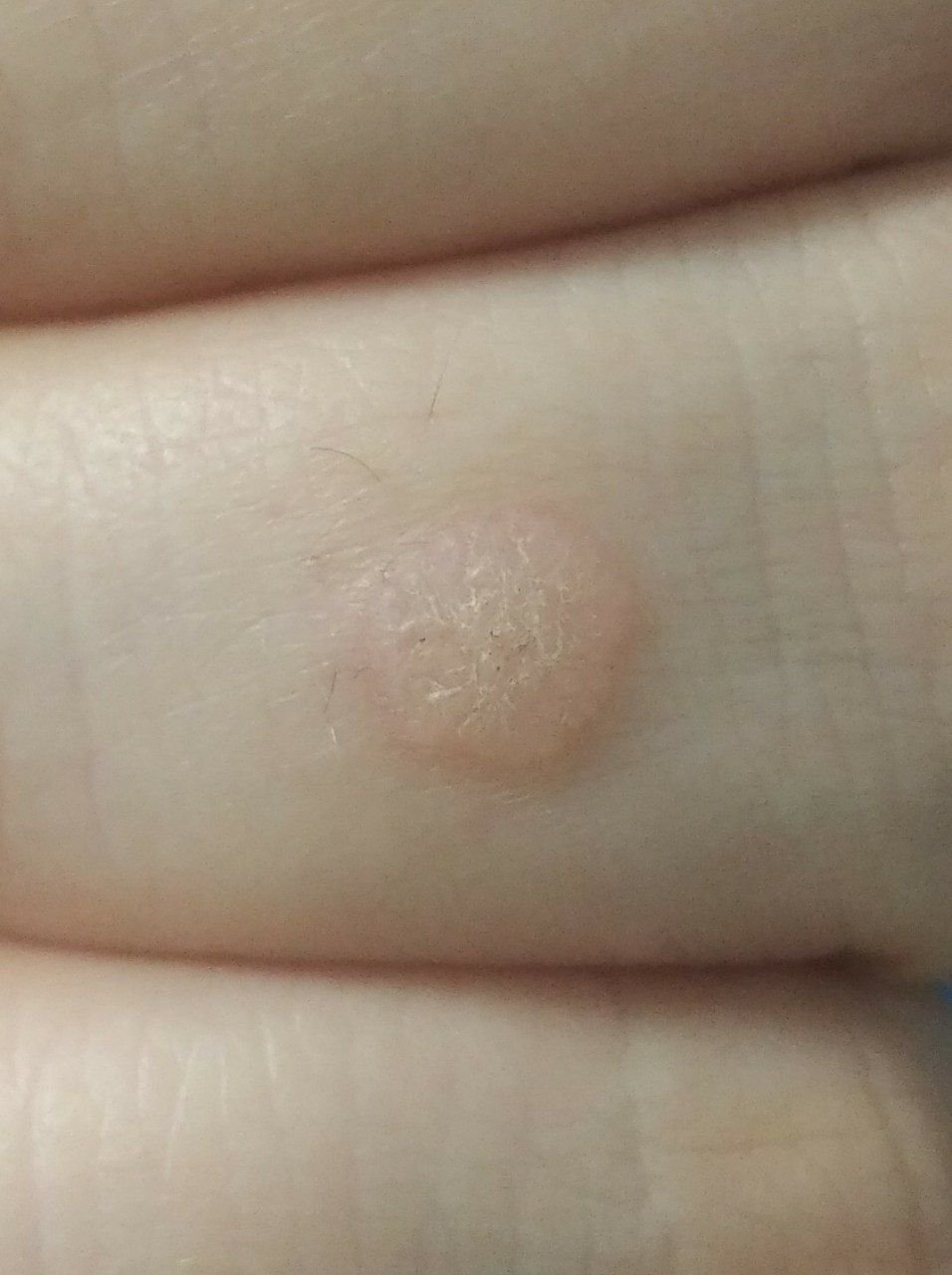
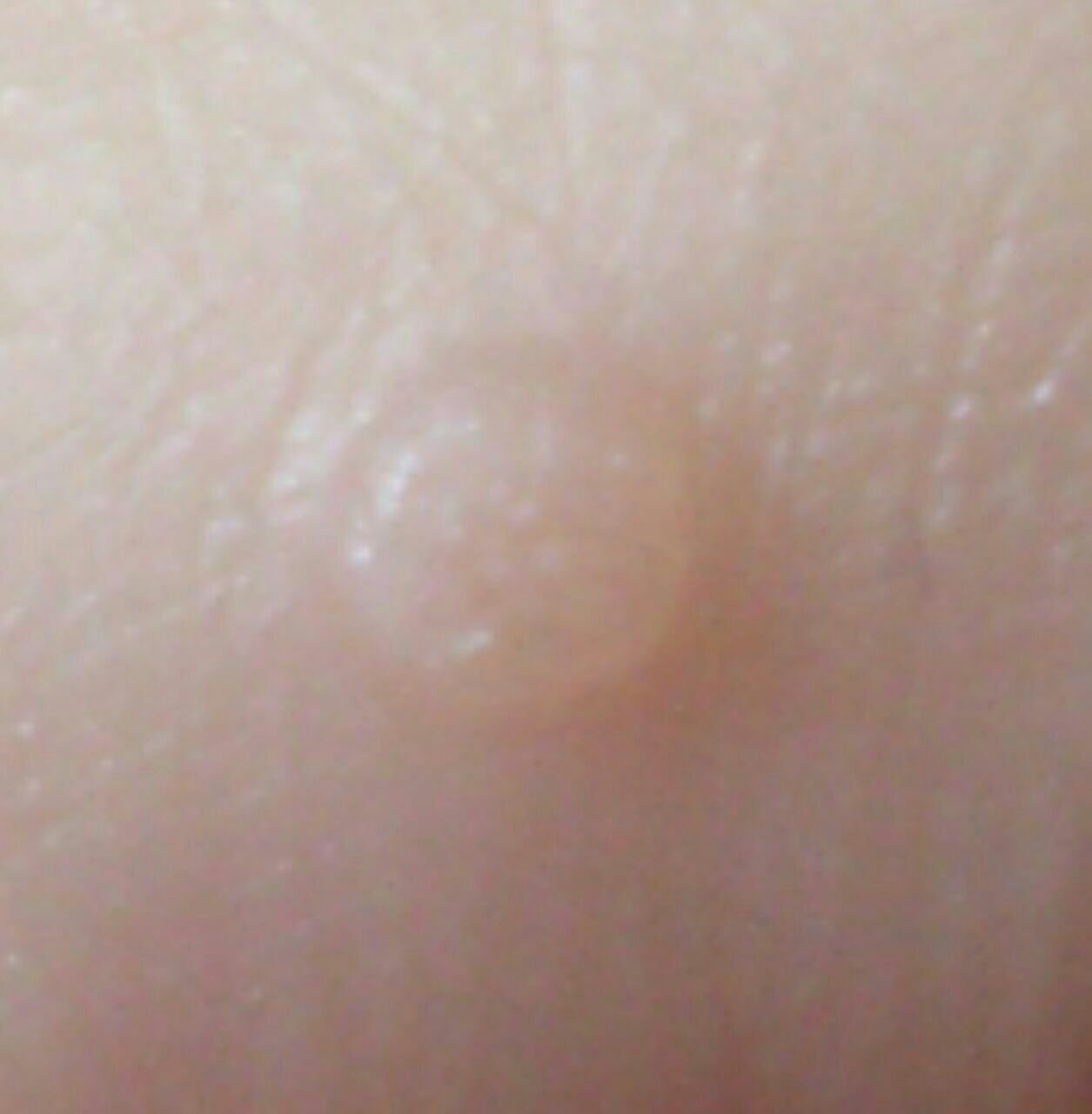
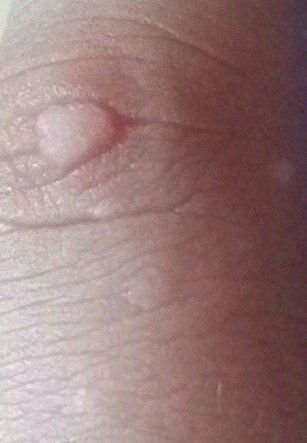
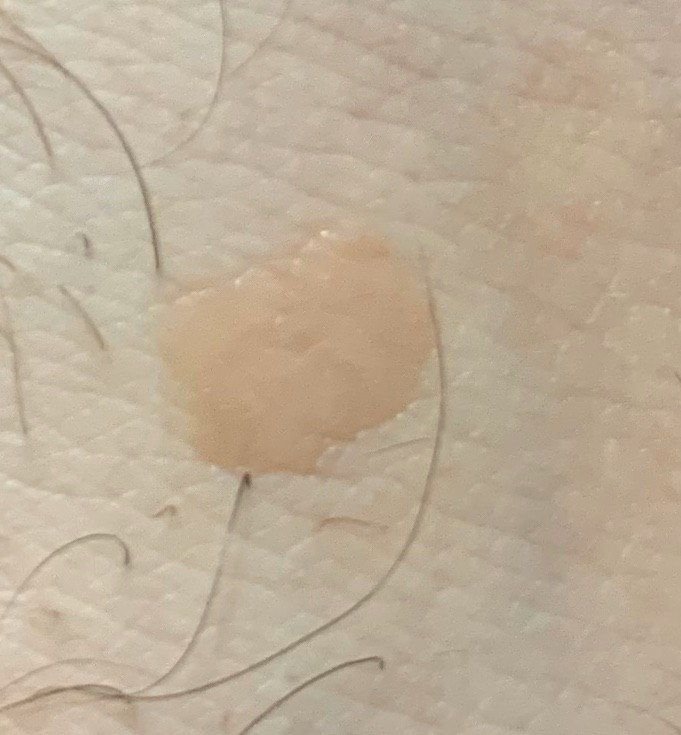
Les verrues planes se présentent sous forme de petites lésions légèrement surélevées avec une surface lisse et aplatie. Elles apparaissent souvent en grappes ou en lignes en raison du phénomène de Koebner (apparition de nouvelles lésions après un traumatisme). Leur couleur varie du couleur de la peau au brun pâle ou grisâtre, selon le degré de kératinisation et l’exposition au soleil.
Les principales caractéristiques cliniques sont les suivantes :
- Taille : généralement 2 à 5 mm de diamètre et 1 à 2 mm de hauteur ;
- Texture : douce, lisse et légèrement veloutée au toucher ;
- Bords : clairement définis, souvent avec une corolle subtile de peau surélevée autour du bord ;
- Pilosité : généralement absente sur la lésion elle-même ;
- Localisation : fréquemment observée sur le visage, le front, les joues, le menton, le dos des mains, les avant-bras et les tibias ;
- Symptômes : asymptomatique dans la plupart des cas ; rarement, une légère sensation de picotement ou une irritation à la pression peut apparaître.
Description dermatoscopique
La dermatoscopie peut aider à distinguer les verrues planes des autres dermatoses papuleuses. Dans le cas des verrues planes, les structures suivantes sont souvent observées :
- Surface légèrement pigmentée : avec une granularité fine et une accumulation minimale de kératine ;
- Réduction du motif « œufs de grenouille » : par rapport aux verrues communes, les points rouges centraux (capillaires) sont moins vifs ou moins nombreux ;
- Points noirs ou bruns : Ils représentent des capillaires thrombosés, plus subtils dans les verrues planes ;
- Démarcation nette : Une bordure pâle ou un anneau corné peut être visible entre la lésion et la peau saine.
Ces résultats dermoscopiques sont particulièrement utiles pour différencier les verrues planes du carcinome basocellulaire précoce, de la kératose séborrhéique et des lésions pigmentées.
Diagnostic différentiel
Les verrues planes doivent être différenciées d’une variété de lésions cutanées bénignes et malignes qui peuvent imiter leur apparence. Un diagnostic précis est particulièrement important dans les cas atypiques ou résistants. Le diagnostic différentiel comprend :
- Nævus papillomateux : plus irréguliers et pigmentés que les verrues planes, souvent d’origine congénitale ;
- Nævus sébacé : plaques typiquement jaunâtres et cireuses présentes sur le cuir chevelu ou le visage pendant l’enfance ;
- Naevus halo : naevus pigmenté entouré d’une zone dépigmentée, généralement sans kératinisation ;
- Dermatofibrome : nodules fermes, brunâtres, qui s’enfoncent vers l’intérieur lorsqu’on les pince ;
- Verrues communes (verruca vulgaris) : Plus surélevées et kératinisées, souvent avec une surface rugueuse et des points noirs ;
- Verrue plantaire : Présente sur la plante des pieds, plus profonde et souvent douloureuse ;
- Molluscum contagiosum : Lésions en forme de dôme avec ombilication centrale, plus molles à la palpation ;
- Carcinome basocellulaire nodulaire : nodule nacré à croissance lente, pouvant s’ulcérer ou saigner ;
- Mélanome amélanocytaire : lésion maligne rare et non pigmentée, nécessite une biopsie en cas de suspicion.
Risques et pertinence clinique
Les verrues planes sont considérées comme oncologiquement bénignes et présentent un risque négligeable de malignité. Néanmoins, les patients doivent être informés de la nécessité de surveiller tout signe de transformation, en particulier dans les lésions qui présentent les changements suivants :
- Taille (croissance rapide ou disproportionnée) ;
- Couleur (assombrissement, pigmentation irrégulière) ;
- Texture (ulcération ou kératinisation excessive) ;
- Symptômes (apparition de douleurs, de saignements ou d’inflammation).
Les risques supplémentaires comprennent :
- Impact esthétique : en particulier au niveau du visage ou des zones visibles ;
- Complications liées à un traumatisme : sur les zones exposées à des frottements ou à une irritation mécanique (par exemple, les mains, les poignets) ;
- Auto-inoculation : de nouvelles lésions peuvent se former sur la peau adjacente à la suite de grattements ou de rasages ;
- Portage du HPV : indique une défense immunitaire affaiblie ou une charge virale accrue, en particulier en cas de lésions étendues.
Stratégies : prise en charge clinique et surveillance
Si les verrues planes sont asymptomatiques et ne causent pas de gêne esthétique, les dermatologues peuvent recommander une observation dynamique avec réévaluation périodique, en particulier chez les enfants et les adolescents, chez qui une résolution spontanée est fréquente.
Toutefois, une consultation dermatologique est justifiée dans les cas suivants :
- Les lésions se multiplient ou fusionnent en grappes ;
- Il y a des changements d’aspect ou de texture ;
- Les verrues sont traumatisées ou enflammées ;
- Il existe une préoccupation esthétique ou psychologique importante ;
- Le patient est immunodéprimé ou souffre de troubles cutanés chroniques.
Une surveillance régulière à l’aide d’une documentation photographique et d’une cartographie cutanée est utile, en particulier chez les patients présentant de multiples lésions ou un risque élevé de récidive. Il est recommandé de procéder à des examens au moins deux fois par an, avant et après l’exposition au soleil en été.
Traitement des verrues planes
Le traitement vise à éliminer les lésions visibles, à prévenir les récidives et à éviter les complications. Les méthodes peu invasives sont préférables, en particulier pour le visage ou les zones sensibles sur le plan esthétique.
Les méthodes de traitement courantes comprennent :
- Thérapie au laser : efficace pour les petits groupes ou les zones importantes sur le plan esthétique ;
- Cryothérapie : application d’azote liquide, nécessite souvent plusieurs séances ;
- Électrocoagulation ou curetage : destruction du tissu verruqueux sous anesthésie locale ;
- Ablation par radiofréquence : technique précise et moins traumatisante, idéale pour les lésions multiples ;
- Agents topiques : acide salicylique, rétinoïdes, imiquimod ou autres formulations antivirales/kératolytiques (utilisées sous surveillance médicale) ;
- Excision chirurgicale : réservée aux lésions atypiques ou aux cas présentant une incertitude diagnostique, suivie d’un examen histopathologique.
L’auto-ablation est déconseillée en raison du risque de saignement, d’infection, de cicatrices et de propagation virale. Toutes les interventions doivent être réalisées dans des conditions stériles par des professionnels qualifiés.
Prévention des verrues planes
La prévention des verrues planes repose sur la réduction de l’exposition au HPV, le maintien d’une peau saine et le renforcement du système immunitaire.
- Une bonne hygiène : évitez de partager des articles de soins personnels (par exemple, rasoirs, serviettes) ;
- Une bonne santé immunitaire : veillez à dormir suffisamment, à avoir une alimentation équilibrée, à contrôler votre stress et à faire de l’exercice physique ;
- Protection de la peau : prévenez les blessures cutanées mineures et traitez rapidement les affections cutanées existantes ;
- Protection contre les UV : utilisez un écran solaire sur la peau exposée et évitez l’exposition excessive au soleil ou aux bancs solaires ;
- Limitez le contact avec les verrues : ne grattez pas, ne rasez pas et ne manipulez pas les lésions ;
- Contrôles réguliers de la peau : en particulier chez les personnes à haut risque, notamment celles dont le système immunitaire est affaibli ou qui présentent fréquemment des lésions cutanées virales ;
- Vaccination contre le HPV : bien que conçue pour les souches oncogènes à haut risque, elle peut offrir une protection partielle ou réduire la transmission dans certains cas.
Grâce à un dépistage précoce, une prise en charge appropriée et une bonne information, la plupart des verrues planes peuvent être traitées avec succès, ce qui permet d’éviter les problèmes esthétiques et de réduire la propagation du HPV au sein de la population.