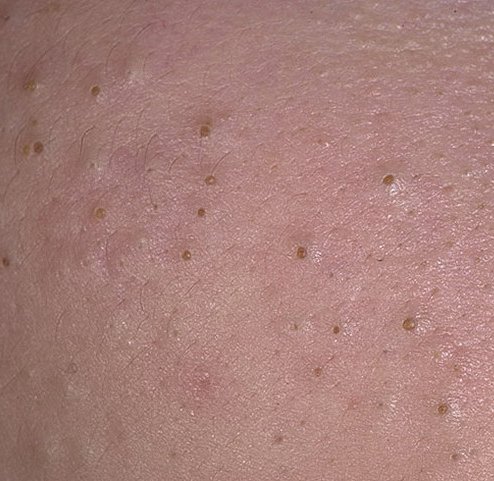
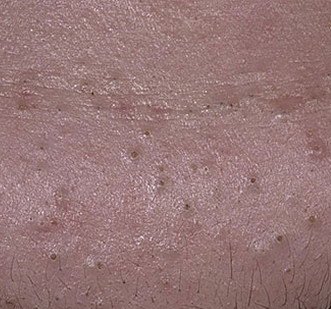
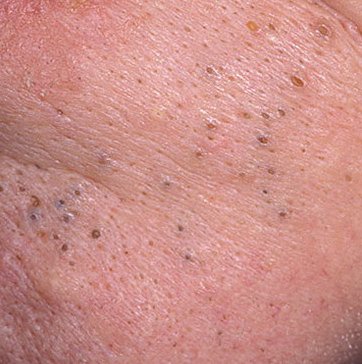
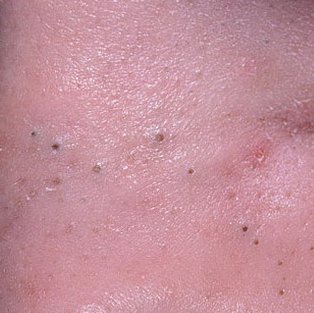
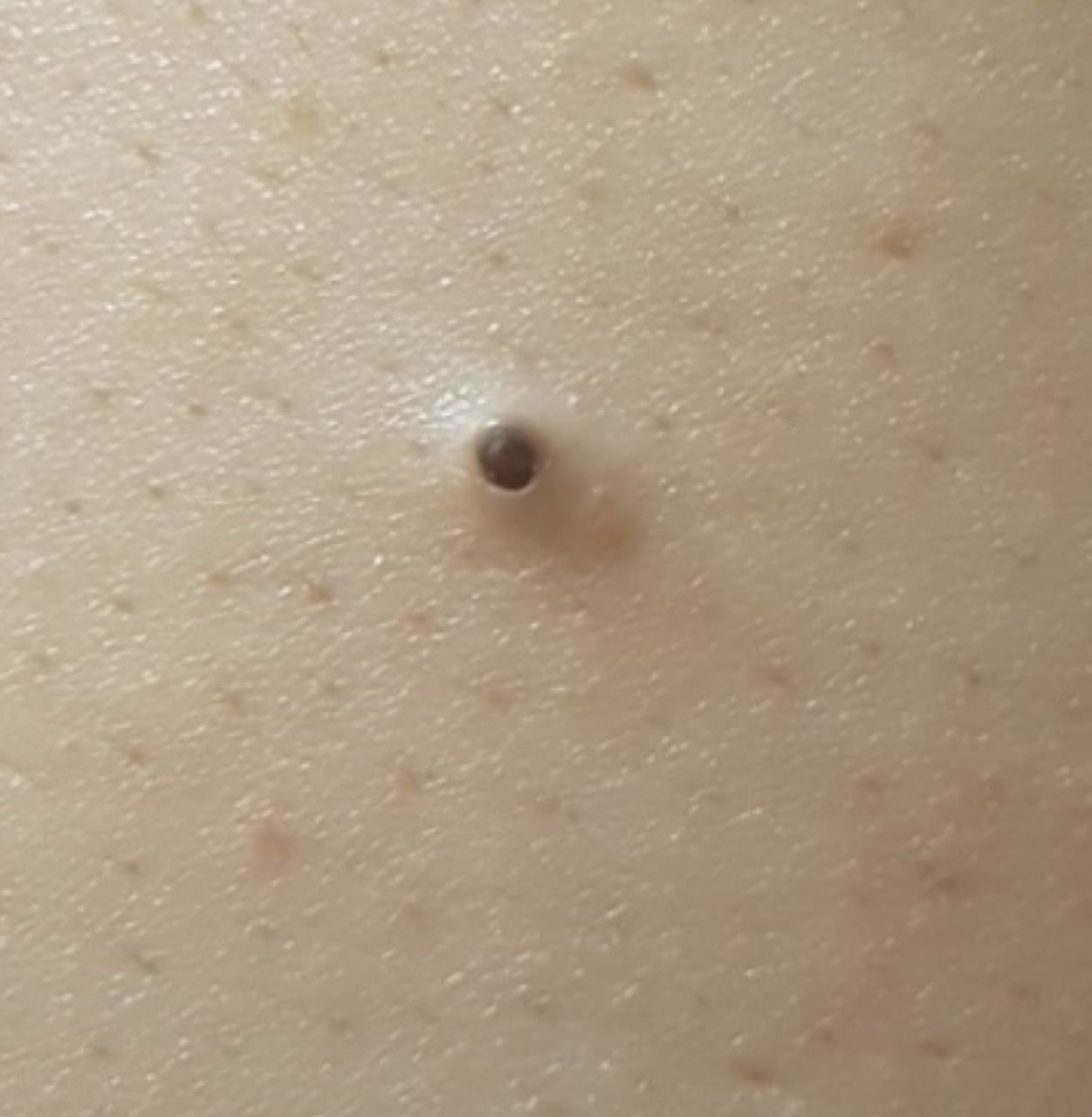
Comédon ouvert (CIM-10 : L70) ⚠️
Comédons ouverts : causes, caractéristiques et traitement
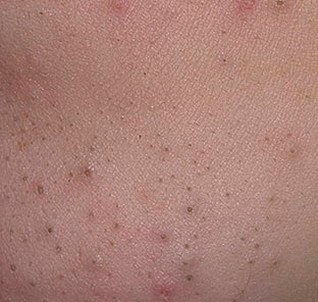
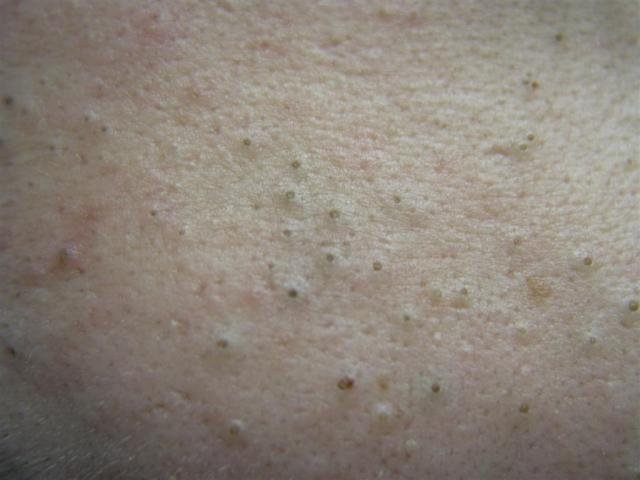
Les comédons ouverts, plus communément appelés points noirs, sont un type de lésion cutanée non inflammatoire qui se forme lorsque les canaux excréteurs des glandes sébacées se bouchent avec un mélange de sébum, de kératine et de cellules épithéliales desquamées. Contrairement à leurs homologues fermés (les points blancs), les comédons ouverts se caractérisent par un orifice folliculaire ouvert, qui permet au contenu du pore obstrué de s’oxyder au contact de l’air. Ce processus d’oxydation rend la surface du bouchon brun foncé ou noir, ce qui donne aux comédons ouverts leur aspect caractéristique.
Bien que les comédons ouverts soient techniquement classés dans le groupe plus large des lésions acnéiformes, ils ne représentent pas une affection inflammatoire, sauf s’ils évoluent vers des papules ou des pustules. Lorsque plusieurs comédons apparaissent dans des zones concentrées, telles que la zone T du visage ou le haut du dos, ils sont généralement considérés comme une manifestation non inflammatoire de l’acné vulgaire. Cependant, leur présence peut néanmoins causer une gêne esthétique et une détresse psychologique chez de nombreuses personnes.
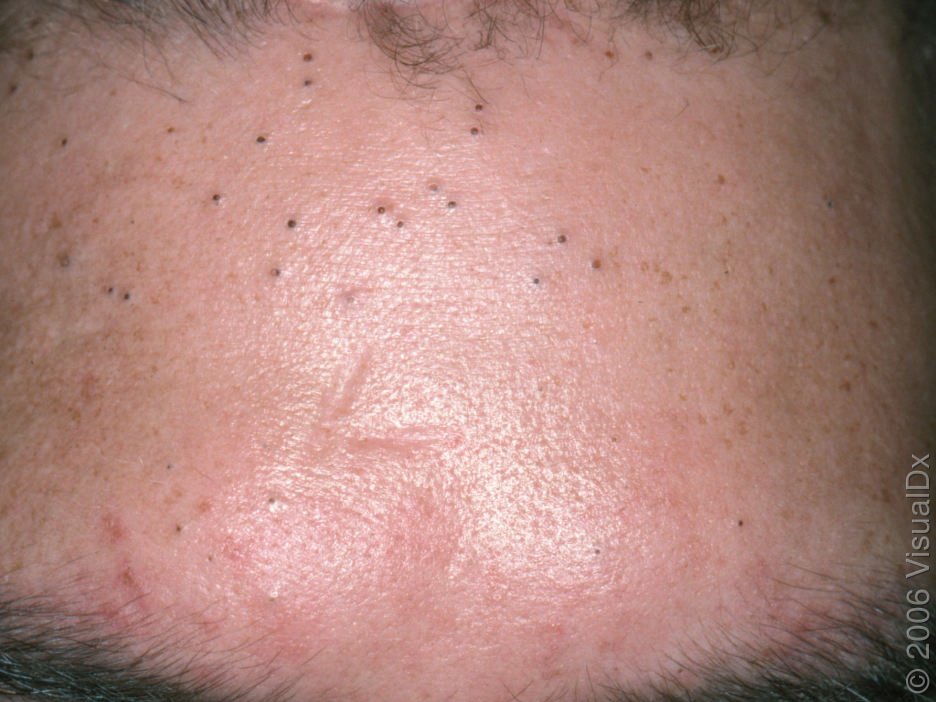
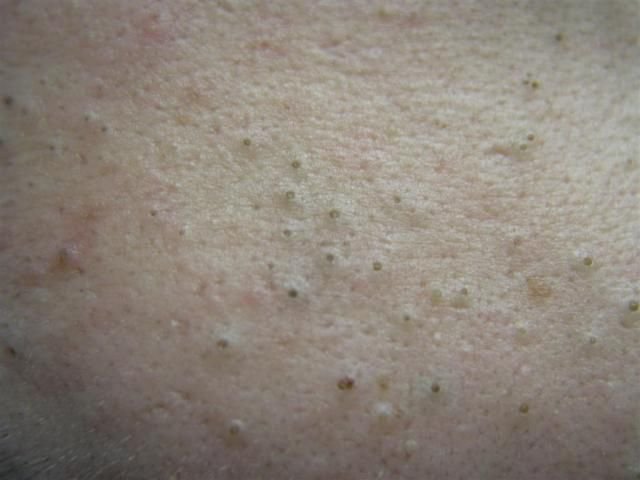
Les comédons ouverts peuvent se développer sur n’importe quelle partie du corps où les glandes sébacées sont actives. Les sites les plus courants sont le visage (en particulier le nez, le front et le menton), le cuir chevelu, le cou, la poitrine et le haut du dos. Ils peuvent apparaître sous forme de lésions isolées ou en grappes étendues.
Bien que les points noirs soient souvent associés à l’adolescence en raison des fluctuations hormonales, ils peuvent apparaître à pratiquement tout âge, y compris chez les adultes et les personnes âgées, en particulier en réponse à des facteurs environnementaux, à des habitudes de soins de la peau ou à des conditions médicales sous-jacentes.
Facteurs prédisposants : qu’est-ce qui conduit à la formation de comédons ouverts?
Le développement des comédons ouverts est principalement lié à un déséquilibre des processus naturels de la peau, en particulier à une augmentation de la production de sébum et à une exfoliation insuffisante des kératinocytes morts. Ces processus entraînent une accumulation progressive de matière dans l’ouverture folliculaire. Une fois que le canal se dilate et reste ouvert à la surface de la peau, le bouchon de sébum et de débris est exposé à l’oxygène, ce qui entraîne son oxydation chimique et la coloration noire visible au centre.
Plusieurs facteurs internes et externes contribuent à cette affection :
- Hyperactivité des glandes sébacées : stimulée par les poussées hormonales (en particulier les androgènes), la production excessive de sébum crée un excès de sébum qui, combiné à la kératine, peut obstruer les pores.
- Hyperkératose : la surproduction et la rétention de cellules cutanées kératinisées altèrent le processus naturel d’exfoliation de la peau, provoquant l’obstruction des pores.
- Mauvaise hygiène cutanée : des routines de nettoyage inadéquates ou irrégulières favorisent l’accumulation de sueur, de sébum et de saletés, augmentant ainsi le risque d’obstruction folliculaire.
- Utilisation de produits comédogènes : Certains cosmétiques, écrans solaires et traitements cutanés peuvent contenir des ingrédients qui obstruent la peau, entraînant la formation de points noirs.
- Tabagisme : La fumée de tabac introduit un stress oxydatif et modifie la composition du sébum, rendant les comédons plus fréquents et persistants.
- Influences alimentaires : Une consommation élevée de sucre, de produits laitiers et d’aliments transformés a été associée à une peau sujette à l’acné chez certaines personnes, ce qui peut exacerber la formation de comédons.
- Exposition environnementale : La pollution, la poussière et l’exposition prolongée aux rayons UV peuvent entraîner des modifications de la qualité du sébum et du comportement des kératinocytes.
- Prédisposition génétique : Les personnes ayant des antécédents familiaux d’acné ou de peau grasse sont plus susceptibles de développer des comédons.
- Affections systémiques : Les troubles endocriniens ou métaboliques, tels que le syndrome des ovaires polykystiques (SOPK) ou la résistance à l’insuline, peuvent contribuer à une augmentation de l’activité sébacée et à la comédogenèse.
Il est essentiel de comprendre ces facteurs contributifs pour s’attaquer aux causes profondes des comédons ouverts et élaborer un plan de prise en charge durable à long terme. Sans intervention, les points noirs peuvent persister pendant des semaines ou des mois et évoluer vers une acné inflammatoire en réponse à une colonisation microbienne ou à une irritation mécanique.
Diagnostic : comment diagnostiquer les comédons ouverts
Le diagnostic des comédons ouverts repose généralement sur un examen clinique approfondi. Les dermatologues identifient les lésions à l’œil nu, en tenant compte de leurs caractéristiques : petites bosses sombres au centre à la surface de la peau, souvent entourées d’une peau dont la texture est normale.
Le diagnostic peut inclure :
- Inspection visuelle : un examen dermatologique de routine suffit généralement pour confirmer la présence de comédons ouverts.
- Dermatoscopie : si nécessaire, des outils dermatoscopiques peuvent fournir une vue agrandie du bouchon folliculaire, permettant de le différencier d’autres lésions sombres ou d’excroissances pigmentées.
- Biopsie et histopathologie : rarement indiquées, mais peuvent être réalisées si la lésion est d’apparence atypique, persistante ou si une malignité est suspectée.
L’identification précoce des comédons, en particulier dans le cadre d’un processus acnéique plus large, permet une intervention rapide et réduit le risque d’évolution vers une acné inflammatoire ou des cicatrices.
Symptômes : comment se présentent les comédons ouverts sur la peau ?
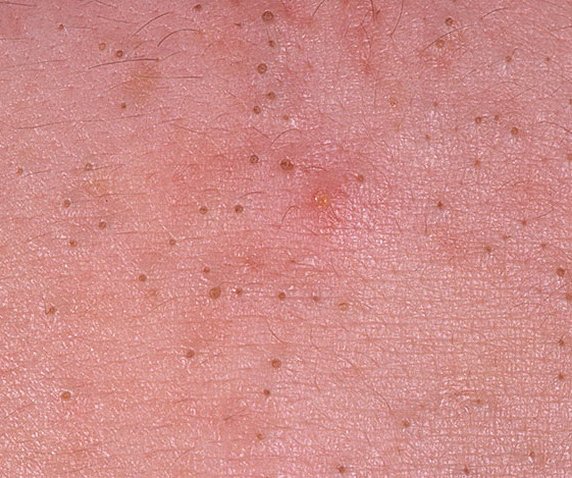
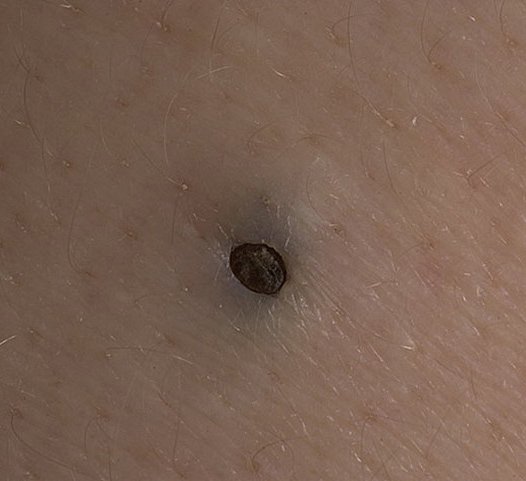
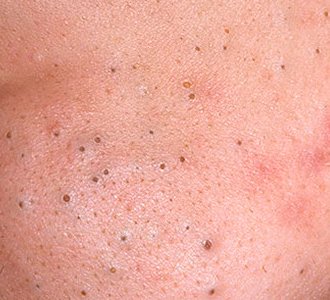
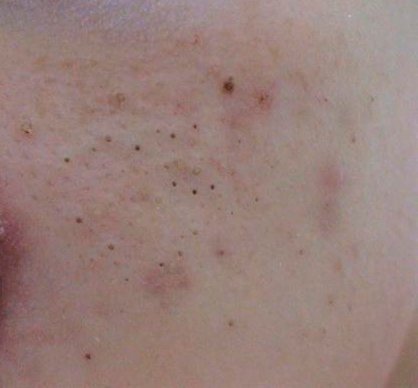
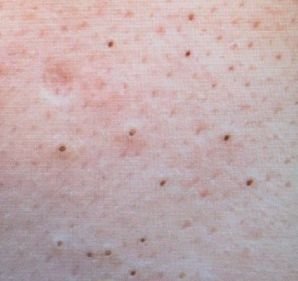
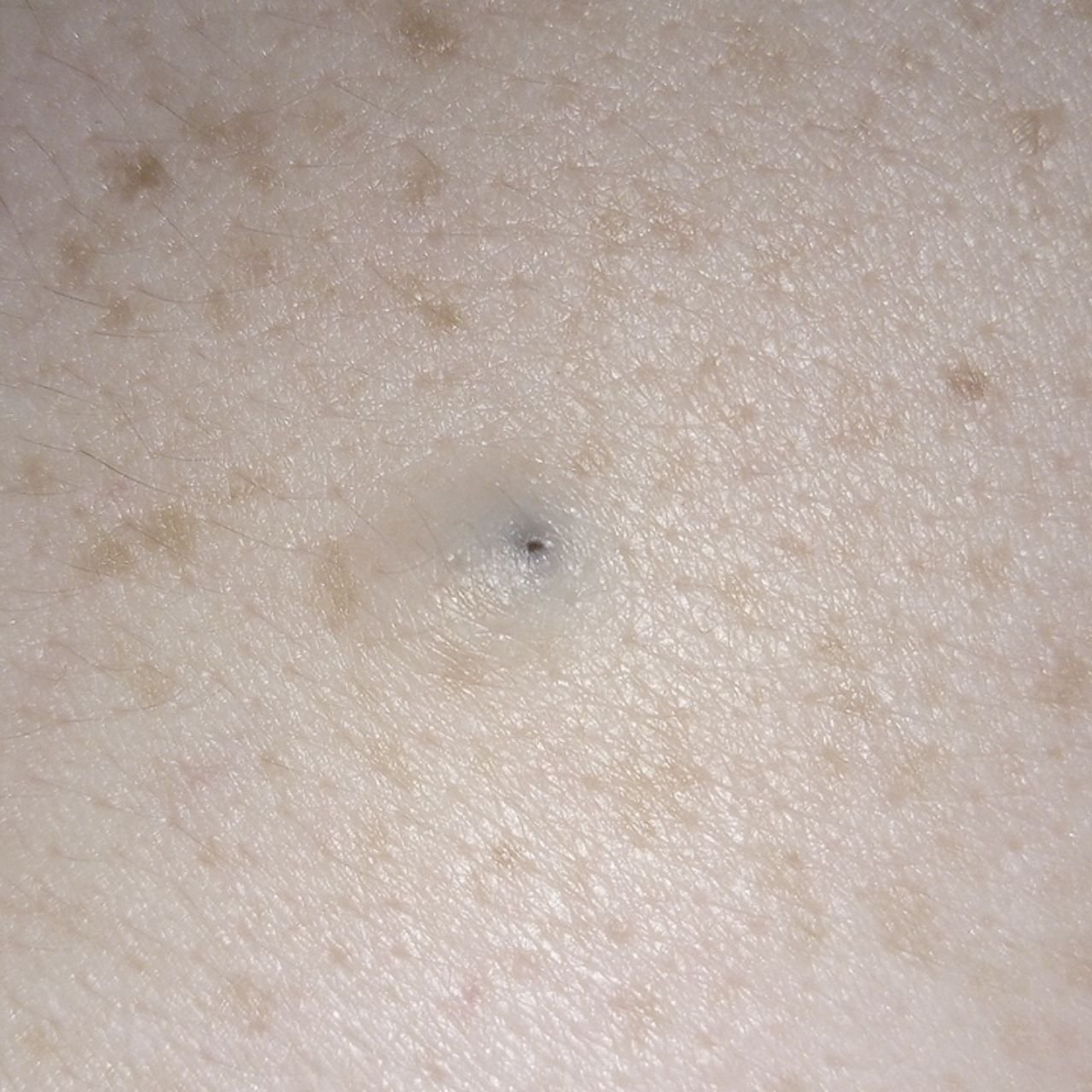
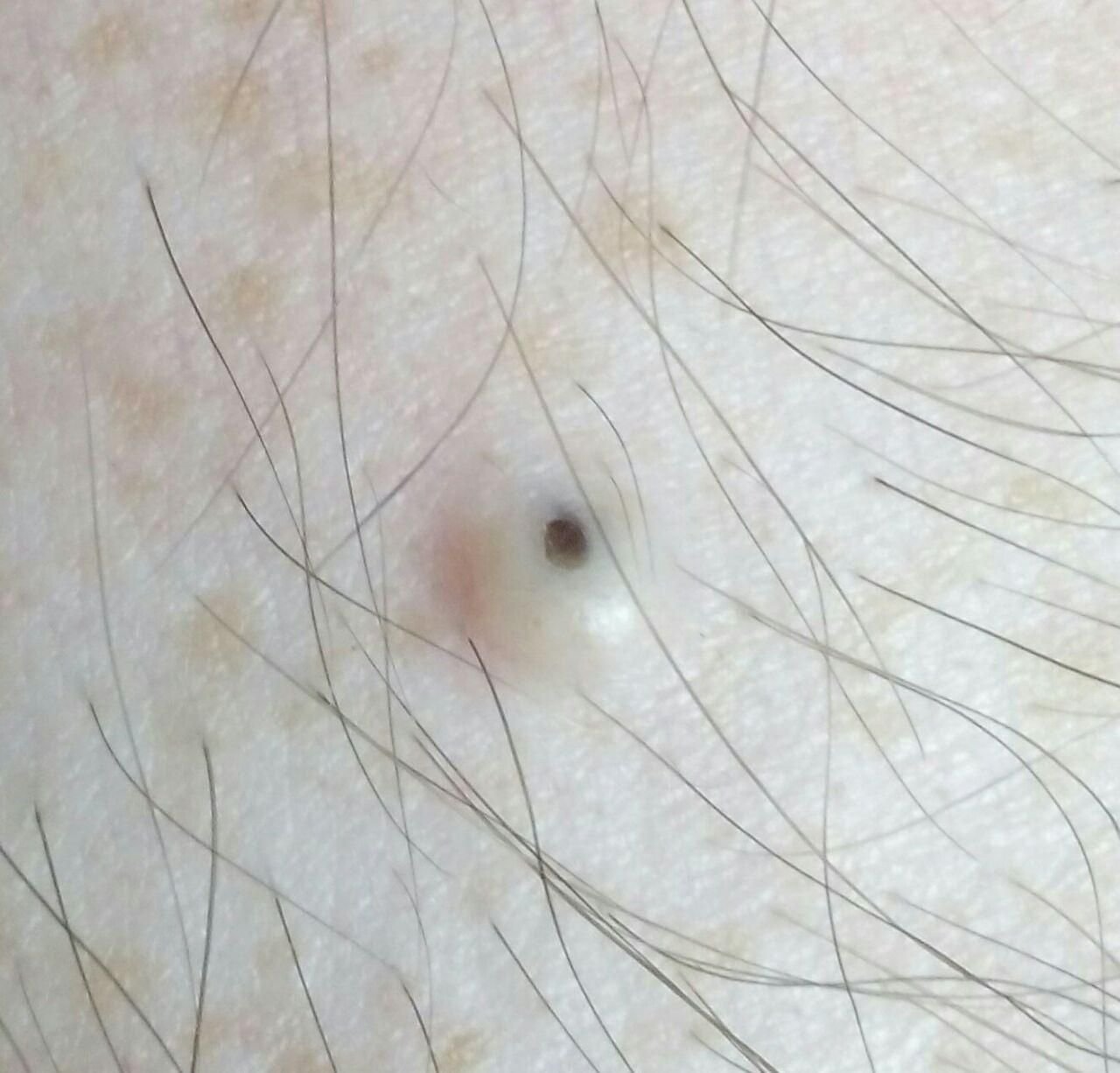
Les comédons ouverts se présentent sous la forme de petites bosses en forme de dôme qui dépassent légèrement de la peau.
Ils se trouvent le plus souvent dans la zone centrale du visage (nez, front, menton), mais peuvent également apparaître sur la poitrine, les épaules et le haut du dos. Leur caractéristique la plus distinctive est un point noir visible au centre, résultant de l’oxydation du sébum et de la kératine à l’ouverture du follicule obstrué.
Les principales caractéristiques visuelles et tactiles sont les suivantes :
- Taille : généralement 2 à 3 mm de diamètre, mais peuvent être plus gros. Le pore central (point noir) mesure généralement 1 à 1,5 mm de diamètre.
- Texture : la peau environnante est lisse, sans érythème ni gonflement. Les points noirs plus gros peuvent être légèrement fermes au toucher.
- Couleur : le teint est généralement inchangé, mais le point noir central est clairement visible en raison de l’oxydation, et non de la saleté.
- Sensation : les comédons ouverts sont indolores et ne causent aucune gêne subjective, sauf en cas d’inflammation ou de manipulation.
Ils peuvent apparaître sous forme de lésions isolées ou en grappes. Bien qu’ils ne soient pas inflammatoires par nature, les toucher fréquemment, les presser ou les nettoyer de manière inappropriée peut provoquer une irritation, entraînant une infection bactérienne potentielle et une évolution vers une acné pustuleuse.
Diagnostic différentiel : affections qui imitent les comédons ouverts
Malgré leur apparence claire, les comédons ouverts doivent être différenciés d’autres affections pigmentaires ou folliculaires, en particulier dans les cas inhabituels ou chez les personnes âgées. Les alternatives possibles sont les suivantes :
- Comédons fermés : ils ne présentent pas d’ouverture centrale noire et sont recouverts d’une couche de peau.
- Milia : kystes blancs remplis de kératine souvent observés autour des yeux ; contrairement aux comédons, ils ne sont pas associés aux follicules.
- Molluscum contagiosum : papules virales avec ombilication centrale pouvant être confondues avec des pores ouverts.
- Naevus sébacé ou naevus papillomateux : excroissances bénignes du tissu sébacé ou cutané pouvant être en forme de dôme ou pigmentées.
- Kératacanthome : tumeur cutanée à croissance rapide, souvent confondue avec des comédons au stade précoce.
- Carcinome basocellulaire (nodulaire) : chez les adultes, les nodules fermes et foncés doivent être différenciés des comédons élargis.
- Mélanome (amélanotique ou pigmenté) : les lésions pigmentées suspectes ou les nodules persistants nécessitent une biopsie.
Risques : pourquoi les comédons ouverts doivent être traités
Les comédons ouverts ne sont pas dangereux en soi. Cependant, ils indiquent souvent un dérèglement de la fonction cutanée, allant d’une production excessive de sébum à un renouvellement cellulaire altéré. Une présence persistante ou généralisée de points noirs peut être le signe d’un déséquilibre endocrinien ou métabolique, de facteurs liés au mode de vie ou de mauvaises habitudes de soins de la peau.
Bien qu’ils ne soient pas douloureux, les comédons sont souvent considérés comme inesthétiques, en particulier lorsqu’ils sont concentrés sur des zones visibles du visage. Chez certaines personnes, cela peut entraîner une détresse psychologique, un retrait social ou une faible estime de soi.
S’ils ne sont pas traités, les comédons ouverts peuvent :
- S’irriter ou s’infecter, entraînant une acné inflammatoire (pustules ou kystes) ;
- Être traumatisés par des extractions inappropriées, augmentant le risque de cicatrices ;
- Contribuer à des changements à long terme de la texture et de l’apparence de la peau (par exemple, pores dilatés ou pigmentation).
Par conséquent, même s’ils sont bénins, les points noirs ne doivent pas être ignorés, en particulier chez les personnes ayant une peau sensible ou sujette à l’acné.
Stratégies : quand consulter un dermatologue ?
Il est conseillé de consulter un dermatologue dans les cas suivants :
- Augmentation soudaine des comédons, en particulier chez les adultes ;
- Les traitements cosmétiques ou les nettoyants standard sont inefficaces ;
- Les lésions sont récurrentes, groupées ou gênantes sur le plan esthétique ;
- D’autres symptômes apparaissent, tels que rougeurs, gonflements ou sensibilité.
Lors de la première consultation, un spécialiste procédera à une évaluation complète et vous fournira des recommandations personnalisées. Celles-ci peuvent inclure des traitements topiques, une extraction mécanique ou des interventions systémiques si les comédons font partie d’un tableau clinique plus large d’acné. Des examens préventifs sont également utiles avant tout changement de médicament, d’environnement ou de produits de soin de la peau.
Traitement : élimination sûre et efficace des comédons ouverts
Si les points noirs isolés peuvent être éliminés à l’aide de méthodes douces à domicile, les conseils d’un professionnel sont indispensables pour traiter les comédons persistants ou étendus. Les principales approches thérapeutiques sont les suivantes :
- Extraction manuelle : réalisée dans des conditions stériles à l’aide d’extracteurs de comédons ; minimise les traumatismes tissulaires et réduit le risque d’inflammation.
- Exfoliation chimique : des peelings doux à base d’acide salicylique, glycolique ou lactique favorisent l’élimination des cellules mortes et débouchent les pores.
- Rétinoïdes topiques : tels que l’adapalène ou la trétinoïne, ils améliorent le renouvellement cellulaire et préviennent la formation de nouveaux comédons.
- Acide azélaïque ou niacinamide : utiles pour apaiser la peau, contrôler la pigmentation et exercer une légère action antimicrobienne.
- Antimicrobiens topiques (si indiqués) : pour prévenir les infections secondaires après des interventions cosmétiques ou médicales.
Les stratégies d’accompagnement comprennent la régulation de la production de sébum, la correction des facteurs hormonaux ou alimentaires et le maintien d’une hydratation optimale de la peau et d’un équilibre du pH. Les bandes poreuses en vente libre ou les exfoliants mécaniques agressifs sont déconseillés en raison du risque d’irritation et d’élargissement des pores.
Prévention : stratégies à long terme pour minimiser les récidives
Une routine de soins de la peau et un mode de vie cohérents sont essentiels pour prévenir la réapparition des comédons ouverts. Voici quelques recommandations :
- Utilisez des produits de soin non comédogènes : les produits étiquetés « sans huile » ou « adaptés aux peaux à tendance acnéique » sont indispensables.
- Nettoyez votre peau en douceur mais régulièrement : lavez votre visage deux fois par jour avec un nettoyant équilibré, en particulier après avoir transpiré ou avoir été exposé à la pollution.
- Protection solaire : les rayons UV peuvent aggraver la formation de comédons ; utilisez quotidiennement un écran solaire avec un indice de protection SPF 30+, même par temps nuageux.
- Une alimentation équilibrée : Évitez les excès de sucre et de produits laitiers ; privilégiez les aliments riches en antioxydants et l’hydratation.
- Ne pas presser les points noirs : Une élimination manuelle inappropriée augmente l’inflammation et le risque d’infection ou de cicatrices.
- Soins dermatologiques réguliers : Des contrôles réguliers permettent une intervention précoce et l’ajustement des stratégies préventives.
Grâce à une approche proactive fondée sur des preuves et à des conseils appropriés, les comédons ouverts peuvent être traités efficacement, laissant la peau plus claire, plus saine et moins sujette aux éruptions futures.