Акне вульгарис (МКБ-10: L70) ⚠️
Угревая сыпь: наиболее распространенная форма хронического акне
Угревая сыпь — широко распространенное хроническое воспалительное заболевание кожи, которое в первую очередь поражает волосяные фолликулы и сальные (жировые) железы. Это заболевание характеризуется различными кожными поражениями, включая невоспалительные комедоны и воспалительные папулы, пустулы, а в более тяжелых случаях — узелки и кисты. Длительная или нелеченная угревая сыпь может привести к необратимым осложнениям, таким как рубцы и поствоспалительная гиперпигментация.
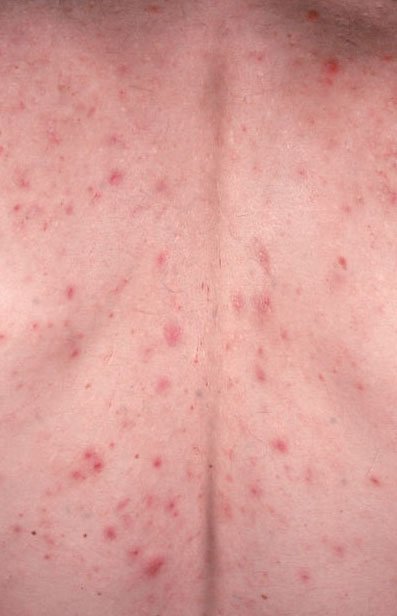
Типичными областями, поражаемыми угревой сыпью, являются участки с большим количеством сальных желез: лицо (особенно лоб, щеки и подбородок), верхняя часть груди, верхняя часть спины и плечи. Эти области склонны к повышенной выработке кожного сала, что делает их более подверженными закупорке пор и воспалению.
Эта форма угревой сыпи чаще всего встречается в подростковом возрасте, симптомы появляются в возрасте от 11 до 13 лет. У мальчиков угревая сыпь появляется немного позже — примерно в 18–20 лет — и, как правило, протекает в более тяжелой форме из-за более высокого уровня андрогенов. У девочек угревая сыпь появляется раньше, но протекает в более легкой форме.
Однако угревая сыпь не ограничивается подростковым возрастом; угревая сыпь у взрослых также встречается довольно часто, особенно у женщин.
По оценкам, до 80% населения Земли в той или иной степени страдает от угревой сыпи. Несмотря на такую высокую распространенность, многие люди по-прежнему относятся к угревой сыпи как к косметической, а не медицинской проблеме, часто игнорируя лечение до тех пор, пока она не становится серьезной или не оставляет на коже необратимые следы.
Патогенез угревой сыпи многофакторен. Он начинается с избыточной выработки кожного сала, за которой следует гиперкератинизация фолликулов, приводящая к закупорке пор.
Эти закупорки образуют комедоны. Если закупоренные фолликулы колонизируются кожными бактериями, такими как Cutibacterium acnes, иммунная система реагирует, вызывая воспаление и прогрессирование папул и пустул — характерных признаков воспалительной угревой сыпи.
Предрасполагающие факторы: почему развивается угревая сыпь
Единой причины возникновения угревой сыпи нет. Скорее, она возникает в результате сочетания внутренних и внешних факторов. Понимание этих факторов является ключом к разработке эффективных планов лечения и предотвращению рецидивов.
- Генетика: Семейная история является одним из основных факторов, способствующих возникновению угревой сыпи. Люди, у которых родители или братья и сестры страдали от угревой сыпи, более подвержены ее появлению.
Генетические исследования, в том числе исследования близнецов, подтверждают влияние наследственности на активность сальных желез и воспалительную реакцию. Генетика: Семейная история является одним из основных факторов, способствующих развитию угревой сыпи. Лица, у которых родители или братья и сестры страдали от тяжелой формы угревой сыпи, более подвержены риску развития этого заболевания. - Микробные факторы: Хотя Cutibacterium acnes является частью нормальной флоры кожи, его чрезмерное размножение в закупоренных фолликулах может активировать иммунную систему и вызвать воспаление. Вторичные инфекции и клещи Demodex также могут усугубить симптомы.
- Неправильный уход за кожей: Использование тяжелых, забивающих поры (комедогенных) продуктов, нерегулярное очищение и механическое раздражение (от шлемов, одежды или масок) могут усугубить акне.
- Влияние окружающей среды и образа жизни: Такие факторы, как хронический стресс, плохой сон, курение, загрязнение окружающей среды и чрезмерная влажность, могут влиять на выработку кожного сала и иммунную регуляцию кожи.
- Пищевые триггеры: Хотя научные данные все еще собираются, анекдотические и эпидемиологические исследования показывают, что высокое потребление молочных продуктов, шоколада, сахара и рафинированных углеводов может способствовать появлению угрей у некоторых людей. Сокращение потребления этих продуктов может улучшить результаты, хотя индивидуальная реакция варьируется.
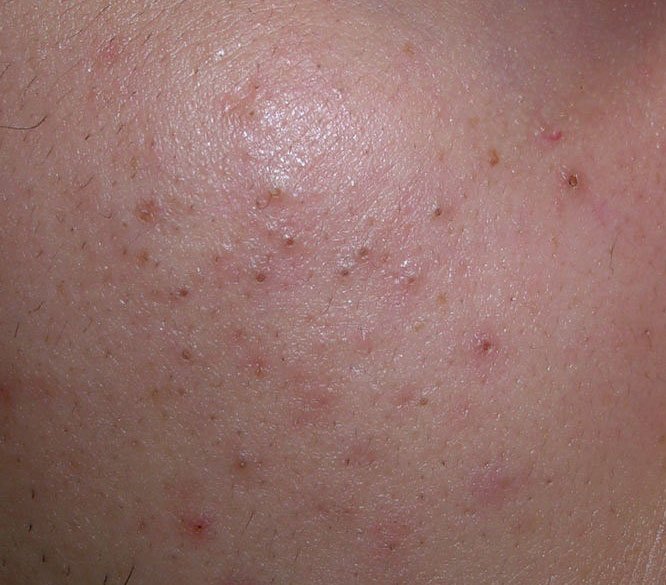
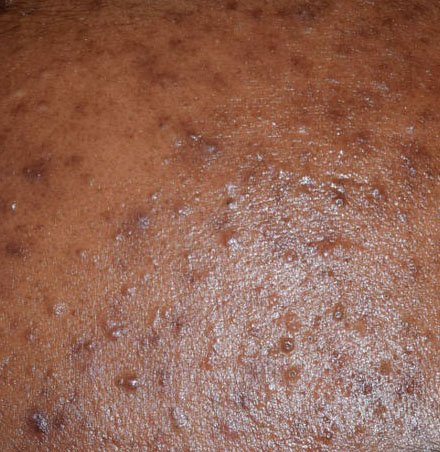
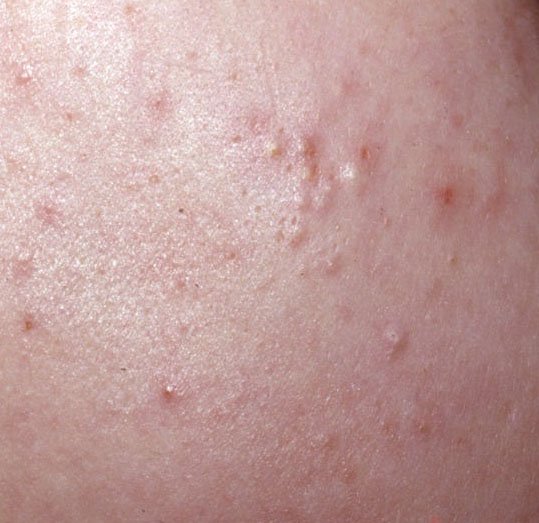
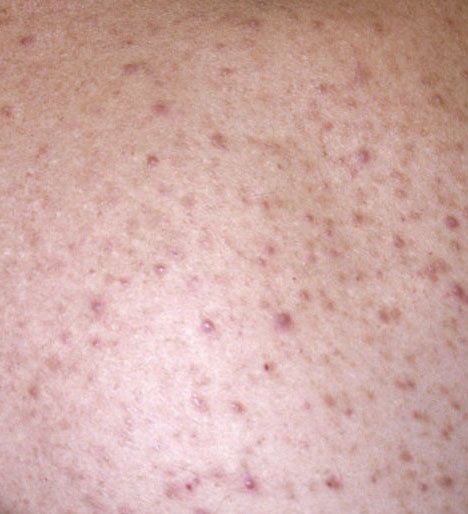
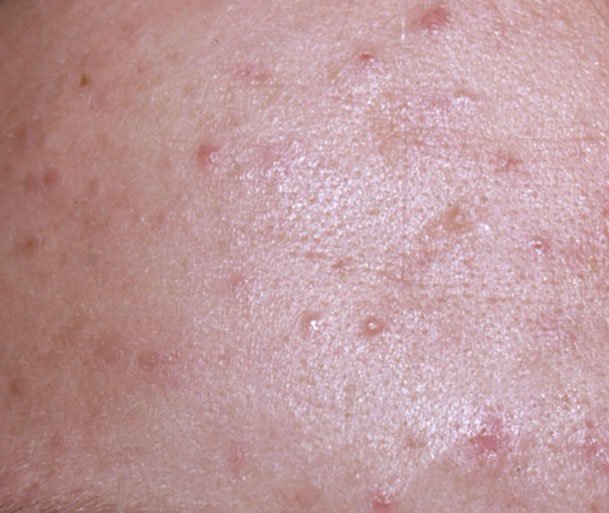
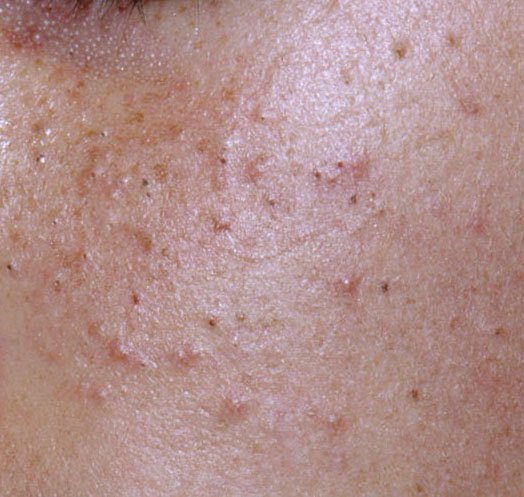
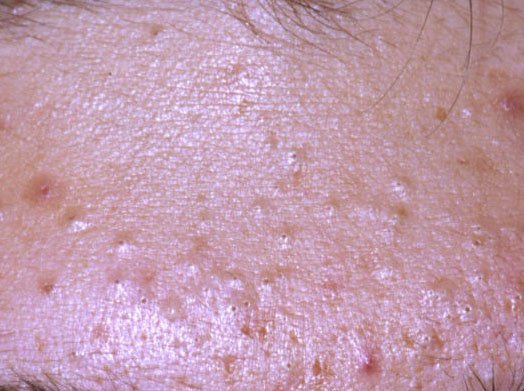
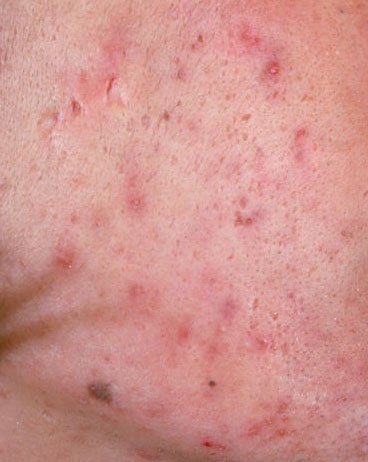
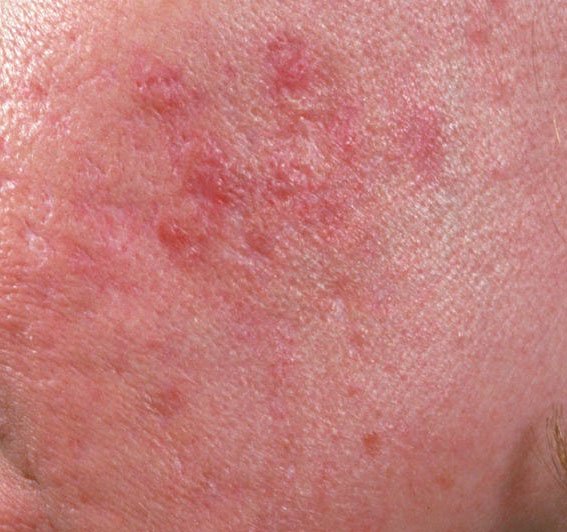
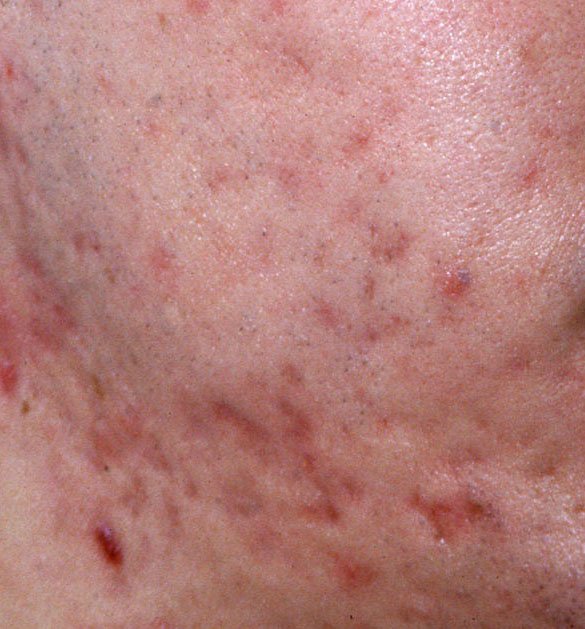
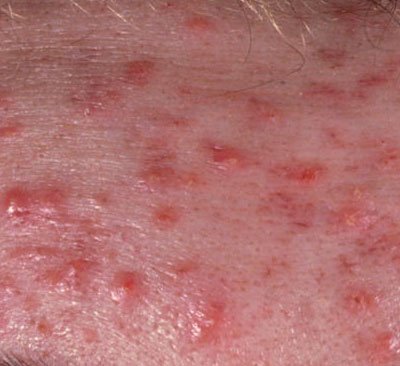
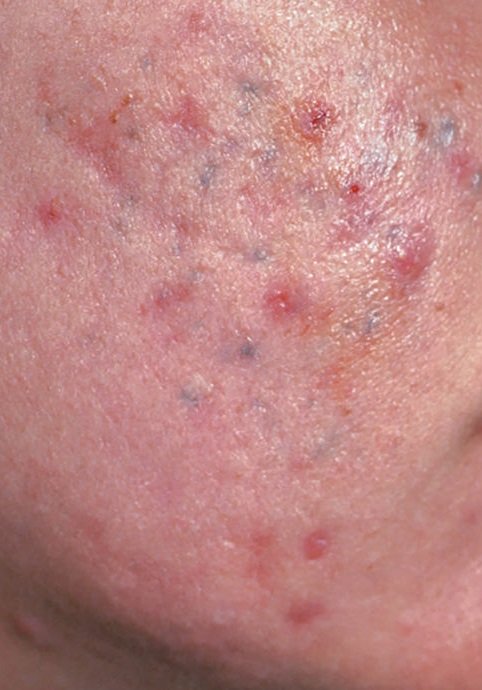
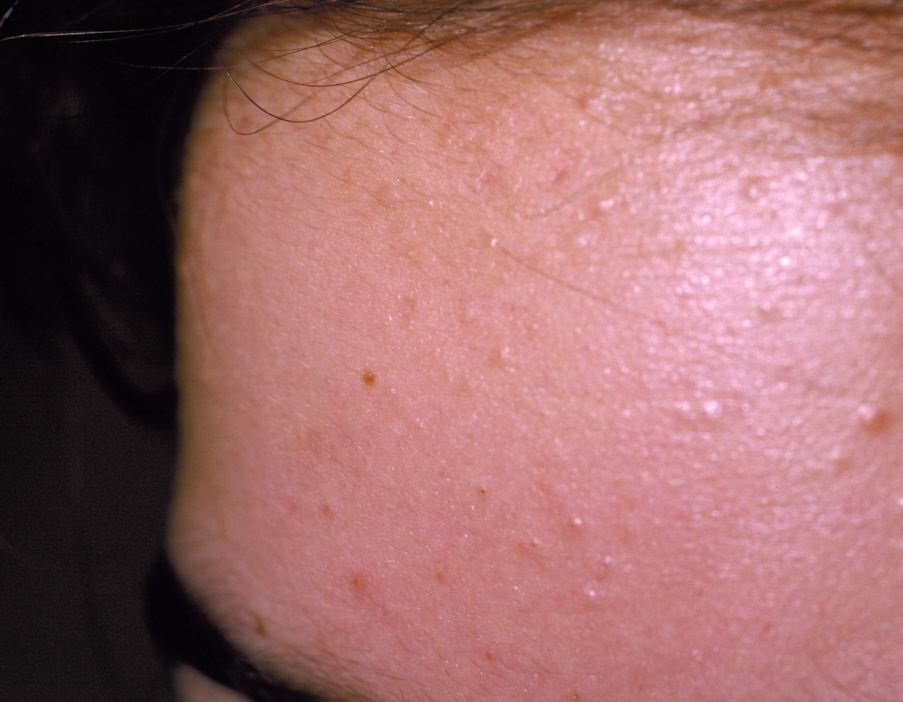
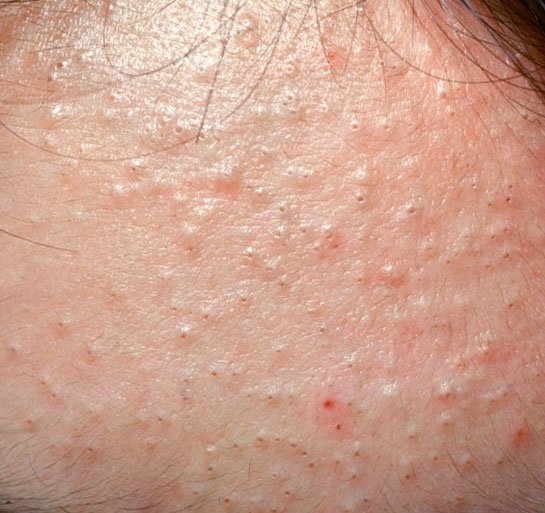
- Комедоны: это самые ранние поражения угревой сыпи, которые могут быть открытыми (черные угри) или закрытыми (белые угри). Закрытые комедоны небольшие, приподнятые, кожистого или беловатого цвета. Открытые комедоны имеют центральную черную точку, образованную окисленным кожным салом. Они особенно часто встречаются на спине и плечах и могут достигать 5–7 мм в диаметре.
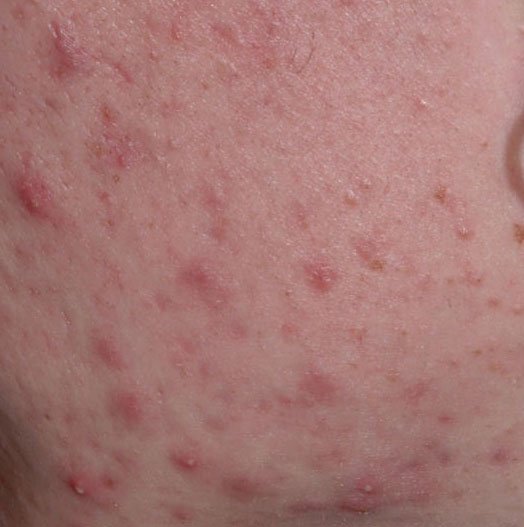
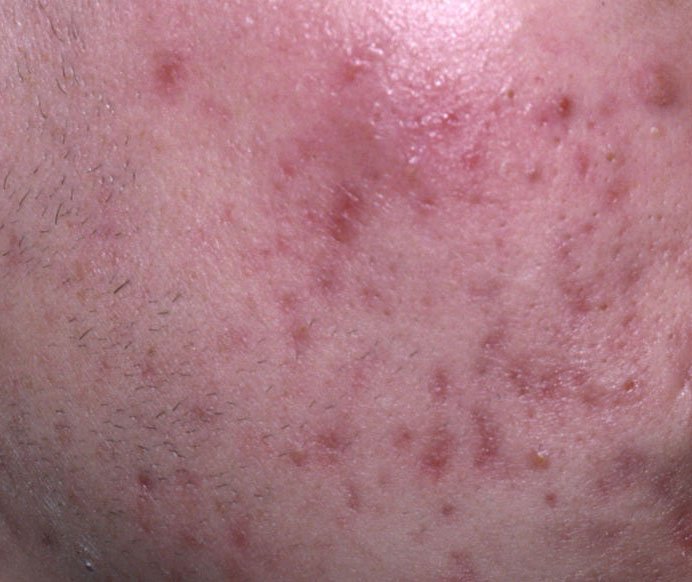
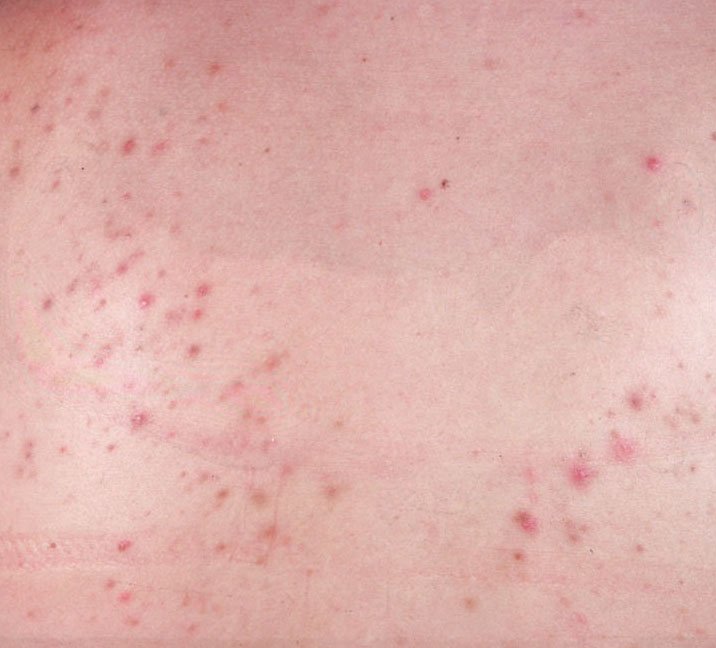
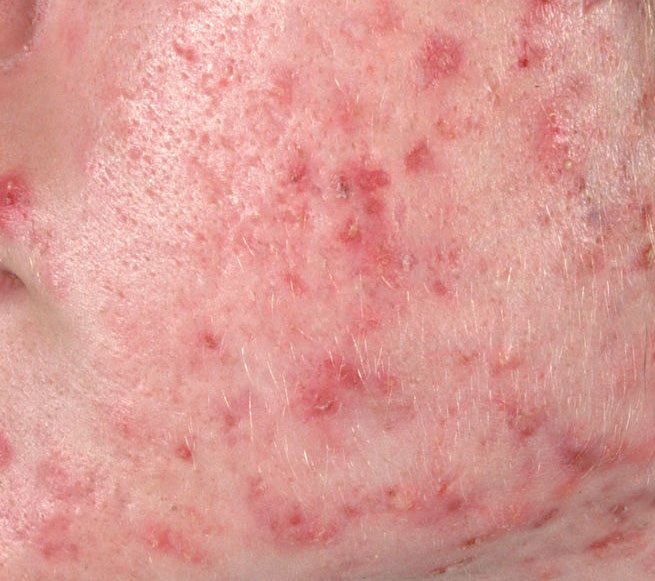
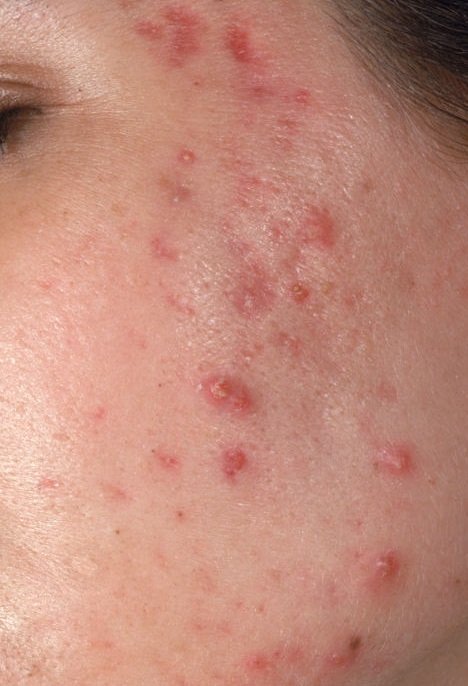
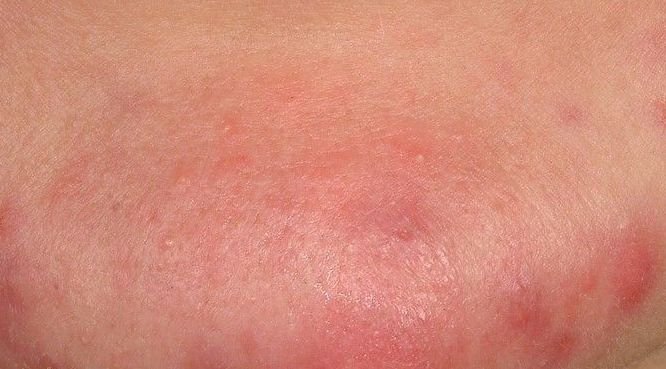
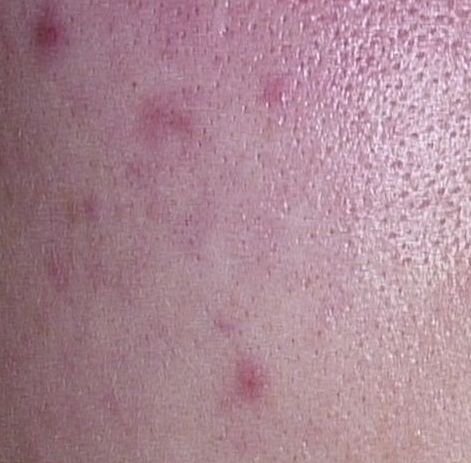
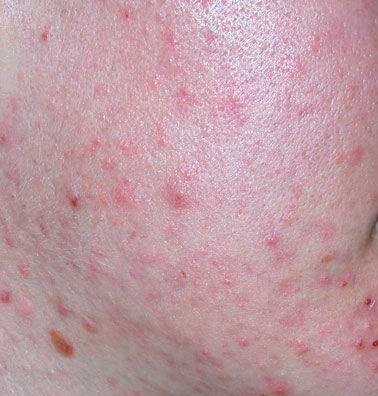
- Папулы: это воспаленные красные или розовые бугорки без видимого гноя. Они слегка приподняты и чувствительны к прикосновениям. Их основание обычно составляет 1–3 мм в ширину, а окружающая кожа в более тяжелых случаях имеет признаки воспаления.
- Гнойники: эти поражения содержат видимый гной и имеют центральную желтую или белую головку. Они окружены воспаленной кожей, слегка приподняты, болезненны и могут быть более плотными, чем окружающие ткани. Гнойники могут исчезать самостоятельно или лопаться, выпуская свое содержимое.
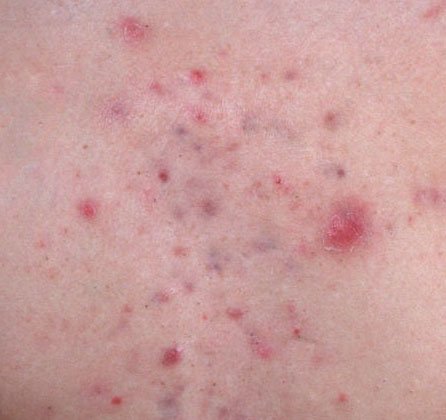
- Узелки и кисты: Реже встречаются при угревой сыпи, но возможны на поздних стадиях. Это глубокие, болезненные, твердые или наполненные гноем поражения, которые могут привести к образованию рубцов.
- Рубцы: Возникают в результате заживления более глубоких или повторно воспаленных поражений.
Атрофические рубцы выглядят как неглубокие углубления, а гипертрофические рубцы — как приподнятые и фиброзные образования. Вероятность образования рубцов увеличивается с продолжительностью и интенсивностью воспаления.Наиболее частыми местами возникновения угревой сыпи являются лоб, щеки, подбородок, верхняя часть спины, грудь и плечи. Угревая сыпь в других областях встречается редко и может указывать на другое заболевание.
Дифференциальная диагностика: исключение других заболеваний
Для подтверждения диагноза угревой сыпи дерматологи могут потребовать дифференцировать ее от других кожных заболеваний с похожими симптомами. К ним относятся:
- Розацеа: особенно папулопустулезный подтип, который напоминает угревую сыпь, но не сопровождается комедонами и может сопровождаться покраснением и видимыми кровеносными сосудами.
- Милия: небольшие кисты, заполненные кератином, похожие на белые угри, но без воспаления.
- Периоральный дерматит: скопления мелких красных папул вокруг рта, часто усугубляющиеся при применении местных кортикостероидов.
- Акнеиформные лекарственные высыпания: вызываются такими лекарственными средствами, как кортикостероиды, литий или изониазид.
- Базальноклеточная карцинома или амеланотическая меланома: в редких случаях у взрослых с постоянными или узловыми поражениями необходимо исключить злокачественное новообразование.
Риски: почему следует лечить угревую сыпь
Хотя угревая сыпь не является опасным заболеванием, она отражает основные биологические и экологические процессы. К ним могут относиться гормональные изменения, нарушение иммунной регуляции или метаболические сдвиги. Игнорирование этих сигналов может задержать диагностику более серьезных проблем со здоровьем.
Угревая сыпь также имеет серьезные психосоциальные последствия. Многие пациенты, особенно подростки и молодые люди, испытывают снижение самооценки, социальную изоляцию, тревогу и даже депрессию.
Образование рубцов и пигментных пятен может привести к длительным эстетическим проблемам, которые влияют на качество жизни.Кроме того, нелеченная или неправильно леченная угревая сыпь может привести к вторичным бактериальным инфекциям, болезненным кистам или образованию абсцессов. Выдавливание или сдавливание угрей увеличивает риск травм, инфекций и образования рубцов после угревой сыпи.
Тактика: когда и как обращаться за лечением
Для предотвращения осложнений необходимо раннее и постоянное дерматологическое лечение. Пациентам следует обратиться к дерматологу, если:
- Угревая сыпь сохраняется после подросткового возраста или внезапно ухудшается во взрослом возрасте.
- Поражения болезненные, узелковые или рецидивирующие.
- Шрамы или пигментация развиваются быстро.
- Безрецептурные препараты неэффективны.
- Местная терапия: включает бензоилпероксид, салициловую кислоту, местные антибиотики (например, клиндамицин) и ретиноиды (например, адапален, третиноин) для уменьшения воспаления, очищения пор и нормализации обновления кожи.
- Системная терапия: при средней и тяжелой степени заболевания применяются пероральные антибиотики, такие как доксициклин или азитромицин. Гормональная терапия (например, пероральные контрацептивы или спиронолактон) может быть эффективна у женщин с андрогенной акне.
- Косметические процедуры: Ручное удаление угрей, химический пилинг и неабляционные лазерные процедуры помогают уменьшить количество угревых высыпаний и улучшить текстуру кожи.
- Лечение рубцов: При стойких рубцах используются лазерная шлифовка, микроигольчатая терапия и дермабразия.
- Эмоциональная поддержка: Психологическая помощь может быть полезна пациентам, страдающим от тревожности или низкой самооценки, связанных с акне.
- Соблюдайте постоянный уход за кожей: два раза в день используйте мягкое очищающее средство и избегайте чрезмерного мытья или скрабирования.
- Выбирайте некомедогенные продукты: отдавайте предпочтение косметическим средствам и увлажняющим кремам без масел и отдушек.
- Защита от солнца: ежедневно используйте солнцезащитный крем с SPF 30+ для предотвращения воспалений и пигментации.
- Питайтесь правильно: Ограничьте потребление продуктов с высоким содержанием сахара, молочных продуктов и полуфабрикатов; увеличьте потребление клетчатки, овощей и антиоксидантов.
- Боритесь со стрессом: Гормоны стресса могут вызывать появление прыщей. Регулярные физические нагрузки, медитация и здоровый сон улучшают состояние кожи.
- Регулярные дерматологические осмотры: Периодические визиты к врачу помогают контролировать прогресс, предотвращать осложнения и при необходимости корректировать лечение.
Дерматологи могут предложить структурированный подход к лечению, адаптированный к типу кожи пациента, степени тяжести угревой сыпи и образу жизни. Профилактические консультации особенно важны перед серьезными изменениями в жизни (например, началом гормональной терапии, сменой рациона питания или косметических средств, переездом в другой климат).
Лечение: современные стратегии лечения угревой сыпи
Лечение угревой сыпи должно быть индивидуальным и включать комбинацию терапевтических стратегий. Наиболее эффективные планы часто сочетают местное и системное лечение с поддерживающими процедурами по уходу за кожей. Основные методы включают:
Пациенты должны придерживаться режима лечения в течение нескольких месяцев, прежде чем будет заметно значительное улучшение. Пропуск доз, использование неподходящих продуктов или преждевременное прекращение терапии могут подорвать прогресс и привести к рецидиву.
Профилактика: ежедневные привычки для чистой кожи
Хотя угревую сыпь не всегда можно предотвратить, следующие меры могут уменьшить частоту и тяжесть высыпаний:
При профессиональном руководстве и дисциплинированном уходе за собой угревая сыпь можно эффективно лечить и избежать долгосрочных повреждений кожи, что помогает людям сохранить не только здоровую кожу, но и эмоциональное благополучие и уверенность в себе.
Диагностика: как диагностируется угревая сыпь
Диагностика угревой сыпи является клинической и, как правило, несложной. Она основана на визуальной оценке поражений, их распределении и анамнезе пациента. Во время консультации дерматолог собирает подробную информацию о начале, развитии, тяжести и любых возможных провоцирующих или усугубляющих факторах. Сюда входит гормональный анамнез, рацион питания, уровень стресса, привычки по уходу за кожей и прием лекарственных препаратов.
При физикальном осмотре наличие и преобладание определенных типов поражений, таких как комедоны, папулы, пустулы или узелки, помогают определить форму и степень тяжести угревой сыпи. В неоднозначных случаях или при наличии атипичных или единичных поражений может быть использована дерматоскопия для исключения других дерматозов.
Тщательная диагностика не только позволяет правильно классифицировать угревую сыпь (легкая, средняя или тяжелая форма), но и облегчает выявление основных факторов, способствующих ее развитию, что позволяет составить более целенаправленный и индивидуальный план лечения.
Симптомы: как выглядит угревая сыпь
Угревая сыпь обычно проявляется в виде сочетания невоспалительных и воспалительных высыпаний. К характерным признакам относятся: