Pyogenes Granulom (ICD-10: L98) ⚠️
Pyogenes Granulom (Telangiectatic Granuloma, Botriomycoma, Granulationsgewebe-Hämangiom, lobuläres kapillares Hämangiom, eruptives Angiom, entzündliches Hämangiom)
Pyogenes Granulom ist eine gutartige Neubildung, die durch eine lokale Vermehrung von Blutkapillaren gekennzeichnet ist und häufig als Reaktion auf eine äußere Verletzung auftritt. Diese Art von Neoplasma erscheint als kleine, erhabene, hellrote Läsion, die in Größe und Form variieren kann. Pyogene Granulome treten häufig an verschiedenen Stellen des Körpers auf, darunter Schleimhäute, Bindehaut und sogar die Hornhaut. Diese Läsionen treten aufgrund der Veränderungen der Immun- und Hormonfunktionen, die ihre Entstehung beeinflussen können, häufiger bei jungen Menschen und Schwangeren auf.
Prädisponierende Faktoren
Die genaue Ursache von pyogenen Granulomen ist nicht eindeutig geklärt. Während früher Verletzungen als Hauptursache angesehen wurden, zeigen neuere Untersuchungen, dass nur 25 % aller pyogenen Granulome mit Verletzungen in Verbindung stehen. Es gibt zahlreiche potenzielle prädisponierende Faktoren, darunter:
- Infektiöse Hauterkrankungen: Infektionen, die die Haut betreffen, können die Wahrscheinlichkeit der Bildung pyogener Granulome erhöhen.
- Dermatosen: Chronische Hauterkrankungen können ein Umfeld schaffen, das die Entwicklung dieser Läsionen begünstigt.
- Große Verbrennungsflächen: Ausgedehnte Verbrennungen können die Haut schädigen und im Rahmen des Heilungsprozesses zur Bildung von pyogenen Granulomen führen.
- Einnahme oraler Kontrazeptiva: Hormonelle Veränderungen aufgrund der Einnahme von Antibabypillen können das Auftreten von pyogenen Granulomen auslösen.
- Proteasehemmer: Bestimmte Medikamente, wie Proteasehemmer, können das Risiko für die Entwicklung von pyogenen Granulomen erhöhen.
- Isotretinoin-Aknebehandlung: Die Verwendung von Isotretinoin, einem gängigen Mittel zur Behandlung von Akne, wurde mit einem erhöhten Risiko für pyogene Granulome in Verbindung gebracht.
- Schwangerschaft: Hormonelle Schwankungen während der Schwangerschaft, wie z. B. ein Anstieg der Wachstumsfaktoren, können zur Entwicklung von pyogenen Granulomen führen.
Diagnostik
Die Diagnose eines pyogenen Granuloms basiert in der Regel auf einer gründlichen klinischen Untersuchung, die eine visuelle Inspektion der Läsion und eine dermatoskopische Beurteilung umfasst.
Bei Verdacht auf eine bösartige Veränderung oder bei ungewöhnlich großen Läsionen kann eine Biopsie zur weiteren Untersuchung erforderlich sein.
Symptome
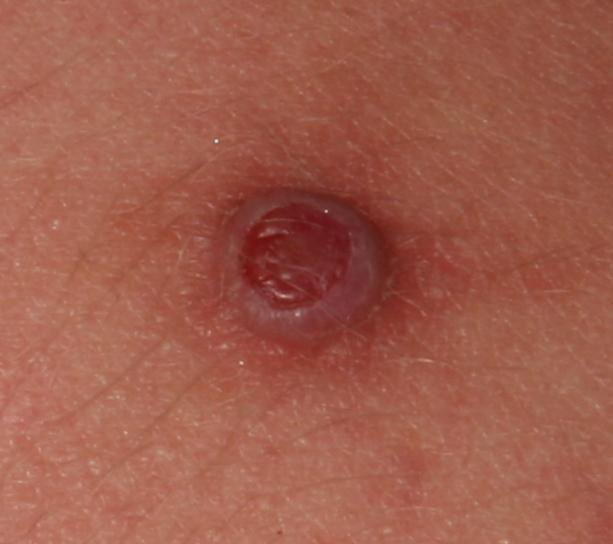
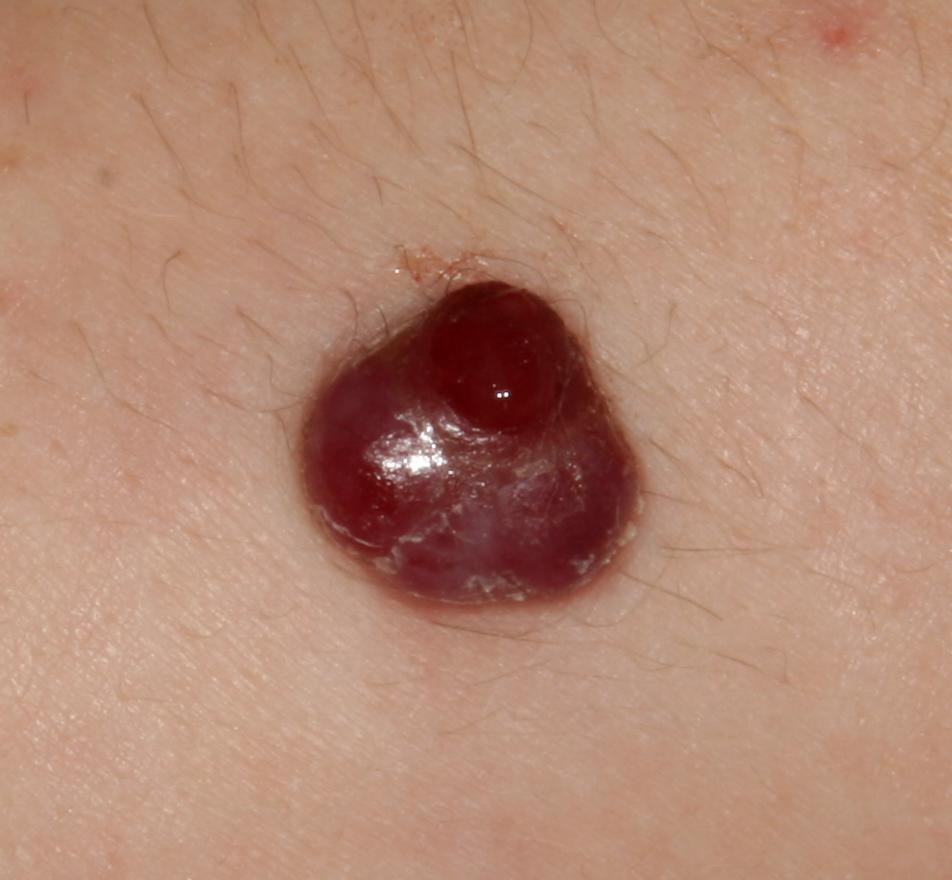
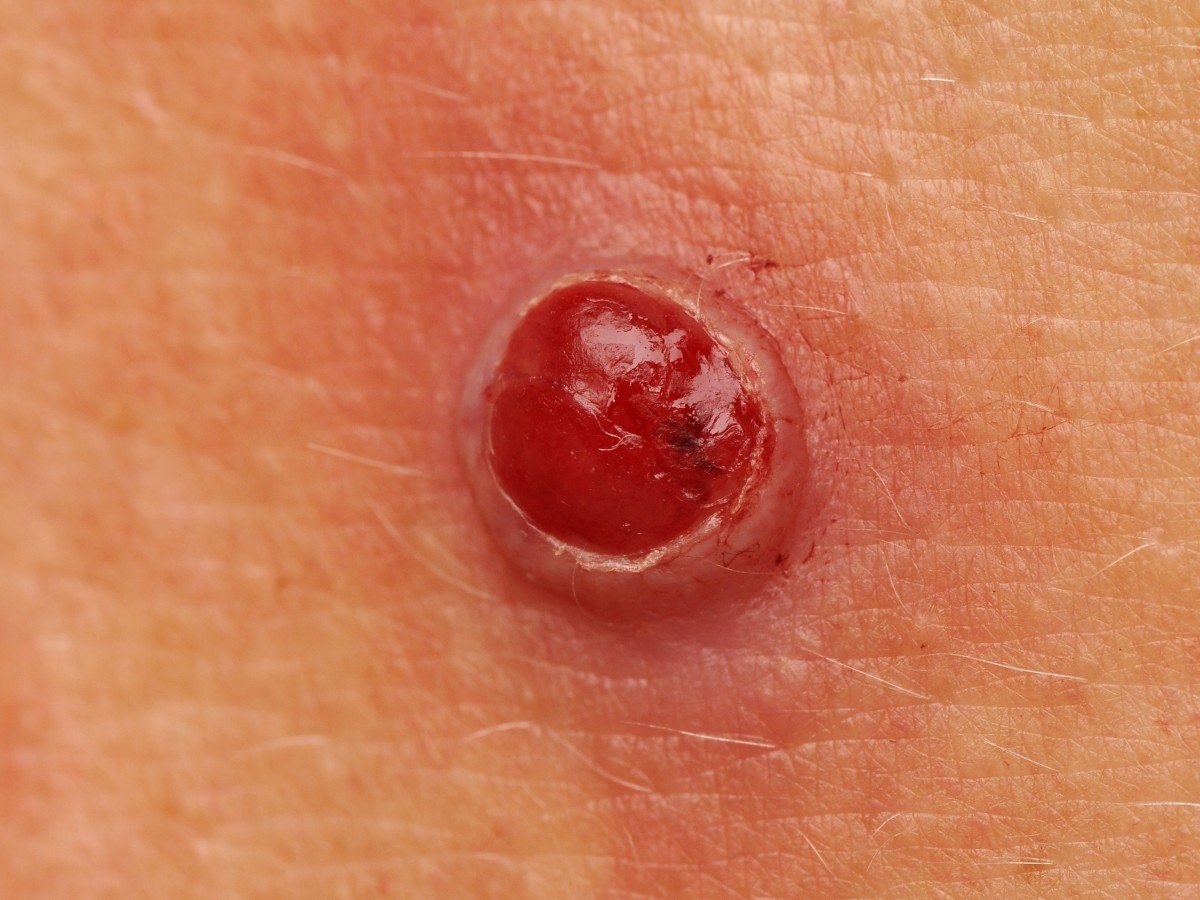
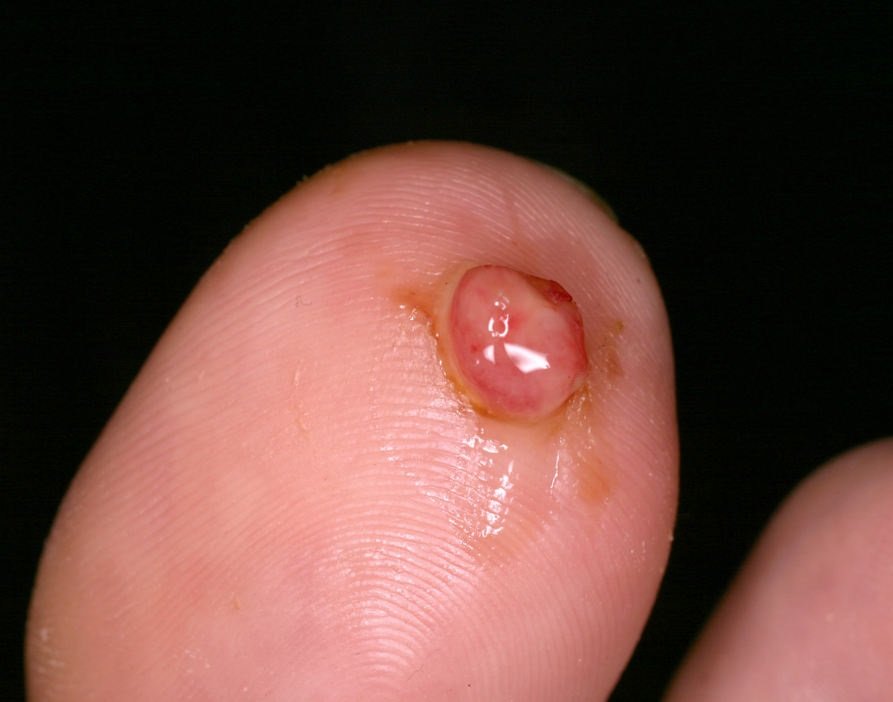
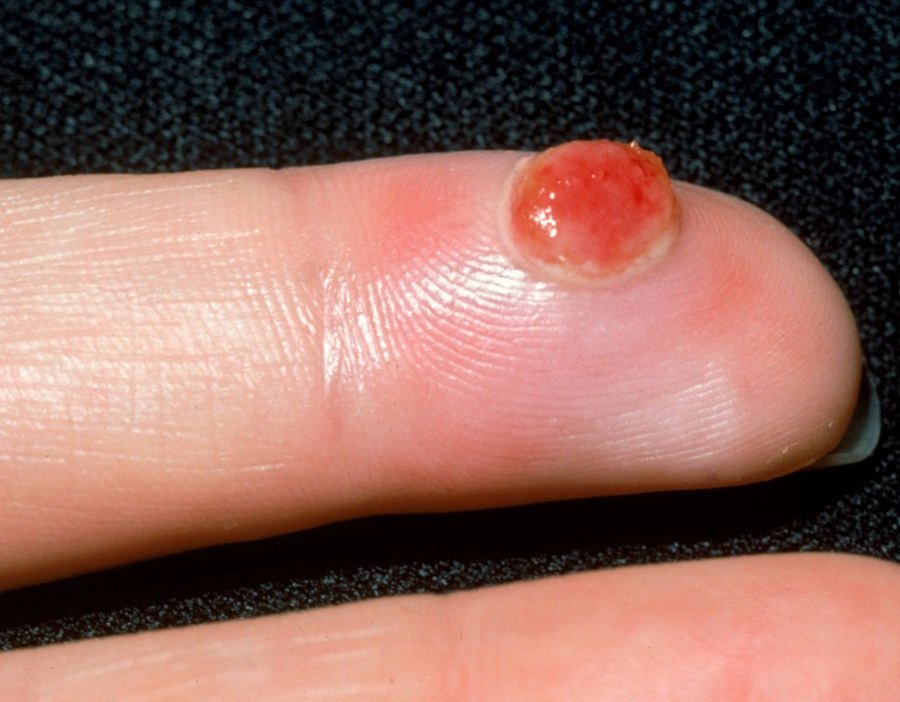
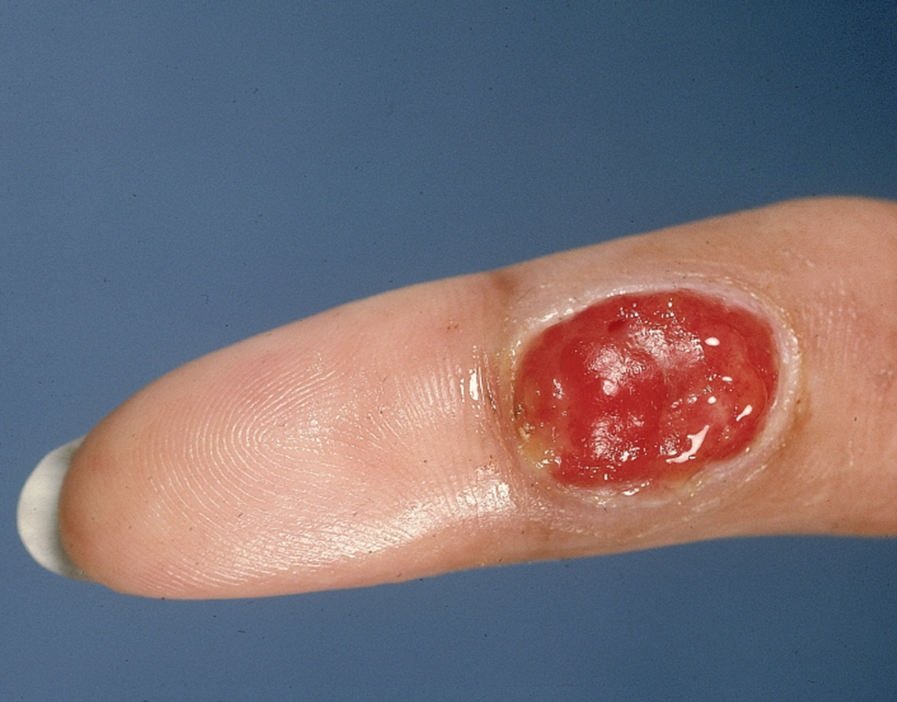
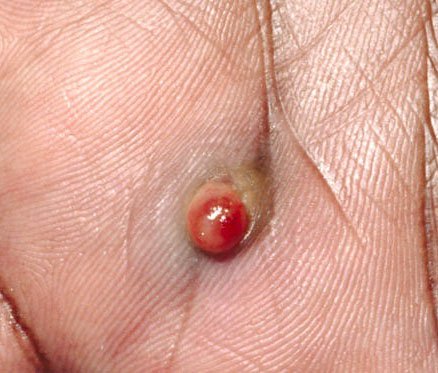
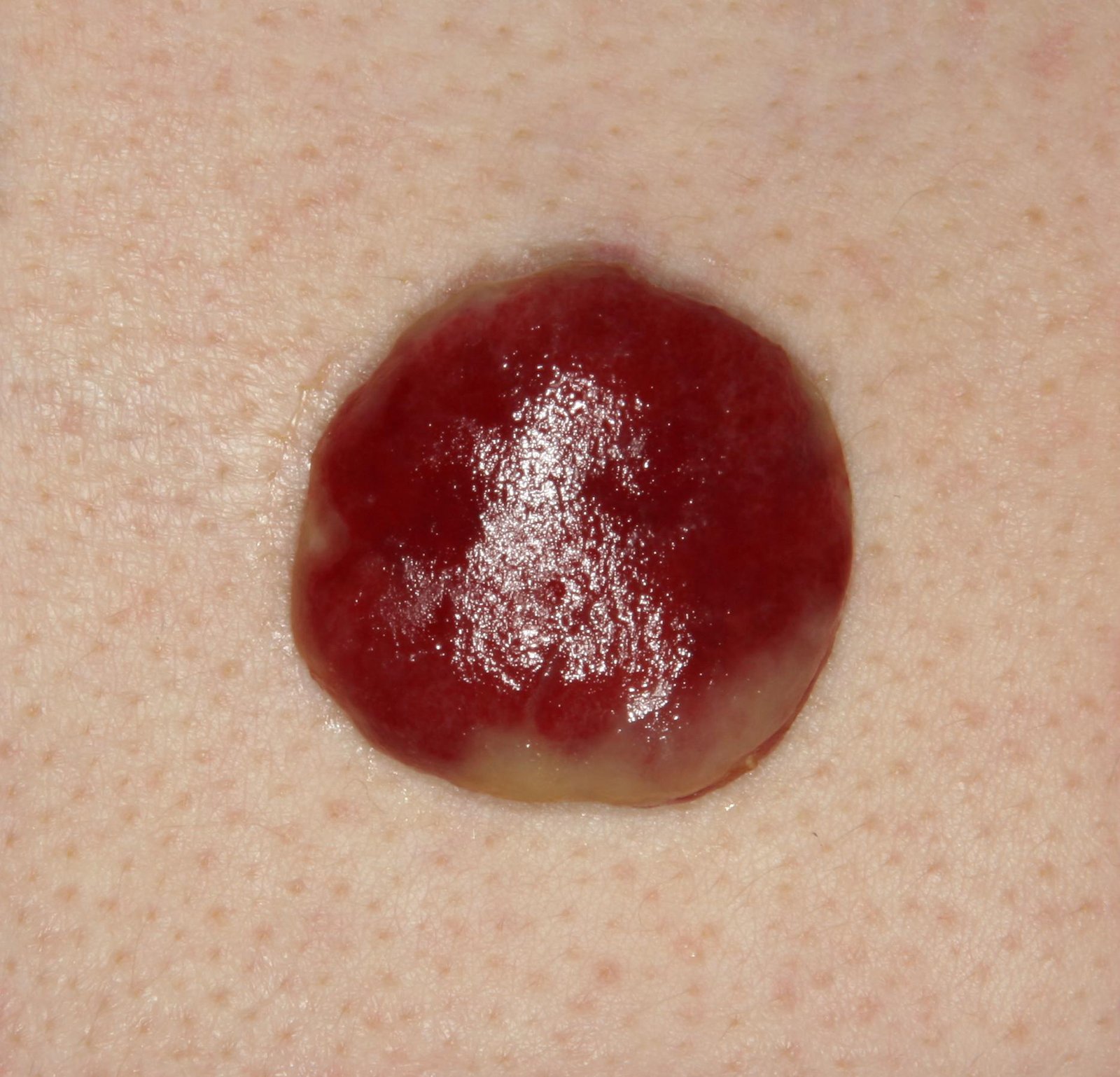
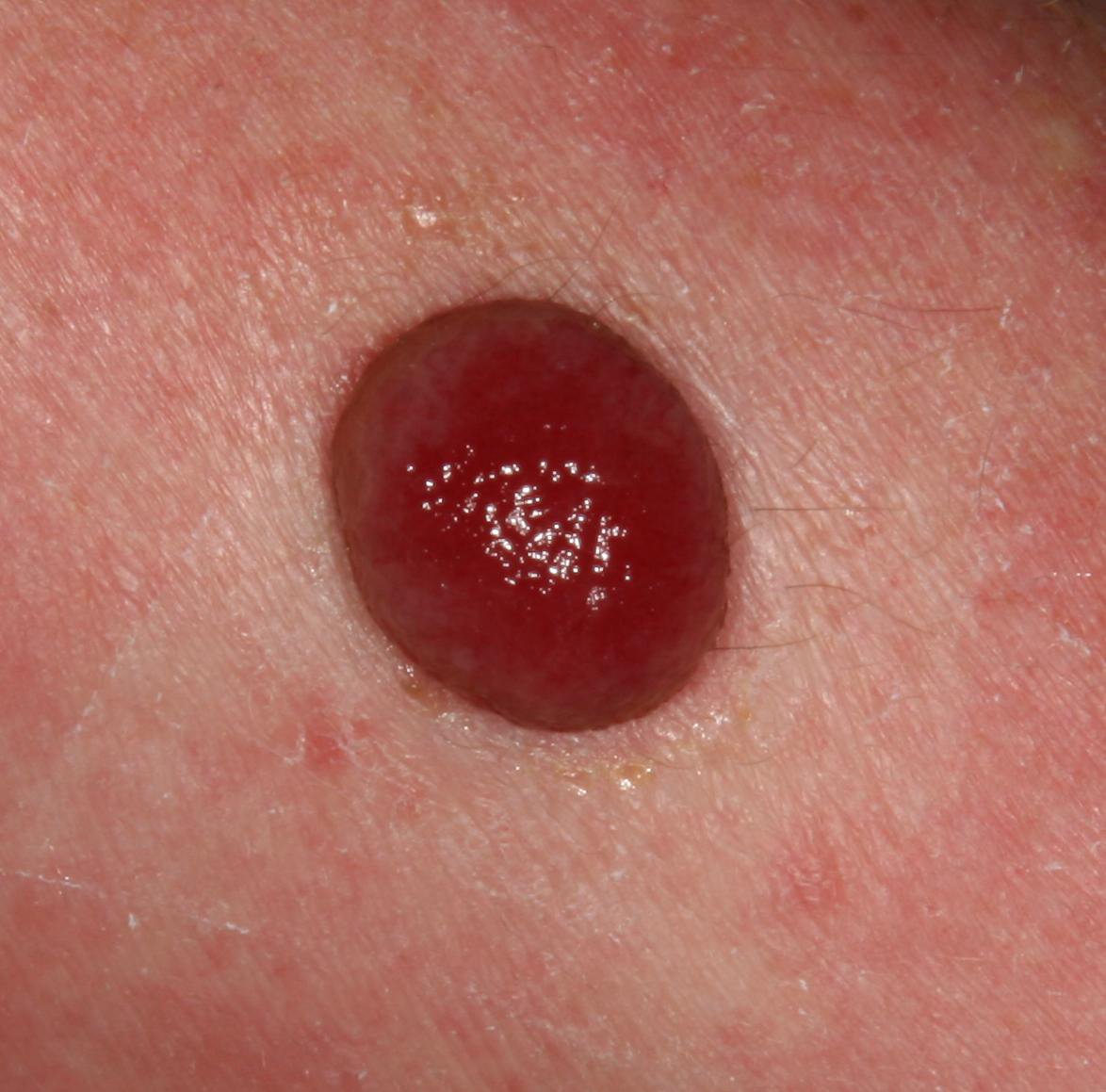
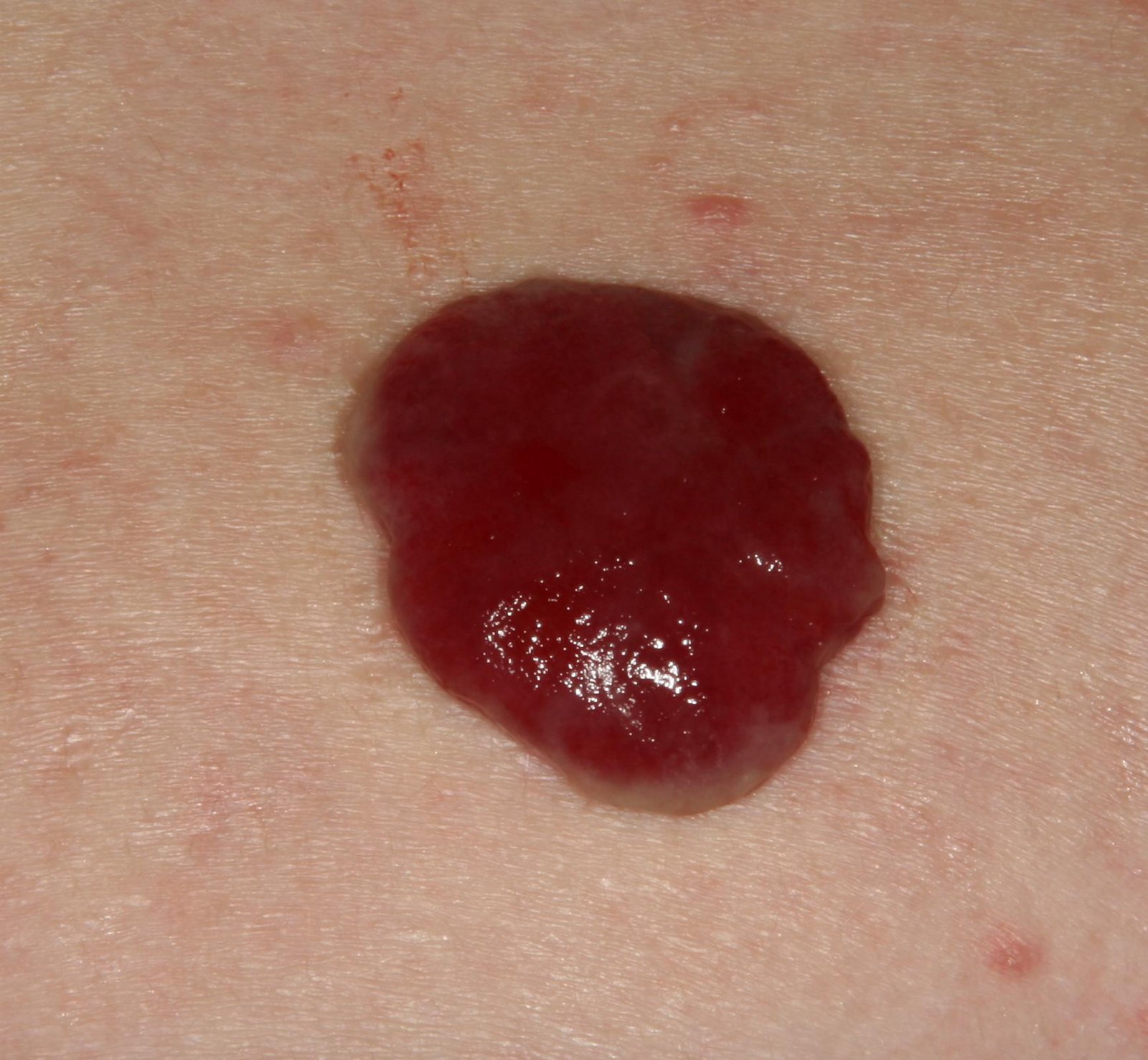
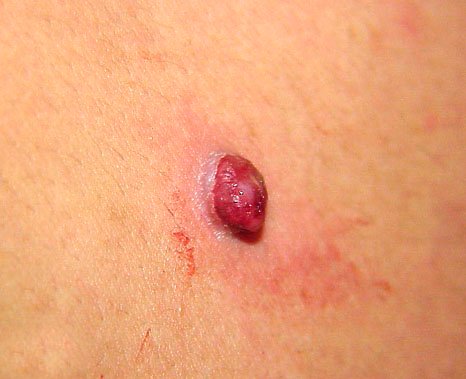
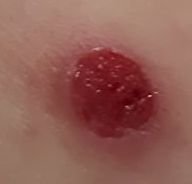
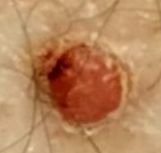
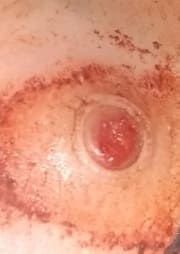
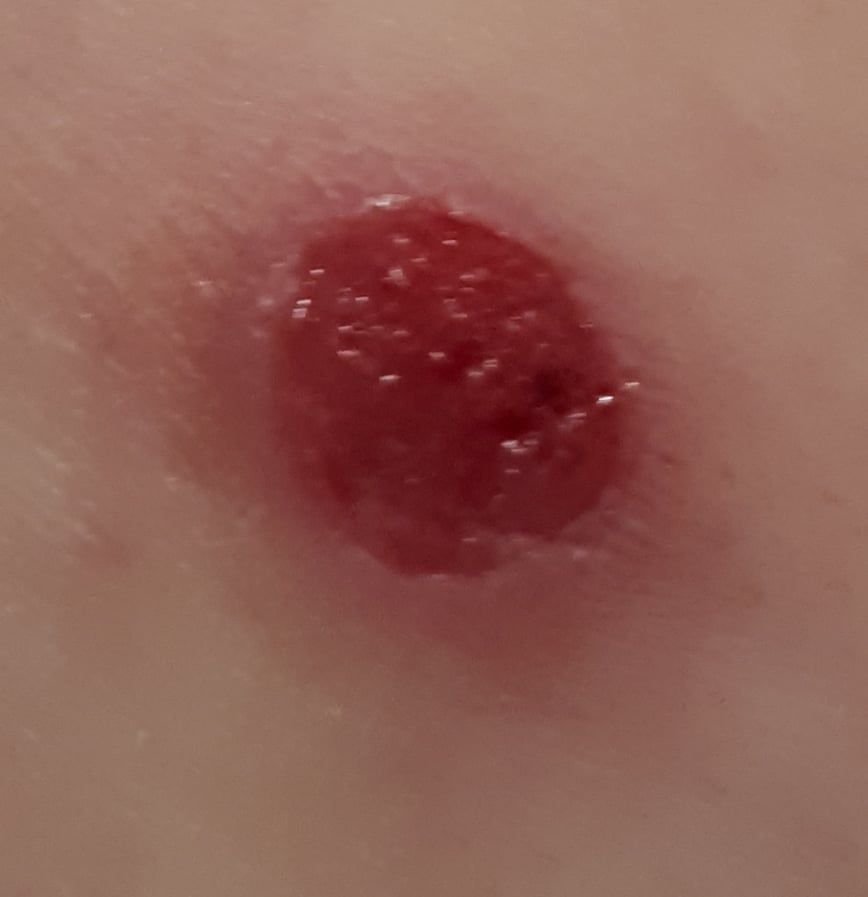
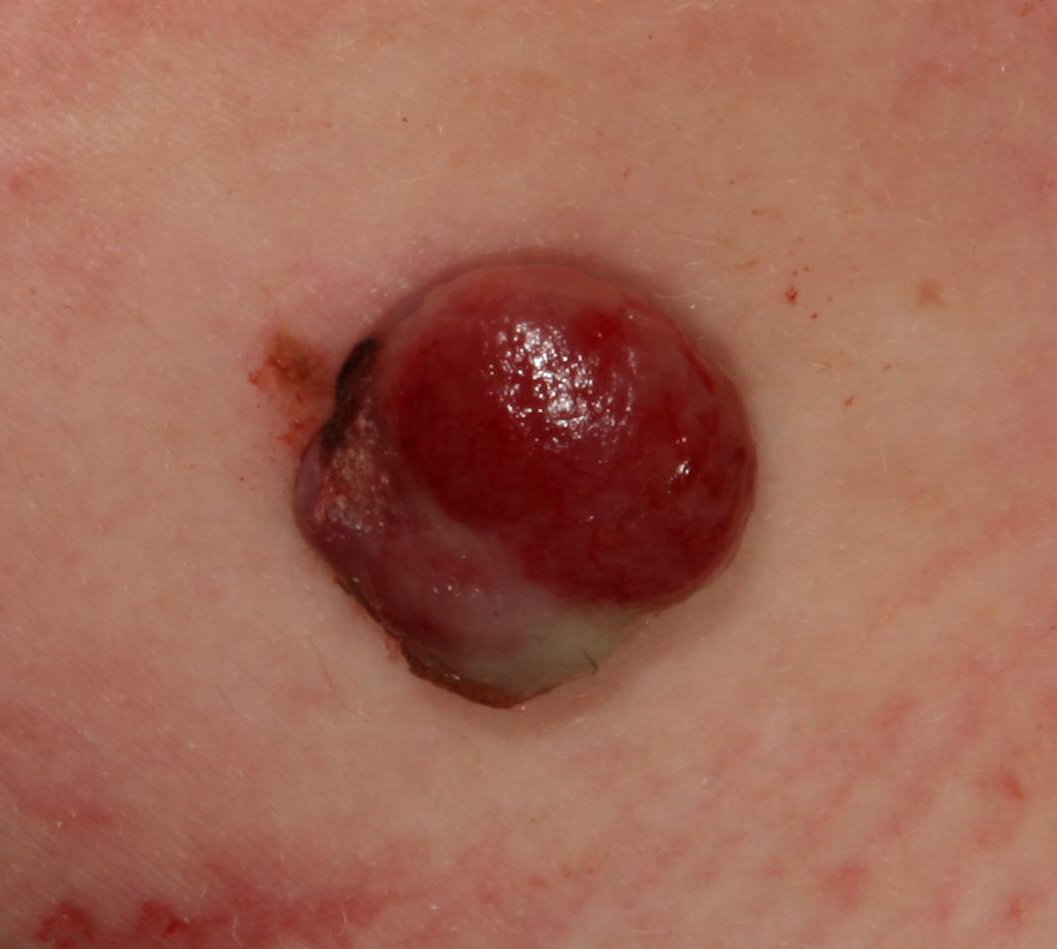
Bei der visuellen Untersuchung zeigen sich pyogene Granulome als halbkugelförmige oder kuppelförmige Wucherungen, die auf einem kurzen, breiten Stiel (Stielansatz) aus der Haut herausragen. Meistens sind diese Wucherungen symmetrisch und oval oder rund. Die Oberflächenstruktur des Granuloms kann sich von der umgebenden Haut unterscheiden und manchmal glatt oder gelappt sein, sodass es Himbeeren ähnelt. Das Granulom kann aufgrund kleinerer Erosionen oder Krusten glänzend oder „feucht“ erscheinen. Bei Verletzungen kann das Granulom leicht bluten, und größere Granulome, die sich infizieren, können eine eitrige Plaque mit nekrotischen Bereichen bilden.
Die Grenzen von pyogenen Granulomen sind in der Regel gut definiert, können jedoch bei größeren Läsionen unregelmäßig sein. Die Farbe des Granuloms ist oft hellrot, kann jedoch bei Vorhandensein von eitrigem Material oder nekrotischem Gewebe auch zyanotisch (blau oder violett) oder sogar gelb oder grau erscheinen. Bei Druck auf das Granulom verblasst die rote Farbe vorübergehend.
Im Bereich eines pyogenen Granuloms wachsen keine Haare. In einigen Fällen können jedoch, insbesondere bei angeborenen Formen oder großen Granulomen, grobe Haare in der Mitte der Läsion wachsen.
Die Größe pyogener Granulome liegt typischerweise zwischen 3 und 15 mm. Läsionen, die größer als 15 mm sind, sind seltener und stehen oft im Zusammenhang mit zugrunde liegenden systemischen Erkrankungen oder Immundefekten. Das Granulom wächst schnell und erreicht oft innerhalb kurzer Zeit einen Durchmesser von 1–1,5 cm. Seine Höhe beträgt in der Regel nicht mehr als 5 mm. Eine spontane Rückbildung ist selten, kann aber insbesondere bei Schwangeren nach der Entbindung auftreten.
Bei Palpation fühlen sich pyogene Granulome weich und elastisch an, ohne Druckempfindlichkeit. Nach einer Infektion kann das Granulom schmerzhaft werden. Subjektive Symptome treten in der Regel nicht auf, es sei denn, das Granulom wird verletzt oder infiziert.
Diese Läsionen treten am häufigsten an den Händen und Füßen auf, insbesondere an den Handflächen und Fußsohlen, wo Verletzungen und Kontakt mit Fremdkörpern wahrscheinlicher sind.
Pyogene Granulome können auch in der Nähe der Nagelränder (z. B. durch eingewachsene Nägel) oder im Gesicht auftreten. Seltener können sie je nach prädisponierenden Faktoren wie Verbrennungen, Druckgeschwüren oder physischen Traumata auch auf Schleimhäuten auftreten.
Dermatoskopische Beschreibung
Die dermatoskopische Untersuchung eines pyogenen Granuloms zeigt folgende Merkmale:
- Festigkeit und Füllung: Diese Anzeichen weisen auf die Elastizität des Granuloms hin. Bei Druck verblasst das Granulom und verkleinert sich. Sobald der Druck nachlässt, nimmt die Läsion wieder ihre ursprüngliche Farbe und Form an.
- Gefäßmerkmale: Es sind zahlreiche kleine hellrote Gefäßlücken zu erkennen, die auf das Blutgefäßnetz innerhalb der Läsion hinweisen.
- Fehlen eines Gefäßmusters: In einigen Fällen kann das Gefäßmuster fehlen oder als unregelmäßige Lücken erscheinen.
- Weiße Whisker: Diese stellen Bereiche dar, in denen das Granulom nekrotisch ist oder verletzt wurde.
- Oberflächliche Ulzeration: Bereiche des Granuloms können oberflächliche Ulzerationen aufweisen, insbesondere wenn die Läsion traumatisiert wurde.
Differentialdiagnose
Pyogene Granulome müssen von anderen Hautläsionen mit ähnlichen Merkmalen unterschieden werden, darunter:
- Dermatologische Erkrankungen (wie Pyodermie)
- Spitz-Nävus
- Glomustumoren
- Keratoakanthom
- Basalzellkarzinom
- Plattenepithelkarzinom
- Melanom (insbesondere nicht pigmentierte Formen)
- Angiosarkom
- Kaposi-Sarkom
- Hautlymphom
Risiken
Aus onkologischer Sicht sind pyogene Granulome harmlos und bergen kein erhöhtes Risiko einer bösartigen Veränderung. Ohne äußere Einflüsse wie Traumata, UV-Strahlung oder ionisierende Strahlung ist das Malignitätsrisiko vergleichbar mit dem gesunder Haut. Bei einer auffälligen Veränderung des Granuloms, wie z. B. schnellem Wachstum, erhöhter Dichte oder dem Auftreten von Symptomen wie Juckreiz oder Schmerzen, sollte jedoch ein Dermatologe oder Onkologe konsultiert werden.
Eines der Hauptrisiken im Zusammenhang mit pyogenen Granulomen ist ihre Verletzungsanfälligkeit aufgrund ihrer erhabenen und empfindlichen Beschaffenheit. Dies kann zu Blutungen, Schmerzen und Infektionen führen, die den Zustand weiter verschlimmern können. Bei großen Granulomen kann die Blutung ohne medizinische Intervention schwer zu behandeln sein.
Da einige bösartige Tumore pyogenen Granulomen ähneln oder sich in deren Nähe entwickeln können, ist es außerdem wichtig, rechtzeitig eine Differentialdiagnose durchzuführen, um sicherzustellen, dass kein bösartiges Wachstum übersehen wird.
Vorgehensweise
Bei Feststellung eines pyogenen Granuloms wird eine Konsultation eines Dermatologen oder Onkologen empfohlen. Nach Bestätigung der Gutartigkeit der Läsion kann die Möglichkeit einer konservativen Behandlung oder die Notwendigkeit einer Therapie geprüft werden. Kleine Granulome, insbesondere bei Schwangeren, können spontan abheilen, sodass eine Beobachtung ausreichend sein kann. In allen anderen Fällen wird in der Regel eine Behandlung empfohlen.
Bei Patienten, die eine Behandlung ablehnen, ist eine aktive Überwachung unerlässlich. Dazu gehört die fotografische Dokumentation der Läsion, um Veränderungen im Erscheinungsbild zu verfolgen. Patienten mit mehreren pyogenen Granulomen sollten im Frühjahr und Herbst (vor und nach der Sommersaison) einen Dermatologen oder Onkologen aufsuchen. Eine regelmäßige Kartierung der Hautneoplasmen kann ebenfalls bei der Beobachtung und Verfolgung neuer oder veränderter Läsionen hilfreich sein.
Behandlung
Die häufigste Behandlung von pyogenen Granulomen ist die chirurgische Entfernung, bei der die Läsion zusammen mit der umgebenden Haut entfernt wird. Dies kann mit einer klassischen Exzisionsmethode oder mit einem elektrischen oder Radioskalpell erfolgen. Nach der Entfernung ist eine histologische Untersuchung erforderlich, um zu bestätigen, dass das Granulom gutartig ist.
Wenn die Art der Läsion bestätigt ist und keine Zweifel bestehen, können bei kleineren Läsionen weniger invasive Behandlungen wie Laserkoagulation, Kryodestruktion (Flüssigstickstoff) oder Elektrokoagulation (mit elektrischem Strom) angewendet werden.
Aufgrund der vaskulären Natur pyogener Granulome kommt es während der Entfernung häufig zu Blutungen. Daher ist eine ausreichende Blutstillung (Kontrolle der Blutung) nach der Exzision von entscheidender Bedeutung.
Vorbeugung
Zur Vorbeugung von pyogenen Granulomen ist eine sorgfältige Hautpflege und die richtige Behandlung von Verletzungen erforderlich:
- Vermeidung chronischer Hauttraumata wie wiederholte Reibung oder Verbrennungen.
- Begrenzung oder Vermeidung beruflicher Gefahren und Umweltfaktoren, die die Haut schädigen könnten.
- Achten Sie auf eine gute Körperhygiene und informieren Sie sich über Hautgesundheit.
- Behandeln Sie Hautinfektionen, einschließlich solcher, die mit HPV in Verbindung stehen, unverzüglich.
Darüber hinaus sind regelmäßige Hautuntersuchungen, die rechtzeitige Konsultation eines Facharztes bei Veränderungen der Hautläsionen und die Entfernung potenziell gefährlicher Neubildungen entscheidend für die Erhaltung einer guten Hautgesundheit.