Nævus bleu (CIM-10 : D22) ⚠️
Névus bleu
Le névus bleu (également appelé névus bleu de Jadassohn-Tièche, neuronevus bleu ou mélanocytome cutané) est une excroissance cutanée bénigne qui se caractérise principalement par sa couleur bleue à bleu foncé distincte. Ce type de névus apparaît généralement à la puberté, mais il peut se manifester à tout âge, même à la naissance.
Il est rare qu’une personne présente plusieurs naevus bleus. Statistiquement, les naevus bleus ont tendance à être plus fréquents chez les femmes que chez les hommes.
Facteurs prédisposants
La cause exacte des naevus bleus reste incertaine. Cependant, plusieurs facteurs ont été identifiés comme pouvant prédisposer certaines personnes à développer ces néoplasmes. Ces facteurs peuvent influencer la probabilité de leur apparition ou de leur croissance :
- Facteurs génétiques : Le développement des naevus bleus peut être lié au patrimoine génétique d’un individu. Dans certains cas, les antécédents familiaux peuvent jouer un rôle dans leur apparition.
- Rayonnement ultraviolet : L’exposition à la lumière ultraviolette naturelle et artificielle peut accélérer la multiplication des cellules du naevus (appelées mélanocytes) et entraîner une production excessive de mélanine.
Ce pigment s’accumule dans le naevus, lui donnant sa couleur caractéristique.
Facteurs génétiques : Le développement des naevus bleus peut être lié au patrimoine génétique d’un individu. Dans certains cas, les antécédents familiaux peuvent jouer un rôle dans leur apparition.
Rayonnement ultraviolet : L’exposition aux rayons ultraviolets naturels et artificiels peut accélérer la multiplication des cellules naeviques (appelées mélanocytes naeviques) et entraîner une production excessive de mélanine.
Ce pigment s’accumule dans le naevus, lui donnant sa couleur caractéristique.
Changements hormonaux - Rayonnements ionisants, infections virales et blessures physiques : Ces facteurs environnementaux et liés à la santé peuvent également déclencher l’apparition ou l’agrandissement de naevus bleus.
Diagnostic
Le diagnostic des naevus bleus repose généralement sur un examen clinique, qui comprend une inspection visuelle approfondie de la formation cutanée ainsi qu’une dermatoscopie. En cas de suspicion de transformation maligne, une biopsie peut être réalisée pour une analyse plus approfondie.
Symptômes
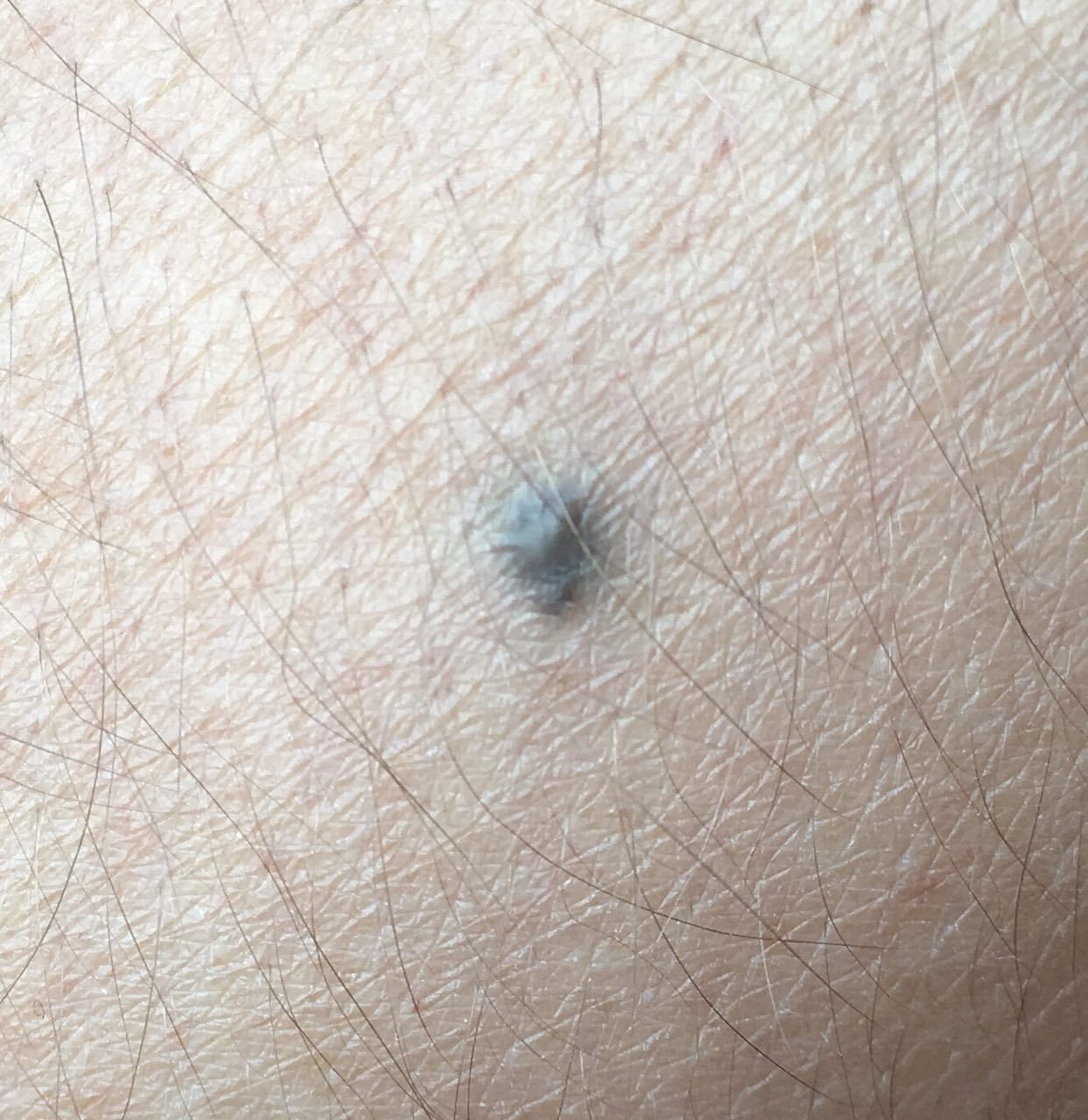
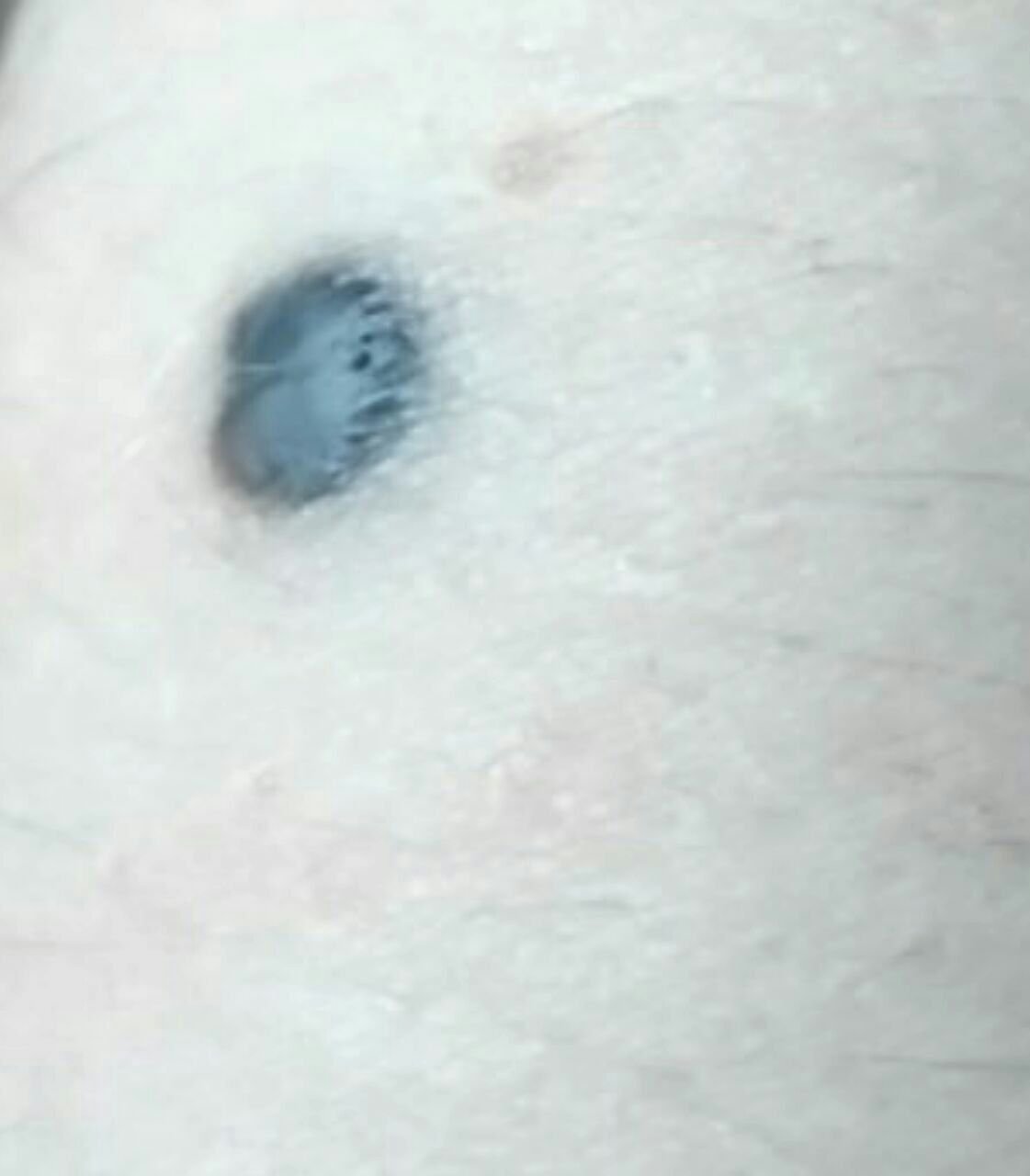
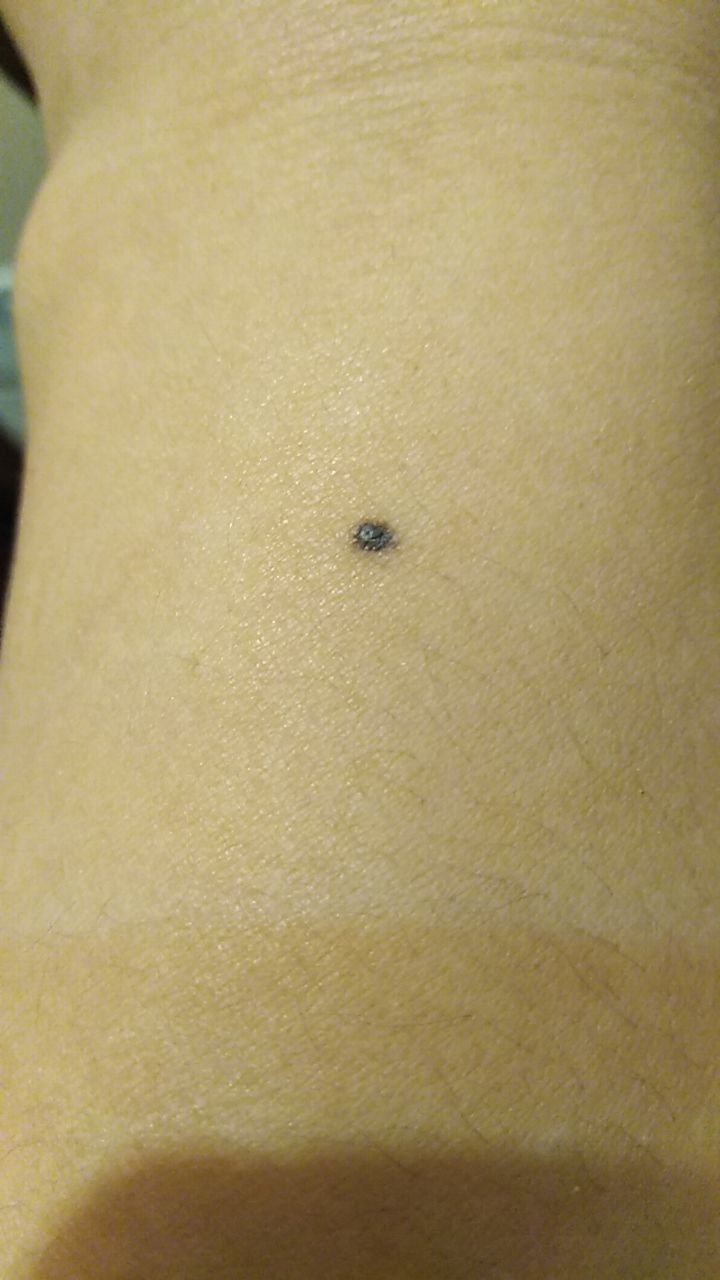
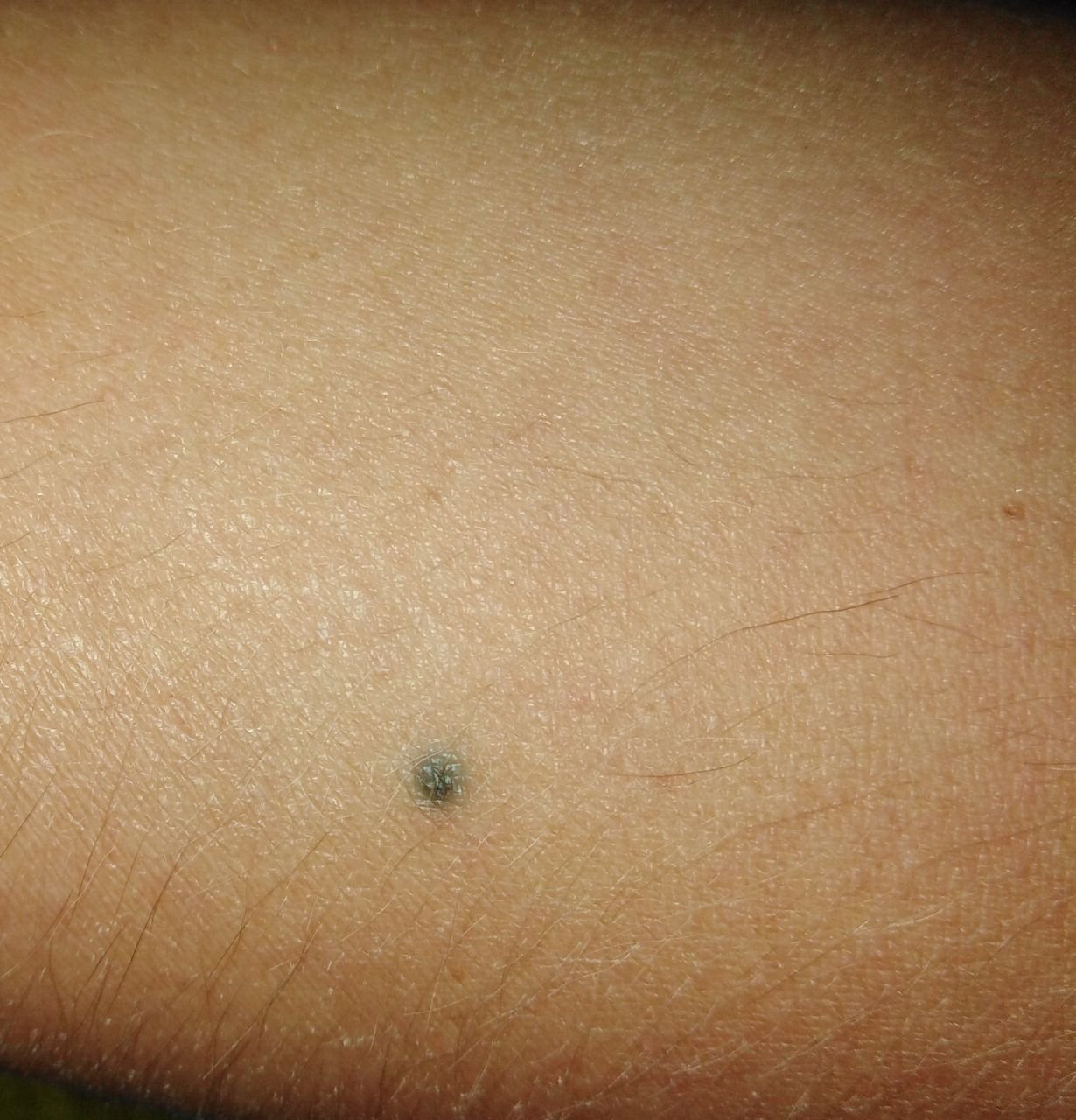
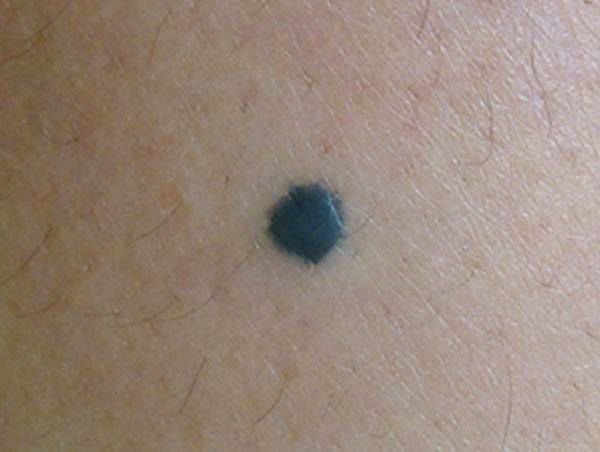
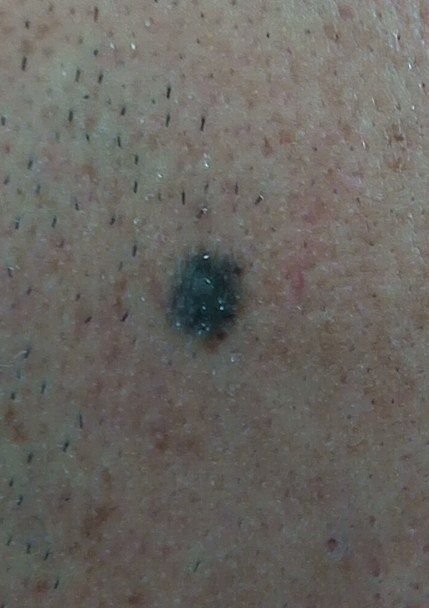
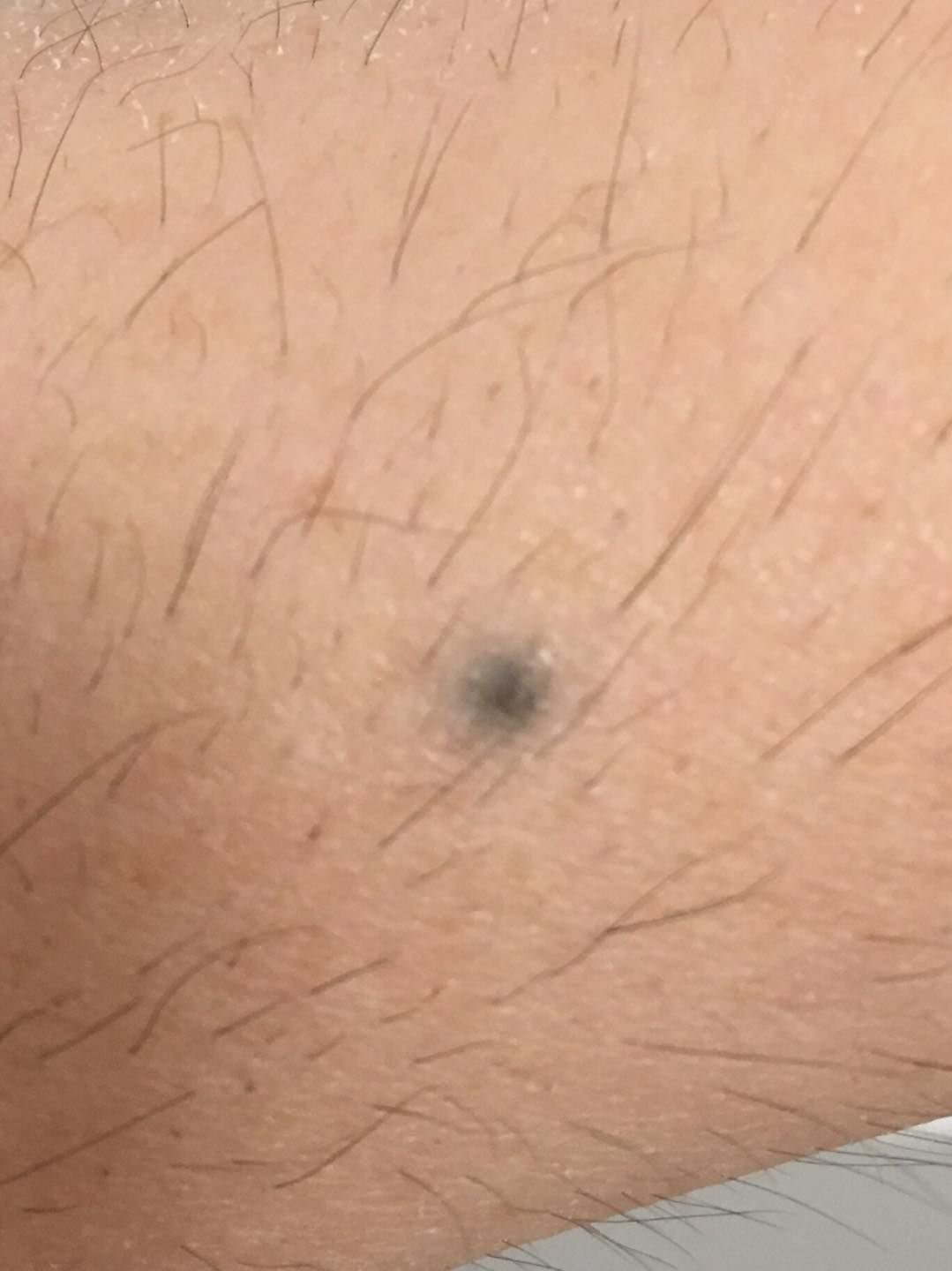
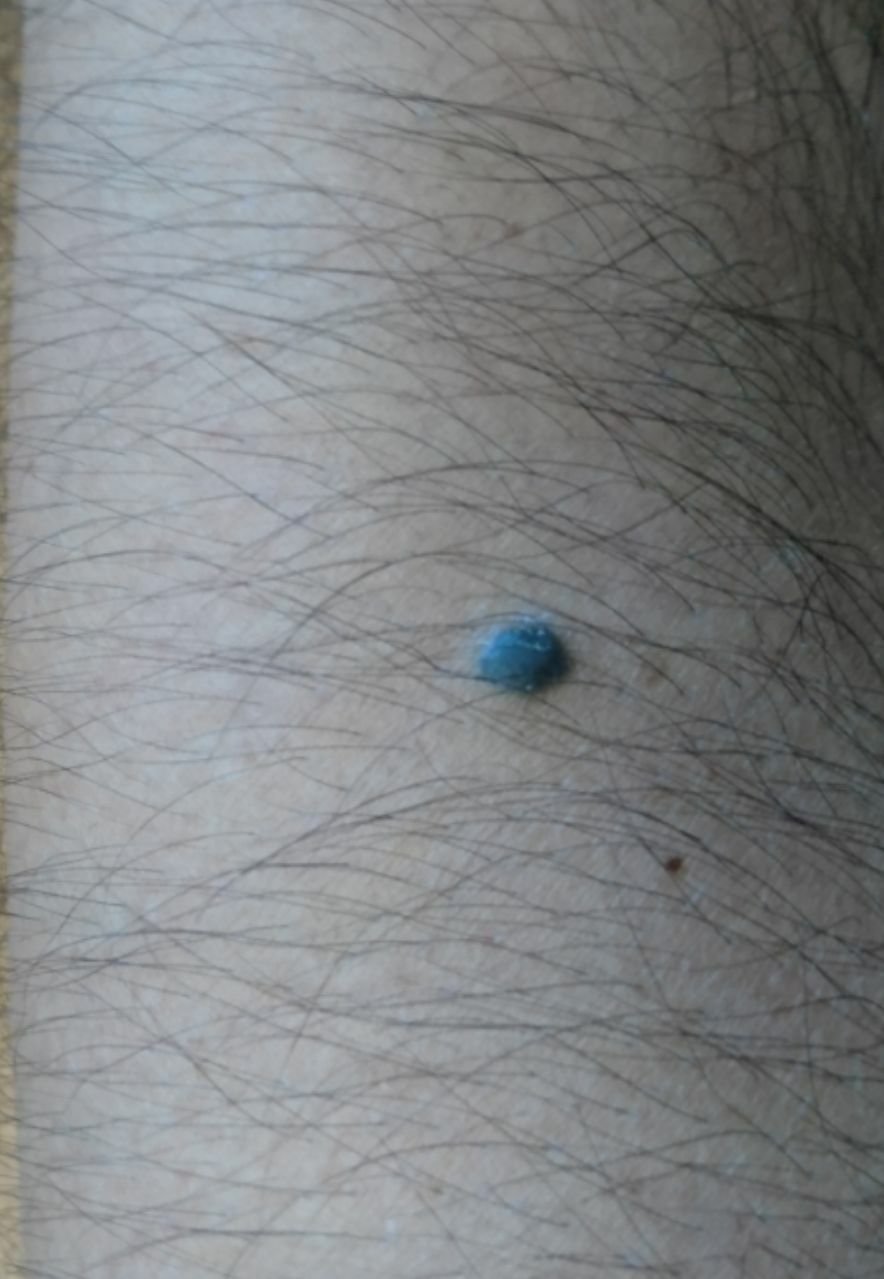
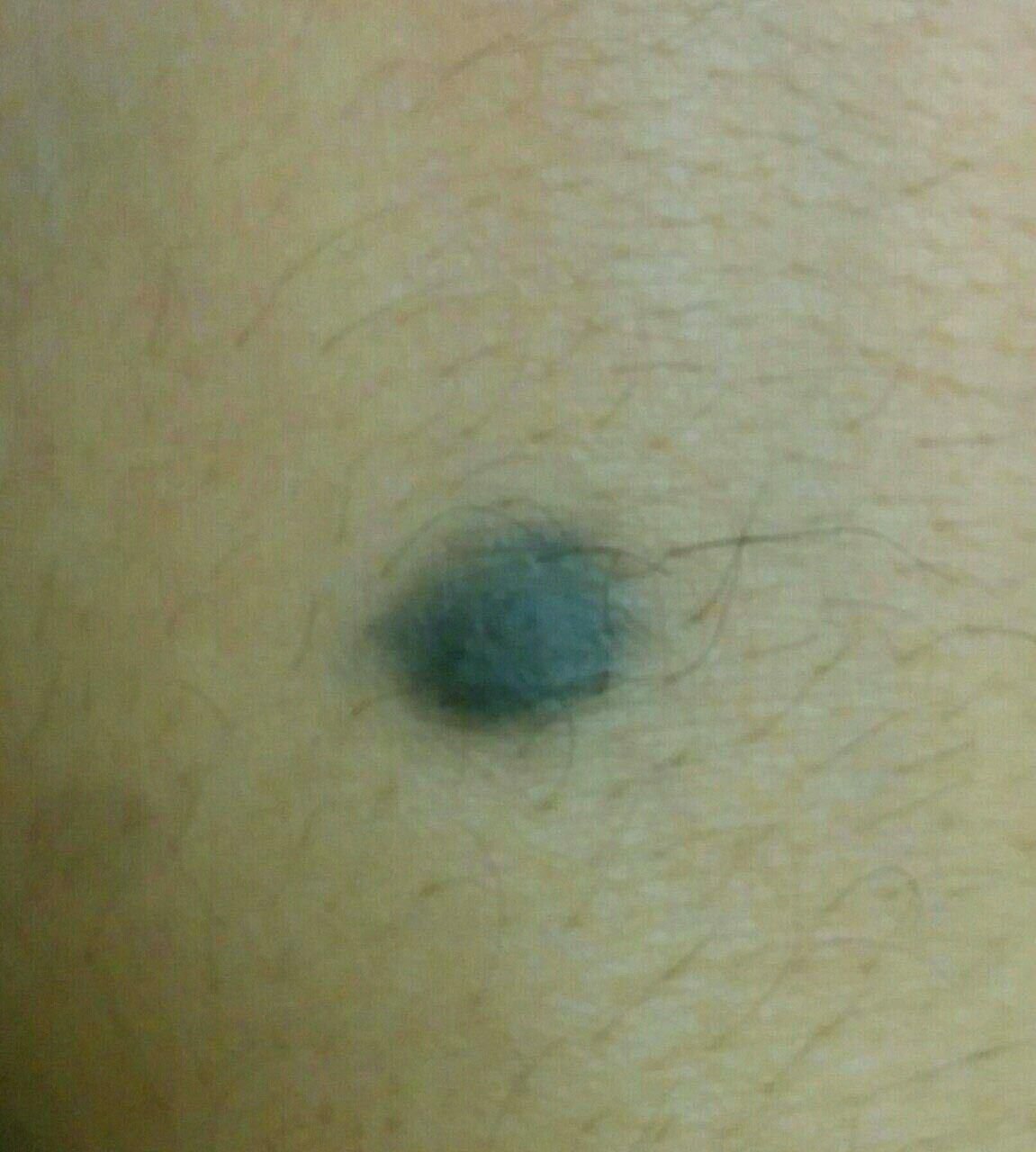
Visuellement, un naevus bleu se présente sous la forme d’une petite tache ou d’un nodule légèrement surélevé sur la peau. Il est généralement symétrique, de forme ovale ou ronde à fusiforme. La texture de la surface du naevus est généralement similaire à celle de la peau environnante, qui peut être lisse ou même brillante, en particulier dans les naevus de petite taille. Dans les naevus plus grands, de plus de 10 mm de diamètre, la surface peut sembler légèrement plus texturée ou tubéreuse.
Les bords du naevus bleu sont généralement flous ou mal définis, bien qu’ils soient généralement lisses. Dans certains cas, les grands naevus bleus peuvent présenter des bords irréguliers ou dentelés, ce qui peut être un signe de malignité potentielle. La couleur du naevus varie du bleu au bleu foncé, avec des nuances de gris-bleu ou de bleu-brun parfois visibles, reflétant la profondeur à laquelle le pigment est déposé dans le derme.
L’intensité de la couleur a tendance à s’estomper du centre vers la périphérie, et dans les naevus plus grands, une hétérogénéité de la couleur ou des taches peuvent être présentes, donnant un aspect polychromatique.
Les naevus bleus ne dépassent généralement pas 10 mm et leur croissance est généralement lente. Les naevus de plus de 1 cm sont assez rares et sont appelés « naevus à cellules bleues ». À la palpation, ces naevus sont similaires à la peau normale, mais peuvent être légèrement plus fermes, en particulier lorsqu’ils dépassent de la surface de la peau. Il n’y a pas de symptômes ou de sensations subjectives associés à ces naevus.
Ces néoplasmes se trouvent le plus souvent sur le tronc, les membres ou le cou. Il est assez rare qu’ils apparaissent sur la tête. Pour les naevus à cellules bleues de grande taille, la région sacro-gluteale est la zone d’apparition la plus courante.
Description dermatoscopique
Lors d’un examen dermatoscopique, les caractéristiques suivantes sont couramment observées dans un naevus bleu :
- Symétrie : le naevus a tendance à conserver une apparence symétrique.
- Contours indéfinis : les bords du naevus ne sont généralement pas nettement définis, mais restent relativement lisses.
- Transition progressive de la couleur : l’intensité de la couleur diminue progressivement du centre du naevus vers les bords.
- Pigmentation homogène : La pigmentation apparaît uniformément gris-bleu. Cela est attribué à la présence de mélanocytes dans les couches papillaire (grise) et réticulaire (bleue) du derme.
- Caractéristiques polychromatiques : Bien que moins fréquents, certains naevus bleus peuvent présenter une hétérogénéité de couleur, notamment des nuances variables et la présence de vaisseaux ou de globules dans la pigmentation.
Les naevus bleus acraux (paumes et plantes) présentent des caractéristiques dermatoscopiques supplémentaires :
- L’accumulation de cellules névusiques se trouve généralement dans les sillons de la peau, tandis que les mélanocytes atypiques sont situés dans les crêtes.
- Le motif cutané dominant est en treillis ou parallèle, apparaissant souvent fibrillaire, en particulier dans les zones où le poids corporel est accru, comme la surface plantaire des pieds.
- Hyperpigmentation post-inflammatoire
- Mélanocytose cutanée congénitale
- Naevus pigmentés communs (simples ou papillomateux)
- Hémangiomes
- Nævus de Spitz
- Nævus dysplasiques
- Mélanome
- Limiter l’exposition aux rayons ultraviolets, notamment en évitant les bancs solaires et l’exposition excessive au soleil.
- Utiliser un écran solaire et des vêtements protecteurs pendant les périodes d’ensoleillement maximal.
- Éviter les traumatismes cutanés chroniques causés par les vêtements, les bijoux ou d’autres facteurs externes.
- Réduire au minimum l’exposition aux rayonnements ionisants et aux risques professionnels.
- Respecter les protocoles de sécurité lors de la manipulation d’agents nocifs pour la peau.
- Maintenir une bonne hygiène personnelle et rester vigilant à tout changement dans la santé de la peau.
Diagnostic différentiel
Les naevus bleus doivent être distingués de plusieurs autres néoplasmes pigmentés, notamment :
Risques
Dans la plupart des cas, les naevus bleus sont considérés comme bénins et ne présentent aucun risque immédiat. Cependant, par rapport aux naevus pigmentés courants, les naevus bleus présentent un risque légèrement plus élevé de se transformer en mélanome. Le risque de mélanome dans les naevus bleus est inférieur à 1 %, tandis que pour les naevus pigmentés simples, il est généralement d’environ 3 %. Les signes pouvant indiquer une malignité potentielle comprennent des changements dans l’apparence du naevus ou l’apparition de nouvelles sensations telles que des démangeaisons ou des douleurs.
Bien que le risque de mélanome soit légèrement élevé dans les naevus bleus, ce risque est généralement plus important dans les naevus bleus de grande taille, en particulier ceux dont le diamètre dépasse 20 cm. Le risque de mélanome dans les naevus bleus de moins de 20 cm reste faible, généralement inférieur à 1 %.
Les naevus bleus congénitaux multiples ou de grande taille peuvent également être associés à certaines maladies génétiques ou syndromes, ce qui rend indispensable un suivi médical approfondi et continu pour les personnes concernées.
Stratégies
Pour les naevus bleus qui ne présentent aucun signe de lésion, de changement d’aspect ou de nouvelle sensation, une auto-surveillance est généralement suffisante. Celle-ci doit inclure des contrôles périodiques au moins une fois par an, avec l’aide d’une autre personne pour les zones difficiles à inspecter directement. Si le naevus subit des lésions mécaniques, une exposition excessive aux rayons ultraviolets ou ionisants, ou des changements notables de taille ou de sensation, il est essentiel de consulter un dermatologue ou un oncologue.
Un professionnel de santé évaluera si une surveillance continue est nécessaire ou si le naevus doit être retiré chirurgicalement. Les naevus soumis à des traumatismes physiques répétés dus aux vêtements, aux bijoux ou à l’activité professionnelle doivent être envisagés pour une ablation.
La documentation photographique du naevus peut fournir des informations précieuses, permettant de détecter même les changements mineurs au fil du temps. Pour les personnes présentant plusieurs naevus bleus, il est fortement recommandé de créer une carte de leurs néoplasmes cutanés, ce qui simplifiera les observations futures et l’identification de toute formation nouvelle ou modifiée.
Les patients présentant des naevus bleus doivent consulter un dermatologue ou un oncologue au moins deux fois par an (généralement avant et après les mois d’été) afin d’évaluer tout changement dans l’apparence des naevus.
La cartographie régulière des néoplasmes cutanés peut aider à suivre l’évolution ou les changements des lésions existantes.
Traitement
Le traitement recommandé pour les naevus bleus est l’excision chirurgicale, généralement à l’aide d’un scalpel classique, électrique ou radio. Après l’ablation, un examen histologique est nécessaire pour confirmer la nature bénigne de la lésion.
Les traitements destructifs tels que l’ablation au laser ou la cryothérapie ne sont pas recommandés pour les naevus bleus en raison des risques et complications potentiels.
Prévention
La prévention de la formation des naevus et de leur potentiel de transformation maligne implique des soins cutanés attentifs et réfléchis :
Il est essentiel de faire examiner régulièrement les naevus bleus, de consulter rapidement un spécialiste en cas de changement et de faire enlever dès que possible les néoplasmes potentiellement dangereux afin de préserver la santé de la peau et de prévenir les complications.