Herpes Simplex (CID-10: B00) ⚠️
Vírus Herpes Simples (HSV-1 e HSV-2): Visão Geral Clínica e Gestão
Características Gerais
O herpes simples é uma infecção viral generalizada causada pelos vírus herpes simples (HSV) que contêm DNA, classificados no CID-10 sob os códigos B00 (Infecções herpesvirais) e A60 (Infecção herpesviral anogenital). Estes vírus têm a capacidade de estabelecer latência no sistema nervoso humano após a infecção inicial e podem reativar-se periodicamente em condições favoráveis. Os episódios de reativação muitas vezes coincidem com gatilhos fisiológicos ou ambientais, como hipotermia, doenças respiratórias, trauma cutâneo, flutuações hormonais (ex., menstruação), disfunção gastrointestinal, stress mental, ou imunossupressão.
Uma vez que o vírus entra no corpo, ele se replica localmente no tecido epitelial da pele ou mucosas. Em seguida, viaja retrogradamente através de neurônios sensoriais até as gânglios da raiz dorsal ou trigéminal, onde se torna latente. O vírus pode persistir neste estado dormente indefinidamente, reativando-se espontaneamente ou em resposta a fatores de stress externos, causando lesões recorrentes no local original da infecção.
Etiologia: HSV-1 e HSV-2
Existem dois tipos distintos de vírus herpes simples:
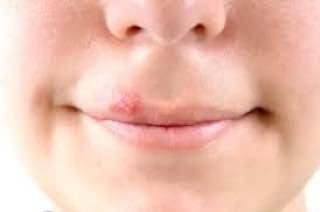
- HSV-1 (Vírus Herpes Simples Tipo 1): Associado principalmente a infecções orais e faciais, particularmente herpes labial, mas também pode causar infecções genitais através de contacto oral-genital.
- HSV-2 (Vírus Herpes Simples Tipo 2): Responsável mais frequentemente por herpes genital, mas também pode infectar a área orofacial em certos casos.
Ambos os HSV-1 e HSV-2 são altamente contagiosos e capazes de causar surto sintomático agudo assim como liberação viral assintomática, o que contribui significativamente para a propagação da infecção. Importante, ambos os tipos de vírus podem resultar em doença primária e recorrente, seja na região oral ou genital, dependendo do modo de transmissão.
Manifestações Clínicas
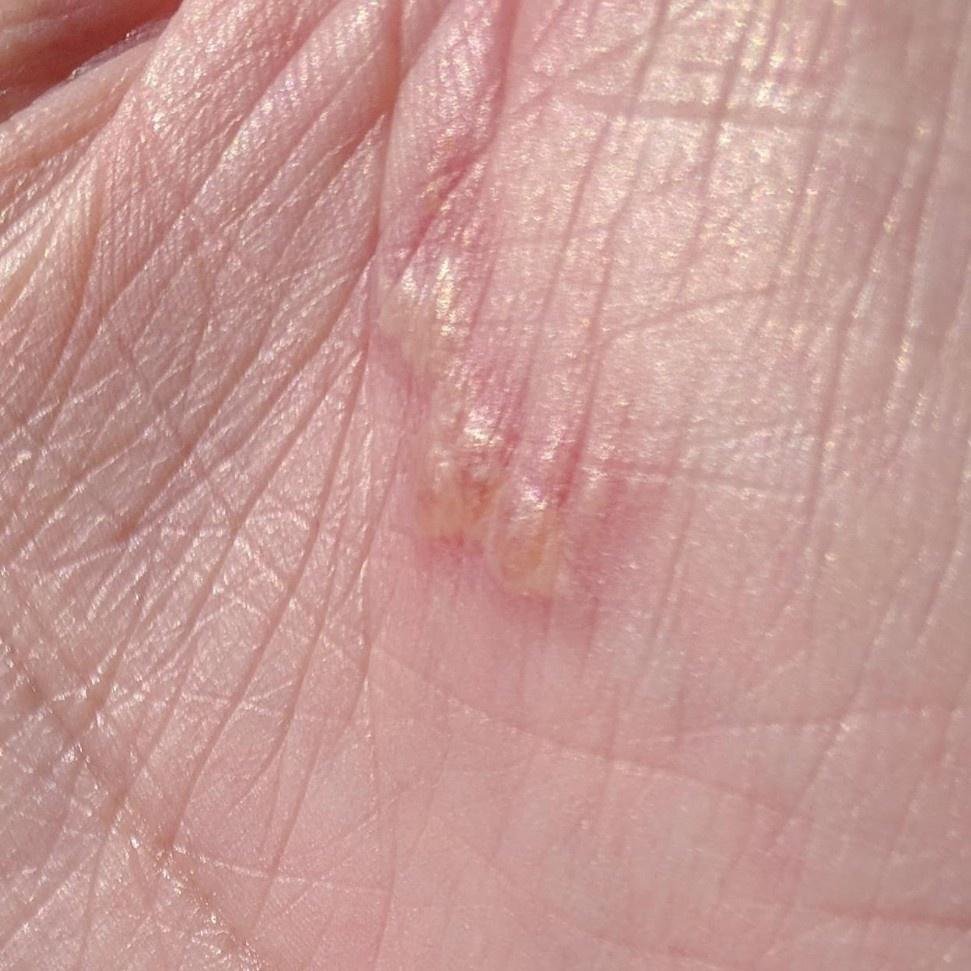
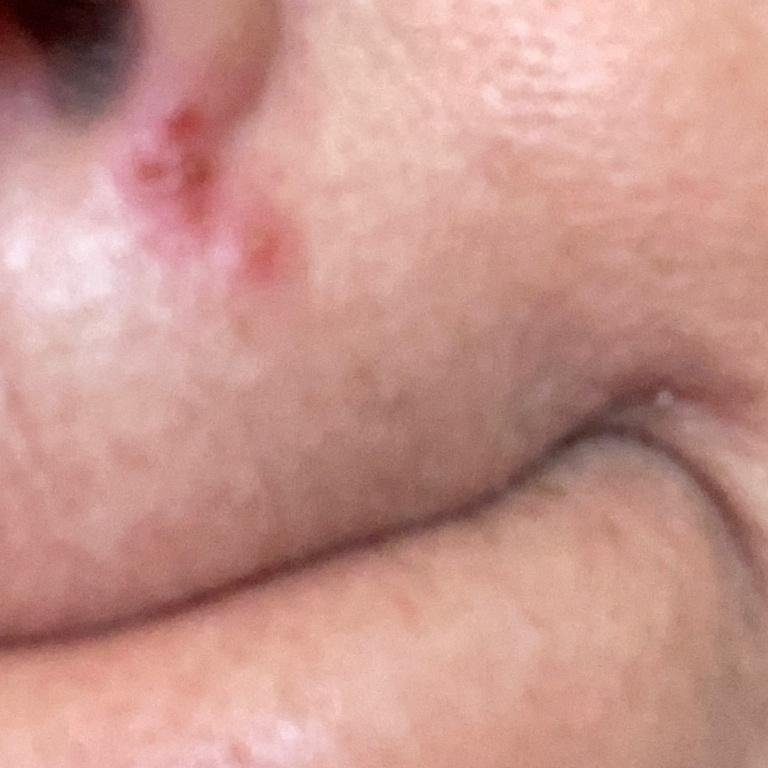
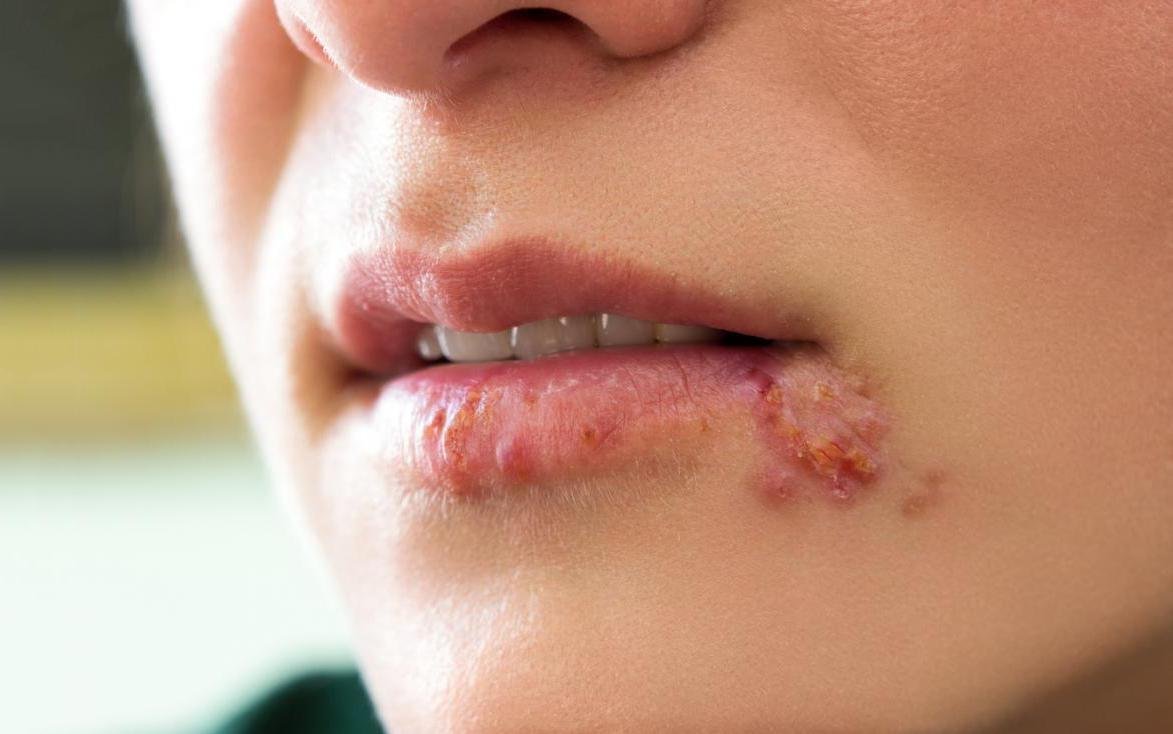
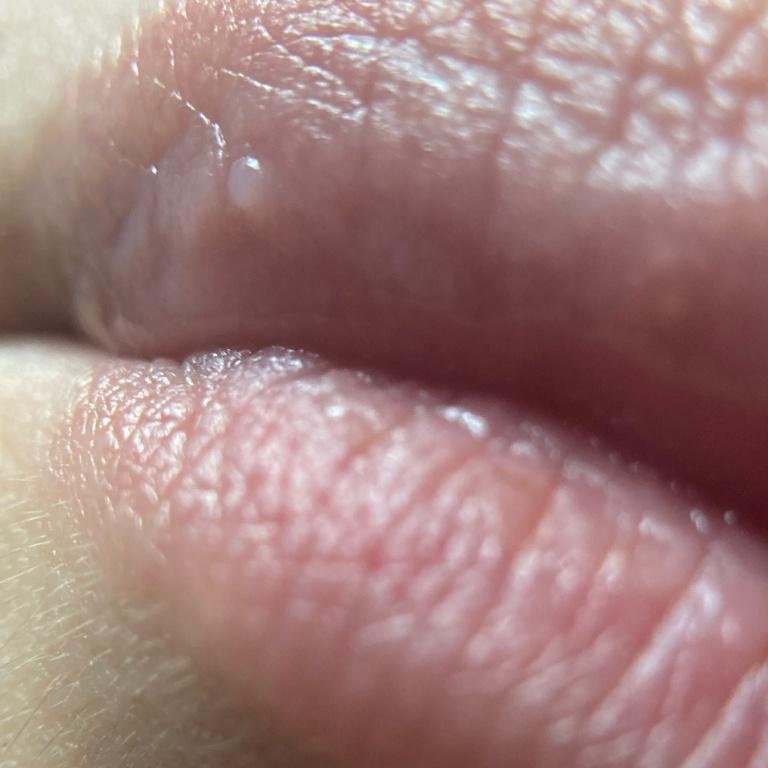
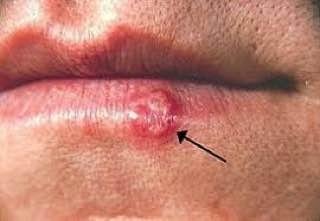
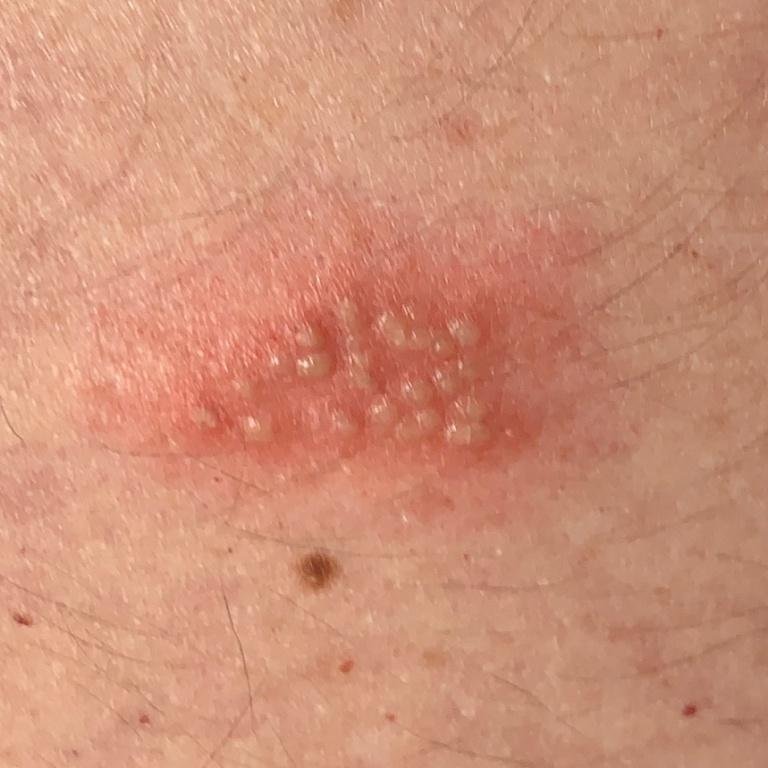
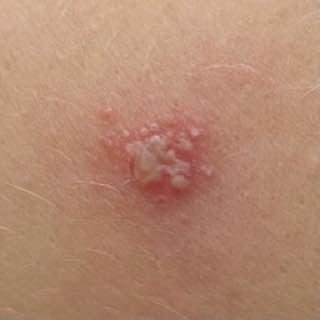
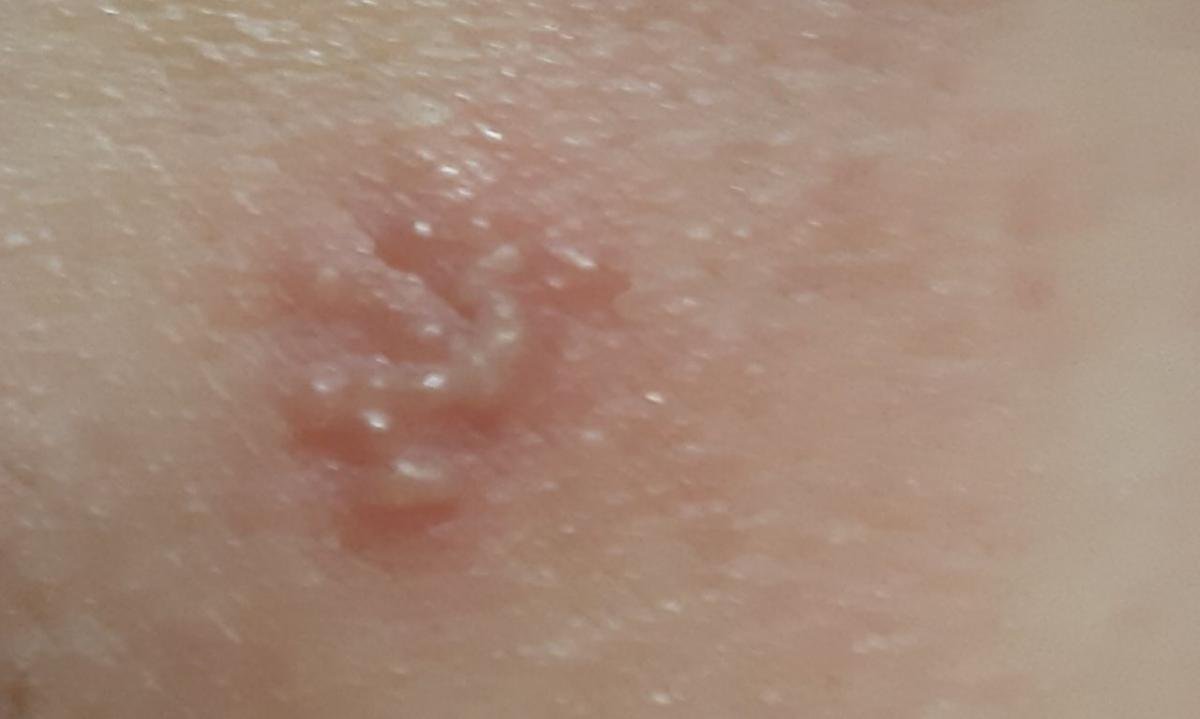
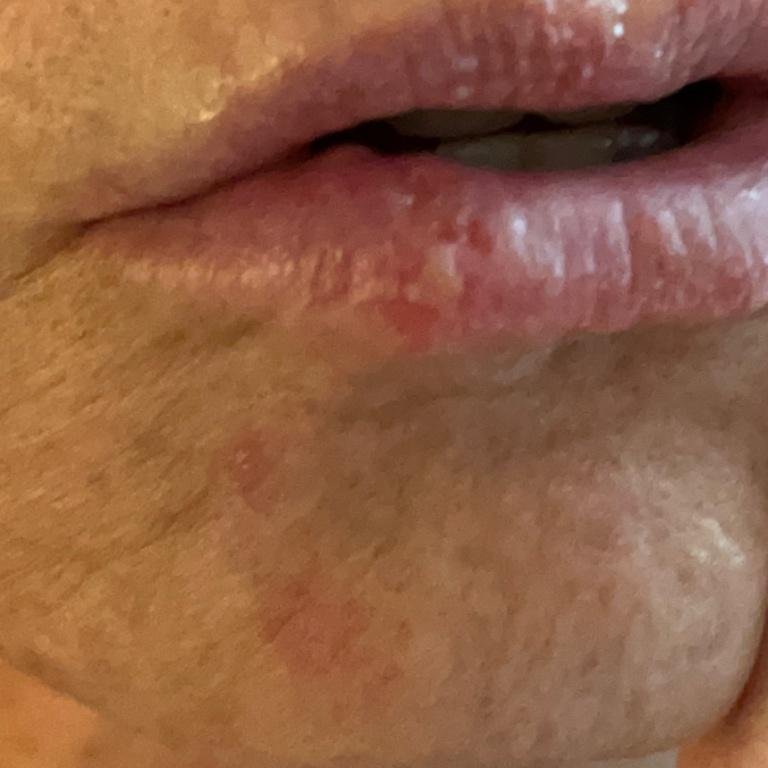
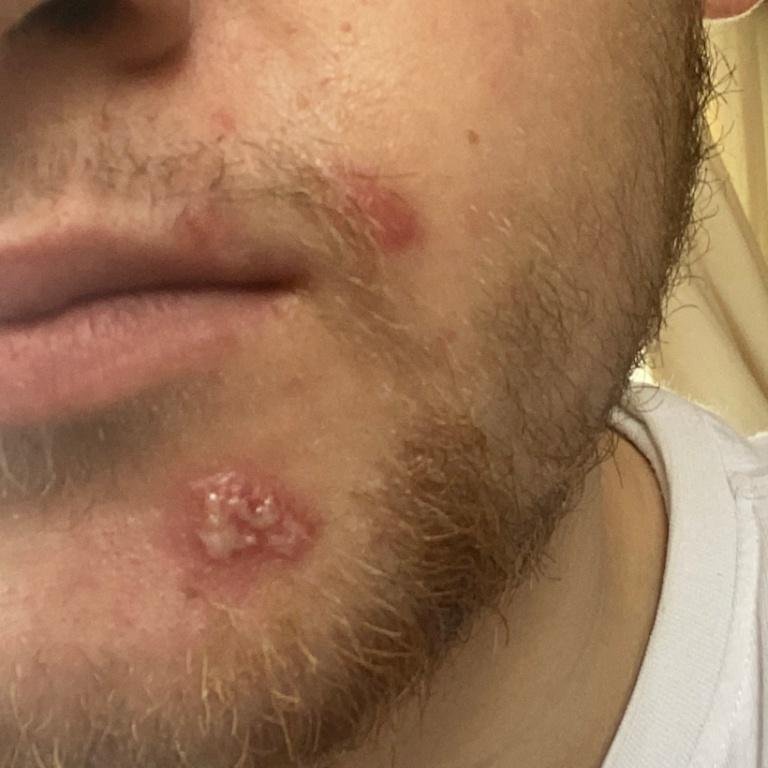
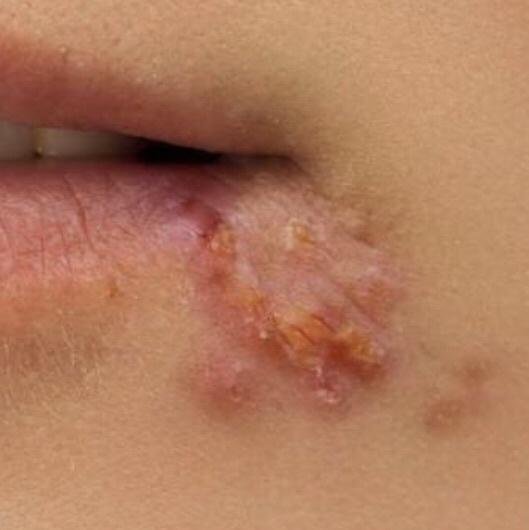
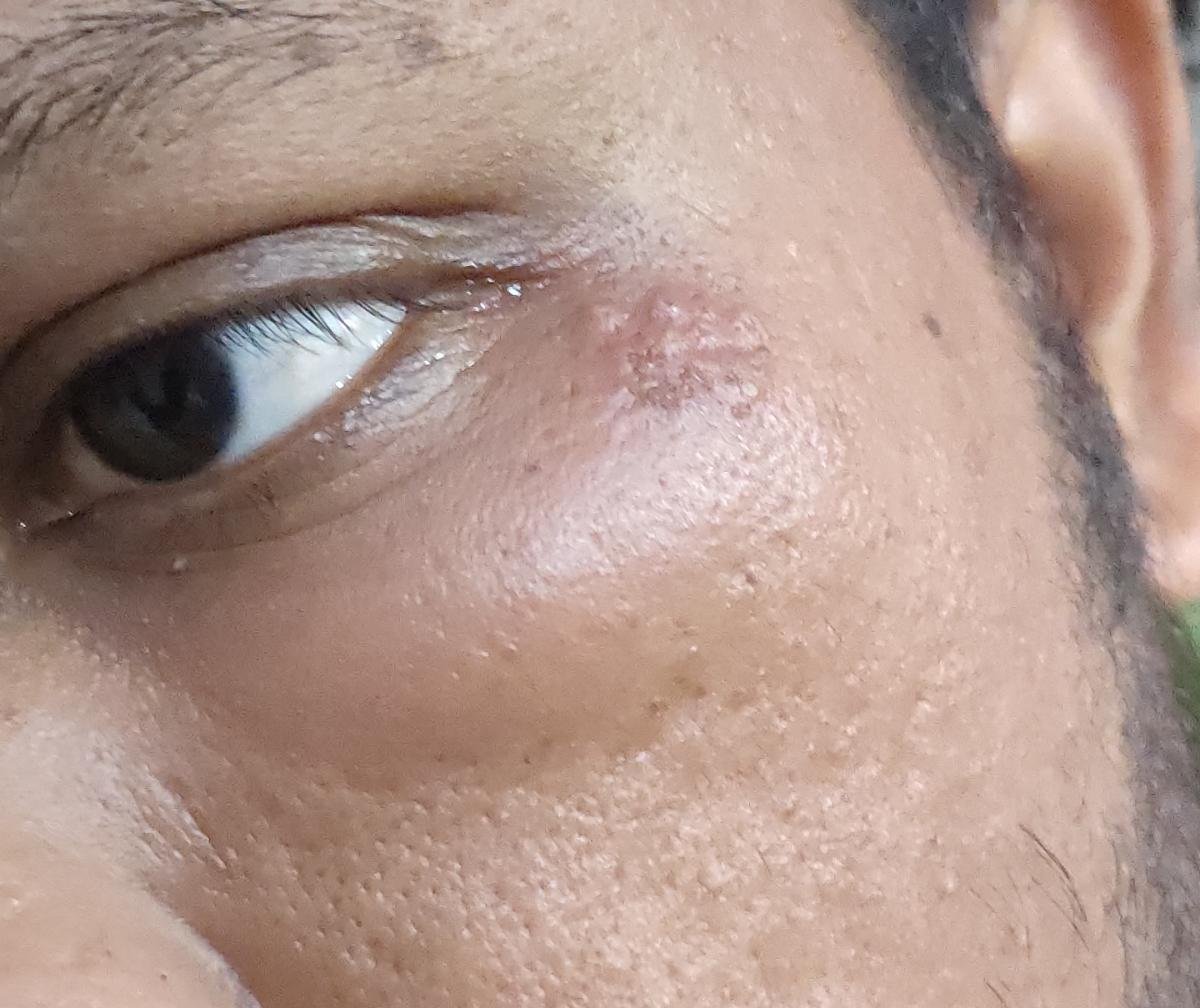
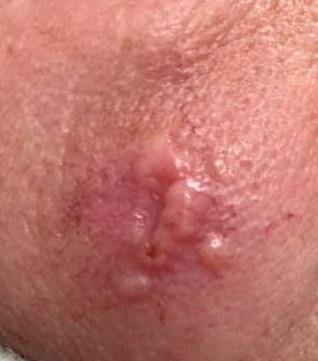
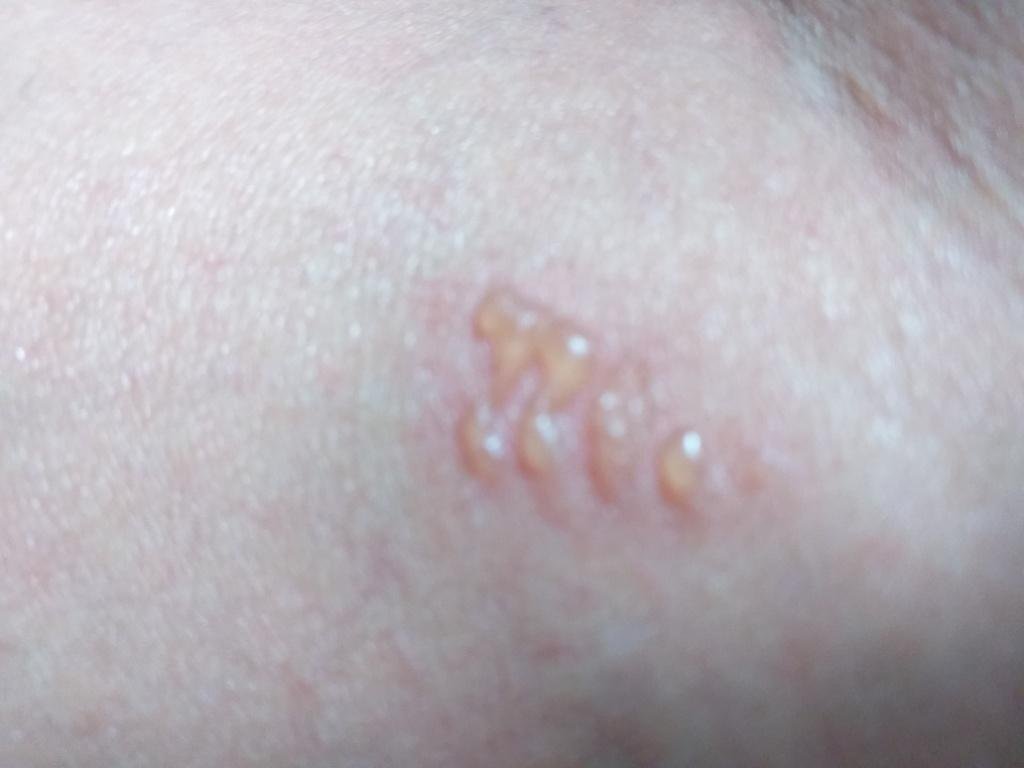
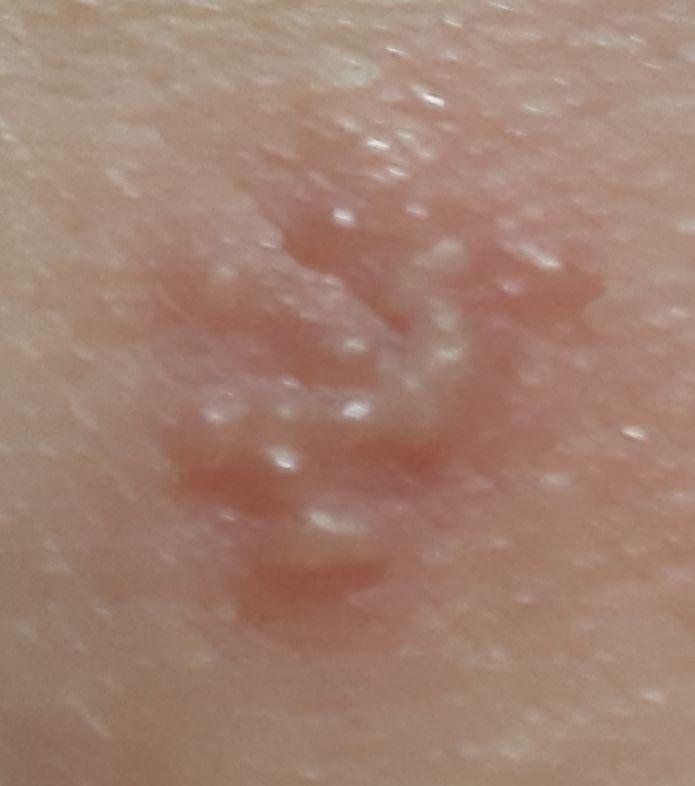
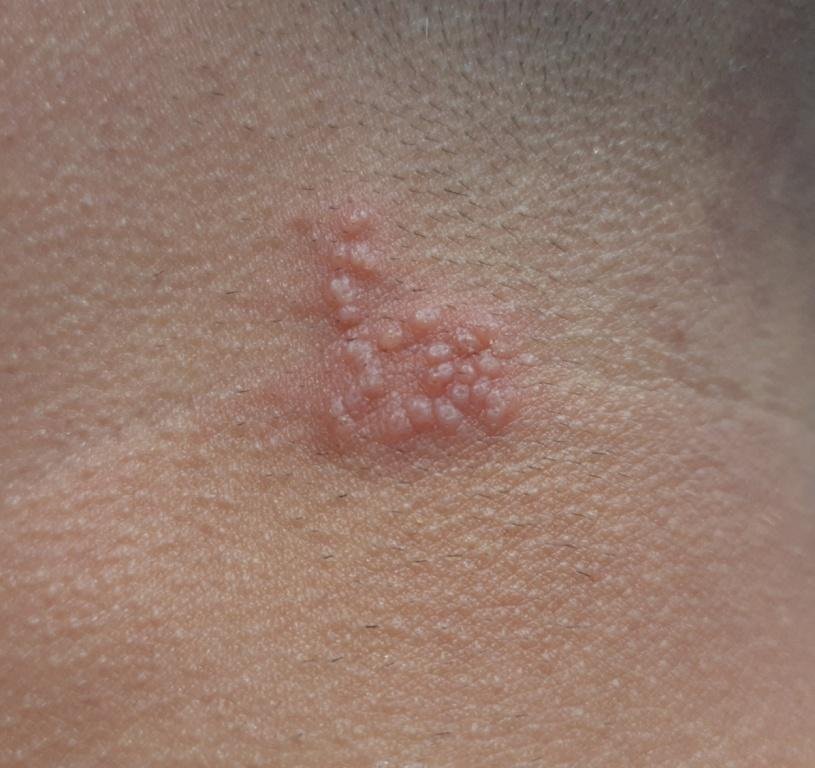
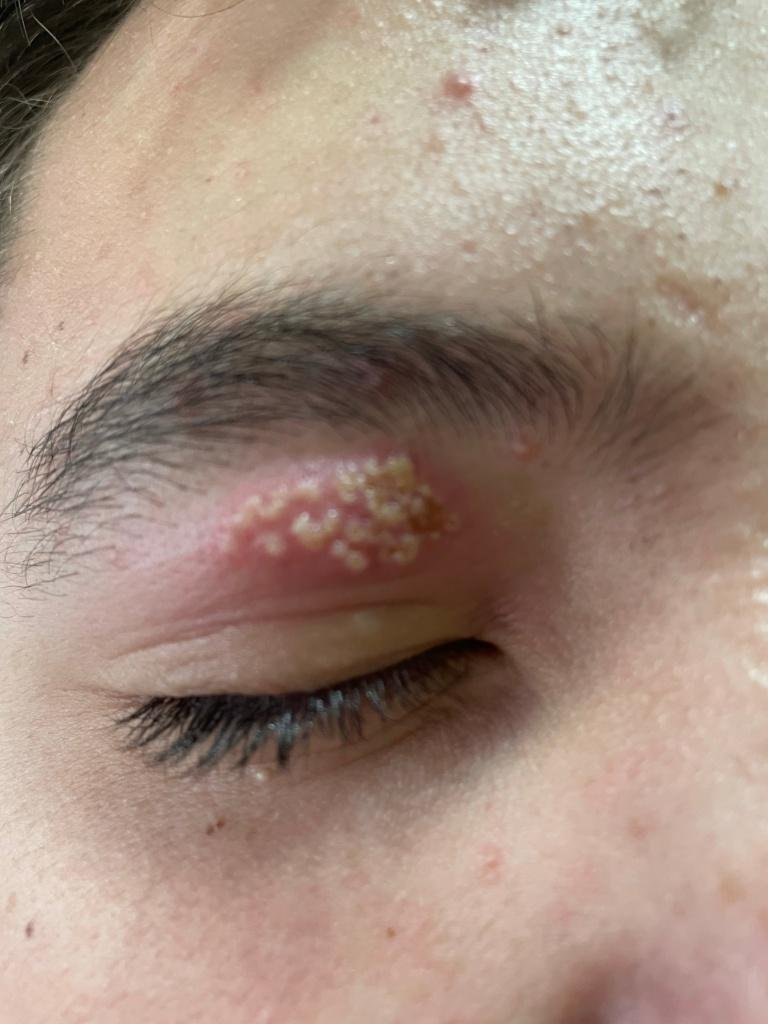
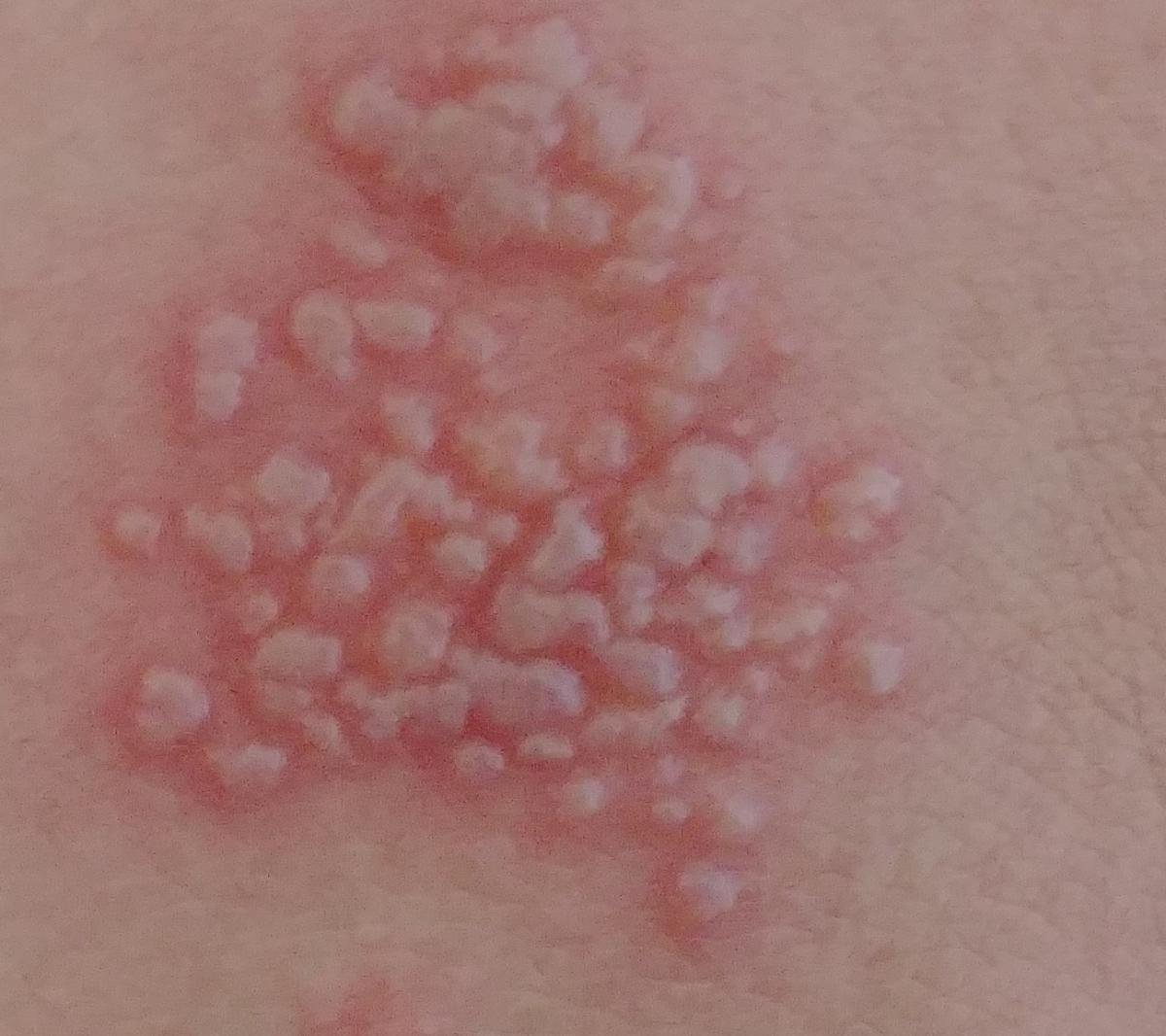
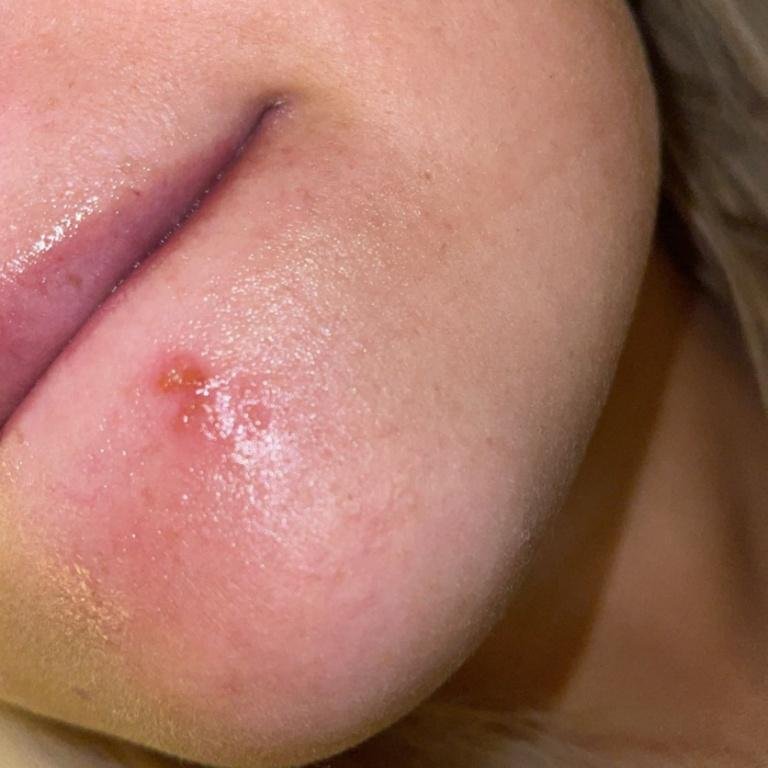
A infecção por herpes simples geralmente se apresenta como aglomerados de pequenas bolhas cheias de líquido (vesículas) sobre uma base vermelha e inchada. As vesículas são em forma de cúpula, variando de tamanho entre 1–3 mm, e frequentemente se fundem em grupos. Dentro de 1 a 3 dias, o líquido dentro das vesículas torna-se turvo, e algumas podem ficar purulentas ou hemorrágicas. Eventualmente, as lesões se rompem, deixando úlceras rasas que formam crostas e cicatrizam em 7–14 dias.
Locais comuns incluem:
- HSV-1: Região perioral (lábios, nariz, bochechas), gengiva, palato, língua ou pele facial;
- HSV-2: Região genital e perineal, nádegas, coxas, uretra, colo do útero e vagina.
Os sintomas subjetivos podem incluir:
- Comichão, formigueiro ou ardência antes do aparecimento de lesões (prodroma);
- Dor ou desconforto localizado nas áreas afetadas;
- Febre, fadiga, dor de cabeça e linfadenopatia (especialmente em infeções primárias);
- Dor neuralgica: Especialmente comum no herpes genital, afetando frequentemente o períneo, glande do pénis ou lábios.
Novas bolhas tendem a aparecer em estreita proximidade com as lesões iniciais e podem evoluir ao longo de vários dias. As infeções recorrentes são geralmente mais suaves e de menor duração do que o episódio primário.
Diagnóstico de Infeções pelo Vírus Herpes Simples
Embora o diagnóstico seja frequentemente baseado na aparência característica das lesões e na história do paciente, a confirmação laboratorial é essencial em casos atípicos, indivíduos imunocomprometidos ou ao diferenciar herpes de outras condições ulcerativas genitais ou orais.
Métodos de diagnóstico recomendados incluem:
- Cultura viral: Cultivação do VSH a partir de fluido vesicular fresco; altamente específico mas menos sensível em episódios recorrentes.
- Reação em Cadeia da Polimerase (PCR): O método mais sensível, usado para detectar e tipificar o DNA do VSH a partir de esfregaços de lesões, líquido cefalorraquidiano ou amostras de sangue.
- Teste de Anticorpos Directamente Fluorescentes (DFA): Identifica antígenos virais no material das lesões; fornece resultados rápidos.
- Ensaio Imunoenzimático (ELISA): Teste sorológico para detectar anticorpos IgG tipo-específicos do VSH-1 e VSH-2, útil para identificar exposições prévias.
Em casos de ulceração genital, o diagnóstico diferencial deve incluir sífilis, cancro mole, úlceras aftosas, e síndrome de Behçet, entre outros. Portanto, abordagens clínicas e laboratoriais combinadas são o padrão ouro para um diagnóstico preciso.
Tratamento do Herpes Simples
Embora não exista cura para a infeção por VSH, medicamentos antivirais eficazes podem reduzir significativamente a gravidade, duração e taxa de recorrência dos surtos. A escolha do fármaco e o regime de dosagem dependem de se a infeção é primária, recorrente ou profilática (supressiva).
Medicamentos Antivirais:
- Aciclovir: O antiviral mais amplamente utilizado, disponível em formas oral, tópica e intravenosa;
- Valaciclovir: Um pró-fármaco do aciclovir com melhor biodisponibilidade oral, permitindo uma dosagem menos frequente;
- Famciclovir: Uma alternativa com eficácia semelhante e boas características de absorção.
Abordagens terapêuticas:
- Tratamento agudo: Curso de 5 a 10 dias iniciado ao primeiro sinal de sintomas para reduzir a duração do surto e o risco de transmissão;
- Terapia supressiva: Utilização diária de antivirais em pacientes com recidivas frequentes ou em casais discordantes para minimizar a transmissão;
- Formulações tópicas: Podem ser usadas para alívio localizado, embora a terapia sistémica seja mais eficaz no geral.
Em infecções graves ou complicadas por HSV (por exemplo, encefalite, herpes neonatal ou doença disseminada), pode ser necessária a hospitalização e terapia intravenosa com antivirais.
Prevenção de Infecções por Vírus Herpes Simples
A prevenção da transmissão do HSV baseia-se numa combinação de precauções comportamentais, proteção de barreira, comunicação entre parceiros e apoio ao sistema imunitário. Embora a prevenção completa da transmissão do herpes simples possa não ser sempre possível, as seguintes estratégias reduzem significativamente o risco de infecção ou reativação:
Prevenção Primária: Evitar a Infeção Inicial
- Uso consistente de preservativos: Embora não sejam 100% protetores, os preservativos reduzem o risco de transmissão ao limitar o contacto pele a pele com áreas infetadas.
- Evitação de contactos sexuais durante surtos ativos: A libertação de HSV é maior quando as lesões estão presentes; a abstenção durante as crises é essencial.
- Divulgação ao parceiro: Informar os parceiros sexuais sobre a infecção conhecida por HSV e discutir testes para HSV-1 e HSV-2.
- Higiene pós-exposição: Lavagem cuidadosa das mãos e genitais após a atividade sexual pode ajudar a reduzir o risco de contacto viral.
- Rastreio e testes: Indivíduos com múltiplos parceiros ou em novos relacionamentos devem considerar painéis de DST que incluam serologia específica para HSV.
Prevenção Secundária: Reduzir Recidivas e Transmissão
Para indivíduos já infetados com HSV, o objetivo é minimizar os surtos e reduzir a chance de espalhar o vírus para outros. As recomendações incluem:
- Profilaxia antiviral diária: Para pacientes com recidivas frequentes ou em casais serodiscordantes, a terapia supressiva com aciclovir, valaciclovir ou famciclovir é altamente eficaz na redução de surtos e libertação assintomática.
- Identificação e evitação de gatilhos pessoais: Manter um diário para acompanhar o início dos sintomas e correlacionar com stress, doença ou mudanças no estilo de vida.
- Apoio ao sistema imunitário: Nutrição equilibrada, descanso adequado, técnicas de redução do stress e tratamento de doenças crónicas ajudam a reduzir o risco de reativação.
- Evitar trauma na pele: Fricção durante as relações sexuais, depilação ou roupas abrasivas podem desencadear surtos, especialmente na região genital.
Conclusão
O vírus herpes simples (tanto HSV-1 como HSV-2) é uma infecção persistente e vitalícia com implicações significativas para o bem-estar físico e emocional. Apesar da ausência de uma cura definitiva, os tratamentos antivirais modernos proporcionam um controlo fiável sobre os sintomas, reduzem o risco de transmissão e permitem que a maioria dos indivíduos leve uma vida normal e gratificante.
Através de diagnóstico precoce, educação, estratégias preventivas e regimes terapêuticos personalizados, tanto as infeções primárias como as recorrentes por HSV podem ser geridas de forma eficaz. A consciencialização pública e o comportamento sexual responsável continuam a ser componentes críticos na redução do fardo global das infeções por herpes simplex.
Indivíduos que suspeitam de infeção por HSV—ou que estão a gerir herpes conhecido—devem trabalhar em estreita colaboração com os profissionais de saúde para estabelecer planos de cuidados personalizados e manter uma saúde óptima da pele e sexual.