الهربس التناسلي (ICD-10: A60) 🚨
الهربس التناسلي: عدوى فيروسية منتقلة جنسياً شائعة
الهربس التناسلي هو عدوى فيروسية منتقلة جنسياً (STI) واسعة الانتشار ومزمنة، ناتجة عن فيروس الهربس البسيط (HSV). هناك نوعان متميزان من الفيروس—HSV-1 و HSV-2—يمكن لكل منهما أن يؤدي إلى عدوى في المنطقة التناسلية. بينما يرتبط HSV-2 تقليديًا بشكل أقرب للتقرحات التناسلية، تم التعرف بشكل متزايد على HSV-1، الذي يسبب عادةً تقرحات البرد على الشفاه، كمصدر للهربس التناسلي بسبب التغيرات في السلوك الجنسي، خاصةً الاتصال الفموي التناسلي.
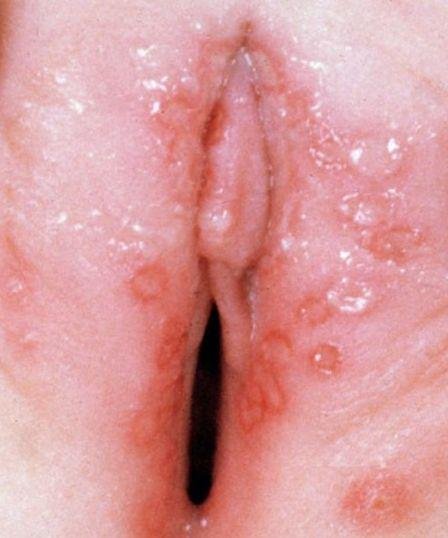
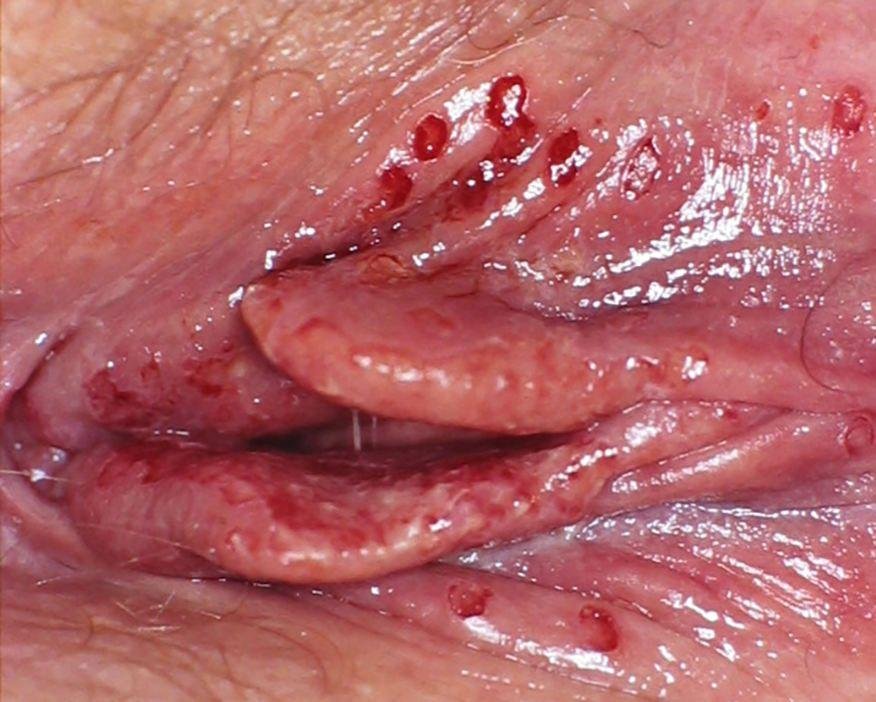
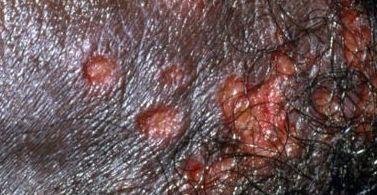
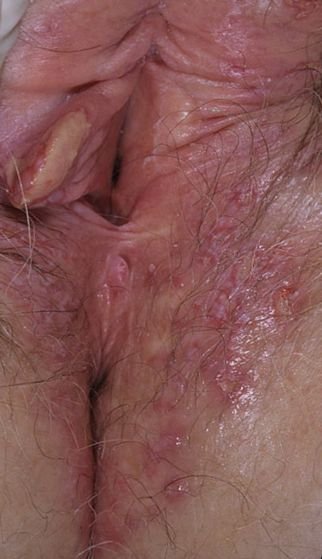
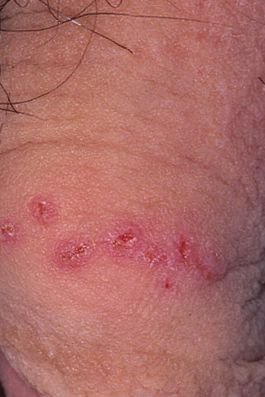
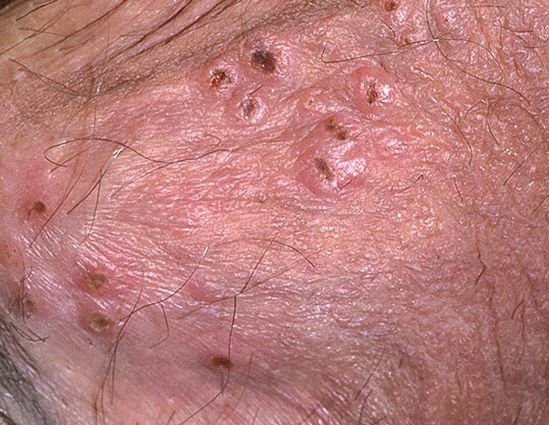
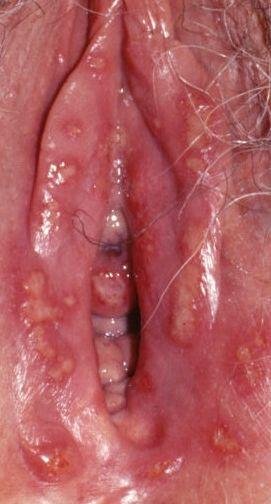
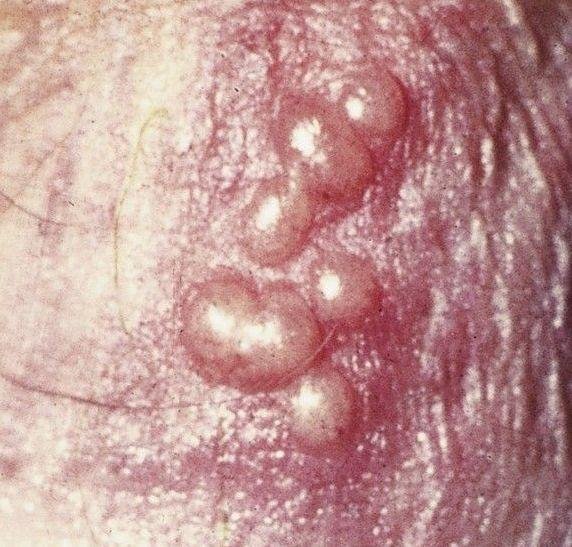
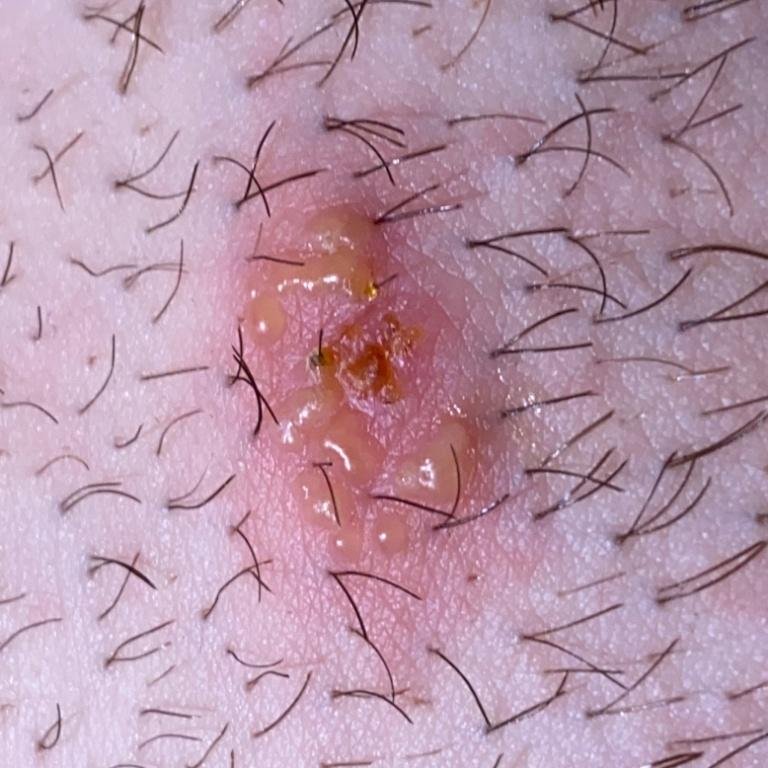
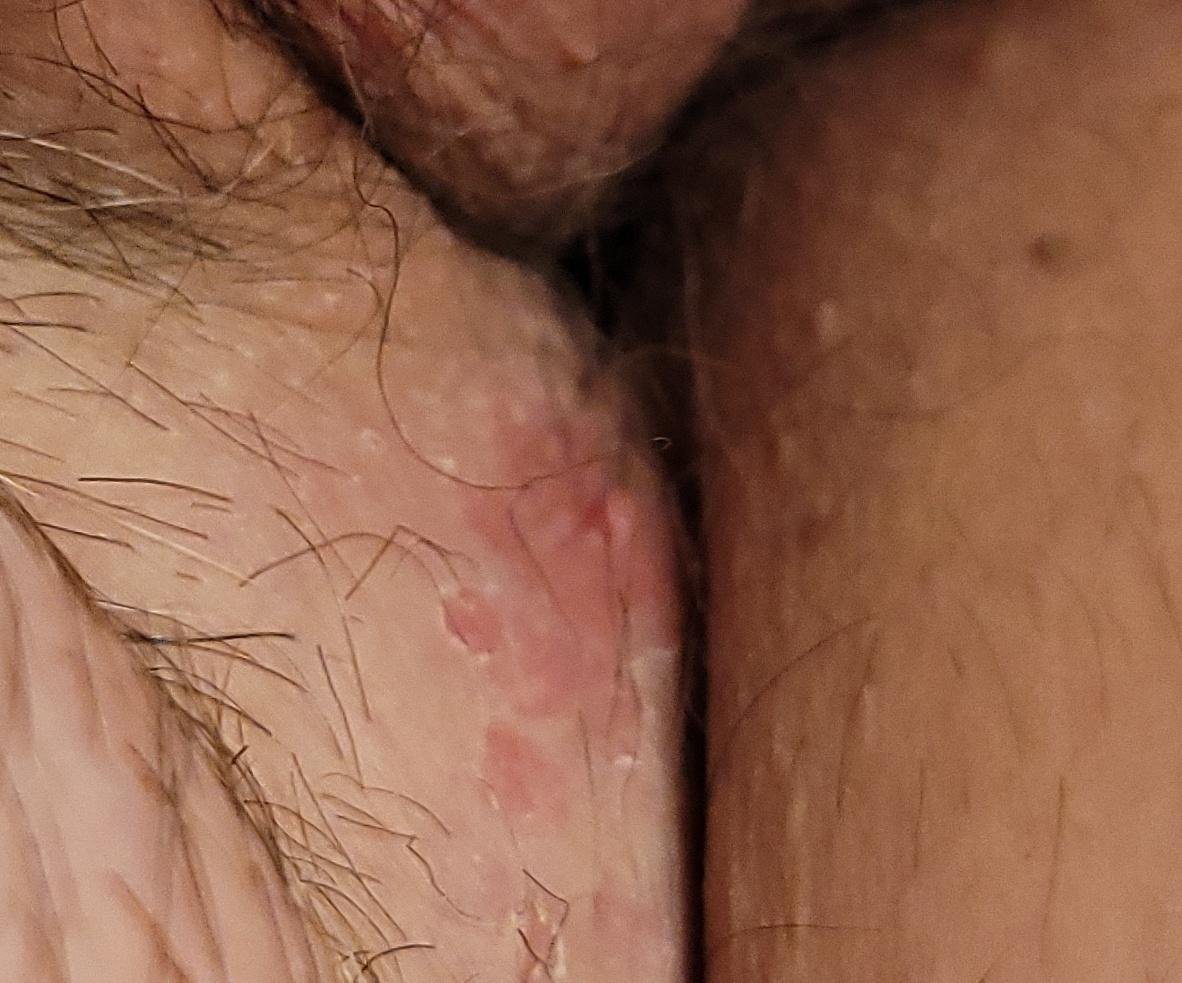
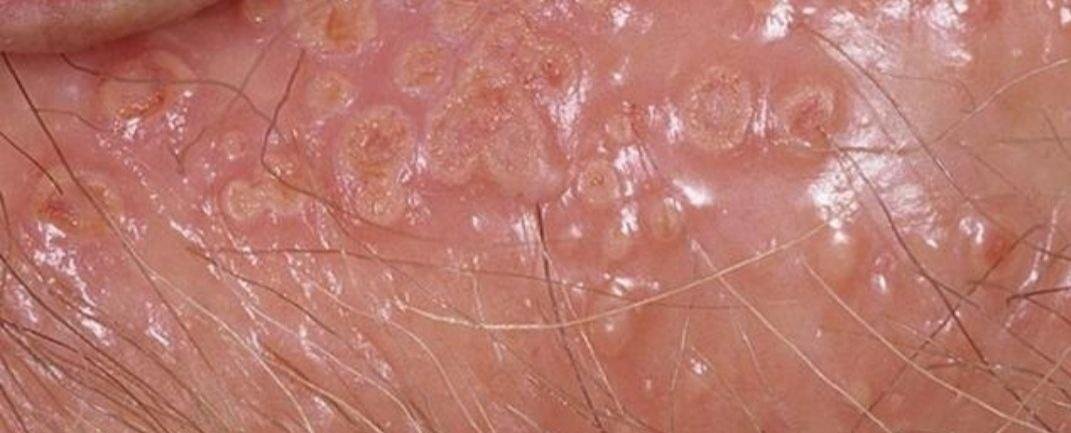
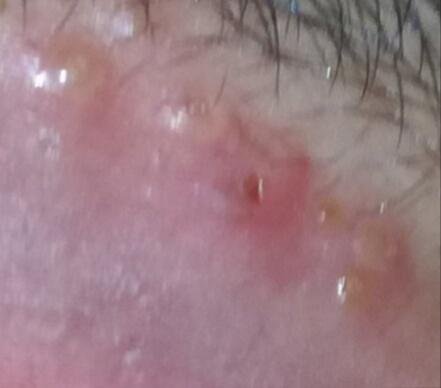
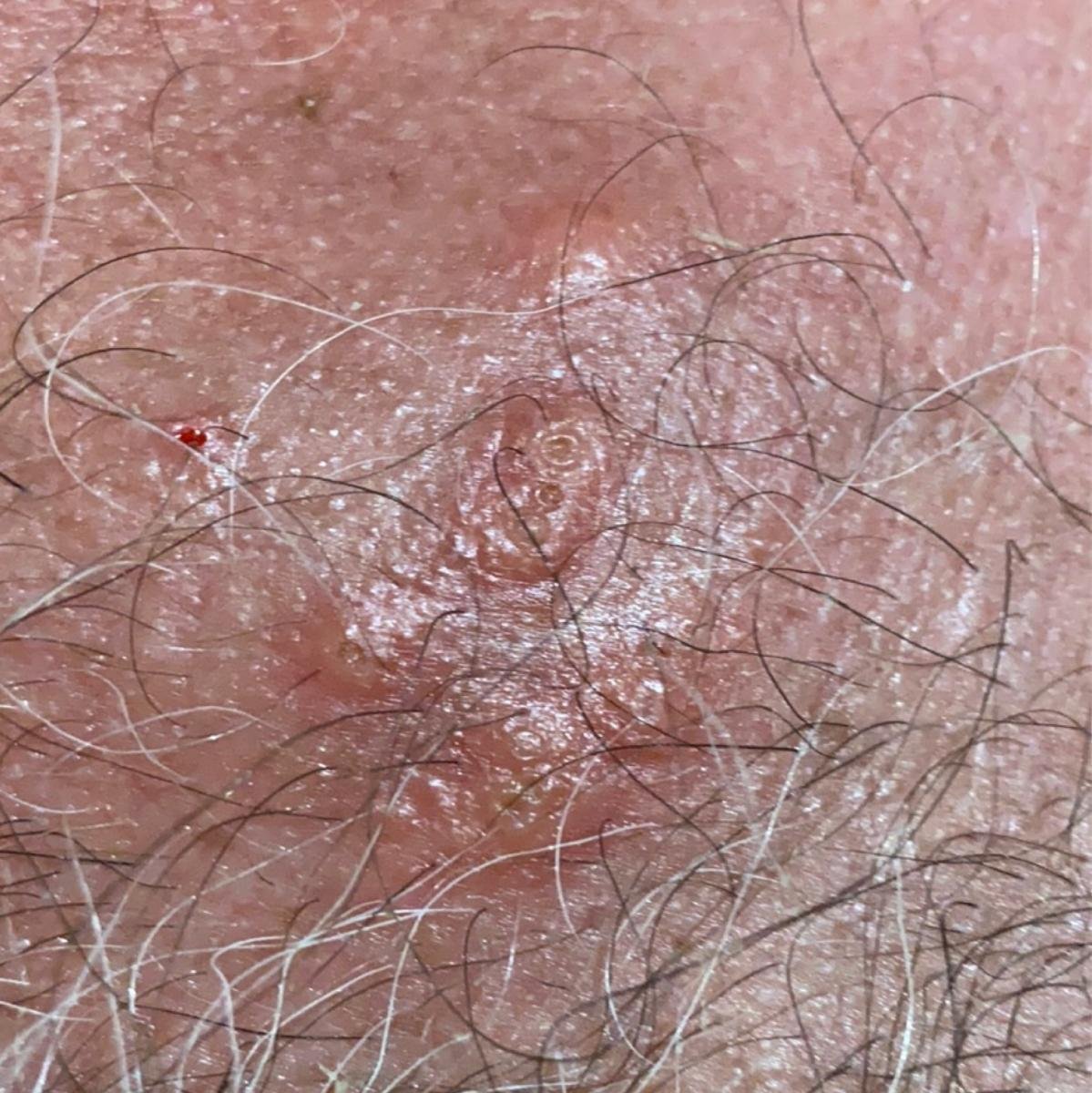
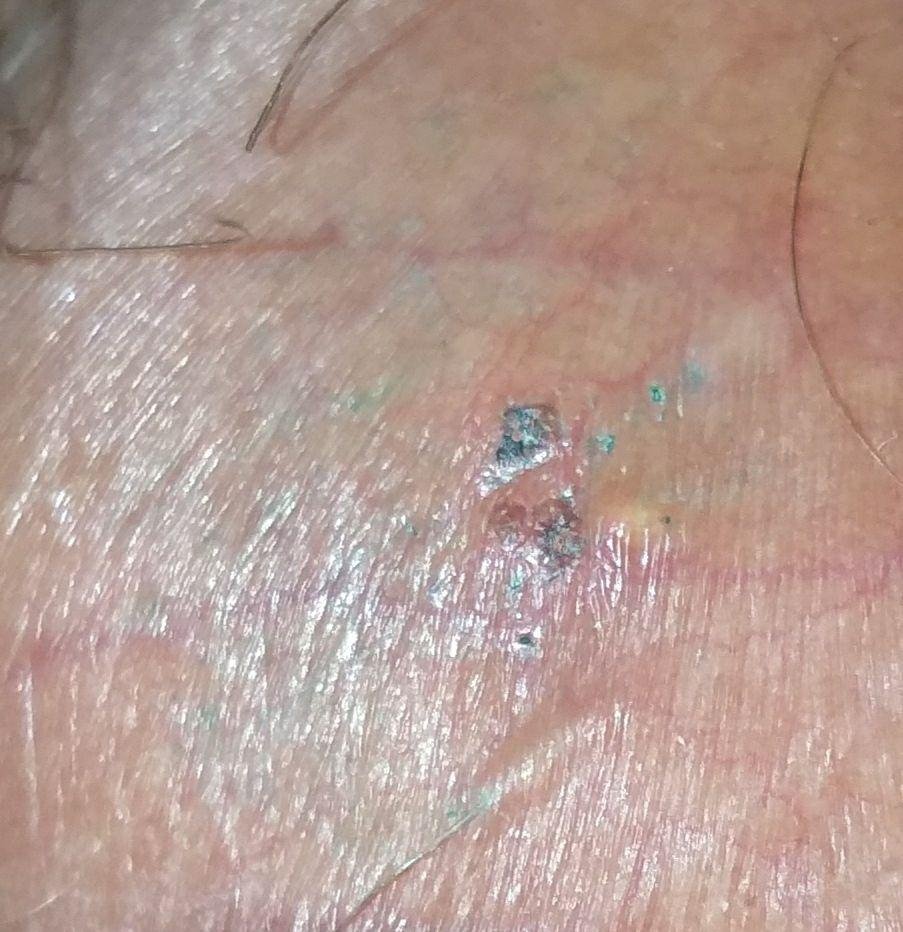
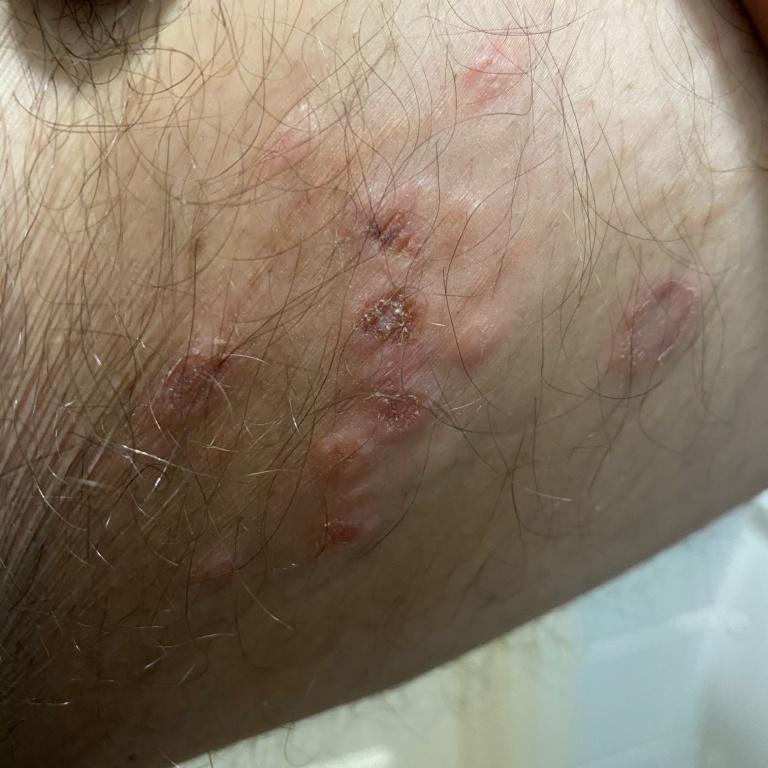
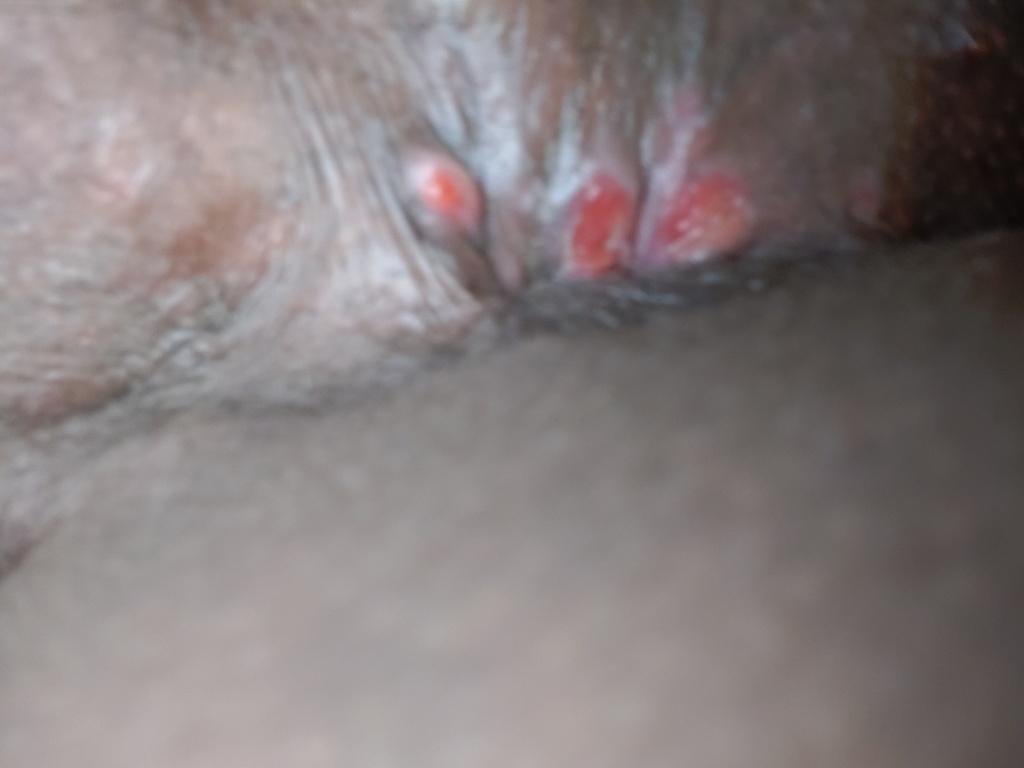
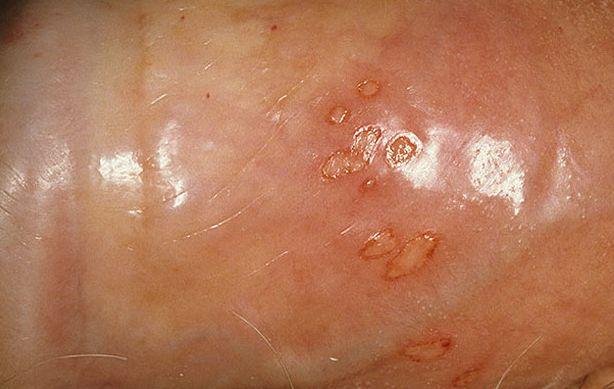
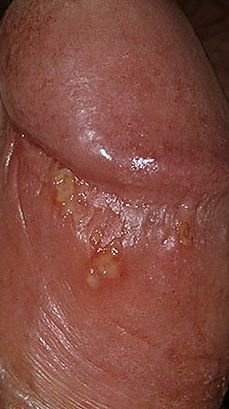
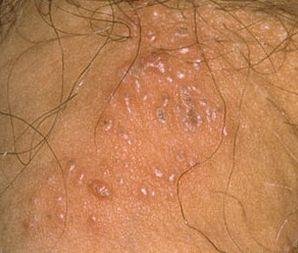
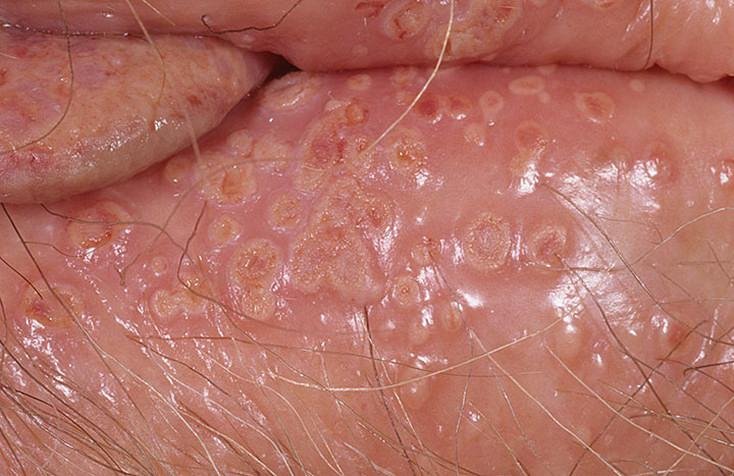
التظاهر الرئيسي للهربس التناسلي هو طفح بثري مؤلم في المنطقة التناسلية، وغالبًا ما يصاحبه التهاب، وعدم راحة أثناء التبول، وأعراض جسمانية مشابهة للإنفلونزا. يتميز هذا المرض بحلقات من التفشي النشط (خلالها تكون الأعراض موجودة ويحدث إفراز فيروسي) وفترات سكون، عندما يبقى الفيروس خاملاً في الجسم دون إنتاج أعراض مرئية.
كيف يتم انتقال الهربس التناسلي
فيروس الهربس البسيط هو شديد العدوى وينتشر من خلال الاتصال المباشر بين الجلد والجلد، خاصةً خلال النشاط الجنسي. تشمل أساليب الانتقال الأكثر شيوعًا:
- الجماع المهبلي أو الشرجي أو الفموي غير المحمي مع شريك مصاب;
- الاتصال مع الجلد أو الأغشية المخاطية المصابة (حتى في غياب الأعراض المرئية);
- مشاركة أدوات النظافة الشخصية الملوثة (على سبيل المثال، المناشف، الملابس الداخلية)، على الرغم من أن هذا نادر;
- انتقال العدوى من الأم إلى المولود أثناء الولادة إذا كانت الأم تعاني من تفشي الهربس التناسلي النشط.
من المهم أن نلاحظ أن الهربس يمكن أن يُنتقل حتى عندما لا تكون هناك أعراض مرئية. تُعرف هذه الظاهرة باسم إفراز الفيروس بدون أعراض، مما يجعل من الصعب منع الانتقال دون معرفة حالة العدوى لدى الشخص. كنتيجة لذلك، يحمل العديد من الأفراد الفيروس دون علم وقد ينقلونه إلى الشركاء الجنسيين.
الاستمرارية والانتكاس
بمجرد أن يصاب الشخص، يبقى فيروس الهربس في الجسم طوال الحياة. بعد العدوى الأولية (الحلقة الأولية)، يدخل HSV في حالة سكون في العقد العصبية بالقرب من قاعدة العمود الفقري. يمكن أن تحدث إعادة تفعيل الفيروس في أي وقت، عادةً خلال فترات من التوتر، أو ضعف المناعة، أو المرض، أو التغيرات الهرمونية.
تختلف حلقات الهربس التناسلي المتكررة في التكرار والشدة من شخص لآخر. بينما قد يعاني بعض الأفراد من تفجرات متعددة في السنة، قد يتعرض آخرون لانتكاسات نادرة أو لا يحدث لهم انتكاسات على الإطلاق. يمكن أن تساعد معرفة علامات التحذير المبكرة—مثل الوخز، أو الحك، أو الإحساس بالحرقان الموضعية—في بدء العلاج في الوقت المناسب وتقليل مدة وشدة الأعراض.
الأعراض: كيف يظهر فيروس الهربس التناسلي
ليس كل الأفراد المصابين بفيروس الهربس البسيط يظهرون أعراضاً فورية أو قابلة للتعرف. في الواقع، العديد من الأشخاص لا يدركون أنهم يحملون الفيروس حتى يحدث الانتكاسة الأولى – والتي قد تحدث بين 2 إلى 12 يوماً بعد التعرض، أو في بعض الحالات بعد أشهر أو حتى سنوات.
عندما تظهر الأعراض، فإنها قد تشمل:
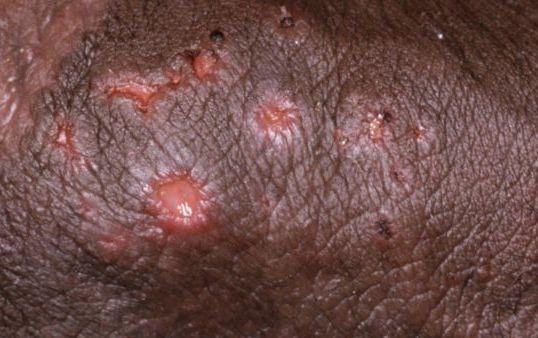
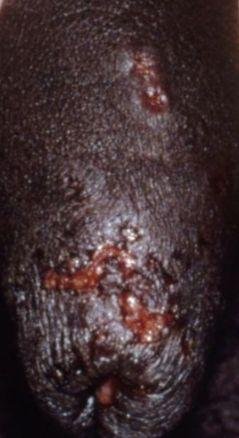
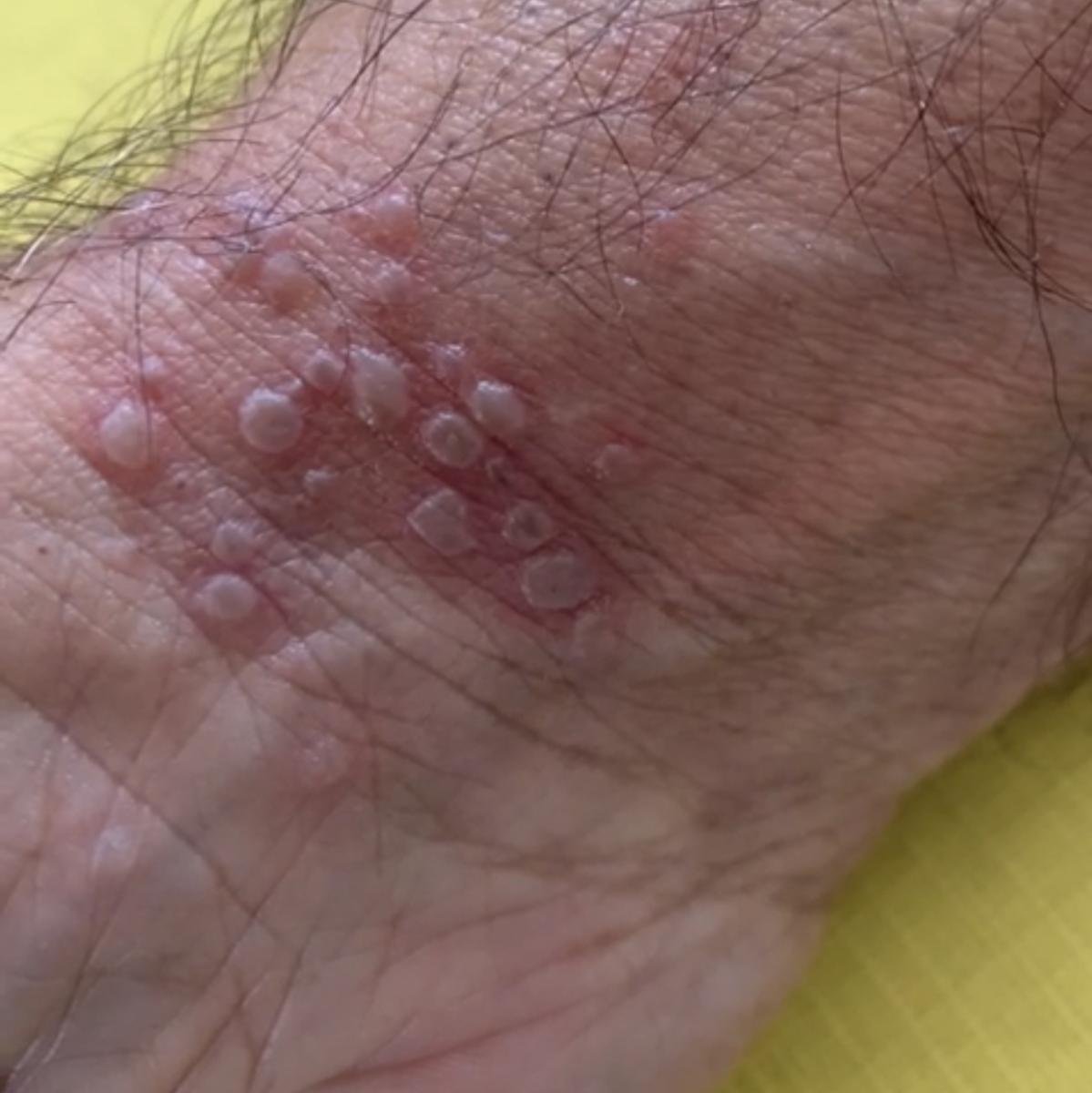
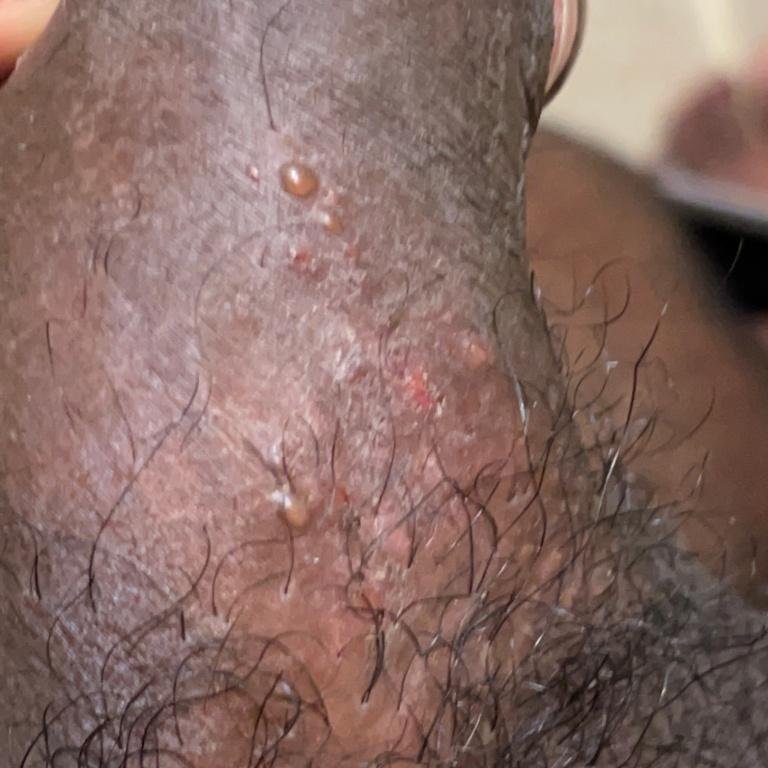
- طفح مائي مؤلم في منطقة الأعضاء التناسلية أو حول الشرج أو في الجزء الداخلي من الفخذ؛
- بقع حمراء أو كتل من الفقاعات الصغيرة التي تنفتح وتتحول إلى قرحات ضحلة؛
- حرقة، وخز، أو حكة في المنطقة المتضررة قبل ظهور الطفح (مرحلة بادرية);
- إزعاج تناسلي: ألم أثناء التبول، إفرازات مهبلية، التهاب الشفرين أو رأس القضيب؛
- أعراض جهازية: حمى، شعور بالتعب، آلام عضلية، صداع، و انتفاخ العقد اللمفية في الفخذ (خصوصاً في العدوى الأولية);
- قرحات في الفم أو الإحليل أو المستقيم: أقل شيوعاً، ولكن ممكنة في حالات شديدة أو متكررة.
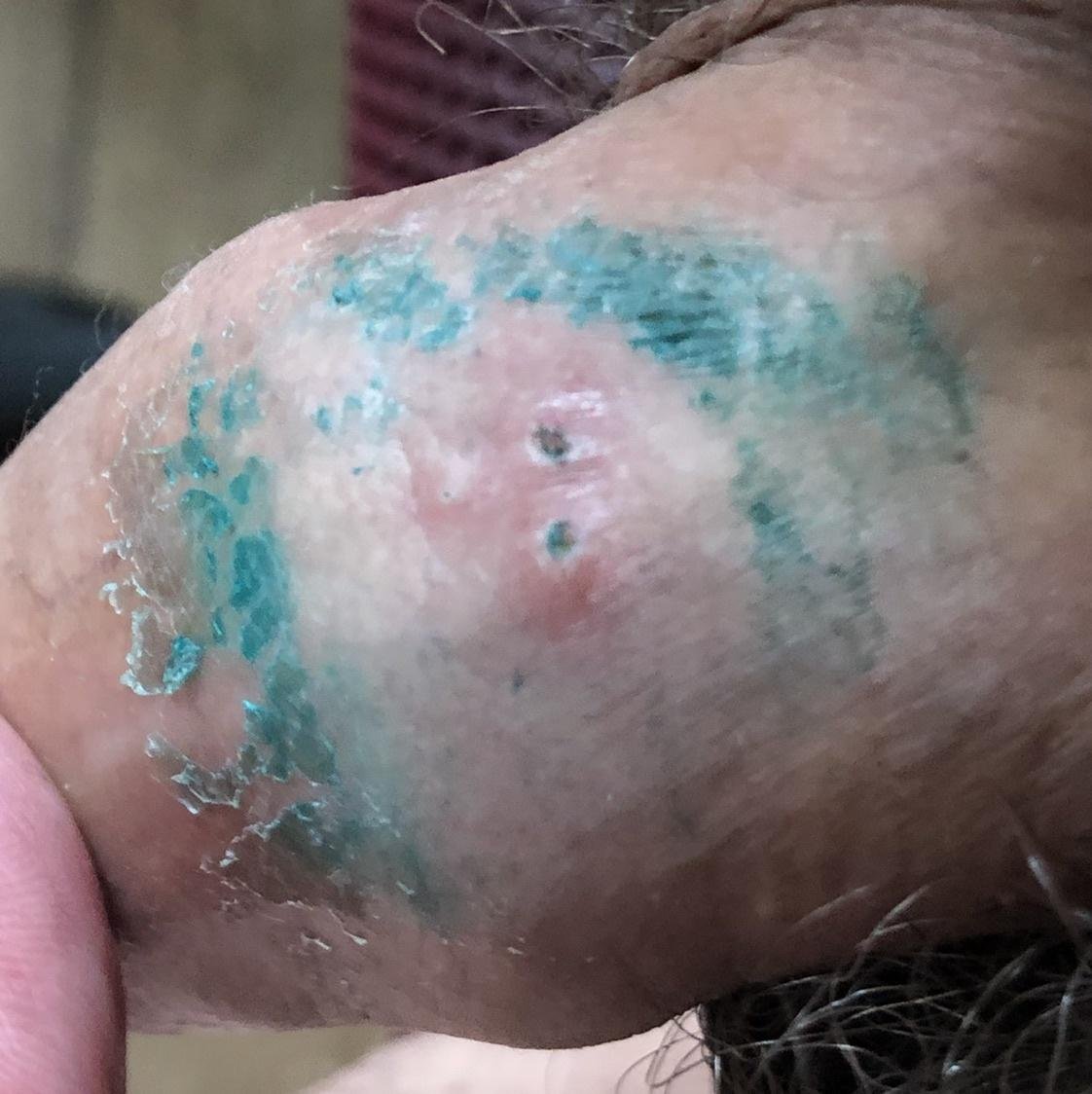
تكون الانتكاسة الأولى، أو الحلقة الأولية، عادةً هي الأكثر شدة، حيث تستمر لمدة تصل إلى أسبوعين إلى أربعة أسابيع. عادة ما تكون الانتكاسات المتكررة أقصر وأخف، رغم أنها لا تزال مؤلمة ومرهقة عاطفياً للعديد من الأفراد.
التشخيص: تأكيد العدوى
غالباً ما يعتمد التشخيص السريري للهربس التناسلي على الفحص البصري للآفات والتاريخ الطبي. ومع ذلك، يُوصى بتأكيد ذلك من خلال الاختبارات المعملية للتمييز بين فيروس الهربس البسيط وأمراض قرحات الأعضاء التناسلية الأخرى، خاصة في الحالات غير النمطية.
تشمل طرق التشخيص:
- زراعة الفيروس: مسح فقاعات جديدة لعزل وتحديد فيروس الهربس (أكثر موثوقية خلال الآفات المبكرة).
- تفاعل البوليميراز المتسلسل (PCR): يكشف عن الحمض النووي لفيروس الهربس بدقة عالية، ويمكنه التمييز بين HSV-1 و HSV-2.
- اختبارات سرولوجية خاصة بالأنواع: اختبارات دم تكشف عن الأجسام المضادة لفيروس الهربس، مفيدة لتشخيص العدوى غير المسببة للأعراض أو لتحديد التعرض السابق.
يفضل بشدة استشارة طبيب جلدية أو طبيب الأمراض التناسلية عندما تشير الأعراض إلى الإصابة بالهربس، خصوصًا أثناء الحلقة الأولية أو في الحالات التي تتكرر فيها الأعراض بشكل متكرر.
العلاج: إدارة الأعراض والوقاية من الانتكاسات
لا يوجد حالياً علاج للهربس التناسلي. ومع ذلك، تهدف الإدارة الطبية إلى تقليل مدة الأعراض، وتخفيف الانزعاج، وتقليل الانتكاسات، وتقليل نقل الفيروس إلى الشركاء الجنسيين.
حالات خفيفة أو بدون أعراض:
- نظافة عامة: تنظيف لطيف يومي للمنطقة التناسلية، باستخدام الماء الدافئ والصابون اللطيف;
- ملابس داخلية وقمصان قطنية فضفاضة: تقلل الاحتكاك وتهيج الآفات;
- مضادات الالتهاب غير الستيرويدية (مثل الإيبوبروفين، أو الباراسيتامول): لإدارة الألم، والالتهاب، والحمى;
- حمامات مقعدة دافئة: تساعد على تهدئة الانزعاج وتعزز شفاء القُرَح.
حالات متوسطة إلى شديدة أو تكرار متكرر:
- الأدوية المضادة للفيروسات: أسيكلوفير، فالفاسيكلوفير، أو فامسيكلوفير — تُوصف لمدة 5–10 أيام أثناء التفشّي الحاد، أو يوميًا كـ علاج كابح في الحالات المتكررة؛
- البدء المبكر: المضادات الفيروسية تكون أكثر فعالية عند البدء عند أول علامة على التكرار;
- العلاج الوقائي: يقلل الاستخدام اليومي للمضادات الفيروسية على المدى الطويل من تكرار التفشي ويخفض من خطر انتقال العدوى للشركاء.
منع انتقال العدوى للشركاء الجنسيين
تقليل انتشار الهربس التناسلي إلى الشركاء يتضمن سلوك وقائي مستمر وتواصل مفتوح. تشمل التوصيات الرئيسية:
- الإفصاح عن حالة العدوى: إبلاغ الشركاء الجنسيين عن التشخيص، حتى خلال الفترات التي تكون فيها بدون أعراض;
- تجنب الاتصال الجنسي أثناء التفشيات: تكون إفرازات الفيروس في أعلى مستوياتها عندما تكون الآفات موجودة;
- استخدام الواقيات الذكرية بشكل متسق: تقلل الواقيات، لكنها لا تقضي على خطر الانتقال (يمكن أن يؤثر الفيروس على الجلد غير المغطى بالواقي);
- تثبيط الفيروسات: يمكن أن تقلل الأدوية اليومية بنسبة كبيرة من إفراز الفيروس وخطر الانتقال;
- الاختبار المنتظم للأمراض المنقولة جنسياً: خاصة لكلا الشريكين في حالة العلاقة غير الأحادية أو الجديدة.
منع تكرار الهربس التناسلي
يمكن أن يساعد تحديد وإدارة عوامل التحفيز الشخصية في تقليل تكرار وشدة التفشي. من المفيد الاحتفاظ بمفكرة للأعراض للتعرف على الأنماط وتطوير خطة وقاية فردية.
تشمل عوامل التحفيز الشائعة:
- المرض البدني (مثل الأنفلونزا، الحمى);
- عدوى أخرى (فيروسية أو بكتيرية);
- الإرهاق المزمن أو الحرمان من النوم;
- الإجهاد العاطفي الطويل أو القلق;
- التغيرات الهرمونية (مثل الدورة الشهرية);
- إصابة البشرة، بما في ذلك الاحتكاك أثناء الجماع;
- العلاج المثبط للمناعة أو الحالات التي تؤثر على جهاز المناعة.
لتقوية استجابة المناعة وتقليل التكرار:
- الحفاظ على نظام غذائي متوازن غني بالفيتامينات والمعادن;
- البقاء رطبًا والمشاركة في النشاط البدني المنتظم;
- أولوية الراحة والدعم النفسي;
- مناقشة احتمال العلاج المضاد للفيروسات غير المحدد طويل الأمد مع طبيبك.
تقليل المخاطر العامة والرعاية الذاتية
على الرغم من أن فيروس الهربس التناسلي لا يمكن علاجه بالكامل، إلا أن الأفراد المصابين بالفيروس يمكن أن يعيشوا حياة صحية ومليئة. تساعد استراتيجيات تقليل المخاطر في حماية الآخرين والحفاظ على صحة الجلد خلال المراحل النشطة والكمونة.
- تجنب لمس الآفات النشطة: واغسل اليدين جيدًا إذا حدث تلامس;
- امتنع عن النشاط الجنسي خلال الفترات العرضية;
- مارس النظافة المناسبة: تجنب المناشف المشتركة أو منتجات النظافة الحميمة;
- حد من استخدام الكحول والتبغ: كلاهما يمكن أن يضعف الاستجابة المناعية;
- ابق على اطلاع: استشر مقدم الرعاية الصحية الخاص بك بانتظام للحصول على إرشادات محدثة وخيارات الفحص.
مع التشخيص المبكر، والعناية المستنيرة، وإجراءات الوقاية، يمكن إدارة الهربس التناسلي بشكل فعال، وتقليل خطر المضاعفات وانتقال العدوى بشكل كبير.