الوردية (ICD-10: L71) ⚠️
الوردية: مرض التهاب مزمن للأوعية الدقيقة في الجلد الوجهية
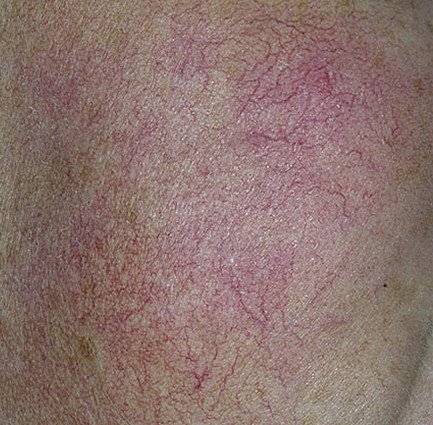
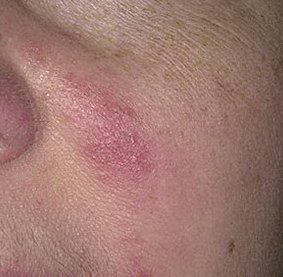
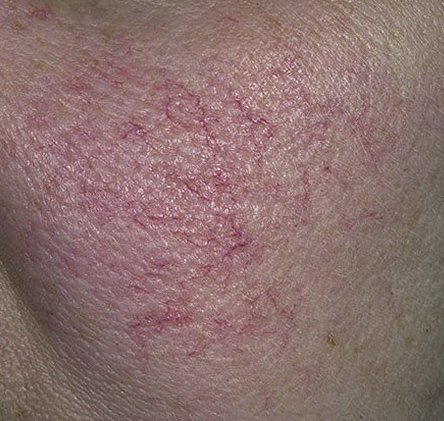
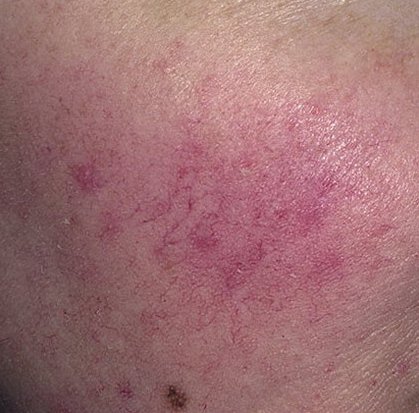
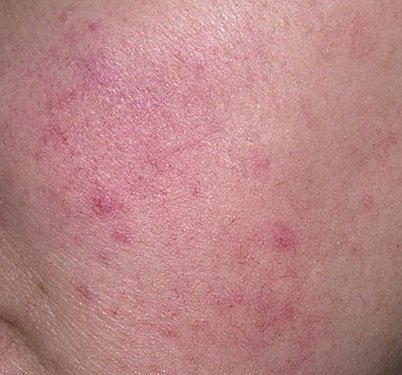
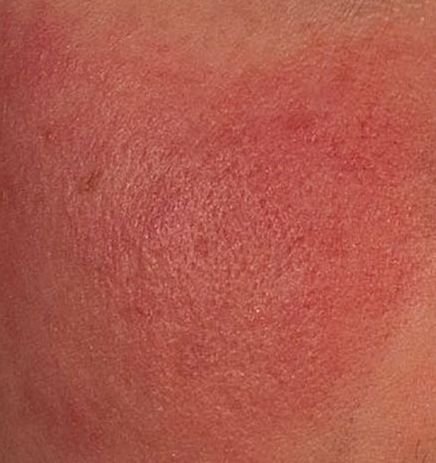
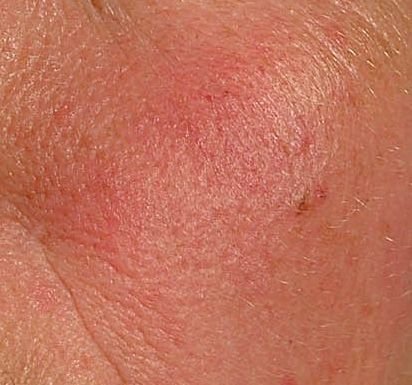
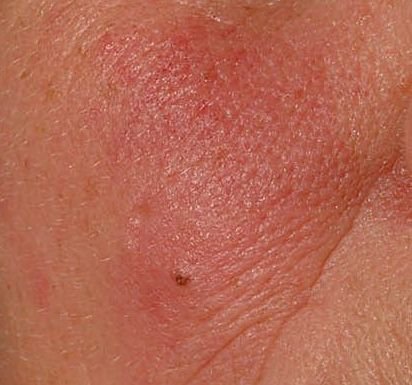
الوردية هي مرض التهاب جلدي مزمن وتدريجي يؤثر بشكل أساسي على المنطقة الوسطى من الوجه. ويرتبط بـ فرط حساسية الأوعية الدموية الجلدية، واضطراب في تنظيم الدموية الدقيقة، وإصابة ثانوية للغدد الدهنية وبصيلات الشعر. يختلف الشكل السريري للوردية بشكل كبير، اعتمادًا على المرحلة والنوع الفرعي للمرض، ولكنه قد يشمل احمرار مستمر، ونوبات احمرار، وتوسع الشعيرات، حبوب، pustules، rhinophyma، وحتى الارتباط العيني.
على الرغم من أن الوردية قد تشبه حب الشباب الشائع بسبب وجود آفات حبوبية، إلا أنها مرض مستقل ذو مسببات وآلية مرضية وطرق علاجية مميزة. العامل المميز الرئيسي هو أصلها الوعائي والمشاركة المركزية المميزة للوجه في البالغين في منتصف العمر. ومع ذلك، يمكن أن تتواجد الحالتان في نفس المريض، مما يجعل التشخيص الدقيق والعلاج المخصص أمرًا حاسمًا.
تميل الوردية إلى الظهور بين أعمار 30 و 50 عامًا، وعادة ما تتطور الأعراض بشكل تدريجي. وهي الأكثر شيوعًا بين الأفراد ذوي البشرة الفاتحة (أنماط البشرة فيتزباتريك I–II)، وخاصة من أصل شمال أوروبي. تقدر الانتشار العالمي بنحو 10٪ من السكان البالغين، على الرغم من أن العديد من الحالات تبقى غير مشخصة أو مشخصة بشكل خاطئ، خاصة في المراحل المبكرة.
تشمل آلية مرض الوردية تفاعلًا معقدًا من عدم تنظيم الأوعية العصبية، وضعف الاستجابة المناعية، وتغيرات في الميكروبيوم الجلدي. غالبًا ما يكون الزناد الأولي هو اتساع غير طبيعي للأوعية الشعرية في الوجه استجابة لمؤثرات مختلفة مثل الحرارة، والكحول، والأطعمة الحارة، أو الضغط. تؤدي النوبات المتكررة من توسيع الأوعية إلى احمرار مستمر وتغيرات هيكلية في جدران الأوعية، مما يفقد المرونة ويؤدي إلى ظهور توسعات شعرية مرئية. في الوقت نفسه، تعزز الاستجابة المناعية غير المنظمة الالتهابات ونمو Demodex folliculorum والميكروبات الأخرى الانتهازية على الجلد.
مع التقدم، تتدهور وظيفة حاجز الجلد، مما يساهم في زيادة فقدان الماء عبر البشرة، والجفاف، وفرط الحساسية. بمرور الوقت، ينتج عن هذه السلسلة من الأحداث الوعائية والالتهابية تطور احمرار ثابت، وحبوب التهابية، وفي بعض المرضى، تغييرات في الشكل تتميز بفرط نسيج الأنسجة الرخوة والتليف.
عوامل الاستعداد والت triggers للوردية
بينما لا يزال السبب الدقيق للوردية غير واضح، تم تحديد عدة عوامل خطر وزناد تسهم في بدء المرض وتفاقمه. تشمل هذه:
- الاستعداد الوراثي: التاريخ العائلي للوردية يزيد من القابلية، مما يشير إلى مكون وراثي يشمل التنظيم الوعائي والمناعي.
- فرط النشاط الوعائي: السمة الرئيسية للوردية هي زيادة حساسية ووظيفة الشعيرات الدموية السطحية، التي تتوسع استجابةً لمحفزات بسيطة.
- خلل المناعة: الإفراط في التعبير عن الكاثيليسينات ونشاط مستقبلات المناعية غير الطبيعي يساهم في زيادة الالتهاب وحساسية الجلد.
- اختلال التوازن الميكروبي: الاكثار من عث Demodex والأنواع البكتيرية المرتبطة قد تبدأ أو تفاقم الالتهاب.
- الأشعة فوق البنفسجية: التعرض المزمن لأشعة الشمس يسبب أضراراً للأوعية الدموية وإطلاق السيتوكينات الالتهابية، مما يسرع من تقدم مرض الوردية.
- اختلالات هرمونية وميتابولية: حالات مثل انقطاع الطمث، وخلل الغدة الدرقية، أو مقاومة الإنسولين قد تؤثر على توتر الأوعية الجلدية وتفاعل الجلد.
- العوامل الغذائية ونمط الحياة: الكحول، والكافيين، والأطعمة الحارة، والتغيرات المفاجئة في درجات الحرارة هي من المحفزات الشائعة للاحمرار والحمامي الوجهية.
- العناية غير المناسبة بالبشرة أو الصدمات: استخدام مستحضرات تجميل مهيجة، أو التقشير المفرط، أو روتين التنظيف القاسي يمكن أن يضر بواقي الجلد ويزيد من أعراض الوردية.
فهم هذه العوامل والتعامل معها أمر أساسي لكل من الوقاية والإدارة. على الرغم من أن ليس كل المحفزات يمكن تجنبها، فإن تقليل التعرض وتعزيز الوظائف الوعائية والحواجز الجلدية يمكن أن يقلل من نشاط المرض ويحسن من جودة الحياة.
التشخيصات: كيف يتم تشخيص الوردية
تشخيص الوردية هو تشخيص سريري يعتمد على مجموعة من التاريخ الطبي، تسلسل الأعراض، وفحص جلدي مفصل. من الضروري التمييز بين الوردية وغيرها من الأمراض الجلدية التي قد تظهر مع احمرار الوجه أو الآفات القيحية، خاصةً في الحالات المبكرة أو غير النمطية. ينبغي أن تشمل دراسة التاريخ الطبي بشكل جيد التعرف على المحفزات، نمط ظهور المرض، نوبات الاحمرار، الحساسية للضوء، وأي علاجات جلدية سابقة أو حالات مرافق.
قد تشمل أدوات وإجراءات التشخيص:
- التصوير بالديرموسكوب: مفيد لتقييم التغيرات الوعائية مثل توسع الشعيرات أو لاستبعاد تشوهات وعائية أخرى وآفات ملونة.
- توثيق فوتوغرافي: يمكن أن تساعد التصوير بدقة عالية في مراقبة تقدم المرض واستجابة العلاج.
- استشارة طب العيون: تتطلب عندما تكون أعراض الوردية العينية موجودة، مثل احمرار الملتحمة، أو الحرقان، أو التهاب الجفن.
- خزعة (نادرة): ضرورية فقط إذا تم الاشتباه في وجود ورم خبيث، أو الذئبة، أو أمراض حبيبية؛ تشير علم الأمراض إلى تسربات محيط الجريبات والأوعية، وتوسع الوعائية، وتضخم الغدد الدهنية.
الأعراض: المظاهر السريرية للوردية حسب النوع الفرعي
تظهر الوردية في طيف من الأنواع السريرية الفرعية، التي قد توجد بشكل مستقل أو تتداخل في نفس المريض. فهم العرض السريري أمر أساسي لتصنيف الأنواع الفرعية وتخطيط العلاج.
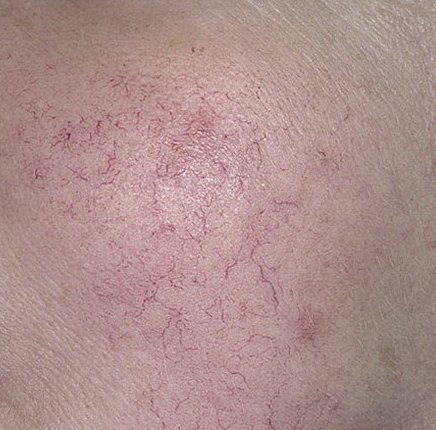
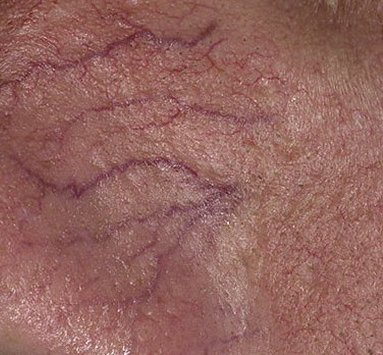
الوردية الوعائية الحمراء-التّوسعية
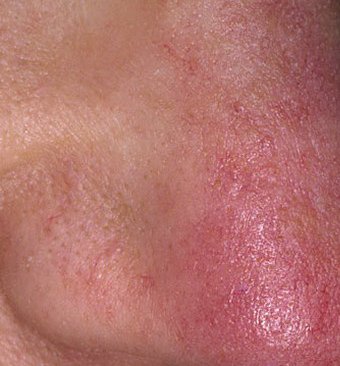
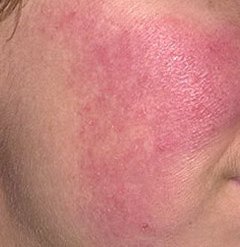
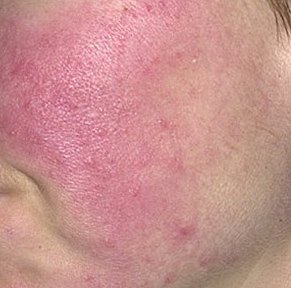
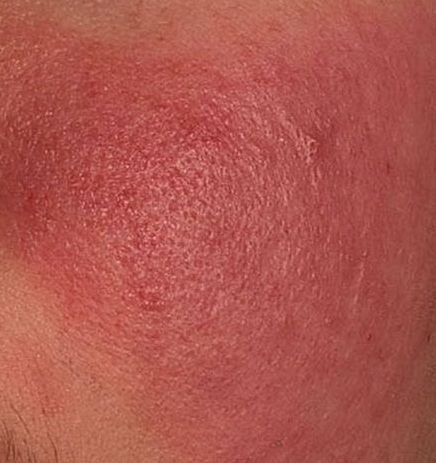
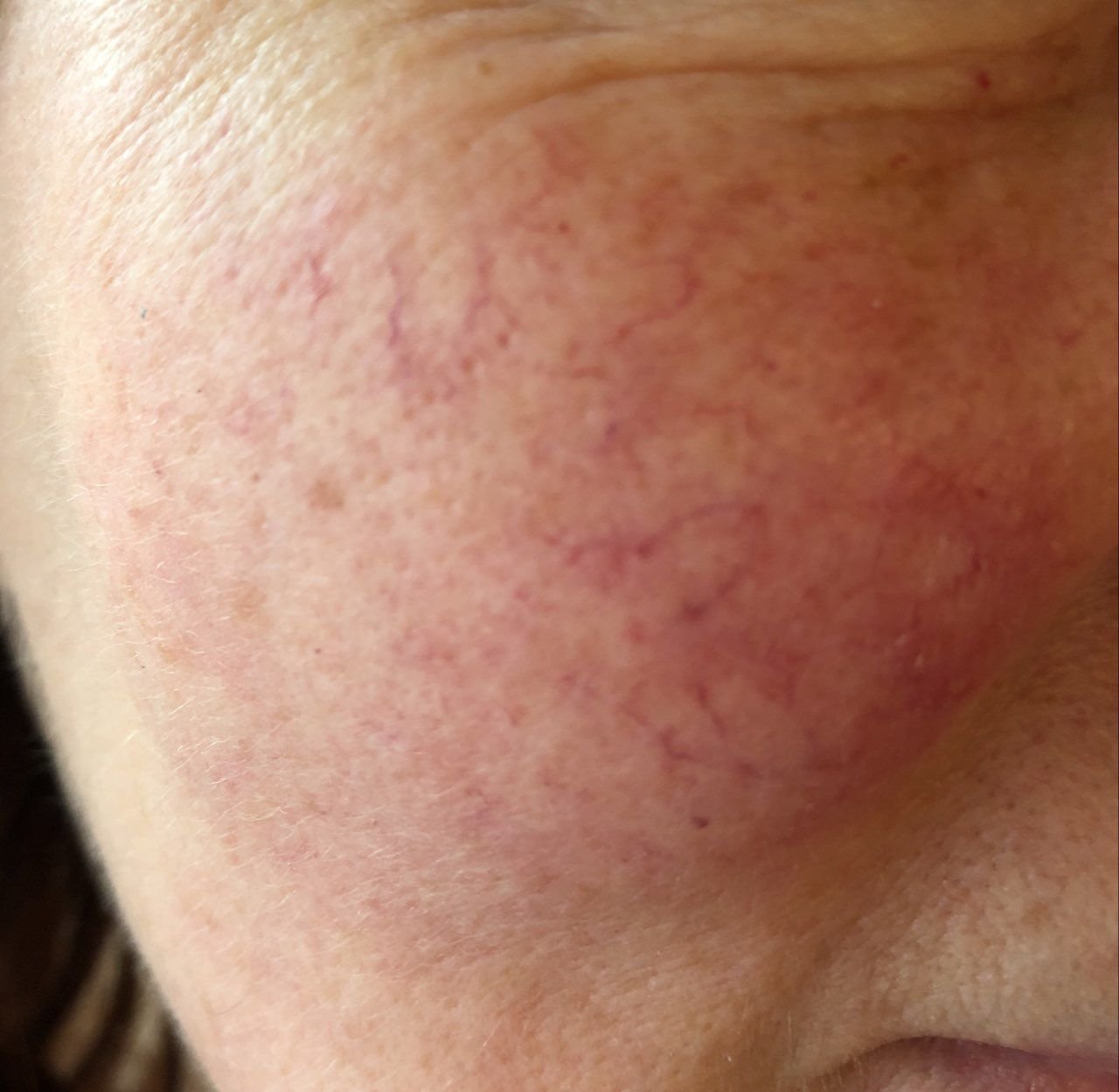
تتميز هذه المرحلة المبكرة من الوردية بنوبات متكررة أو مزمنة من احمرار الوجه (المعروفة أيضًا باسم “التورد”) التي تزداد في التكرار ومدتها مع مرور الوقت. في البداية، ينتهي التورد تمامًا ولكن في النهاية يتسبب في احمرار دائم وظهور أوعية دموية رقيقة ومتوسعة—توسعات وعائية . قد يشعر الجلد بالدفء، والحساسية، أو يعاني من وخز خفيف أو حكة. بمرور الوقت، قد يغمق الاحمرار في اللون ويشغل مناطق أكبر من الخدين، الأنف، الذقن، والجبهة.
الوردية الحويصلية التهابية
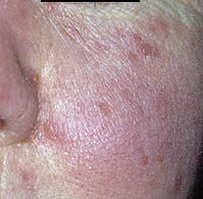
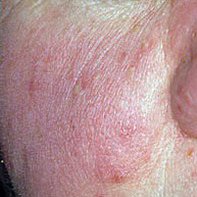
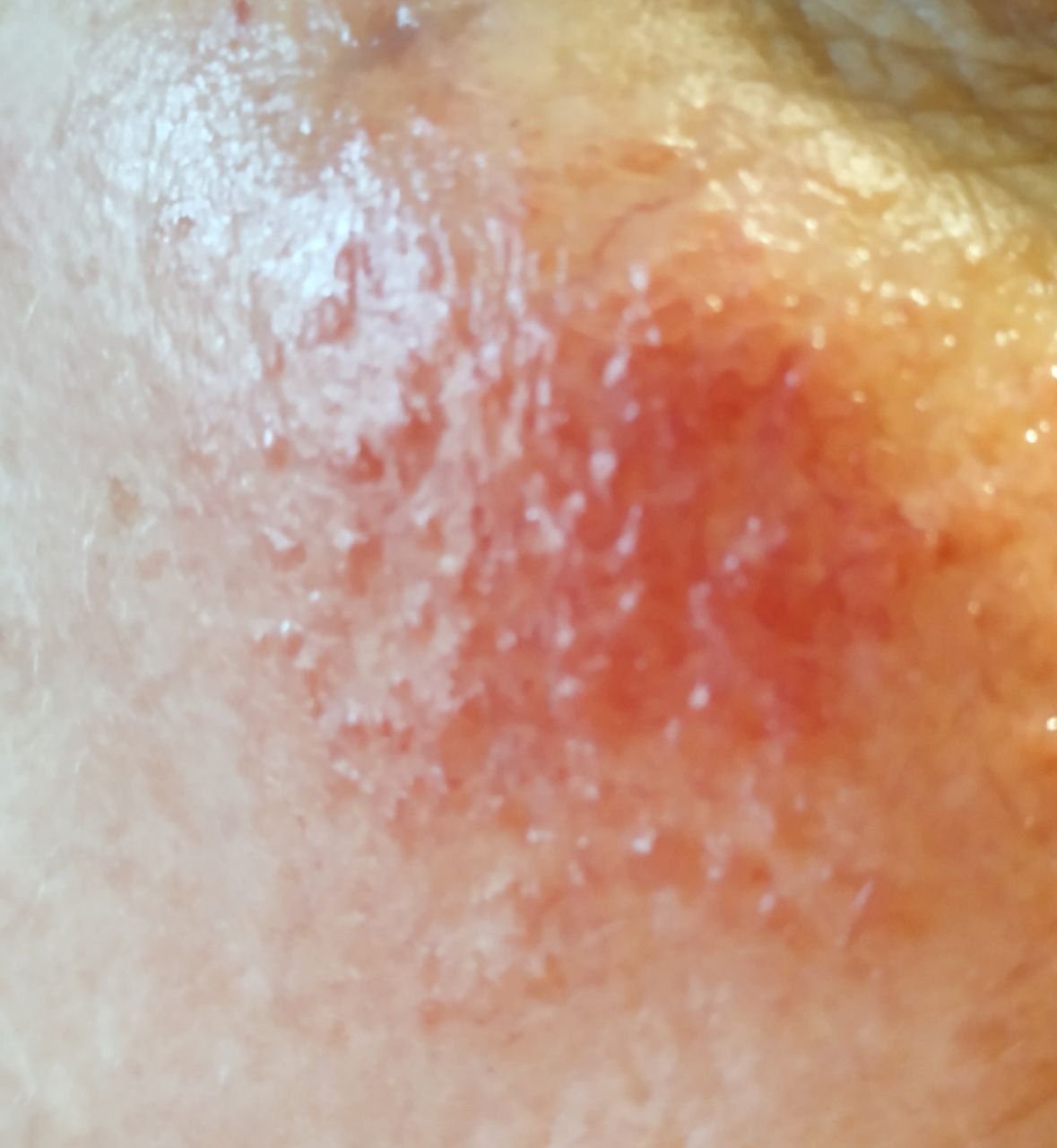
تتطور هذه المرحلة على خلفية الاحمرار وتُعرف بوجود حويصلات (نتوءات حمراء ملتهبة) وخراجات (آفات مليئة بالصديد)، غالبًا في تجمعات متناظرة على الوجه المركزي. على عكس حب الشباب، لا تترافق هذه الآفات مع كوميدونات. يبدو الجلد ملتهبًا، وقد يعاني المريض من زيادة حساسية الجلد، والجفاف، والتهاب مرئي. في الحالات الأكثر شدة، قد تكون الخراجات كثيرة ومتعلقة.
الوردية العُقدية (الرينوفيمة)
تشمل هذه النوعية التهابًا مزمنًا وتليفًا يؤدي إلى تضخم الأنسجة الرخوة، خاصة في الأنف، مما يؤدي إلى تشكيلات منتفخة، ومتجزئة ودرجة لون أرجوانية زرقاء. يمكن أن تؤثر التغيرات العُقدية أيضًا على الذقن، والجبهة، والخدين. يبدو الجلد سميكًا، وزيتيًا، مع مسامات موسعة، وقد يحتوي على عقيدات مرئية. الرينوفيمة أكثر شيوعًا لدى الرجال وقد تتطلب تصحيحًا جراحيًا.
الوردية العينية
يحدث الانخراط العيني في ما يصل إلى 50% من المرضى وقد يسبق العلامات الجلدية. تشمل الأعراض الحرقان، وإحساس الجسم الغريب، والجفاف، والتهاب حواف الجفن (التهاب الجفن) ، واحمرار الملتحمة. إذا تُركت دون علاج، يمكن أن تؤدي الوردية العينية إلى مشاركة القرنية والضعف البصري. الإحالة السريعة إلى طبيب العيون أمر بالغ الأهمية في مثل هذه الحالات.
التشخيص التفريقي: الحالات التي تحاكي الوردية
يجب تمييز الوردية عن الحالات الأخرى التي لها أعراض متداخلة:
- حب الشباب العادي: يُميز بوجود كوميدونات (الرؤوس السوداء والرؤوس البيضاء) وفترة عمرية أوسع لظهورها.
- التهاب الجلد الدهني: تشترك في الاحمرار وتقشر في المناطق الوجهية ولكنها تميل إلى التأثير على طيات الأنف الشفوية، وفروة الرأس، والأذنين.
- التهاب الجلد حول الفم: طفح حبيبي حول الفم والذقن، وغالبًا ما يكون ناتجًا عن الستيرويدات.
- الذئبة الحمامية: طفح مميز على شكل فراشة مع حساسية للضوء، ومشاركة نظامية، وأجسام مضادة ANA إيجابية.
- التقرن الشعاعي أو الأمراض الضوئية: قد تظهر مع احمرار دائم أو بقع خشنة على الجلد المعرض للشمس.
- سرطان الخلايا القاعدية والورم الميلانيني غير الملون: يجب اعتبارها في حالات الآفات المستمرة أو العقدية التي تشبه الوردية، خاصةً مع وجود تصبغ أو تقرح.
المخاطر: لماذا يجب عدم تجاهل الوردية
على الرغم من أن الوردية ليست مهددة للحياة، إلا أن طبيعتها المزمنة والمتكررة والأضرار الوعائية المتزايدة يمكن أن تؤدي إلى تشوهات كبيرة وضغط نفسي واجتماعي إذا تركت دون علاج. غالبًا ما يُبلغ المرضى عن الإحراج، وانخفاض تقدير الذات، والقلق الاجتماعي، وحتى الاكتئاب بسبب الأعراض المرئية.
بالإضافة إلى ذلك، قد تكون الوردية علامة جلدية على اختلالات نظامية كامنة مثل زراعة الأمعاء غير السليمة، واضطرابات هرمونية، أو التهاب مزمن. ينطوي ت involvement ocular involvement على خطر على الرؤية، خاصة عندما تكون تقرحات القرنية أو التهاب الجفن غير مُدارة بشكل كافٍ.
تشمل مضاعفات الوردية غير المعالجة:
- احمرار دائم وضرر وعائي
- عدوى جلدية ثانوية أو أورام تم تشخيصها بشكل خاطئ
- زيادة حجم الأنسجة الرخوة وتغيرات فموية
- مضاعفات عينية تؤثر على الرؤية
استراتيجيات: متى وكيف تطلب المساعدة
يجب على المرضى استشارة طبيب الجلدية بمجرد ظهور علامات الاحمرار المزمن في الوجه، أو التوهج، أو lesions papulopustular. يمكن أن تؤدي التدخلات المبكرة إلى إبطاء تقدم المرض، وتقليل المضاعفات، وتحسين النتائج على المدى الطويل.
يجب أن تتضمن الإدارة السريرية:
- تحديد وتجنب المحفزات مثل الكحول، والحرارة، وأشعة UV، والأطعمة الحارة، والضغط العاطفي.
- استخدام منتجات العناية بالبشرة التي تعيد بناء الحاجز (تركيبات غير مهيجة، خالية من العطور).
- العلاج الطبي المخصص بناءً على النوع والشدة (موضح أدناه).
- تقييم من قبل طبيب العيون إذا كانت الأعراض العينية موجودة.
العلاج: علاج متعدد الأوجه مخصص للوردية
يتطلب علاج الوردية الفعال نهجًا متسلسلًا وشخصيًا، يجمع بين الأدوية الموصوفة، والعلاجات الإجرائية، وتعديلات نمط الحياة. تشمل المكونات الرئيسية:
- العلاجات الموضعية: ميترونيدازول، حمض الأزلاييك، إيفرمكتين، جل بريمونيدين (لتقليل الاحمرار)، أو أوكسي ميتازولين. تستهدف هذه المواد الالتهابات، وعث الدم، والشدة الوعائية.
- العلاجات الجهازية: مضادات حيوية عن طريق الفم (مثل: دوكسيسيكلين، تتراسيكلين) للحالات المعتدلة إلى الشديدة من الوردية البثرية أو الفموية. قد يُنظر في إيزوتريتينوين في الحالات الشديدة المستعصية.
- العلاج بالليزر والضوء: الضوء النبضي المكثف (IPL)، ليزر صبغة النبض (PDL)، وليزر Nd:YAG تُستخدم لتقليل التمدد الوعائي، والاحمرار، وتخثين الجلد.
- الخيارات الجراحية: بالنسبة للوردية الشديدة، قد تكون إزالة الجراحة، أو تآكل الليزر، أو الجراحة الكهربائية مطلوبة.
- الإدارة العينية: تشمل نظافة الجفن، والدموع الاصطناعية، والمضادات الحيوية الجهازية تحت إشراف طبيب العيون.
تعتبر الاستمرارية والامتثال لنظام العلاج أمرًا حاسمًا. يجب تثقيف المرضى حول الطبيعة المزمنة للوردية وأهمية العلاج الوقائي حتى خلال فترات الشفاء.
الوقاية: تقليل النوبات والتقدم على المدى الطويل
تشمل الوقاية من الوردية العناية بالبشرة بالإضافة إلى الصحة النظامية وإدارة نمط الحياة. تشمل استراتيجيات الوقاية الأساسية:
- تجنب المحفزات المعروفة: مثل المشروبات الساخنة، الكحول، الساونا، الإجهاد العاطفي، والتعرض للشمس.
- استخدام واقي الشمس يوميًا: واقي شمسي واسع الطيف SPF 30+ ضروري، ويفضل أن يكون من مواد معدنية (أكسيد الزنك، ثنائي أكسيد التيتانيوم).
- الحفاظ على روتين عناية بالبشرة لطيف: منظفات ومرطبات غير كوميدوغينية، مضادة للحساسية.
- مراقبة النظام الغذائي: الاحتفاظ بدفتر يوميات الطعام لتتبع النوبات وإزالة المسببات الشائعة إذا لزم الأمر.
- زيارات سنوية لطبيب الأمراض الجلدية: لإعادة تقييم حالة الجلد، ومراقبة التقدم، وتعديل العلاج حسب الحاجة.
مع نهج استباقي ومطلع – مدعوم برعاية طبية مؤهلة – يمكن لمعظم الأفراد المصابين بالوردية تحقيق الاستقرار في الشفاء، وتقليل النوبات، والحفاظ على صحة البشرة وثقة النفس.