التهاب الجلد الدهني (ICD-10: L21) ⚠️
التهاب الجلد الدهني: حالة جلدية التهابية مزمنة
نظرة عامة
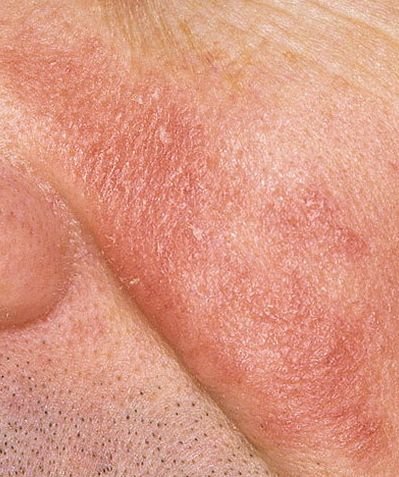
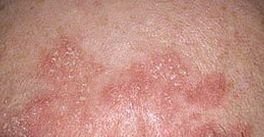
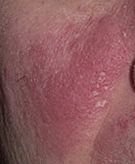
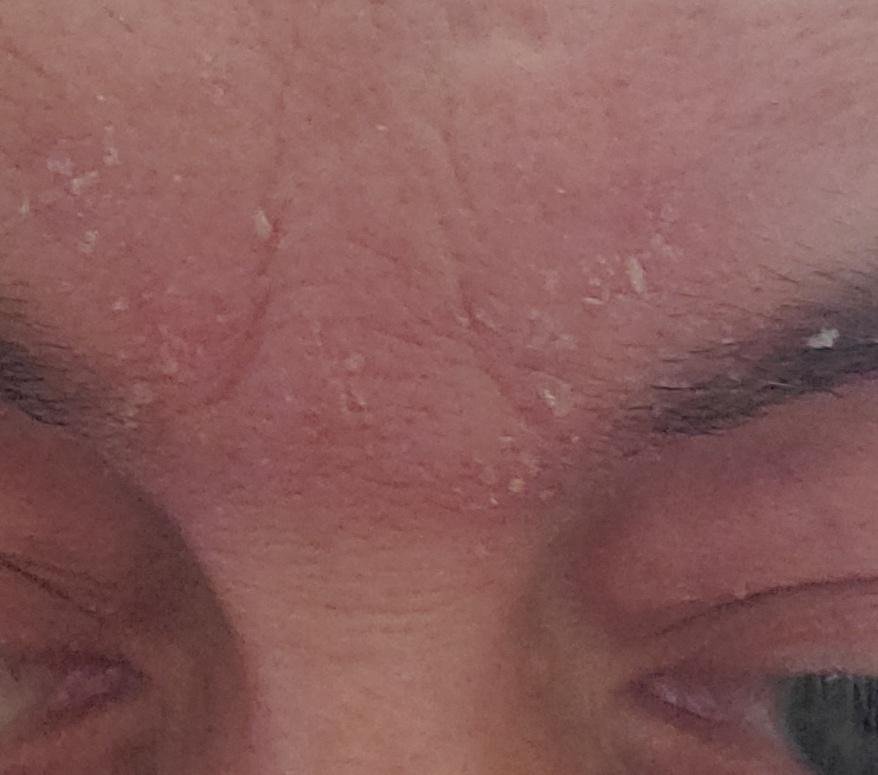
التهاب الجلد الدهني هو التهاب جلدي مزمن يؤثر عادةً على مناطق من الجلد تحتوي على كثافة عالية من الغدد الدهنية. ويظهر بأعراض مثل احمرار، وتقشر، وقشور دهنية، وحكة خفيفة . ورغم أنه غير معدٍ أو خطير، إلا أنه غالبًا ما يسبب قلقًا تجميليًا وعدم ارتياح عاطفي، خاصة عند وجوده على الوجه أو فروة الرأس.
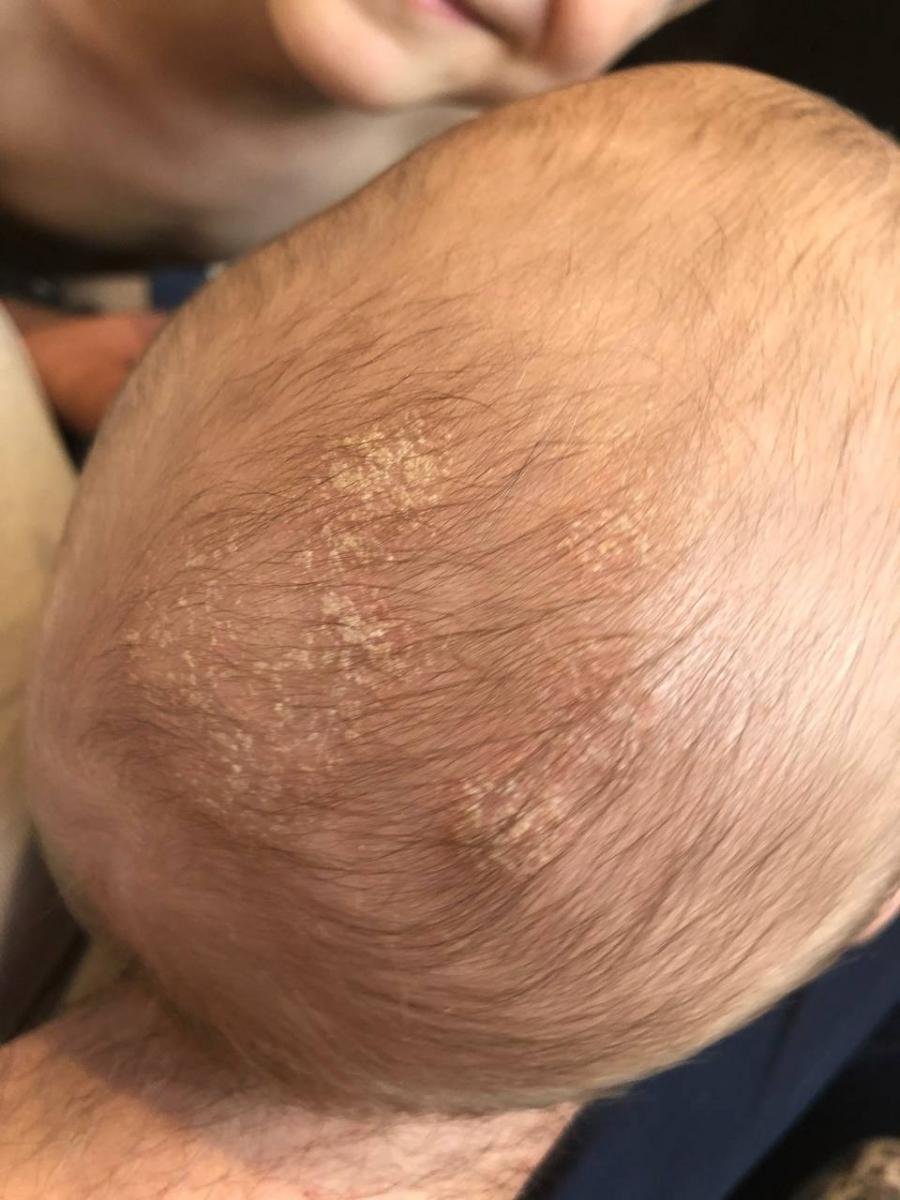
تؤثر هذه الحالة على كل من الرضع (قشرة الرأس) والبالغين . بينما في الرضع عادةً ما تزول من تلقاء نفسها خلال بضعة أشهر، في البالغين تميل إلى اتباع مسار انتكاسي متكرر قد يتطلب علاجًا دوريًا.
السبب وعوامل الخطر
السبب الدقيق لالتهاب الجلد الدهني ليس مفهوماً بالكامل، ولكن يُعتقد أنه ناتج عن مجموعة من العوامل، بما في ذلك:
- فرط نمو خميرة الملخوزية: الفطريات المحبة للدهون مثل مالاسيزيا فورفور هي جزء من الفلورا الطبيعية للجلد ولكن قد تؤدي إلى الالتهاب عندما تزداد في المناطق الدهنية؛
- التأثير الهرموني: في الرضع، قد تلعب الهرمونات الأمومية التي تنتقل قبل الولادة دورًا؛
- ضعف وظائف جهاز المناعة: أكثر شيوعًا لدى الأفراد ذوي المناعة الضعيفة (مثل، فيروس نقص المناعة البشرية/الإيدز، العلاج الكيميائي)؛
- الاستعداد الوراثي: تاريخ عائلي من التهاب الجلد الدهني أو حالات جلدية مماثلة.
تشمل عوامل التحفيز والتفاقم:
- الطقس البارد والجاف;
- التوتر والعوامل النفسية;
- التغيرات الهرمونية (مثل، البلوغ، الحمل);
- الصابون والمستحضرات والمنظفات القاسية;
- الأمراض العصبية أو الجهازية الكامنة (مثل، مرض باركنسون، الصرع، الاكتئاب);
- تناول الكحول، وسوء التغذية، وبعض الأدوية.
الأعراض
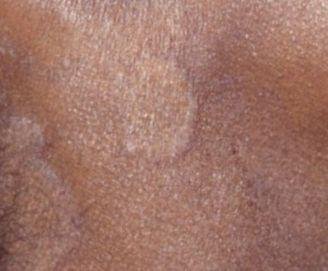
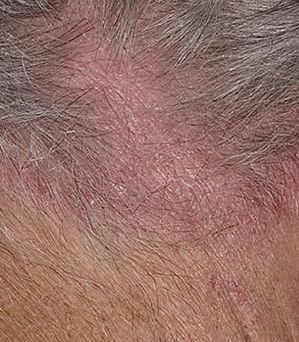
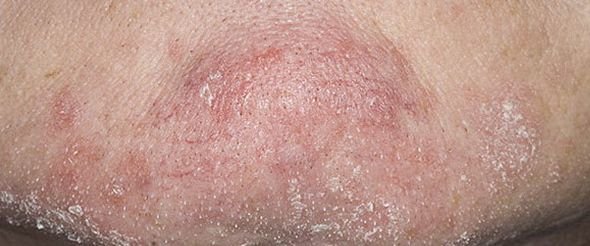
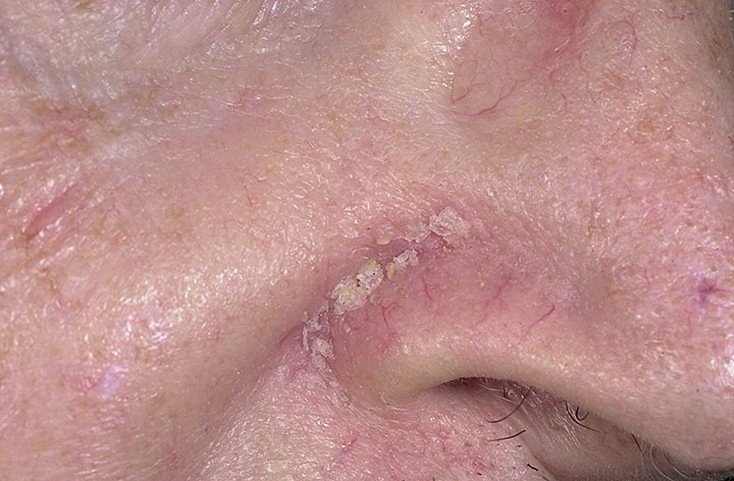
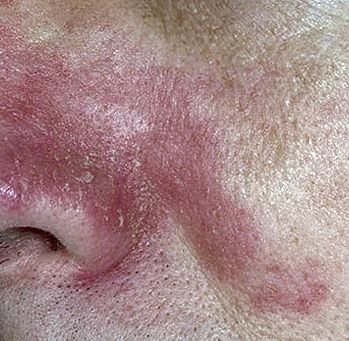
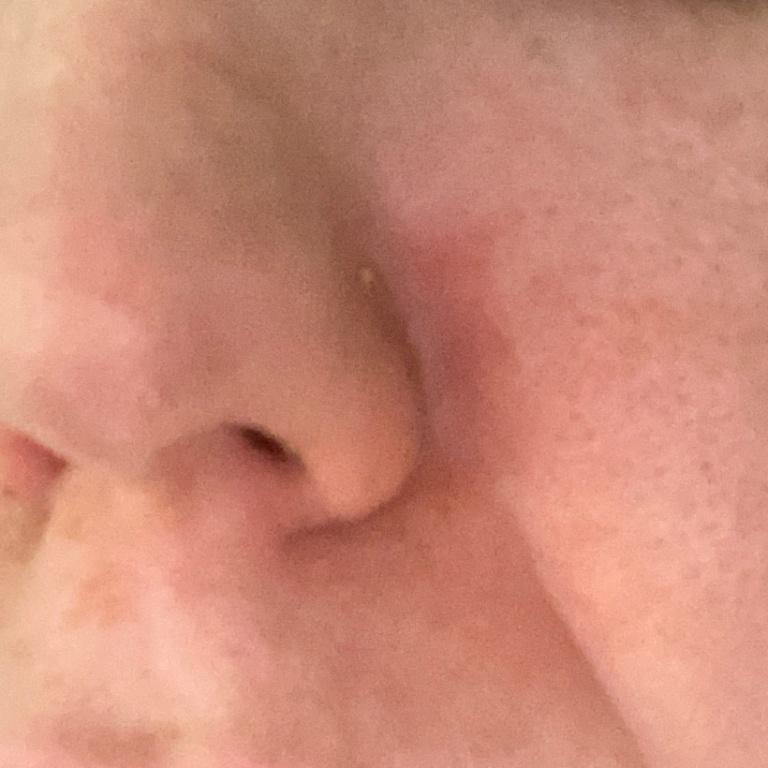
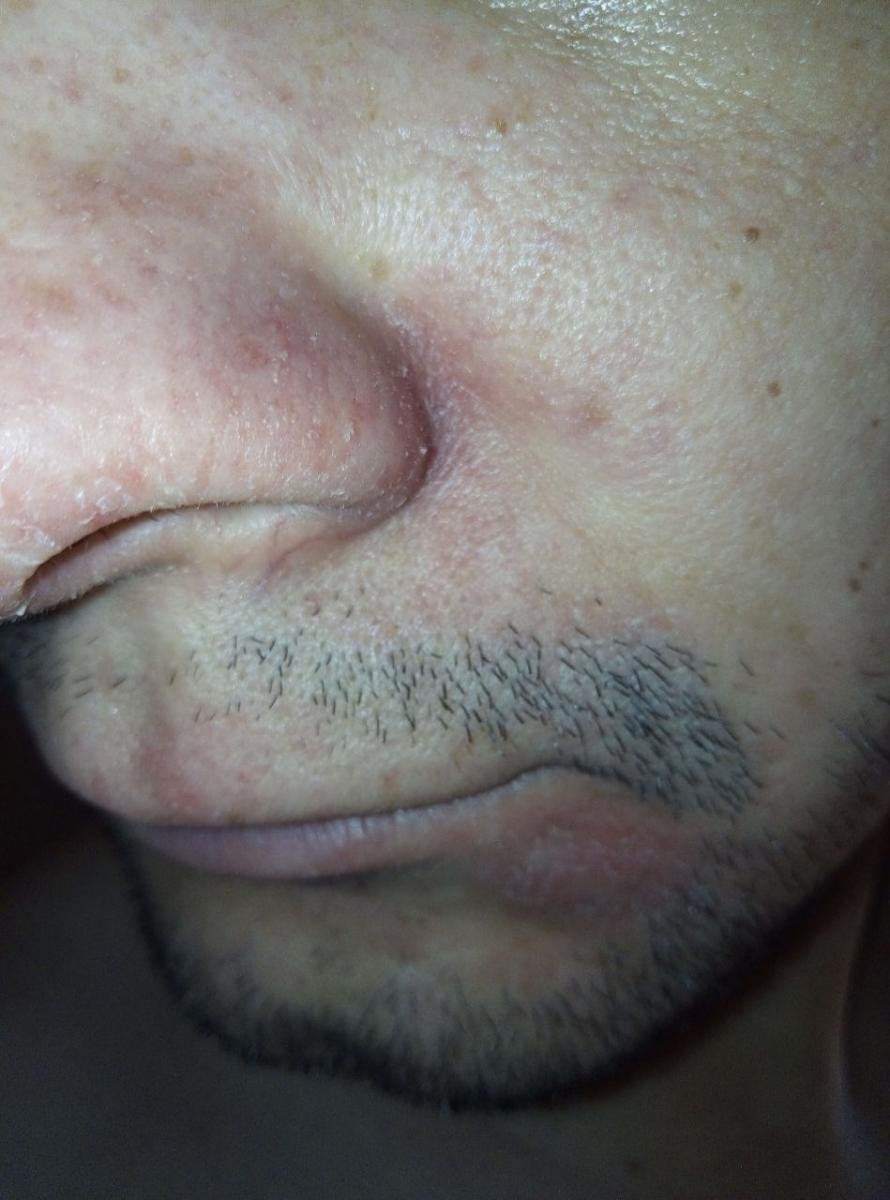
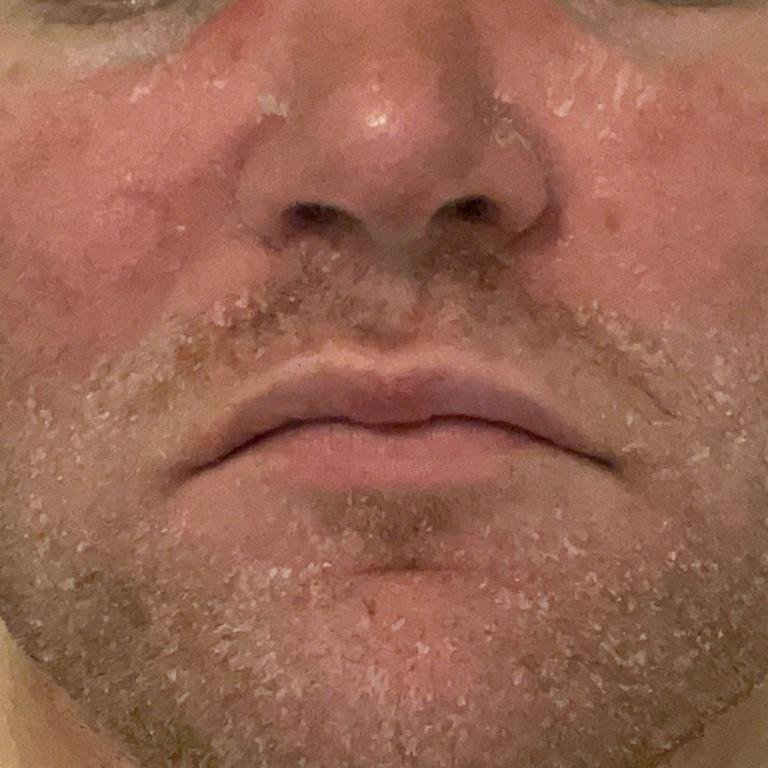
قد يحدث التهاب الجلد الدهني في أي جزء من الجسم ، لكنه يؤثر بشكل أساسي على المناطق الغنية بالغدد الدهنية. تشمل المواقع الأكثر شيوعًا:
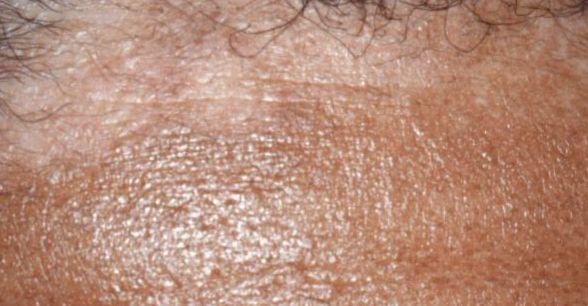
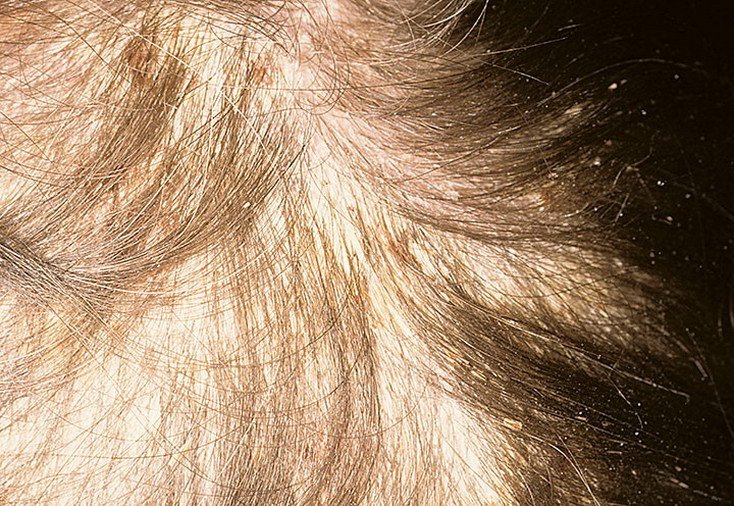
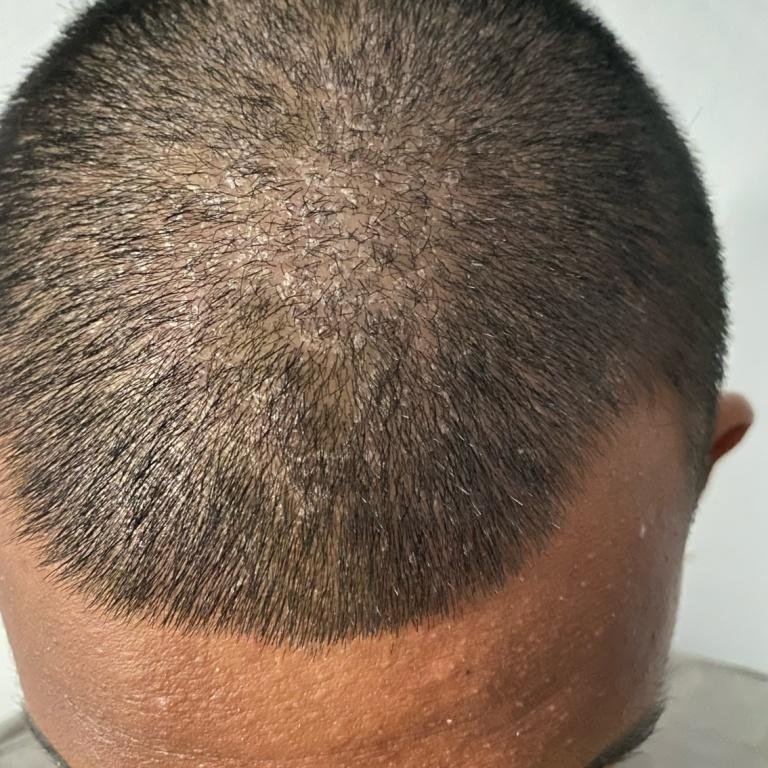
- فروة الرأس (القشرة أو آفات فروة الرأس الملتهبة أكثر);
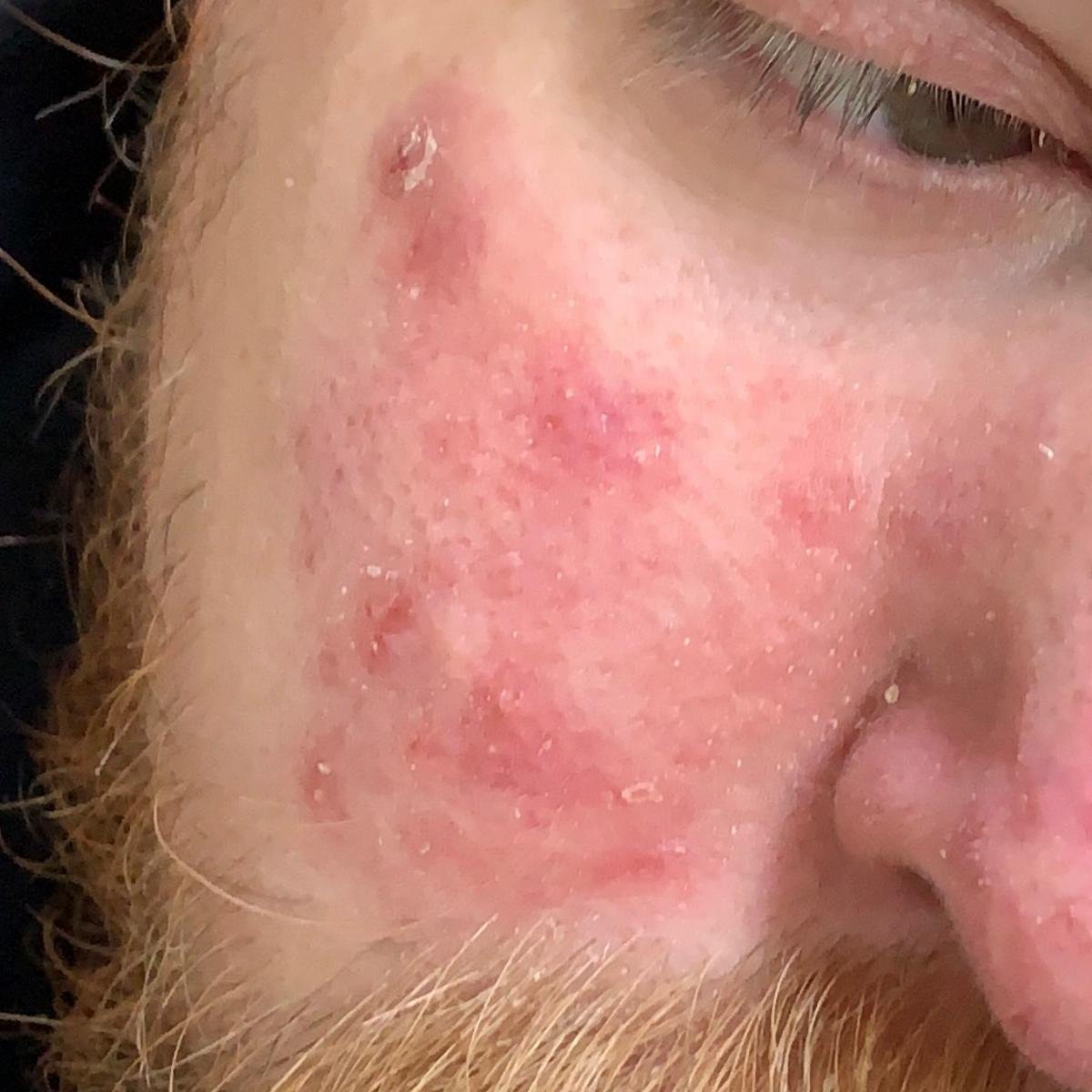
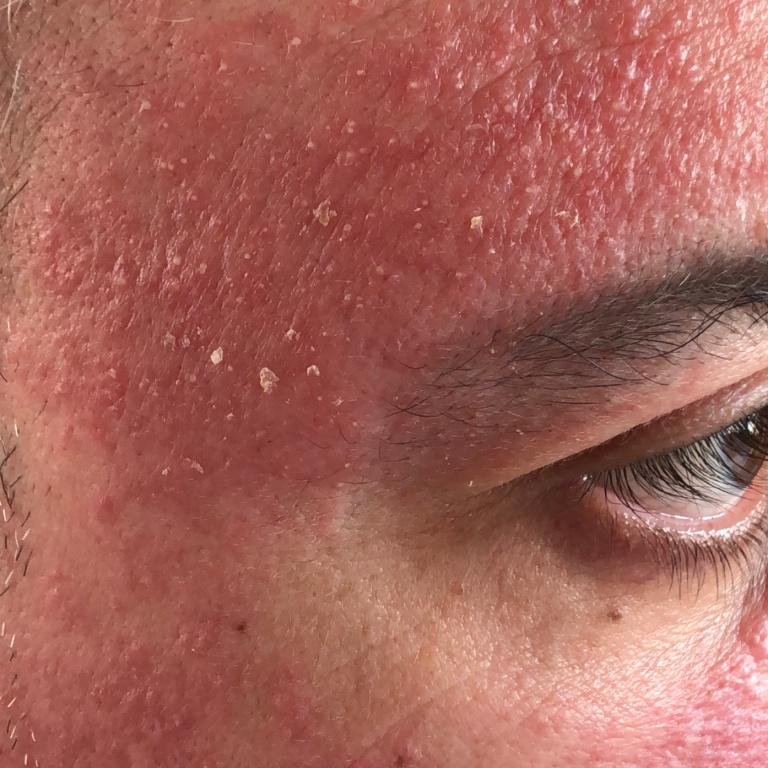
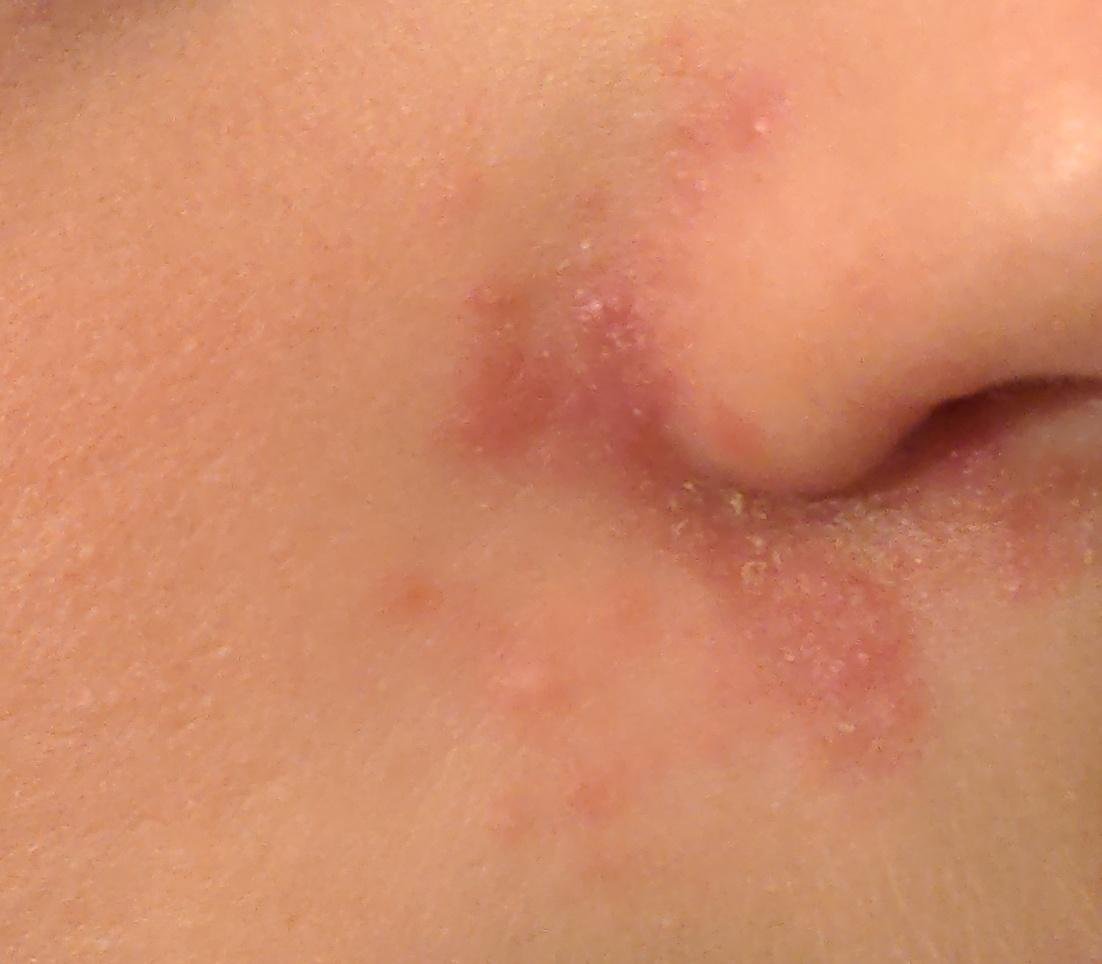
- الحواجب، الرموش، والطيات الأنفية;
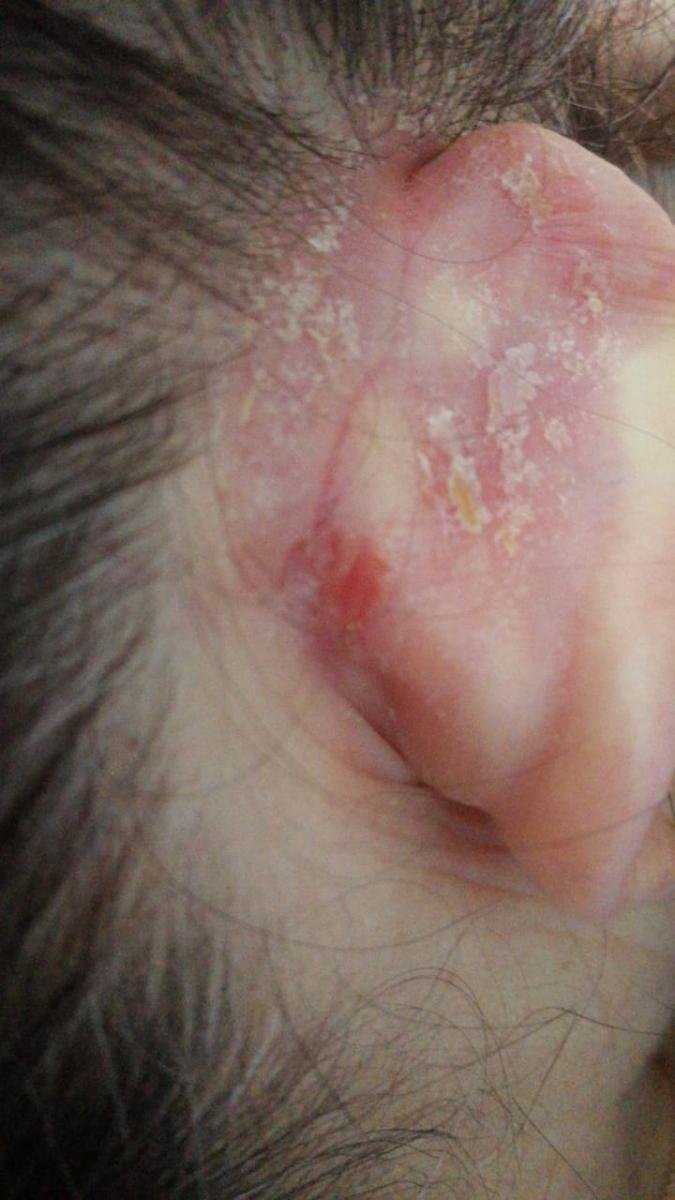
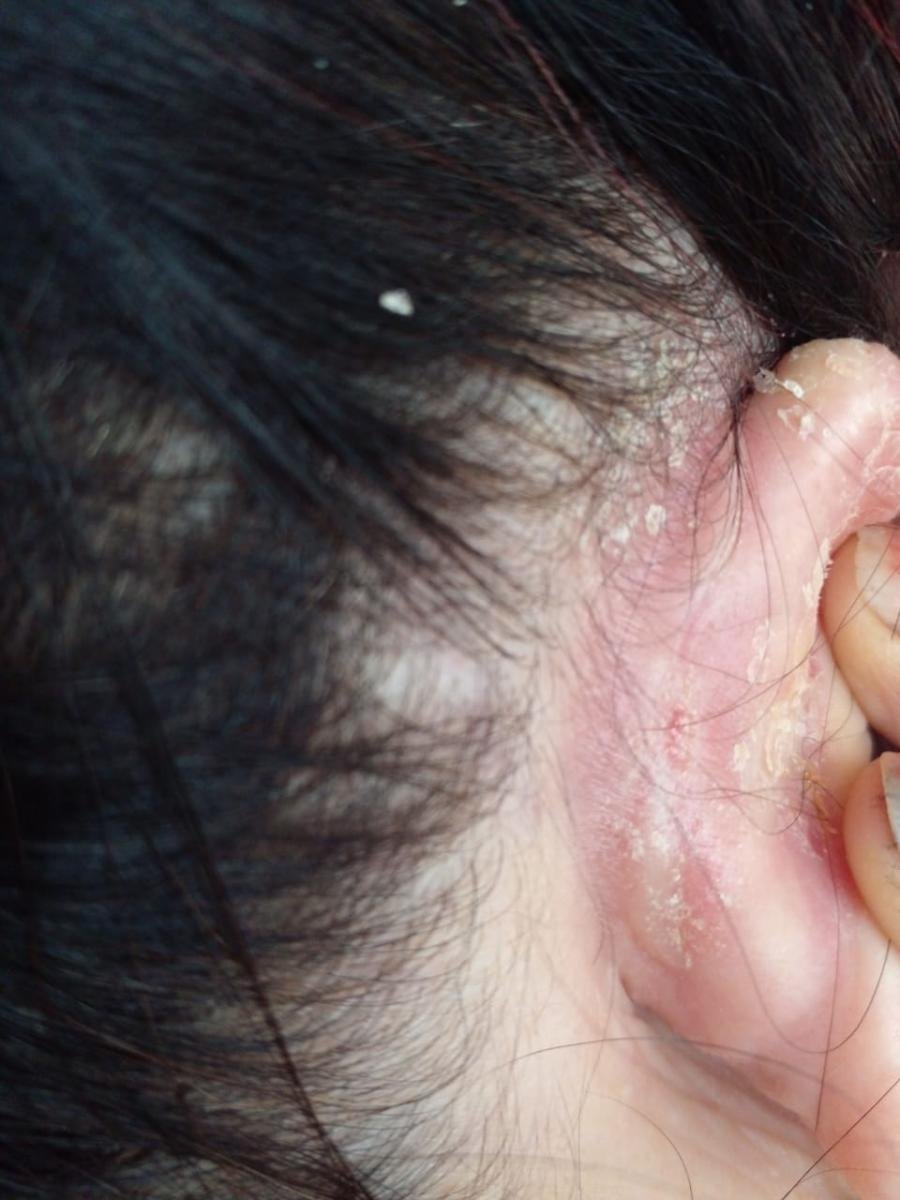
- خلف الأذنين وقناة الأذن الخارجية;
- الصدر العلوي والظهر;
- طيات الإبط ومنطقة الفخذ (في الحالات الشديدة أو العامة).
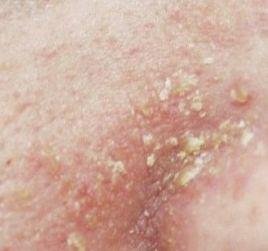
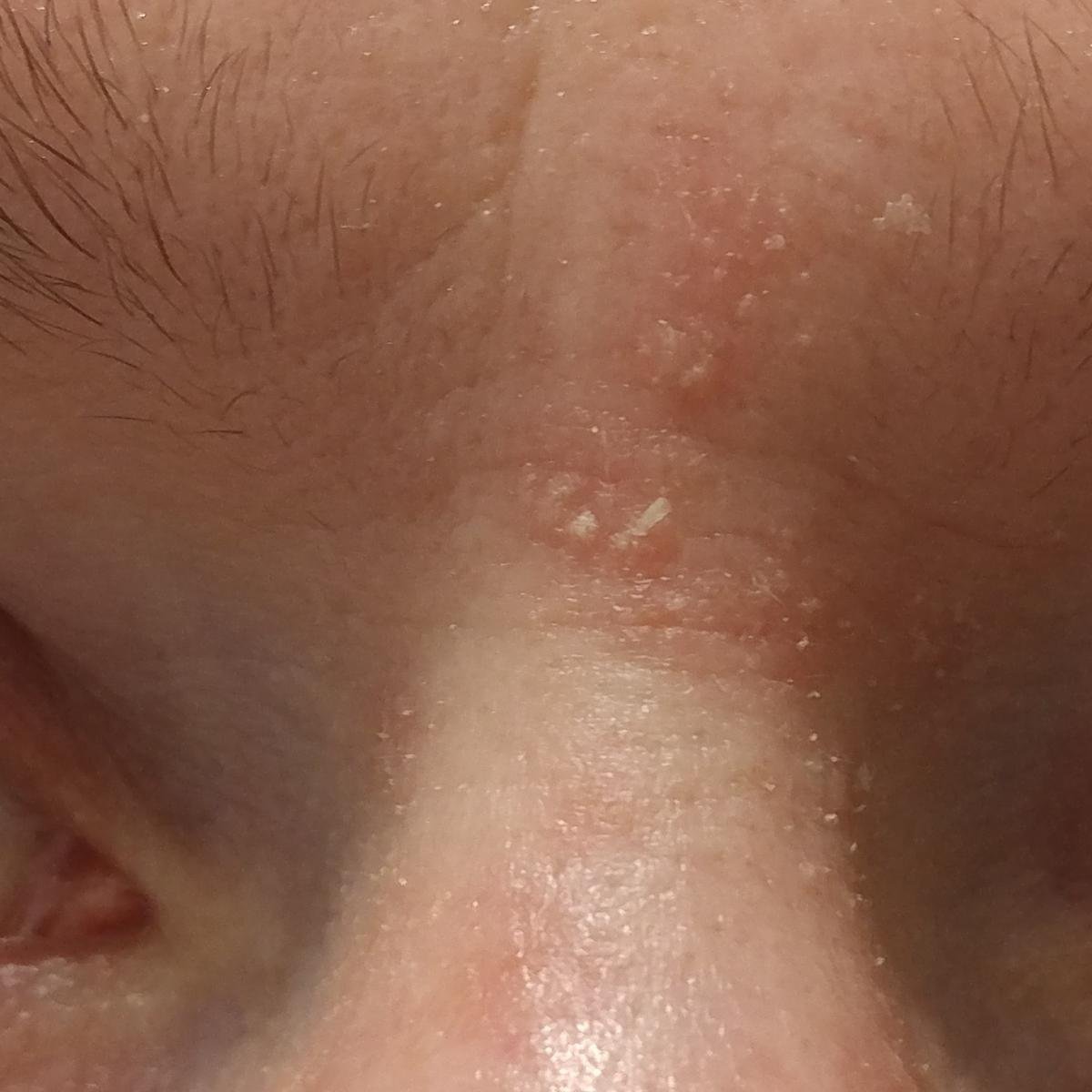
تشمل الميزات السريرية النموذجية:
- قشور دهنية ذات لون أصفر على جلد متورم (أحمر);
- حكة خفيفة إلى متوسطة أو إحساس بالحرقان;
- تقشير وتقشر (القشرة);
- ملمس جلدي شمعي، خاصة في المناطق ذات الطيات أو خلف الأذنين;
- في الرضع: قشور سميكة على فروة الرأس (“قشرة الرأس”)، احمرار، وتقشر في منطقة الحفاض.
متى يجب رؤية الطبيب
يُنصح بالتشاور مع طبيب الجلدية عندما:
- تستمر الأعراض على الرغم من العناية الصحيحة بالبشرة ومنتجات الصيدليات؛
- هناك احمرار، تورم، أو علامات عدوى بكتيرية ثانوية (تسرب، صديد، ألم)؛
- تظهر الآفات في أماكن غير معتادة (مثل: الجفون، الأعضاء التناسلية)، تنتشر بسرعة، أو تسبب عدم راحة كبيرة؛
- هناك حاجة إلى تشخيص تفريقي لاستبعاد حالات مشابهة، مثل الصدفية، الوردية، التهاب الجلد التماسي، أو الذئبة الحمامية.
المضاعفات
قد تشمل مضاعفات التهاب الجلد الدهني:
- عدوى بكتيرية ثانوية: خاصة في البالغين أو المرضى الذين يعانون من ضعف المناعة؛ تظهر مع زيادة الألم، الاحمرار، الرطوبة، والتقشر؛
- الآثار الجانبية للعلاج: الاستخدام المطول للستيرويدات القشرية الموضعية يمكن أن يؤدي إلى ضمور الجلد، توسع الشعيرات، وعدم وظيفة الحاجز;
- التأثير النفسي والاجتماعي: قد تؤدي الآفات المرئية على الوجه أو فروة الرأس إلى القلق، أو الإحراج، أو انخفاض جودة الحياة.
التشخيصات
يستند تشخيص التهاب الجلد الدهني عادةً إلى التقديم السريري وتاريخ المريض. في معظم الحالات، لا تكون هناك حاجة لاختبارات إضافية. ومع ذلك، قد تكون هناك حاجة لتوضيح تشخيصي في الحالات غير النمطية أو عندما يُشتبه في حالات أخرى.
تشمل طرق التشخيص:
- الفحص البدني: تقييم توزيع الآفات (فروة الرأس، طيات الأنف، الصدر) والمورفولوجيا (قشور دهنية، احمرار)؛
- التصوير المجهري: يساعد في تقييم نمط التقشر، والمشاركة الجريبية، والميزات الوعائية؛
- كشط الجلد مع مجهر KOH: يستخدم لاستبعاد عدوى الفطريات أو عدوى المبيضات في الحالات المشكوك فيها؛
- خزعة: نادرة الحاجة. يمكن أن تكشف الهيستولوجيا عن وجود باراكيراتوز، سبونجيosis، وتسلل خفيف محيط بالأوعية.
علاج التهاب الجلد الدهني
تعتمد استراتيجيات العلاج على شدة المرض، ومكانه، واستمراريته. الهدف هو تقليل الالتهاب، والسيطرة على فرط الفطريات، وتخفيف التقشر والحكة.
خيارات العلاج الموضعية:
- عوامل مضادة للفطريات: الكيتوكونازول، الكلوتريمازول، السايكلوبيروكس (شامبوهات، كريمات)؛ تُستخدم مرة أو مرتين يوميًا لمدة 2-4 أسابيع؛
- الستيرويدات القشرية الموضعية: ستيرويدات منخفضة أو متوسطة القوة لأزمات محدودة (مثل: هيدروكورتيزون، ديسونيد)؛ تجنب الاستخدام المطول بسبب خطر الضمور؛
- مثبطات الكالسينيورين: تاكروليموس أو بيمكروليموس – مفيدة في المناطق الحساسة مثل الجفون، الوجه، والطيات؛
- عوامل إزالة الكيراتين: حمض الساليسيليك، الكبريت، أو شامبوهات سلفيد السيلينيوم تساعد في إزالة القشور السميكة؛
- مرطبات: الاستخدام المنتظم لمُرطبات للحفاظ على وظيفة حاجز الجلد وتقليل التقشر.
العلاج الجهازي:
- مضادات الفطريات الجهازية: إيتراكونازول (100 مجم مرتين يوميًا) أو فلوكونازول (50-100 مجم يوميًا) لعلاج التهاب الجلد الدهني المنتشر أو المقاوم (يُوصف تحت إشراف طبي)؛
- دورات قصيرة من الستيرويدات القشرية عن طريق الفم: تُستخدم أحيانًا في الهجمات الشديدة مع التهاب شديد (نادرة وبحذر).
إرشادات العناية بالبشرة وتعديلات أسلوب الحياة
يشمل التحكم الفعال على المدى الطويل في التهاب الجلد الدهني العناية اللطيفة بالبشرة وتجنب العوامل المعروفة المحفزة:
- تنظيف يومي: استخدم منظفات خفيفة خالية من العطور أو شامبوهات الأطفال لبشرة الوجه وفروة الرأس;
- العناية بفروة الرأس: افرش القشور المتساقطة قبل الشامبو؛ ضع زيت معدني أو زيت زيتون لمدة 30-60 دقيقة قبل الغسل للقشور السميكة;
- تجنب مستحضرات التجميل القاسية: ابتعد عن المنتجات القائمة على الكحول و المقشرات القاسية والصابون القوي;
- تقييد منتجات الشعر والوجه: تجنب الجل والرشات خلال نوبات النشاط;
- إدارة الضغط النفسي: الضغط النفسي هو عامل معروف في تفاقم التهاب الجلد الدهني;
- ارتدِ ملابس قابلة للتنفس: الملابس القطنية تقلل من تهيج طيات الجلد المتأثرة.
الوقاية
على الرغم من أن التهاب الجلد الدهني ليس له علاج، إلا أن تكرار حدوثه يمكن تقليله من خلال الوقاية المستمرة:
- الحفاظ على الاستخدام المنتظم للشامبوهات المضادة للفطريات أو الطبية كصيانة (مثلاً، مرتين أسبوعياً);
- تجنب البيئات المتطرفة (الهواء البارد والجاف) والمحفزات الشخصية المعروفة;
- ترطيب البشرة بانتظام، خاصة في أشهر الشتاء أو بعد الاستحمام;
- استشر طبيب الأمراض الجلدية فور حدوث نوبات أو ظهور أعراض جديدة;
- تقييد تناول الكحول وتحسين التغذية;
- بالنسبة للرضع، تجنب overheating، وتنظيف بلطف بالماء الدافئ والمنظفات الخفيفة.
الخلاصة
التهاب الجلد الدهني هو حالة جلدية شائعة مزمنة تؤثر على المناطق الغنية بالغدد الدهنية في الجسم. على الرغم من طبيعته الحميدة، إلا أن تجلياته المرئية وطبيعته المتكررة يمكن أن تؤثر على احترام الذات والراحة وجودة الحياة. مع التشخيص الصحيح، والعلاج المستهدف، ورعاية الصيانة، يمكن لمعظم المرضى تحقيق تحكم طويل الأمد في الأعراض وتقليل تكرار الانتكاسات.
تعتبر المتابعة الجلدية وخطط العلاج الفردية هي الأساس لإدارة الأشكال الأكثرPersistence أو الشديدة، خاصة عندما يتداخل التهاب الجلد الدهني مع حالات جلدية أخرى أو أمراض جهازية.