Hvordan perimenopause påvirker din hud, og hvad din læge kan gøre ved det
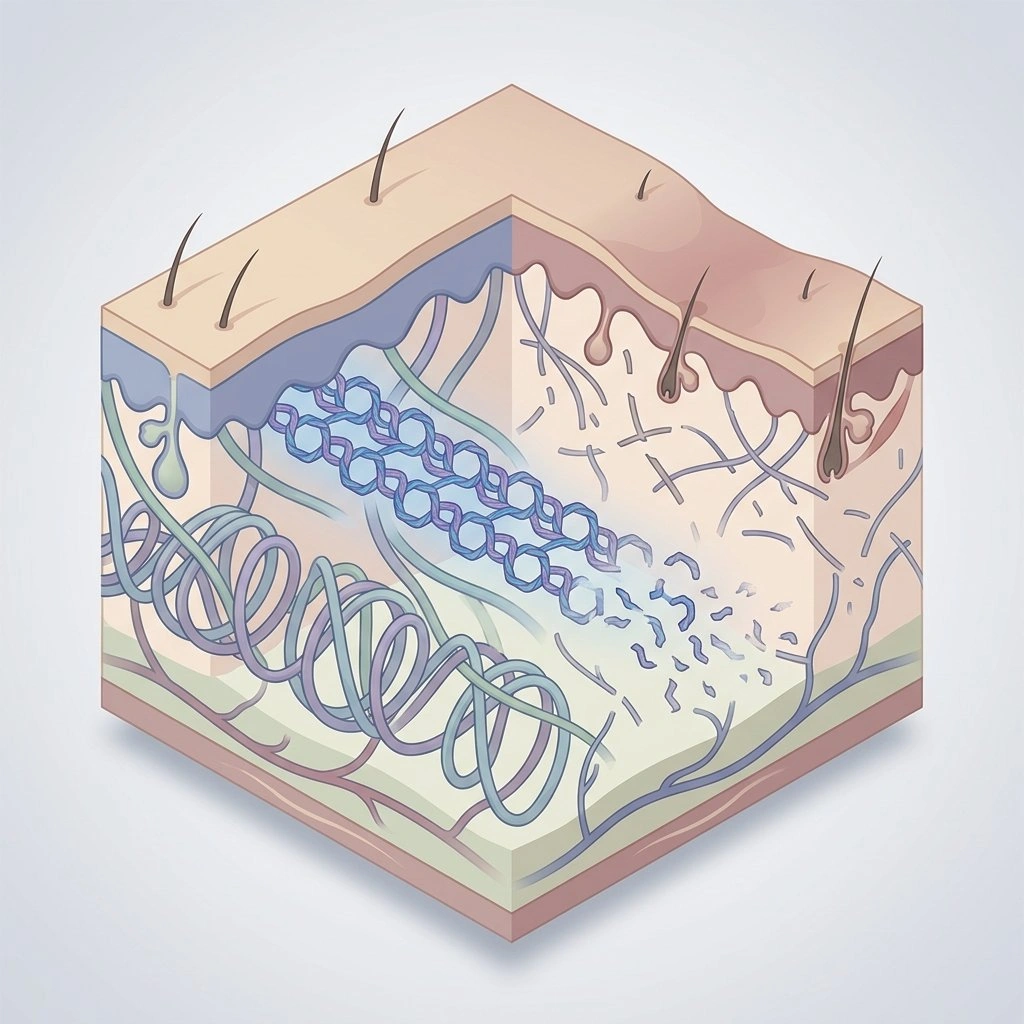
Når hud, hår og blodkar ændrer sig i midtlivet: se ud over “bare aldring”
Flere dermatologiske klinikker ser kvinder i midtlivet, som bemærker pludselige ændringer i deres hud, hår eller ansigtsskyld, der ikke passer ind i de sædvanlige mønstre, vi forventer med aldring, og som ofte bliver afvist som “normale.” (Kilde: Zouboulis CC & Makrantonaki E, Kliniske aspekter og molekylære diagnoser af hudens aldring).
Disse pludselige ændringer markerer ofte det biologiske skift kendt som perimenopause, en overgangsfase før menopause, der er defineret ved hormonelle udsving og et gradvist fald i cirkulerende østrogen. (Kilde: Thornton MJ, Østrogener og aldrende hud).
Da folk ofte søger dermatologisk hjælp først for udseenderelaterede bekymringer, er dermatologiske klinikere unikt placeret til at genkende perimenopausale tegn og vejlede passende behandling eller henvisning i stedet for blot at afvise symptomer som uundgåelig aldring. (Kilde: Zouboulis CC & Makrantonaki E, Kliniske aspekter og molekylære diagnoser af hudens aldring).
Hvordan faldende østrogen påvirker huden
Østrogenreceptorer er til stede i hele huden, og østrogen hjælper med at kontrollere nøglefunktioner som kollagensyntese, epidermal tykkelse, hydrering, sårheling og immunbalance i huden. Når østrogenniveauerne falder, ændrer disse processer sig på målbare måder. (Kilde: Thornton MJ, Østrogener og aldrende hud).
Efter menopause falder niveauerne af type I og III kollagen i dermis hurtigt; nogle studier anslår en reduktion på op til 30% i de første fem år, hvilket bidrager til en tyndere, mindre elastisk hud og en svagere hudbarriere. (Kilde: Baumann L., Hudens aldring og dens behandling).
Barrierebrud: tørhed, følsomhed og eksem-lignende mønstre
En af de mest mærkbare ændringer for mange kvinder er barrieredysfunktion. Det yderste lag af huden, stratum corneum, viser ændringer i sine lipider (herunder ceramider) efter menopause, hvilket øger transepidermal vandtab og gør huden mere sårbar over for irritanter og eksematiske reaktioner. (Kilde: Kendall AC & Nicolaou A, Bioaktive lipidmediatorer i hudbetændelse og immunitet).
Klinisk rapporterer patienter om ny vedholdende tørhed, kløe (pruritus) og stikkende fornemmelser ved brug af produkter, der tidligere blev tolereret godt. Disse klager er almindelige og er en biologisk effekt af reduceret østrogenmedieret lipid- og barriereunderstøttelse snarere end blot “at se ældre ud.” (Kilde: Kendall AC & Nicolaou A, Bioaktive lipidmediatorer i hudbetændelse og immunitet).
Akne og hormonelle ændringer i midtlivet
Selv når målte androgenniveauer er inden for laboratoriets referenceområder, kan faldet i østrogener producere en relativ androgenprædominans, hvilket øger talgkirtelaktiviteten og driver follikulær betændelse og akne. (Kilde: Thiboutot D., Akne: hormonelle koncepter og terapi).
Perimenopausal akne optræder ofte langs kæbelinjen og i den nedre del af ansigtet og kan være inflammatorisk uden mange komedoner, hvilket adskiller den fra klassisk teenageakne. For dette mønster støtter evidens prioritering af topiske behandlinger og hormonelle tilgange frem for lange forløb med systemiske antibiotika. (Kilde: Khunger N & Kumar C, Menopausal akne – udfordringer og løsninger; Thiboutot D., Akne: hormonelle koncepter og terapi).
Rosacea, flushing og vaskulær følsomhed
Vasomotorisk ustabilitet, der starter i perimenopause, kan forværre ansigtsskyld eller afdække rosacea og vedholdende ansigtserytme. Nogle patienter bemærker en pludselig opståen af vedvarende rødme, brændende fornemmelse eller øget varmefølsomhed i ansigtet. (Kilde: Wilkin JK., Patofysiologi og behandling af rosacea).
At forstå overlapningen mellem systemiske vasomotoriske symptomer (hedeture, flushing) og inflammatoriske hudtilstande i ansigtet hjælper klinikere med at give realistisk rådgivning og koordinere pleje med primærpleje eller gynækologi, når det er passende. (Kilde: Wilkin JK., Patofysiologi og behandling af rosacea).
Hårændringer — hvorfor det betyder noget følelsesmæssigt og klinisk
Hårklager er blandt de mest belastende problemer for kvinder i midtlivet. Kvindelig mønsterhårtab bliver meget mere almindeligt efter menopause, med nogle studier, der rapporterer prævalensrater over 50% i postmenopausale grupper. (Kilde: Chaikittisilpa S. et al., Prævalens af kvindeligt mønsterhårtab hos postmenopausale kvinder).
Omhyggelig evaluering bør adskille mønsteret tynding fra telogen effluvium (diffus hårtab) eller inflammatoriske årsager til hårtab, da behandlingerne er forskellige. Evidensbaserede muligheder, såsom topisk minoxidil, er grundlæggende for kvindeligt mønsterhårtab. (Kilde: Olsen EA., Kvindeligt mønsterhårtab).
Vulvovaginale symptomer: ofte misforstået som infektion
Mange kvinder oplever ny vulvar eller vaginal brændende fornemmelse, tørhed og irritation under perimenopause og efter menopause. Disse symptomer bliver ofte misfortolket som tilbagevendende infektioner, når de måske repræsenterer genitourinært syndrom ved menopause (GSM), en hypoøstrogenisk tilstand, der påvirker vulvovaginale væv. (Kilde: The NAMS 2020 GSM Position Statement Editorial Panel).
Dermatologiske klinikere kan spille en nøglerolle ved at udføre en omhyggelig dermatologisk undersøgelse, udelukke inflammatoriske dermatoser og koordinere med gynækologi eller primærpleje for at sikre passende hormonel eller ikke-hormonel terapi. Tidlig genkendelse forbedrer komfort og forhindrer unødvendige antimikrobielle behandlinger. (Kilde: Phillips NA & Bachmann GA., Det genitourinære syndrom ved menopause; The NAMS 2020 GSM Position Statement Editorial Panel).
Praktiske håndteringsstrategier i dermatologiske klinikker
Første linje behandling fokuserer på barriererestaurering og forenkling af hudplejerutiner, så huden kan komme sig. Milde rensemidler, duftfrie emollienter rige på ceramider eller andre barriere-lipider, og undgåelse af unødvendige eller irriterende aktive stoffer er fornuftige startpunkter. (Kilde: Kendall AC & Nicolaou A, Bioaktive lipidmediatorer i hudbetændelse og immunitet).
Når aktive ingredienser (retinoider, eksfolianter, syrer) genintroduceres, hjælper en forsigtig, trinvis tilgang med at forhindre udbrud af følsomhed. For akne, favoriser topiske terapier og overvej hormonel modulation, når det er passende, frem for forlængede antibiotikaforløb. (Kilde: Khunger N & Kumar C, Menopausal akne – udfordringer og løsninger; Thiboutot D., Akne: hormonelle koncepter og terapi).
Rosacea-behandling inkluderer identifikation og minimering af triggere (varme, alkoholholdige drikkevarer, krydret mad og visse hudplejeprodukter), brug af topiske eller orale antiinflammatoriske terapier, når det er nødvendigt, og anerkendelse af, at noget flushing kan relateres til systemiske vasomotoriske symptomer snarere end kun hudsygdom. (Kilde: Wilkin JK., Patofysiologi og behandling af rosacea).
For hårtab styres behandlingen af diagnosen: topisk minoxidil til kvindeligt mønsterhårtab, plus evaluering for reversible årsager, hvis historien antyder telogen effluvium. (Kilde: Olsen EA., Kvindeligt mønsterhårtab; Chaikittisilpa S. et al., Prævalens af kvindeligt mønsterhårtab hos postmenopausale kvinder).
Hvornår skal man samarbejde eller henvise
Henvis eller samarbejd med primærpleje, gynækologi eller menopause-specialister for moderate til svære vasomotoriske symptomer, betydelig søvnforstyrrelse eller generende GSM, da retningslinjeunderstøttede hormonelle og ikke-hormonelle terapier kan markant forbedre livskvaliteten. (Kilde: The NAMS 2020 GSM Position Statement Editorial Panel; The 2023 nonhormone therapy position statement of the North American Menopause Society).
Koordinering reducerer også risikoen for overbehandling med topiske eller systemiske midler og sikrer, at patienter modtager evidensbaserede muligheder for symptomer, der overlapper hud- og systemiske menopausale ændringer. (Kilde: The NAMS 2020 GSM Position Statement Editorial Panel; The 2023 nonhormone therapy position statement of the North American Menopause Society).
Hvorfor det er vigtigt at genkende perimenopause i dermatologi
Perimenopause i sig selv er ikke en dermatologisk diagnose, men dens kutane og hårrelaterede manifestationer er biologisk reelle og klinisk handlingsbare; at identificere overgangen hjælper klinikere med at skræddersy pleje og undgå unødvendige eller ineffektive terapier. (Kilde: Thornton MJ, Østrogener og aldrende hud; Baumann L., Hudens aldring og dens behandling).
Validering er også vigtig: mange kvinder føler sig afvist, når deres nye symptomer bliver afskrevet som “bare aldring.” Et dermatologbesøg, der anerkender den biologiske basis for disse ændringer, kan reducere angst og lede patienter mod behandlinger, der genopretter funktion og komfort. (Kilde: Zouboulis CC & Makrantonaki E, Kliniske aspekter og molekylære diagnoser af hudens aldring).
Når dermatologer, primærpleje og gynækologi arbejder sammen ved hjælp af evidensbaserede strategier—barrierereparation, passende topiske og hormonelle muligheder, og målrettede hårterapier—får patienterne bedre resultater og klarere forklaringer i en tid med forvirrende fysiske ændringer. (Kilde: The NAMS 2020 GSM Position Statement Editorial Panel; The 2023 nonhormone therapy position statement of the North American Menopause Society).
Forfatter
Amanda Caldwell, MSN, APRN-C, er dermatologisk sygeplejerske og fungerer som præsident for Society of Dermatology Nurse Practitioners. Hendes kliniske erfaring understreger vigtigheden af at genkende perimenopausale ændringer i dermatologisk praksis.
Kilder
- Thornton MJ. Østrogener og aldrende hud. (Kilde: Thornton MJ. Østrogener og aldrende hud).
- Zouboulis CC, Makrantonaki E. Kliniske aspekter og molekylære diagnoser af hudens aldring. (Kilde: Zouboulis CC & Makrantonaki E, Kliniske aspekter og molekylære diagnoser af hudens aldring).
- Baumann L. Hudens aldring og dens behandling. (Kilde: Baumann L., Hudens aldring og dens behandling).
- Kendall AC, Nicolaou A. Bioaktive lipidmediatorer i hudbetændelse og immunitet. (Kilde: Kendall AC & Nicolaou A, Bioaktive lipidmediatorer i hudbetændelse og immunitet).
- Khunger N, Kumar C. Menopausal akne – udfordringer og løsninger. (Kilde: Khunger N & Kumar C, Menopausal akne – udfordringer og løsninger).
- Thiboutot D. Akne: hormonelle koncepter og terapi. (Kilde: Thiboutot D., Akne: hormonelle koncepter og terapi).
- Wilkin JK. Patofysiologi og behandling af rosacea. (Kilde: Wilkin JK., Patofysiologi og behandling af rosacea).
- Chaikittisilpa S, Rattanasirisin N, Panchaprateep R, et al. Prævalens af kvindeligt mønsterhårtab hos postmenopausale kvinder: en tværsnitsundersøgelse. (Kilde: Chaikittisilpa S. et al., Prævalens af kvindeligt mønsterhårtab hos postmenopausale kvinder).
- Olsen EA. Kvindeligt mønsterhårtab. (Kilde: Olsen EA., Kvindeligt mønsterhårtab).
- The NAMS 2020 GSM Position Statement Editorial Panel. Den 2020 genitourinære syndrom ved menopause positionserklæring fra North American Menopause Society. (Kilde: The NAMS 2020 GSM Position Statement Editorial Panel).
- Phillips NA, Bachmann GA. Det genitourinære syndrom ved menopause. (Kilde: Phillips NA & Bachmann GA., Det genitourinære syndrom ved menopause).
- The 2023 nonhormone therapy position statement of the North American Menopause Society. (Kilde: The 2023 nonhormone therapy position statement of the North American Menopause Society).
