Roosa (ICD-10: L71) ⚠️
Rosaatia: krooniline põletikuline haigus näo naha mikroveresoonte piirkonnas
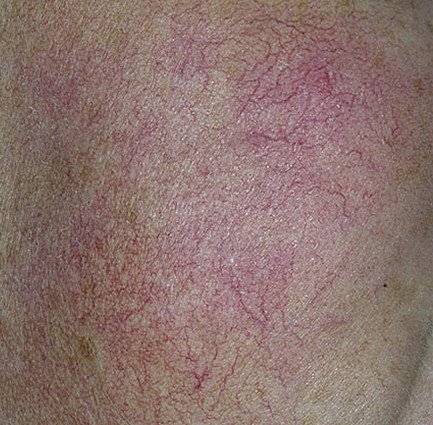
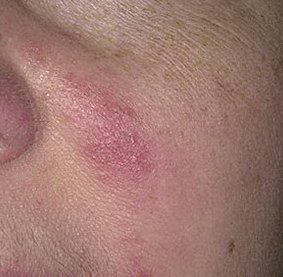
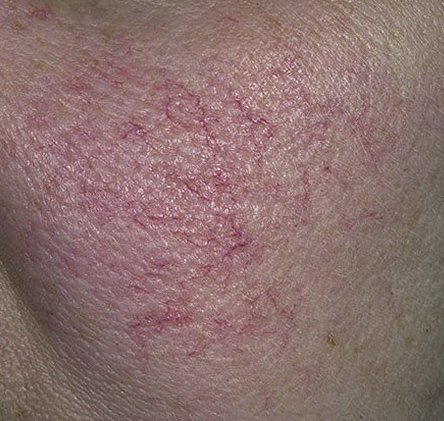
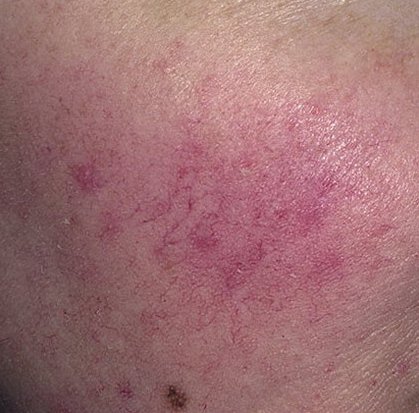
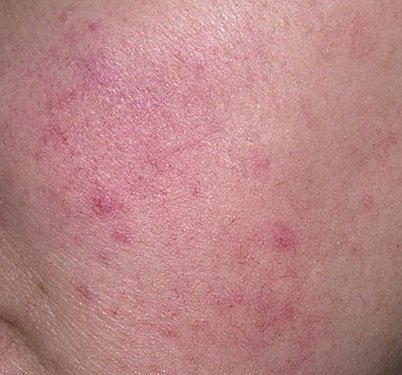
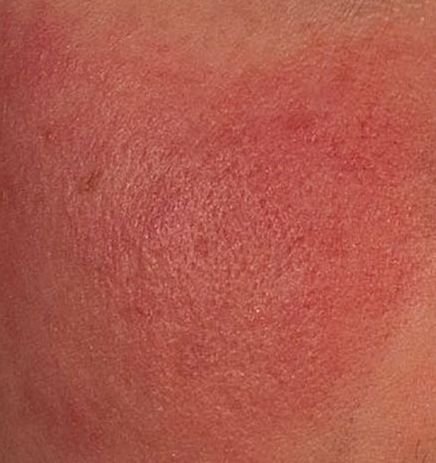
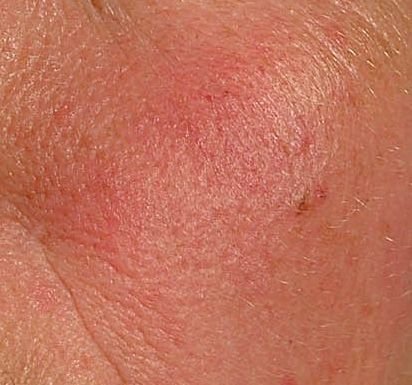
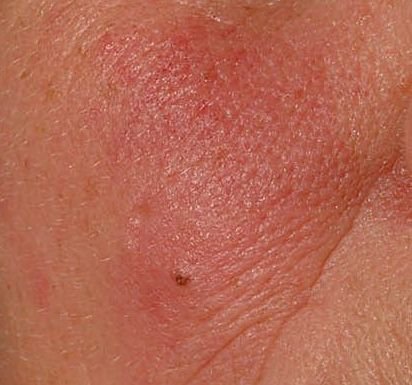
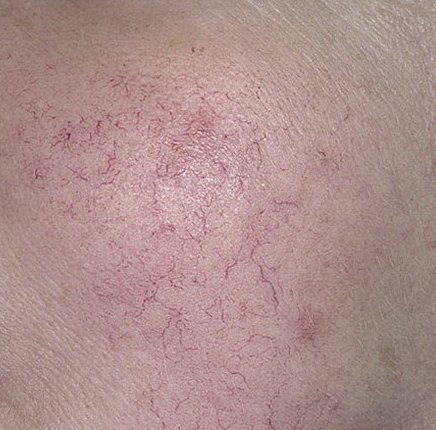
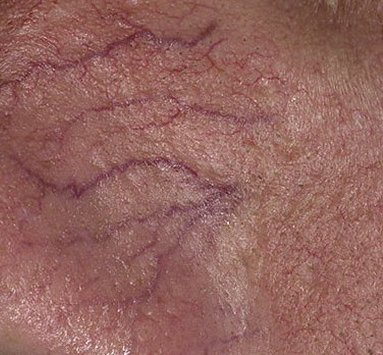
Rosaatia on krooniline, progresseeruv põletikuline dermatoos, mis mõjutab peamiselt näo keskosa. See on seotud naha veresoonte hüperreaktiivsusega, mikrovereringe reguleerimise häiretega ning rasunäärmete ja karvafolliikulite sekundaarse kaasatusega. Rosaatia kliiniline pilt varieerub laialdaselt sõltuvalt haiguse staadiumist ja alamtüübist, kuid võib hõlmata püsivat erüteemi, punetushooge, telangiektaasiaid, papuleid, pustuleid, rinofüümiat ja isegi silmaprobleeme.
Kuigi rosaatia võib papulopustulaarsete kahjustuste tõttu sarnaneda akne vulgarisega, on see iseseisev haigus, millel on eraldi etioloogia, patogenees ja terapeutiline lähenemine. Peamine eristav tegur on selle veresoonte päritolu ning iseloomulik näo keskosa haaratus keskealistel täiskasvanutel. Samas võivad mõlemad seisundid esineda sama patsiendi puhul, mistõttu on täpne diagnoosimine ja kohandatud ravi kriitilise tähtsusega.
Rosaatia avaldub tavaliselt vanuses 30–50 aastat, sageli sümptomite järkjärgulise süvenemisega. Haigus on kõige sagedasem heleda nahatüübiga isikutel (Fitzpatrick I–II), eriti Põhja-Euroopa päritolu inimestel. Ülemaailmne levimus on hinnanguliselt umbes 10% täiskasvanud populatsioonist, kuid paljud juhud jäävad aladiagnoositud või valesti diagnoositud, eriti varastes staadiumites.
Rosaatia patogenees hõlmab keerulist koostoimet neurovaskulaarse düsregulatsiooni, immuunfunktsiooni häirete ja naha mikrobioomi muutuste vahel. Algne käivitaja on sageli ebanormaalne näo kapillaaride laienemine vastusena erinevatele stiimulitele, nagu kuumus, alkohol, vürtsikas toit või stress. Korduvad vasodilatatsiooni episoodid põhjustavad püsivat punetust ja lõpuks veresoonte seinte struktuurimuutusi, mis kaotavad elastsuse ja viivad nähtavate telangiektaasiateni. Samal ajal soodustab düsreguleeritud immuunvastus põletikku ja Demodex folliculorum’i ning teiste oportunistlike mikroobide paljunemist nahal.
Aja jooksul halveneb naha barjäärifunktsioon, suureneb transepidermalne veekadu, tekivad kuivus ja hüpersensitiivsus. Pikema aja jooksul võib see vaskulaarne ja põletikuline kaskaad viia püsiva erüteemi, põletikuliste papulite ning osal patsientidest ka fümatoossete muutuste tekkeni, mida iseloomustab pehmete kudede hüpertroofia ja fibroos.
Rosaatia eelsoodumust ja ägenemist soodustavad tegurid
Kuigi rosaatia täpne põhjus on ebaselge, on tuvastatud mitmeid riskitegureid ja käivitajaid, mis aitavad kaasa haiguse kujunemisele ja ägenemistele. Nende hulka kuuluvad:
- Geneetiline eelsoodumus: perekondlik anamnees suurendab vastuvõtlikkust, viidates pärilikule komponendile, mis mõjutab nii vaskulaarset kui ka immuunregulatsiooni.
- Vaskulaarne hüperreaktiivsus: rosaatiale on iseloomulik suurenenud tundlikkus ja pindmiste dermiste kapillaaride talitlushäired, mis laienevad kergesti erinevate stiimulite toimel.
- Immuunsüsteemi talitlushäired: katelisidiinide liigne ekspressioon ja anomaalne Toll-laadsete retseptorite aktiivsus aitavad kaasa tugevnenud põletikule ja naha hüpersensitiivsusele.
- Mikroobse tasakaalu häired: Demodex-lestade ja nendega seotud bakterite liigne hulk võib algatada või süvendada põletikku.
- Ultraviolettkiirgus: krooniline päikesevalguse toime põhjustab veresoonkonna kahjustust ja põletikuliste tsütokiinide vabanemist, kiirendades rosaatia progresseerumist.
- Hormonaalsed ja ainevahetushäired: menopaus, kilpnäärmehaigused või insuliiniresistentsus võivad mõjutada vaskulaarset tooni ja naha reaktsiooni.
- Dieet ja elustiil: alkohol, kofeiin, vürtsikad toidud ja äkilised temperatuurimuutused on sagedased näo punetust ja erüteemi süvendavad tegurid.
- Ebasobiv nahahooldus või trauma: ärritavad kosmeetikatooted, liigne koorimine või karmid puhastusvahendid kahjustavad naha barjääri ja halvendavad rosaatia sümptomeid.
Nende tegurite tundmine ja mõjutamine on oluline nii ennetuse kui ka ravijuhtimise seisukohalt. Kuigi kõiki käivitajaid ei ole võimalik vältida, võib kokkupuute vähendamine ning naha veresoonte ja barjäärifunktsiooni toetamine haigusaktiivsust oluliselt vähendada.
Diagnostika: kuidas rosaatia diagnoositakse?
Rosaatia diagnoos on kliiniline ning põhineb meditsiinilisel anamneesil, sümptomite ajakulul ja üksikasjalikul dermatoloogilisel läbivaatusel. Oluline on eristada rosaatia teistest dermatoosidest, mis võivad avalduda näo punetuse või pustulaarsete kahjustustena, eriti varastes või atüüpilistes juhtudes. Hästi läbiviidud anamnees peab hõlmama käivitajate tuvastamist, haiguse alguse mustrit, punetushoogude esinemist, fotosensitiivsust ning varasemaid naharavimeetodeid või kaasnevaid haigusi.
Vajadusel võib kasutada järgmisi diagnostikameetodeid:
- Dermatoskoopia: kasulik telangiektaasiate ja muude vaskulaarsete muutuste hindamiseks ning pigmenteerunud või muud tüüpi kahjustuste välistamiseks.
- Fotodokumentatsioon: kõrglahutusega fotod aitavad jälgida haiguse kulgu ja ravivastust.
- Oftalmoloogiline konsultatsioon: vajalik silmarosaatia kahtlusel (konjunktiivi punetus, põletus-, kuivus- või võõrkehatunne, silmalaugude põletik).
- Biopsia (harva): tehakse kahtluse korral pahaloomulisusele, luupusele või granulomatoossetele haigustele; histoloogiliselt võib näha perivaskulaarset ja perfoliikulaarset põletikulist infiltratsiooni, vaskulaarset dilatatsiooni ja rasunäärmete hüperplaasiat.
Sümptomid: rosaatia kliinilised alamtüübid
Erythematous-telangiectatic rosacea
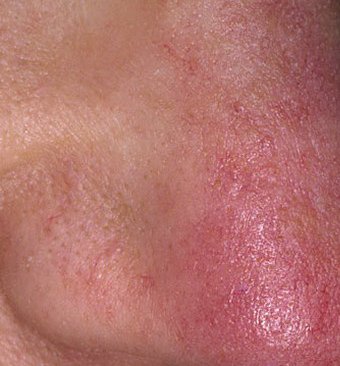
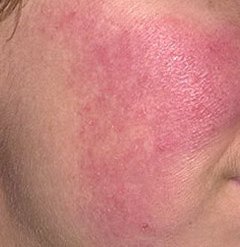
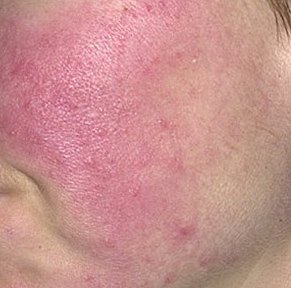
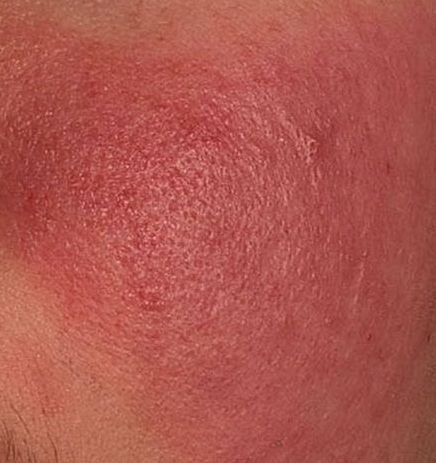
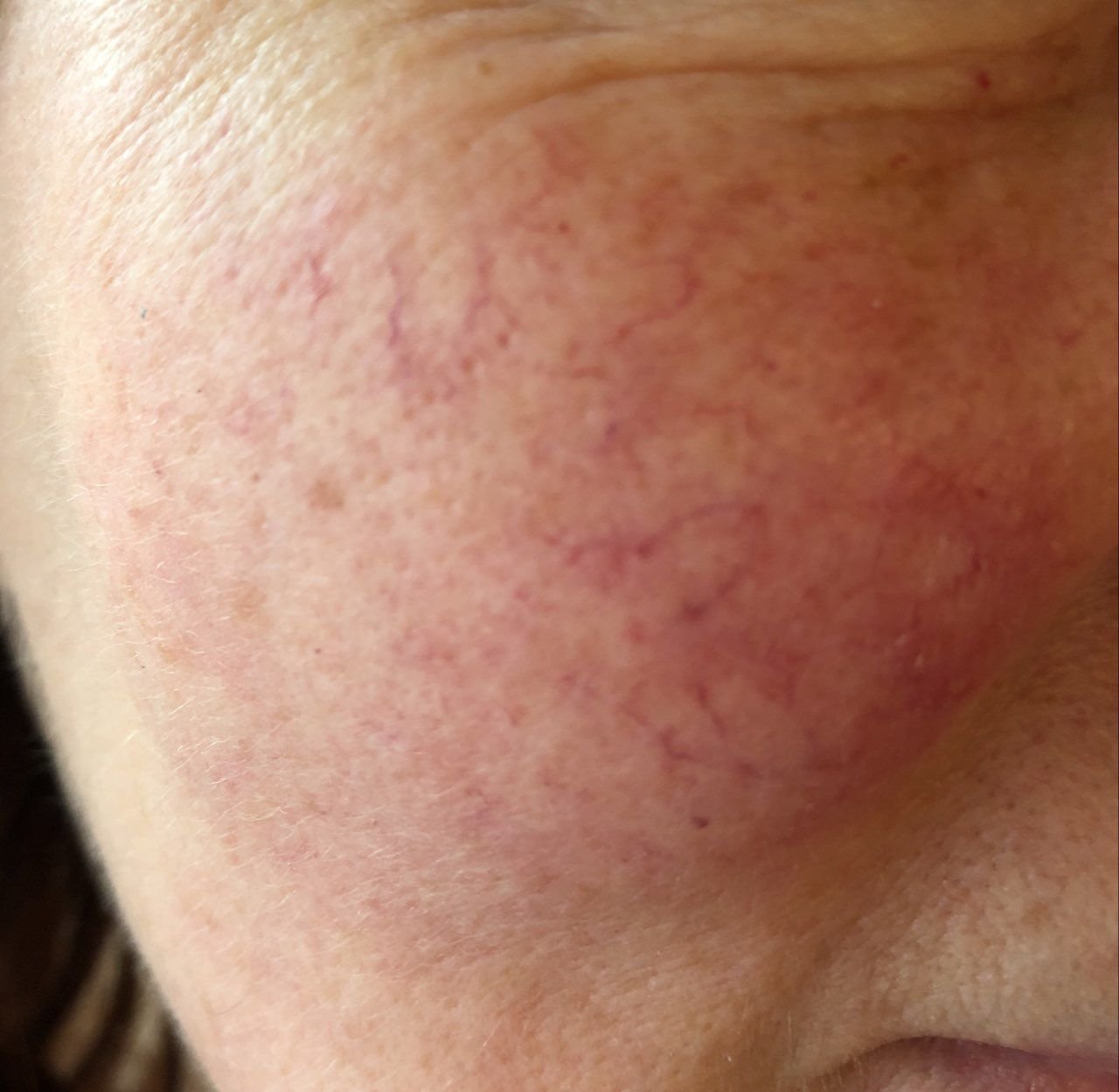
Selle alamtüübi korral algab haigus tavaliselt korduvate näo kuumatunde ja punetushoogudega (flushing), mis aja jooksul muutuvad sagedasemaks ja kestvamaks. Alguses taandub punetus täielikult, kuid hiljem kujuneb püsiv erüteem ning nähtavale tulevad peened laienenud veresooned ehk telangiektaasiad. Nahk tundub soe, õrn ja kergesti ärrituv; patsiendid kirjeldavad sageli kipitust või põletustunnet. Aja jooksul süveneb erüteem ja haarab üha suuremaid näopiirkondi – põski, nina, lõuga ja otsaesist.
Papulopustulaarne rosaatia
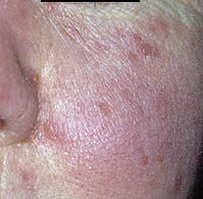
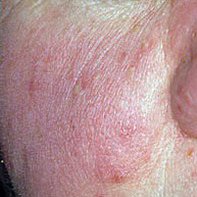
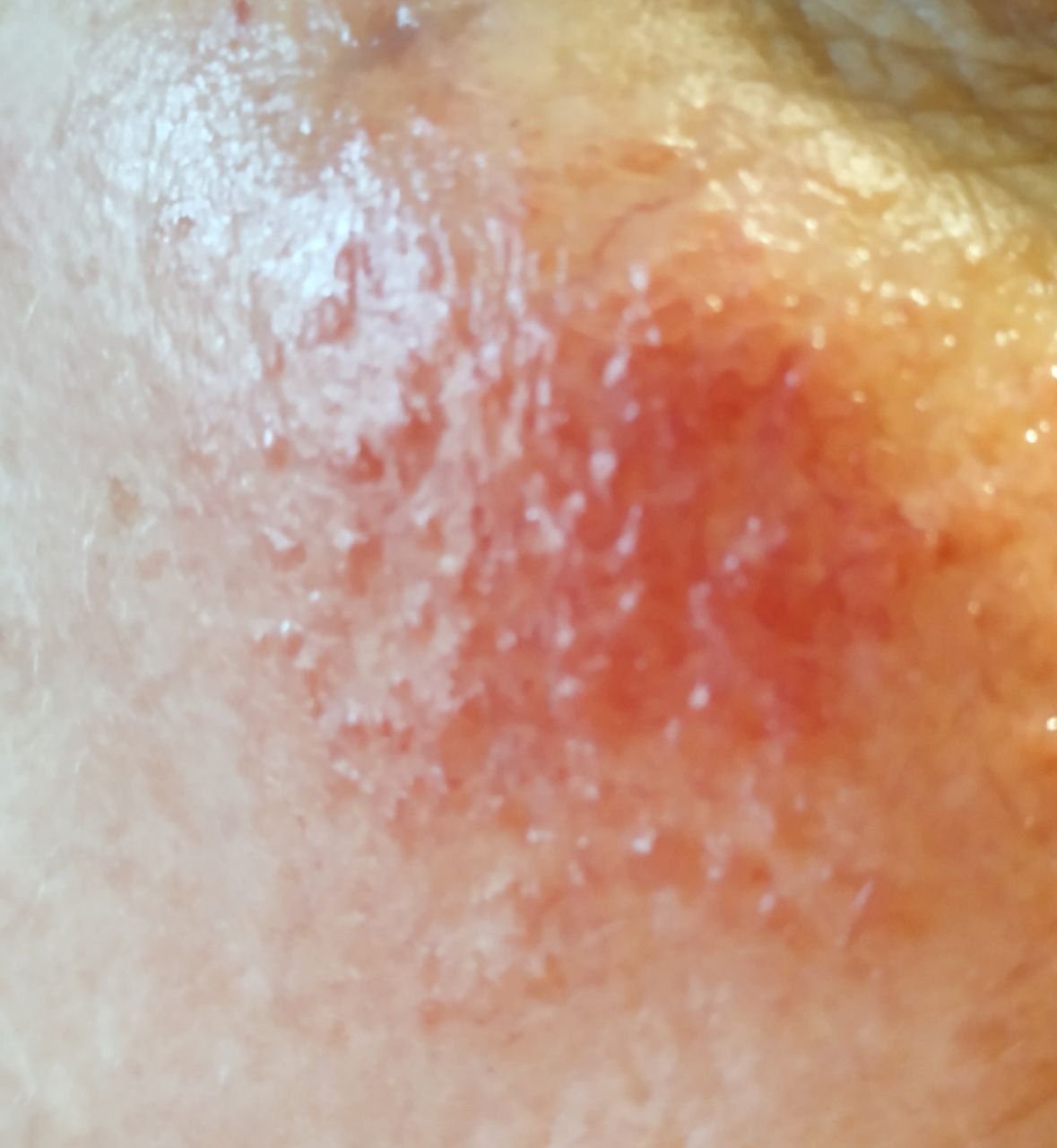
See staadium areneb püsiva erüteemi foonil ja seda iseloomustab põletikuliste papulite ja pustulite teke, enamasti näo keskosas. Erinevalt akne vulgarisest ei esine komedoone. Nahk näib kare, ebaühtlane ja tundlik, sageli kuiv ning kergesti ärrituv. Raskematel juhtudel võivad pustulid olla väga arvukad ning üksteisega liituda, moodustades suuremaid põletikulisi koldeid.
Phymatous rosacea (rhinophyma)
Phymatoosse rosaatia korral tekib krooniline põletik ja fibroos, mis viib pehmete kudede hüpertroofiani, eriti nina piirkonnas. Kujuneb iseloomulik rhinophyma – suurenenud, sõlmiline, muguljas ja sageli lillakas-sinakas nina. Sarnased muutused võivad harvemini haarata ka lõuga, otsaesist või kõrvu. Nahk on paksenenud, rasune ja laienenud pooridega. Rhinophyma esineb oluliselt sagedamini meestel ning vajab sageli kirurgilist korrigeerimist.
Ocular rosacea
Silmarosaatia esineb kuni 50% patsientidest ja võib avalduda enne nahamuutusi või koos nendega. Sümptomite hulka kuuluvad põletustunne, võõrkehatunne, kuivus, silmalaugude põletik (blefariit) ja konjunktiivi punetus. Ravita võivad tekkida sarvkesta kahjustused, haavandid ja nägemisteravuse langus. Kahtluse korral on oluline kiire oftalmoloogiline hindamine.
Diferentsiaaldiagnostika: milliste seisunditega tuleb rosaatia korral arvestada?
Rosaatia tuleb eristada mitmetest teistest seisunditest, mis võivad põhjustada näo punetust, papuleid või pustuleid. Täpne diferentseerimine on oluline, et vältida ebaõiget ravi ja hilinenud diagnoosi.
- Acne vulgaris: iseloomulikud on komedoonid (mustpead ja valgepead) ning sagedasem haaratus seljal ja rinnal; rosaatia korral komedoone ei esine.
- Seborroiline dermatiit: põhjustab samuti erüteemi ja ketendust näol, kuid eelistatult kulmude, juuksepiiri ja kõrvade piirkonnas; sageli kaasneb väljendunud kõõm peanahal.
- Perioraalne dermatiit: papulid ja papulopustulid suu ja lõua ümbruses, sageli seotud paiksete kortikosteroidide või ärritavate kosmeetikumide kasutamisega.
- Lupus erythematosus: liblikakujuline lööve põskedel, selge seos päikesega, süsteemsed sümptomid (liigesvalud, väsimus) ning positiivsed autoantikehad (nt ANA).
- Aktiiniline keratoos ja fotodermatoosid: püsivad karedad, ketendavad laigud päikesele avatud nahal koos väljendunud fototundlikkusega.
- Basaalrakuline kartsinoom ja amelanootiline melanoom: üksikud nodulaarsed või haavanduvad kolded, mis ei taandu ja progresseeruvad; kahtluse korral on vajalik biopsia.
Riskid ja tüsistused: miks rosaatia vajab tähelepanu?
Kuigi rosaatia ei ole eluohtlik haigus, võib selle krooniline kulg ja progresseeruv veresoonte kahjustus põhjustada märkimisväärset füüsilist ja psühhosotsiaalset koormust. Paljud patsiendid kogevad häbitunnet, langenud enesehinnangut, sotsiaalset ärevust ja isegi depressiooni seoses nähtavate näosümptomitega.
Lisaks võib rosaatia olla naha marker aluseks olevate süsteemsete tasakaaluhäirete, nagu soole mikrofloora muutused, hormonaalsed häired või krooniline põletik. Silmade haaratus kujutab ohtu nägemisele, eriti kui sarvkesta haavandeid või blefariiti ei ravita piisavalt.
Ravimata rosaatia võimalikud tüsistused hõlmavad:
- püsiv erüteem ja väljendunud telangiektaasiad;
- sekundaarsed nahainfektsioonid või pahaloomuliste kasvajate hilinenud avastamine rosaatia-laadsete muutuste foonil;
- pehmete kudede hüpertroofia ja fümatoossed muutused (nt rhinophyma);
- silmakahjustused, mis võivad viia püsiva nägemiskahjustuseni.
Taktika: millal ja kuidas abi otsida?
Patsiendid peaksid konsulteerima dermatoloogiga niipea, kui tekivad krooniline näopunetus, korduvad punetushood või papulopustulaarsed kahjustused näol. Varajane sekkumine võib aeglustada haiguse progresseerumist, vähendada tüsistusi ja parandada pikaajalisi tulemusi.
Kliiniline juhtimine peaks hõlmama:
- provotseerivate tegurite tuvastamist ja vältimist (alkohol, kuumus, UV-kiirgus, vürtsikad toidud, emotsionaalne stress);
- nahabarjääri tugevdavaid nahahooldustooteid (mitteärritavad, lõhna- ja värvaineteta preparaadid);
- individuaalselt kohandatud medikamentoosset ravi vastavalt alamtüübile ja raskusastmele (vt allpool);
- oftalmoloogilist hindamist silmasümptomite korral.
Ravi: individuaalne, multimodaalne lähenemine rosaatia korral
Tõhus rosaatia ravi nõuab samm-sammulist, personaalset lähenemist, kus kombineeritakse retseptiravimeid, protseduurilisi meetodeid ja elustiili muutusi. Peamised komponendid hõlmavad:
- Paiksed ravimid: metronidasooli geel või kreem, aselahape, ivermektiin, brimonidiini geel (punetuse vähendamiseks) või oksümetasoliin. Need preparaadid vähendavad põletikku, mõjutavad Demodex-lestasid ja aitavad kontrollida veresoonte laienemist.
- Süsteemsed ravimid: suukaudsed tetratsükliinid (nt doksütsükliin, minotsükliin) mõõduka kuni raske papulopustulaarse või fümatoosse rosaatia korral. Isotretinoiini võib kaaluda raskete, teistele raviviisidele halvasti alluvate vormide puhul.
- Laser- ja valgusravi: intensiivse pulseeriva valguse (IPL) ravi, pulssvärvilaser (PDL) ja Nd:YAG-laser, mida kasutatakse telangiektaasiate, erüteemi ja kudede paksenemise vähendamiseks.
- Kirurgilised lahendused: kaugelearenenud rhinophyma korral võib vaja minna kirurgilist modelleerimist, laser- või elektroablatsiooni, et taastada nina kuju ja funktsioon.
- Silmarosaatia käsitlus: silmalaugude hügieen (soojad kompressid, ripsmeääre puhastamine), kunstpisarad ning vajadusel süsteemsed antibiootikumid või muud ravimid oftalmoloogi juhendamisel.
Oluline on ravi järjepidevus ja raviskeemi järgimine. Patsienti tuleb teavitada rosaatia kroonilisest iseloomust ning säilitusravi olulisusest ka sümptomite taandumise perioodil.
Ennetamine: ägenemiste vähendamine ja pikaajaline kontroll
Rosaatia ägenemiste ennetamine hõlmab nii igapäevast nahahooldust kui ka süsteemset tervisekäitumist ja elustiili juhtimist.
- Käivitajate vältimine: kuumad joogid, alkohol, saun, äärmuslikud temperatuurid ja tugev emotsionaalne stress võivad punetust süvendada.
- Päikesekaitse: igapäevane laia spektriga SPF ≥30 päikesekaitsekreemi kasutamine, eelistatult mineraalfiltritega (tsinkoksiid, titaandioksiid).
- Õrn nahahooldus: hüpoallergeensed, mittekomedogeensed puhastusvahendid ja niisutajad; mehaanilise koorimise ja alkoholi sisaldavate toonikute vältimine.
- Dieedi jälgimine: toidupäeviku pidamine ägenemistega seostuvate toitude (nt väga vürtsikad road, tugev alkohol) tuvastamiseks ja vajadusel vältimiseks.
- Regulaarsed dermatoloogi külastused: naha seisundi korduv hindamine, raviplaani kohandamine ja varajane sekkumine ägenemiste korral.
Proaktiivse ja teadliku lähenemise abil, mida toetab kvalifitseeritud meditsiiniline abi, suudab enamik rosaatia all kannatavaid patsiente saavutada stabiilse remissiooni, vähendada ägenemiste sagedust ja säilitada nii naha tervise kui ka enesekindluse.