Herpes Simplex (ICD-10: B00) ⚠️
Herpes Simplex Virus (HSV-1 ja HSV-2): Kliiniline Ülevaade ja Haldamine
Üldised Iseloomulikud Jooned
Herpes simplex on laialt levinud viirusinfektsioon, mille põhjustavad DNA-d sisaldavad herpes simplex viirused (HSV), liigitatud ICD-10 raames koodide alla B00 (herpesviirusinfektsioonid) ja A60 (anogeniitaalne herpesviirusinfektsioon). Need viirused suudavad pärast esmast nakatumist luua latentse oleku inimeste närvisüsteemis ning võivad soodsates tingimustes perioodiliselt reaktiveeruda. Reaktiveerumise episoodid langevad sageli kokku füsioloogiliste või keskkonnaalaste ärritajatega, nagu hüpotermia, hingamisteede haigused, naha trauma, hormonaalsed kõikumised (nt menstruatsioon), seedetrakti häired, vaimne stress või immuunsuse vähenemine.
Kui viirus siseneb kehasse, paljuneb see kohalikult naha või limaskestade epiteelkudedes. Seejärel liigub see retrogradselt sensoorsete neuronite kaudu seljaaju juurte või trigeminaalganglionide poole, kus see muutub latentseks. Viirus võib püsida selles uinuvas olekus piiramatu aja, reaktiveerudes iseeneslikult või vastusena välistele stressiteguritele ja põhjustades korduvaid kahjustusi algses nakatumise kohas.
Etioloogia: HSV-1 ja HSV-2
On olemas kaks eristuvat herpes simplex viiruse tüüpi:
- HSV-1 (Herpes Simplex Viirus Tüüp 1): Peamiselt seotud suupiirkonna ja näonaha infektsioonidega, eriti huuleherpesega, kuid võib põhjustada ka genitaalinfektsioone suu–genitaal-kontakti kaudu.
- HSV-2 (Herpes Simplex Viirus Tüüp 2): Kõige sagedamini vastutav genitaalherpese eest, kuid võib mõnel juhul nakatada ka orofatsiaalset piirkonda.
Nii HSV-1 kui ka HSV-2 on väga nakkavad ning suutelised põhjustama ägedaid sümptomaatilisi puhanguid ja asümptomaatilist viiruse eritumist, mis aitab märkimisväärselt kaasa nakkuse levikule. Oluline on, et mõlemad viirusetüübid võivad põhjustada nii primaarset kui ka korduvat haigust kas suuõõnes või genitaalpiirkonnas, sõltuvalt edasikandumise viisist.
Kliinilised Manifestatsioonid
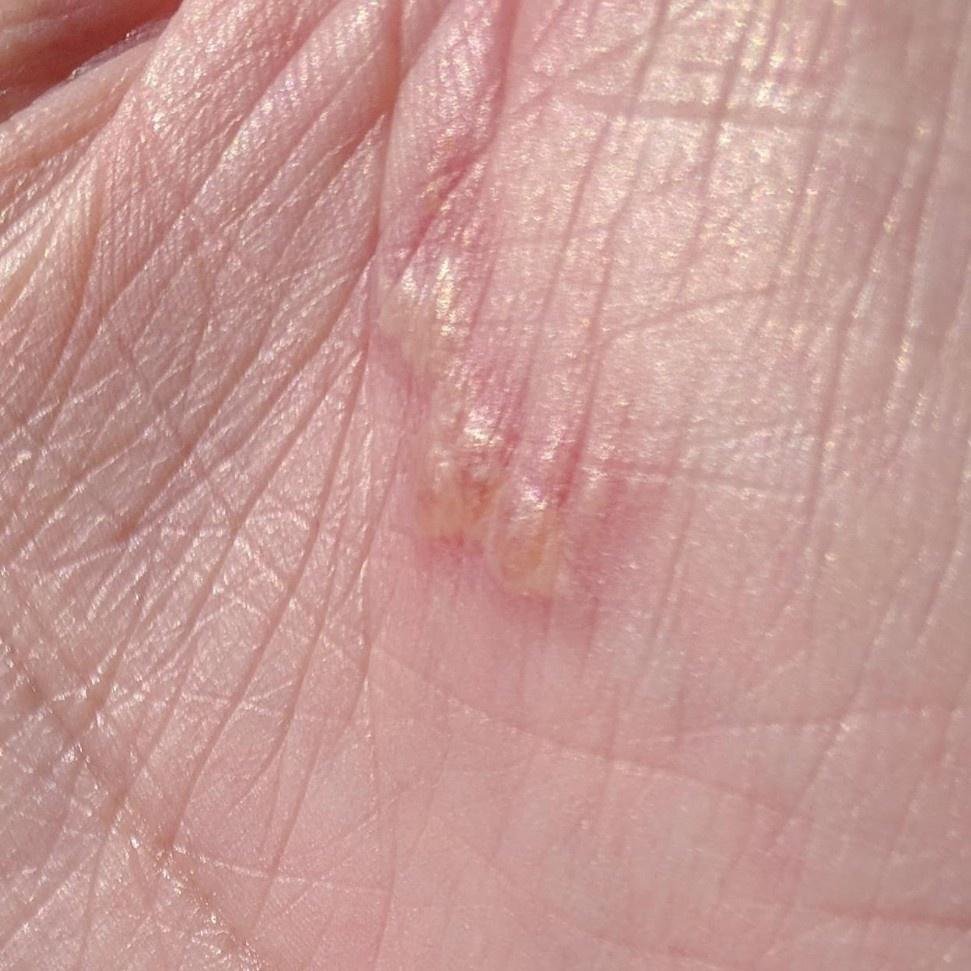
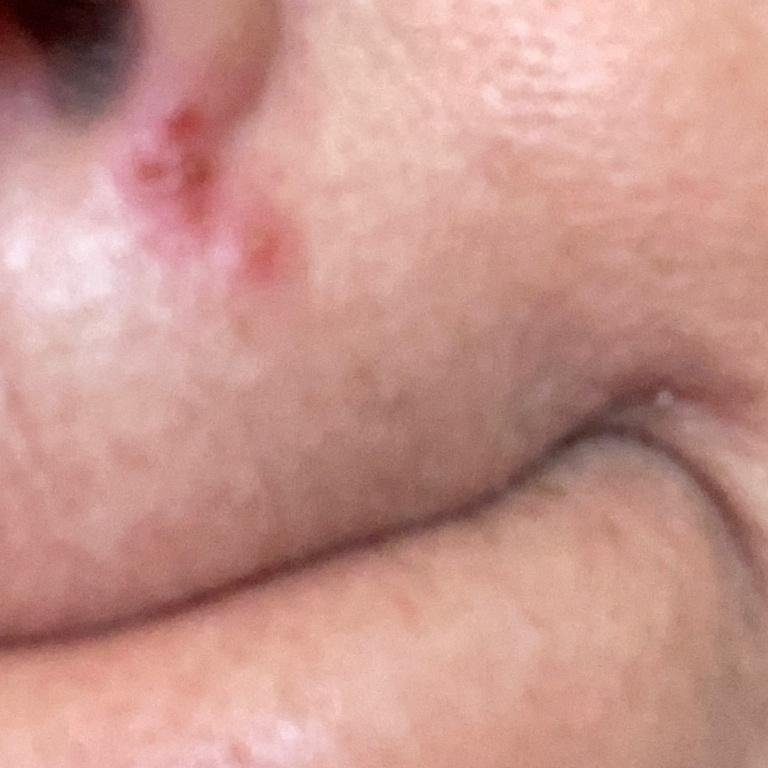
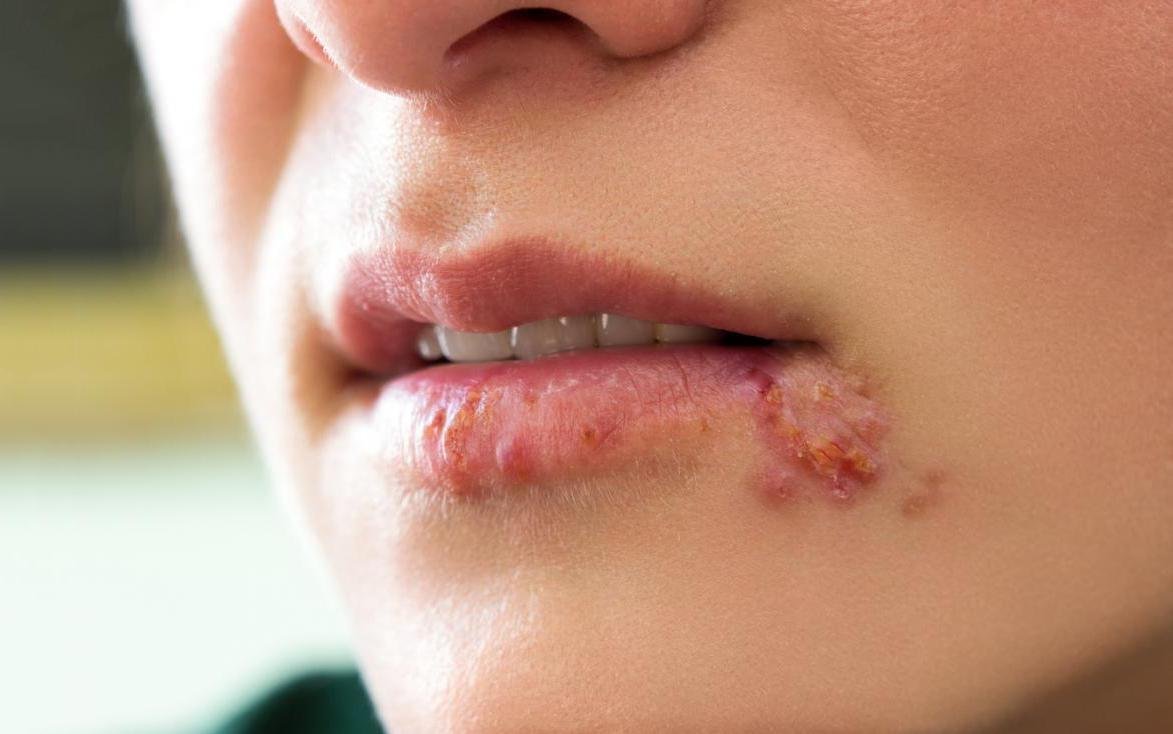
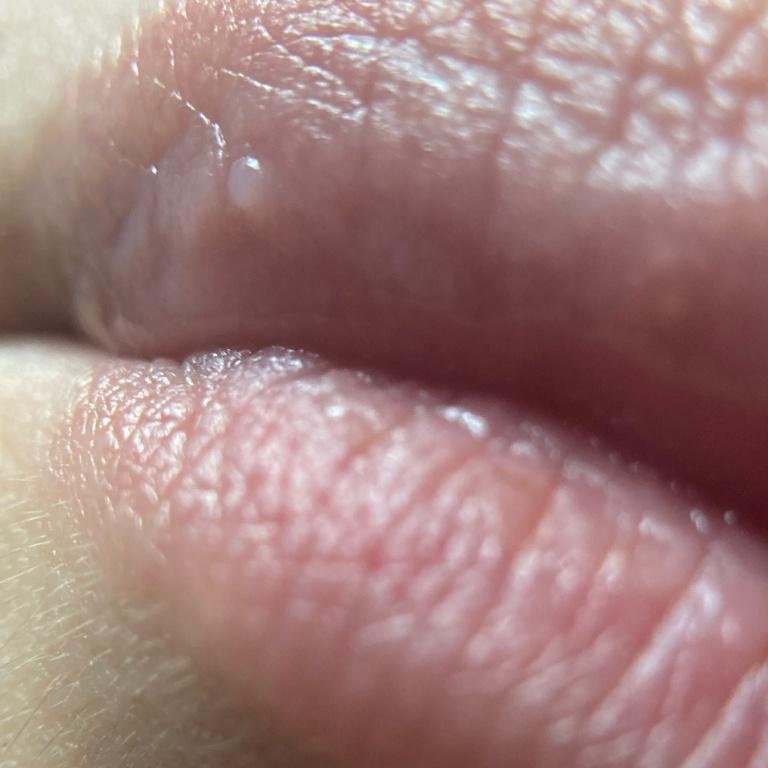
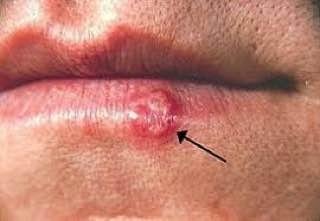
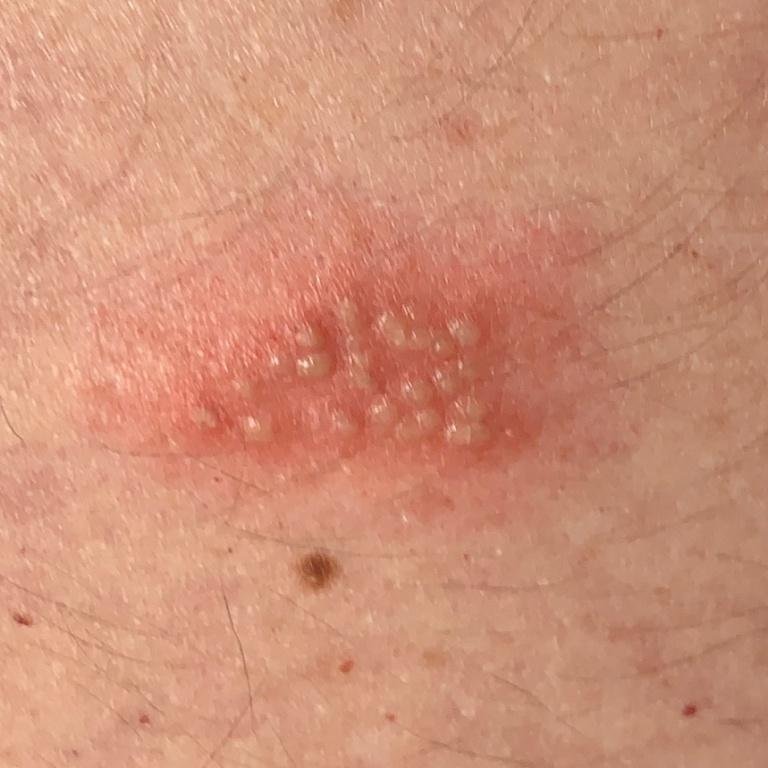
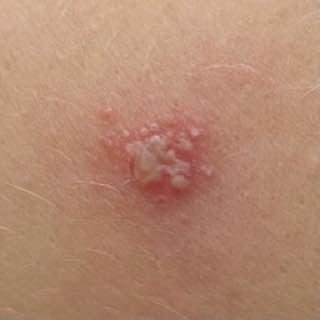
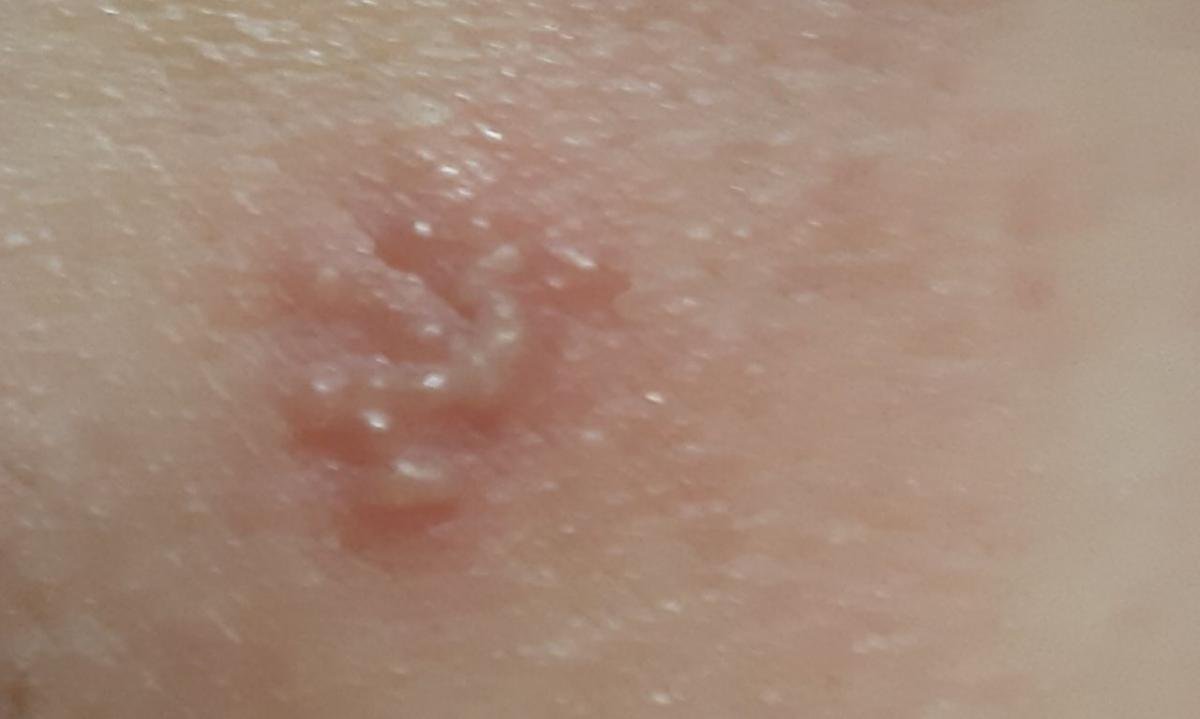
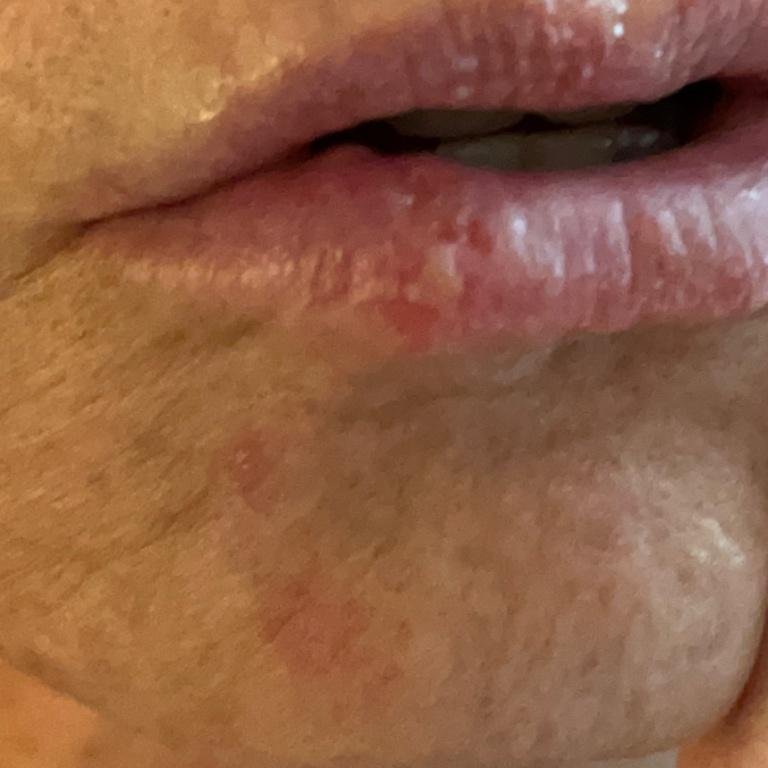
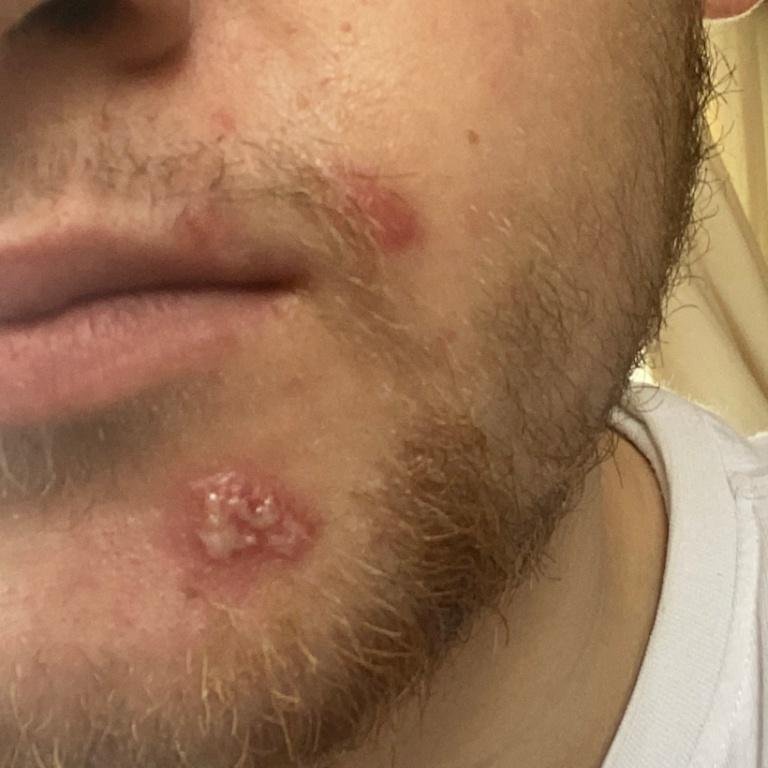
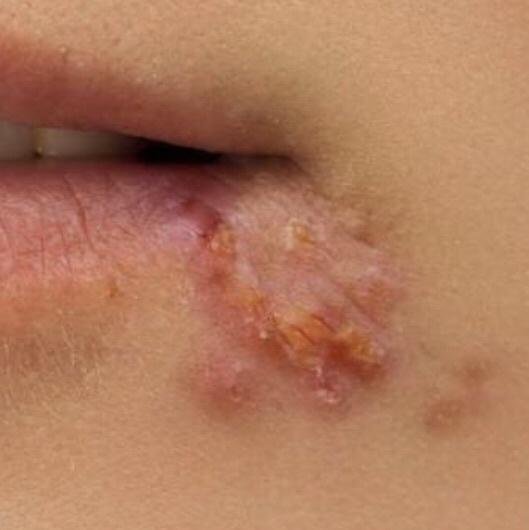
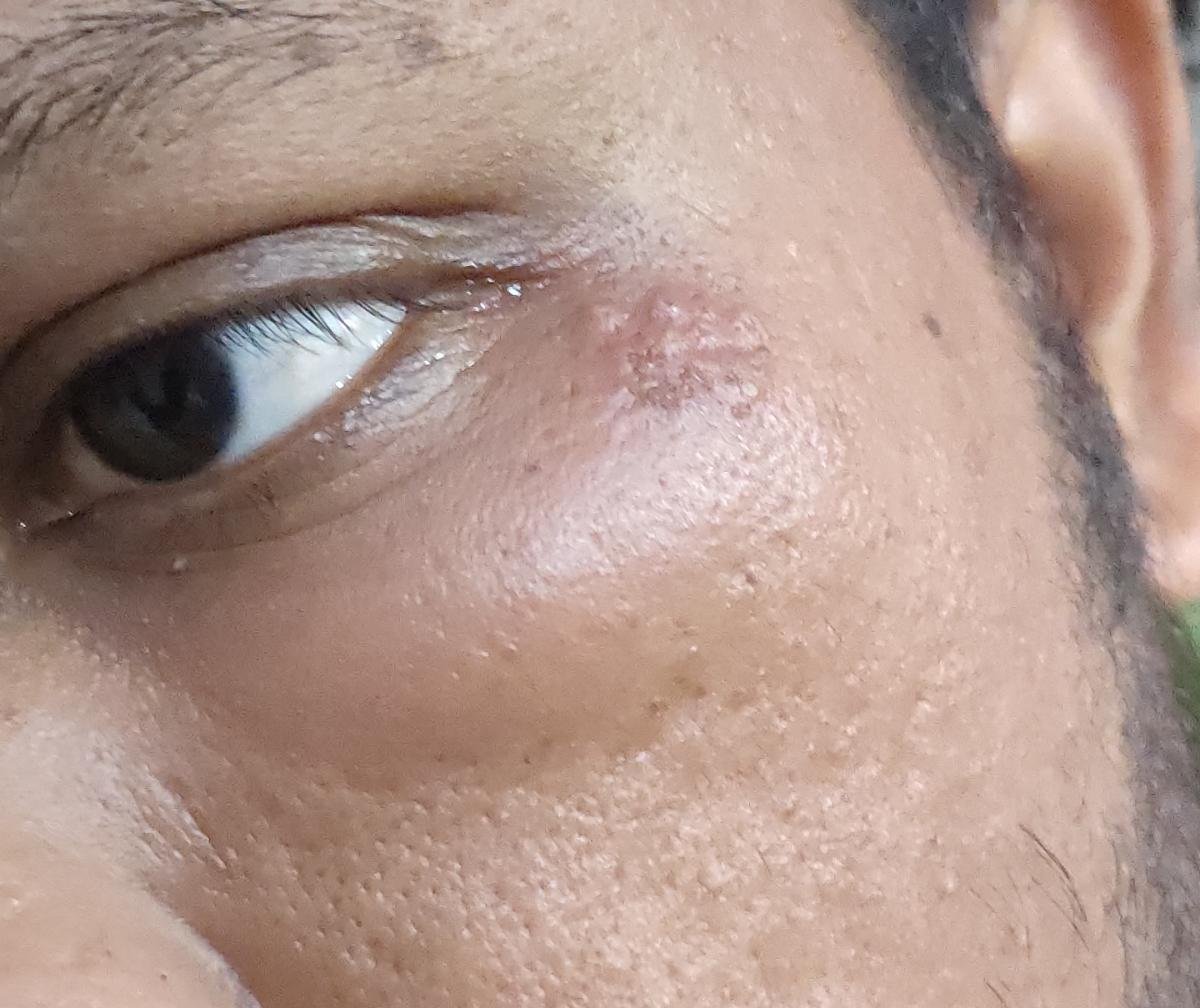
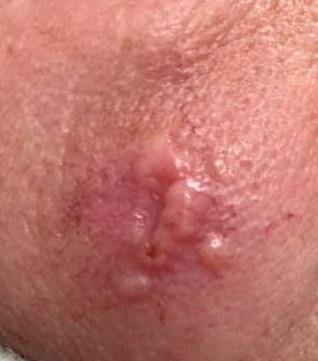
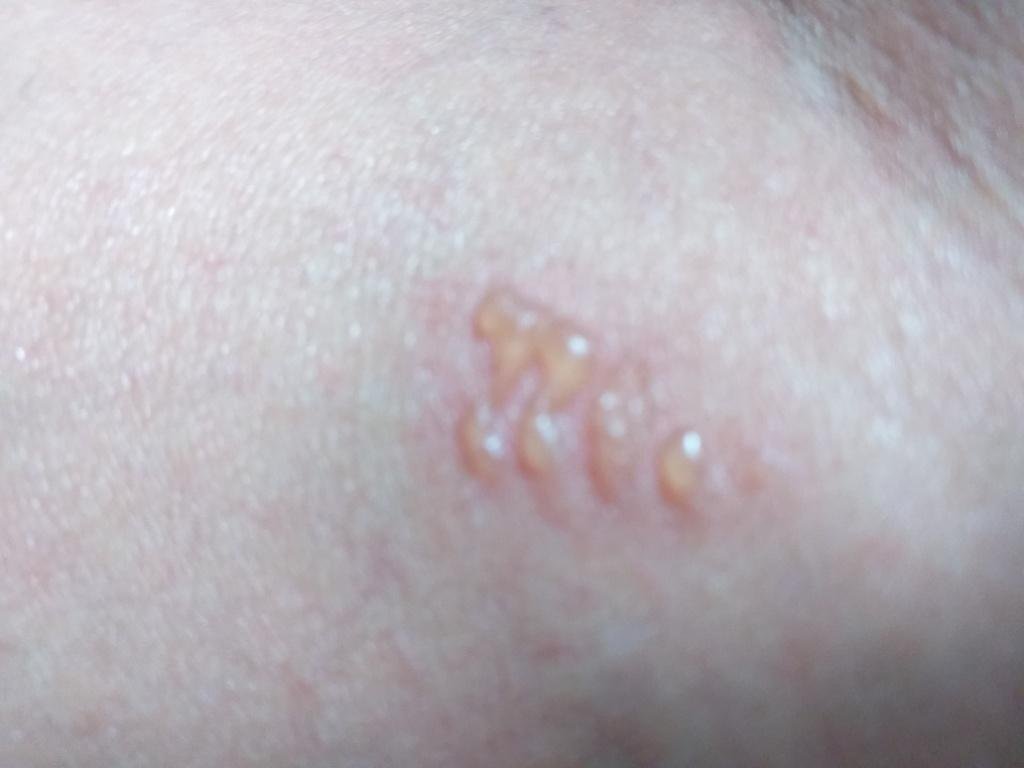
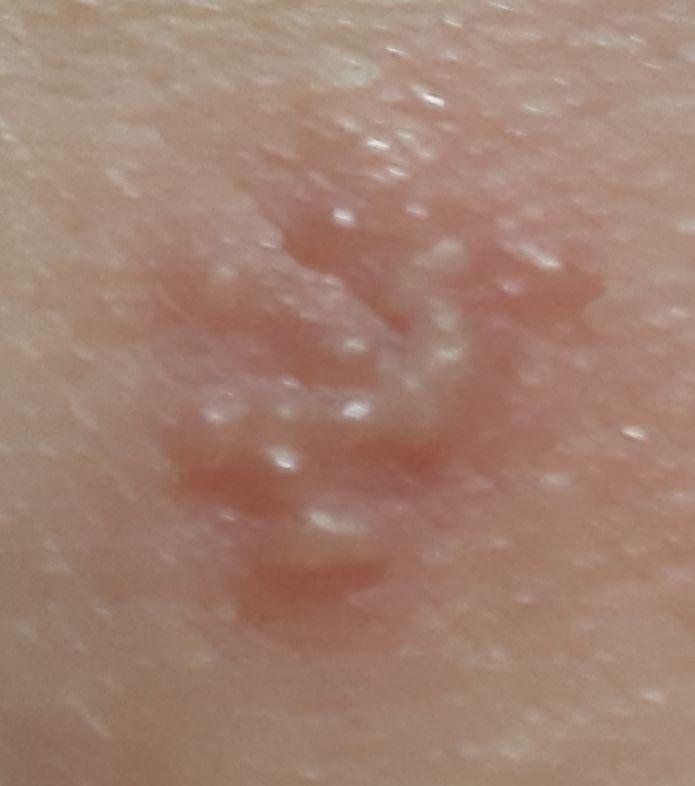
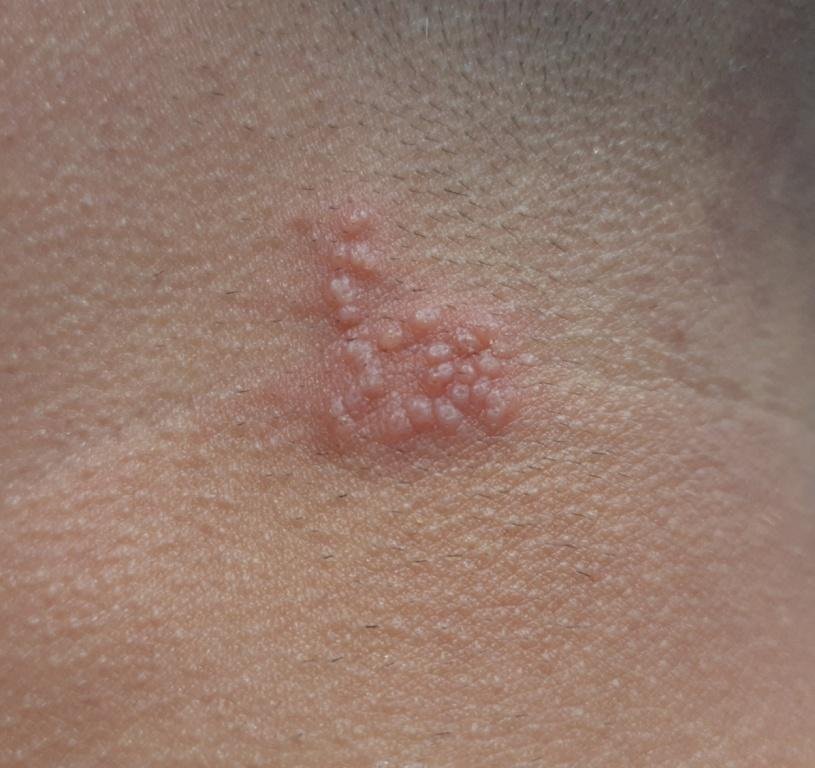
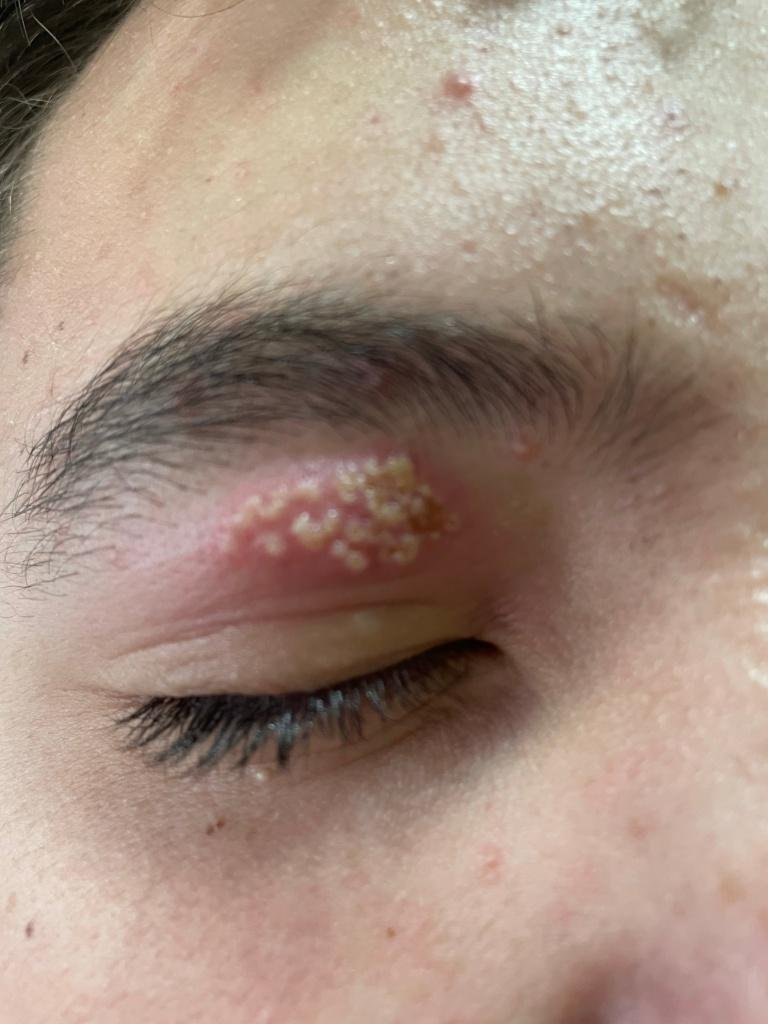
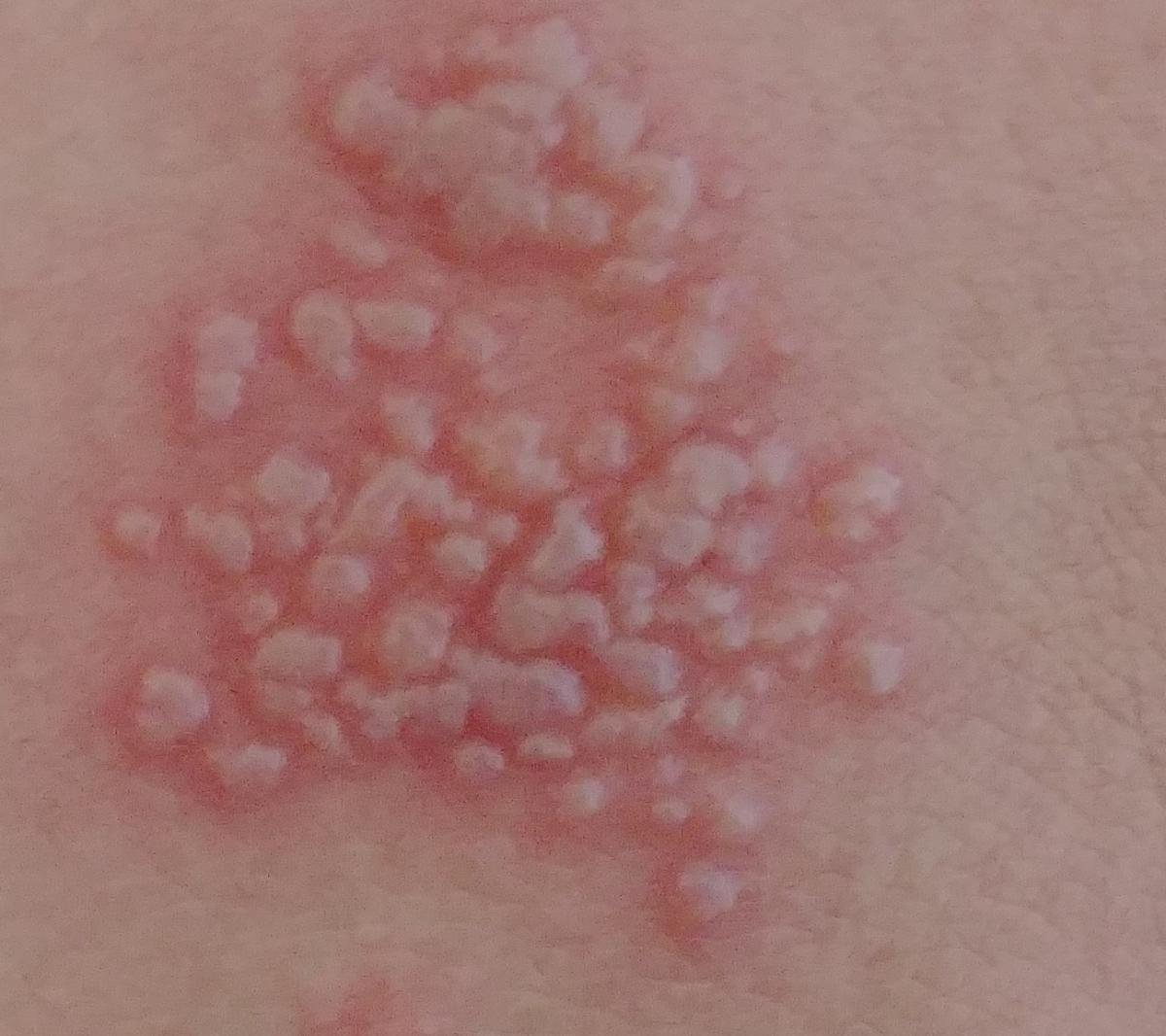
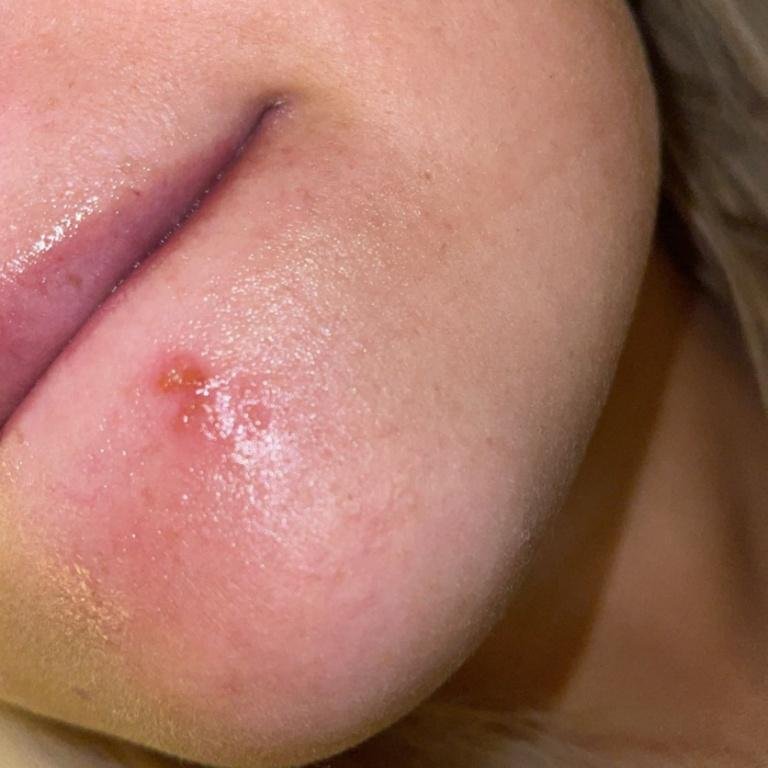
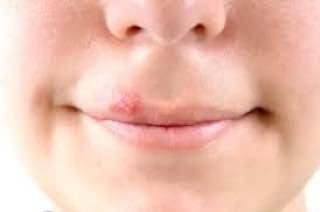
Herpes simplex infektsioon esitleb tavaliselt väikeste, vedelikuga täidetud villide (vesikulite) klastritena punasel, turselisel alusel. Villid on kuplikujulised, 1–3 mm läbimõõduga ning kipuvad grupeeruma. 1–3 päeva jooksul muutub villide sisu häguseks ning osa neist võib muutuda mädaseks või hemorraagiliseks. Lõpuks villid lõhkevad, jättes maha madalad erosioonid ja haavandid, mis kattuvad koorikutega ja paranevad 7–14 päevaga.
Levinud asukohad hõlmavad:
- HSV-1: Perioraalne piirkond (huuled, nina, põsed), igemed, suulae, keel või näonahk;
- HSV-2: Genitaal- ja perineaalsed piirkonnad, tuharad, reied, ureetra, emakakael ja vagina.
Subjektiivsed sümptomid võivad hõlmata:
- Sügelus, kipitus või põletustunne enne löövete ilmnemist (prodromaalfaas);
- Kohalik valu või ebamugavus kahjustatud piirkonnas;
- Palavik, väsimus, peavalu ja lümfisõlmede suurenemine (eriti primaarse infektsiooni korral);
- Neuralgiline valu: Eriti sage genitaalherpese korral, kiirgudes perineumi, peenise peas või häbememokkadesse.
Uusi ville tekib sageli olemasolevate kahjustuste vahetus ümbruses ning need võivad areneda mitme päeva jooksul. Korduvad episoodid on tavaliselt lühema kestusega ja kergema kuluga kui primaarne haigus.
Herpes Simplex Viiruse Infektsioonide Diagnostika
Kuigi diagnoos põhineb sageli iseloomulikul kliinilisel pildil ja anamneesil, on laboratoorne kinnitus oluline atüüpiliste vormide, immuunpuudulikkusega patsientide ning teiste suu- või genitaalpiirkonna haavanditega seisundite eristamisel.
Soovitatavad diagnostikameetodid:
- Viiruse külvamine (viiruskultuur): HSV kasvatamine värskest villivedelikust; väga spetsiifiline, kuid korduvate episoodide korral vähem tundlik.
- Polümeraasi ahelreaktsioon (PCR): Kõige tundlikum meetod HSV DNA tuvastamiseks kahjustuse kaapetest, tserebrospinaalvedelikust või vereproovidest; võimaldab ka viiruse tüübi määramist.
- Otsene immunofluorestsents (DFA): Viiruse antigeenide tuvastamine kahjustusmaterjalist; annab kiiresti vastuse.
- ELISA ja muud seroloogilised testid: Tüüpspetsiifiliste HSV-1 ja HSV-2 IgG antikehade määramine varasema kokkupuute ja infektsiooni staatuse hindamiseks.
Genitaalhaavandite korral tuleb diferentsiaaldiagnostikas arvesse võtta süüfilist, šankroidi, aftoosseid haavandeid, Behçet’ sündroomi ja teisi sarnaste sümptomitega haigusi. Seetõttu on kliiniliste ja laboratoorsete meetodite kombineeritud kasutamine täpse diagnoosi kuldstandard.
Herpes Simplex Ravi
Kuigi HSV infektsiooni välja ravida ei ole võimalik, saavad tõhusad viirusevastased ravimid oluliselt vähendada episoodide raskust, kestust ja kordumise sagedust. Ravimi ja raviskeemi valik sõltub sellest, kas tegemist on primaarse episoodi, korduva puhangu või pikaajalise profülaktilise (supressiivse) raviga.
Viirusevastased ravimid:
- Atsükloviir: Kõige laialdasemalt kasutatav ravim, saadaval suu kaudu manustatava, paikse ja intravenoosse vormina.
- Valatsükloviir: Atsükloviiri eelravim parema suukaudse imendumisega, mis võimaldab harvemat doseerimist.
- Famtsikloviir: Alternatiivne ravim sarnase efektiivsuse ja hea biosaadavusega.
Raviskeemid:
- Ägeda episoodi ravi: 5–10 päeva kestev ravikuur, mis alustatakse võimalikult vara (esimeste sümptomite või prodromaalnähtude ilmnemisel), et lühendada episoodi ja vähendada viiruse eritumist.
- Supressiivne ravi: Igapäevane viirusevastase ravimi kasutamine sagedaste ägenemistega patsientidel või serodiscordantsetes paarides edasikandumise riski vähendamiseks.
- Paiksed preparaadid: Võivad pakkuda lokaalset leevendust, kuid süsteemne ravi on enamasti oluliselt tõhusam.
Tõsiste või keerukate HSV-infektsioonide (nt herpeetiline entsefaliit, neonataalne herpes või disseminatsiooniga haigus) korral on sageli vajalik haiglaravi ja intravenoosne viirusevastane ravi.
Herpes Simplex Viiruse Nakkuste Ennetamine
HSV edasikandumise ennetamine tugineb käitumuslike ettevaatusabinõudele, barjäärimeetmetele, partneritega avatud suhtlusele ja immuunsüsteemi toetamisele. Kuigi edasikandumise täielik välistamine ei ole alati võimalik, vähendavad järgmised strateegiad nakkuse saamise ja reaktiveerumise riski märkimisväärselt.
Esmane ennetamine: Esialgse nakkuse vältimine
- Kondoomide järjepidev kasutamine: Kuigi kondoom ei paku 100% kaitset, vähendab see oluliselt riski, piirates nahk-naha kontakti nakatunud aladega.
- Seksuaalkontakti vältimine aktiivse puhangu ajal: HSV eritumine on suurim, kui villid ja haavandid on olemas; ägenemiste ajal tuleks seksuaalkontaktist hoiduda.
- Partnerile info jagamine: Teavita seksuaalpartnereid teadaolevast HSV-nakkusest ja arutage testimisvõimalusi nii HSV-1 kui ka HSV-2 suhtes.
- Hea intiimhügieen: Käte ja genitaalpiirkonna pesemine pärast seksuaalset kontakti vähendab viiruse ülekande tõenäosust.
- STI-sõeluuringud: Mitme partneriga või uute partneritega inimestel on soovitatav teha sugulisel teel levivate infektsioonide paneel, mis hõlmab ka HSV-tüüpspetsiifilist seroloogiat.
Teisene ennetamine: Ägenemiste ja edasikandumise vähendamine
Juba HSV-ga nakatunud isikutel on eesmärk minimeerida puhangute sagedust ja vähendada viiruse ülekande võimalusi teistele. Soovitused hõlmavad:
- Päevane viirusevastane profülaktika: Sagedaste ägenemistega patsientidel või serodiscordantsetes paarides on atsükloviiri, valatsükloviiri või famtsikloviiri igapäevane kasutamine tõhus puhangute ja asümptomaatilise eritumise vähendamisel.
- Isiklike vallandajate tuvastamine ja vältimine: Sümptomite päeviku pidamine aitab seostada ägenemisi stressi, ägeda haiguse, unevõla või muude teguritega.
- Immuunsüsteemi toetamine: Tasakaalustatud toitumine, piisav puhkus, stressi vähendamise tehnikad ja krooniliste haiguste hea kontroll aitavad vähendada reaktiveerumise riski.
- Naha ja limaskestade trauma vältimine: Liigne hõõrdumine vahekorra ajal, agressiivne raseerimine või abrasiivne pesu võivad eriti genitaalpiirkonnas puhangut soodustada.
Kokkuvõte
Herpes simplex viirus (nii HSV-1 kui ka HSV-2) on laialt levinud ja eluaegne infektsioon, millel võivad olla olulised tagajärjed nii füüsilisele kui ka emotsionaalsele heaolule. Kuigi lõplikku ravi ei ole, võimaldavad kaasaegsed viirusevastased ravimid sümptomite usaldusväärset kontrolli, vähendavad edasikandumise riski ja aitavad enamikul inimestel elada normaalset, rahuldustpakkuvat elu.
Varajane diagnoos, patsiendi harimine, ennetavad strateegiad ja individuaalselt kohandatud ravirežiimid võimaldavad nii esmaseid kui ka korduvaid HSV-nakkusi tõhusalt hallata. Avalik teadlikkus ja vastutustundlik seksuaalkäitumine on jätkuvalt keskse tähtsusega herpes simplex viiruse infektsioonide globaalse koormuse vähendamisel.
Isikud, kes kahtlustavad HSV-nakkust – või elavad juba diagnoositud herpese haigusega – peaksid tegema tihedat koostööd tervishoiutöötajatega, et koostada personaalne jälgimis- ja raviplaan ning säilitada optimaalne naha- ja seksuaaltervis.