Comment la périménopause affecte votre peau et ce que votre médecin peut y faire
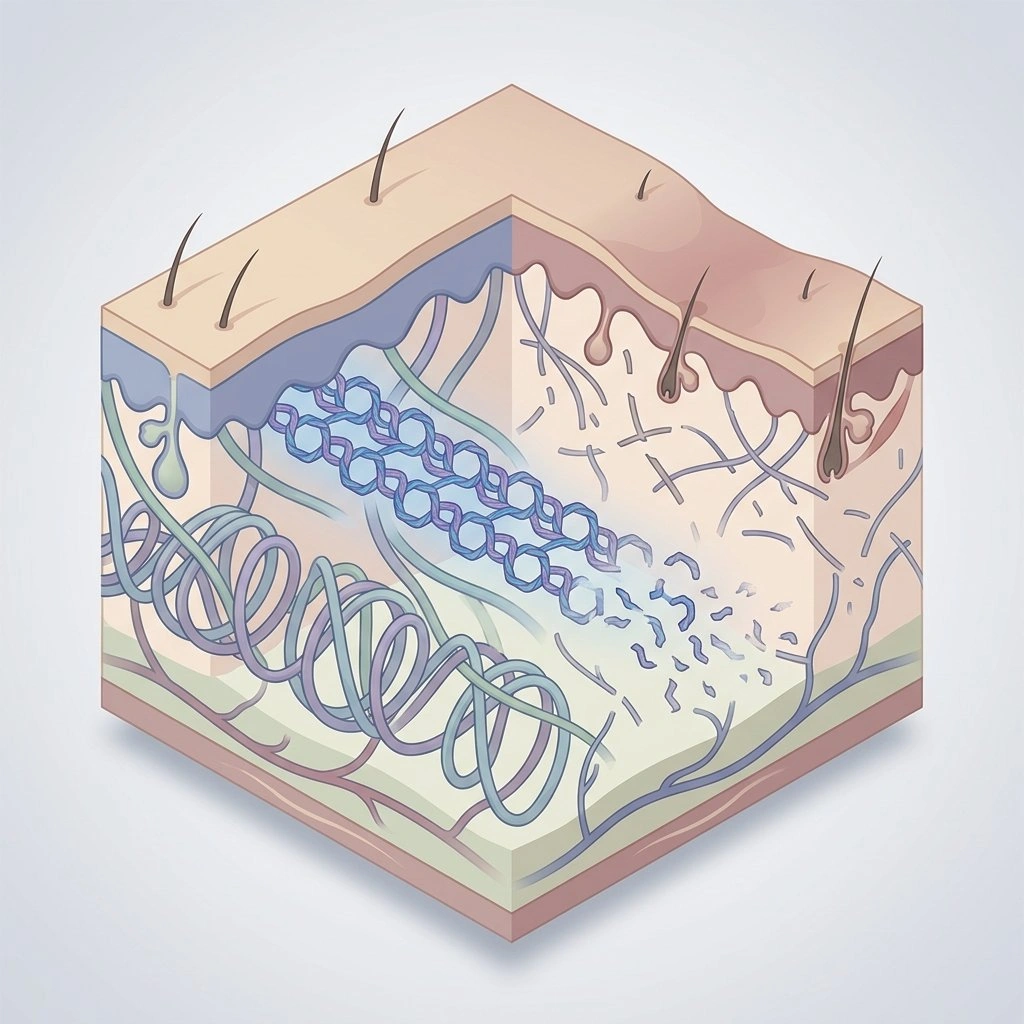
Lorsque la peau, les cheveux et les vaisseaux sanguins changent à la ménopause : regardez au-delà du « simple vieillissement »
De plus en plus de cliniques de dermatologie voient des femmes d’âge moyen qui remarquent des changements soudains dans leur peau, leurs cheveux ou des rougeurs faciales qui ne correspondent pas aux schémas habituels que nous attendons avec le vieillissement et qui sont souvent considérés comme « normaux ». (Source : Zouboulis CC & Makrantonaki E, Aspects cliniques et diagnostics moléculaires du vieillissement cutané).
Ces changements brusques marquent souvent le passage biologique connu sous le nom de périménopause, une phase de transition avant la ménopause définie par des fluctuations hormonales et une diminution progressive des niveaux d’œstrogènes. (Source : Thornton MJ, Œstrogènes et vieillissement de la peau).
Comme les gens recherchent généralement d’abord des soins dermatologiques pour des préoccupations liées à l’apparence, les cliniciens en dermatologie sont particulièrement bien placés pour reconnaître les signes de périménopause et orienter vers un traitement approprié ou une référence plutôt que de rejeter les symptômes comme un vieillissement inévitable. (Source : Zouboulis CC & Makrantonaki E, Aspects cliniques et diagnostics moléculaires du vieillissement cutané).
Comment la baisse des œstrogènes affecte la peau
Les récepteurs aux œstrogènes sont présents dans toute la peau, et les œstrogènes aident à contrôler des fonctions clés telles que la synthèse de collagène, l’épaisseur de l’épiderme, l’hydratation, la cicatrisation des plaies et l’équilibre immunitaire dans la peau. Lorsque les niveaux d’œstrogènes chutent, ces processus changent de manière mesurable. (Source : Thornton MJ, Œstrogènes et vieillissement de la peau).
Après la ménopause, les niveaux de collagène de type I et III dans le derme chutent rapidement ; certaines études estiment une réduction allant jusqu’à 30 % au cours des cinq premières années, ce qui contribue à une peau plus fine, moins élastique et à une barrière cutanée plus faible. (Source : Baumann L., Vieillissement de la peau et son traitement).
Défaillance de la barrière : sécheresse, sensibilité et motifs semblables à l’eczéma
Un des changements les plus notables pour de nombreuses femmes est la défaillance de la barrière. La couche la plus externe de la peau, le stratum corneum, montre des changements dans ses lipides (y compris les céramides) après la ménopause, augmentant la perte d’eau transepidermique et rendant la peau plus vulnérable aux irritants et aux réactions eczémateuses. (Source : Kendall AC & Nicolaou A, Médiateurs lipidiques bioactifs dans l’inflammation cutanée et l’immunité).
Cliniquement, les patientes rapportent une nouvelle sécheresse persistante, des démangeaisons (prurit) et des picotements lors de l’utilisation de produits qui étaient auparavant bien tolérés. Ces plaintes sont courantes et constituent un effet biologique de la réduction du soutien lipidique et de la barrière médié par les œstrogènes plutôt qu’un simple « vieillissement ». (Source : Kendall AC & Nicolaou A, Médiateurs lipidiques bioactifs dans l’inflammation cutanée et l’immunité).
Acné et changements hormonaux à la ménopause
Même lorsque les niveaux d’androgènes mesurés sont dans les plages de référence des laboratoires, la chute des œstrogènes peut produire une prédominance androgénique relative, augmentant l’activité des glandes sébacées et entraînant une inflammation folliculaire et de l’acné. (Source : Thiboutot D., Acné : concepts hormonaux et thérapie).
L’acné périménopausique apparaît souvent le long de la mâchoire et du bas du visage et peut être inflammatoire sans de nombreux comédons, ce qui la distingue de l’acné classique de l’adolescence. Pour ce schéma, les preuves soutiennent la priorité des traitements topiques et des approches hormonales plutôt que de longs traitements antibiotiques systémiques. (Source : Khunger N & Kumar C, Acné ménopausique – défis et solutions ; Thiboutot D., Acné : concepts hormonaux et thérapie).
Rosacée, rougeurs et sensibilité vasculaire
L’instabilité vasomotrice qui commence à la périménopause peut aggraver les rougeurs faciales ou révéler une rosacée et un érythème facial persistant. Certaines patientes remarquent une apparition soudaine de rougeurs continues, de brûlures ou d’une sensibilité accrue à la chaleur au niveau du visage. (Source : Wilkin JK., Physiopathologie et traitement de la rosacée).
Comprendre le chevauchement entre les symptômes vasomoteurs systémiques (bouffées de chaleur, rougeurs) et les conditions inflammatoires de la peau du visage aide les cliniciens à fournir des conseils réalistes et à coordonner les soins avec les soins primaires ou la gynécologie lorsque cela est approprié. (Source : Wilkin JK., Physiopathologie et traitement de la rosacée).
Changements capillaires : pourquoi cela compte sur le plan émotionnel et clinique
Les plaintes concernant les cheveux figurent parmi les problèmes les plus angoissants pour les femmes d’âge moyen. La perte de cheveux de type féminin devient beaucoup plus courante après la ménopause, certaines études rapportant des taux de prévalence supérieurs à 50 % dans les groupes postménopausiques. (Source : Chaikittisilpa S. et al., Prévalence de la perte de cheveux de type féminin chez les femmes postménopausiques).
Une évaluation minutieuse doit séparer l’amincissement en motif du télogène effluvium (chute diffuse) ou des causes inflammatoires de la perte de cheveux, car les traitements diffèrent. Les options basées sur des preuves, telles que le minoxidil topique, sont fondamentales pour la perte de cheveux de type féminin. (Source : Olsen EA., Perte de cheveux de type féminin).
Symptômes vulvovaginaux : souvent mal interprétés comme une infection
De nombreuses femmes ressentent une nouvelle sensation de brûlure, de sécheresse et d’irritation vulvaire ou vaginale pendant la périménopause et après la ménopause. Ces symptômes sont souvent mal interprétés comme des infections récurrentes alors qu’ils peuvent représenter le syndrome génito-urinaire de la ménopause (GSM), une condition hypoestrogénique affectant les tissus vulvovaginaux. (Source : Le comité éditorial de la déclaration de position GSM 2020 de la NAMS).
Les cliniciens en dermatologie peuvent jouer un rôle clé en effectuant un examen dermatologique minutieux, en excluant les dermatoses inflammatoires et en coordonnant avec la gynécologie ou les soins primaires pour garantir un traitement hormonal ou non hormonal approprié. Une reconnaissance précoce améliore le confort et prévient des traitements antimicrobiens inutiles. (Source : Phillips NA & Bachmann GA., Le syndrome génito-urinaire de la ménopause ; Le comité éditorial de la déclaration de position GSM 2020 de la NAMS).
Stratégies de gestion pratiques dans les cliniques de dermatologie
Les soins de première ligne se concentrent sur la restauration de la barrière et la simplification des routines de soins de la peau afin que celle-ci puisse récupérer. Des nettoyants doux, des émollients sans parfum riches en céramides ou d’autres lipides de barrière, et l’évitement d’actifs inutiles ou irritants sont des points de départ sensés. (Source : Kendall AC & Nicolaou A, Médiateurs lipidiques bioactifs dans l’inflammation cutanée et l’immunité).
Lors de la réintroduction d’ingrédients actifs (rétinoïdes, exfoliants, acides), une approche prudente et progressive aide à prévenir les poussées de sensibilité. Pour l’acné, privilégiez les thérapies topiques et envisagez une modulation hormonale lorsque cela est approprié plutôt que de longs traitements antibiotiques. (Source : Khunger N & Kumar C, Acné ménopausique – défis et solutions ; Thiboutot D., Acné : concepts hormonaux et thérapie).
Les soins de la rosacée comprennent l’identification et la minimisation des déclencheurs (température, boissons alcoolisées, aliments épicés et certains produits de soin de la peau), l’utilisation de thérapies anti-inflammatoires topiques ou orales lorsque nécessaire, et la reconnaissance que certaines rougeurs peuvent être liées à des symptômes vasomoteurs systémiques plutôt qu’à une maladie cutanée seule. (Source : Wilkin JK., Physiopathologie et traitement de la rosacée).
Pour la perte de cheveux, la gestion est guidée par le diagnostic : minoxidil topique pour la perte de cheveux de type féminin, plus une évaluation des causes réversibles si l’historique suggère un télogène effluvium. (Source : Olsen EA., Perte de cheveux de type féminin ; Chaikittisilpa S. et al., Prévalence de la perte de cheveux de type féminin chez les femmes postménopausiques).
Quand collaborer ou référer
Référez ou co-gestionez avec les soins primaires, la gynécologie ou des spécialistes de la ménopause pour des symptômes vasomoteurs modérés à sévères, une perturbation significative du sommeil ou un GSM gênant, car les thérapies hormonales et non hormonales soutenues par des lignes directrices peuvent améliorer considérablement la qualité de vie. (Source : Le comité éditorial de la déclaration de position GSM 2020 de la NAMS ; La déclaration de position sur les thérapies non hormonales 2023 de la North American Menopause Society).
La coordination réduit également le risque de surtraitement avec des agents topiques ou systémiques et garantit que les patientes reçoivent des options basées sur des preuves pour des symptômes qui chevauchent les changements cutanés et systémiques liés à la ménopause. (Source : Le comité éditorial de la déclaration de position GSM 2020 de la NAMS ; La déclaration de position sur les thérapies non hormonales 2023 de la North American Menopause Society).
Pourquoi reconnaître la périménopause est important en dermatologie
La périménopause elle-même n’est pas un diagnostic dermatologique, mais ses manifestations cutanées et capillaires sont biologiquement réelles et cliniquement exploitables ; identifier la transition aide les cliniciens à adapter les soins et à éviter des thérapies inutiles ou inefficaces. (Source : Thornton MJ, Œstrogènes et vieillissement de la peau ; Baumann L., Vieillissement de la peau et son traitement).
La validation est également importante : de nombreuses femmes se sentent ignorées lorsque leurs nouveaux symptômes sont considérés comme « simplement le vieillissement ». Une visite chez le dermatologue qui reconnaît la base biologique de ces changements peut réduire l’anxiété et orienter les patientes vers des traitements qui restaurent la fonction et le confort. (Source : Zouboulis CC & Makrantonaki E, Aspects cliniques et diagnostics moléculaires du vieillissement cutané).
Lorsque les dermatologues, les soins primaires et la gynécologie travaillent ensemble en utilisant des stratégies basées sur des preuves — réparation de la barrière, options topiques et hormonales appropriées, et thérapies capillaires ciblées — les patientes obtiennent de meilleurs résultats et des explications plus claires à un moment de changements physiques déroutants. (Source : Le comité éditorial de la déclaration de position GSM 2020 de la NAMS ; La déclaration de position sur les thérapies non hormonales 2023 de la North American Menopause Society).
Auteur
Amanda Caldwell, MSN, APRN-C, est une infirmière praticienne en dermatologie et présidente de la Society of Dermatology Nurse Practitioners. Son expérience clinique souligne l’importance de reconnaître les changements périménopausiques dans la pratique dermatologique.
Sources
- Thornton MJ. Œstrogènes et vieillissement de la peau. (Source : Thornton MJ. Œstrogènes et vieillissement de la peau).
- Zouboulis CC, Makrantonaki E. Aspects cliniques et diagnostics moléculaires du vieillissement cutané. (Source : Zouboulis CC & Makrantonaki E, Aspects cliniques et diagnostics moléculaires du vieillissement cutané).
- Baumann L. Vieillissement de la peau et son traitement. (Source : Baumann L., Vieillissement de la peau et son traitement).
- Kendall AC, Nicolaou A. Médiateurs lipidiques bioactifs dans l’inflammation cutanée et l’immunité. (Source : Kendall AC & Nicolaou A, Médiateurs lipidiques bioactifs dans l’inflammation cutanée et l’immunité).
- Khunger N, Kumar C. Acné ménopausique – défis et solutions. (Source : Khunger N & Kumar C, Acné ménopausique – défis et solutions).
- Thiboutot D. Acné : concepts hormonaux et thérapie. (Source : Thiboutot D., Acné : concepts hormonaux et thérapie).
- Wilkin JK. Physiopathologie et traitement de la rosacée. (Source : Wilkin JK., Physiopathologie et traitement de la rosacée).
- Chaikittisilpa S, Rattanasirisin N, Panchaprateep R, et al. Prévalence de la perte de cheveux de type féminin chez les femmes postménopausiques : une étude transversale. (Source : Chaikittisilpa S. et al., Prévalence de la perte de cheveux de type féminin chez les femmes postménopausiques).
- Olsen EA. Perte de cheveux de type féminin. (Source : Olsen EA., Perte de cheveux de type féminin).
- Le comité éditorial de la déclaration de position GSM 2020 de la NAMS. La déclaration de position sur le syndrome génito-urinaire de la ménopause de la North American Menopause Society. (Source : Le comité éditorial de la déclaration de position GSM 2020 de la NAMS).
- Phillips NA, Bachmann GA. Le syndrome génito-urinaire de la ménopause. (Source : Phillips NA & Bachmann GA., Le syndrome génito-urinaire de la ménopause).
- La déclaration de position sur les thérapies non hormonales 2023 de la North American Menopause Society. (Source : La déclaration de position sur les thérapies non hormonales 2023 de la North American Menopause Society).
