Come la perimenopausa influisce sulla tua pelle e cosa può fare il tuo medico al riguardo
Quando la pelle, i capelli e i vasi sanguigni cambiano a metà vita: guarda oltre il “semplice invecchiamento”
Sempre più cliniche dermatologiche stanno vedendo donne di mezza età che notano cambiamenti improvvisi nella loro pelle, capelli o arrossamenti facciali che non si adattano ai modelli abituali che ci aspettiamo con l’invecchiamento e vengono spesso liquidati come “normali”. (Fonte: Zouboulis CC & Makrantonaki E, Aspetti clinici e diagnosi molecolare dell’invecchiamento cutaneo).
Questi cambiamenti bruschi segnano frequentemente il cambiamento biologico noto come perimenopausa, una fase di transizione prima della menopausa definita da fluttuazioni ormonali e una graduale diminuzione degli estrogeni circolanti. (Fonte: Thornton MJ, Estrogeni e pelle invecchiata).
Poiché le persone cercano comunemente assistenza dermatologica per preoccupazioni legate all’aspetto, i clinici dermatologici sono in una posizione unica per riconoscere i segni perimenopausali e guidare un trattamento o un rinvio appropriato, piuttosto che liquidare i sintomi come inevitabile invecchiamento. (Fonte: Zouboulis CC & Makrantonaki E, Aspetti clinici e diagnosi molecolare dell’invecchiamento cutaneo).
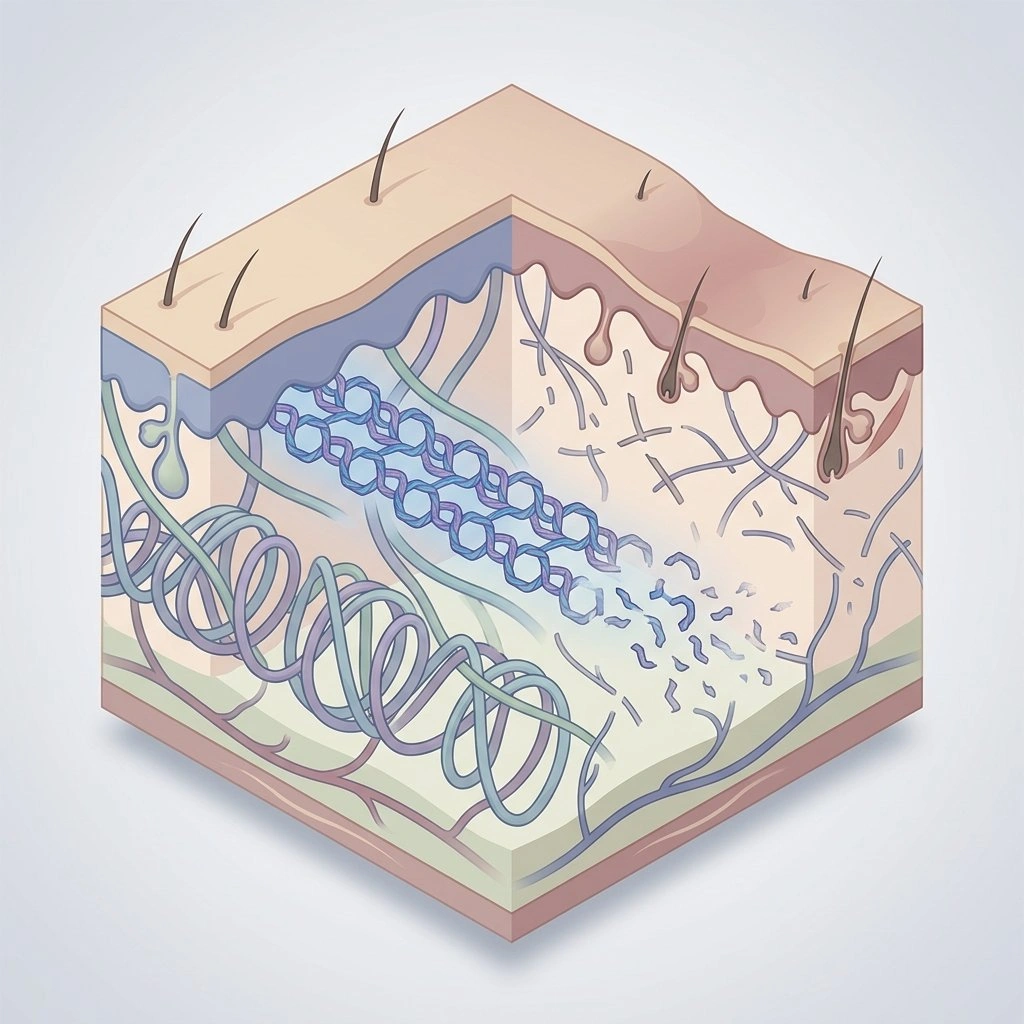
Come la diminuzione degli estrogeni influisce sulla pelle
I recettori degli estrogeni sono presenti in tutta la pelle, e gli estrogeni aiutano a controllare funzioni chiave come la sintesi del collagene, lo spessore epidermico, l’idratazione, la guarigione delle ferite e l’equilibrio immunitario nella pelle. Quando i livelli di estrogeni diminuiscono, questi processi cambiano in modi misurabili. (Fonte: Thornton MJ, Estrogeni e pelle invecchiata).
Dopo la menopausa, i livelli di collagene di tipo I e III nel derma diminuiscono rapidamente; alcuni studi stimano una riduzione fino al 30% nei primi cinque anni, il che contribuisce a una pelle più sottile, meno elastica e a una barriera cutanea più debole. (Fonte: Baumann L., Invecchiamento cutaneo e il suo trattamento).
Rottura della barriera: secchezza, sensibilità e modelli simili all’eczema
Uno dei cambiamenti più evidenti per molte donne è la dysfunzione della barriera. Lo strato più esterno della pelle, lo strato corneo, mostra cambiamenti nei suoi lipidi (inclusi i ceramidi) dopo la menopausa, aumentando la perdita d’acqua transepidermica e rendendo la pelle più vulnerabile agli irritanti e alle reazioni eczematose. (Fonte: Kendall AC & Nicolaou A, Mediatori lipidici bioattivi nell’infiammazione cutanea e nell’immunità).
Clinicamente, i pazienti segnalano una nuova secchezza persistente, prurito e bruciore quando utilizzano prodotti che prima tolleravano bene. Queste lamentele sono comuni e rappresentano un effetto biologico della ridotta mediazione lipidica e del supporto della barriera da parte degli estrogeni, piuttosto che semplicemente “sembrare più anziani”. (Fonte: Kendall AC & Nicolaou A, Mediatori lipidici bioattivi nell’infiammazione cutanea e nell’immunità).
Acne e cambiamenti ormonali a metà vita
Anche quando i livelli di androgeni misurati sono all’interno dei range di riferimento di laboratorio, la diminuzione degli estrogeni può produrre una relativa predominanza androgenica, aumentando l’attività delle ghiandole sebacee e causando infiammazione follicolare e acne. (Fonte: Thiboutot D., Acne: concetti ormonali e terapia).
Acne perimenopausale appare spesso lungo la linea della mascella e nel viso inferiore e può essere infiammatoria senza molti comedoni, il che la distingue dall’acne classica adolescenziale. Per questo modello, le evidenze supportano la priorità dei trattamenti topici e degli approcci ormonali rispetto a lunghi corsi di antibiotici sistemici. (Fonte: Khunger N & Kumar C, Acne menopausale – sfide e soluzioni; Thiboutot D., Acne: concetti ormonali e terapia).
Rosacea, arrossamenti e sensibilità vascolare
L’instabilità vasomotoria che inizia nella perimenopausa può peggiorare gli arrossamenti facciali o svelare rosacea e eritema facciale persistente. Alcuni pazienti notano un’insorgenza improvvisa di rossore continuo, bruciore o aumentata sensibilità al calore nel viso. (Fonte: Wilkin JK., Fisiopatologia e trattamento della rosacea).
Comprendere la sovrapposizione tra sintomi vasomotori sistemici (vampate di calore, arrossamenti) e condizioni infiammatorie della pelle del viso aiuta i clinici a fornire consulenze realistiche e a coordinare le cure con la medicina di base o la ginecologia quando appropriato. (Fonte: Wilkin JK., Fisiopatologia e trattamento della rosacea).
Cambiamenti nei capelli — perché è importante emotivamente e clinicamente
I problemi legati ai capelli sono tra le questioni più angoscianti per le donne di mezza età. La perdita di capelli a pattern femminile diventa molto più comune dopo la menopausa, con alcuni studi che riportano tassi di prevalenza superiori al 50% nei gruppi postmenopausali. (Fonte: Chaikittisilpa S. et al., Prevalenza della perdita di capelli a pattern femminile nelle donne postmenopausali).
Una valutazione attenta dovrebbe separare il diradamento a pattern dal telogen effluvium (perdita diffusa) o dalle cause infiammatorie della perdita di capelli, poiché i trattamenti differiscono. Opzioni basate su evidenze, come il minoxidil topico, sono fondamentali per la perdita di capelli a pattern femminile. (Fonte: Olsen EA., Perdita di capelli a pattern femminile).
Sintomi vulvovaginali: spesso fraintesi come infezione
Molte donne sperimentano una nuova sensazione di bruciore, secchezza e irritazione vulvare o vaginale durante la perimenopausa e dopo la menopausa. Questi sintomi vengono frequentemente interpretati erroneamente come infezioni ricorrenti quando potrebbero rappresentare la sindrome genitourinaria della menopausa (GSM), una condizione ipoestrogenica che colpisce i tessuti vulvovaginali. (Fonte: Il NAMS 2020 GSM Position Statement Editorial Panel).
I clinici dermatologici possono svolgere un ruolo chiave eseguendo un attento esame dermatologico, escludendo le dermatosi infiammatorie e coordinandosi con la ginecologia o la medicina di base per garantire un’adeguata terapia ormonale o non ormonale. Il riconoscimento precoce migliora il comfort e previene trattamenti antimicrobici non necessari. (Fonte: Phillips NA & Bachmann GA., La sindrome genitourinaria della menopausa; Il NAMS 2020 GSM Position Statement Editorial Panel).
Strategie di gestione pratiche nelle cliniche dermatologiche
La cura di prima linea si concentra sul ripristino della barriera e sulla semplificazione delle routine di cura della pelle affinché la pelle possa recuperare. Detergenti delicati, emollienti privi di profumo ricchi di ceramidi o altri lipidi barriera e l’evitare attivi non necessari o irritanti sono punti di partenza sensati. (Fonte: Kendall AC & Nicolaou A, Mediatori lipidici bioattivi nell’infiammazione cutanea e nell’immunità).
Quando si reintroducono ingredienti attivi (retinoidi, esfolianti, acidi), un approccio cauto e graduale aiuta a prevenire riacutizzazioni di sensibilità. Per l’acne, è preferibile favorire le terapie topiche e considerare la modulazione ormonale quando appropriato piuttosto che corsi prolungati di antibiotici. (Fonte: Khunger N & Kumar C, Acne menopausale – sfide e soluzioni; Thiboutot D., Acne: concetti ormonali e terapia).
La cura della rosacea include l’identificazione e la minimizzazione dei fattori scatenanti (termici, bevande alcoliche, cibi piccanti e alcuni prodotti per la cura della pelle), l’uso di terapie anti-infiammatorie topiche o orali quando necessario e il riconoscimento che alcuni arrossamenti possono essere correlati a sintomi vasomotori sistemici piuttosto che a una malattia cutanea isolata. (Fonte: Wilkin JK., Fisiopatologia e trattamento della rosacea).
Per la perdita di capelli, la gestione è guidata dalla diagnosi: minoxidil topico per la perdita di capelli a pattern femminile, più valutazione per cause reversibili se la storia suggerisce telogen effluvium. (Fonte: Olsen EA., Perdita di capelli a pattern femminile; Chaikittisilpa S. et al., Prevalenza della perdita di capelli a pattern femminile nelle donne postmenopausali).
Quando collaborare o rinviare
Rimandare o co-gestire con la medicina di base, la ginecologia o specialisti della menopausa per sintomi vasomotori da moderati a gravi, significative interruzioni del sonno o GSM fastidiosi, poiché le terapie ormonali e non ormonali supportate dalle linee guida possono migliorare notevolmente la qualità della vita. (Fonte: Il NAMS 2020 GSM Position Statement Editorial Panel; Il position statement sulla terapia non ormonale del 2023 della North American Menopause Society).
La coordinazione riduce anche il rischio di sovratrattamento con agenti topici o sistemici e garantisce che i pazienti ricevano opzioni basate su evidenze per sintomi che sovrappongono i cambiamenti cutanei e sistemici menopausali. (Fonte: Il NAMS 2020 GSM Position Statement Editorial Panel; Il position statement sulla terapia non ormonale del 2023 della North American Menopause Society).
Perché riconoscere la perimenopausa è importante in dermatologia
La perimenopausa di per sé non è una diagnosi dermatologica, ma le sue manifestazioni cutanee e legate ai capelli sono biologicamente reali e clinicamente azionabili; identificare la transizione aiuta i clinici a personalizzare le cure e a evitare terapie non necessarie o inefficaci. (Fonte: Thornton MJ, Estrogeni e pelle invecchiata; Baumann L., Invecchiamento cutaneo e il suo trattamento).
La convalida è anche importante: molte donne si sentono trascurate quando i loro nuovi sintomi vengono liquidati come “semplice invecchiamento”. Una visita dermatologica che riconosce la base biologica di questi cambiamenti può ridurre l’ansia e indirizzare i pazienti verso trattamenti che ripristinano la funzione e il comfort. (Fonte: Zouboulis CC & Makrantonaki E, Aspetti clinici e diagnosi molecolare dell’invecchiamento cutaneo).
Quando dermatologi, medicina di base e ginecologia lavorano insieme utilizzando strategie basate su evidenze—riparazione della barriera, opzioni topiche e ormonali appropriate e terapie mirate per i capelli—i pazienti ottengono risultati migliori e spiegazioni più chiare in un momento di cambiamento fisico confuso. (Fonte: Il NAMS 2020 GSM Position Statement Editorial Panel; Il position statement sulla terapia non ormonale del 2023 della North American Menopause Society).
Autore
Amanda Caldwell, MSN, APRN-C, è un’infermiera specializzata in dermatologia e ricopre la carica di presidente della Society of Dermatology Nurse Practitioners. La sua esperienza clinica sottolinea l’importanza di riconoscere i cambiamenti perimenopausali nella pratica dermatologica.
Fonti
- Thornton MJ. Estrogeni e pelle invecchiata. (Fonte: Thornton MJ. Estrogeni e pelle invecchiata).
- Zouboulis CC, Makrantonaki E. Aspetti clinici e diagnosi molecolare dell’invecchiamento cutaneo. (Fonte: Zouboulis CC & Makrantonaki E, Aspetti clinici e diagnosi molecolare dell’invecchiamento cutaneo).
- Baumann L. Invecchiamento cutaneo e il suo trattamento. (Fonte: Baumann L., Invecchiamento cutaneo e il suo trattamento).
- Kendall AC, Nicolaou A. Mediatori lipidici bioattivi nell’infiammazione cutanea e nell’immunità. (Fonte: Kendall AC & Nicolaou A, Mediatori lipidici bioattivi nell’infiammazione cutanea e nell’immunità).
- Khunger N, Kumar C. Acne menopausale – sfide e soluzioni. (Fonte: Khunger N & Kumar C, Acne menopausale – sfide e soluzioni).
- Thiboutot D. Acne: concetti ormonali e terapia. (Fonte: Thiboutot D., Acne: concetti ormonali e terapia).
- Wilkin JK. Fisiopatologia e trattamento della rosacea. (Fonte: Wilkin JK., Fisiopatologia e trattamento della rosacea).
- Chaikittisilpa S, Rattanasirisin N, Panchaprateep R, et al. Prevalenza della perdita di capelli a pattern femminile nelle donne postmenopausali: uno studio trasversale. (Fonte: Chaikittisilpa S. et al., Prevalenza della perdita di capelli a pattern femminile nelle donne postmenopausali).
- Olsen EA. Perdita di capelli a pattern femminile. (Fonte: Olsen EA., Perdita di capelli a pattern femminile).
- Il NAMS 2020 GSM Position Statement Editorial Panel. Il position statement sulla sindrome genitourinaria della menopausa del 2020 della North American Menopause Society. (Fonte: Il NAMS 2020 GSM Position Statement Editorial Panel).
- Phillips NA, Bachmann GA. La sindrome genitourinaria della menopausa. (Fonte: Phillips NA & Bachmann GA., La sindrome genitourinaria della menopausa).
- Il position statement sulla terapia non ormonale del 2023 della North American Menopause Society. (Fonte: Il position statement sulla terapia non ormonale del 2023 della North American Menopause Society).
