Trattamenti all’avanguardia trasformano la cura della dermatite atopica nel 2026
Una nuova era: i farmaci mirati stanno cambiando il modo in cui trattiamo la dermatite atopica
Negli ultimi anni, il trattamento per la dermatite atopica (AD) è passato da una cassetta degli attrezzi dominata da farmaci anti-infiammatori generali a una che include opzioni altamente mirate: anticorpi monoclonali biologici, inibitori della Janus chinasi (JAK) orali e nuovi agenti topici non steroidei.
Queste nuove opzioni non sono solo scelte aggiuntive; hanno rimodellato il processo decisionale nella pratica clinica. I medici ora considerano l’uso precoce di agenti mirati invece di riservarli come trattamenti di ultima linea, poiché molti di questi farmaci offrono un controllo sostenuto della malattia con meccanismi mirati alla specifica biologia che guida l’eczema di un paziente (Fonte: American Academy of Dermatology, Linee guida sulla dermatite atopica).
Come gli specialisti stanno pensando alla sequenza di trattamento
I principali clinici in una recente conferenza di specialità hanno descritto un chiaro cambiamento nella pratica: le terapie mirate stanno diventando sempre più il pilastro della gestione a lungo termine, mentre gli agenti tradizionali—come i corticosteroidi topici e gli inibitori della calcineurina topici—vengono spesso utilizzati come ponti a breve termine o per le riacutizzazioni focali.
Questo cambiamento riflette una crescente fiducia nei profili di sicurezza e nelle risposte durevoli dei farmaci mirati, e un desiderio di evitare l’immunosoppressione prolungata e non specifica quando possibile (Fonte: American Academy of Dermatology, Linee guida sulla dermatite atopica).
Cosa significa “mirato” nella cura quotidiana
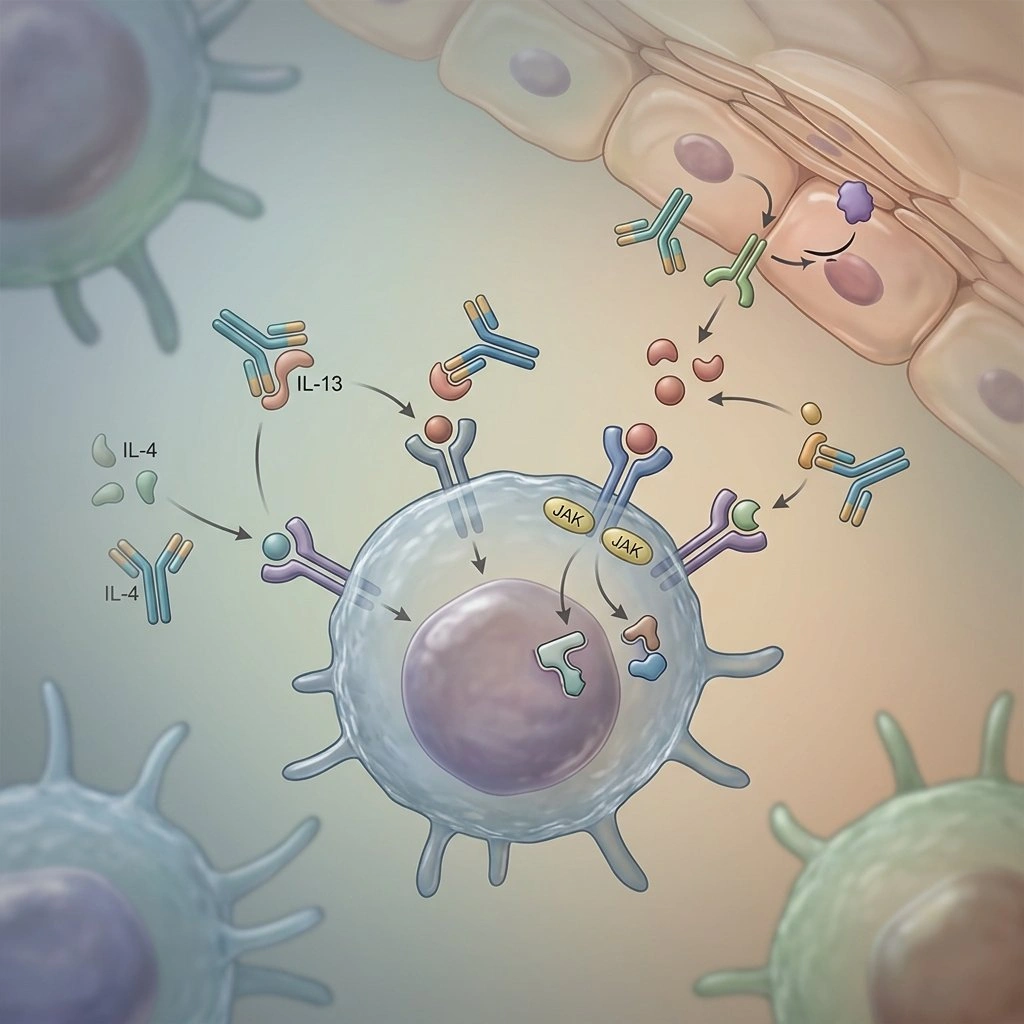
Quando i dermatologi parlano di “mirato”, si riferiscono a terapie che interrompono un percorso immunitario definito noto per guidare i sintomi dell’AD—quindi, invece di attenuare ampiamente l’attività immunitaria, questi farmaci bloccano specifici citochine o molecole di segnalazione. Questo può tradursi in un miglior controllo del prurito, un sonno migliore e una pelle più chiara per molti pazienti.
Esempi che hanno alterato la pratica includono l’anticorpo monoclonale anti-IL-4/IL-13 dupilumab, e gli inibitori JAK orali come abrocitinib e upadacitinib, tutti diventati opzioni comuni per malattie da moderate a severe (Fonte: Regeneron Pharmaceuticals; Pfizer; comunicati stampa di AbbVie).
Un panorama terapeutico in espansione: cosa è disponibile ora
La gamma di opzioni approvate e in fase di studio si è ampliata rapidamente, offrendo a clinici e pazienti più modi per adattare il trattamento alle esigenze individuali.
I farmaci topici non steroidei—come tapinarof, ruxolitinib topico e roflumilast—hanno fornito ai clinici alternative per il controllo topico a lungo termine, in particolare quando si desidera ridurre l’esposizione agli steroidi (Fonte: comunicati stampa di Dermavant/Incyte/Arcutis).
Dal lato sistemico, gli inibitori JAK orali (ad esempio, abrocitinib e upadacitinib) e diversi anticorpi monoclonali biologici (inclusi dupilumab, tralokinumab, lebrikizumab e nemolizumab) offrono opzioni altamente mirate per pazienti con malattia diffusa, refrattaria o severa (Fonte: Pfizer; AbbVie; Regeneron; LEO Pharma; Eli Lilly; comunicati stampa delle aziende).
Da poche opzioni a troppe scelte
Sebbene avere più trattamenti sia una buona notizia, ha spostato la sfida clinica: i medici ora affrontano decisioni complesse su quale terapia iniziare, quando cambiare e come sequenziare i trattamenti per ottenere il miglior risultato a lungo termine.
Questa complessità richiede una valutazione attenta delle caratteristiche della malattia, dei profili di sicurezza e degli obiettivi del paziente piuttosto che un approccio “taglia unica”.
Personalizzare il trattamento: più che una questione di pelle
I clinici sottolineano che la selezione del trattamento è un processo individualizzato. Nessun singolo fattore determina la terapia ideale: gravità della malattia, condizioni comorbide (come asma o rinite allergica), risposte ai trattamenti precedenti, preoccupazioni per la sicurezza e preferenze del paziente sono tutti importanti.
Poiché la dermatite atopica è una malattia multifattoriale—che influisce sul sonno, sull’umore, sul funzionamento sociale e altro—l’ispezione visiva da sola non cattura l’intero quadro. Ascoltare i pazienti riguardo alla gravità del prurito, all’impatto sulla vita quotidiana e alla loro tolleranza per determinati rischi è essenziale per scegliere l’opzione più appropriata.
In pratica, ciò significa che molti professionisti utilizzano un modello di decisione condivisa: i clinici presentano le opzioni ragionevoli, spiegano benefici e rischi e poi collaborano con il paziente per scegliere un percorso da seguire.
Consapevolezza dell’infiammazione sistemica e delle comorbidità
Le visioni moderne dell’AD riconoscono sempre più che si tratta di un disturbo infiammatorio sistemico piuttosto che di una condizione puramente limitata alla pelle. Questa prospettiva aiuta a spiegare perché le persone con AD spesso abbiano condizioni atipiche o infiammatorie correlate.
Poiché alcune terapie mirate influenzano percorsi immunitari comuni a più malattie, il loro uso può influenzare, positivamente o negativamente, le condizioni coesistenti. Di conseguenza, i clinici stanno considerando i profili di comorbidità nelle scelte terapeutiche più frequentemente rispetto al passato (Fonte: American Academy of Dermatology, Linee guida sulla dermatite atopica).
Gli esperti notano anche la necessità di studi clinici che valutino in modo prospettico come i trattamenti funzionano in pazienti con comorbidità comuni, per rispecchiare meglio la pratica reale e guidare i clinici nella selezione di terapie che migliorino la salute complessiva, non solo i sintomi cutanei.
“Abbiamo bisogno di studi che includano esplicitamente valutazioni delle comorbidità in modo da poter iniziare a differenziare le terapie in base a esigenze più ampie dei pazienti,” ha osservato uno specialista.
Focus sull’eczema cronico delle mani e sulla cura pediatrica
Due aree che stanno ricevendo maggiore attenzione sono l’eczema cronico delle mani (CHE) e la dermatite atopica pediatrica, entrambe storicamente difficili da trattare e talvolta poco riconosciute nelle cliniche per adulti.
Il CHE è spesso disabilitante a causa del dolore, delle fessurazioni e dell’interferenza con il lavoro o la cura. I recenti agenti topici approvati specificamente studiati per la malattia delle mani—soprattutto l’approvazione del delgocitinib topico per l’eczema cronico delle mani—offrono ai clinici nuove opzioni basate su evidenze per questo sito (Fonte: comunicato stampa di LEO Pharma).
Molti trattamenti sistemici e topici per l’AD includono anche dati specifici per le mani o adiacenti alle mani nei loro programmi di sviluppo, il che aiuta i clinici a fare scelte più informate quando le mani sono il problema principale.
Per i bambini, il panorama terapeutico si è ampliato. Negli ultimi anni, diversi trattamenti sistemici e molteplici agenti topici sono stati studiati e approvati per le fasce di età più giovani, offrendo maggiore flessibilità per personalizzare i regimi per i pazienti pediatrici, inclusi quelli con malattia da moderata a severa o un impatto significativo sulla qualità della vita (Fonte: comunicati stampa di Incyte; Regeneron; Pfizer).
Considerazioni pratiche: sicurezza, monitoraggio e preferenze dei pazienti
Scegliere un agente mirato richiede di bilanciare i benefici attesi con le esigenze di monitoraggio della sicurezza e il comfort del paziente rispetto ai potenziali effetti collaterali. Ad esempio, gli inibitori JAK possono richiedere screening di base e laboratori periodici diversi rispetto agli anticorpi monoclonali biologici, e i pazienti dovrebbero essere informati su queste differenze pratiche.
Gli agenti topici non steroidei possono essere attraenti per il controllo locale a lungo termine quando la sicurezza e la comodità sono prioritarie, mentre gli agenti sistemici rimangono importanti per malattie estese o refrattarie. Tutte queste scelte dovrebbero essere fatte nel contesto di un dialogo aperto riguardo agli obiettivi, ai rischi, al monitoraggio e ai problemi di costo o accesso.
Guardando al futuro: genetica, biomarcatori e studi più intelligenti
Strumenti emergenti—come test genetici e biomarcatori molecolari—mirano a perfezionare la selezione del trattamento tra biologici e inibitori orali della JAK, ma la loro utilità clinica di routine è ancora oggetto di discussione.
I clinici sono ottimisti che, man mano che i biomarcatori vengono convalidati e incorporati negli studi, aiuteranno a prevedere chi risponderà meglio a una data terapia, riducendo il tempo speso su trattamenti inefficaci e ulteriormente personalizzando la cura.
Nel frattempo, il settore sta spingendo per studi clinici progettati per riflettere la complessità dei pazienti tipici—comprese le comorbidità e la sequenza di trattamento nel mondo reale—affinché le evidenze corrispondano meglio alla pratica quotidiana.
In sintesi
L’era attuale della cura dell’AD è caratterizzata da precisione e personalizzazione: i clinici ora hanno una cassetta degli attrezzi più ricca che include biologici mirati, inibitori orali della JAK e nuovi agenti topici non steroidei, consentendo piani di trattamento più mirati in linea con le esigenze e le considerazioni di sicurezza dei pazienti.
La decisione condivisa, la consapevolezza dell’infiammazione sistemica e delle comorbidità, e la selezione e sequenza ponderate delle terapie sono fondamentali per ottenere i migliori risultati per le persone che vivono con la dermatite atopica.
Fonti
- American Academy of Dermatology Association, Linee guida sulla dermatite atopica (documenti di linee guida e risorse cliniche).
- Materiali stampa di Regeneron Pharmaceuticals e Sanofi su dupilumab (approvazione FDA e informazioni sul programma clinico).
- Comunicato stampa di Pfizer e informazioni sulla prescrizione per abrocitinib (CIBINQO).
- Comunicato stampa di AbbVie e informazioni sul prodotto per upadacitinib (RINVOQ) nella dermatite atopica.
- Comunicato stampa di Incyte Corporation e comunicazioni FDA riguardanti ruxolitinib topico (Opzelura).
- Comunicato stampa di LEO Pharma relativi a tralokinumab e sviluppi e approvazioni di delgocitinib topico.
- Comunicato stampa di Eli Lilly e comunicazioni regolatorie su lebrikizumab.
- Materiali stampa delle aziende e riassunti di studi clinici per agenti topici come tapinarof e roflumilast (Dermavant/Arcutis e altre risorse per sviluppatori).
