Banebrytende behandlinger forvandler pleien av atopisk dermatitt i 2026
En ny æra: målrettede medisiner endrer hvordan vi behandler atopisk dermatitt
De siste årene har behandlingen av atopisk dermatitt (AD) gått fra en verktøykasse dominert av brede antiinflammatoriske legemidler til en som inkluderer høyt målrettede alternativer—biologiske monoklonale antistoffer, orale Janus kinase (JAK) hemmere, og nye ikke-steroide topiske midler.
Denne nyere alternativene er ikke bare flere valg; de har omformet beslutningsprosessen i klinikker. Kliniske spesialister vurderer nå tidligere bruk av målrettede midler i stedet for å reservere dem som siste utvei, fordi mange av disse legemidlene tilbyr vedvarende sykdomskontroll med mekanismer rettet mot den spesifikke biologien som driver en pasients eksem (Kilde: American Academy of Dermatology, Retningslinjer for atopisk dermatitt).
Hvordan spesialister tenker på behandlingssekvensering
Ledende klinikere på en nylig spesialkonferanse beskrev et klart skifte i praksis: målrettede terapier er i økende grad ryggraden i langvarig behandling, mens tradisjonelle midler—som topiske kortikosteroider og topiske kalsineurinhammere—ofte brukes som kortsiktige broer eller for fokale utbrudd.
Dette skiftet gjenspeiler økende tillit til sikkerhetsprofilene og varige responser av målrettede medisiner, samt et ønske om å unngå langvarig, uspesifikk immunsuppresjon når det er mulig (Kilde: American Academy of Dermatology, Retningslinjer for atopisk dermatitt).
Hva “målrettet” betyr i hverdagspleie
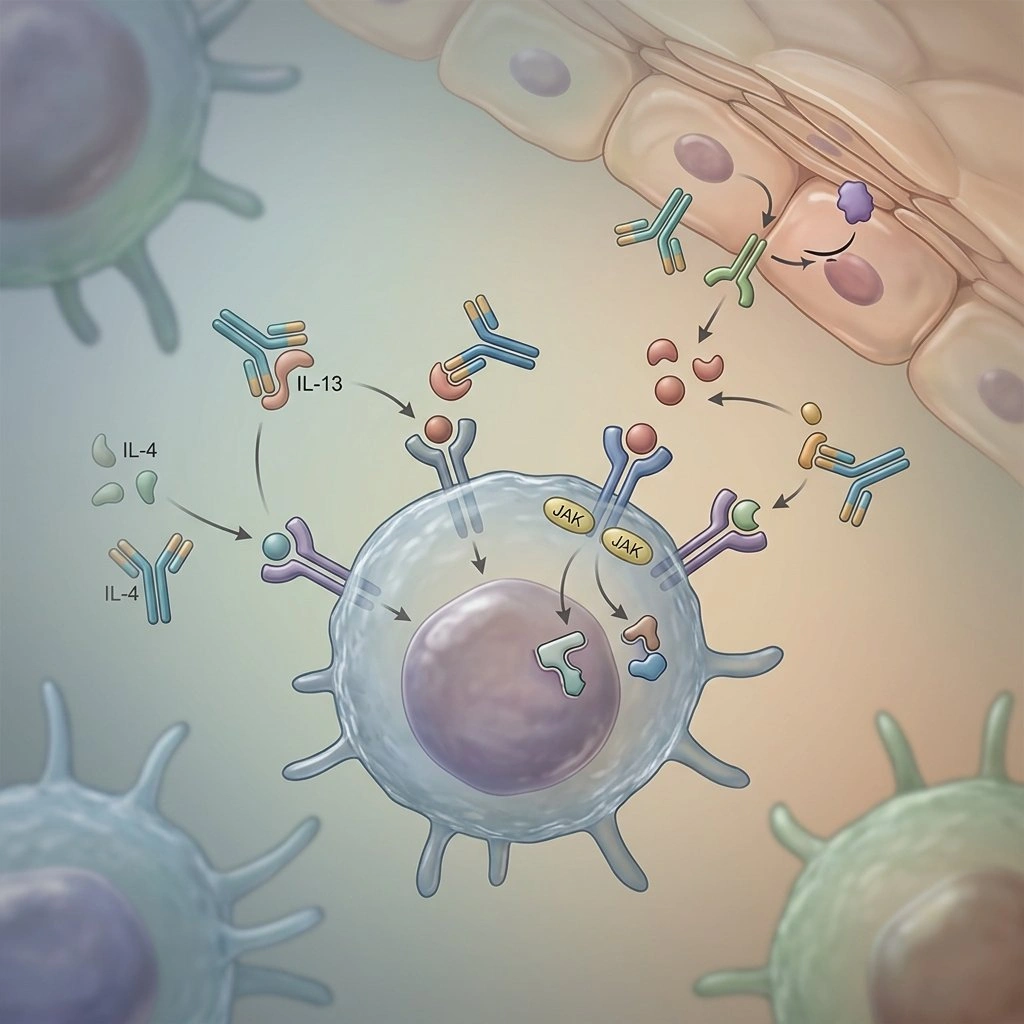
Når dermatologer sier “målrettet,” mener de terapier som avbryter en definert immunbane kjent for å drive AD-symptomer—så i stedet for å dempe immunaktiviteten bredt, blokkerer disse legemidlene spesifikke cytokiner eller signalmolekyler. Dette kan oversettes til bedre kløekontroll, forbedret søvn, og klarere hud for mange pasienter.
Eksempler som har endret praksis inkluderer det anti-IL-4/IL-13 monoklonale antistoffet dupilumab, og orale JAK-hemmere som abrocitinib og upadacitinib, som alle har blitt vanlige alternativer for moderat til alvorlig sykdom (Kilde: Regeneron Pharmaceuticals; Pfizer; AbbVie pressemeldinger).
Et utvidende terapeutisk landskap: hva som er tilgjengelig nå
Utvalget av godkjente og undersøkte alternativer har raskt utvidet seg, og gir klinikere og pasienter flere måter å tilpasse behandlingen til individuelle behov.
Topiske, ikke-steroide legemidler—som tapinarof, topisk ruxolitinib, og roflumilast—har gitt klinikere alternativer for langvarig topisk kontroll, spesielt når det er ønskelig å minimere steroideksponering (Kilde: Dermavant/Incyte/Arcutis pressemeldinger).
På den systemiske siden gir orale JAK-hemmere (for eksempel abrocitinib og upadacitinib) og flere biologiske monoklonale antistoffer (inkludert dupilumab, tralokinumab, lebrikizumab, og nemolizumab) høyt målrettede alternativer for pasienter med utbredt, refraktær, eller alvorlig sykdom (Kilde: Pfizer; AbbVie; Regeneron; LEO Pharma; Eli Lilly; selskapets pressemeldinger).
Fra for få alternativer til for mange valg
Selv om det er gode nyheter å ha flere behandlinger, har det endret den kliniske utfordringen: leger står nå overfor komplekse beslutninger om hvilken terapi de skal starte med, når de skal bytte, og hvordan de skal sekvensere behandlingene for best langsiktig resultat.
Den kompleksiteten krever nøye evaluering av sykdomsfunksjoner, sikkerhetsprofiler, og pasientmål i stedet for en tilnærming som passer for alle.
Personalisering av behandling: mer enn bare hud
Klinikere understreker at behandlingsvalg er en individuell prosess. Ingen enkeltfaktor bestemmer den ideelle terapien: sykdomsgrad, komorbide tilstander (som astma eller allergisk rhinitt), tidligere behandlingsresponser, sikkerhetsbekymringer, og pasientpreferanser er alle viktige.
Fordi atopisk dermatitt er en flerfasettert sykdom—som påvirker søvn, humør, sosial funksjon, og mer—fanger ikke visuell inspeksjon hele bildet. Å lytte til pasienter om kløens alvorlighetsgrad, innvirkning på dagliglivet, og deres toleranse for visse risikoer er avgjørende for å velge det mest passende alternativet.
I praksis betyr det at mange utøvere bruker en delt beslutningsprosess: klinikere presenterer rimelige alternativer, forklarer fordeler og risikoer, og samarbeider deretter med pasienten for å velge en vei videre.
Bevissthet om systemisk betennelse og komorbiditet
Moderne syn på AD anerkjenner i økende grad at det er en systemisk inflammatorisk lidelse snarere enn en rent hudbegrenset tilstand. Dette perspektivet hjelper med å forklare hvorfor personer med AD ofte har relaterte atopiske eller inflammatoriske tilstander.
Fordi noen målrettede terapier påvirker immunveier som er felles for flere sykdommer, kan deres bruk påvirke, positivt eller negativt, eksisterende tilstander. Som et resultat tar klinikere oftere hensyn til komorbiditetsprofiler i behandlingsvalgene enn før (Kilde: American Academy of Dermatology, Retningslinjer for atopisk dermatitt).
Eksperter påpeker også behovet for kliniske studier som prospektivt vurderer hvordan behandlingene fungerer hos pasienter med vanlige komorbiditeter, for bedre å speile praksis i den virkelige verden og veilede klinikere i å velge terapier som forbedrer den generelle helsen, ikke bare hudsymptomene.
“Vi trenger studier som eksplisitt inkluderer vurderinger av komorbiditet slik at vi kan begynne å skille terapier etter bredere pasientbehov,” observerte en spesialist.
Fokus på kronisk håndeksem og pediatrisk omsorg
To områder som får mer oppmerksomhet er kronisk håndeksem (CHE) og pediatrisk atopisk dermatitt, begge historisk utfordrende å behandle og noen ganger underkjent i voksenklinikker.
CHE er ofte invalidiserende på grunn av smerte, sprekker, og innvirkning på arbeid eller omsorg. Nylig godkjente topiske midler spesifikt studert for håndsykdom—mest bemerkelsesverdig godkjenningen av topisk delgocitinib for kronisk håndeksem—gir klinikere nye, evidensbaserte alternativer for dette området (Kilde: LEO Pharma pressemelding).
Mange systemiske og topiske AD-terapier inkluderer også håndspesifikke eller håndnære data i utviklingsprogrammene sine, noe som hjelper klinikere med å ta mer informerte valg når hendene er det primære problemet.
For barn har det terapeutiske landskapet også utvidet seg. Flere systemiske terapier og flere topiske midler har blitt studert og godkjent for yngre aldersgrupper de siste årene, og tilbyr mer fleksibilitet for å tilpasse regimer for pediatriske pasienter, inkludert de med moderat til alvorlig sykdom eller betydelig innvirkning på livskvaliteten (Kilde: Incyte; Regeneron; Pfizer pressemeldinger).
Praktiske hensyn: sikkerhet, overvåking, og pasientpreferanser
Å velge et målrettet middel krever en balansering av forventede fordeler med behov for sikkerhetsovervåking og pasientens komfort med potensielle bivirkninger. For eksempel kan JAK-hemmere kreve forskjellige baseline-screeninger og periodiske laboratorietester sammenlignet med biologiske monoklonale antistoffer, og pasienter bør informeres om disse praktiske forskjellene.
Topiske ikke-steroide midler kan være attraktive for langvarig lokal kontroll når sikkerhet og bekvemmelighet er prioriteringer, mens systemiske midler forblir viktige for omfattende eller refraktær sykdom. Alle disse valgene bør gjøres i konteksten av åpen dialog om mål, risikoer, overvåking, og kostnads- eller tilgangsproblemer.
Ser fremover: genetikk, biomarkører, og smartere studier
Fremvoksende verktøy—som genetiske tester og molekylære biomarkører—har som mål å forbedre behandlingsvalget mellom biologiske midler og orale JAK-hemmere, men deres rutinemessige kliniske nytte er fortsatt under diskusjon.
Klinikere er håpefulle om at når biomarkører blir validert og integrert i studier, vil de hjelpe med å forutsi hvem som vil respondere best på en gitt terapi, redusere tiden brukt på ineffektive behandlinger, og ytterligere personalisere omsorgen.
I mellomtiden presser feltet på for kliniske studier designet for å reflektere kompleksiteten til typiske pasienter—inkludert komorbiditeter og behandlingssekvensering i den virkelige verden—slik at bevisene bedre matcher hverdagspraksis.
Konklusjon
Denne nåværende æraen av AD-omsorg er preget av presisjon og personalisering: klinikere har nå en rikere verktøykasse som inkluderer målrettede biologiske midler, orale JAK-hemmere, og nye topiske ikke-steroide midler, noe som muliggjør mer skreddersydde behandlingsplaner tilpasset pasientens behov og sikkerhetsvurderinger.
Delt beslutningstaking, bevissthet om systemisk betennelse og komorbiditeter, samt gjennomtenkt valg og sekvensering av terapier er nøkkelen til å oppnå de beste resultatene for personer som lever med atopisk dermatitt.
Kilder
- American Academy of Dermatology Association, Retningslinjer for atopisk dermatitt (retningslinjedokumenter og kliniske ressurser).
- Regeneron Pharmaceuticals og Sanofi pressemateriale om dupilumab (FDA-godkjenning og klinisk programinformasjon).
- Pfizer pressemelding og forskrivningsinformasjon for abrocitinib (CIBINQO).
- AbbVie pressemelding og produktinformasjon for upadacitinib (RINVOQ) ved atopisk dermatitt.
- Incyte Corporation pressemeldinger og FDA-kommunikasjoner angående topisk ruxolitinib (Opzelura).
- LEO Pharma pressemeldinger relatert til tralokinumab og topisk delgocitinib utvikling og godkjenninger.
- Eli Lilly pressemeldinger og regulatoriske kommunikasjoner om lebrikizumab.
- Selskaps pressemateriale og kliniske studier oppsummeringer for topiske midler som tapinarof og roflumilast (Dermavant/Arcutis og andre utviklerressurser).
