Rozszerzenie terapii fotodynamicznej w celu skutecznego leczenia powierzchownych raków podstawnokomórkowych (BCC)
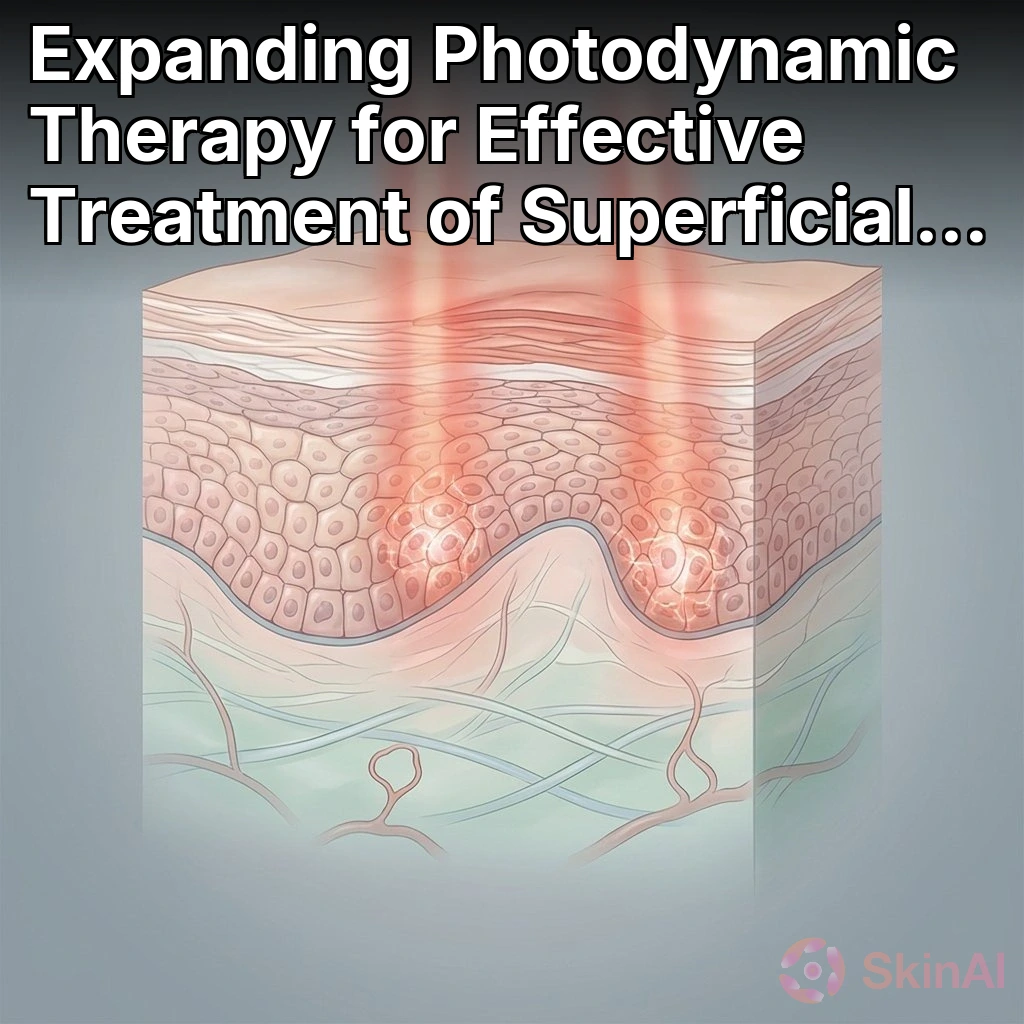
Nowotwór podstawno-komórkowy powierzchowny: elastyczność w leczeniu i dlaczego ma to znaczenie
Nowotwór podstawno-komórkowy powierzchowny (sBCC) to powszechny, zazwyczaj niskiego ryzyka podtyp raka skóry podstawno-komórkowego, który często pojawia się na tułowiu i innych miejscach, gdzie ważny jest efekt kosmetyczny. Ze względu na swoje zachowanie i lokalizację, lekarze mają większą swobodę w wyborze spośród terapii, które nie są ściśle chirurgiczne, co może być dużą zaletą dla niektórych pacjentów.
Kiedy chirurgia nie jest najlepszą opcją — z powodu ryzyka krwawienia, współistniejących schorzeń, trudności w dotarciu do kliniki lub silnych obaw przed bliznami — terapie niechirurgiczne stają się szczególnie przydatne. Opcje te obejmują środki miejscowe, krioterapię, celowane leki małocząsteczkowe oraz terapię fotodynamiczną (PDT), z których każda ma swoje zalety i wady, które lekarze rozważają z pacjentami (Źródło: American Academy of Dermatology, zasoby dla pacjentów z rakiem podstawno-komórkowym).
Dlaczego sBCC pozwala na większy wybór terapeutyczny
sBCC ma tendencję do wzrostu powierzchownego, a nie głębokiego inwazji tkanek, co często sprawia, że jest podatny na terapie, które leczą powierzchnię i bezpośrednio otaczającą skórę, zamiast usuwać tkanki z szerokimi marginesami. Ten wzór kliniczny jest powodem, dla którego strategie wielodyscyplinarne są realistyczne dla wielu osób z sBCC (Źródło: NCCN Clinical Practice Guidelines in Oncology: Basal Cell Skin Cancer).
Fotodynamiczna terapia: wszechstronna opcja niechirurgiczna
Fotodynamiczna terapia (PDT) wykorzystuje miejscowy fotosensybilizator stosowany na skórę, który wewnątrz nieprawidłowych komórek przekształca się w związek wrażliwy na światło. Ekspozycja obszaru na określoną długość fali światła aktywuje ten związek i niszczy nieprawidłowe komórki, oszczędzając głębsze struktury. Ten ukierunkowany, skierowany na skórę mechanizm to jeden z powodów, dla których PDT może być atrakcyjna dla sBCC oraz w leczeniu otaczającej uszkodzonej przez słońce skóry (Źródło: Cochrane Database of Systematic Reviews, Fotodynamiczna terapia dla raka podstawno-komórkowego).
PDT jest wspierana przez badania kliniczne, które pokazują dobrą skuteczność dla powierzchownych zmian oraz korzystne wyniki kosmetyczne w porównaniu do niektórych podejść chirurgicznych lub terapii destrukcyjnych. W praktyce stosowane są zarówno preparaty PDT oparte na metylowym aminolewulinianie, jak i kwasie aminolewulinowym, a dla tych wskazań istnieją produkty zatwierdzone przez organy regulacyjne (Źródło: Galderma, informacje o produkcie Metvix; Źródło: Biofrontera, informacje o przepisywaniu Ameluz).
Światło niebieskie a czerwone: praktyczne różnice
Dwa powszechne źródła światła dla PDT to światło niebieskie i światło czerwone. Światło niebieskie penetruje bardziej powierzchownie i może być skuteczne dla bardzo powierzchownych zmian, podczas gdy światło czerwone penetruje głębiej i może być wybierane dla nieco grubszych sBCC lub gdy potrzebna jest szersza głębokość działania. Wybór światła może zależeć od grubości zmiany, lokalizacji oraz sprzętu kliniki (Źródło: Cochrane Database of Systematic Reviews, Fotodynamiczna terapia dla raka podstawno-komórkowego).
Inne opcje niechirurgiczne i wspomagające
Oprócz PDT, lekarze często stosują terapie miejscowe (takie jak imikwimod lub fluorouracyl), krioterapię oraz — tam, gdzie to odpowiednie — systemowe leki celowane zwane inhibitorami szlaku jeża. Każde podejście ma różne wskazania, skutki uboczne i potrzeby monitorowania (Źródło: NCCN Clinical Practice Guidelines in Oncology: Basal Cell Skin Cancer).
Inhibitory szlaku jeża, takie jak wizmodegib i sonidegib, to doustne leki stosowane w przypadku miejscowo zaawansowanego lub przerzutowego BCC lub dla pacjentów z zespołami genetycznymi, które powodują wiele guzów (na przykład zespół Gorlin). Leki te mogą dramatycznie zmniejszyć obciążenie guza, ale wymagają starannej dyskusji na temat skutków ubocznych i długoterminowego zarządzania (Źródło: U.S. Food and Drug Administration, zatwierdzenie Erivedge (wizmodegib); Źródło: U.S. Food and Drug Administration, zatwierdzenie Odomzo (sonidegib)).
Kto najbardziej korzysta z inhibitorów szlaku jeża
Pacjenci z zespołem Gorlin (znanym również jako zespół nowotworów podstawno-komórkowych) często rozwijają liczne BCC w ciągu swojego życia i mogą być kandydatami do inhibitorów szlaku jeża, gdy chirurgia byłaby niepraktyczna lub powodowałaby zniekształcenia. Te leki są również rozważane w przypadku wysokiego obciążenia guza lub miejscowo zaawansowanej choroby, która nie nadaje się do bezpiecznego usunięcia chirurgicznego (Źródło: NIH Genetic and Rare Diseases Information Center, zespół Gorlin).
Kiedy blizny wpływają na wybór leczenia
Obawa przed bliznami jest jednym z najczęstszych powodów, dla których ludzie wahają się przed podjęciem decyzji o chirurgii w przypadku raka skóry. Wcześniejsza historia problematycznych blizn (w tym keloidów), guzy w miejscach o dużej wrażliwości kosmetycznej oraz lęk przed gojeniem ran to częste obawy zgłaszane w klinice.
Zamiast zmuszać do wyboru binarnego — chirurgia lub brak chirurgii — wielu dermatologów przyjmuje podejście łączone lub sekwencyjne. Na przykład, rozpoczęcie od niechirurgicznej metody, takiej jak PDT, aby zmniejszyć rozmiar guza (lub w celu leczenia otaczającej kancerogenezy) może czasami pozwolić na późniejsze przeprowadzenie mniejszego, mniej inwazyjnego zabiegu chirurgicznego, co zmniejsza rozmiar i złożoność blizny.
Ta strategia „i” — łączenie metod w sekwencji lub jako uzupełnienia — pozwala lekarzom dostosować opiekę zarówno do kontroli onkologicznej, jak i kosmetycznych priorytetów pacjenta. Dyskusja na temat oczekiwań, możliwych wyników i kompromisów pomaga pacjentom wybrać spersonalizowany plan (Źródło: American Academy of Dermatology, zasoby dla pacjentów z rakiem podstawno-komórkowym).
PDT jako terapia skierowana na pole
Jedną z największych zalet PDT jest jej zdolność do działania nie tylko na widoczny guz, ale także na pobliską skórę uszkodzoną przez słońce, która ma zmiany przedrakowe, takie jak keratozy aktiniczne, i może być źródłem przyszłych guzów. Leczenie tego szerszego obszaru nazywane jest czasami terapią polową lub leczeniem skierowanym na pole.
Poprzez zajmowanie się zarówno zmianą, jak i otaczającą skórą uszkodzoną przez światło, PDT może zmniejszyć natychmiastowe obciążenie guza i potencjalnie obniżyć ryzyko rozwoju nowych powierzchownych BCC lub innych zmian aktinicznych w tym obszarze. Lekarze często opisują to jako leczenie guza oraz kancerogennego środowiska, a nie leczenie zmiany w izolacji (Źródło: Cochrane Database of Systematic Reviews, Fotodynamiczna terapia dla raka podstawno-komórkowego).
Integracja z innymi terapiami
PDT może być stosowana obok innych terapii. Przykłady obejmują:
-
Stosowanie przedoperacyjne w celu zmniejszenia zmian przed mniejszym wycięciem lub chirurgią Mohsa,
-
Wspomagające stosowanie po operacji w celu leczenia pozostałych zmian polowych lub małych ognisk,
-
Łączenie z systemowymi inhibitorami szlaku jeża u wybranych złożonych pacjentów w celu zmniejszenia obciążenia guza i uproszczenia terapii lokalnej.
Te elastyczne kombinacje pozwalają na dostosowane plany dla osób, których choroba lub współistniejące schorzenia sprawiają, że leczenie jedną metodą jest mniej atrakcyjne (Źródło: NCCN Clinical Practice Guidelines in Oncology: Basal Cell Skin Cancer).
Praktyczne uwagi dla lekarzy i pacjentów
Podczas omawiania PDT lub innych opcji niechirurgicznych, lekarze powinni poruszyć:
-
Oczekiwaną skuteczność dla powierzchownych zmian w porównaniu do głębszych typów BCC,
-
Wyniki kosmetyczne i kompromisy związane z bliznami,
-
Odczucia związane z procedurą, takie jak tymczasowy ból lub nadwrażliwość na światło, oraz opiekę po zabiegu,
-
Harmonogram kontroli i potrzebę monitorowania nawrotów lub nowych zmian.
Wybór pacjentów ma znaczenie: PDT działa najlepiej w przypadku powierzchownych zmian oraz u pacjentów, którzy mogą przestrzegać zasad ochrony przed słońcem i instrukcji po zabiegu. W przypadku grubszych lub infiltracyjnych BCC, chirurgiczne wycięcie lub chirurgia Mohsa często pozostają złotym standardem (Źródło: NCCN Clinical Practice Guidelines in Oncology: Basal Cell Skin Cancer; Źródło: American Academy of Dermatology, zasoby dla pacjentów z rakiem podstawno-komórkowym).
Podsumowanie
Dla wielu przypadków fotostarzenia, uszkodzenia przez światło, keratoz aktinicznych i powierzchownych nowotworów podstawno-komórkowych, fotodynamiczna terapia jest cennym narzędziem wartym rozważenia. Jej działanie skierowane na pole, korzystne wyniki kosmetyczne i zgodność z innymi terapiami sprawiają, że jest to podstawowy element w zestawie narzędzi terapeutycznych.
Zamiast postrzegać leczenie jako decyzję typu „albo/albo” między chirurgią a opieką niechirurgiczną, połączone, skoncentrowane na pacjencie podejście — stosując PDT, gdy to odpowiednie, sekwencjonując terapie i integrując opcje systemowe w złożonych przypadkach — często przynosi najlepszą równowagę między kontrolą nowotworu a wynikiem kosmetycznym (Źródło: NCCN Clinical Practice Guidelines in Oncology: Basal Cell Skin Cancer).
Źródła
- American Academy of Dermatology, zasoby dla pacjentów z rakiem podstawno-komórkowym (Źródło: American Academy of Dermatology, zasoby dla pacjentów z rakiem podstawno-komórkowym).
- NCCN Clinical Practice Guidelines in Oncology: Basal Cell Skin Cancer (Źródło: NCCN Clinical Practice Guidelines in Oncology: Basal Cell Skin Cancer).
- Cochrane Database of Systematic Reviews, Fotodynamiczna terapia dla raka podstawno-komórkowego (Źródło: Cochrane Database of Systematic Reviews, Fotodynamiczna terapia dla raka podstawno-komórkowego).
- Biofrontera, informacje o przepisywaniu Ameluz (Źródło: Biofrontera, informacje o przepisywaniu Ameluz).
- Galderma, informacje o produkcie Metvix (Źródło: Galderma, informacje o produkcie Metvix).
- U.S. Food and Drug Administration, zatwierdzenie Erivedge (wizmodegib) (Źródło: U.S. Food and Drug Administration, zatwierdzenie Erivedge (wizmodegib)).
- U.S. Food and Drug Administration, zatwierdzenie Odomzo (sonidegib) (Źródło: U.S. Food and Drug Administration, zatwierdzenie Odomzo (sonidegib)).
- National Institutes of Health — Genetic and Rare Diseases Information Center, zespół Gorlin (Źródło: NIH Genetic and Rare Diseases Information Center, zespół Gorlin).
- Komentarz eksperta: Neal Bhatia, MD — perspektywy kliniczne dotyczące integracji terapii fotodynamicznej w praktyce (Źródło: Wywiad z Nealem Bhatią, MD).
