Opryszczka płciowa (ICD-10: A60) 🚨
Opryszczka narządów płciowych: powszechna wirusowa choroba przenoszona drogą płciową
Opryszczka narządów płciowych jest powszechną i przewlekłą chorobą zakaźną przenoszoną drogą płciową (STI), powodowaną przez wirus opryszczki zwykłej (HSV). Wyróżnia się dwa typy wirusa — HSV-1 i HSV-2 — z których oba mogą prowadzić do zakażeń w okolicy genitalnej. Chociaż HSV-2 jest tradycyjnie ściślej związany ze zmianami genitalnymi, HSV-1 (który zazwyczaj wywołuje opryszczkę wargową) coraz częściej identyfikuje się jako przyczynę opryszczki narządów płciowych, m.in. z powodu zmian w zachowaniach seksualnych, szczególnie kontaktów oralno-genitalnych.
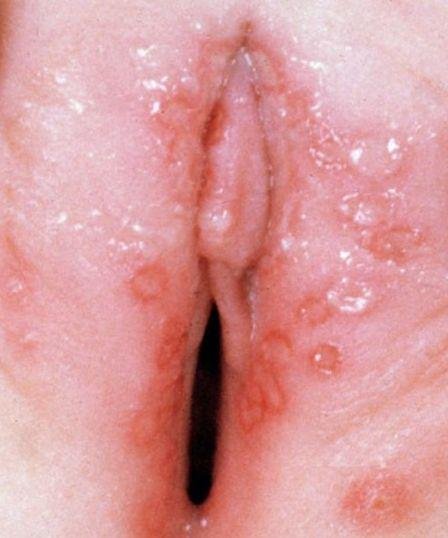
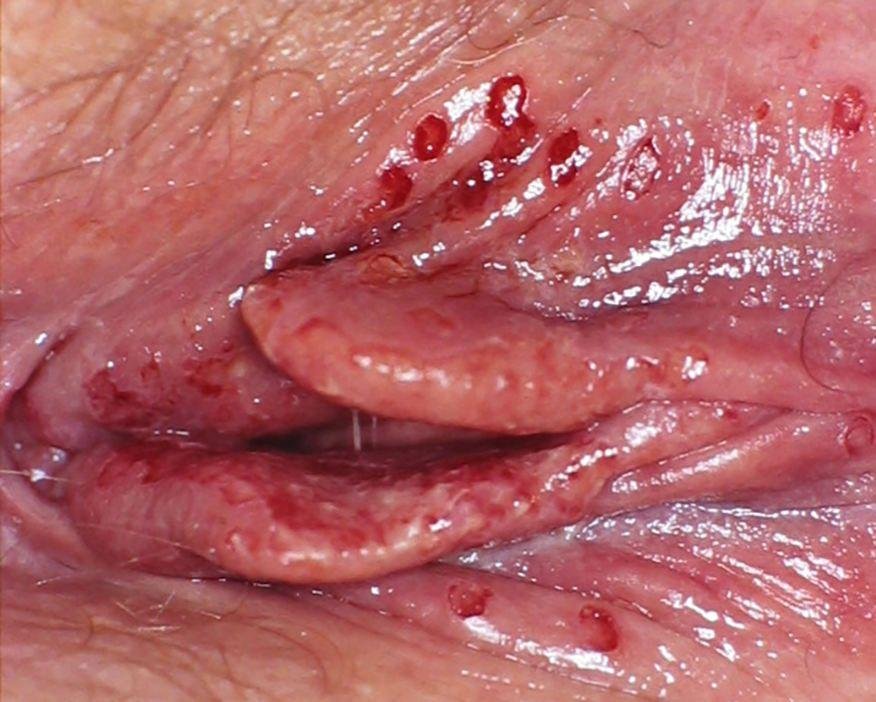
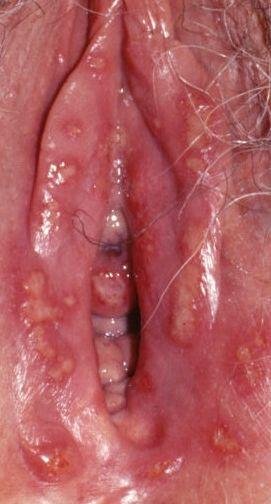
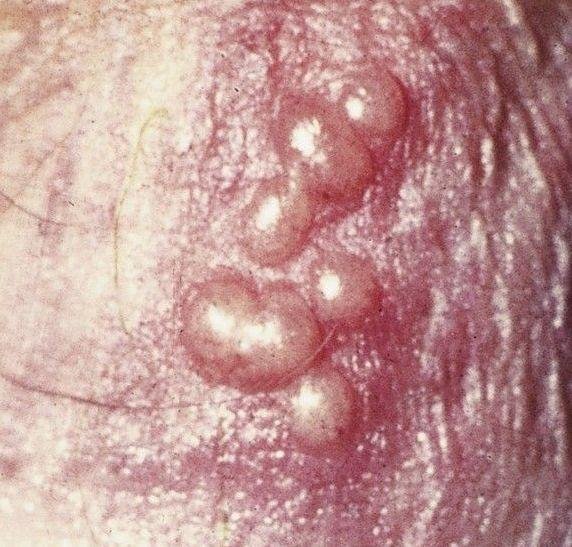
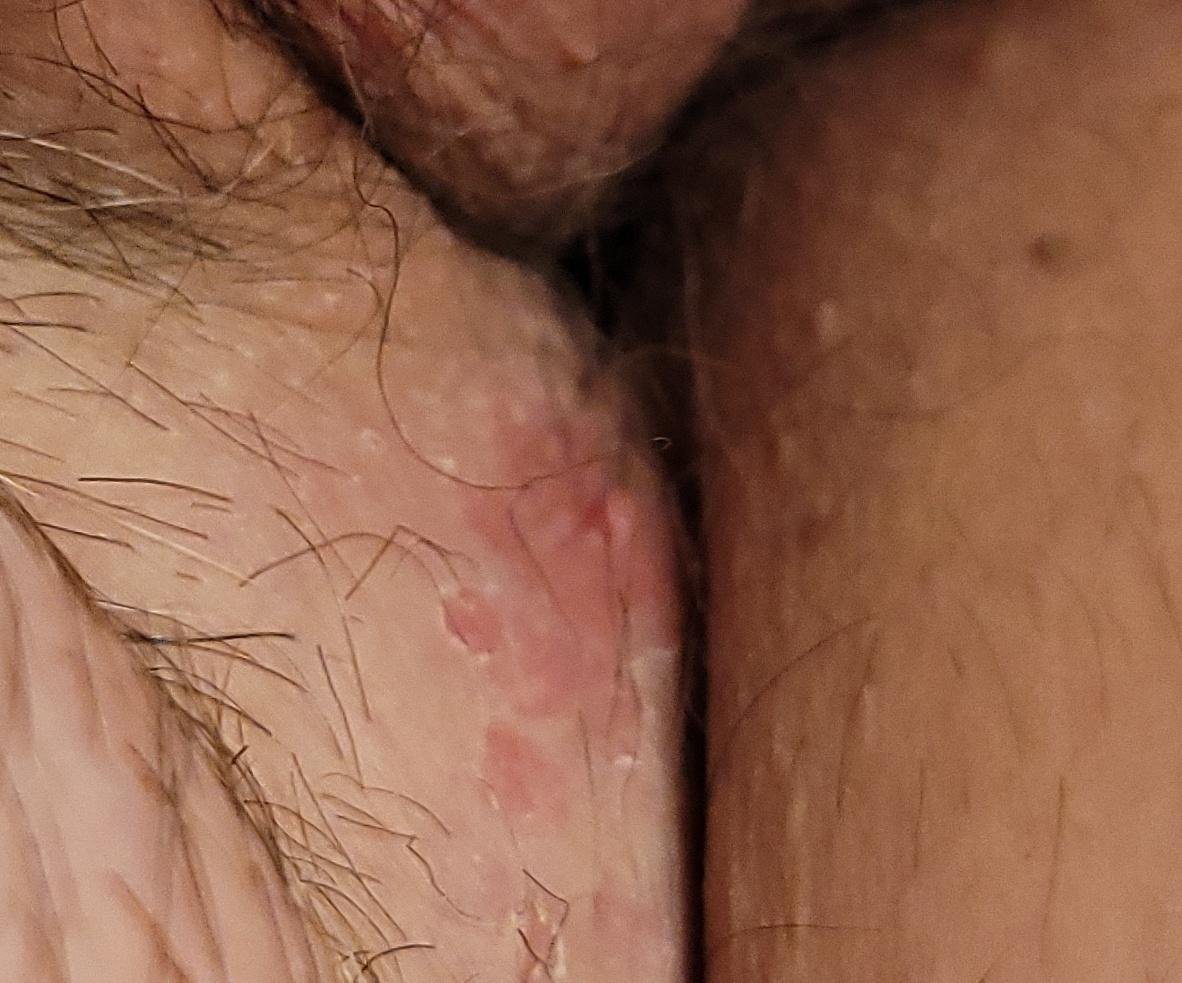
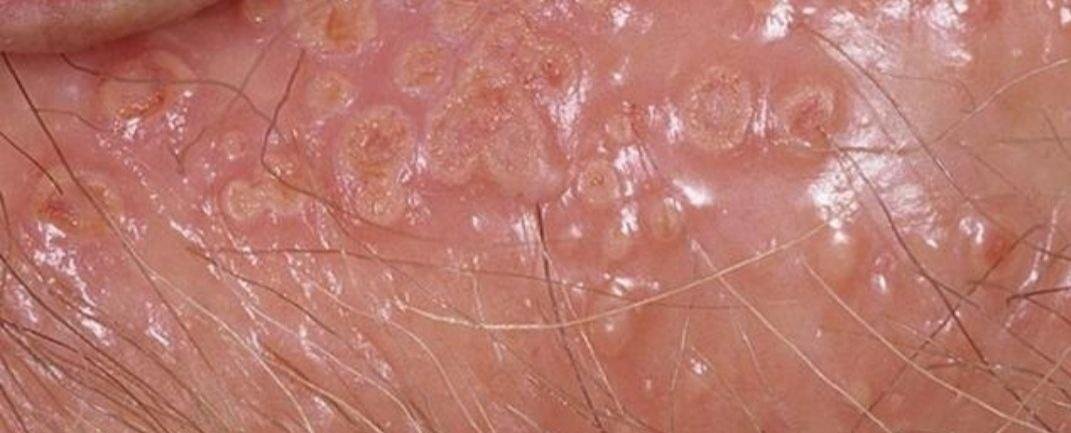
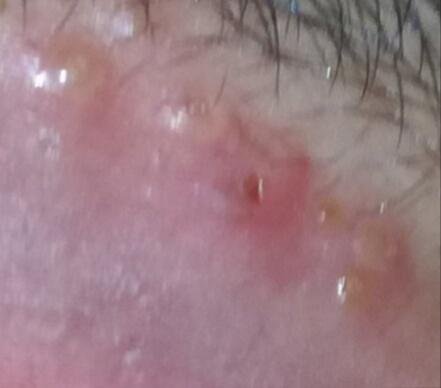
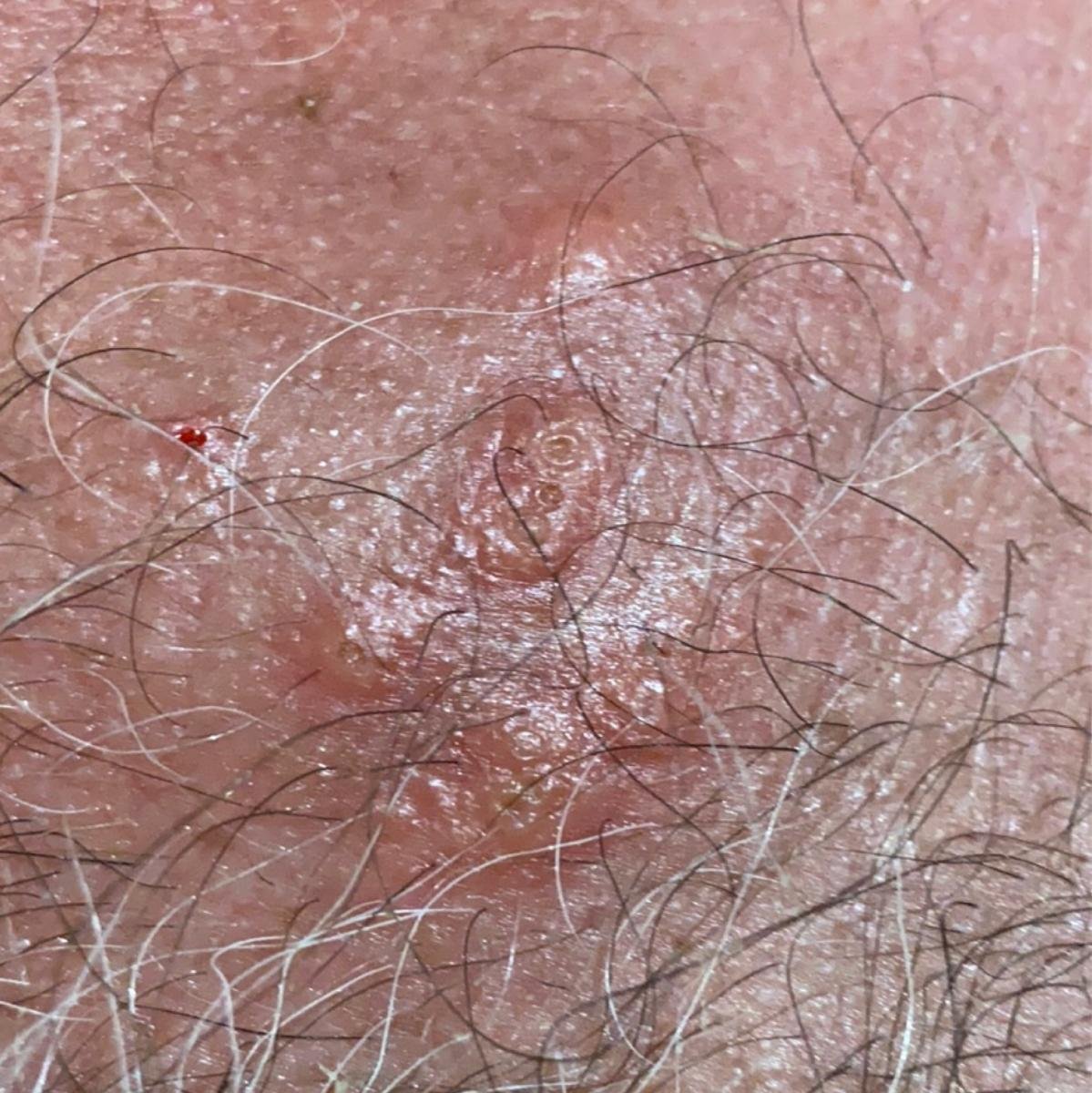
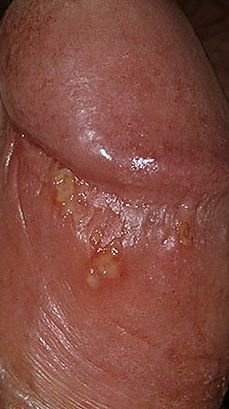
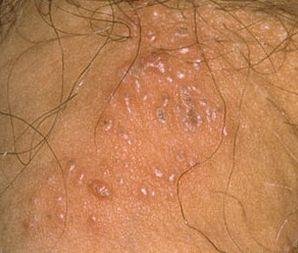
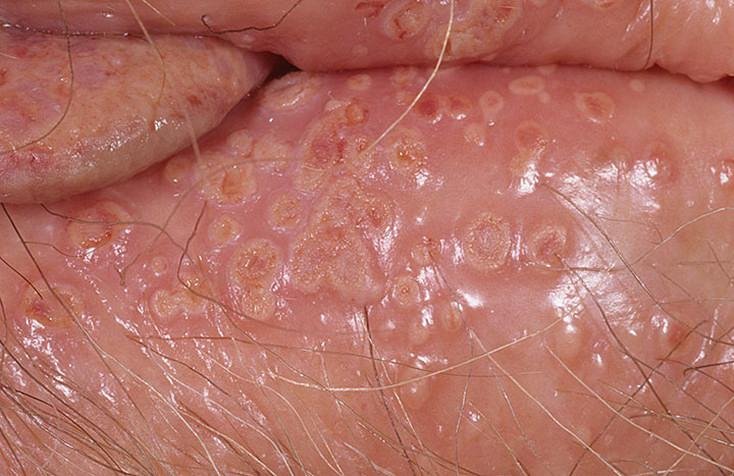
Podstawowym objawem opryszczki narządów płciowych jest bolesna wysypka pęcherzykowa w okolicy genitalnej. Często towarzyszą jej stan zapalny, dyskomfort podczas oddawania moczu oraz objawy ogólne przypominające grypę. Choroba przebiega z epizodami nawrotów (w trakcie których występują objawy i dochodzi do wydalania wirusa) oraz okresami uśpienia, kiedy wirus pozostaje w organizmie w formie utajonej, nie powodując widocznych objawów.
Jak przenosi się opryszczka narządów płciowych
Wirus opryszczki zwykłej jest wysoce zaraźliwy i rozprzestrzenia się poprzez bezpośredni kontakt skóra do skóry, szczególnie podczas aktywności seksualnej. Najczęstsze drogi przenoszenia to:
- Niechroniony stosunek waginalny, analny lub oralny z zakażonym partnerem;
- Kontakt z zakażoną skórą lub błonami śluzowymi (także przy braku widocznych objawów);
- Używanie wspólnych przedmiotów higieny osobistej (np. ręczników, bielizny) — bardzo rzadko;
- Przeniesienie z matki na noworodka podczas porodu, jeśli matka ma aktywne zmiany opryszczkowe.
Co ważne, opryszczka może być przenoszona nawet wtedy, gdy objawy nie są widoczne. Zjawisko to, znane jako asymptomatyczne wydalanie wirusa, utrudnia zapobieganie transmisji bez znajomości własnego statusu zakażenia. W rezultacie wiele osób nosi wirusa nieświadomie i może go przekazywać partnerom seksualnym.
Utrzymywanie się i nawroty
Po zakażeniu wirus opryszczki pozostaje w organizmie przez całe życie. Po epizodzie pierwotnym HSV przechodzi w stan latencji (uśpienia) w zwojach nerwowych. Reaktywacja wirusa może wystąpić w każdej chwili, najczęściej w okresach stresu, immunosupresji, choroby lub zmian hormonalnych.
Leki przeciwbólowe i przeciwgorączkowe (np. paracetamol, ibuprofen): Mogą łagodzić ból i dyskomfort podczas nawrotów.
Nawroty opryszczki narządów płciowych różnią się częstotliwością i nasileniem u różnych osób. Podczas gdy niektórzy mogą doświadczać wielu zaostrzeń w ciągu roku, inni mogą mieć rzadkie lub brak nawrotów. Rozpoznawanie wczesnych objawów ostrzegawczych — takich jak mrowienie, swędzenie lub miejscowe pieczenie — może pomóc w szybkim rozpoczęciu leczenia i skróceniu czasu trwania objawów.
Objawy: jak objawia się opryszczka genitalna
Nie wszyscy zakażeni wirusem opryszczki zwykłej (HSV) wykazują natychmiastowe lub łatwo rozpoznawalne objawy. Wiele osób nie jest świadomych zakażenia aż do wystąpienia pierwszych dolegliwości — co może nastąpić od 2 do 12 dni po ekspozycji, a w niektórych przypadkach miesiące, a nawet lata później.
Gdy objawy się pojawiają, mogą obejmować:
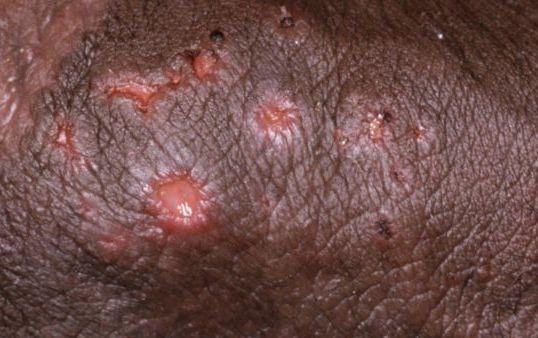
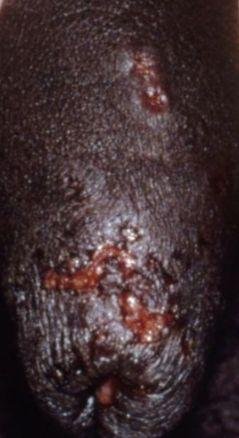
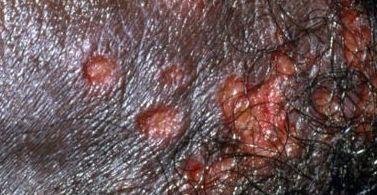
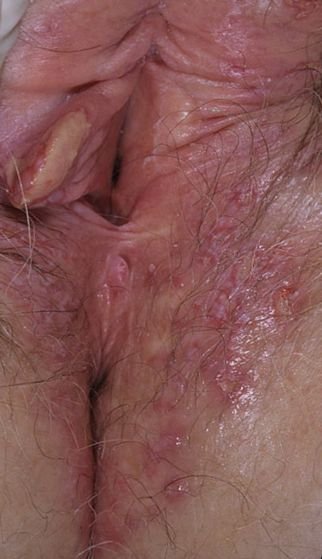
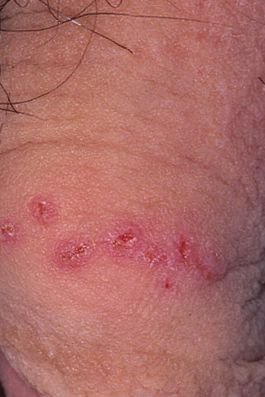
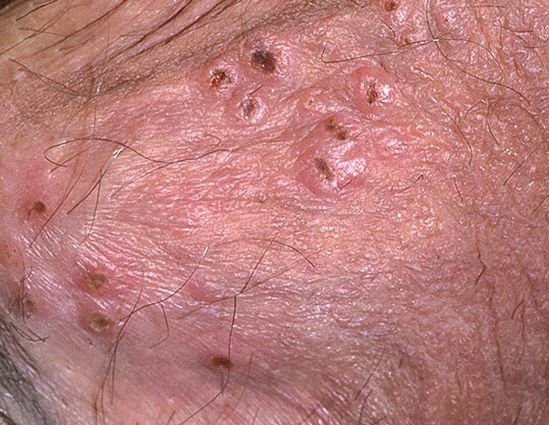
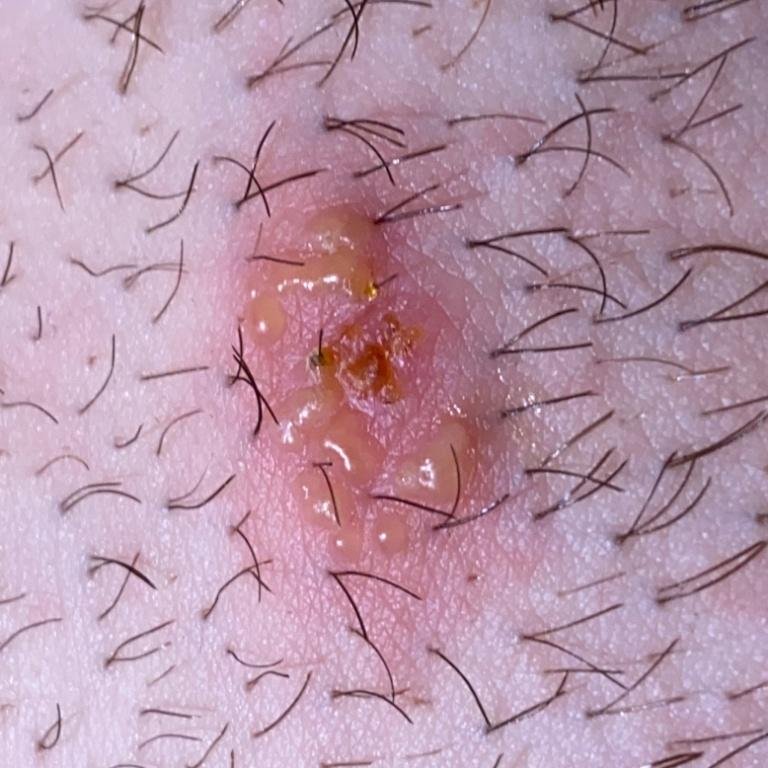
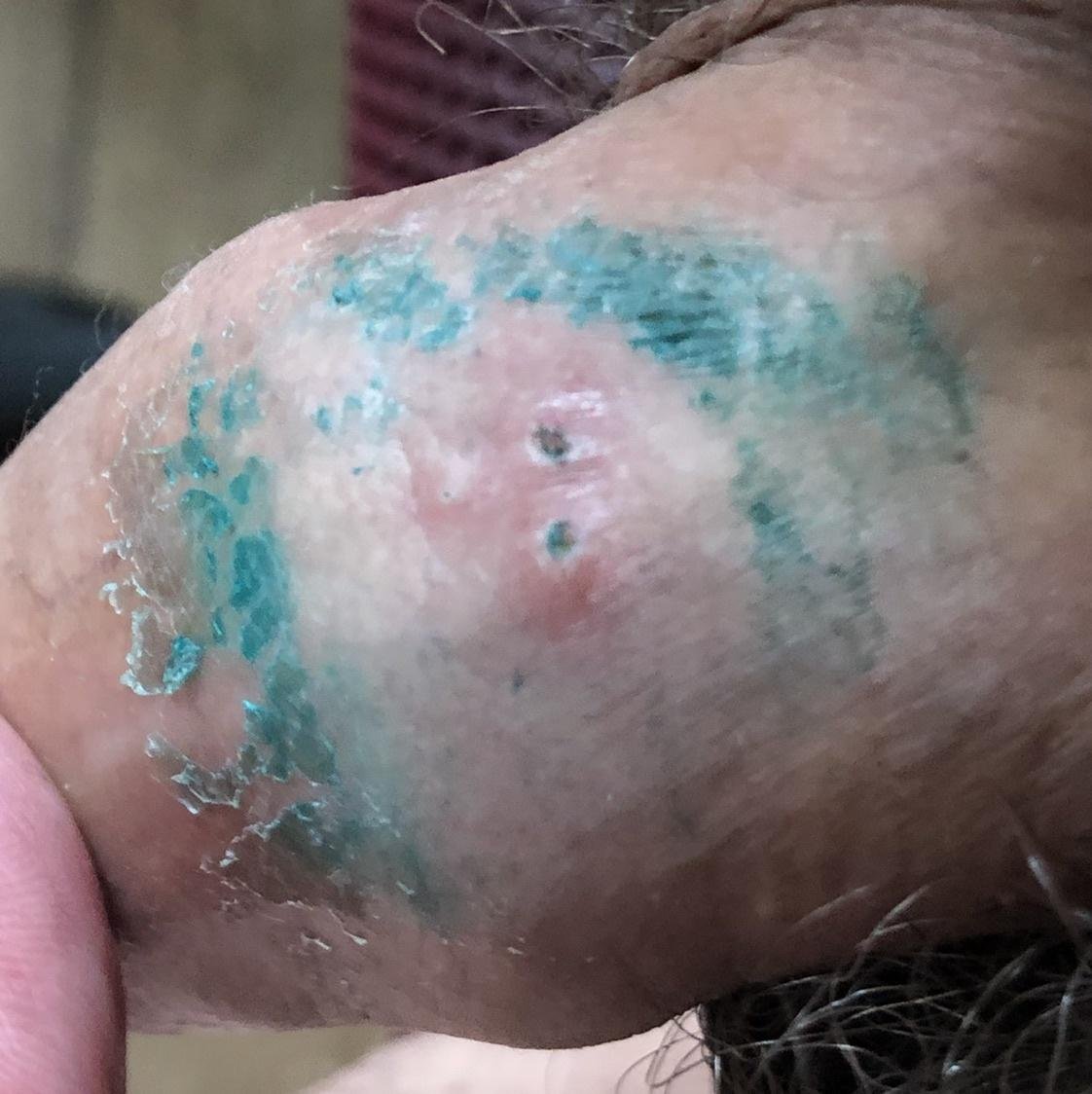
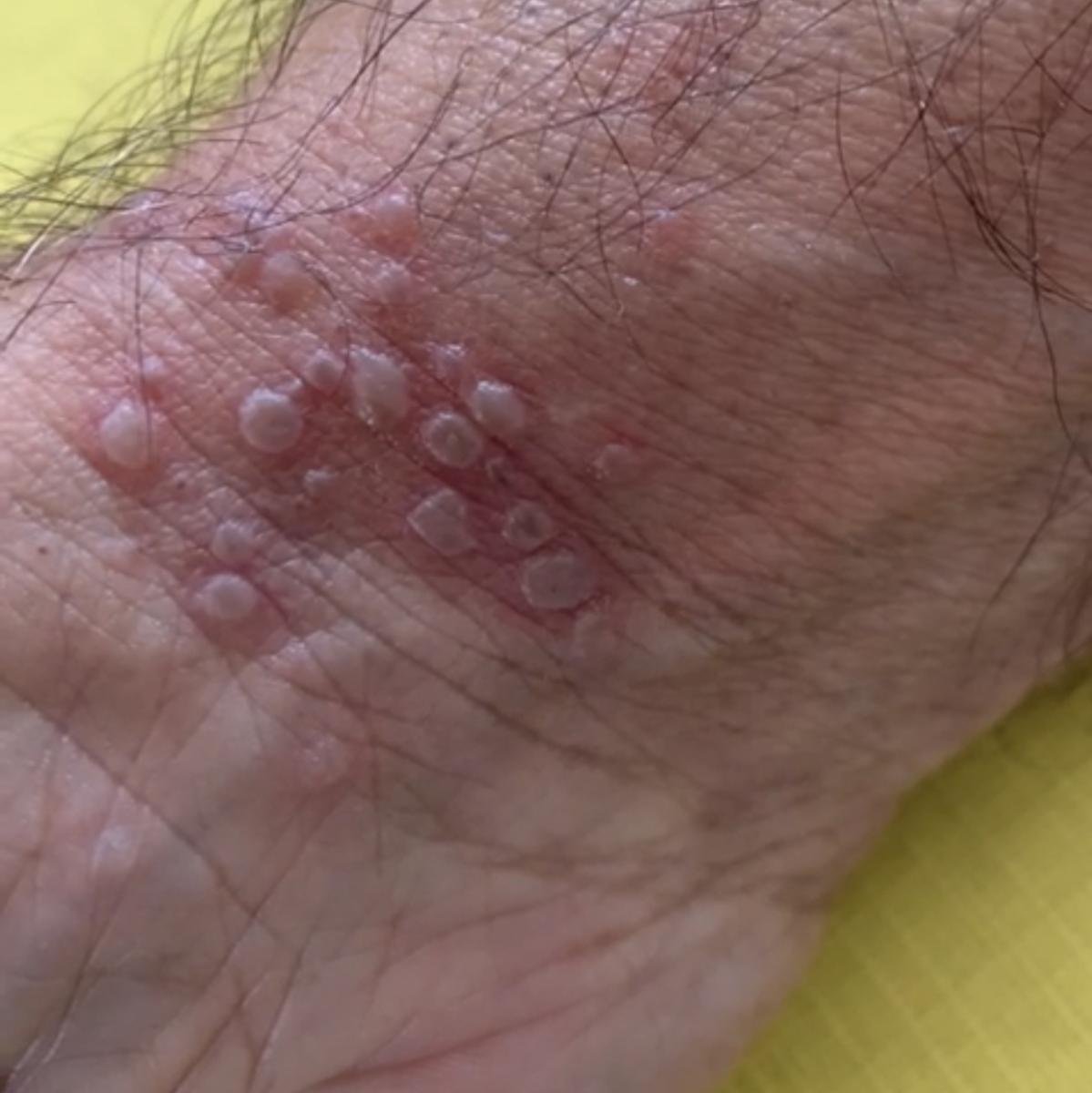
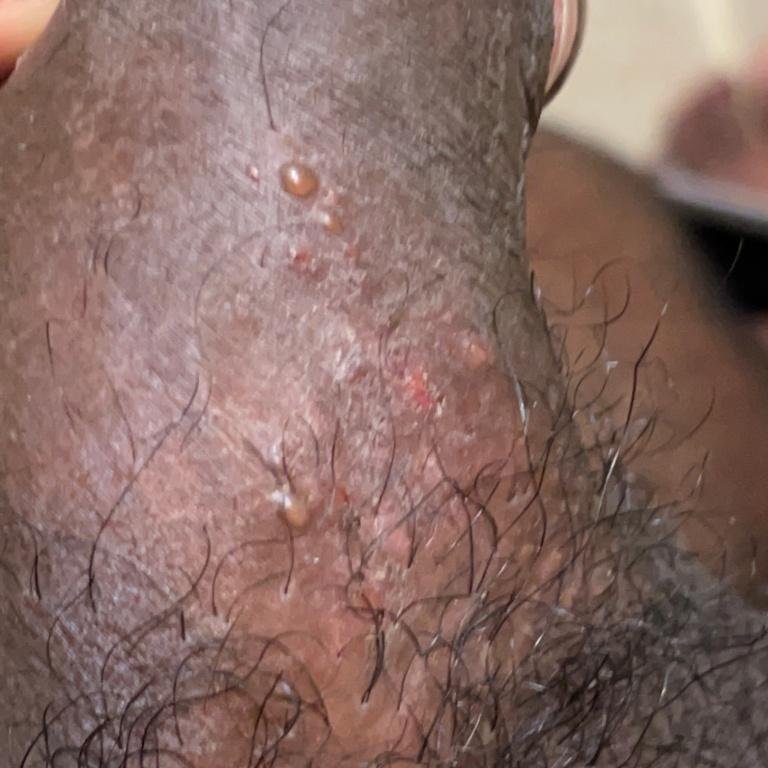
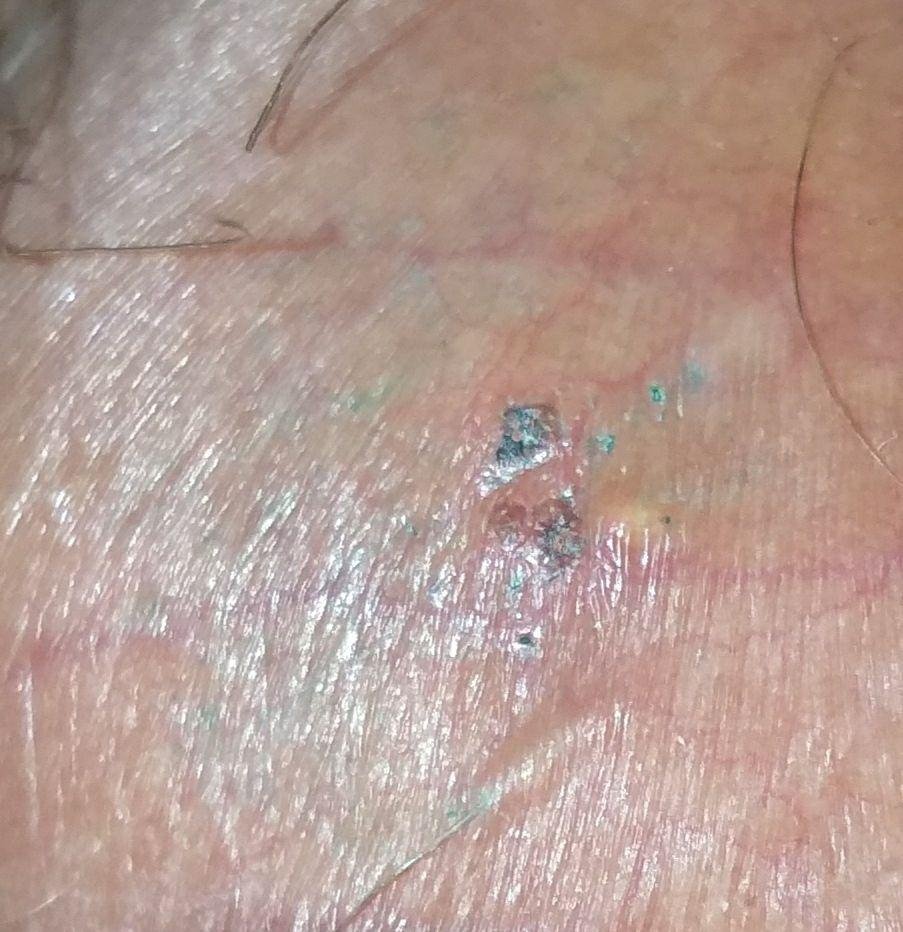
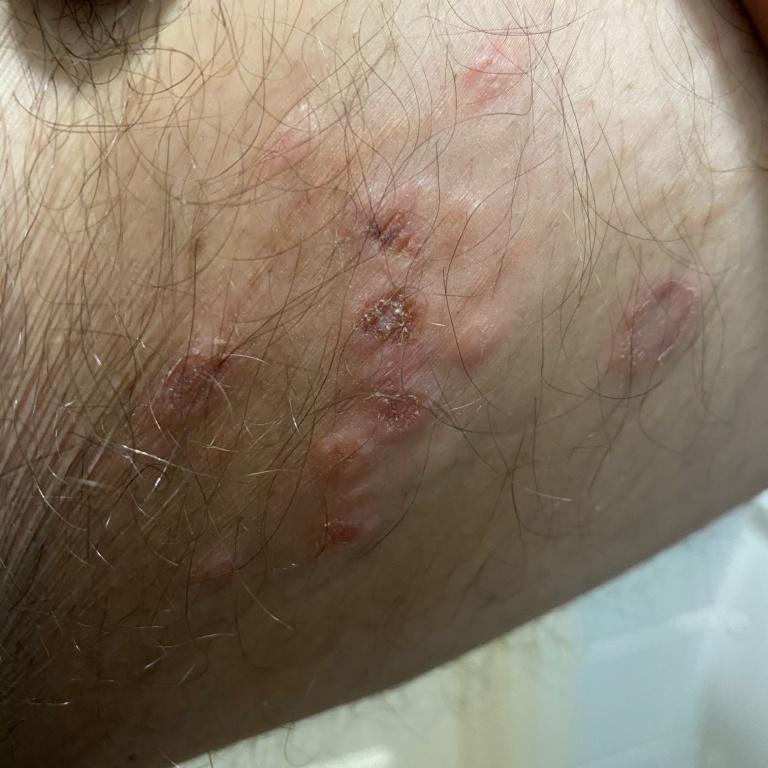
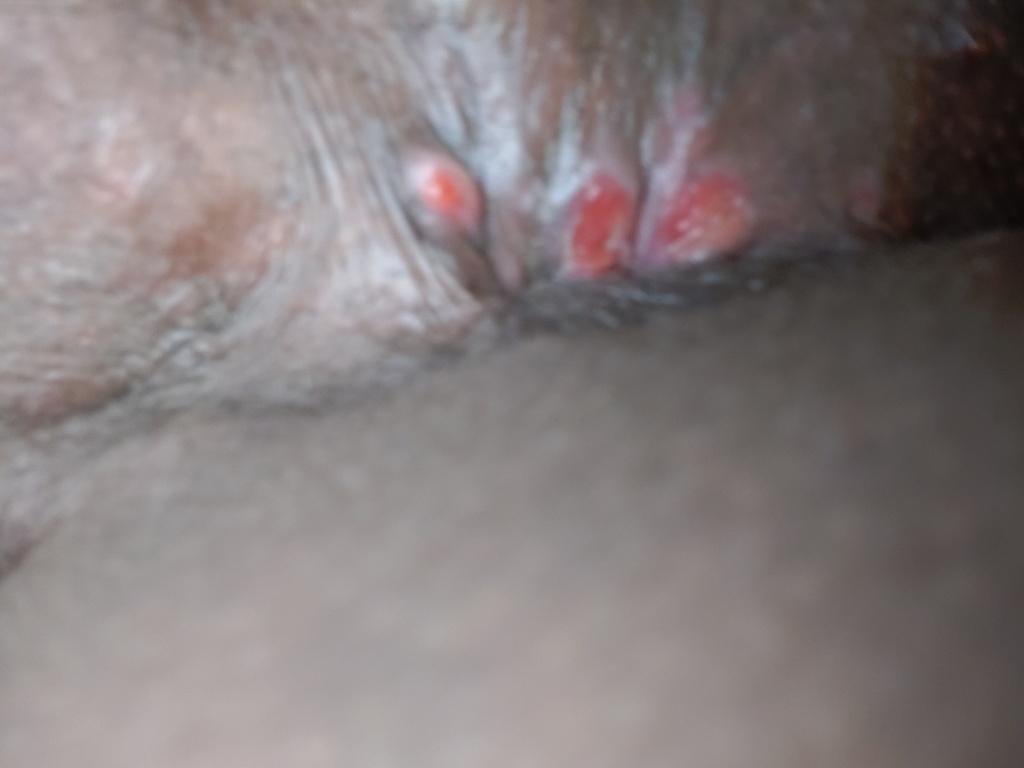
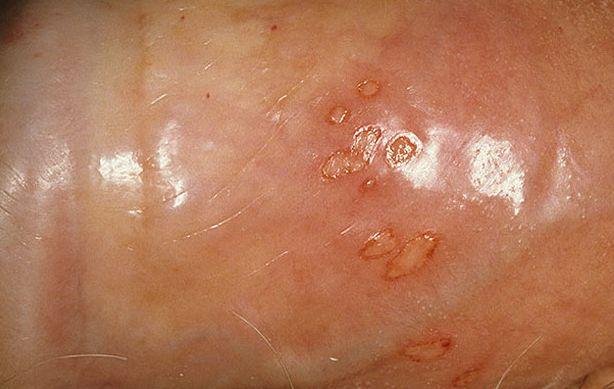
- Bolesną pęcherzykową wysypkę w okolicy genitalnej, okołoodbytniczej lub na wewnętrznej stronie uda;
- Czerwone plamy lub skupiska małych pęcherzyków, które pękają i przechodzą w płytkie owrzodzenia;
- Pieczenie, mrowienie lub swędzenie w dotkniętym obszarze przed wystąpieniem wysypki (stadium prodromalne);
- Dyskomfort w okolicy genitalnej: ból podczas oddawania moczu, upławy lub wyciek z cewki moczowej, podrażnienie warg sromowych lub żołędzi;
- Objawy ogólne: gorączka, osłabienie, bóle mięśni, ból głowy oraz powiększone węzły chłonne w pachwinach (szczególnie w epizodzie pierwotnym);
- Zmiany w jamie ustnej, cewce moczowej lub okolicy odbytu: rzadziej, ale możliwe w cięższych lub nawracających przypadkach.
Pierwszy epizod (pierwotny) zazwyczaj jest najbardziej nasilony i może trwać od dwóch do czterech tygodni. Kolejne nawroty są zwykle krótsze i łagodniejsze, choć nadal mogą być bolesne i obciążające.
Diagnoza: potwierdzenie infekcji
Diagnoza kliniczna opryszczki genitalnej często opiera się na ocenie zmian skórnych i wywiadzie medycznym. Jednak potwierdzenie badaniami laboratoryjnymi jest zalecane, aby odróżnić HSV od innych chorób owrzodzeniowych okolicy genitalnej, szczególnie w przypadkach atypowych.
Metody diagnostyczne obejmują:
- Hodowlę wirusową: pobranie wymazu ze świeżego pęcherza w celu izolacji i identyfikacji wirusa (bardziej wiarygodna we wczesnych zmianach);
- Reakcję łańcuchową polimerazy (PCR): wykrywa DNA HSV z wysoką czułością i pozwala odróżnić HSV-1 od HSV-2;
- Typowo-specyficzne badania serologiczne: badania krwi wykrywające przeciwciała HSV, przydatne w rozpoznawaniu zakażeń bezobjawowych lub ocenie wcześniejszej ekspozycji.
Konsultacja z dermatologiem, ginekologiem/urologiem lub wenerologiem jest zalecana, gdy objawy sugerują opryszczkę, zwłaszcza przy epizodzie pierwotnym lub częstych nawrotach.
Leczenie: kontrola objawów i ograniczanie nawrotów
Obecnie nie ma leczenia, które całkowicie usuwa HSV z organizmu. Terapia ma na celu skrócenie czasu trwania objawów, złagodzenie dolegliwości, ograniczenie nawrotów oraz zmniejszenie ryzyka przeniesienia wirusa na partnerów seksualnych.
Łagodne lub bezobjawowe przypadki
- Ogólna higiena: codzienne delikatne oczyszczanie okolic genitalnych, używając ciepłej wody i łagodnego środka myjącego;
- Luźna bielizna i odzież bawełniana: zmniejsza tarcie i podrażnienie;
- Leki przeciwbólowe i przeciwgorączkowe (np. paracetamol, ibuprofen): stosowane w celu łagodzenia bólu, gorączki i ogólnego dyskomfortu;
- Ciepłe kąpiele nasiadowe: mogą łagodzić dyskomfort i wspierać gojenie zmian.
Przypadki umiarkowane do ciężkich lub częste nawroty
- Leki przeciwwirusowe: acyklowir, walacyklowir lub famcyklowir — stosowane podczas zaostrzeń lub jako leczenie supresyjne przy częstych nawrotach (zgodnie z zaleceniem lekarza);
- Wczesne rozpoczęcie: terapia jest najskuteczniejsza, gdy zostanie wdrożona przy pierwszych objawach prodromalnych;
- Leczenie profilaktyczne: długoterminowe stosowanie leków przeciwwirusowych może zmniejszyć częstość nawrotów i ograniczyć ryzyko zakażenia partnerów.
Zapobieganie transmisji do partnerów seksualnych
Ograniczanie ryzyka przenoszenia opryszczki genitalnej na partnerów opiera się na konsekwentnym stosowaniu profilaktyki oraz otwartej komunikacji. Kluczowe zalecenia obejmują:
- Ujawnienie statusu zakażenia: informuj partnerów seksualnych o diagnozie, także w okresach bezobjawowych;
- Unikanie kontaktów seksualnych podczas nawrotów: ryzyko transmisji jest najwyższe przy aktywnych zmianach;
- Konsekwentne stosowanie prezerwatyw: zmniejsza, ale nie eliminuje ryzyka (HSV może zakażać obszary skóry nieosłonięte prezerwatywą);
- Supresja przeciwwirusowa: codzienne leczenie może istotnie ograniczać wydalanie wirusa i ryzyko transmisji;
- Regularne testy na STI: szczególnie w przypadku nowego partnera lub relacji niemonogamicznej.
Zapobieganie nawrotom opryszczki genitalnej
Identyfikacja i kontrola indywidualnych czynników wyzwalających mogą pomóc zmniejszyć częstotliwość i nasilenie nawrotów. Pomocne bywa prowadzenie dziennika objawów w celu rozpoznawania wzorców i opracowania spersonalizowanego planu postępowania.
Typowe czynniki wyzwalające to:
- Infekcje i choroby fizyczne (np. grypa, gorączka);
- Przewlekłe zmęczenie lub niedobór snu;
- Przewlekły stres emocjonalny lub lęk;
- Wahania hormonalne (np. miesiączka);
- Urazy i podrażnienia skóry, w tym tarcie podczas współżycia;
- Terapia immunosupresyjna lub choroby osłabiające układ odpornościowy.
Aby wspierać odporność i ograniczać nawroty:
- Utrzymuj zbilansowaną dietę bogatą w witaminy i minerały;
- Pij odpowiednią ilość płynów i dbaj o regularną aktywność fizyczną;
- Priorytetowo traktuj sen, odpoczynek i wsparcie zdrowia psychicznego;
- Omów z lekarzem możliwość długoterminowej terapii supresyjnej, jeśli nawroty są częste.
Ogólne strategie redukcji ryzyka i samopielęgnacji
Choć opryszczka genitalna nie może być całkowicie wyleczona, osoby zakażone HSV mogą prowadzić zdrowe i satysfakcjonujące życie. Strategie redukcji ryzyka pomagają chronić innych i dbać o komfort oraz kondycję skóry w fazach aktywnych i uśpienia.
- Unikaj dotykania aktywnych zmian: dokładnie myj ręce, jeśli dojdzie do kontaktu;
- Powstrzymaj się od aktywności seksualnej podczas objawów lub aktywnych zmian;
- Przestrzegaj higieny: nie używaj wspólnych ręczników ani produktów higieny intymnej;
- Ogranicz alkohol i tytoń: mogą osłabiać odpowiedź immunologiczną;
- Korzystaj z rzetelnych informacji: konsultuj się z lekarzem w celu doboru diagnostyki i leczenia.
Dzięki wczesnemu rozpoznaniu, właściwej opiece i profilaktyce opryszczka genitalna może być skutecznie kontrolowana, a ryzyko powikłań i transmisji istotnie zmniejszone.