Herpes Genital (CID-10: A60) 🚨
Herpes Genital: Uma Infecção Viral Comum Transmitida Sexualmente
O herpes genital é uma infecção (IST) viral crónica e difundida, causada pelo vírus herpes simplex (VHS). Existem dois tipos distintos do vírus—VHS-1 e VHS-2—ambos os quais podem levar a infeções na área genital. Embora o VHS-2 esteja tradicionalmente mais ligado a lesões genitais, o VHS-1, que comumente causa feridas de frio nos lábios, tem sido cada vez mais identificado como uma fonte de herpes genital devido a mudanças no comportamento sexual, particularmente o contacto oral-genital.
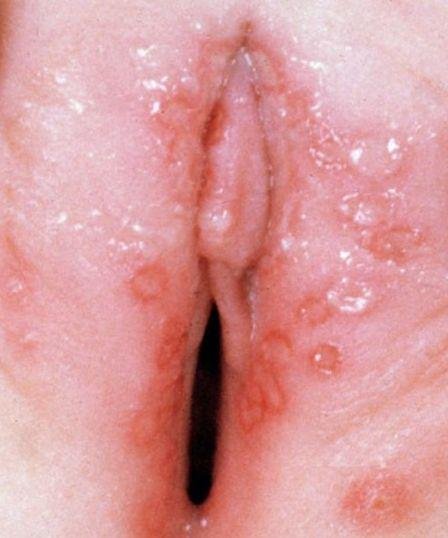
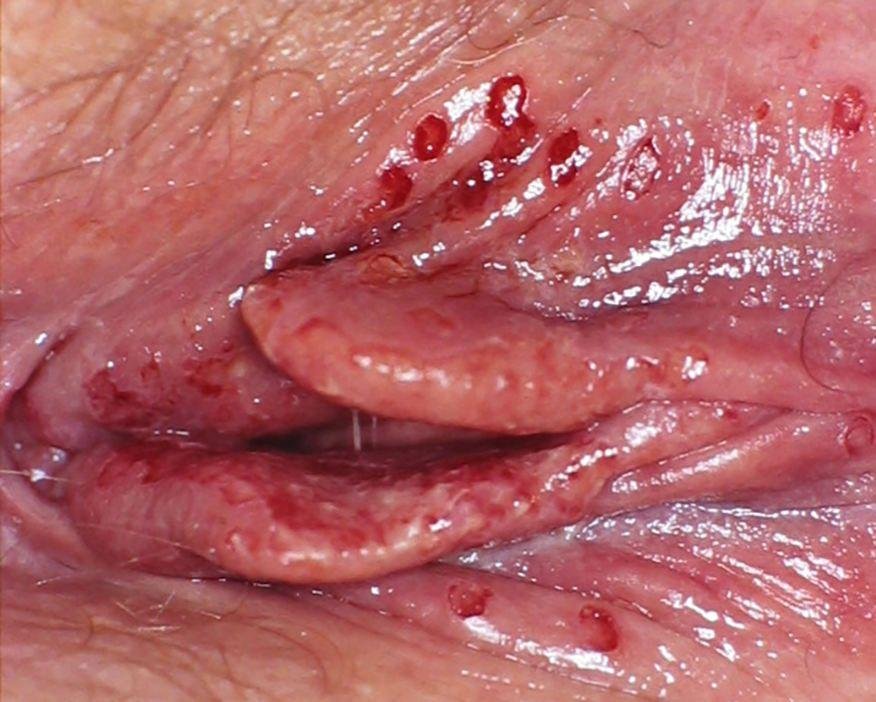
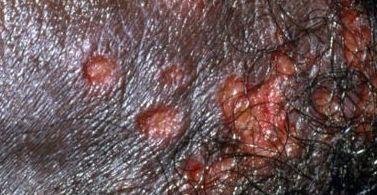
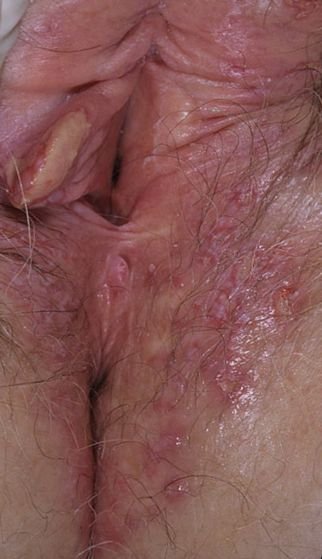
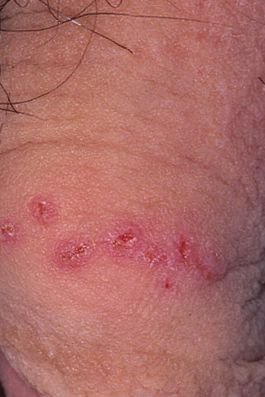
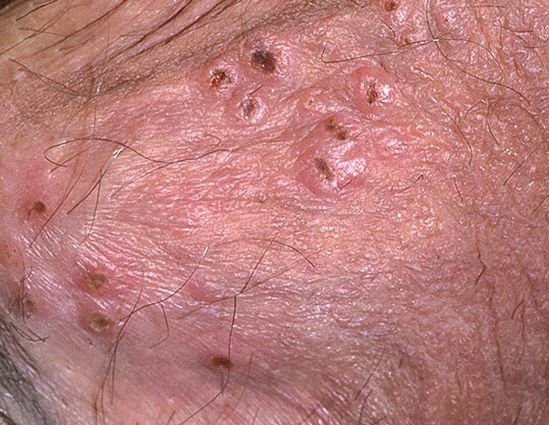
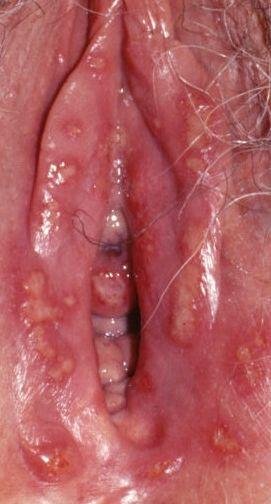
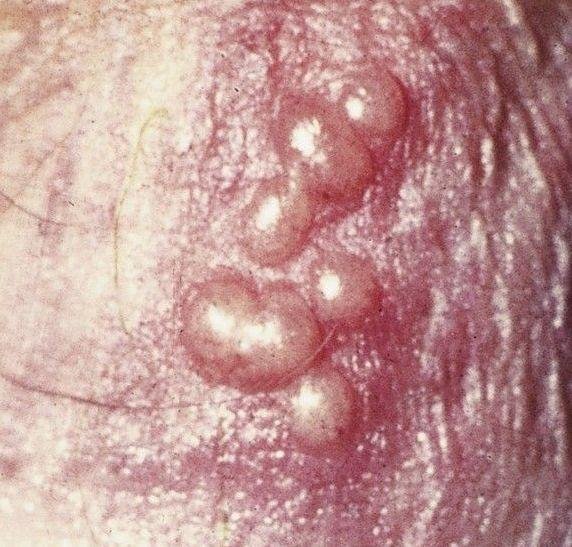
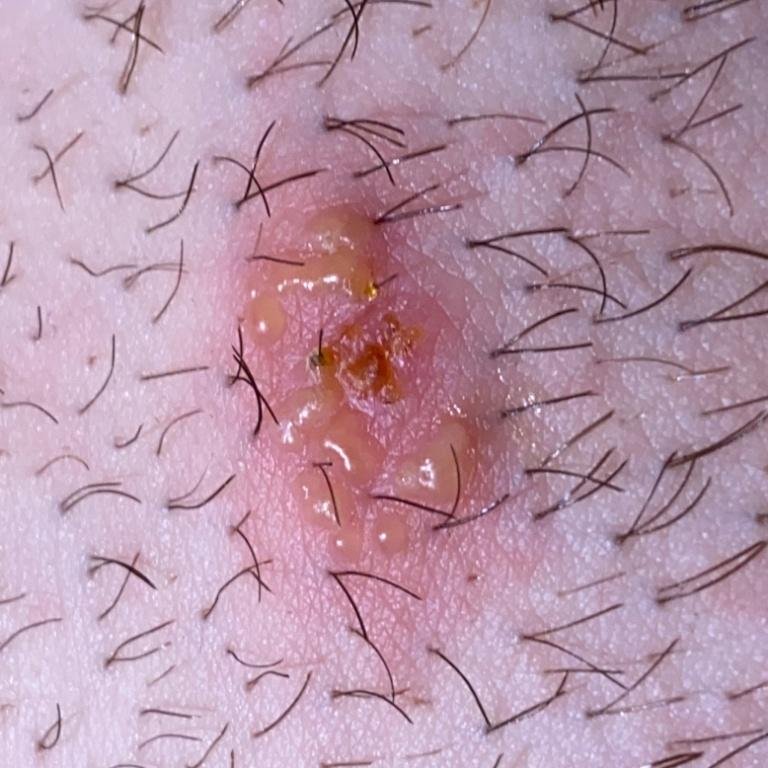
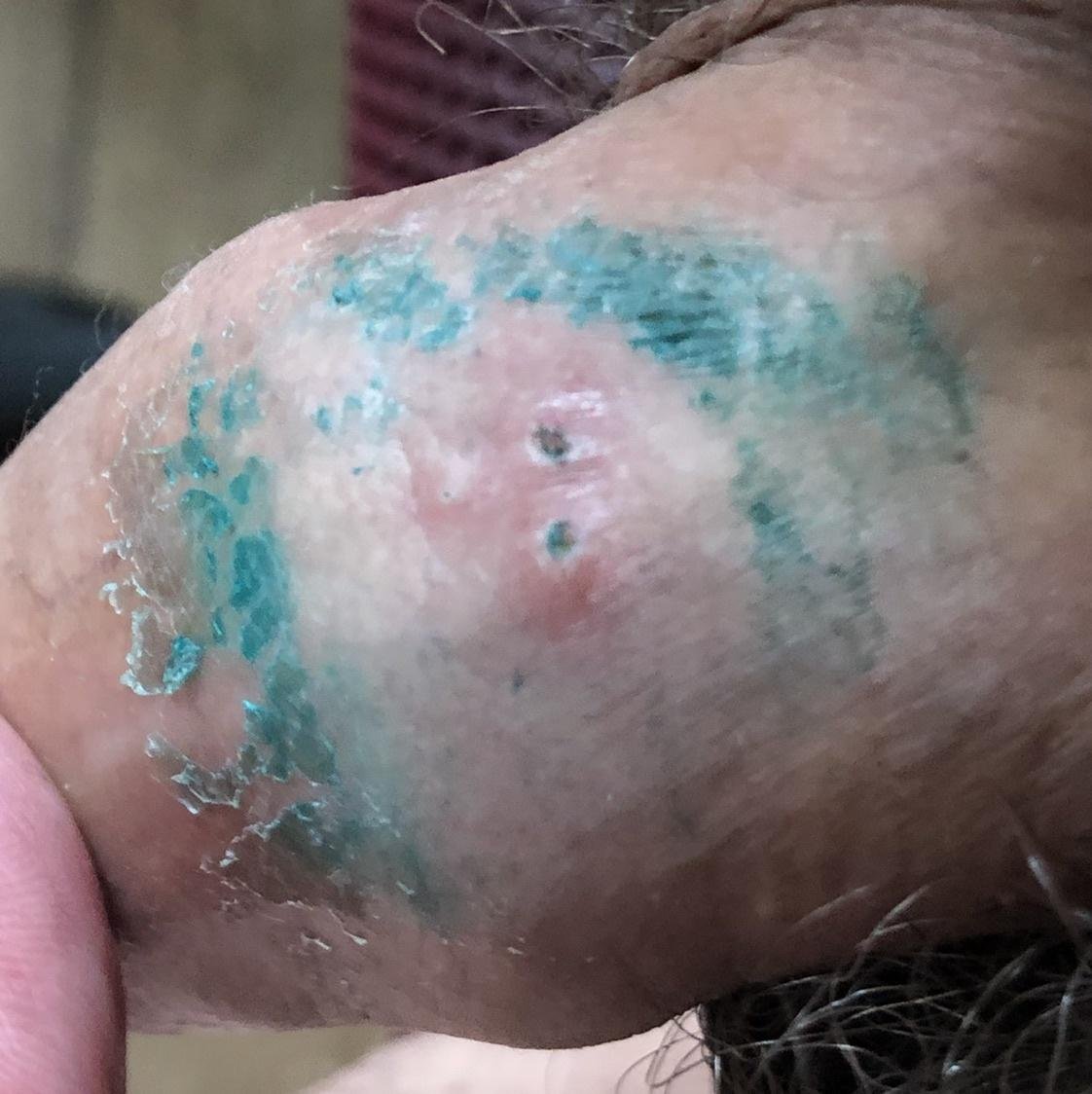
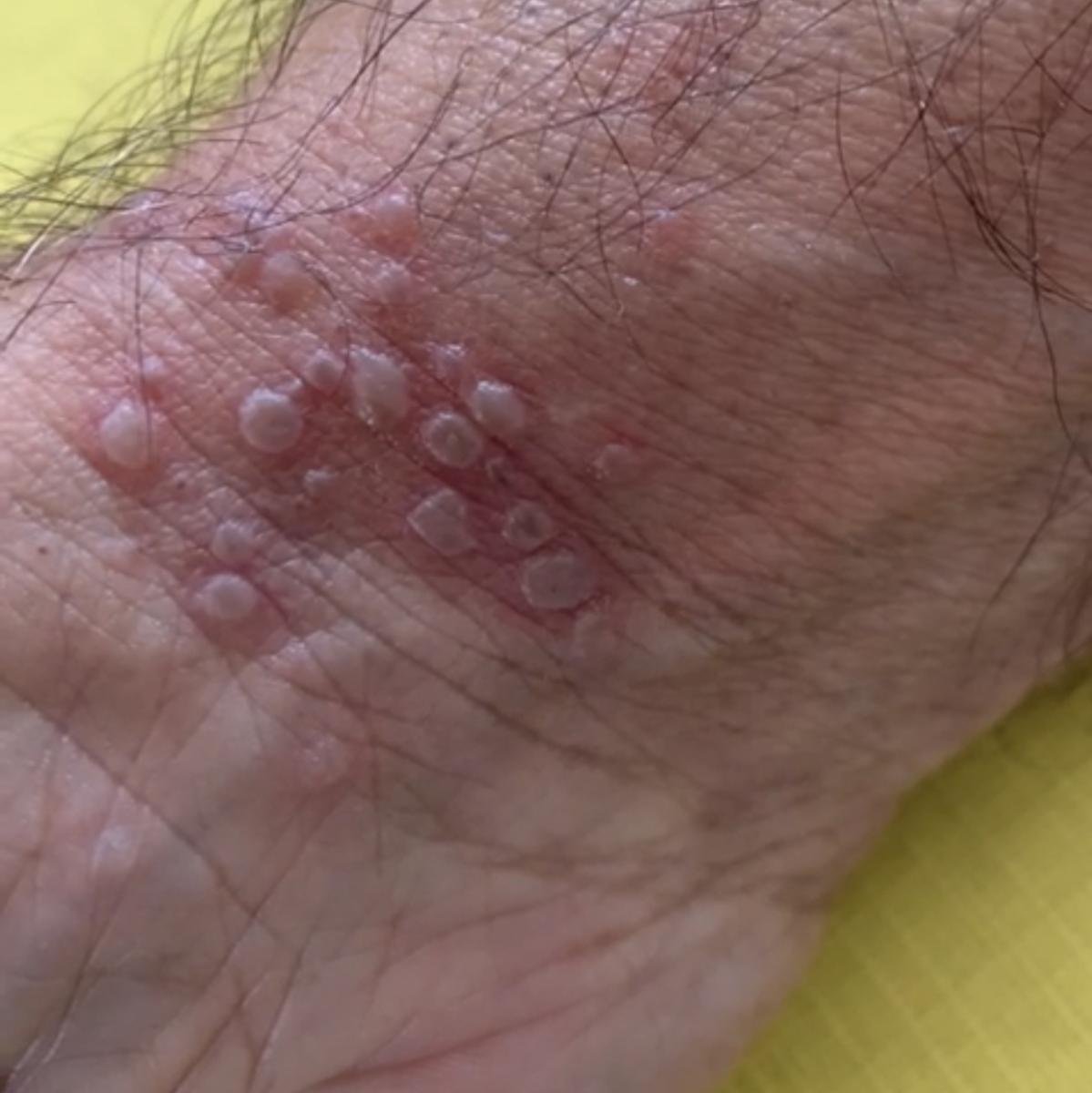
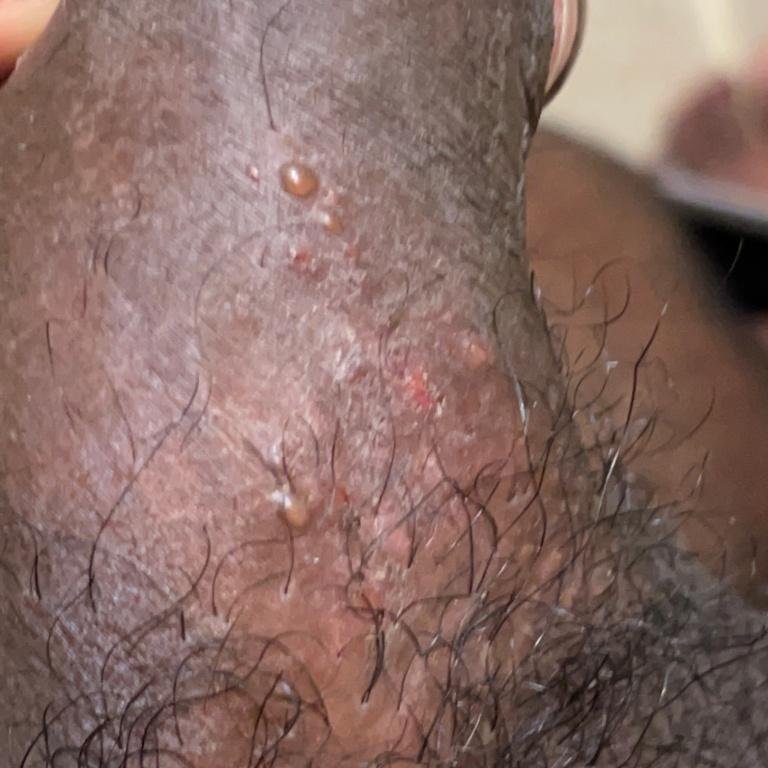
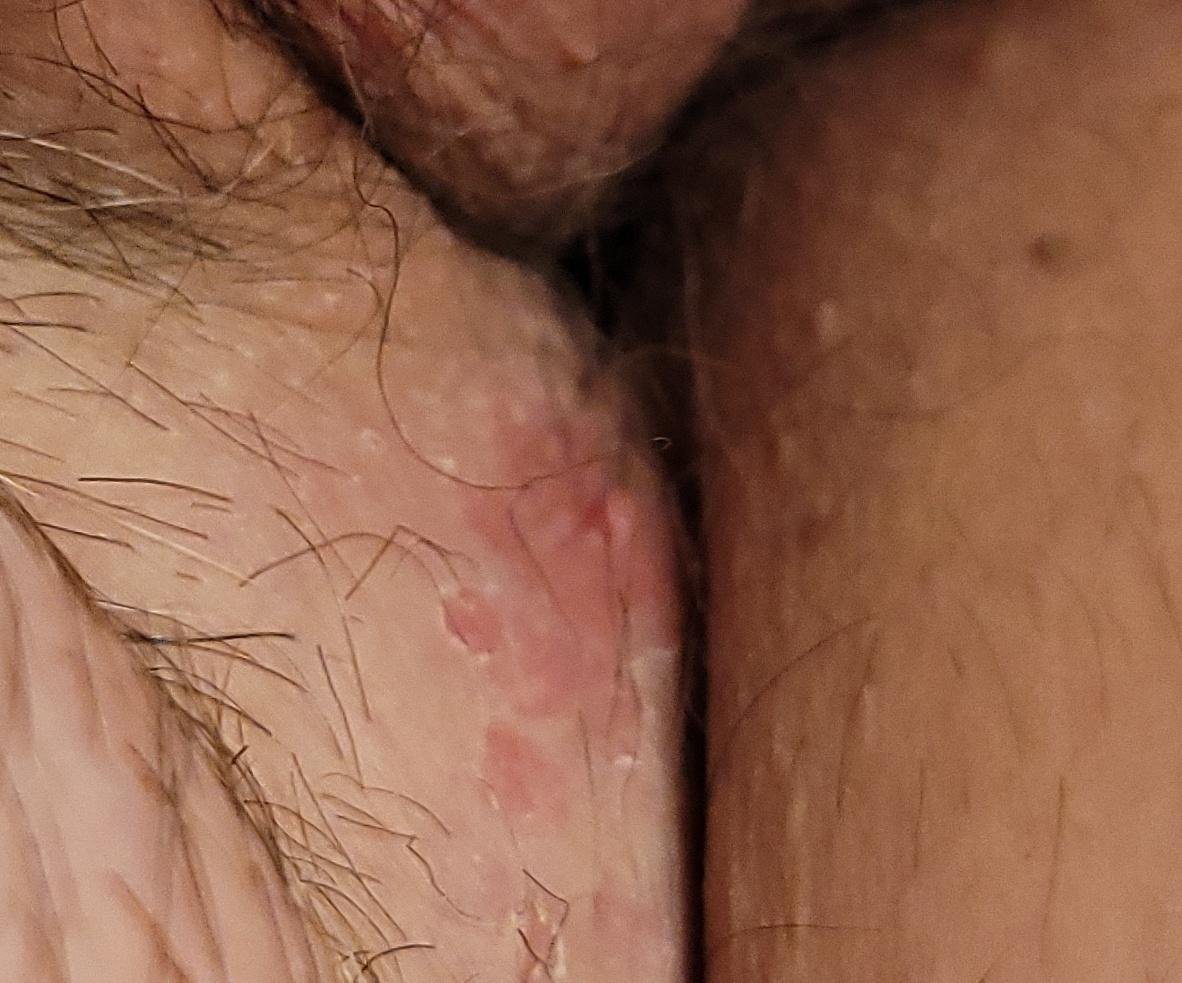
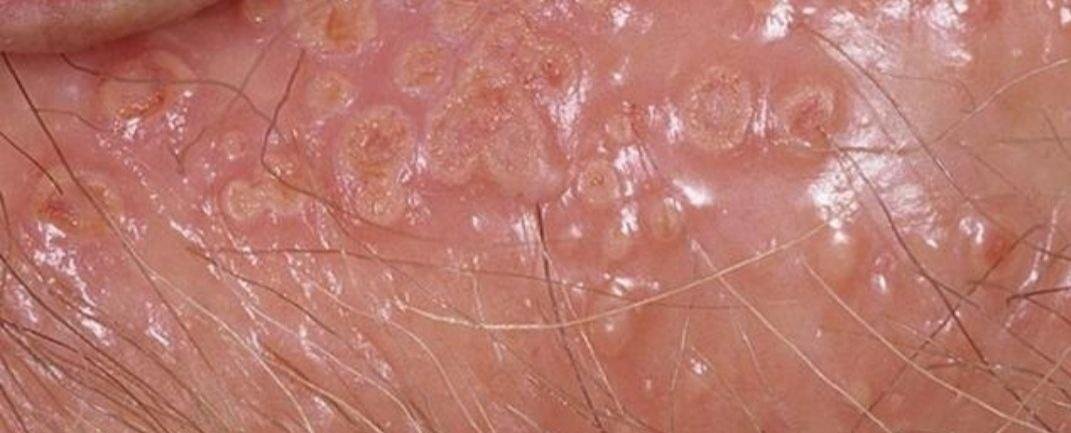
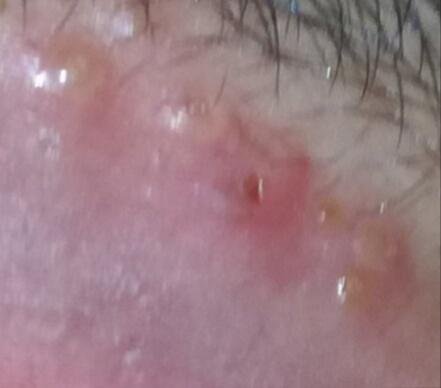
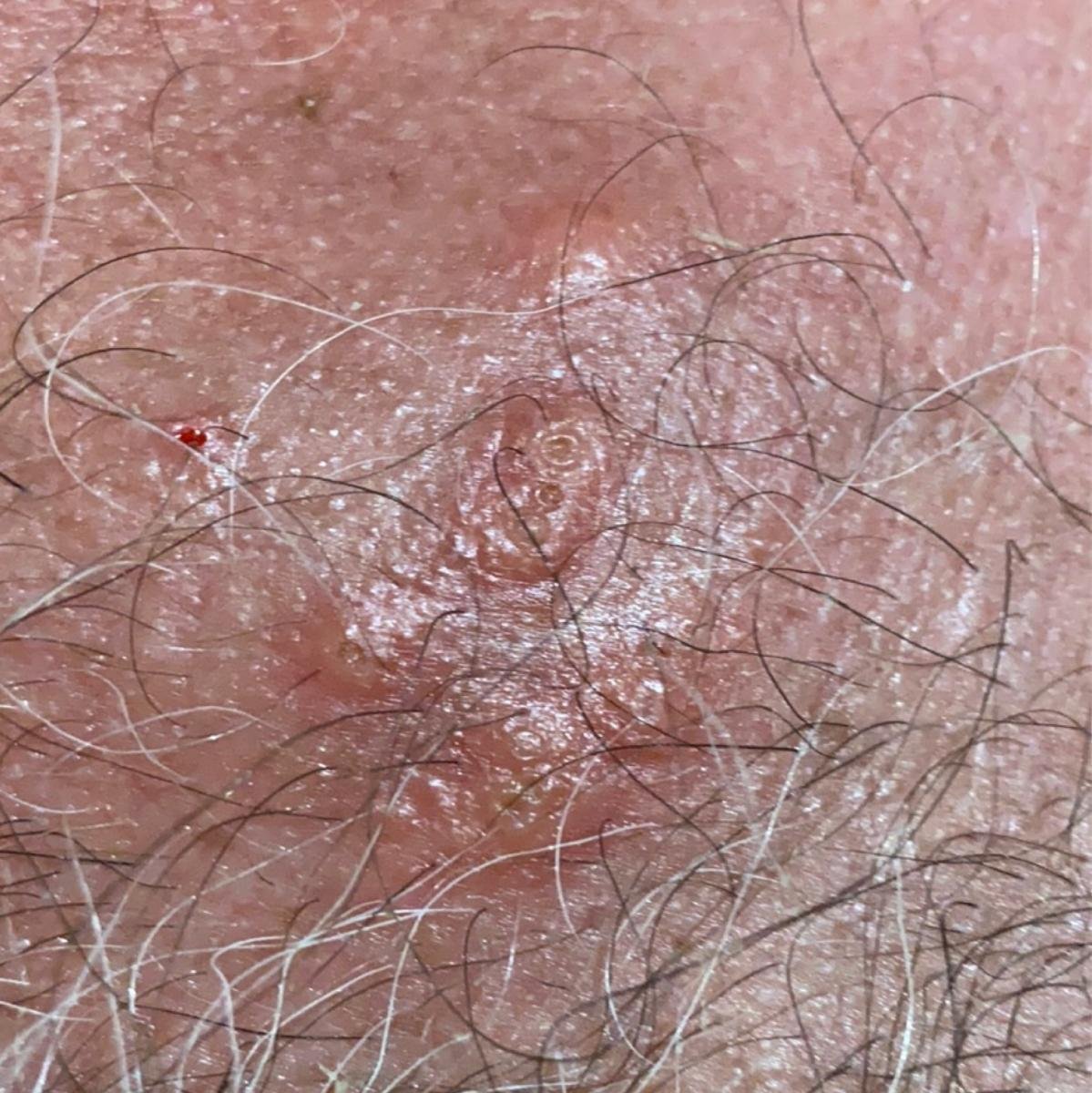
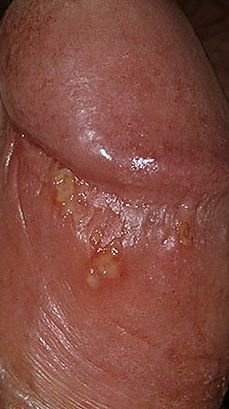
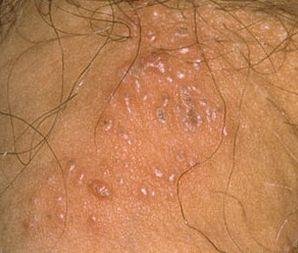
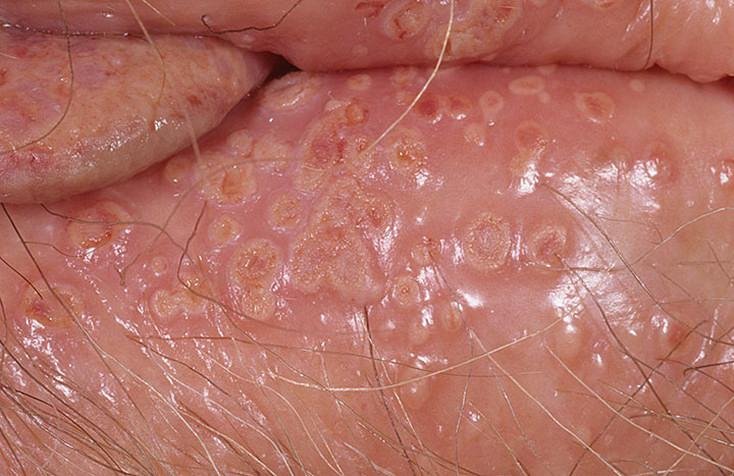
A manifestação primária do herpes genital é uma erupção vesicular dolorosa na área genital, frequentemente acompanhada de inflamação, desconforto ao urinar e sintomas sistémicos semelhantes aos da gripe. A condição é caracterizada por episódios de surtos ativos (durante os quais os sintomas estão presentes e ocorre a eliminação viral) e períodos de dormência, quando o vírus permanece latente no corpo sem produzir sintomas visíveis.
Como o Herpes Genital é Transmitido
O vírus herpes simplex é altamente contagioso e espalha-se através de contacto direto pele-a-pele, especialmente durante atividade sexual. Os modos mais comuns de transmissão incluem:
- Relações sexuais vaginais, anais ou orais desprotegidas com um parceiro infetado;
- Contacto com pele ou mucosas infetadas (mesmo na ausência de sintomas visíveis);
- Partilha de itens de higiene pessoal contaminados (por exemplo, toalhas, roupa interior), embora isso seja raro;
- Transmissão de mãe para recém-nascido durante o parto se a mãe tiver um surto ativo de herpes genital.
É importante notar que o herpes pode ser transmitido mesmo quando não há sintomas visíveis. Este fenómeno, conhecido como eliminação viral assintomática, torna difícil prevenir a transmissão sem conhecimento do estado de infecção. Como resultado, muitas pessoas transportam o vírus sem saber e podem transmiti-lo a parceiros sexuais.
Persistência e Recorrência
Uma vez infetada, a pessoa mantém o vírus do herpes no corpo durante toda a vida. Após a infeção inicial (episódio primário), o VHS entra num estado de dormência nos gânglios nervosos perto da base da coluna. A reativação do vírus pode ocorrer a qualquer momento, tipicamente durante períodos de stress, supressão imunológica, doença ou alterações hormonais.
Os episódios recorrentes de herpes genital variam em frequência e gravidade de pessoa para pessoa. Enquanto algumas pessoas podem ter múltiplos surtos por ano, outras podem experimentar surtos raros ou inexistentes. Reconhecer os sinais de alerta precoce—como formigueiro, comichão ou queimação localizada—pode ajudar a iniciar um tratamento atempado e a reduzir a duração e a gravidade dos sintomas.
Sintomas: Como o Herpes Genital se Manifesta
Nem todos os indivíduos infetados com o vírus herpes simplex apresentam sintomas imediatos ou reconhecíveis. Na verdade, muitas pessoas desconhecem que transportam o vírus até que ocorra o primeiro surto—o que pode acontecer 2 a 12 dias após a exposição, ou em alguns casos, meses ou até anos depois.
Quando os sintomas aparecem, poderão incluir:
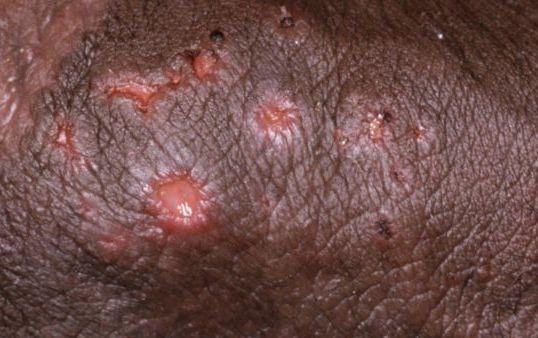
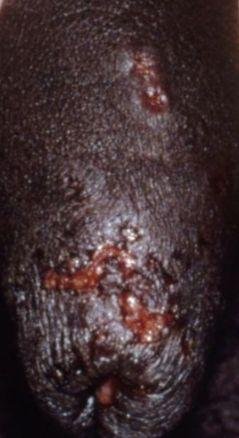
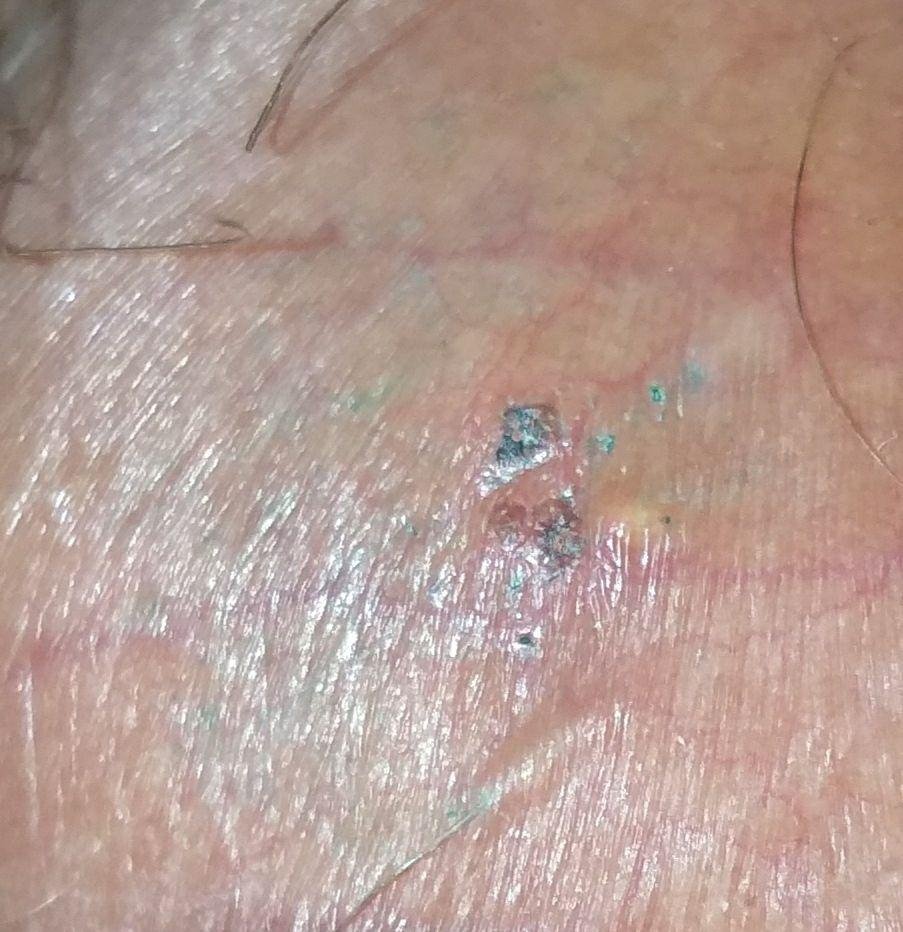
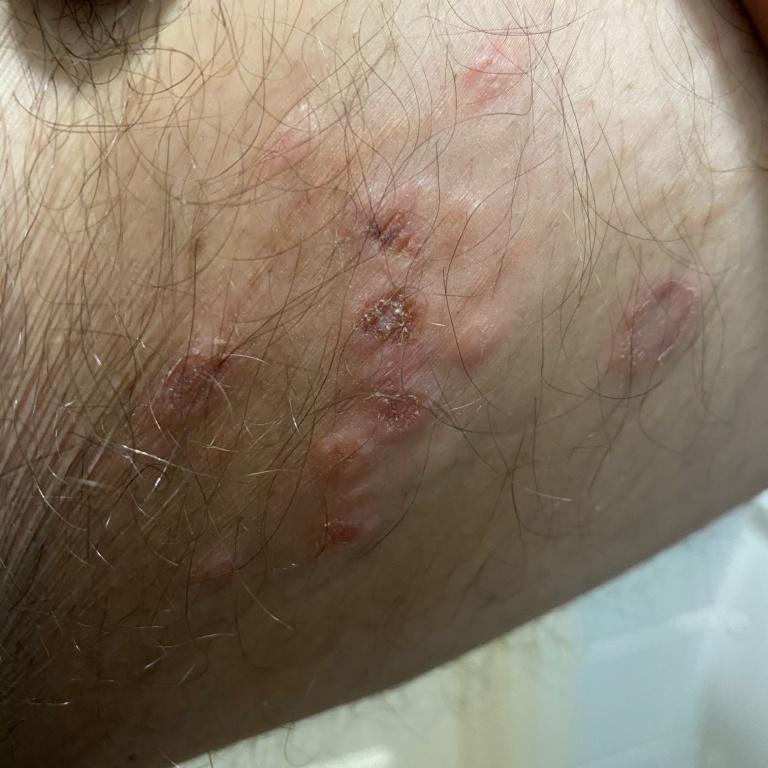
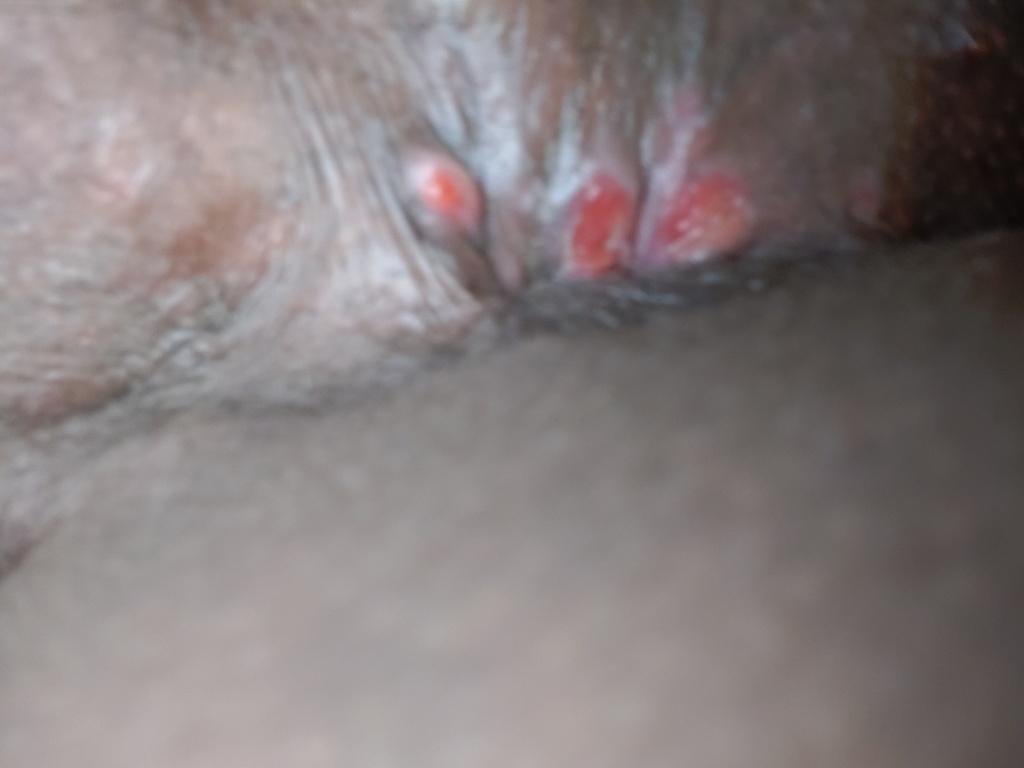
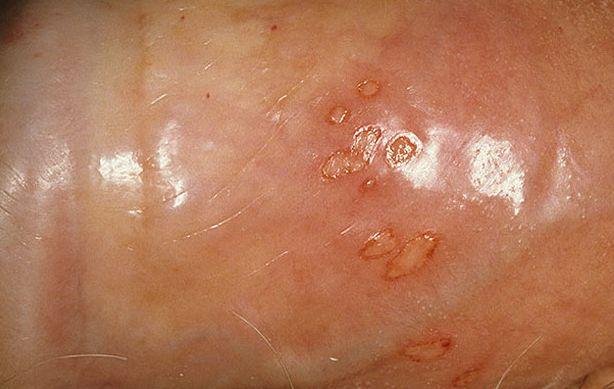
- Erupção vesicular dolorosa na área genital, perianal ou parte interna da coxa;
- Patches vermelhos ou aglomerados de pequenas bolhas que se rompem e desenvolvem em úlceras superficiais;
- Ardor, formigueiro ou comichão na região afetada antes do aparecimento da erupção (estágio prodrômico);
- Desconforto genital: Dor ao urinar, secreção vaginal, inflamação dos lábios ou do glande do pénis;
- Sintomas sistémicos: Febre, mal-estar, dores musculares, dor de cabeça e linfonodos inchados na virilha (particularmente em infeções primárias);
- Úlceras na boca, uretra ou reto: Menos comuns, mas possíveis em casos severos ou recorrentes.
O primeiro surto, ou episódio primário, tende a ser o mais intenso, durando até duas a quatro semanas. Episódios recorrentes são tipicamente mais curtos e suaves, embora ainda dolorosos e emocionalmente angustiantes para muitas pessoas.
Diagnóstico: Confirmando a Infeção
O diagnóstico clínico do herpes genital baseia-se frequentemente na examinação visual das lesões e no histórico clínico. No entanto, a confirmação através de testes laboratoriais é recomendada para diferenciar o HSV de outras doenças ulcerativas genitais, especialmente em casos atípicos.
Os métodos de diagnóstico incluem:
- Cultura viral: Raspar uma bolha fresca para isolar e identificar o vírus do herpes (mais fiável durante as lesões iniciais).
- Reação em cadeia da polimerase (PCR): Detecta o ADN do HSV com alta sensibilidade, e pode distinguir entre HSV-1 e HSV-2.
- Testes sorológicos específicos por tipo: Exames de sangue que detectam anticorpos do HSV, úteis para diagnosticar infeções assintomáticas ou determinar a exposição anterior.
Uma consulta com um dermatologista ou venereólogo é fortemente aconselhada quando os sintomas sugerem herpes, particularmente durante o episódio inicial ou em casos com recidivas frequentes.
Tratamento: Gestão dos Sintomas e Prevenção da Recorrência
Atualmente, não existe cura para o herpes genital. No entanto, a gestão médica visa reduzir a duração dos sintomas, aliviar o desconforto, minimizar a recorrência e diminuir a transmissão viral para parceiros sexuais.
Casos Leves ou Assintomáticos:
- Higiene geral: Limpeza suave diária da área genital, usando água morna e sabão suave;
- Roupa interior e vestuário de algodão solto: Reduz a fricção e a irritação das lesões;
- AINEs (por exemplo, ibuprofeno, paracetamol): Para controlar a dor, a inflamação e a febre;
- Banhos de assento mornos: Ajudam a aliviar o desconforto e promovem a cicatrização das úlceras.
Casos Moderados a Severos ou Recorrências Frequentes:
- Medicações antivirais: Aciclovir, valaciclovir ou famciclovir—prescritos por 5–10 dias durante surtos agudos, ou diariamente como terapia supressiva em casos recorrentes;
- Início precoce: Os antivirais são mais eficazes quando iniciados ao primeiro sinal de recorrência;
- Terapeutica preventiva: O uso antiviral contínuo a longo prazo reduz a frequência dos surtos e diminui o risco de transmissão para parceiros.
Prevenindo a Transmissão para Parceiros Sexuais
Reduzir a propagação do herpes genital para parceiros envolve comportamento preventivo consistente e comunicação aberta. As principais recomendações incluem:
- Divulgar o estado de infecção: Informar os parceiros sexuais sobre o seu diagnóstico, mesmo durante períodos assintomáticos;
- Evitar contacto sexual durante surtos: A eliminação do vírus é mais alta quando as lesões estão presentes;
- Usar preservativos de forma consistente: Os preservativos reduzem, mas não eliminam, o risco de transmissão (o vírus pode afetar a pele não coberta pelo preservativo);
- Supressão antiviral: Medicação diária pode reduzir significativamente a eliminação viral e o risco de transmissão;
- Testes regulares de IST: Especialmente para ambos os parceiros se estiverem numa relação não monogâmica ou nova.
Prevenindo a Recorrência do Herpes Genital
Identificar e gerir os fatores de disparo pessoais pode ajudar a reduzir a frequência e a gravidade dos surtos. Manter um diário de sintomas é útil para reconhecer padrões e desenvolver um plano de prevenção individualizado.
Os fatores de disparo comuns incluem:
- Doenças físicas (por exemplo, gripe, febre);
- Outras infecções (virais ou bacterianas);
- Fadiga crónica ou privação de sono;
- Estresse emocional prolongado ou ansiedade;
- Flutuações hormonais (por exemplo, menstruação);
- Traumatismo na pele, incluindo fricção durante a relação sexual;
- Terapias imunossupressoras ou condições que afetam o sistema imunológico.
Para fortalecer a resposta imunológica e reduzir a recorrência:
- Mantenha uma dieta equilibrada rica em vitaminas e minerais;
- Mantenha-se hidratado e pratique atividade física regular;
- Priorize o descanso e o apoio à saúde mental;
- Discuta a possibilidade de terapia antiviral supressora a longo prazo com o seu médico.
Redução Geral de Riscos e Autocuidado
Embora o herpes genital não possa ser completamente curado, os indivíduos com o vírus podem viver vidas saudáveis e plenas. As estratégias de redução de riscos ajudam a proteger os outros e a manter a saúde da pele durante as fases ativas e dormentes.
- Evite tocar nas lesões ativas: E lave bem as mãos se ocorrer contacto;
- Abstenha-se de atividade sexual durante episódios sintomáticos;
- Pratique uma boa higiene: Evite toalhas ou produtos de higiene íntima partilhados;
- Limite o consumo de álcool e tabaco: Ambos podem enfraquecer a resposta imune;
- Mantenha-se informado: Consulte regularmente o seu prestador de cuidados de saúde para orientações atualizadas e opções de testes.
Com um diagnóstico precoce, cuidados informados e ações preventivas, o herpes genital pode ser efetivamente gerido, e o risco de complicações e transmissão pode ser grandemente reduzido.