Carcinoma basocelular (CIE-10: C44) 🚨
Carcinoma basocelular (CBC, cáncer de piel basocelular)
El carcinoma basocelular (CBC) es un tumor maligno de la piel que se origina en las células basales de la epidermis. Se caracteriza principalmente por su crecimiento invasivo local y su potencial extremadamente bajo de metastatización a órganos distantes. A pesar de ser maligno, el CBC se considera la forma menos agresiva de cáncer de piel debido a su rara asociación con la diseminación sistémica. Sin embargo, si no se trata, el tumor puede causar una destrucción significativa del tejido local, desfiguración y deterioro funcional. El pronóstico del CBC es generalmente favorable, especialmente cuando se diagnostica a tiempo y se trata adecuadamente. El CBC suele afectar a personas mayores de 35-40 años y se presenta con una frecuencia aproximadamente igual en hombres y mujeres.
Factores predisponentes
Aunque no existe una causa única y definitiva para el desarrollo del carcinoma basocelular, se han identificado varios factores predisponentes que aumentan significativamente la probabilidad de su aparición. Estos factores de riesgo suelen actuar de forma acumulativa a lo largo del tiempo y son más relevantes en personas con exposición ambiental o laboral prolongada:
- Exposición crónica a los rayos ultravioleta (UV): El factor de riesgo más importante y mejor establecido para el CBC es la exposición excesiva a la radiación ultravioleta solar o artificial. La exposición prolongada al sol, especialmente sin protección, daña el ADN de las células de la piel y provoca mutaciones en genes supresores de tumores como el PTCH1, que a menudo está implicado en el desarrollo del CBC.
- Radiación ionizante: Las personas que se han sometido a radioterapia o han estado expuestas a otras fuentes de radiación ionizante tienen un riesgo elevado de desarrollar CBC, especialmente en las zonas de la piel previamente irradiadas.
- Exposición a sustancias químicas cancerígenas: El contacto prolongado con irritantes químicos como el arsénico, los disolventes industriales o los productos derivados del alquitrán puede aumentar la probabilidad de formación de tumores.
- Traumatismos o inflamaciones crónicas de la piel: Las lesiones cutáneas de larga duración, las úlceras, las cicatrices o las zonas de irritación mecánica repetida pueden servir de foco para el desarrollo del CBC.
Diagnóstico
El diagnóstico del carcinoma basocelular comienza con un examen clínico completo. El dermatólogo evalúa la morfología de la lesión, las características de la superficie y su comportamiento a lo largo del tiempo. A continuación, se utiliza la dermatoscopia para mejorar la visualización de las características subsuperficiales, como los patrones vasculares, la pigmentación y las asimetrías estructurales. Si los hallazgos clínicos y dermatoscópicos sugieren malignidad, se realiza una biopsia de piel para confirmar el diagnóstico. Esto implica tomar una muestra de tejido de la lesión y examinarla histológicamente para detectar características específicas del CBC, como la proliferación de células basaloides con empalizada periférica y retracción estromal.
Presentación clínica y síntomas
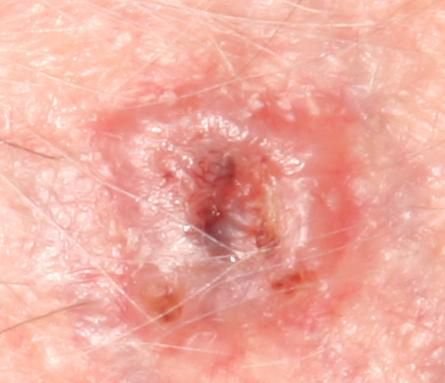
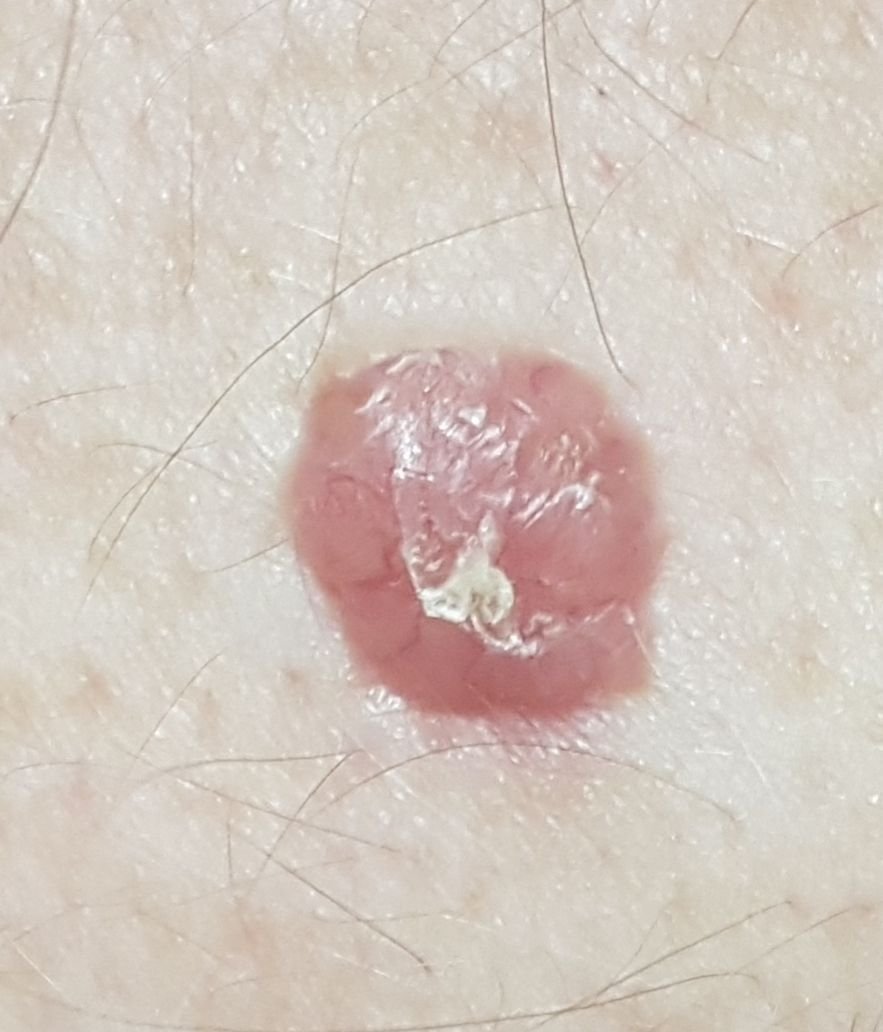
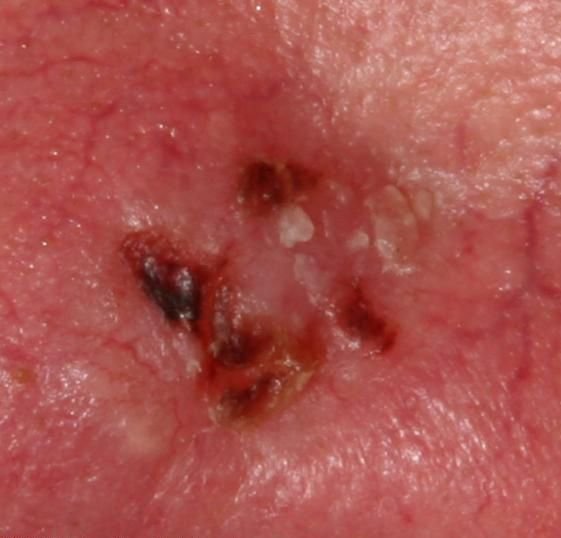
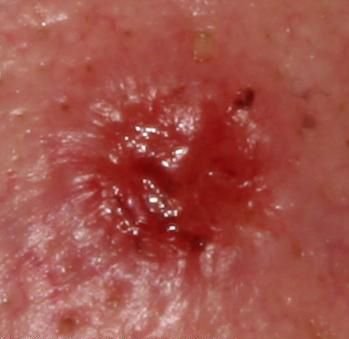
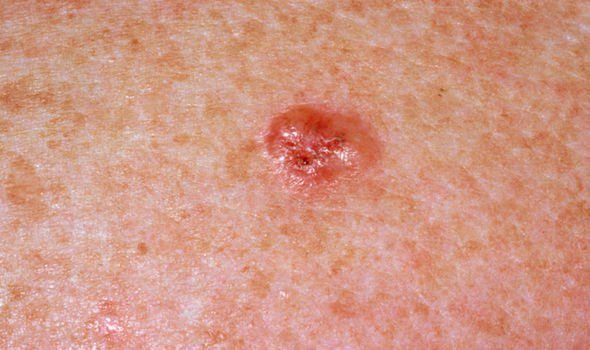
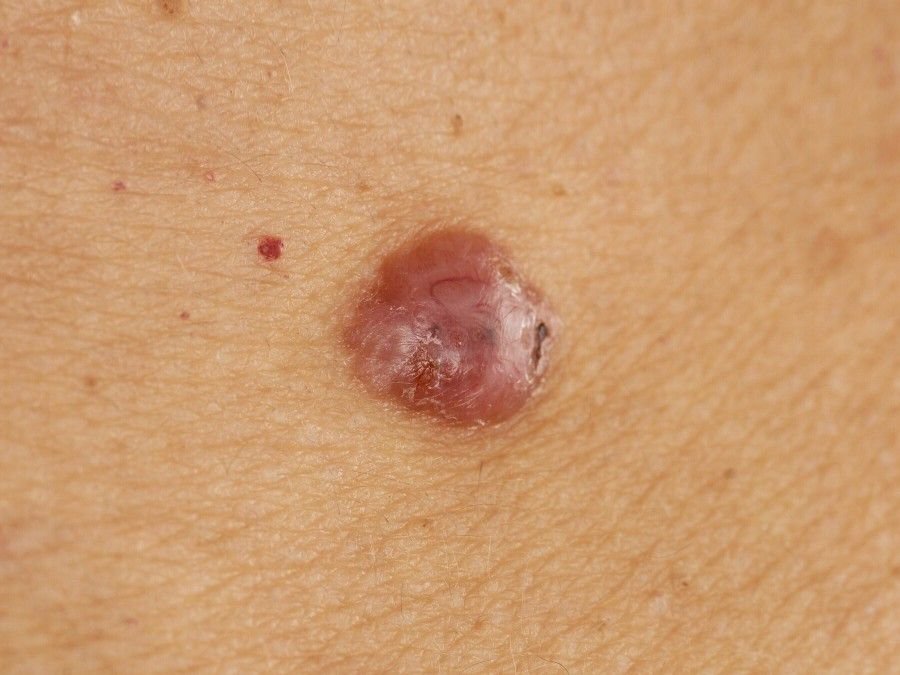
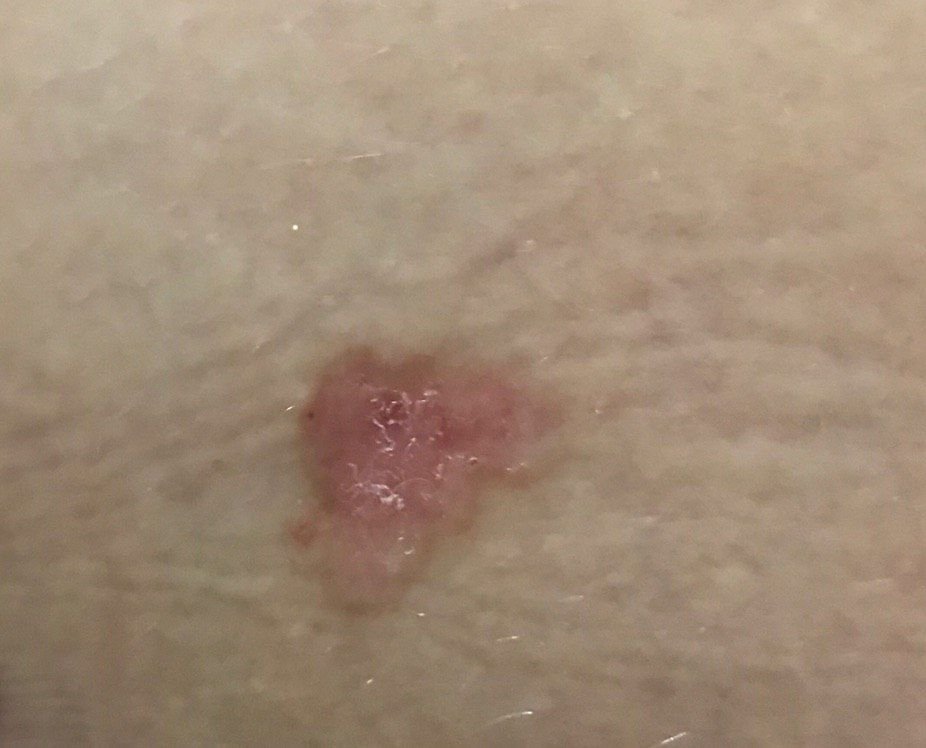
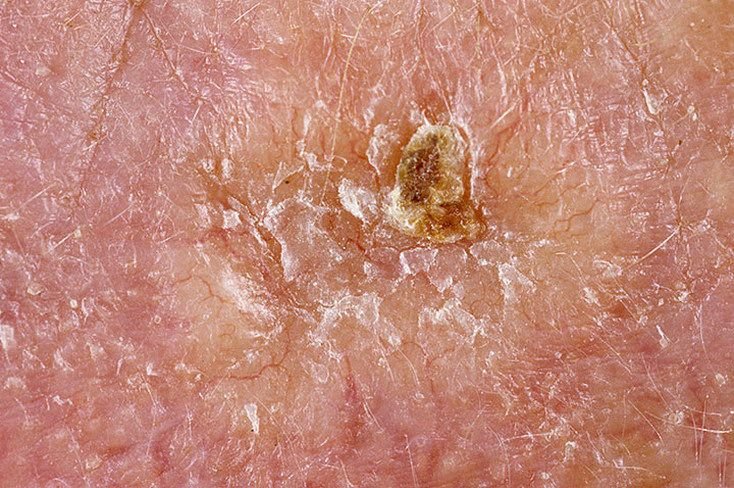
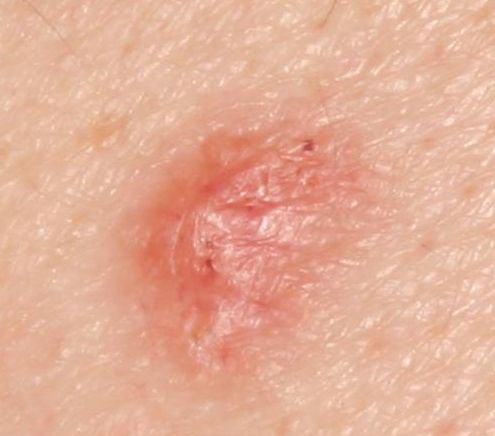
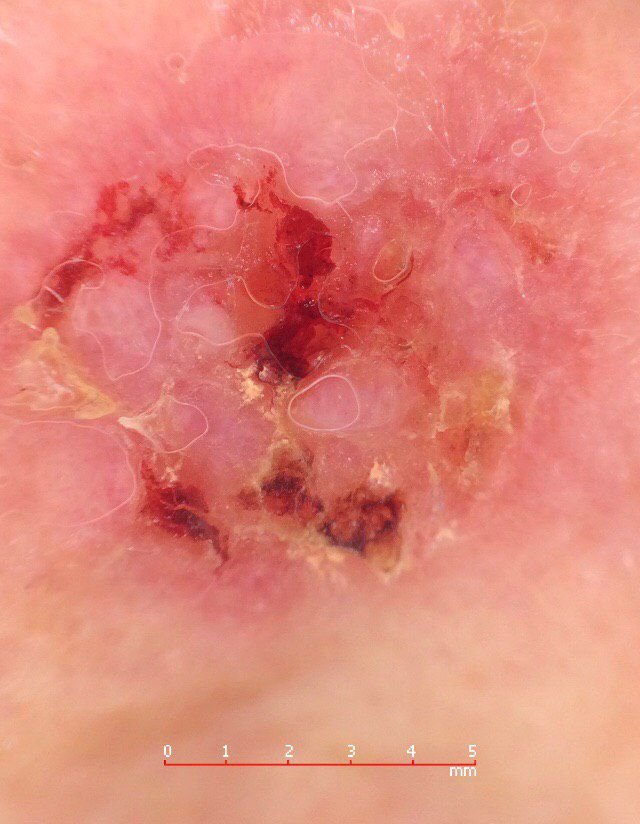
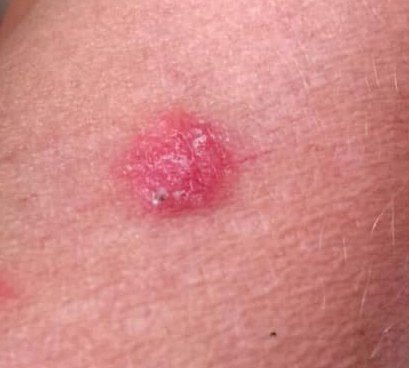
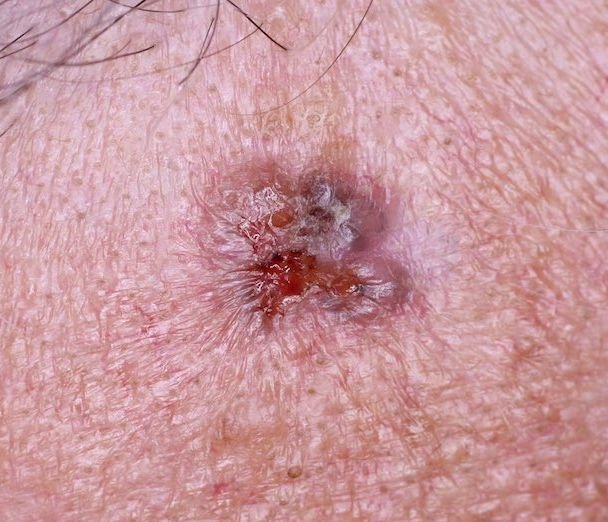
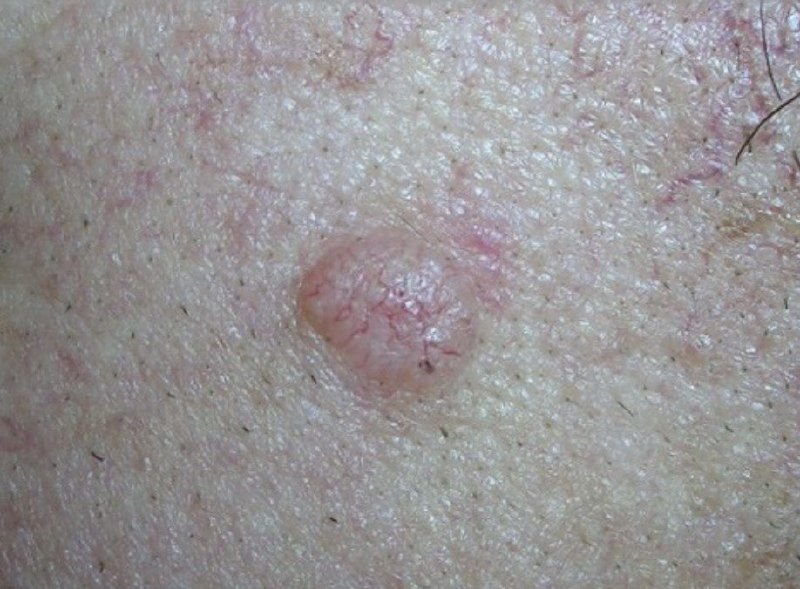
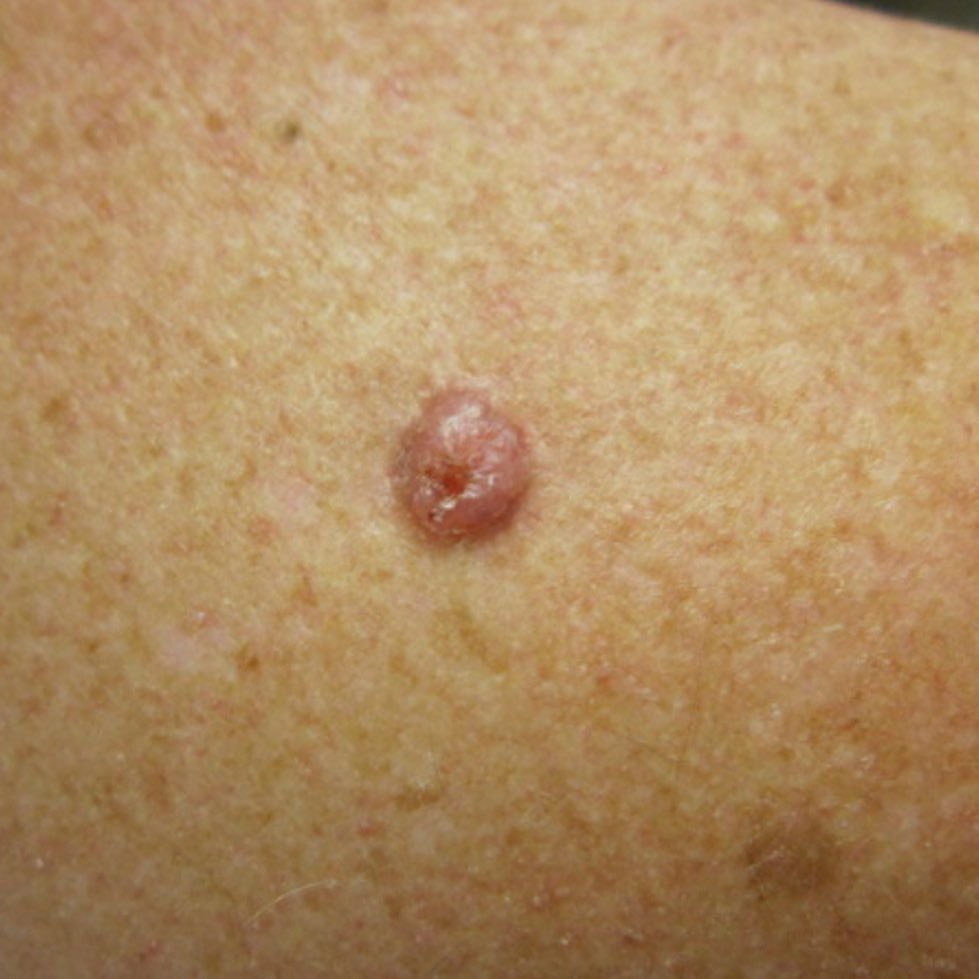
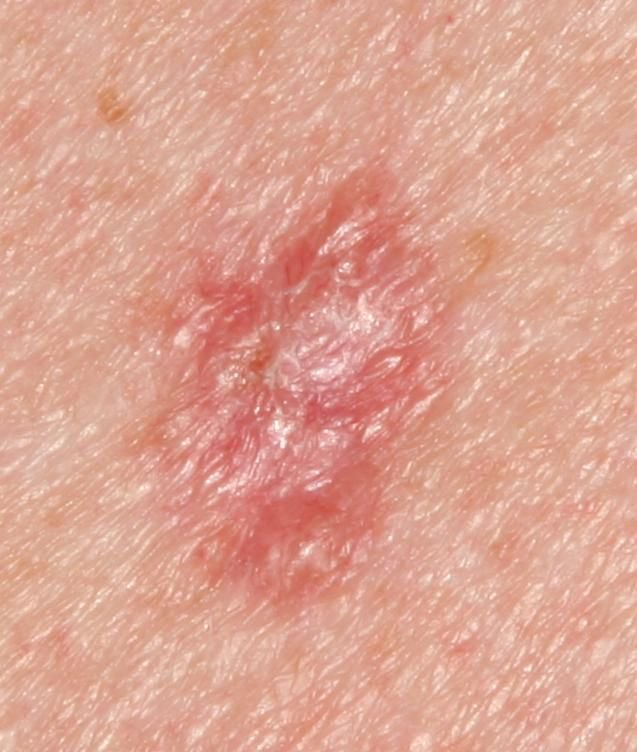
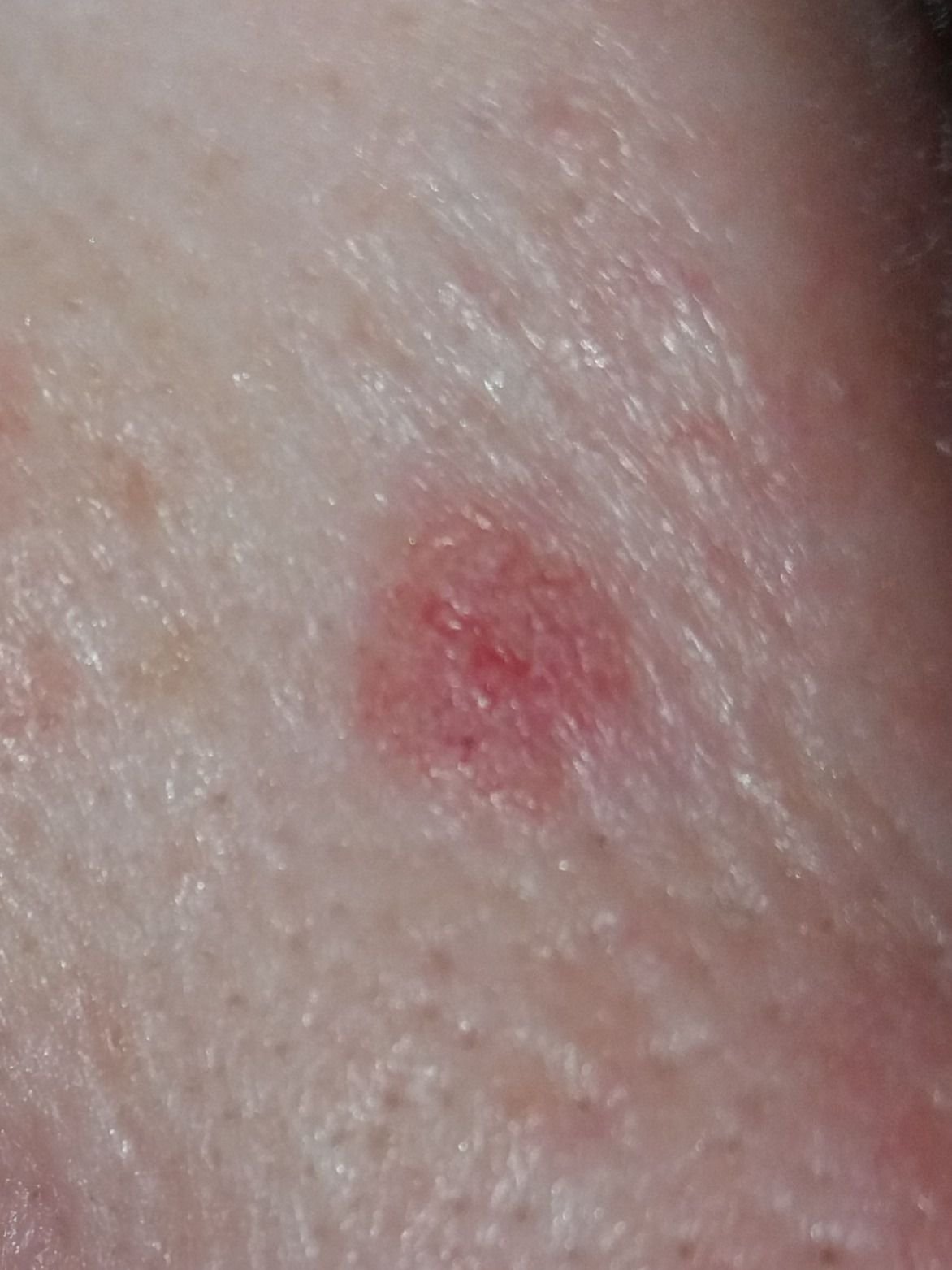
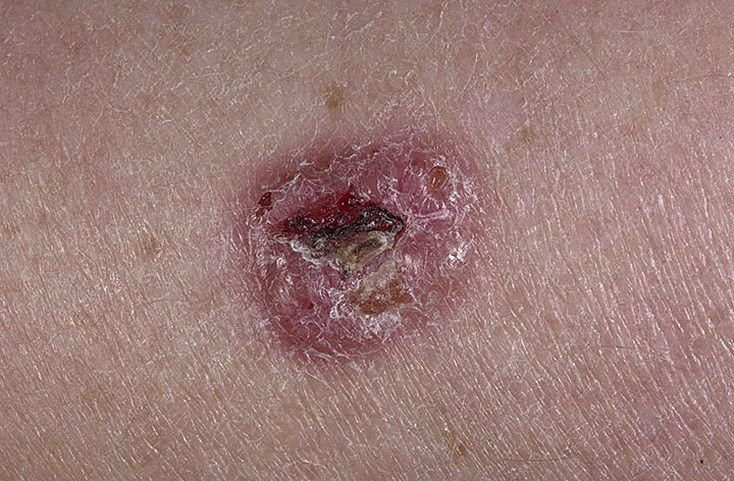
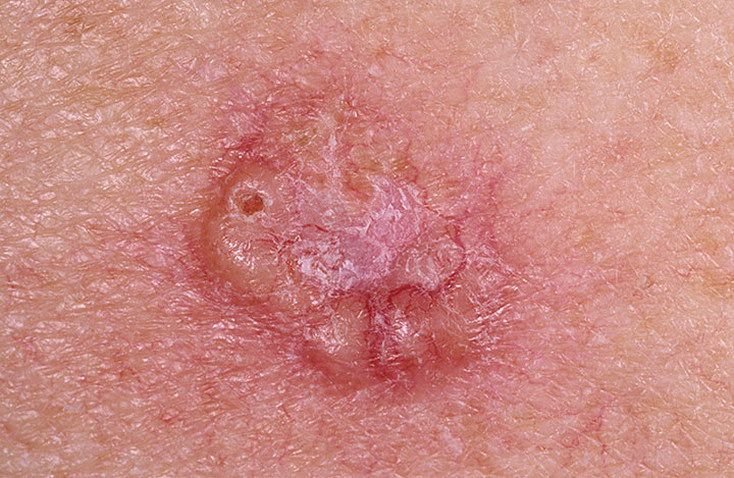
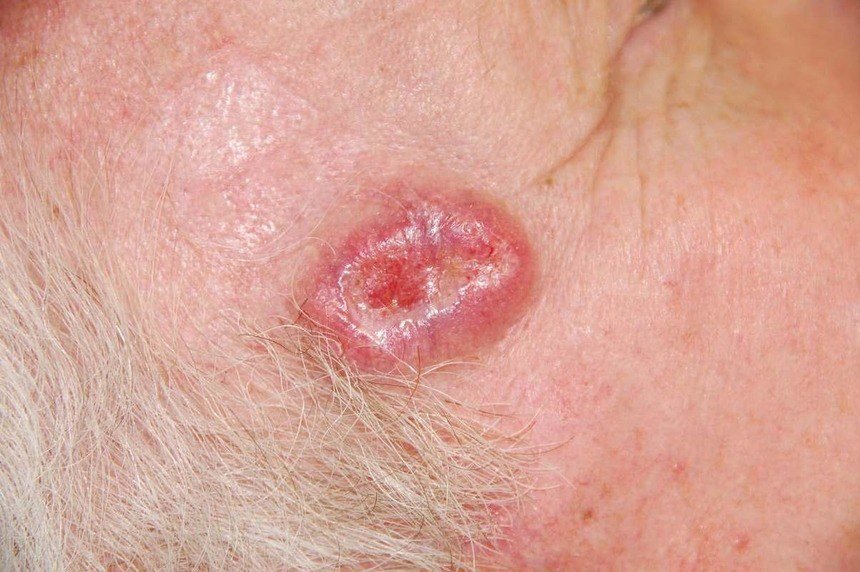
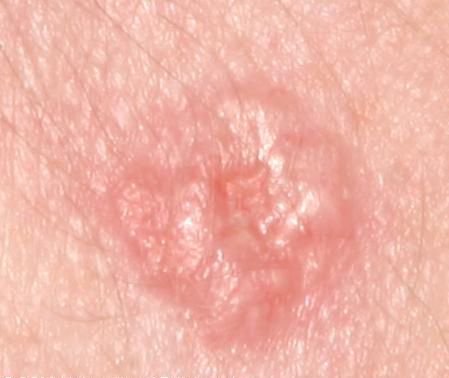
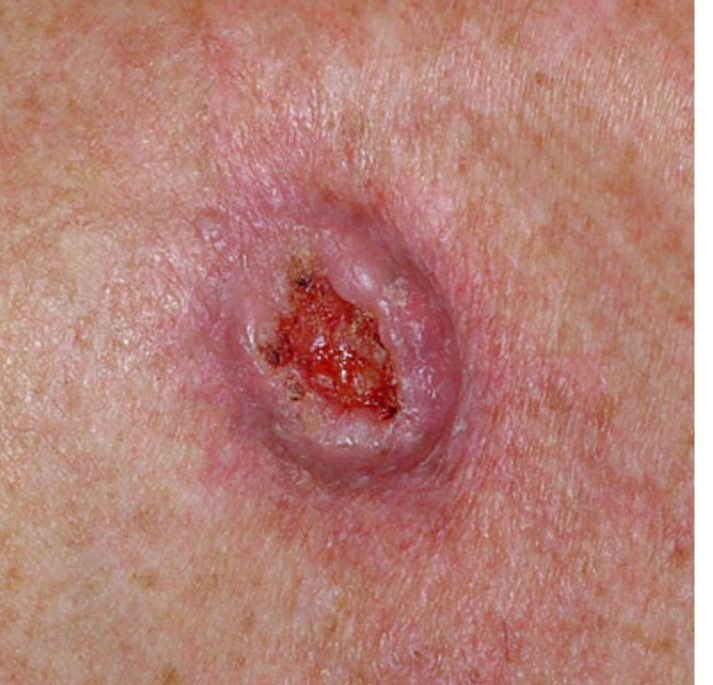
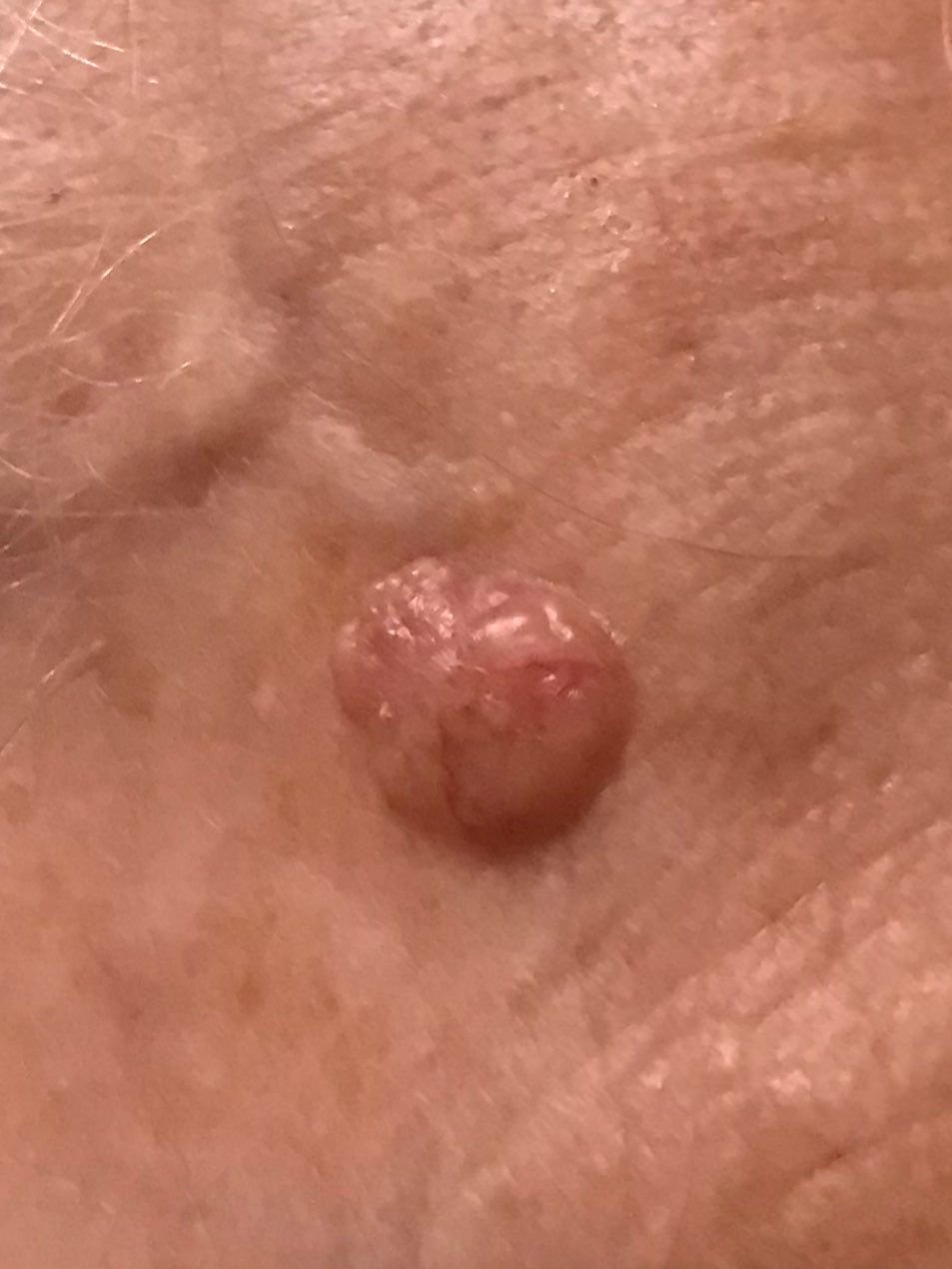
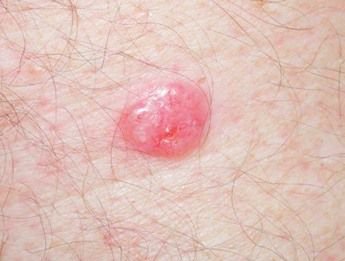
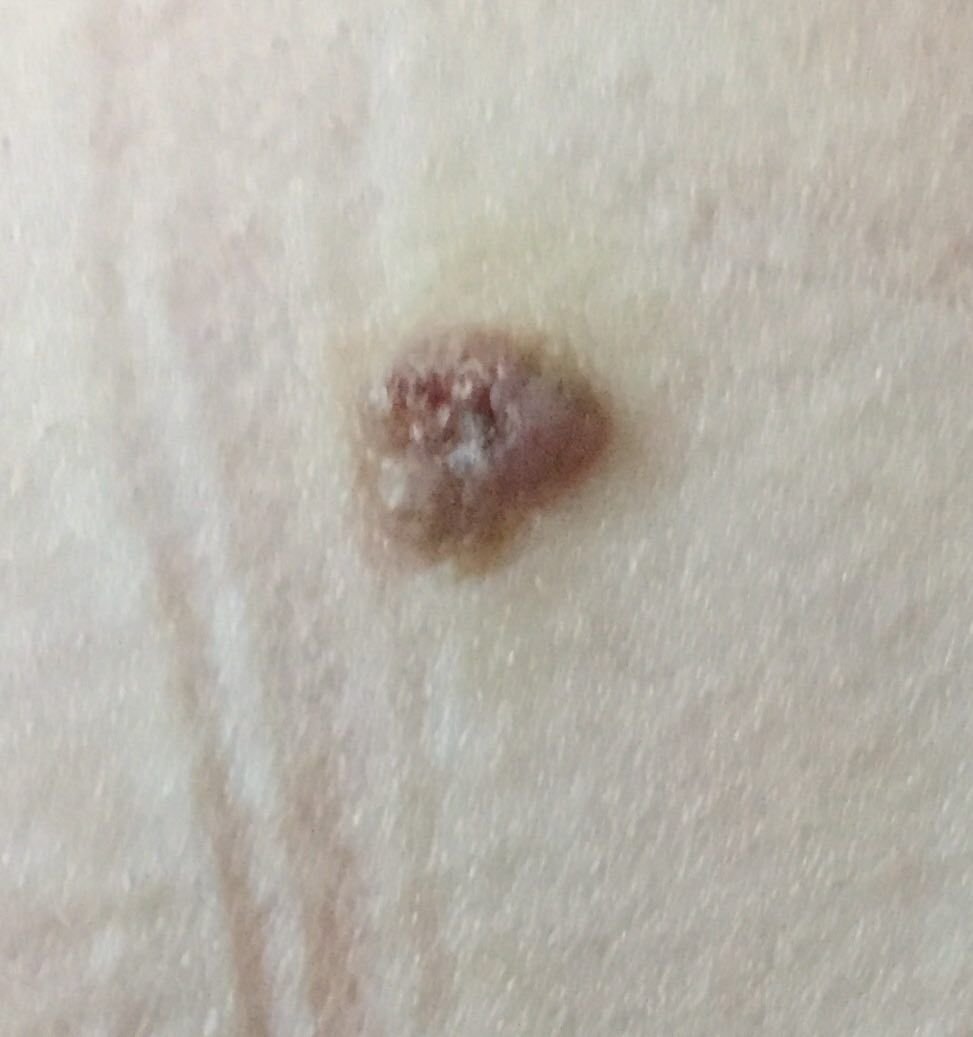
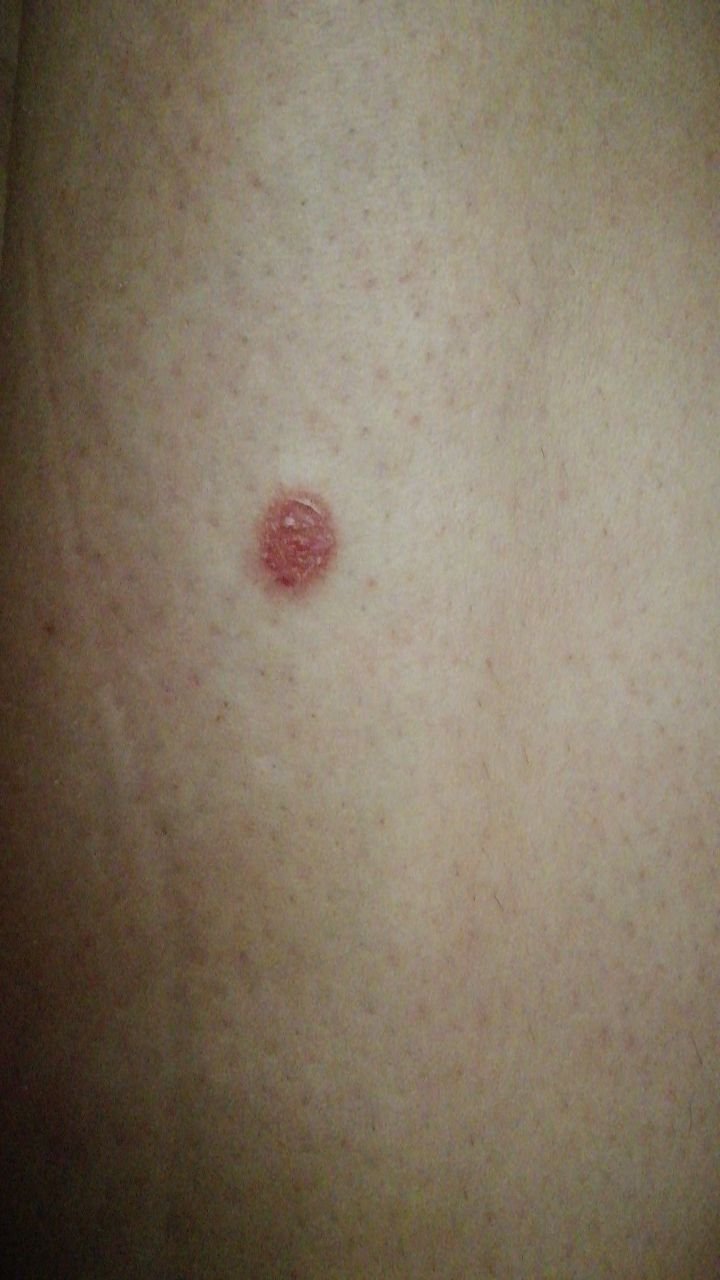
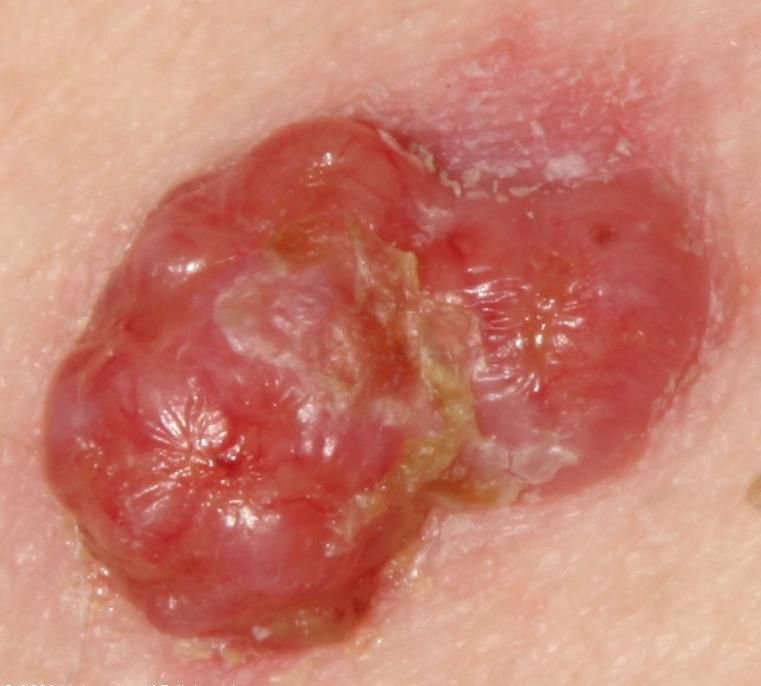
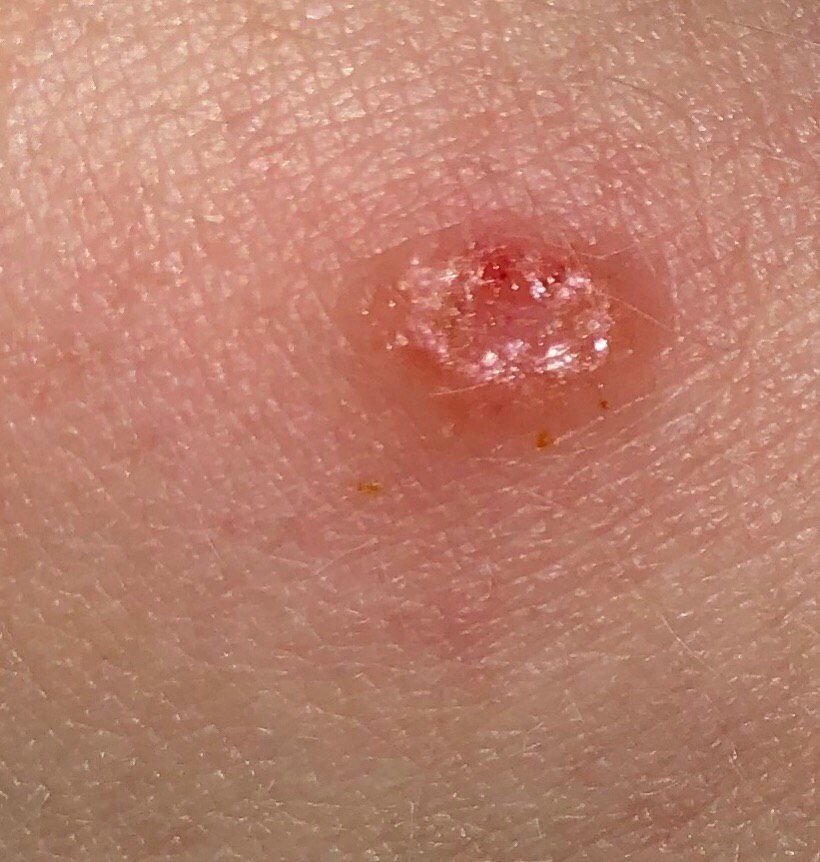
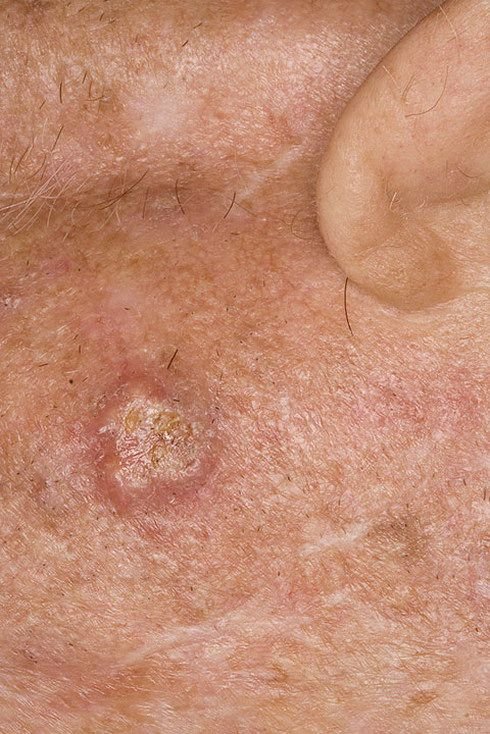
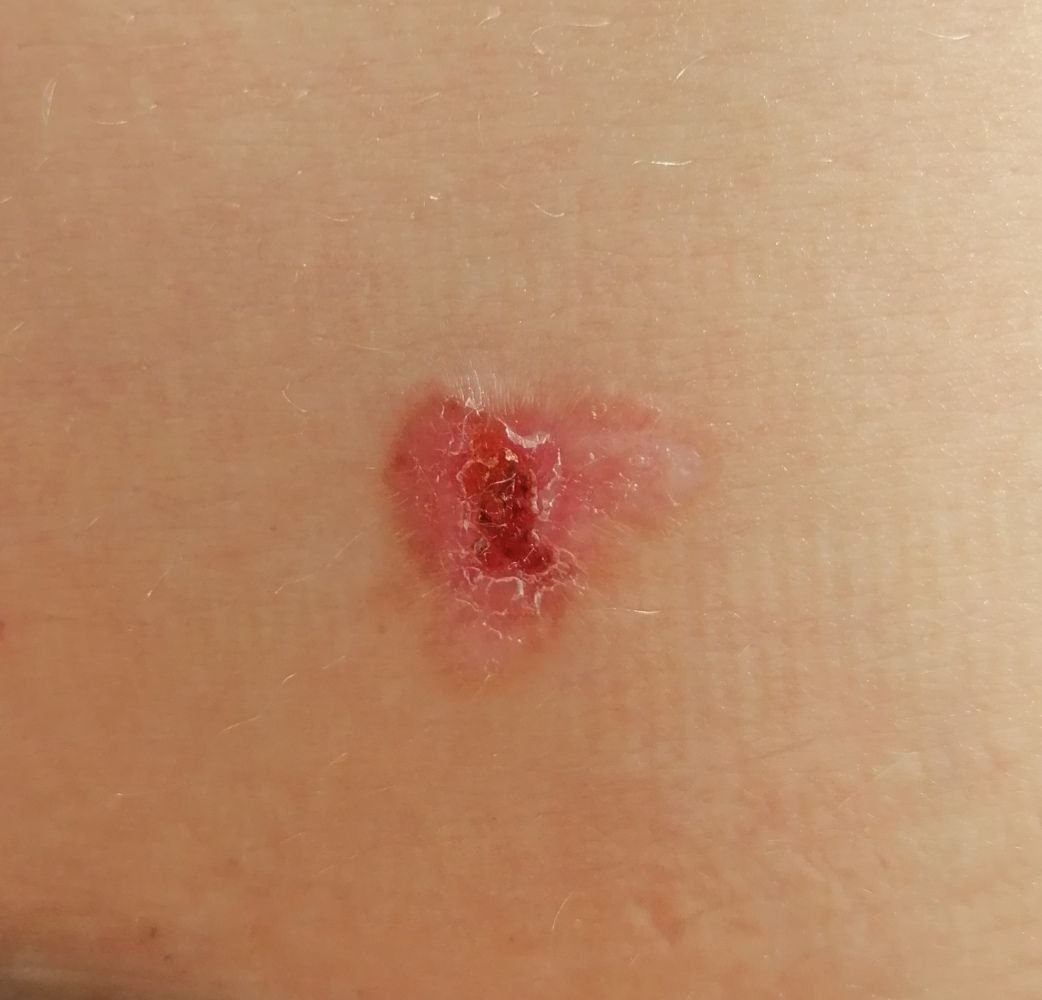
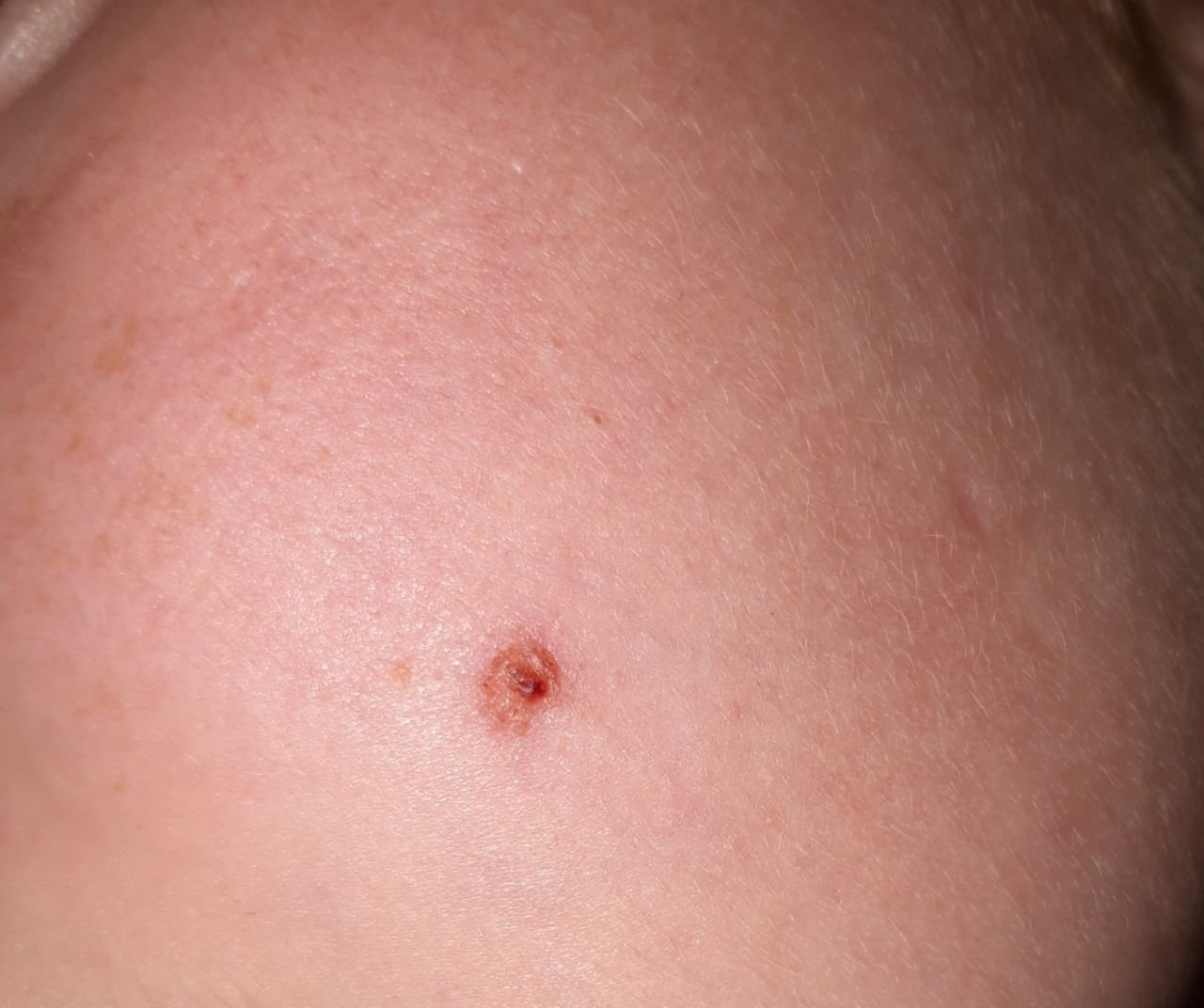
El carcinoma basocelular se presenta típicamente como una lesión elevada que crece lentamente o una placa que puede aparecer de color rosa, carne o rojo. Su superficie puede mostrar signos de nodularidad, crecimientos verrugosos, erosión, ulceración o costras. Puede producirse sangrado incluso con traumatismos leves o de forma espontánea debido a la fragilidad de la vasculatura neoplásica. Los bordes de la lesión suelen estar mal definidos y ser infiltrativos, lo que refleja su tendencia a crecer profundamente en la dermis y los tejidos subcutáneos.
En su forma clásica, el CBC puede parecerse a una pequeña úlcera en forma de cráter con bordes enrollados y perlados y una zona central deprimida.
También puede presentarse como un nódulo protuberante fijado a la piel, a veces sobre una base amplia. El color puede variar según la etapa de la lesión: las formas tempranas son de color rosa a rojo, mientras que las áreas más antiguas o necróticas pueden aparecer blancas, amarillentas o grises. La lesión suele carecer de crecimiento piloso debido a la destrucción folicular.
Crece lentamente durante meses o años, pero si no se trata, puede expandirse significativamente e infiltrarse en las regiones anatómicas circundantes. La lesión suele ser indolora; sin embargo, si invade tejidos más profundos, como nervios o músculos, pueden aparecer dolor o síntomas neurológicos. Las localizaciones más frecuentes son las zonas expuestas al sol, como la cara (especialmente la nariz, la frente y las mejillas), las orejas, el cuero cabelludo, el cuello, la parte superior del tórax, los hombros y los antebrazos.
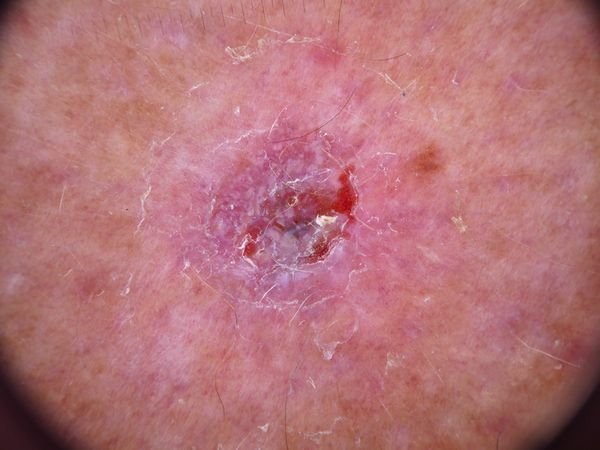
Características dermatoscópicas
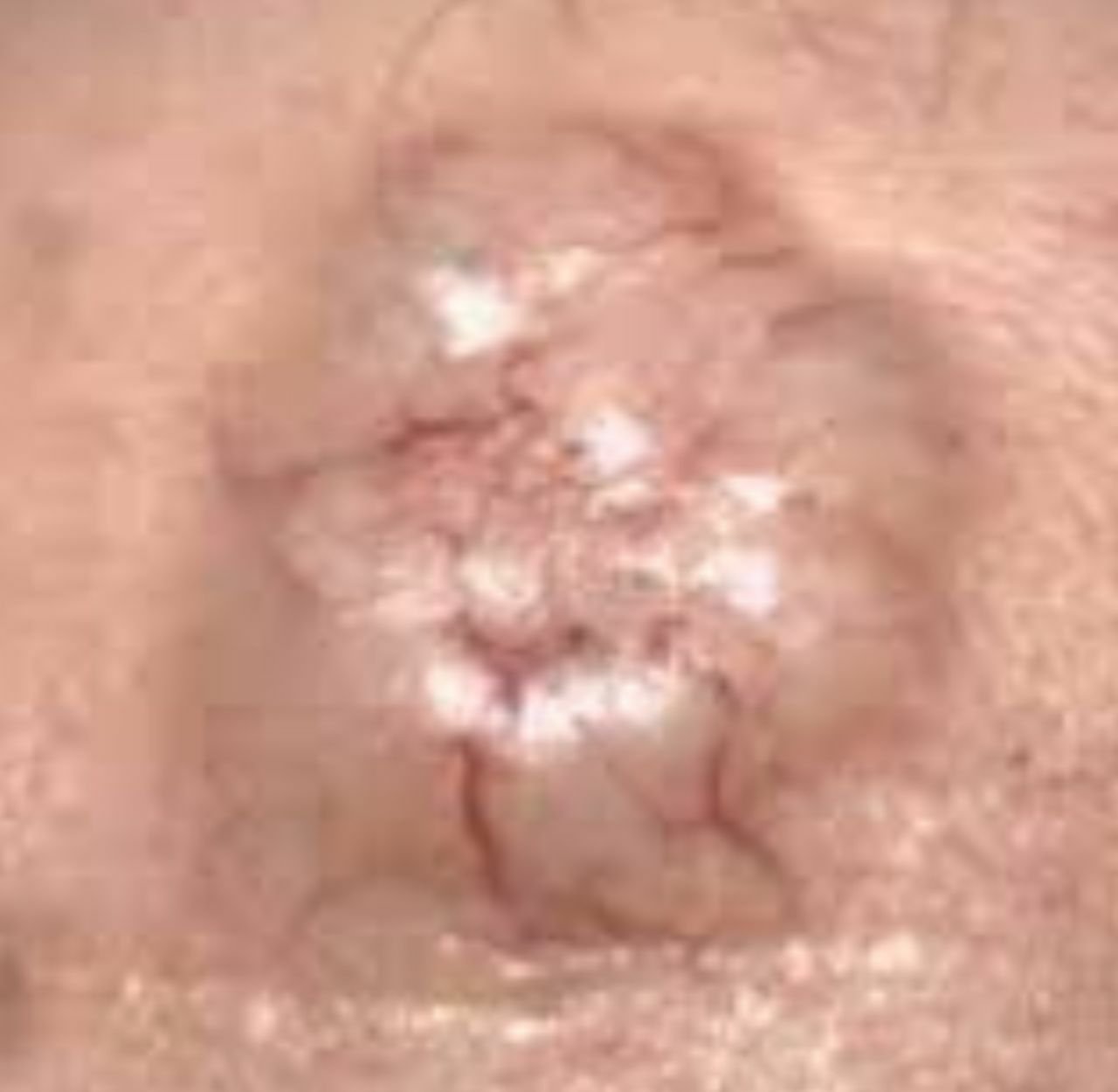
La dermatoscopia es una herramienta valiosa para la evaluación del carcinoma basocelular. Las características típicas que se observan mediante dermatoscopia incluyen:
- Telangiectasia arborizada (en forma de árbol): Vasos sanguíneos dilatados que se ramifican desde un punto central, típicos del CBC nodular.
- Ulceración: Erosión central o formación de costras que a menudo se correlaciona con necrosis histológica.
- Nidos ovoides azul grisáceos: Agregaciones pigmentadas de células basales que aparecen como áreas redondas u ovales.
- Zonas rosadas o blancas no estructuradas: Áreas homogéneas que carecen de la arquitectura normal de la piel.
- Quistes similares al milium: Quistes blancos o amarillos llenos de queratina que se observan en el CBC superficial.
- Estructuras crisálidas (cristalinas): Reflejos blancos brillantes en forma de rayas visibles bajo luz polarizada, indicativos de fibrosis.
Diagnóstico diferencial
El diagnóstico diferencial del CBC incluye una serie de afecciones cutáneas benignas y malignas que pueden imitar sus características clínicas. Entre ellas se incluyen:
- Queratoacantoma
- Cuerno cutáneo
- Queratosis seborreica
- Queratosis actínica
- Enfermedad de Bowen (carcinoma escamoso in situ)
- Carcinoma escamoso
- Melanoma (especialmente los tipos amelanóticos)
Riesgos y pronóstico
Aunque el CBC se clasifica como un tumor maligno, su pronóstico es generalmente favorable debido a su tasa de metástasis extremadamente baja. La principal preocupación es la destrucción del tejido local y la recurrencia después del tratamiento. El riesgo de recurrencia está influenciado por el tamaño, la profundidad de la invasión y la adecuación del tratamiento inicial. Los tumores grandes o aquellos que no se extirparon completamente tienen una mayor probabilidad de recurrencia.
Además de la recurrencia local, los pacientes con CBC tienen un mayor riesgo de desarrollar cánceres de piel posteriores en otras localizaciones. Por lo tanto, se recomienda una vigilancia cutánea exhaustiva. El seguimiento clínico, la documentación fotográfica y el mapeo cutáneo total del cuerpo son esenciales para la monitorización y la detección precoz de lesiones nuevas o cambiantes.
Estudios recientes han demostrado un aumento de la incidencia del CBC a nivel mundial, con un incremento aproximado del 10 % en cinco años.
Esto pone de relieve la importancia de la concienciación, la detección precoz y las estrategias preventivas.
Manejo y tratamiento
El pilar fundamental del tratamiento del CBC es la extirpación quirúrgica completa con márgenes limpios, lo que garantiza la eliminación de todo el tumor y reduce el riesgo de recurrencia. Se considera el tratamiento de referencia para la mayoría de los tipos de CBC.
Otras opciones de tratamiento incluyen:
- Radioterapia: especialmente útil para pacientes que no pueden someterse a cirugía o cuando los tumores se encuentran en zonas estéticamente sensibles. Se utiliza a menudo para lesiones de ≤20 mm de diámetro.
- Terapia fotodinámica: se utiliza para los CBC superficiales y consiste en la aplicación de un agente fotosensibilizante seguido de la exposición a la luz para destruir las células tumorales.
- Quimioterapia tópica: Se pueden utilizar agentes como el 5-fluorouracilo o el imiquimod para el CBC superficial o en estadio temprano. Estos tratamientos deben administrarse bajo estricta supervisión médica debido a sus posibles efectos secundarios y a su eficacia variable.
Por lo general, no se recomiendan los procedimientos destructivos, como la crioterapia o la eliminación con láser, para el CBC debido a la falta de confirmación histológica y al mayor riesgo de eliminación incompleta.
Prevención
Las estrategias preventivas se centran en minimizar el daño cutáneo inducido por los rayos UV e identificar los signos tempranos del cáncer de piel. Una prevención eficaz incluye:
- Evitar la exposición excesiva al sol, especialmente durante las horas de mayor intensidad.
- Utilizar protectores solares de amplio espectro con un FPS alto y volver a aplicarlos cada 2-3 horas cuando se esté al aire libre.
- Llevar ropa protectora, gorros y gafas de sol.
- Evitar las camas solares y las fuentes artificiales de rayos UV.
- Mantener una buena higiene de la piel e inspeccionarla regularmente para detectar lesiones nuevas o cambiantes.
- Someterse a revisiones dermatológicas rutinarias, especialmente en personas de alto riesgo con antecedentes de cáncer de piel o daños solares extensos.
La consulta oportuna con un dermatólogo u oncólogo en caso de cambios cutáneos sospechosos es fundamental para prevenir complicaciones y garantizar un tratamiento eficaz.