Herpes Simplex (ICD-10: B00) ⚠️
Virus Herpes Simplex (HSV-1 e HSV-2): Panoramica Clinica e Gestione
Caratteristiche Generali
Il herpes simplex è un infezione virale diffusa causata dai virus herpes simplex (HSV) contenenti DNA, classificati nell’ICD-10 sotto i codici B00 (infezioni herpesvirali) e A60 (infezione herpesvirale anogenitale). Questi virus hanno la capacità di stabilire la latenza nel sistema nervoso umano dopo l’infezione iniziale e possono riattivarsi periodicamente in condizioni favorevoli. Gli episodi di riattivazione spesso coincidono con fattori scatenanti fisiologici o ambientali come l’ipotermia, malattie respiratorie, traumi cutanei, fluttuazioni ormonali (ad es., mestruazioni), disfunzione gastrointestinale, stress mentale o immunosoppressione.
Una volta che il virus entra nel corpo, si replica localmente nel tessuto epiteliale della pelle o delle mucose. Successivamente viaggia in direzione retrograda attraverso i neuroni sensoriali fino alle radici dorsali o ai gangli trigeminali, dove diventa latente. Il virus può persistere in questo stato dormiente indefinitamente, riattivandosi spontaneamente o in risposta a fattori di stress esterni per causare lesioni ricorrenti nel sito originale di infezione.
Etiologia: HSV-1 e HSV-2
Ci sono due tipi distinti di virus herpes simplex:
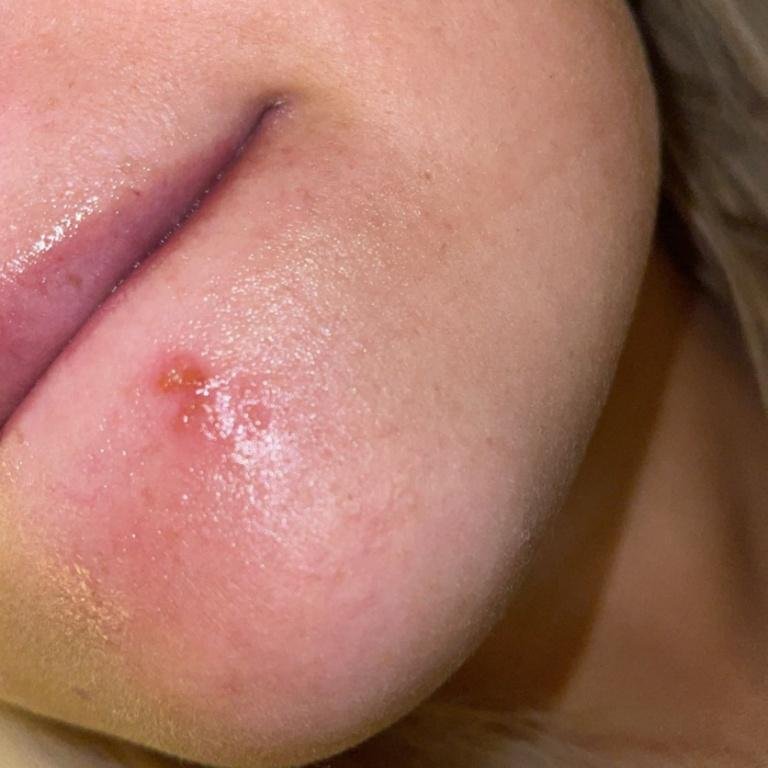
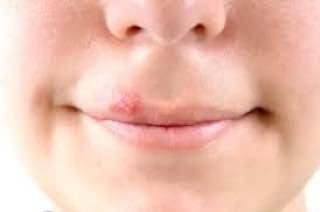
- HSV-1 (Virus Herpes Simplex Tipo 1): Principalmente associato a infezioni orali e facciali, in particolare herpes labiale , ma può anche causare infezioni genitali attraverso contatto oro-genitale.
- HSV-2 (Virus Herpes Simplex Tipo 2): Comunemente responsabile di herpes genitale , ma può anche infettare la zona orofaciale in alcuni casi.
Sia l’HSV-1 che l’HSV-2 sono altamente contagiosi e capaci di causare focolai sintomatici acuti oltre a emissione virale asintomatica , che contribuisce in modo significativo alla diffusione dell’infezione. È importante notare che entrambi i tipi di virus possono causare malattie primarie e ricorrenti nella regione orale o genitale, a seconda della modalità di trasmissione.
Manifestazioni Cliniche
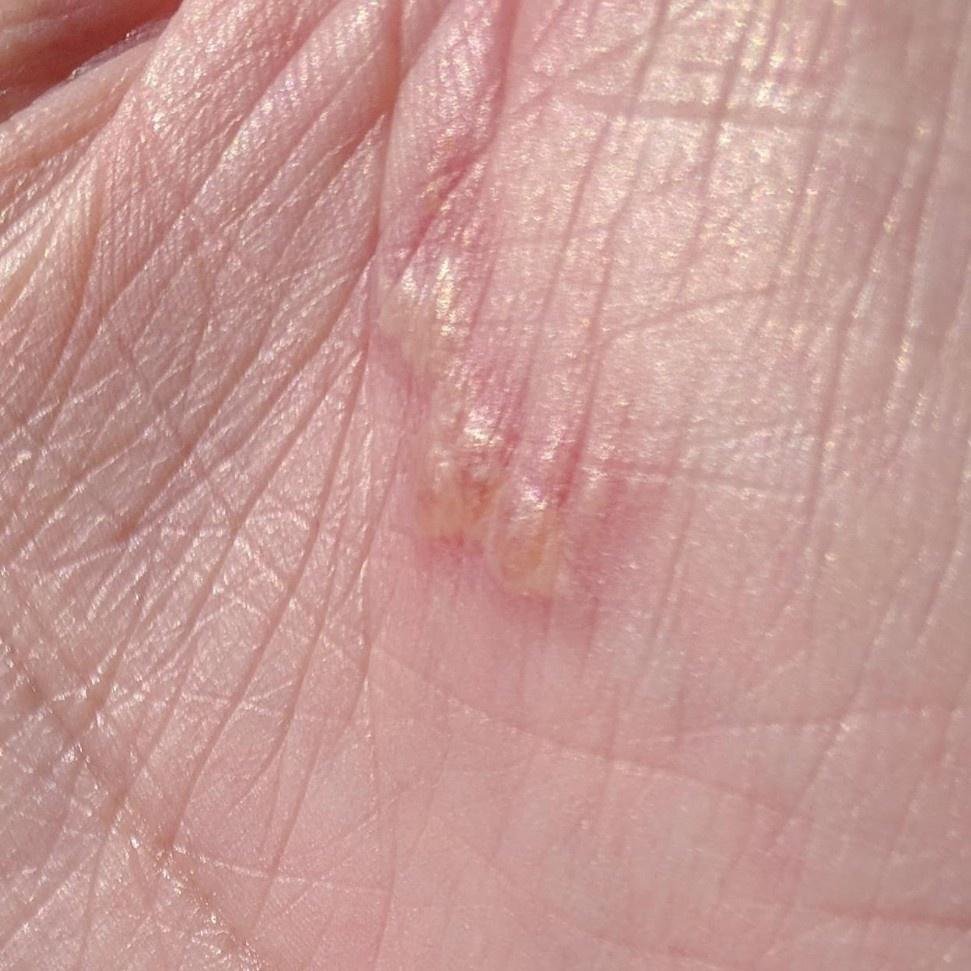
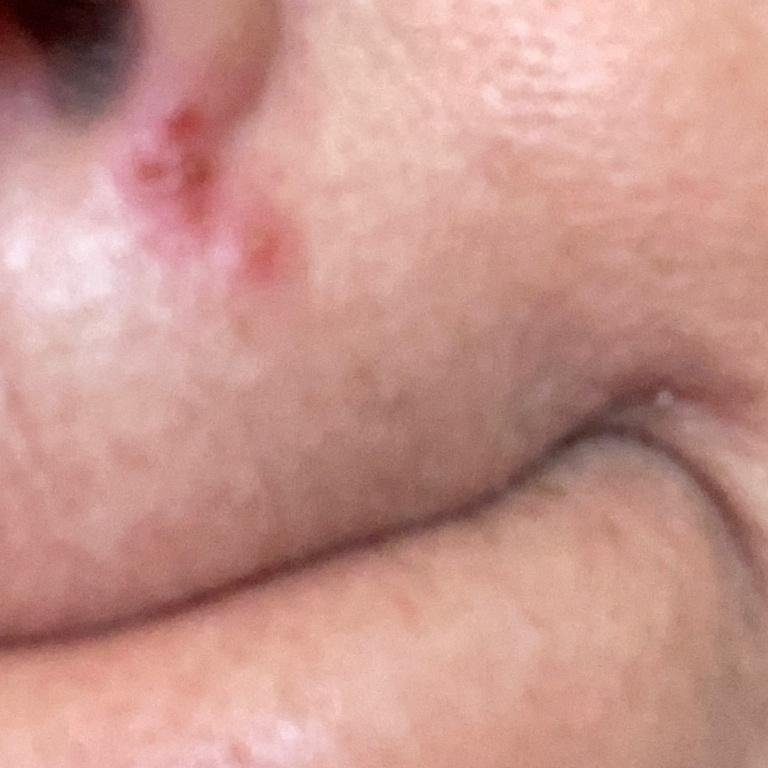
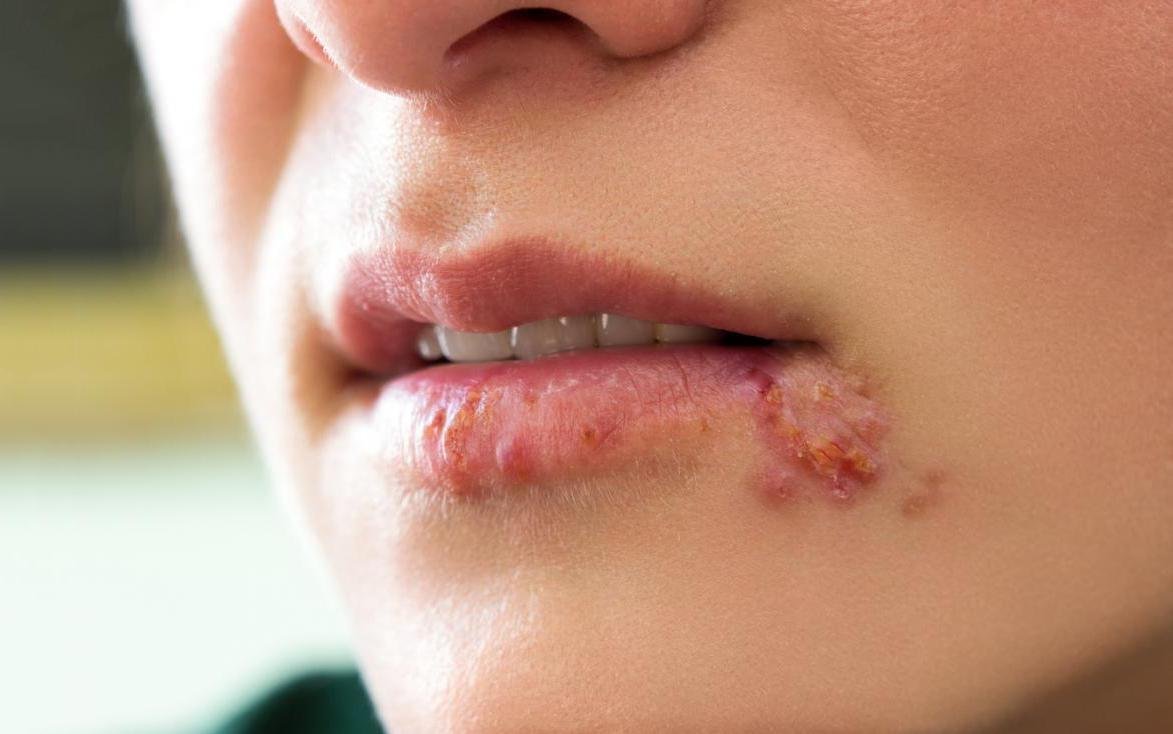
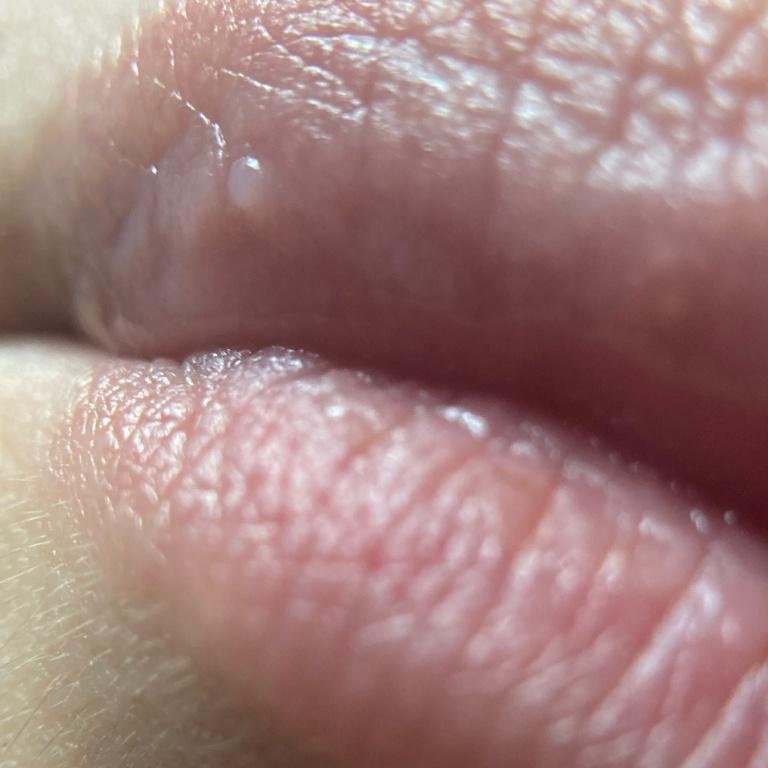
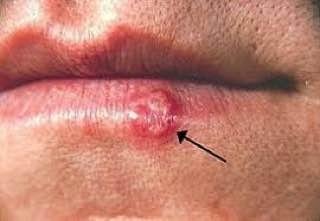
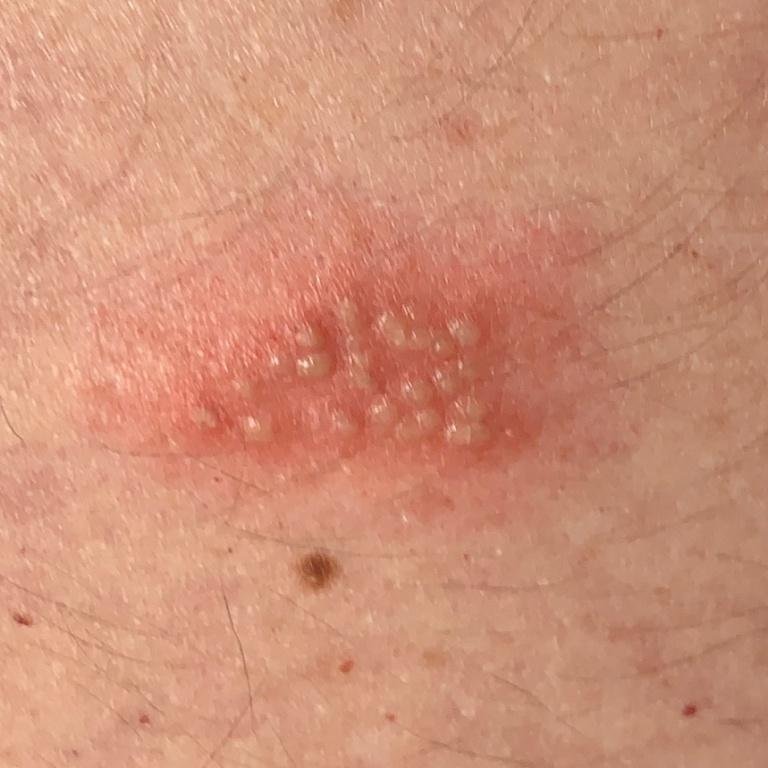
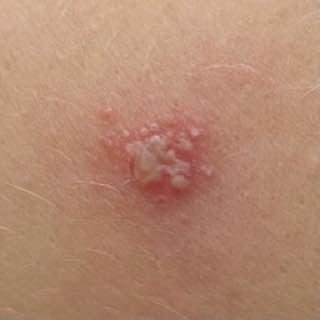
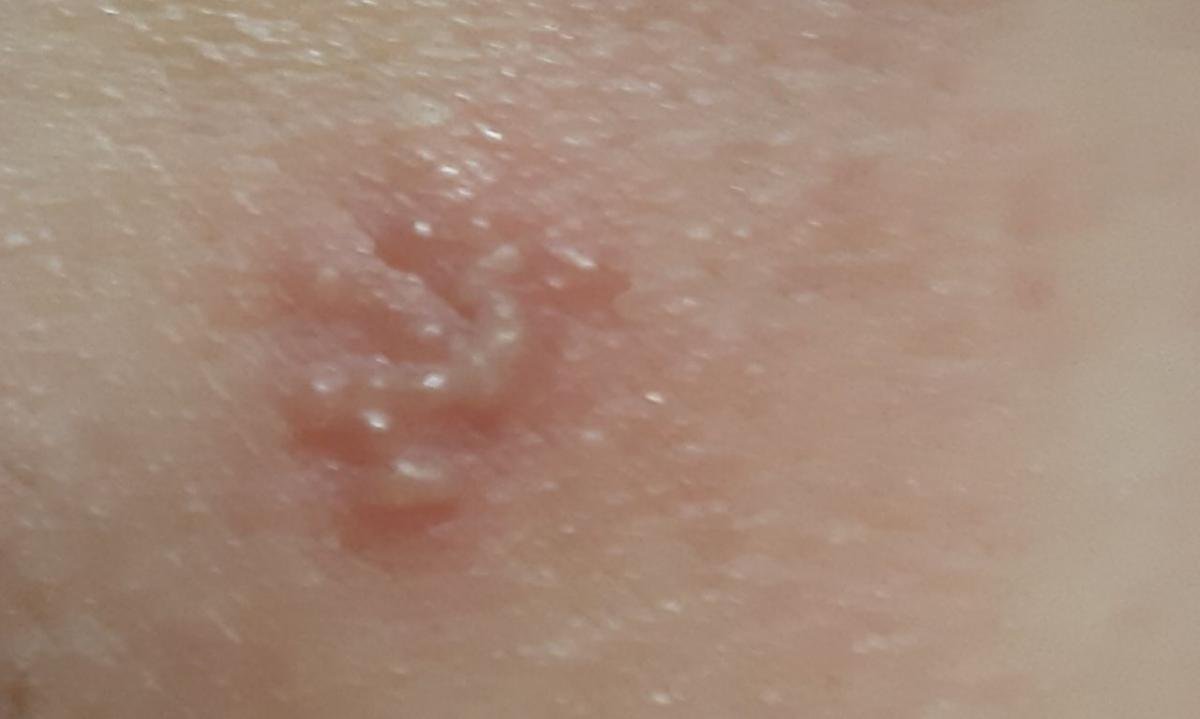
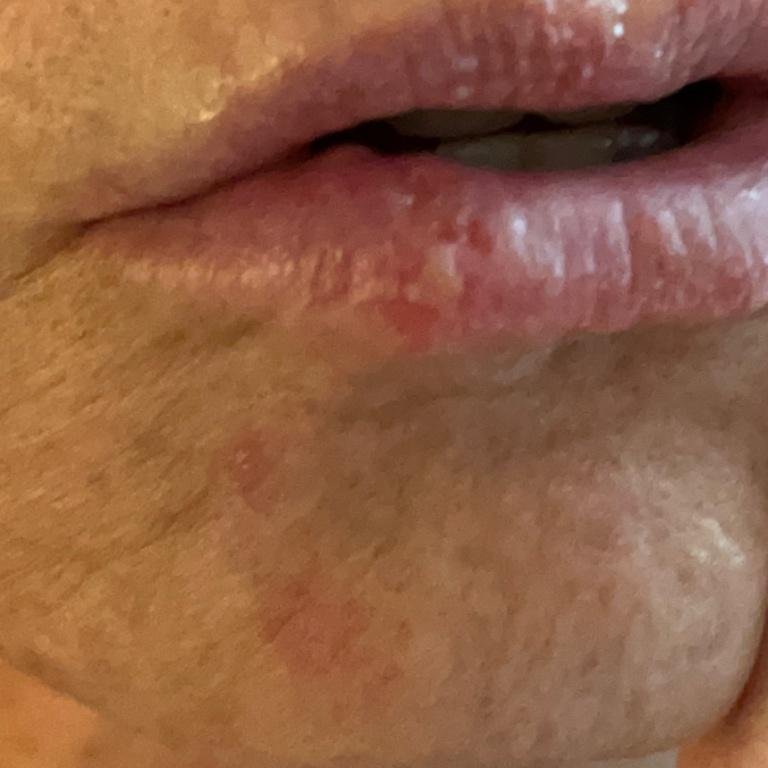
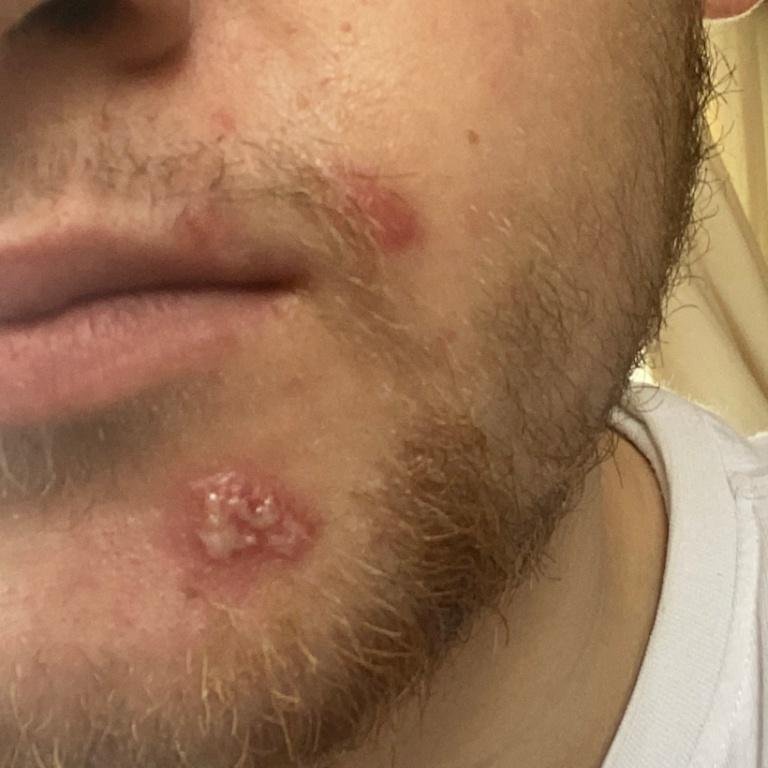
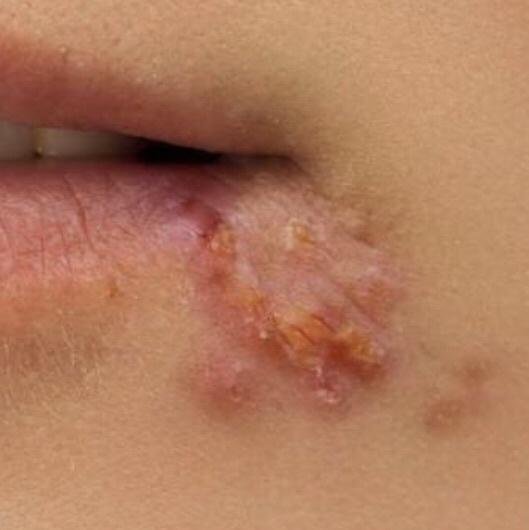
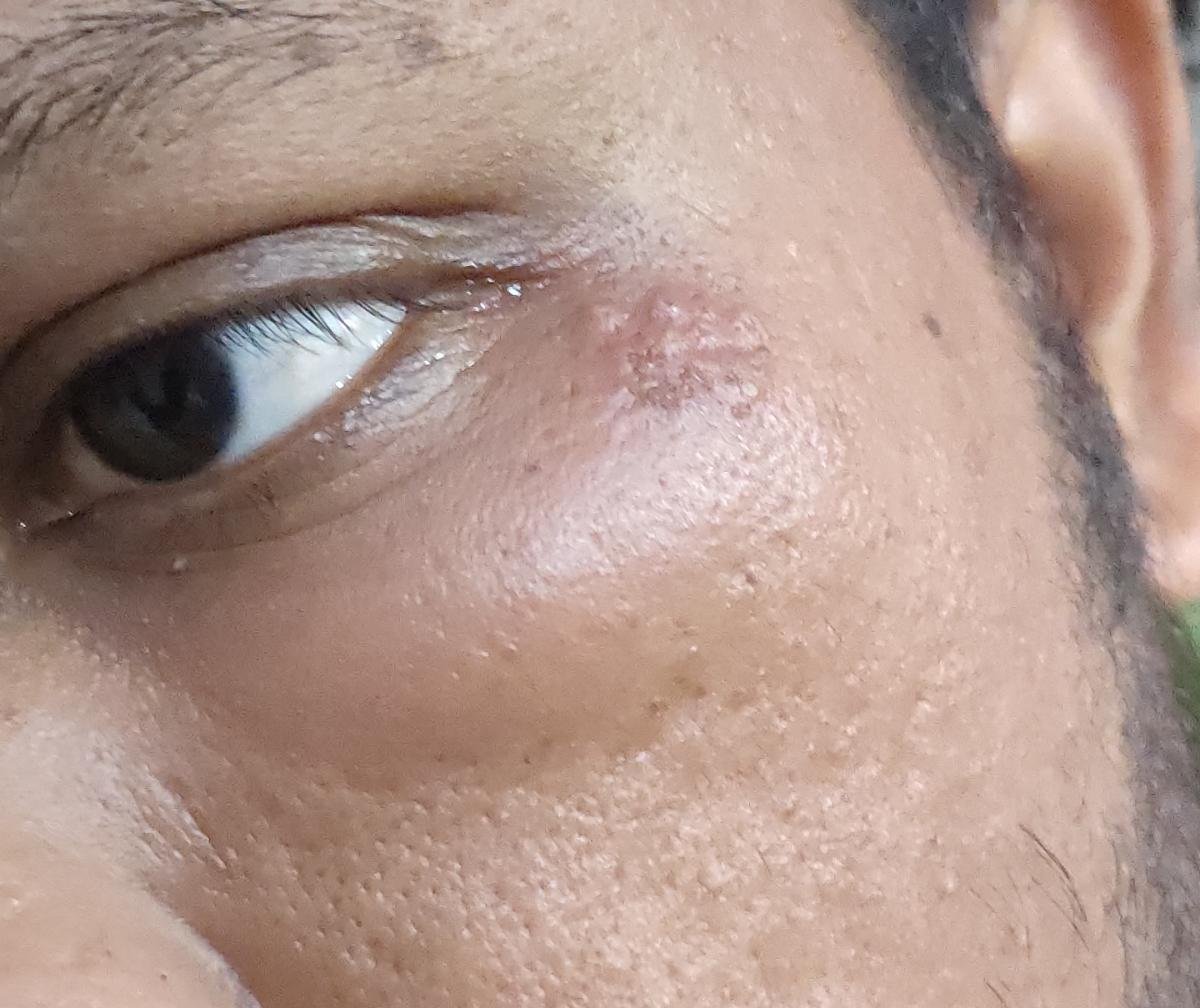
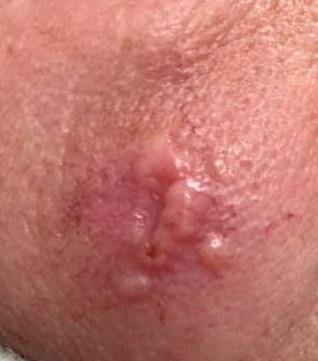
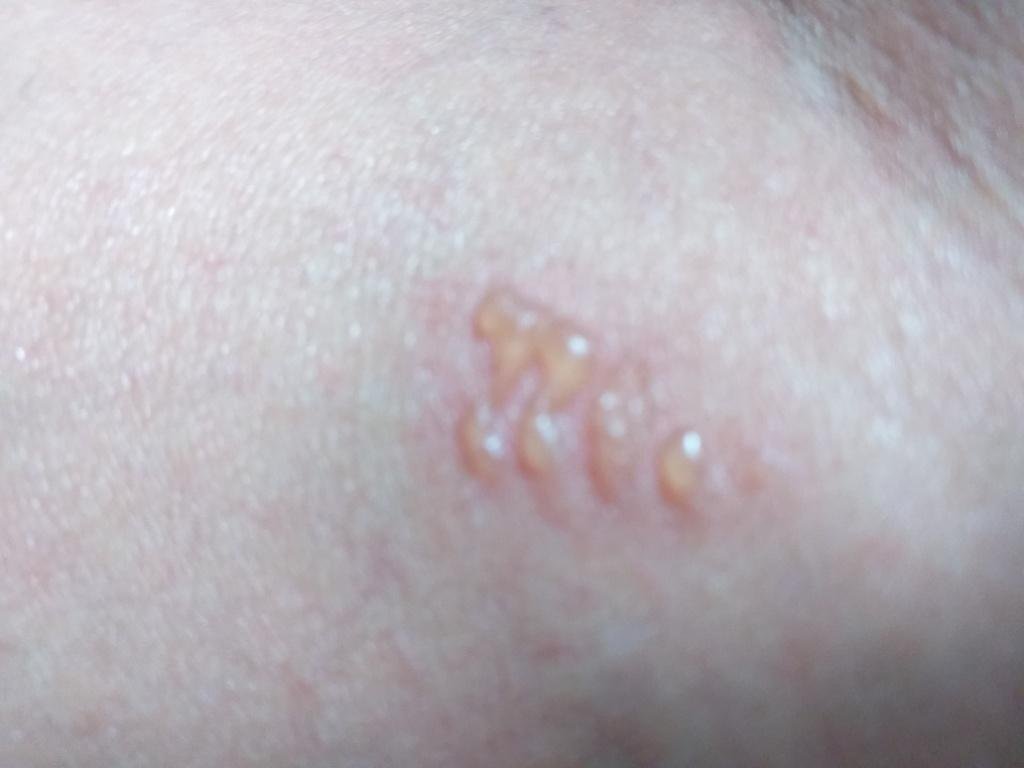
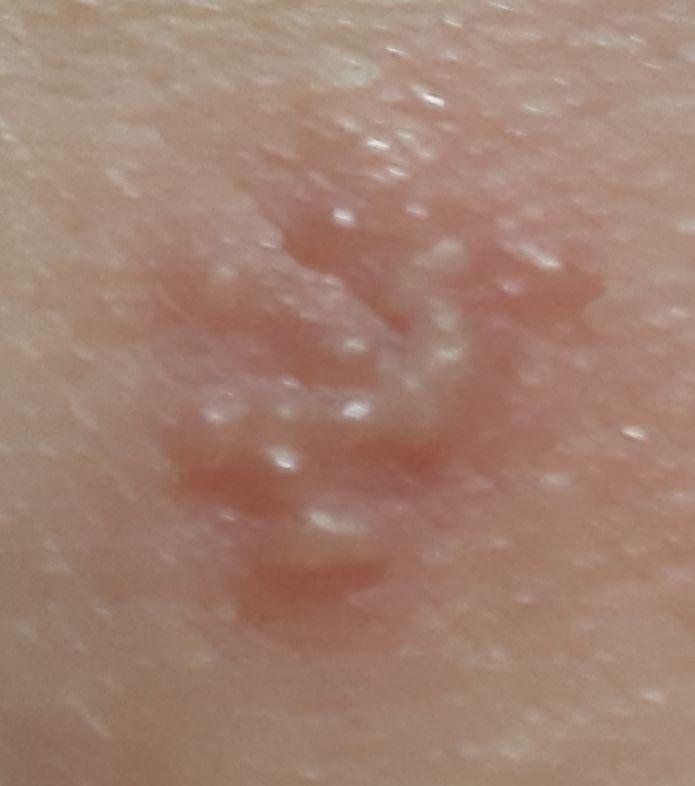
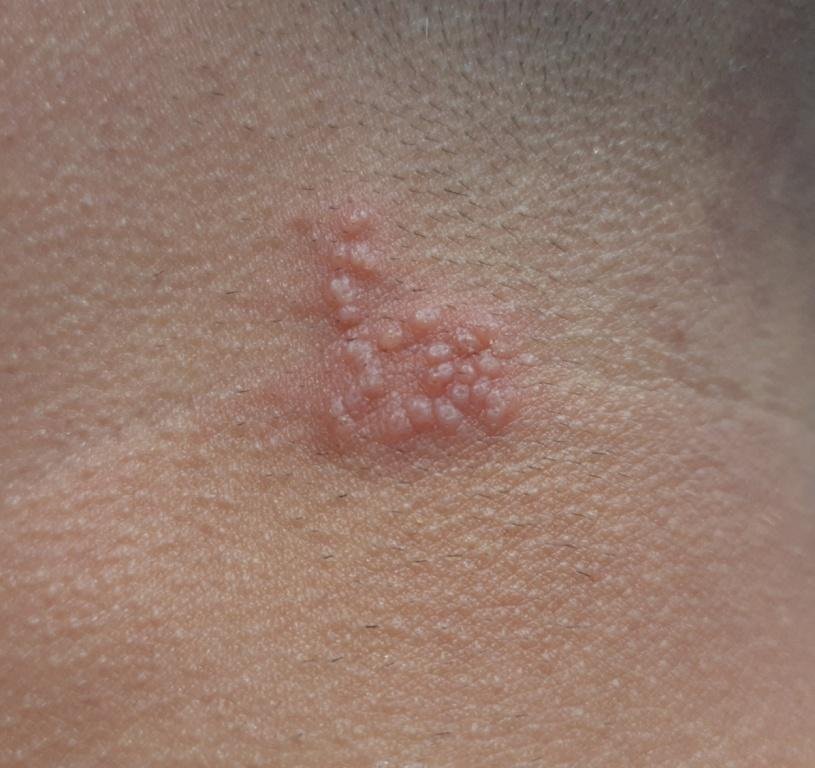
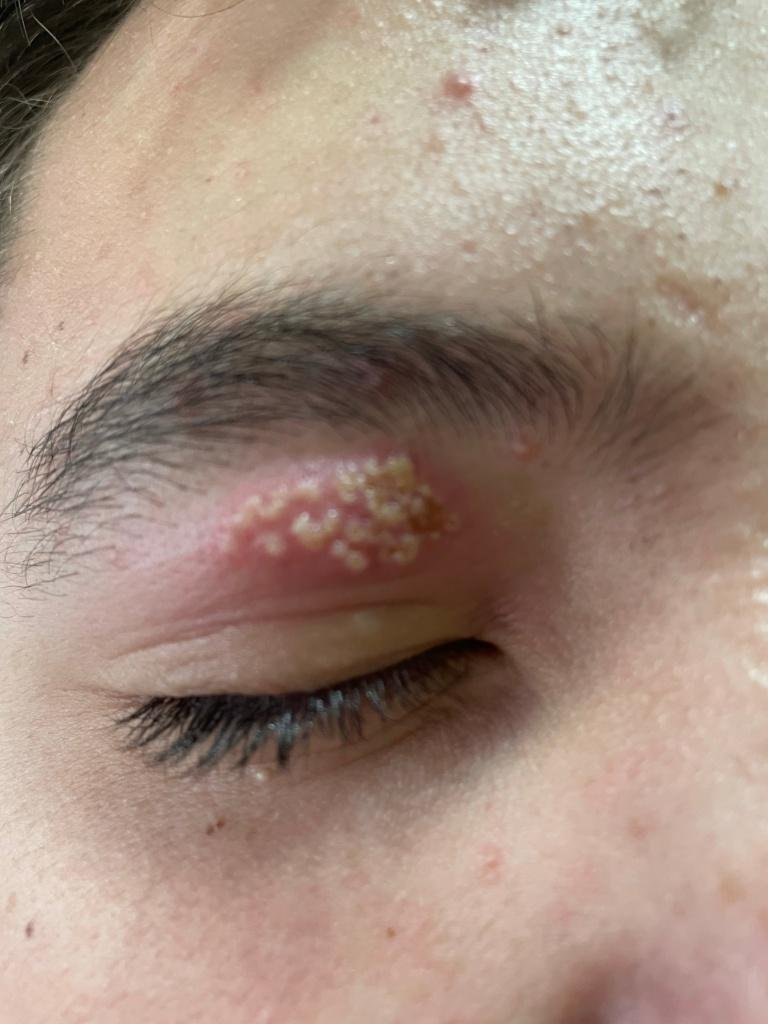
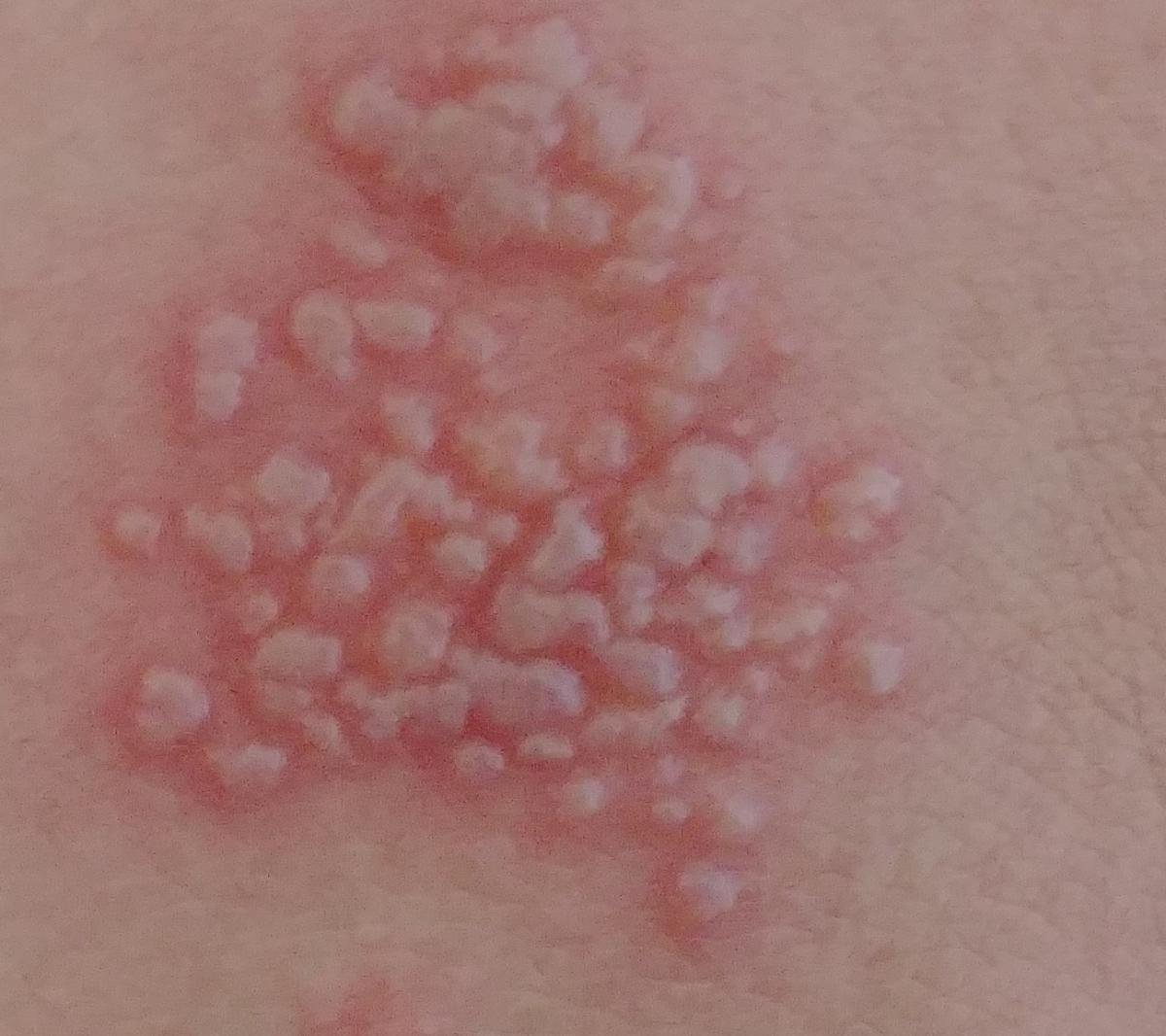
L’infezione da herpes simplex si presenta tipicamente come gruppi di piccole vescicole piene di liquido su una basi rossa e gonfia . Le vescicole sono a forma di cupola, di dimensioni variabili da 1 a 3 mm, e spesso si uniscono in gruppi. Nel giro di 1-3 giorni, il liquido all’interno delle vescicole diventa torbido e alcune possono diventare purulente o emorragiche . Infine, le lesioni si rompono, lasciando ulcere superficiali che si crostano e guariscono entro 7-14 giorni.
Le posizioni comuni includono:
- HSV-1: Regione periorale (labbra, naso, guance), gengive, palato, lingua o pelle facciale;
- HSV-2: Regione genitale e perineale, glutei, cosce, uretra, cervice e vagina.
I sintomi soggettivi possono includere:
- Prurito, formicolio o bruciore prima dell’apparizione delle lesioni (prodromo);
- Dolore o discomfort localizzati nelle aree interessate;
- Febbre, affaticamento, mal di testa e linfoadenopatia (specialmente nelle infezioni primarie);
- Dolore neurologico: Specialmente comune nell’herpes genitale, spesso colpendo il perineo, il glande del pene o le labbra.
Nuove vescicole tendono a comparire in prossimità delle lesioni iniziali e possono evolversi nell’arco di diversi giorni. Le infezioni ricorrenti sono solitamente più lievi e di durata inferiore rispetto all’episodio primario.
Diagnosi delle Infezioni da Virus Herpes Simplex
Sebbene la diagnosi si basi spesso sull’aspetto caratteristico delle lesioni e sulla storia del paziente, la conferma di laboratorio è essenziale nei casi atipici, negli individui immunocompromessi o quando si deve differenziare l’herpes da altre condizioni ulcerative genitali o orali.
I metodi diagnostici raccomandati includono:
- Cultura virale: Coltivazione del VSH da liquido vescicolare fresco; altamente specifica ma meno sensibile negli episodi ricorrenti.
- Reazione a Catena della Polimerasi (PCR): Il metodo più sensibile, utilizzato per rilevare e classificare il DNA dell’HSV da tamponi delle lesioni, liquido cerebrospinale o campioni di sangue.
- Test con Anticorpo Fluorescente Diretto (DFA): Identifica gli antigeni virali nel materiale delle lesioni; fornisce risultati rapidi.
- Immunoassay Enzimatico a Legame (ELISA): Test sierologici per rilevare anticorpi IgG specifici per il tipo HSV-1 e HSV-2, utile per identificare esposizioni precedenti.
Nei casi di ulcera genitale, la diagnosi differenziale deve includere sifilide, granuloma inguinale, ulcere aftose e sindrome di Behçet, tra gli altri. Pertanto, approcci clinici e di laboratorio combinati sono lo standard d’oro per una diagnosi accurata.
Trattamento dell’Herpes Simplex
Sebbene non vi sia cura per l’infezione da HSV, i farmaci antivirali efficaci possono ridurre significativamente la gravità, la durata e la frequenza delle recidive. La scelta del farmaco e il regime di dosaggio dipendono dal fatto che l’infezione sia primaria, ricorrente o profilattica (soppressiva).
Farmaci Antivirali:
- Acyclovir: Il farmaco antivirale più comunemente usato, disponibile in forme orali, topiche e endovena;
- Valaciclovir: Un pro-farmaco dell’aciclovir con migliore biodisponibilità orale, che consente dosaggi meno frequenti;
- Famciclovir: Un’alternativa con efficacia simile e buone caratteristiche di assorbimento.
Approcci terapeutici:
- Trattamento acuto: Corso di 5–10 giorni iniziato al primo segno di sintomi per ridurre la durata dell’epidemia e il rischio di trasmissione;
- Terapia soppressiva: Uso quotidiano di antivirali in pazienti con ricadute frequenti o in coppie discordanti per minimizzare la trasmissione;
- Formulazioni topiche: Possono essere utilizzate per un sollievo localizzato, anche se la terapia sistemica è più efficace nel complesso.
In infezioni severe o complicate da HSV (ad esempio, encefalite, herpes neonatale o malattia disseminata), può essere necessario il ricovero e la terapia antivirale endovenosa.
Prevenzione delle Infezioni da Virus dell’Herpes Simplex
Prevenire la trasmissione dell’HSV si basa su una combinazione di precauzioni comportamentali, protezione di barriera, comunicazione con il partner e supporto del sistema immunitario. Sebbene la prevenzione completa della trasmissione del virus herpes simplex possa non essere sempre possibile, le seguenti strategie riducono significativamente il rischio di infezione o riattivazione:
Prevenzione Primaria: Evitare l’Infezione Iniziale
- Utilizzo costante di preservativi: Sebbene non siano protettivi al 100%, i preservativi riducono il rischio di trasmissione limitando il contatto pelle a pelle con aree infette.
- Evita il contatto sessuale durante le epidemie attive: La fuoriuscita di HSV è più alta quando sono presenti lesioni; l’astinenza durante le riacutizzazioni è essenziale.
- Divulgazione al partner: Informare i partner sessuali di un’infezione nota da HSV e discutere il test per HSV-1 e HSV-2.
- Igiene post-esposizione: Lavarsi accuratamente le mani e i genitali dopo l’attività sessuale può aiutare a ridurre il rischio di contatto virale.
- Screening e test: Le persone con più partner o in nuove relazioni dovrebbero considerare pannelli STI che includano la serologia specifica per l’HSV.
Prevenzione Secondaria: Ridurre Ricadute e Trasmissione
Per le persone già contagiate da HSV, l’obiettivo è minimizzare le epidemie e ridurre la possibilità di diffondere il virus ad altri. Le raccomandazioni includono:
- Profilassi antivirale quotidiana: Per i pazienti con ricadute frequenti o in coppie serodiscordanti, la terapia soppressiva con aciclovir, valaciclovir o famciclovir è altamente efficace nel ridurre le epidemie e l’emissione asintomatica.
- Identificare e evitare i fattori scatenanti personali: Mantenere un diario per tracciare l’insorgenza dei sintomi e correlare con stress, malattie o cambiamenti di stile di vita.
- Supporto del sistema immunitario: Alimentazione equilibrata, riposo adeguato, tecniche per la riduzione dello stress e trattamento delle malattie croniche aiutano a ridurre il rischio di riattivazione.
- Evita i traumi cutanei: L’attrito durante i rapporti sessuali, la rasatura o abbigliamenti abrasivi possono scatenare episodi, soprattutto nella zona genitale.
Conclusione
Il virus dell’herpes simplex (sia HSV-1 che HSV-2) è un infezione persistenza e duratura con significative implicazioni per il benessere fisico ed emotivo. Nonostante l’assenza di una cura definitiva, i moderni trattamenti antivirali offrono un controllo affidabile dei sintomi, riducono il rischio di trasmissione e consentono alla maggior parte delle persone di condurre una vita normale e soddisfacente.
Attraverso una diagnosi precoce, educazione, strategie preventive e piani terapeutici personalizzati, sia le infezioni da HSV primarie che ricorrenti possono essere gestite efficacemente. La consapevolezza pubblica e un comportamento sessuale responsabile rimangono componenti critiche nella riduzione dell’onere globale delle infezioni da herpes simplex.
Le persone che sospettano un’infezione da HSV—o stanno gestendo un herpes noto—dovrebbero collaborare strettamente con i fornitori di assistenza sanitaria per stabilire piani di cura personalizzati e mantenere una pelle e una salute sessuale ottimali.