Lentigo Melanom (ICD-10: С43) 🚨
Lentigo Melanoma
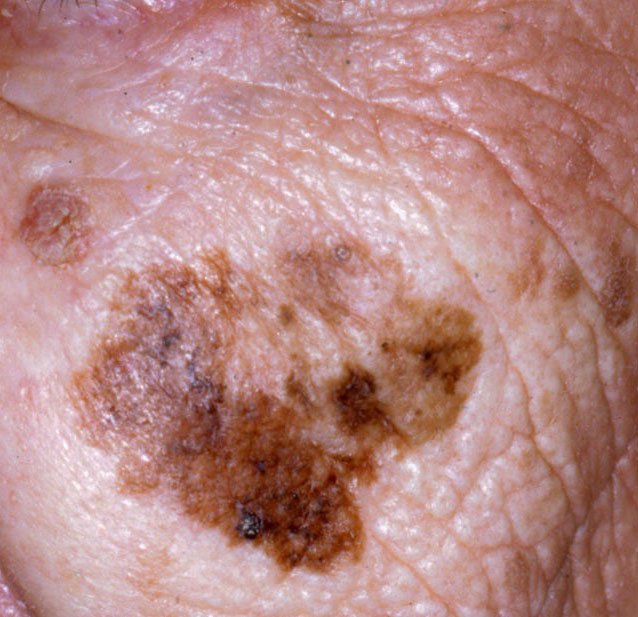
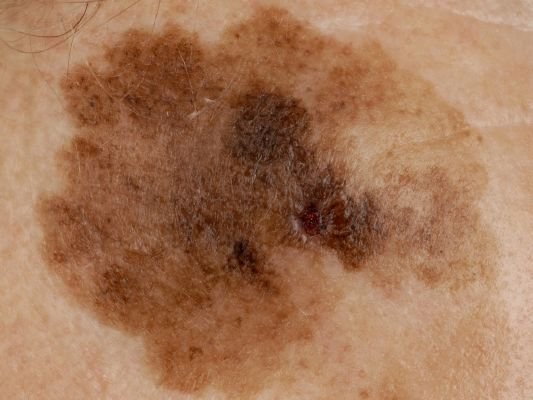
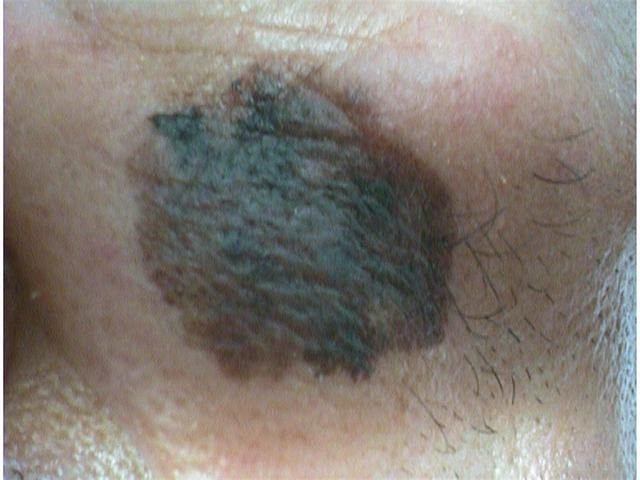
Lentigo melanoma er en særskilt form for malign melanom som oppstår fra melanocytter – pigmentproduserende celler ansvarlige for melaninproduksjon i huden. Denne svulsten oppstår oftest hos individer over 50 år og påvirker typisk områder som er kronisk utsatt for ultrafiolett stråling, som ansikt, nakke, ører og hodebunn. Lentigo melanoma utvikler seg ofte fra en langvarig pigmentert lesjon kjent som lentigo maligna (også referert til som Dubreuilhs melanose), som anses som en forstadietilstand. Selv om det utgjør en relativt liten prosentandel av alle melanomtilfeller – omtrent 5% – anses denne subtype for å være klinisk betydningsfull på grunn av dens potensial for lokal invasjon, tilbakefall og eventuell metastase.
Aggressivitet og Metastatisk Potensial
I motsetning til nodulært melanom, som er kjent for rask vertikal vekst, ekspanderer lentigo melanoma først sakte i et radialt mønster langs hudoverflaten. Imidlertid, til tross for sin gradvise start, anses det som aggressivt på grunn av sin høye tilbakefallsrate og potensialet til å spre seg via både lymfatiske og hematogene ruter. Over tid kan svulsten invadere dypere hudlag og nå nærliggende lymfeknuter eller fjerne organer som lungene, leveren, bein eller hjerne. Den samlede fremdriften av sykdommen påvirkes sterkt av pasientens immunrespons, noe som fremhever behovet for tidlig diagnose og passende behandling.
Forkynnende Faktorer
Lentigo melanoma blir sjelden diagnostisert hos yngre individer og er nært knyttet til kronisk UV-skade. Risikofaktorer som bidrar til utviklingen inkluderer:
- Forlenget eksponering for sollys eller kunstige UV-kilder (som solarium).
- Rettferdig hudfarge – spesielt individer med Fitzpatrick hudtyper I eller II, rosa fregner eller en tendens til å brenne lett.
- Lys øyefarge (blå, grå eller grønn) og hårfarge (blond eller rød), som begge er indikatorer på UV-sensitivitet.
- En historie med gjentatte solbrentheter, spesielt i barndommen og ungdomsårene (under 14 år).
- En personlig eller familiær historie med melanom eller atypiske nevi.
- Tilstedeværelsen av eksisterende lentigo maligna eller andre pigmenterte lesjoner som utsettes for kronisk irritasjon.
- Aldersrelatert reduksjon i immunovervåkning, spesielt etter 50 års alder.
Diagnose
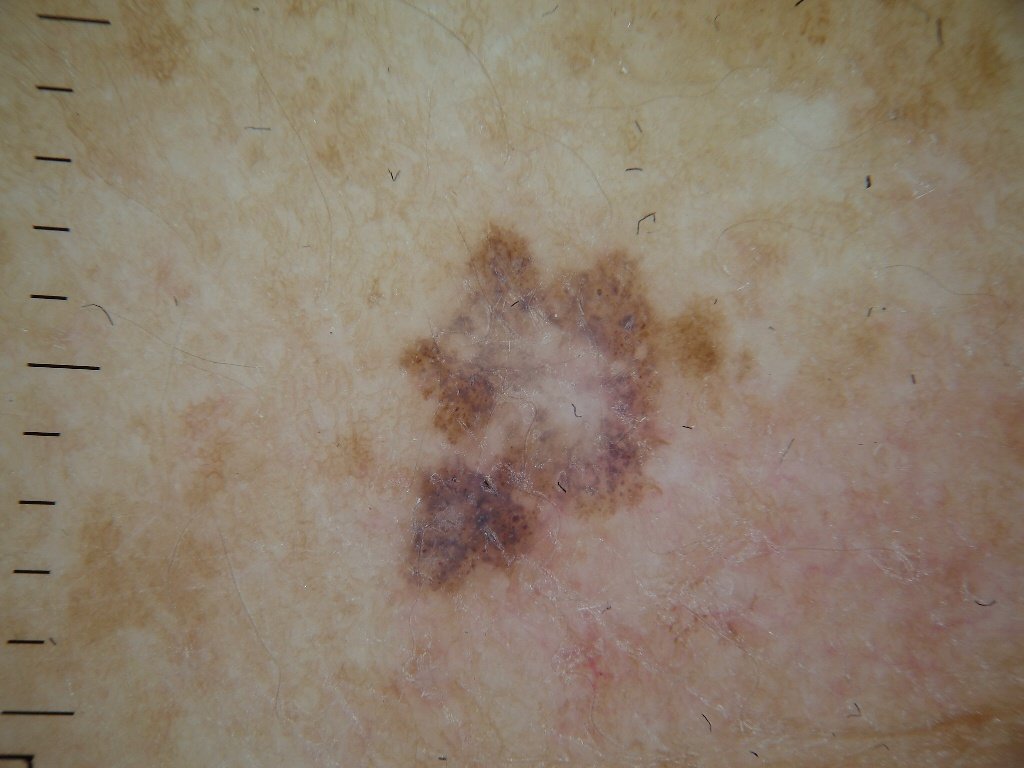
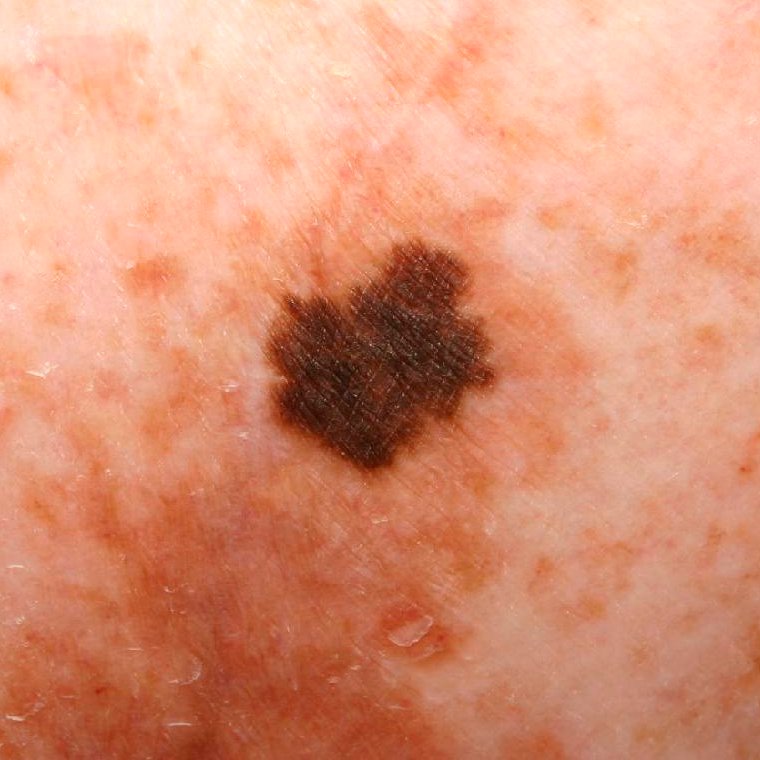
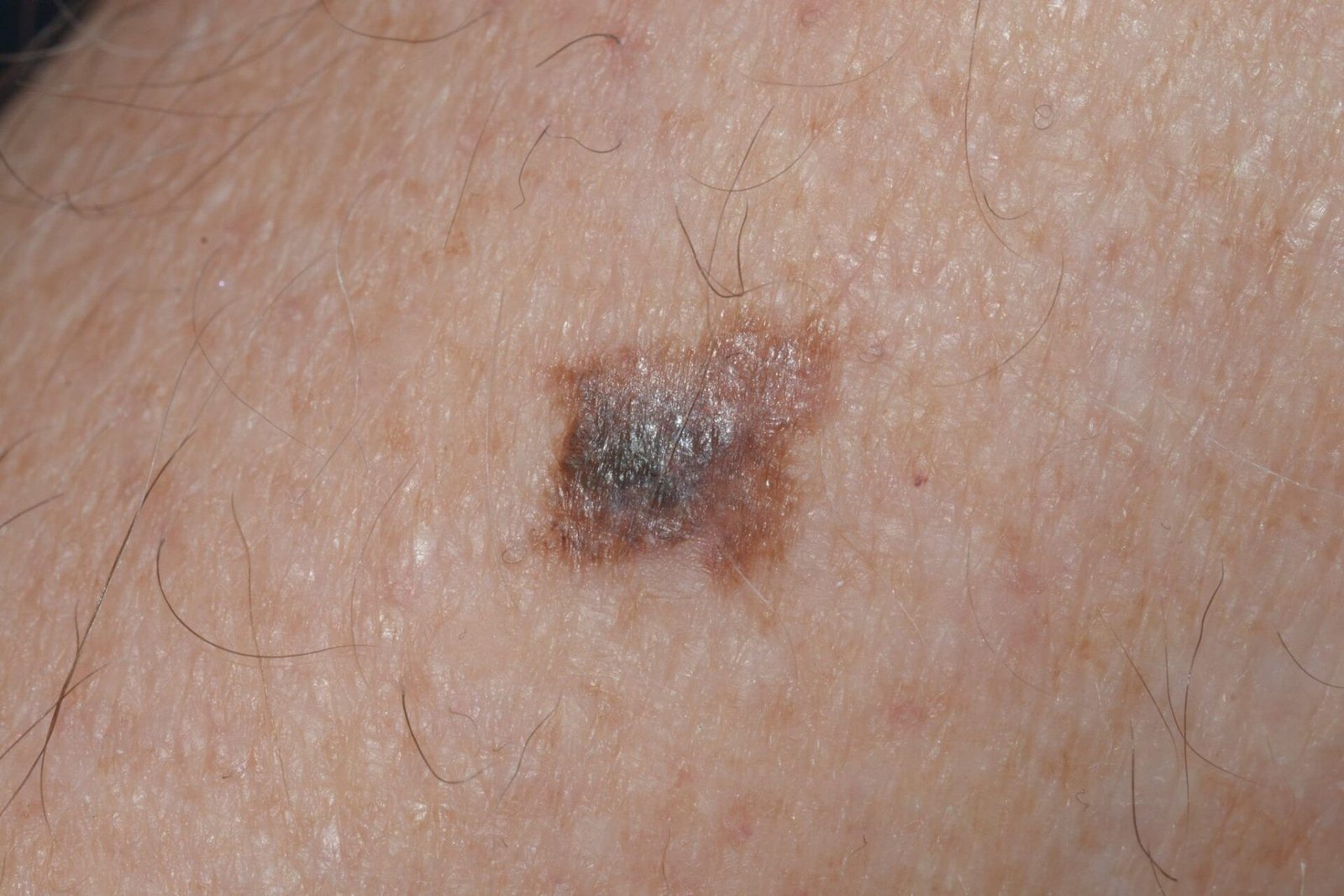
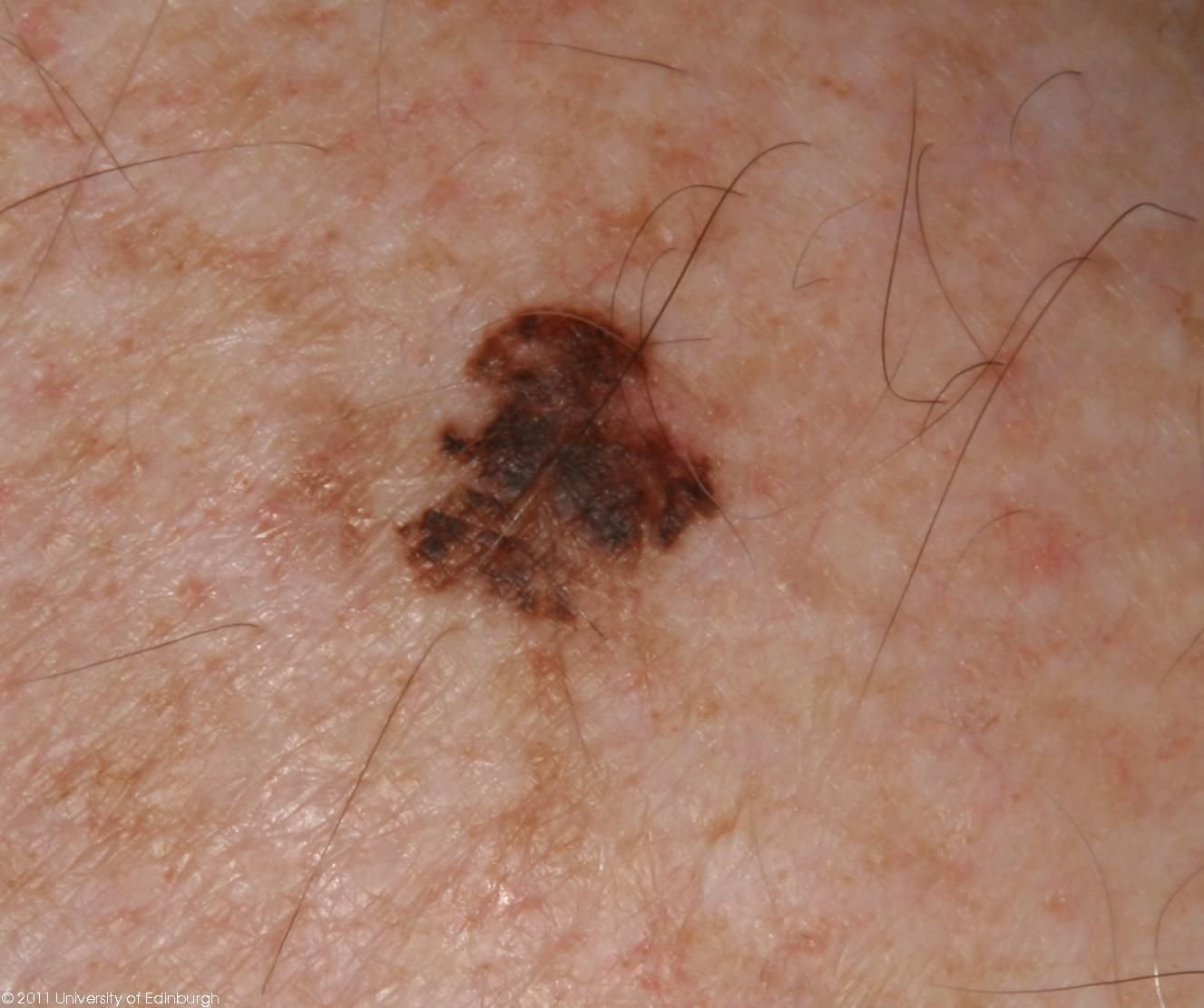
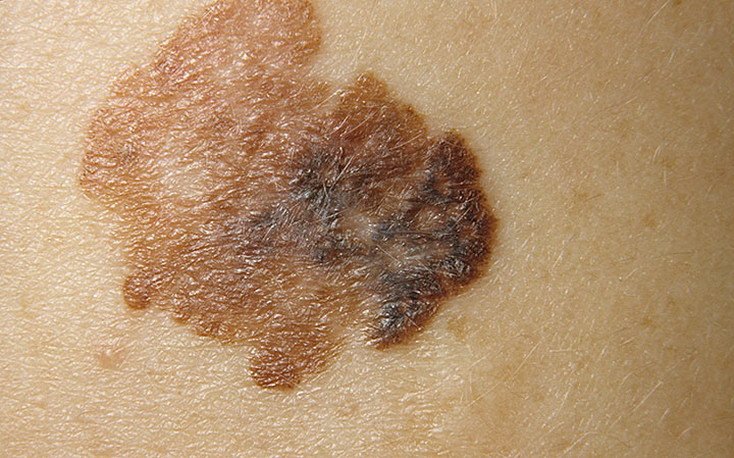
Diagnoseprosessen begynner med en detaljert hudundersøkelse av en hudlege, inkludert dermatoskopisk analyse. Lesjoner som mistenkes for å være lentigo melanoma vurderes ved hjelp av ABCDE-regelen, som hjelper med å identifisere tegn på malignitet:
- A – Asymmetri: Den ene halvdelen av lesjonen speiler ikke den andre.
- B – Kant: Kantene virker uregelmessige, dårlig definerte eller uklare.
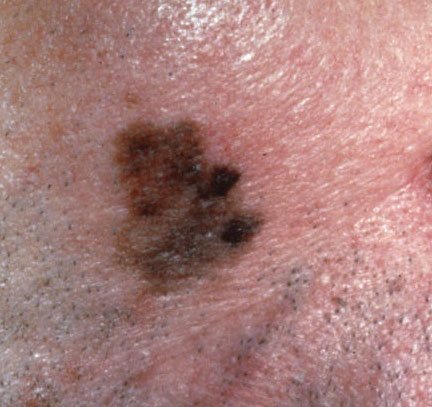
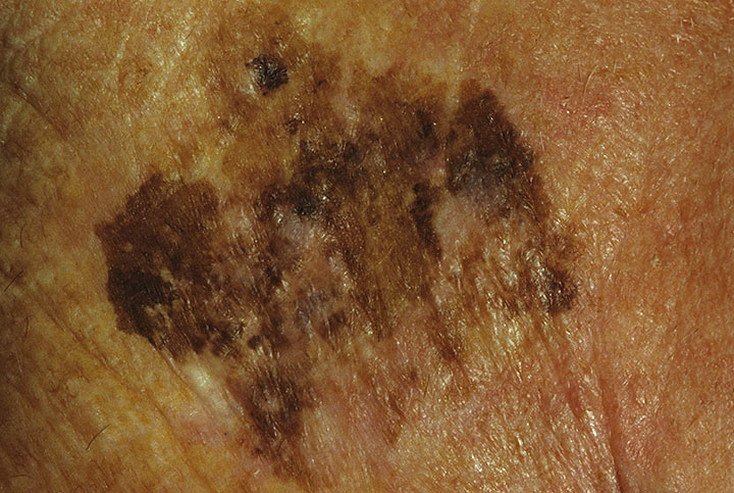
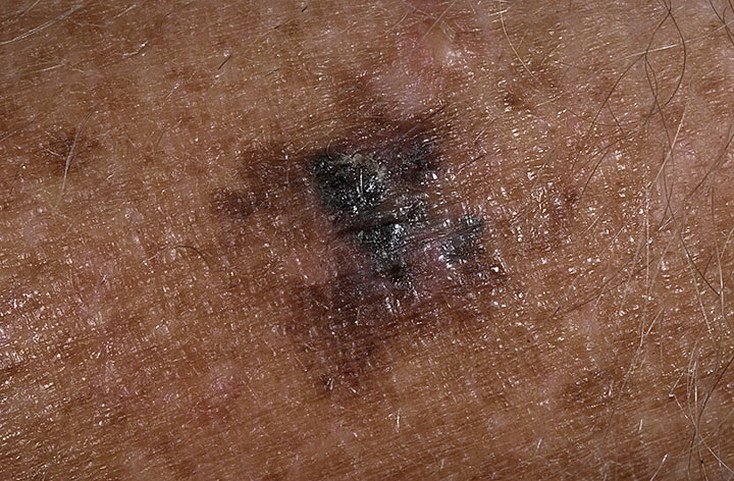
- C – Farge: Ujevn pigmentering med flere nyanser av brunt, svart, grått, blått, rosa eller hvitt.
- D – Diameter: Typisk større enn 6 mm, ofte over 10 mm på grunn av forsinket oppdagelse.
- E – Evolusjon: Merkbare endringer i størrelse, form, farge, overflate tekstur eller symptomdebut over tid.
Bekreftelse av diagnosen er kun mulig gjennom histopatologisk vurdering av en biopsi-prøve. Avansert bildebehandling (f.eks. ultralyd, CT, MR eller PET) kan være nødvendig for å vurdere for metastase.
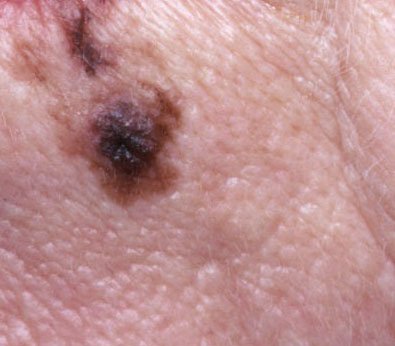
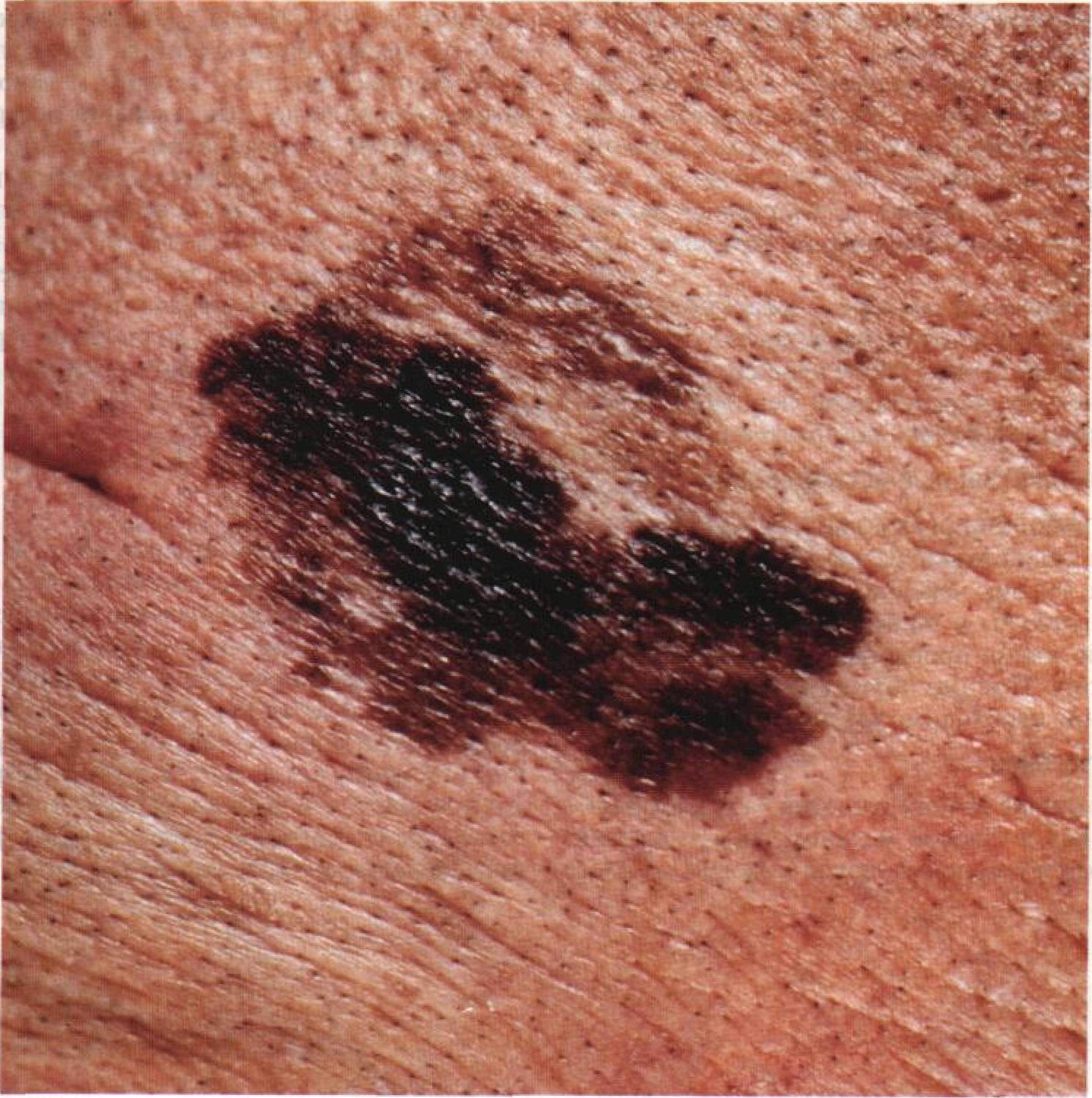
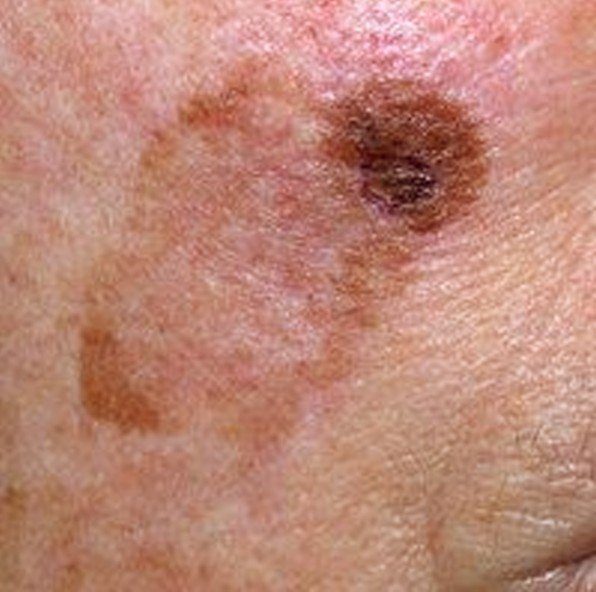
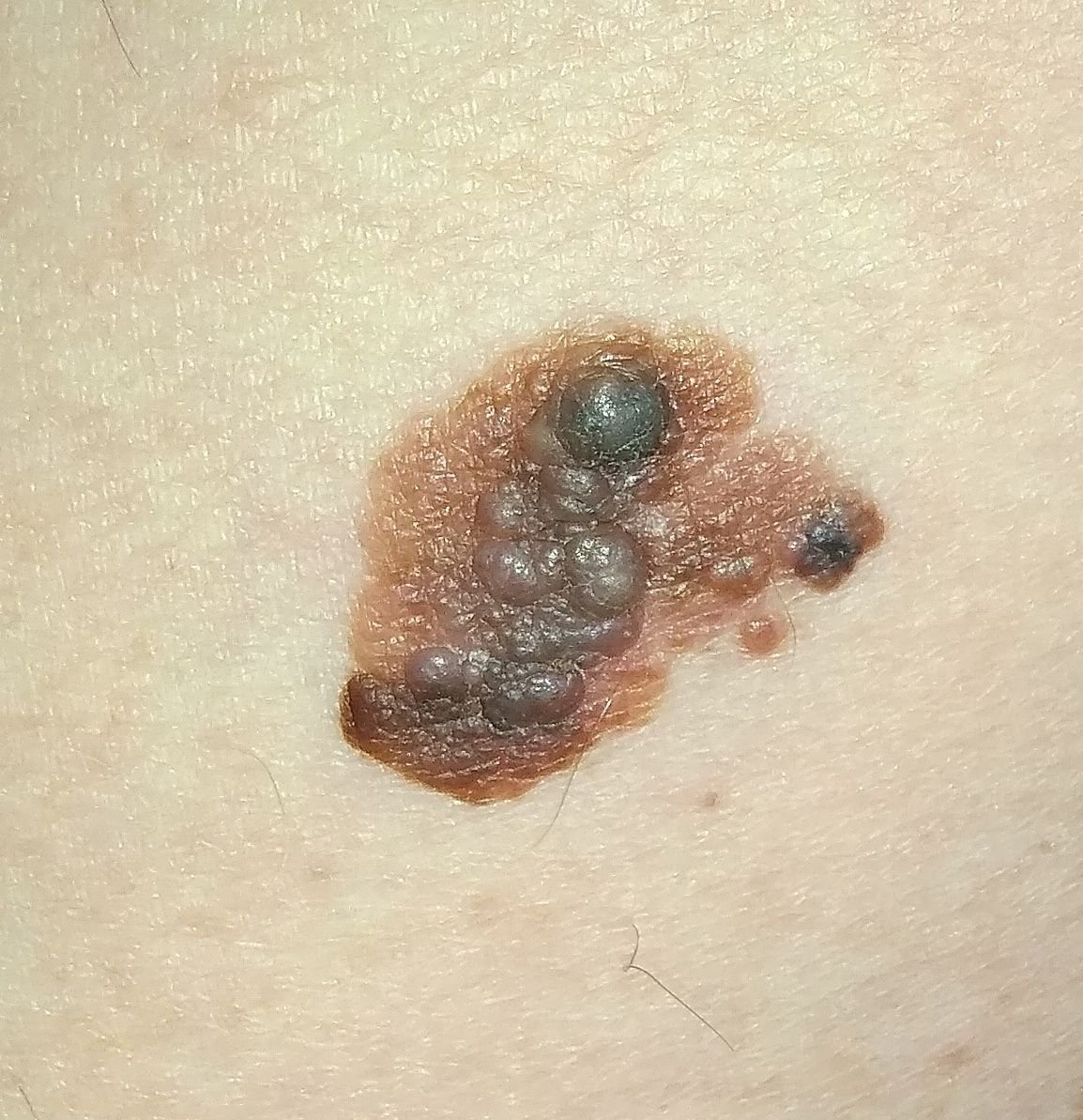
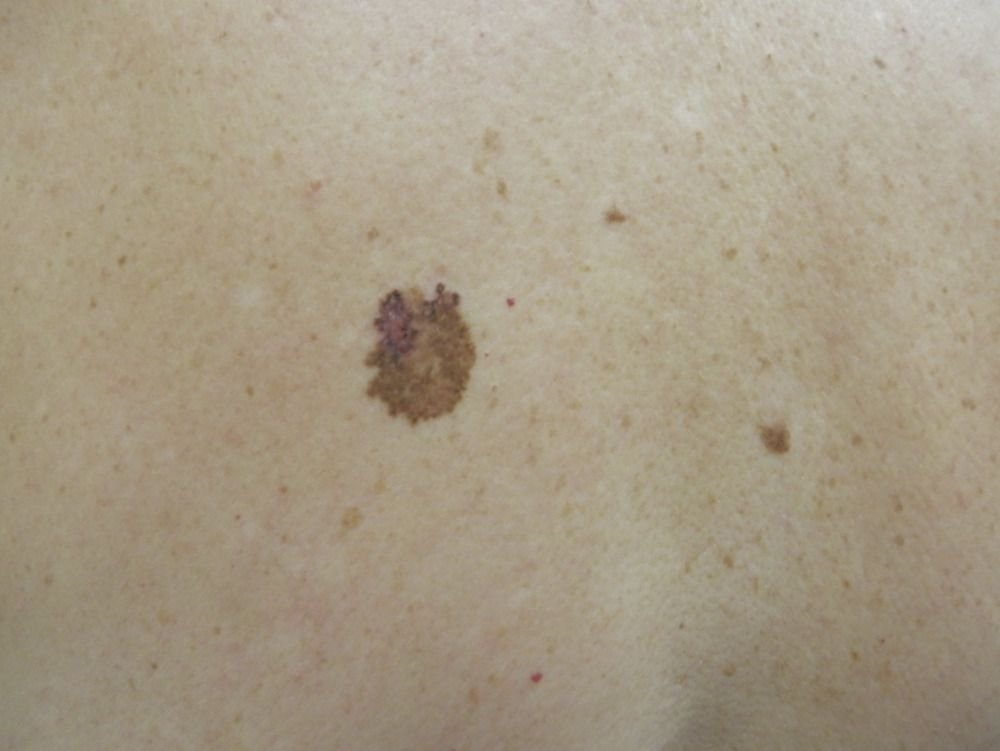
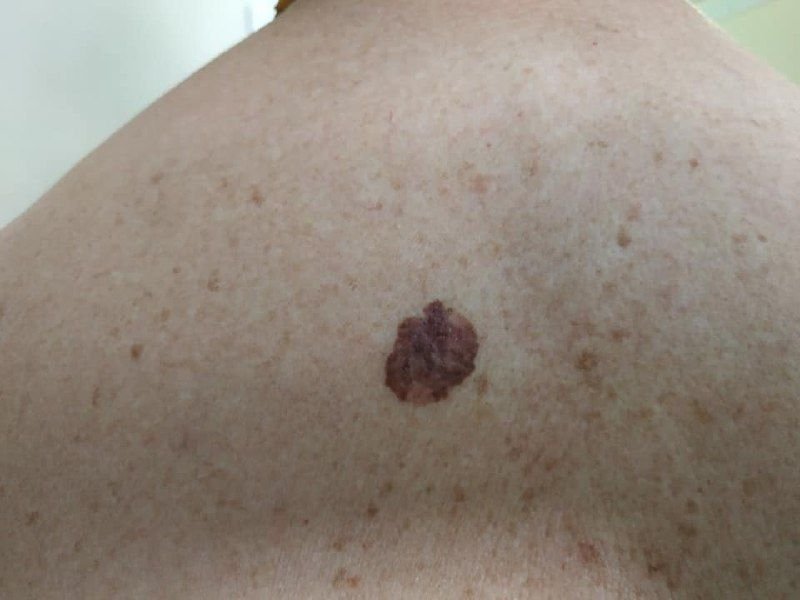
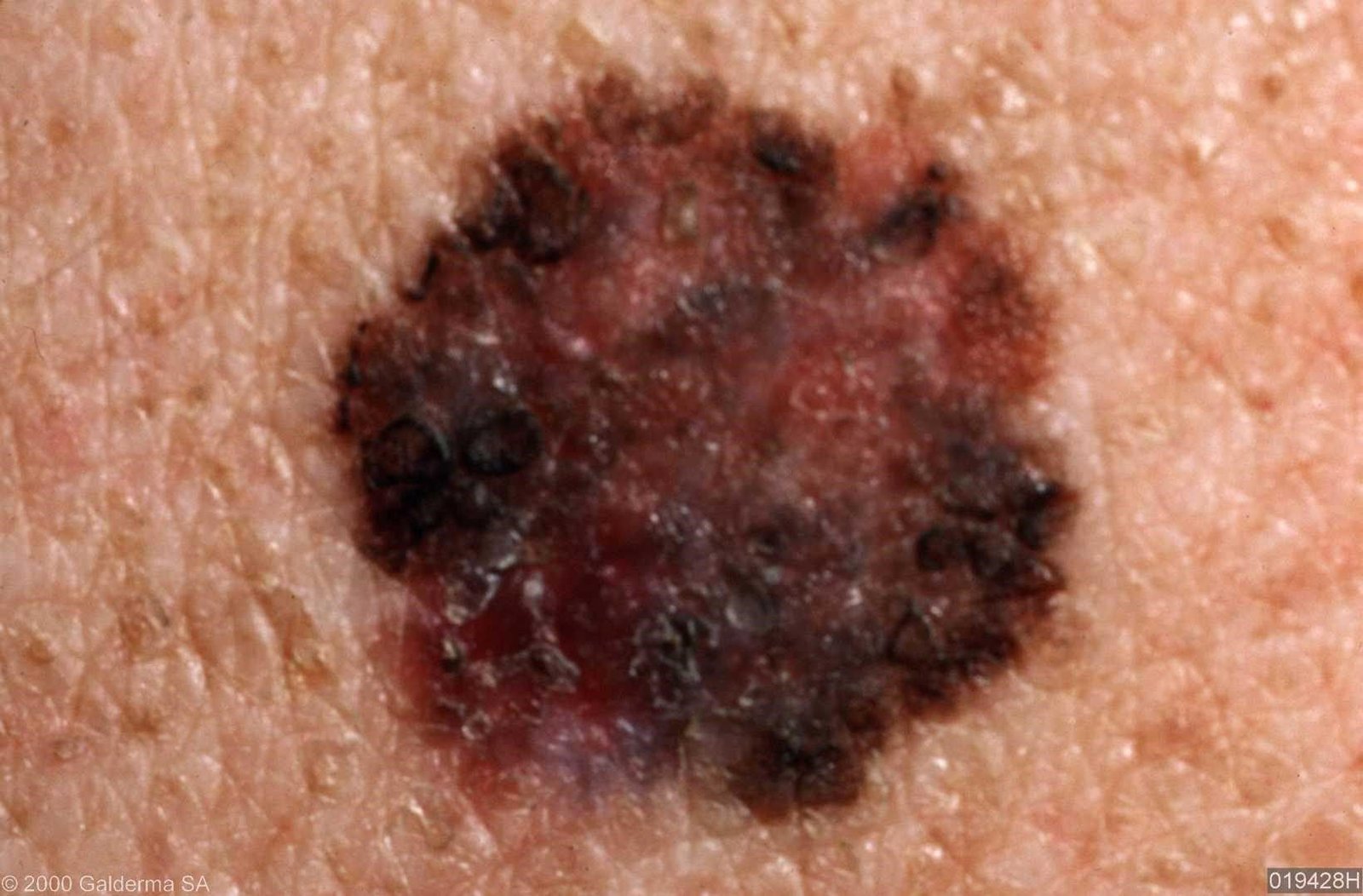
Symptomer og klinisk presentasjon
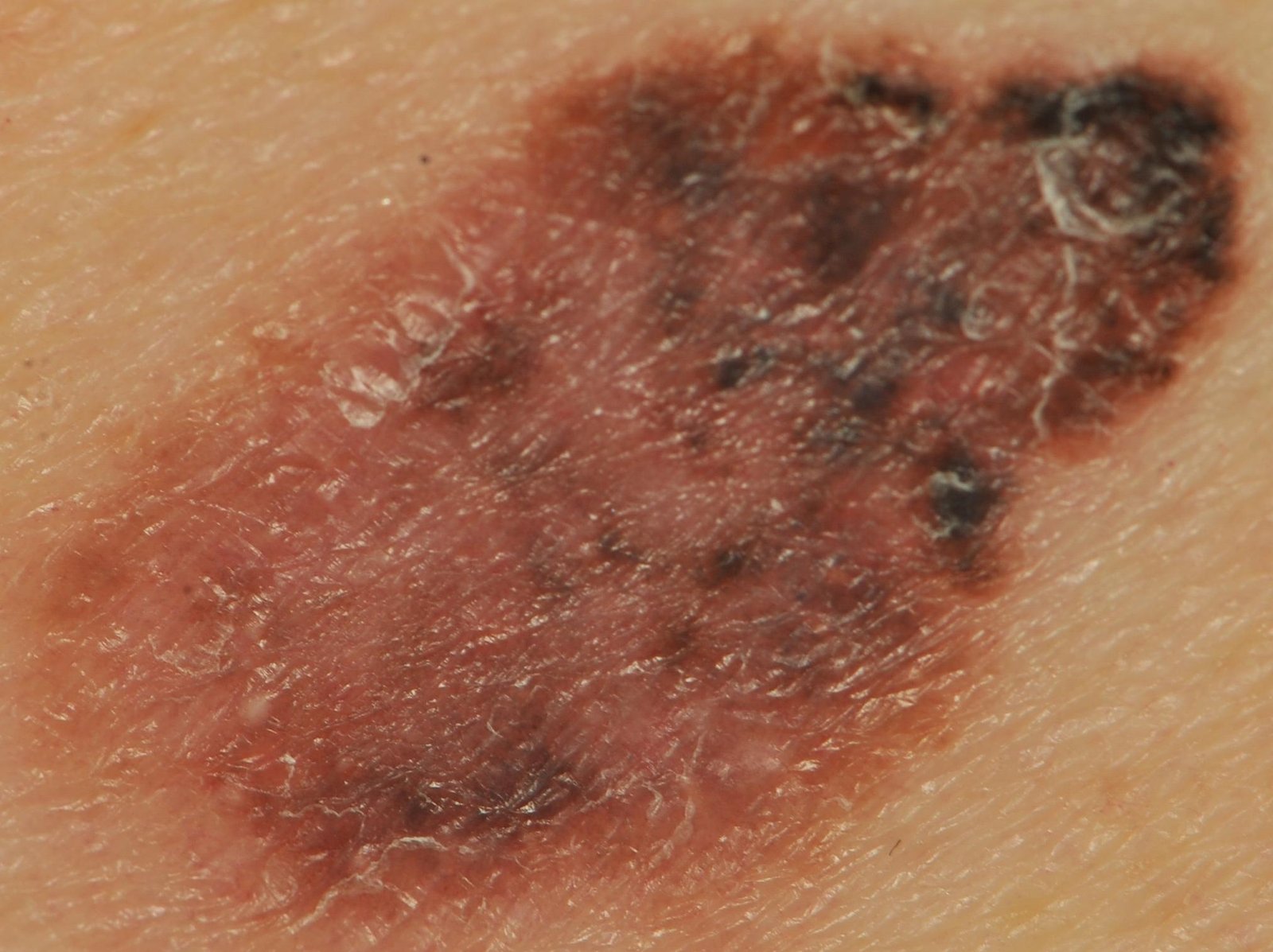
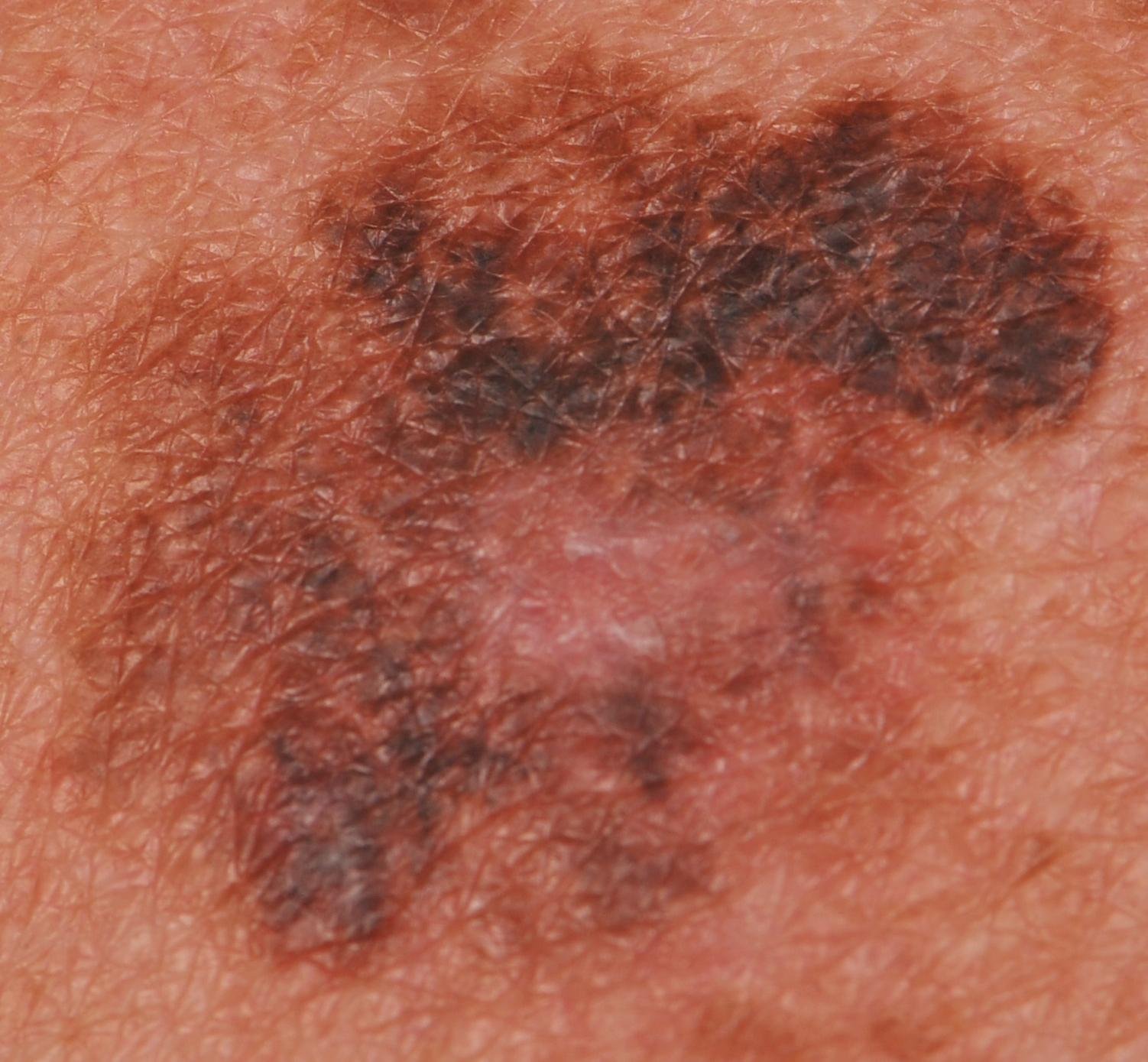
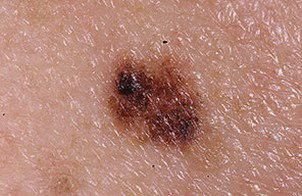
I de tidlige stadiene kan lentigo melanom se ut som en sakte voksende, uregelmessig pigmentert makule. Initialt asymptomatisk, kan det gå ubemerket i årevis. Over tid kan imidlertid lesjonen bli mørkere, utvikle ujevne kanter og endre tekstur. Symptomer og synlige endringer som ofte gir medisinsk oppmerksomhet inkluderer:
- Gradvis forstørrelse av et tidligere stabilt pigmentert område.
- Tilstedeværelse av flere pigmentfarger innenfor lesjonen.
- Tap av normal hudtekstur og hudmarkeringer over området.
- Hårtap på lesjonsiden.
- Subjektive sanseopplevelser som kløe, brenning eller prikking.
- Utseende av nærliggende satellittleksjoner (som tyder på dermal spredning).
- Hevede eller faste regionale lymfeknuter (potensiell metastase).
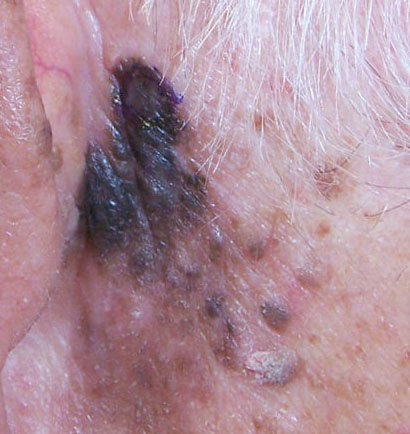
- Ulcus, væsking eller blødning i avanserte tilfeller.
Dermatoskopiske egenskaper
Dermatoskopi forbedrer diagnostisk nøyaktighet betydelig ved å avsløre karakteristiske underliggende egenskaper ved lentigo melanom. Vanlige funn inkluderer:
- Atypisk pigmentnettverk: Uregelmessige, brutte eller fortykkede pigmentlinjer.
- Uregelmessige striper og perifere globuler: Vanlig langs lesjonskantene.
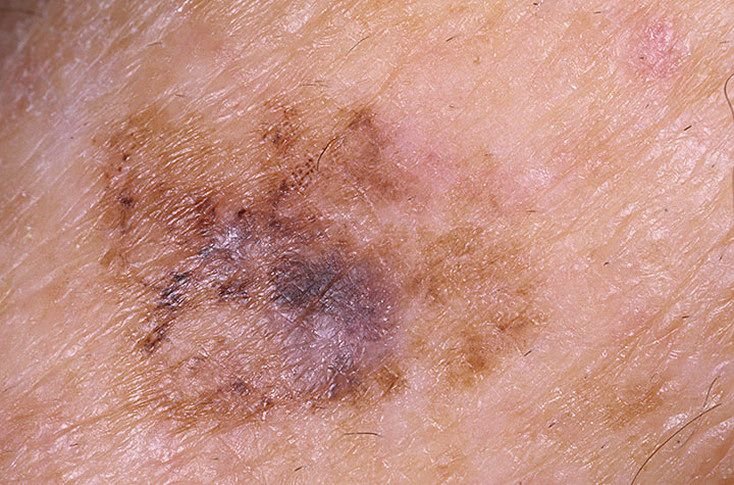
- Blå-hvit slør: Assosiert med dermal invasjon og regresjon.
- Hypopigmenterte soner: Områder som ser lysere eller arrlignende ut, noe som indikerer regresjon.
- Perifere radiale projeksjoner: Tyder på utadvendt tumorspredning.
- Mangfarget utseende: Tre eller flere distinkte pigmentnyanser i én lesjon.
- Atypiske vaskulære mønstre: Spesielt i senere stadier, med lineære eller prikkete blodkar.
Differensialdiagnose
Flere hudlesjoner kan likne lentigo melanom, noe som gjør differensialdiagnosen avgjørende. Tilstander å vurdere inkluderer:
- Medfødt dermal melanocytose
- Dysplastiske eller atypiske nevi
- Blå nevus
- Spitz nevus
- Enkel lentigo eller sol-lentigo
- Pigmentert basalcellekarsinom
- Thrombosed hemangioma
Risiko og prognose
Selv om melanom utgjør en mindre del av hudkrefttilfellene totalt sett, er det ansvarlig for en uforholdsmessig høy andel av hudkreftrelaterte dødsfall. Lentigo melanom, spesielt, kan gå uoppdaget i flere år på grunn av sin langsomme begynnelse og likhet med godartede pigmenterte lesjoner. Jo lenger diagnosen blir forsinket, jo større risiko er det for dermal invasjon og metastatisk spredning.
Når det oppdages og behandles tidlig — før den vertikale vekstfasen — har lentigo melanom et forholdsvis gunstig utfall. Men når metastase oppstår, blir prognosen betydelig dårligere. Regelmessig overvåking og tidlig intervensjon er avgjørende for å redusere dødeligheten.
Behandlingsstrategi
Mistenkt lentigo-melanom bør raskt henvises til spesialistvurdering. Ekcisjonsbiopsi er foretrukket for å få et komplett vevsprøve for histopatologisk vurdering. Når det er bekreftet, utføres stadieundersøkelser for å vurdere lymfeknuteinvolvering og identifisere mulige fjerne metastaser. Disse inkluderer klinisk palpasjon, ultralyd og tverrsnittsavbildning (f.eks. CT, MR, PET).
Løpende overvåkning med digital dermatoskopi og periodiske fullkroppskontroller anbefales sterkt for pasienter med høy-risiko lesjoner eller en historie med melanom.
Behandling
Grunnpilaren i behandlingen er vid kirurgisk excisjon med histologisk bekreftede klare kanter. I tilfeller der regionale lymfeknuter er involvert, kan en lymfadenektomi utføres. For metastatisk sykdom tilpasses behandlingsalternativene den enkelte og kan inkludere:
- Immunterapi: Checkpoint-hemmere som pembrolizumab eller nivolumab.
- Målrettet behandling: For svulster med mutasjoner som BRAF.
- Kjemoterapi: Brukt sjeldnere i dag, men fortsatt vurdert i utvalgte tilfeller.
- Strålebehandling: Primært for palliativ behandling eller som en del av multimodal behandling.
Viktig: Overfladiske fjerningsmetoder, inkludert kryoterapi, laserterapi eller barberingseksisjon, er kontraindisert da de ikke garanterer fullstendig tumorfjerning og hindrer riktig histologisk vurdering.
Forebygging
Forebygging av lentigo-melanom innebærer langsiktig årvåkenhet og minimering av UV-skader. Anbefalte strategier inkluderer:
- Påføring av bredspektret solkrem SPF 30+ daglig og påføring hver annen time når man er ute.
- Bruk av beskyttende klær, brede hatter og UV-blokkerende solbriller.
- Unngå peak sollys eksponering (10:00 til 16:00) og solarium.
- Regelmessig undersøkelser av huden for endringer i pigmenterte lesjoner.
- Planlegge årlige dermatologiske kontroller, spesielt for de med en historie med hudkreft.
- Unngå traumer eller irritasjon av eksisterende føflekker eller pigmenterte områder.
Tidlig gjenkjenning og rask fjerning av mistenkelige lesjoner er avgjørende skritt for å forhindre sykdomsprogresjon og forbedre langsiktige resultater.