Open Comedo (ICD-10: L70) ⚠️
Open Comedonen: Oorzaken, Kenmerken en Beheer
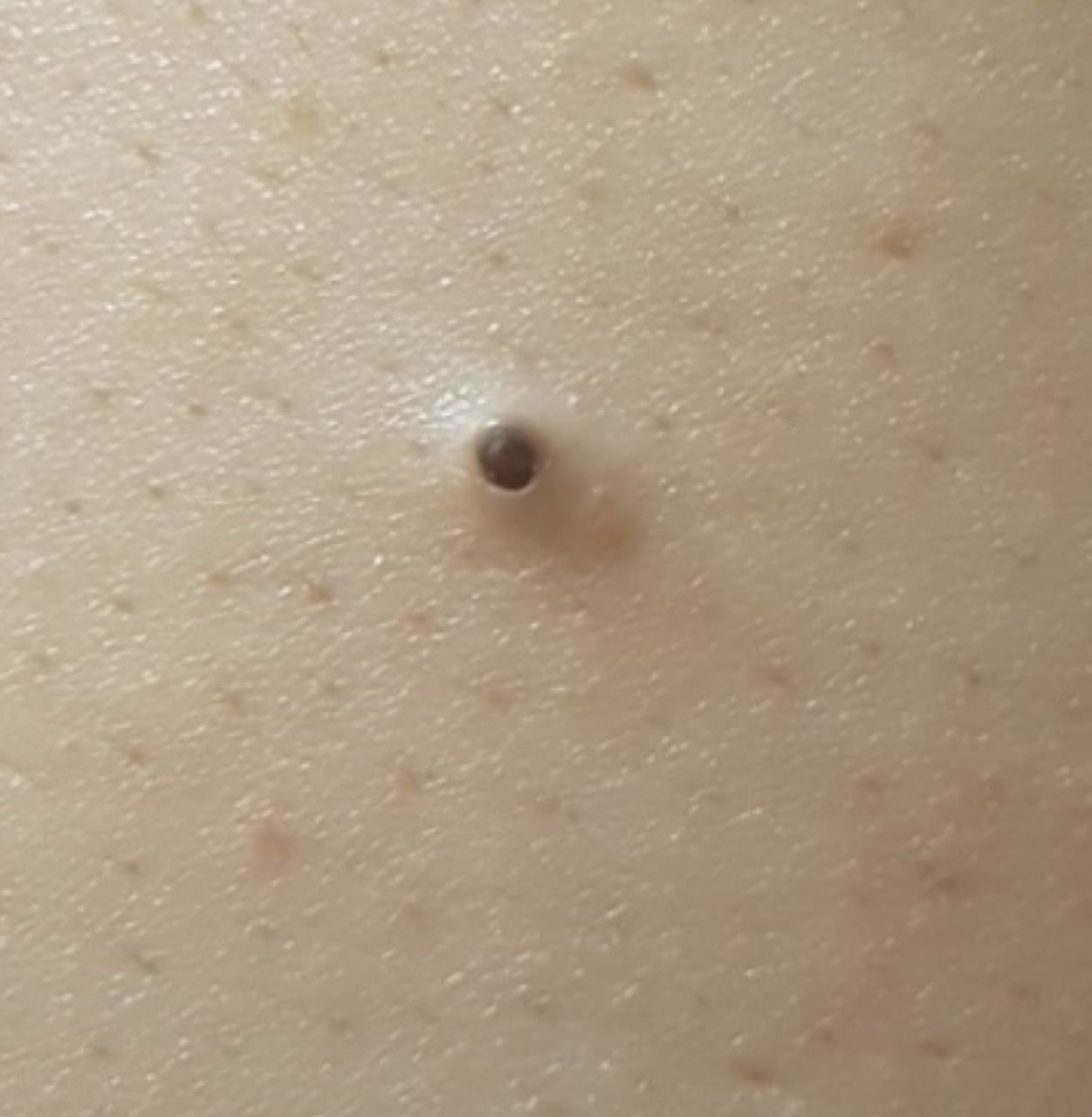
Open comedonen, beter bekend als mee-eters, zijn een type niet-inflammatoire huidlaesie die ontstaat wanneer de uitscheidingskanalen van de talgklieren verstopt raken met een mengsel van talg, keratine en afgestorven epitheelcellen. In tegenstelling tot hun gesloten tegenhangers (witte punten), worden open comedonen gekenmerkt door een open follikelopening, waardoor de inhoud van de verstopte porie kan oxideren bij blootstelling aan lucht. Dit oxidatieproces maakt het oppervlak van de plug donkerbruin of zwart, wat open comedonen hun kenmerkende uiterlijk geeft.
Hoewel open comedonen technisch gezien zijn gekategoriseerd binnen de bredere groep van acne-achtige laesies, vertegenwoordigen ze geen inflammatoire aandoening tenzij ze zich verder ontwikkelen tot papels of pustels. Wanneer meerdere comedonen verschijnen in geconcentreerde gebieden—zoals de T-zone van het gezicht of de bovenrug—worden ze doorgaans beschouwd als een niet-inflammatoire presentatie van acne vulgaris. Hun aanwezigheid kan echter nog steeds esthetisch ongemak en psychologische belasting voor veel mensen veroorzaken.
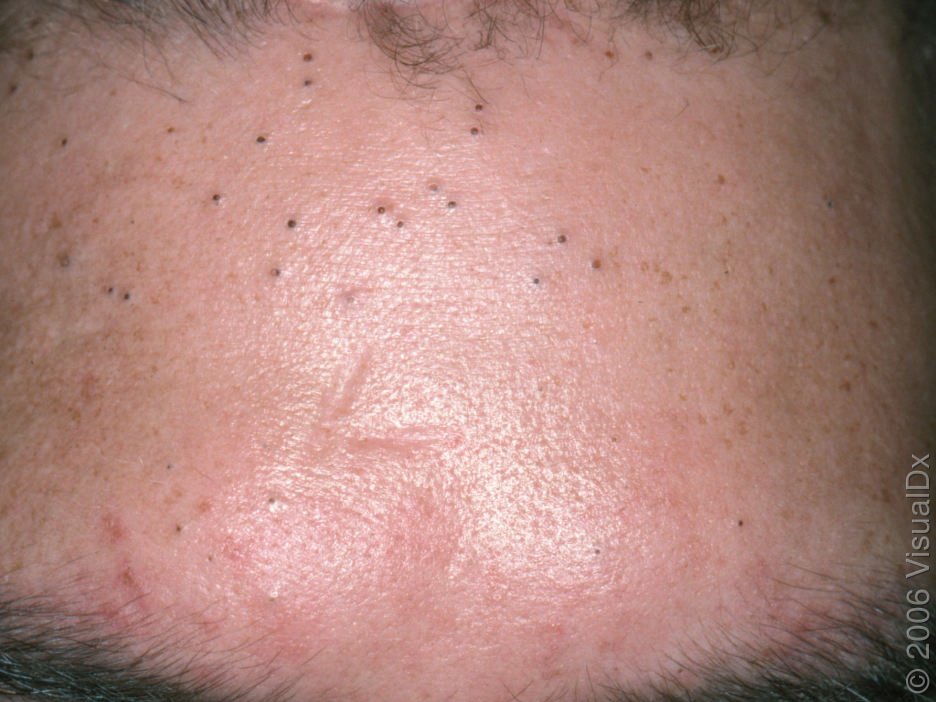
Open comedonen kunnen zich ontwikkelen op elk deel van het lichaam waar talgklieren actief zijn. De meest voorkomende plaatsen zijn het gezicht (vooral de neus, het voorhoofd en de kin), de hoofdhuid, de hals, de borst en de bovenrug. Ze kunnen optreden als solitaire laesies of in wijdverspreide clusters. Hoewel mee-eters vaak worden geassocieerd met de adolescentie door hormonale schommelingen, kunnen ze op vrijwel elke leeftijd verschijnen—ook bij volwassenen en ouderen, vooral als reactie op omgevingsfactoren, huidverzorgingsgewoonten of onderliggende medische aandoeningen.
Predisponerende Factoren: Wat Leidt tot de Vorming van Open Comedonen?
De ontwikkeling van open comedonen is voornamelijk gerelateerd aan een disbalans in de natuurlijke processen van de huid—vooral verhoogde talgproductie en verminderde exfoliatie van dode keratinocyten. Deze processen resulteren in een geleidelijke ophoping van materiaal binnen de follikelopening. Zodra het kanaal verwijd is en open blijft naar het huidoppervlak, wordt de plug van talg en vuil blootgesteld aan zuurstof, wat leidt tot chemische oxidatie en de zichtbare zwarte verkleuring in het midden.
Verschillende interne en externe factoren dragen bij aan deze aandoening:
- Hyperactiviteit van talgklieren: Geïnduceerd door hormonale pieken (vooral androgenen), creëert overmatige olieproductie een overschot aan talg, dat poriën kan verstoppen wanneer het met keratine wordt gecombineerd.
- Hyperkeratose: De overproductie en retentie van verhoornde huidcellen verstoort het natuurlijke schilferproces van de huid, wat leidt tot porieobstructies.
- Slechte huidhygiëne: Onvoldoende of inconsistente reinigingsroutines zorgen voor de ophoping van zweet, oliën en vuil, wat het risico op follikelblokkade verhoogt.
- Gebruik van comedogene producten: Bepaalde cosmetica, zonnebrandcrèmes en huidbehandelingen kunnen ingrediënten bevatten die de huid verstoppen, wat leidt tot de vorming van mee-eters.
- Roken: Tabaksrook introduceert oxidatieve stress en verandert de samenstelling van talg, waardoor comedonen waarschijnlijker en persistenter worden.
- Dieetinvloeden: Een hoge inname van suiker, zuivel en bewerkte voedingsmiddelen is in verband gebracht met acne-gevoelige huid bij sommige individuen, wat de vorming van comedonen kan verergeren.
- Omgevingsblootstelling: Verontreiniging, stof en langdurige blootstelling aan UV-straling kunnen leiden tot veranderingen in de kwaliteit van talg en het gedrag van keratinocyten.
- Genetische aanleg: Personen met een familiale geschiedenis van acne of vette huidcondities zijn gevoeliger voor de ontwikkeling van comedonen.
- Systemische aandoeningen: Endocriene of metabole aandoeningen, zoals het polycysteus-ovariumsyndroom (PCOS) of insulineresistentie, kunnen bijdragen aan een verhoogde talgactiviteit en comedogenese.
Het begrijpen van deze bijdragende factoren is essentieel om de onderliggende oorzaken van open comedonen aan te pakken en een duurzaam langetermijnbeheerplan te ontwikkelen. Zonder interventie kunnen mee-eters weken of maanden aanhouden en zich ontwikkelen tot inflammatoire acne als reactie op microbieel kolonisatie of mechanische irritatie.
Diagnostiek: Hoe Open Comedonen Worden Gediagnosticeerd
Het diagnosticeren van open comedonen is meestal gebaseerd op een grondig klinisch onderzoek. Dermatologen identificeren de laesies visueel, rekening houdend met hun karakteristieke kenmerken—kleine, donker-gecentreerde bultjes op het huidoppervlak die vaak omringd zijn door anderszins een normale huidtextuur.
De diagnose kan omvatten:
- Visuele inspectie: Een routinematig dermatologisch onderzoek is doorgaans voldoende om de aanwezigheid van open comedonen te bevestigen.
- Dermatoscopie: Indien nodig kunnen dermatoscopische hulpmiddelen een vergroot beeld van de folliculaire plug bieden, waardoor differentiatie van andere donkere laesies of gepigmenteerde groei mogelijk is.
- Biopsie en histopathologie: Zelden aangegeven, maar kan worden uitgevoerd als de laesie atypisch van uiterlijk is, aanhoudend is, of als maligniteit wordt vermoed.
Het vroegtijdig identificeren van comedonen, vooral in de context van een breder acne-achtig proces, maakt tijdige interventie mogelijk en vermindert het risico op progressie naar inflammatoire acne of littekenvorming.
Symptomen: Hoe Open Comedonen Zich Op De Huid Presenteren
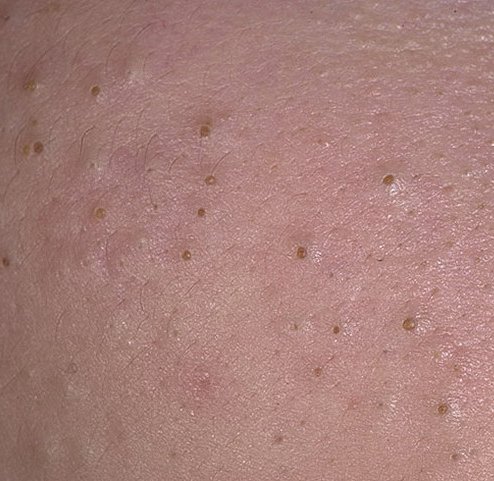
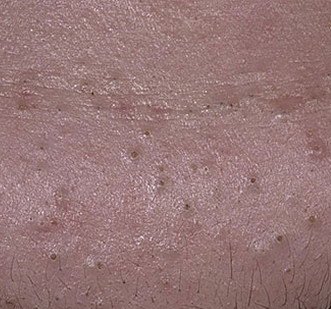
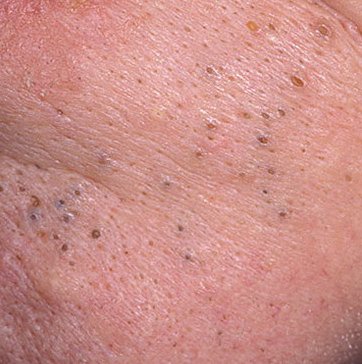
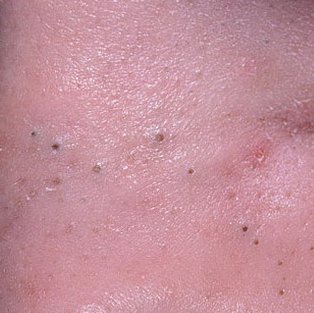
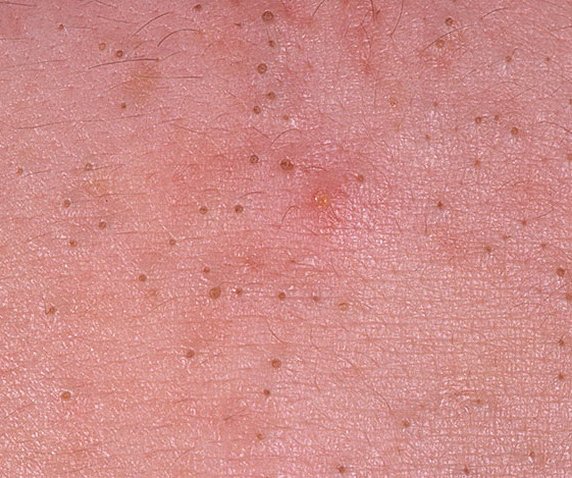
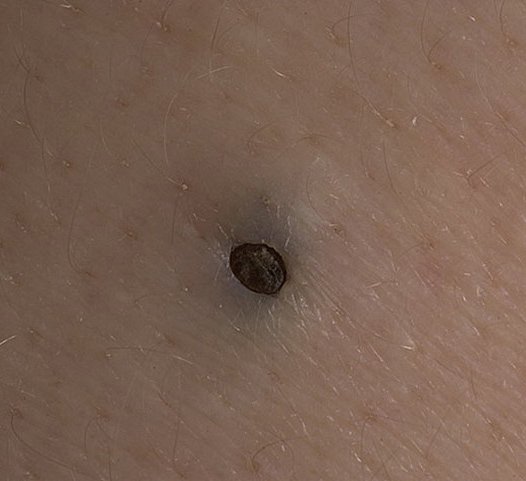
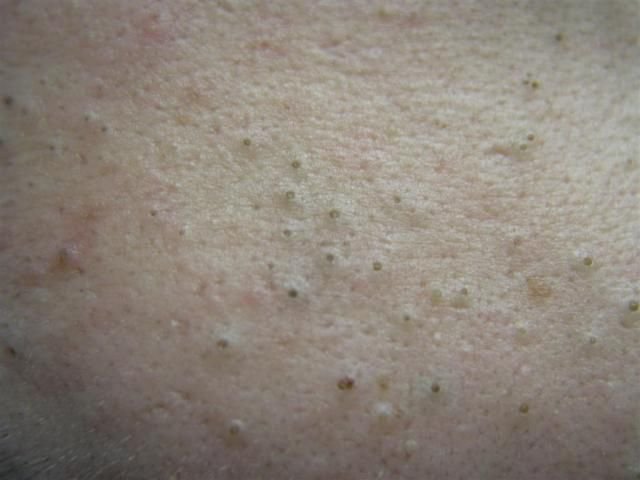
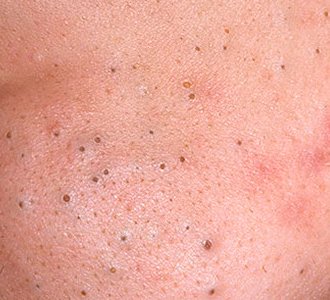
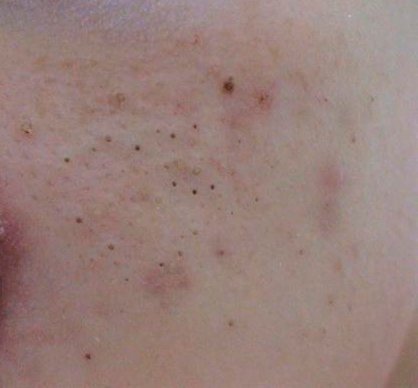
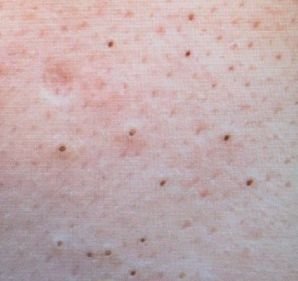
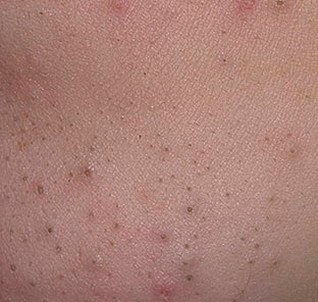
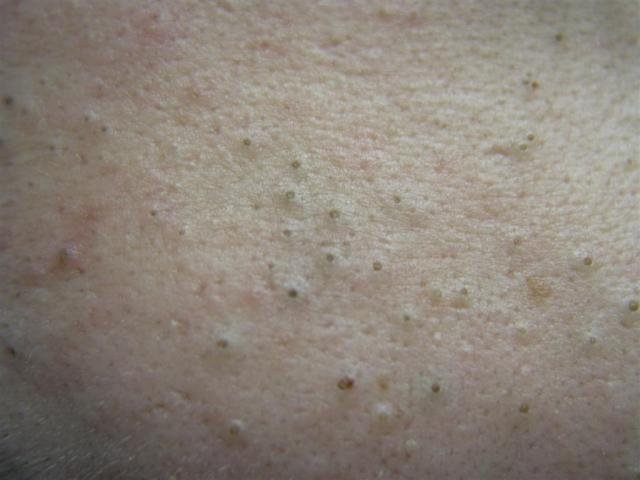
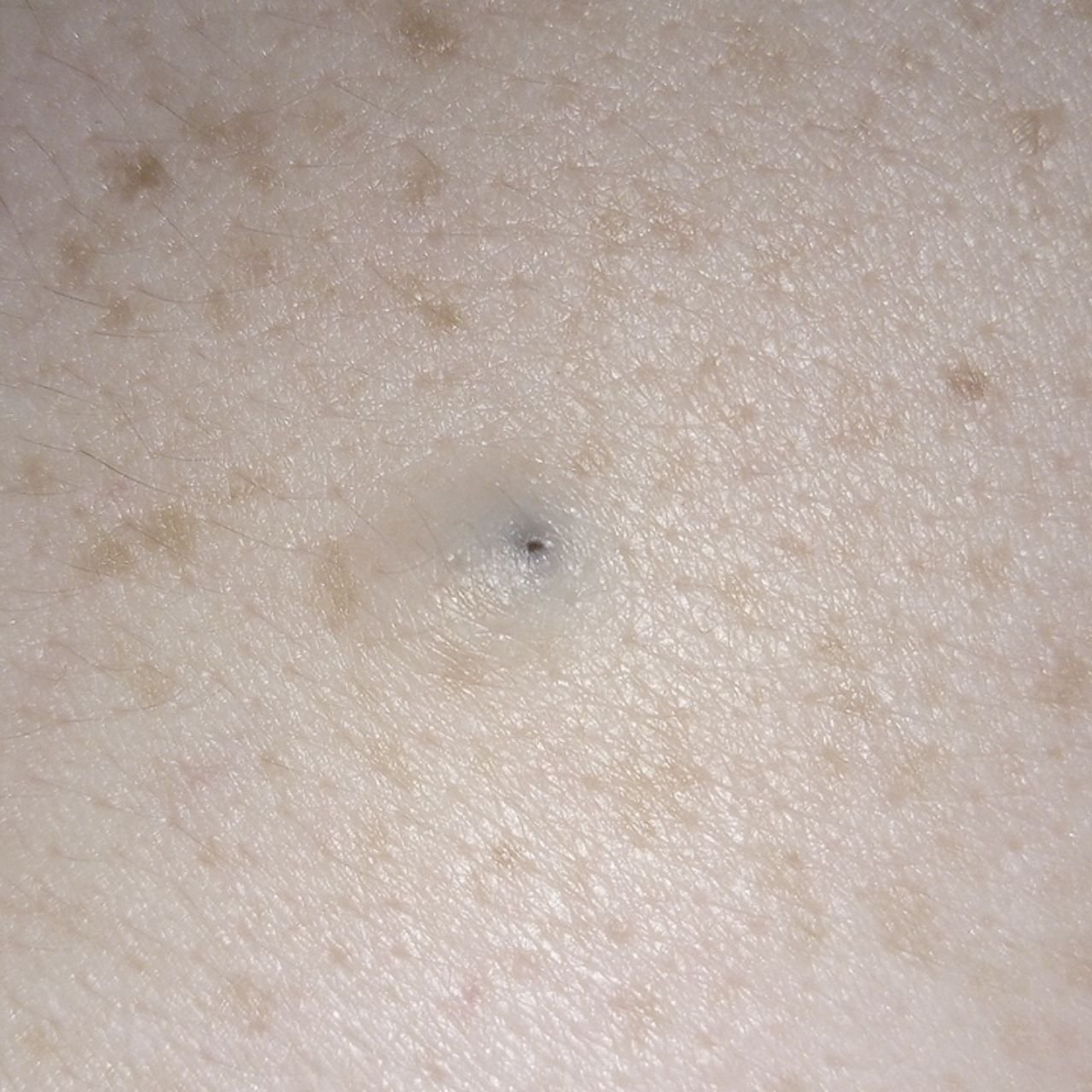
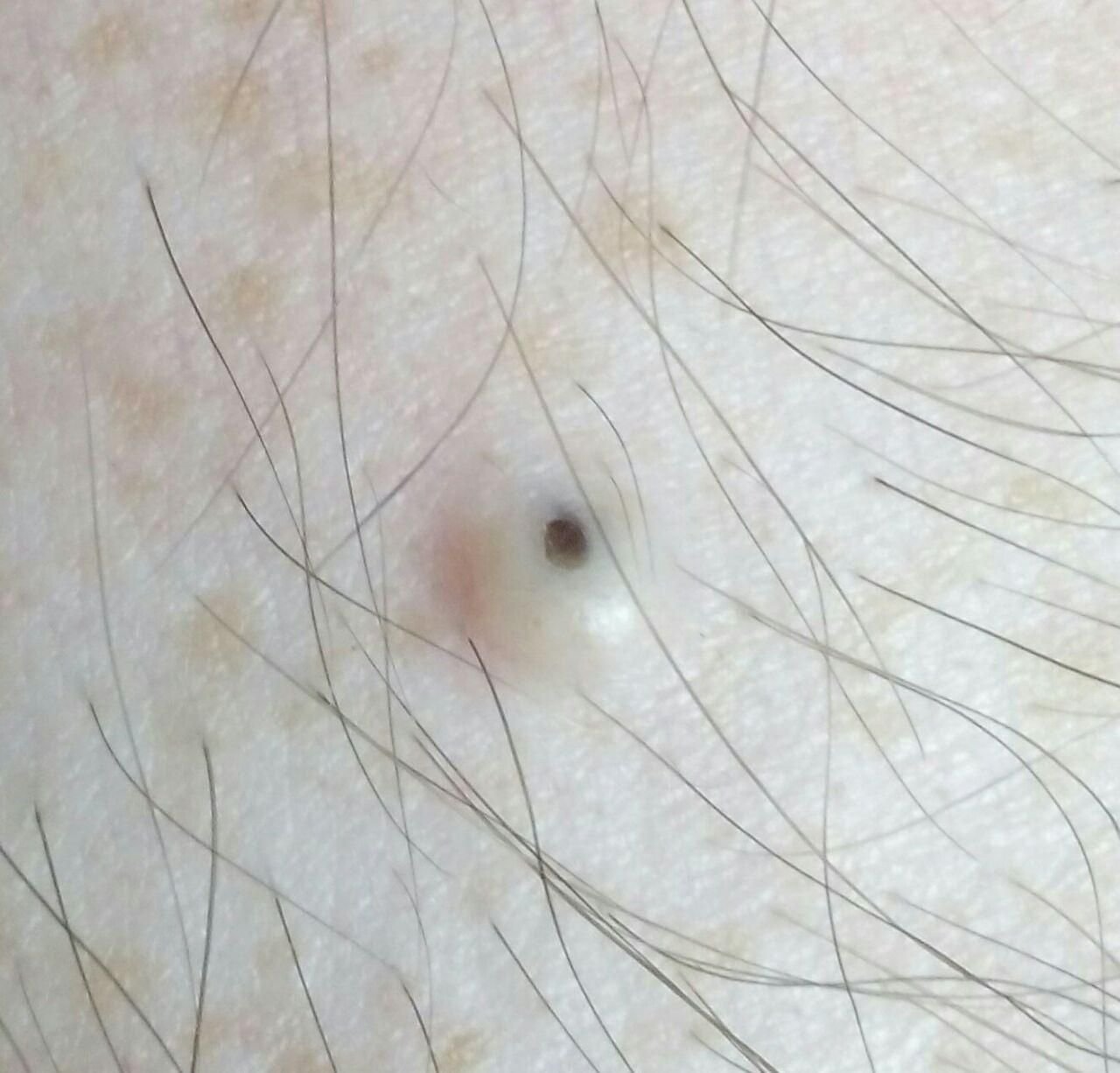
Open comedonen verschijnen als kleine, koepelvormige bultjes die iets uit de huid steken. Ze worden het meest frequent aangetroffen in de centrale gezichtszone (neus, voorhoofd, kin), maar kunnen ook op de borst, schouders en bovenrug verschijnen. Hun meest onderscheidende kenmerk is een zichtbare zwarte stip in het midden—dit is het resultaat van geoxideerde talg en keratine bij de opening van de verstopte follikel.
Belangrijke visuele en tactiele kenmerken zijn:
- Grootte: Typisch 2–3 mm in diameter, maar kan groter zijn. De centrale porus (zwarte stip) is meestal 1–1,5 mm breed.
- Textuur: De omliggende huid is glad, zonder erytheem of zwelling. Grotere mee-eters kunnen iets stevig aanvoelen bij palpatie.
- Kleur: De huidtint is over het algemeen onveranderd, hoewel het centrale zwarte punt scherp zichtbaar is door oxidatie, niet door vuil.
- Gevoel: Open comedonen zijn pijnloos en veroorzaken geen subjectief ongemak, tenzij ze ontstoken of bewerkt worden.
Ze kunnen voorkomen als solitaire laesies of in clusters. Hoewel ze van nature niet inflammatoir zijn, kan frequent aanraken, knijpen of onjuiste reiniging irritatie veroorzaken, wat kan leiden tot een mogelijke bacteriële infectie en progressie naar pustulaire acne.
Differentiaaldiagnose: Aandoeningen Die Open Comedonen Nabootsen
Ondanks hun duidelijke uiterlijk, moeten open comedonen worden onderscheiden van andere gepigmenteerde of folliculaire aandoeningen, vooral bij ongebruikelijke presentaties of oudere volwassenen. Mogelijke alternatieven zijn:
- Gesloten comedonen: Hebben geen centrale zwarte opening en zijn bedekt met een laag huid.
- Milia: Witte, keratine-gevulde cysten die vaak rond de ogen worden gezien; in tegenstelling tot comedonen zijn ze niet geassocieerd met follikels.
- Molluscum contagiosum: Virale papels met centrale umbilicatie die kunnen worden verward met open poriën.
- Sebaceous nevus of papillomatous nevus: Goedaardige overgroei van talg- of huidweefsel die koepelvormig of gepigmenteerd kan zijn.
- Keratoacanthoma: Een snelgroeiende huistumor, vaak verward met comedonen in de vroege ontwikkeling.
- Basocellulair carcinoom (nodulair): Bij volwassenen moeten stevige donkere knobbels worden onderscheiden van vergrote comedonen.
- Melanoom (amelanotisch of gepigmenteerd): Verdachte gepigmenteerde laesies of persistente knobbels vereisen een biopsie.
Risico’s: Waarom Open Comedonen Beheerd Moeten Worden
Open comedonen zijn op zich niet gevaarlijk. Ze duiden echter vaak op dysregulatie van de huidfunctie—van overmatige talgproductie tot aangetaste keratinocytvernieuwing. Een aanhoudend of wijdverspreid patroon van mee-eters kan wijzen op endocriene of metabolische onevenwichtigheden, levensstijl factoren of ongeschikte huidverzorgingspraktijken.
Hoewel ze niet pijnlijk zijn, worden comedonen vaak als cosmetisch onwenselijk beschouwd, vooral als ze geconcentreerd zijn in prominente gezicht regio’s. Bij sommige individuen kan dit leiden tot psychologische stress, sociale terugtrekking of een laag zelfbeeld.
Als ze niet worden behandeld, kunnen open comedonen:
- Geïrriteerd of geïnfecteerd raken, wat leidt tot inflammatoire acne (pustules of cysten);
- Getraumatiseerd worden door onjuiste extracties, wat het risico op littekens vergroot;
- Bijdragen aan langdurige veranderingen in huidtextuur en uiterlijk (bijv. vergrote poriën of pigmentatie).
Daarom, hoewel ze goedaardig zijn, mogen mee-eters niet worden genegeerd—vooral niet bij individuen met gevoelige of acne-gevoelige huid.
Tactieken: Wanneer een Dermatoloog te Zien
Een bezoek aan een dermatoloog is aan te raden wanneer:
- Er een plotselinge toename van comedonen is, vooral bij volwassenen;
- Standaard cosmetische behandelingen of reinigingsmiddelen ineffectief zijn;
- De laesies terugkerend, gegroepeerd of cosmetisch storend zijn;
- Andere symptomen optreden, zoals roodheid, zwelling of gevoeligheid.
Tijdens de eerste consultatie zal een specialist een volledige evaluatie uitvoeren en op maat gemaakte aanbevelingen doen. Dit kan omvatten: topische therapieën, mechanische extractie of systemische interventies als comedonen deel uitmaken van een breder acnepatroon. Preventieve controles zijn ook nuttig voordat er veranderingen in medicatie, omgeving of huidverzorgingsproducten plaatsvinden.
Behandeling: Veilige en Effectieve Verwijdering van Open Comedonen
Hoewel enkele mee-eters met zachte methoden thuis kunnen worden verwijderd, is professionele begeleiding essentieel voor de behandeling van persistente of wijdverspreide comedonen. Belangrijke therapeutische benaderingen zijn onder andere:
- Handmatige extractie: Uitgevoerd onder steriele omstandigheden met comedon-extractoren; minimaliseert weefseltrauma en vermindert het risico op ontsteking.
- Chemische exfoliatie: Milde peelings met salicylzuur, glycolzuur of melkzuur bevorderen het afschilferen van dode huidcellen en maken poriën vrij.
- Topische retinoïden: Zoals adapaleen of tretinoïne, verbeteren de celvernieuwing en voorkomen de vorming van nieuwe comedonen.
- Azelaïnezuur of niacinamide: Nuttig voor het kalmeren van de huid, het reguleren van pigmentation en milde antimicrobiële werking.
- Topische antimicrobiële middelen (indien aangegeven): Om secundaire infectie te voorkomen na cosmetische of medische procedures.
Ondersteunende strategieën omvatten het reguleren van de talgproductie, het corrigeren van hormonale of dieetbijdragen, en het handhaven van optimale huidhydratatie en pH-balans. Vrij verkrijgbare poriënstrips of agressieve mechanische exfolianten worden afgeraden vanwege de kans op irritatie en porievergroting.
Preventie: Langdurige Strategieën om Terugval te Minimaliseren
Consistente huidverzorging en levensstijlkeuzes zijn cruciaal om de terugkeer van open comedonen te voorkomen. Aanbevelingen zijn onder andere:
- Gebruik niet-comedogene huidverzorging: Producten die als olievrij of geschikt voor acne-gevoelige huid zijn gelabeld, zijn essentieel.
- Reinig zacht maar regelmatig: Was het gezicht twee keer per dag met een gebalanceerde reiniger, vooral na het zweten of blootstelling aan vervuiling.
- Zonnebescherming: UV-stralen kunnen de vorming van comedonen verergeren; gebruik dagelijks SPF 30+, zelfs op bewolkte dagen.
- Gebalanceerd dieet: Vermijd overtollige suiker en zuivel; focus op antioxidant-rijke voedingsmiddelen en hydratatie.
- Knijp geen mee-eters uit: Onjuiste handmatige verwijdering vergroot ontsteking en het risico op infectie of littekens.
- Regelmatige dermatologische zorg: Regelmatige controles stellen vroege interventie en aanpassing van preventiestrategieën mogelijk.
Met een proactieve, op bewijs gebaseerde benadering en de juiste begeleiding kunnen open comedonen effectief worden beheerd, waardoor de huid helderder, gezonder en minder gevoelig voor toekomstige uitbraken is.