Seborreisk dermatit (ICD-10: L21) ⚠️
Seborrheisk Dermatitaj: Kronisk Inflammatorisk Hudtillstånd
Översikt
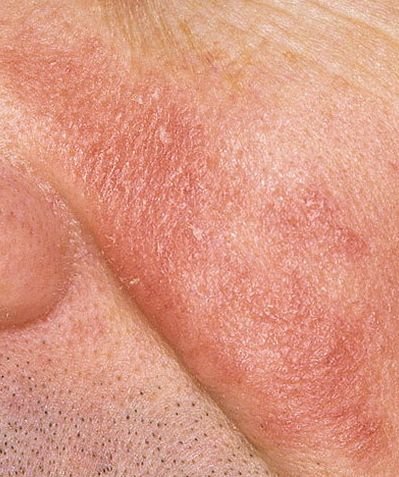
Seborrheisk dermatit är en kronisk inflammatorisk dermatos som vanligtvis drabbar områden av huden med hög täthet av talgkörtlar. Den uppträder med symtom som rodnad, flagning, fettiga fjäll och mild klåda. Även om den inte är smittsam eller farlig, orsakar den ofta betydande kosmetisk oro och känslomässigt obehag, särskilt när den är lokaliserad i ansiktet eller på hårbotten.
Detta tillstånd påverkar både spädbarn (mjällek) och vuxna. Hos spädbarn brukar det vanligtvis försvinna av sig själv inom några månader, medan det hos vuxna tenderar att följa en återkommande-förlopp som kan kräva periodisk behandling.
Etiologi och Riskfaktorer
Den exakta orsaken till seborrheisk dermatit är inte helt förstådd, men det tros bero på en kombination av faktorer, inklusive:
- Överväxt av Malassezia-jäst: Lipofila svampar som Malassezia furfur är en del av den normala hudfloran men kan utlösa inflammation när de överväxer i talgiga områden;
- Hormonell påverkan: Hos spädbarn kan moders hormoner som överförts före födseln spela en roll;
- Immunsystemets dysfunktion: Mer vanligt bland individer med försvagat immunförsvar (t.ex. HIV/AIDS, kemoterapi);
- Genetisk benägenhet: Familjehistoria av seborrheisk dermatit eller liknande hudtillstånd.
Utlösande och förvärrande faktorer inkluderar:
- Kall och torr väder;
- Stress och psykologiska faktorer;
- Hormonella fluktuationer (t.ex. pubertet, graviditet);
- Råa tvålar, schampo och tvättmedel;
- Underliggande neurologiska eller systemiska sjukdomar (t.ex. Parkinsons sjukdom, epilepsi, depression);
- Alkoholintag, dålig kost och vissa mediciner.
Symptom
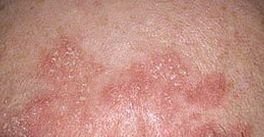
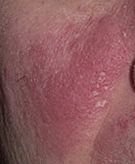
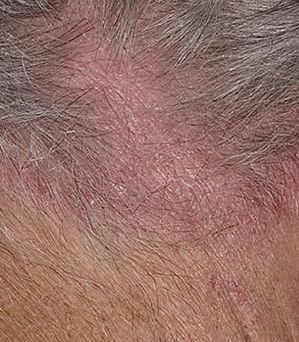
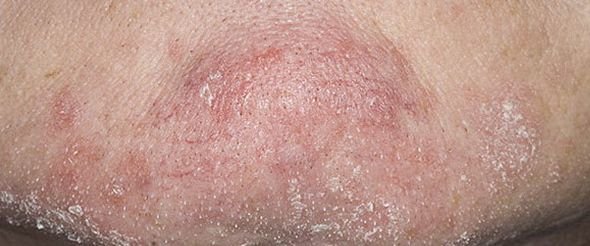
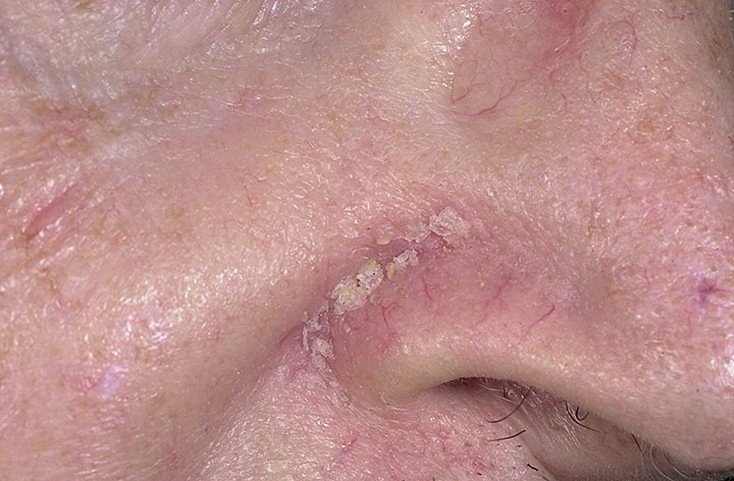
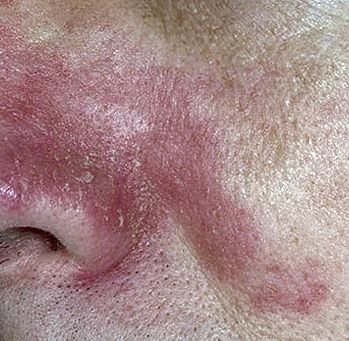
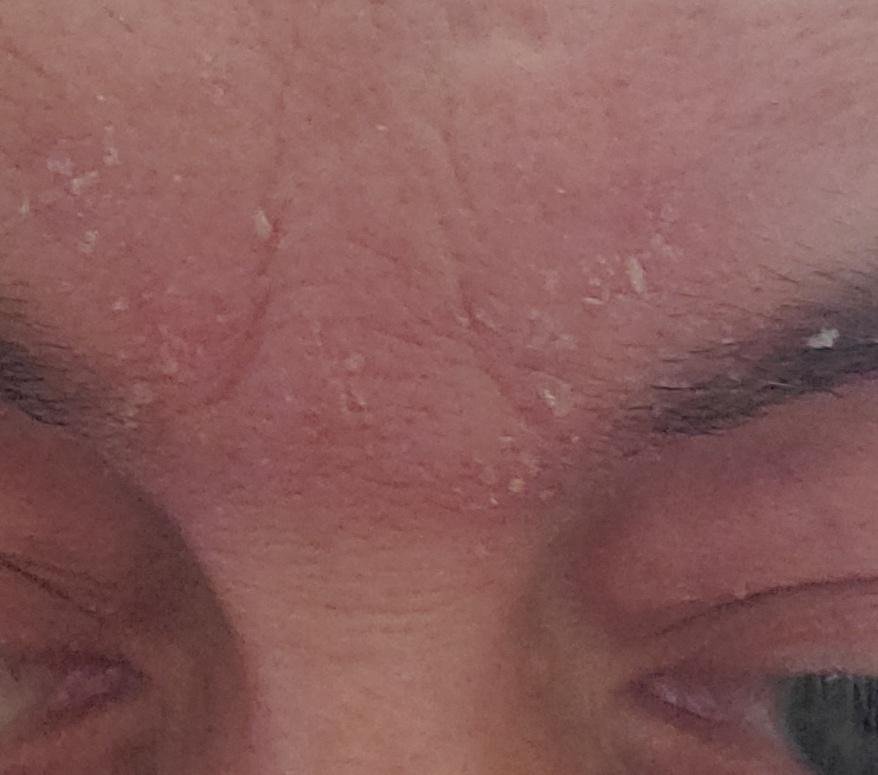
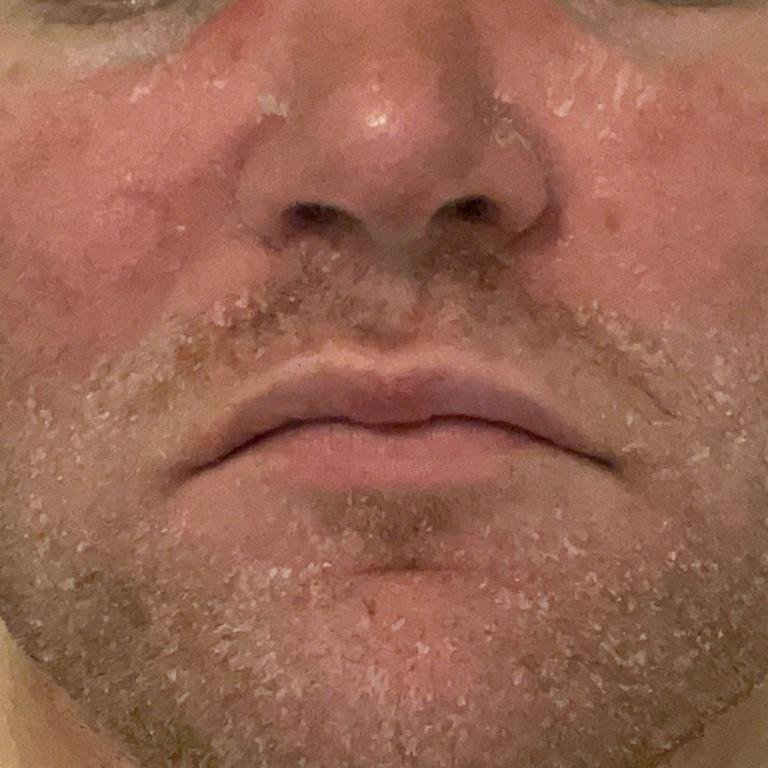
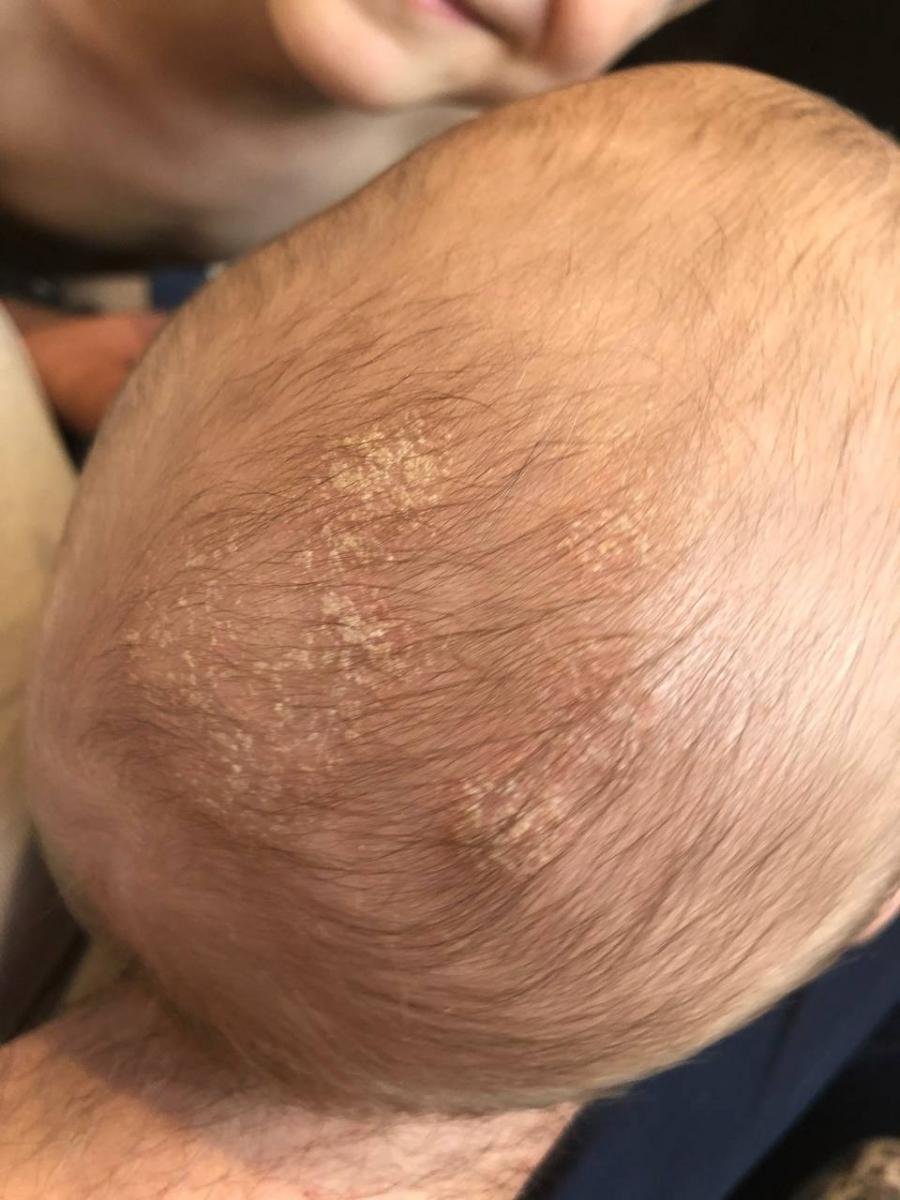
Seborrheisk dermatit kan förekomma på vilken del av kroppen som helst, men den påverkar främst områden rika på talgkörtlar. De vanligaste ställena inkluderar:
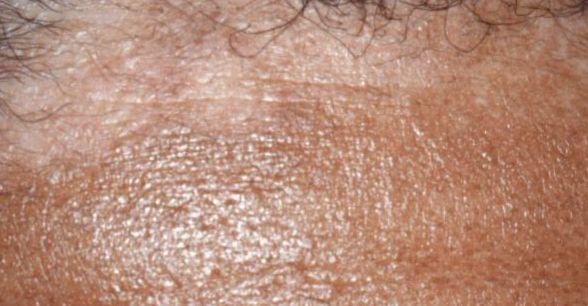
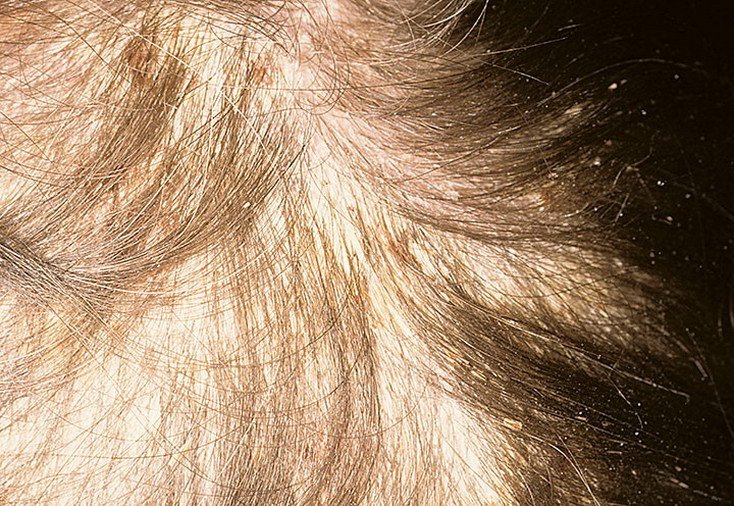
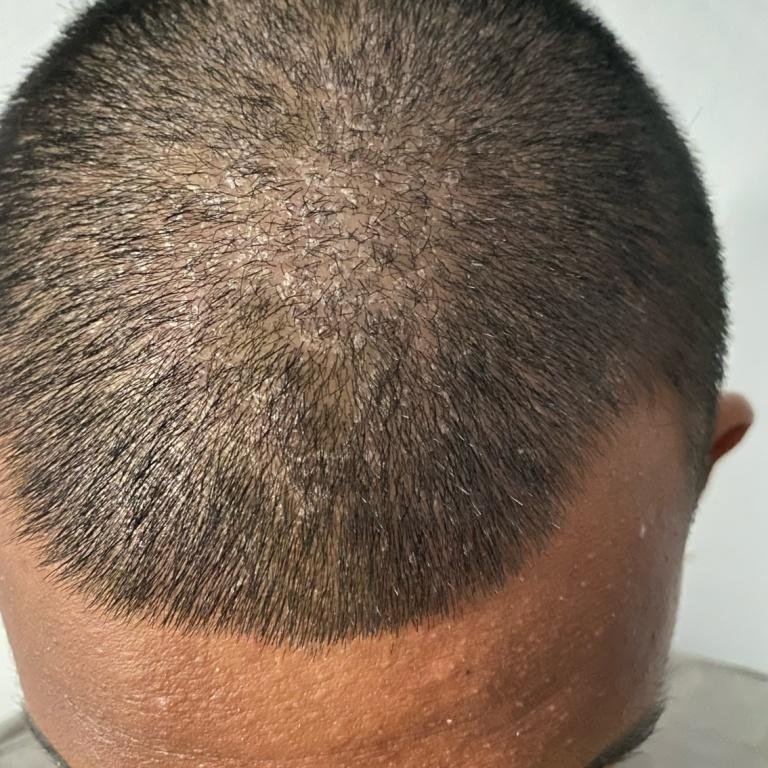
- Hårbotten (mjäll eller mer inflammerade hårbottenlesioner);
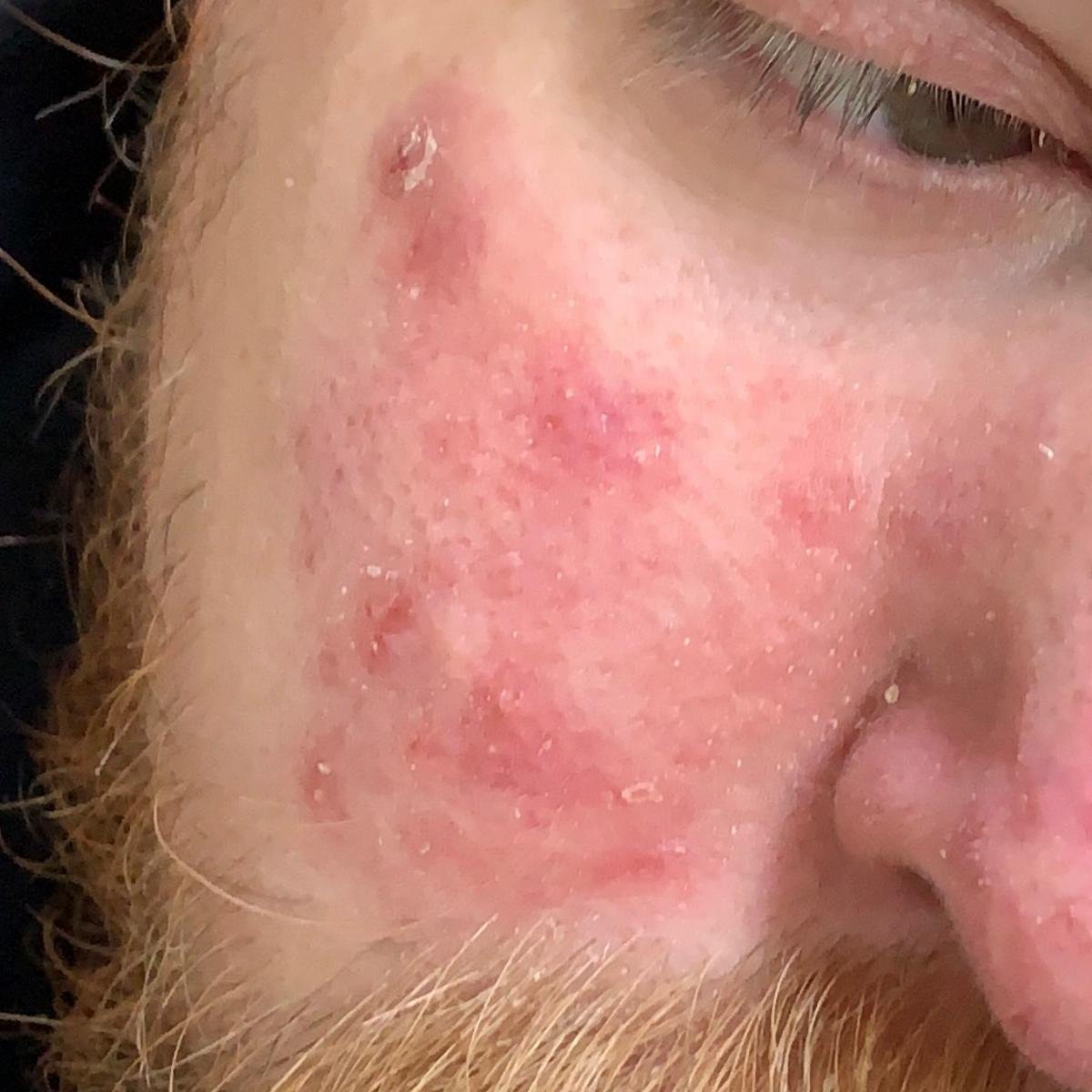
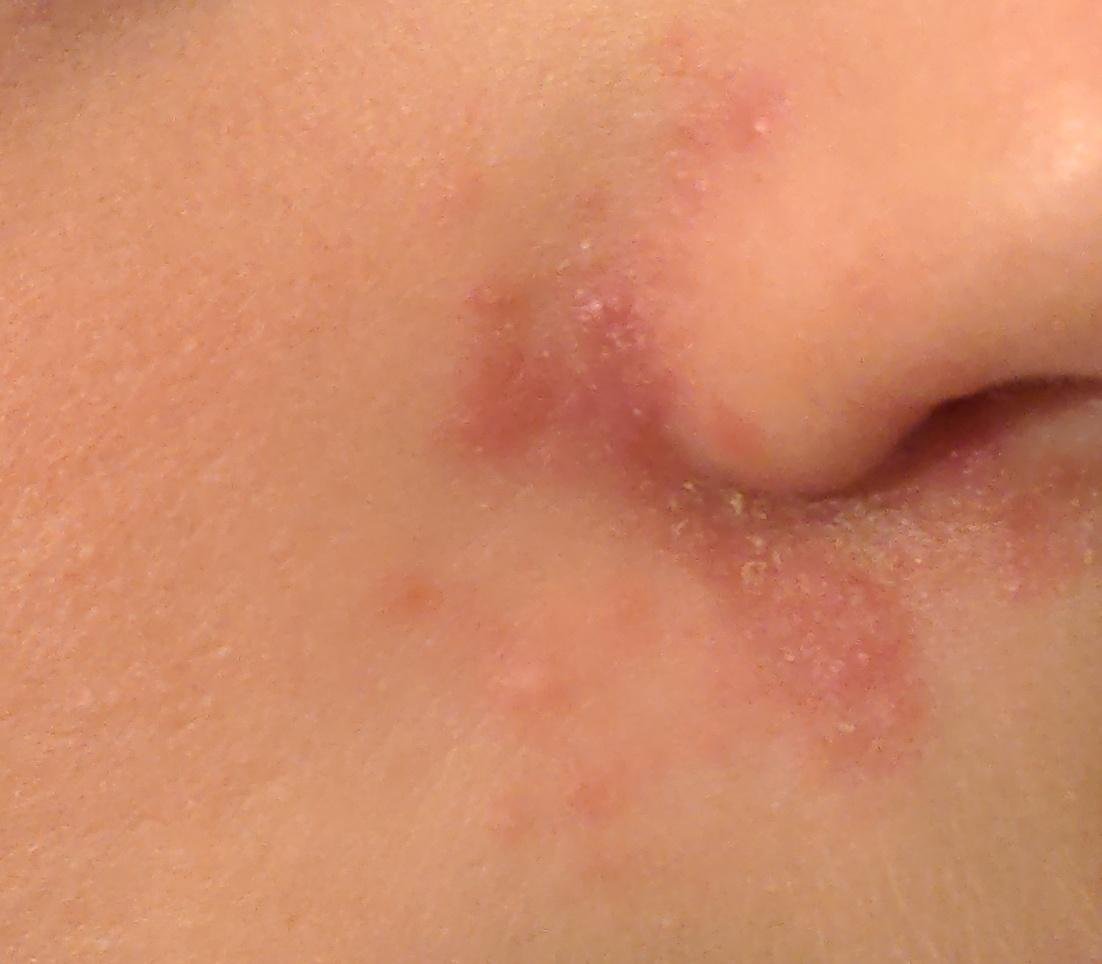
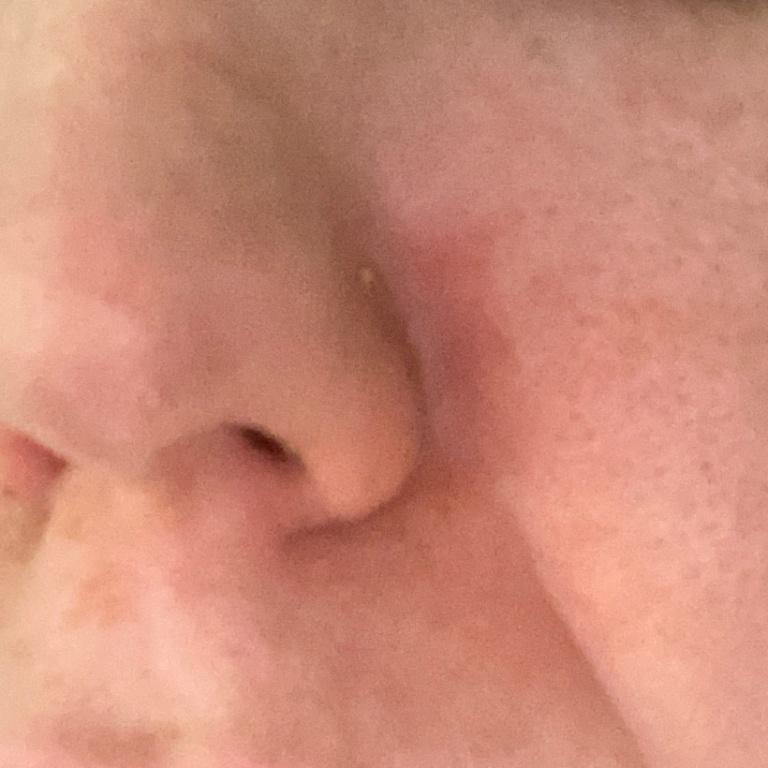
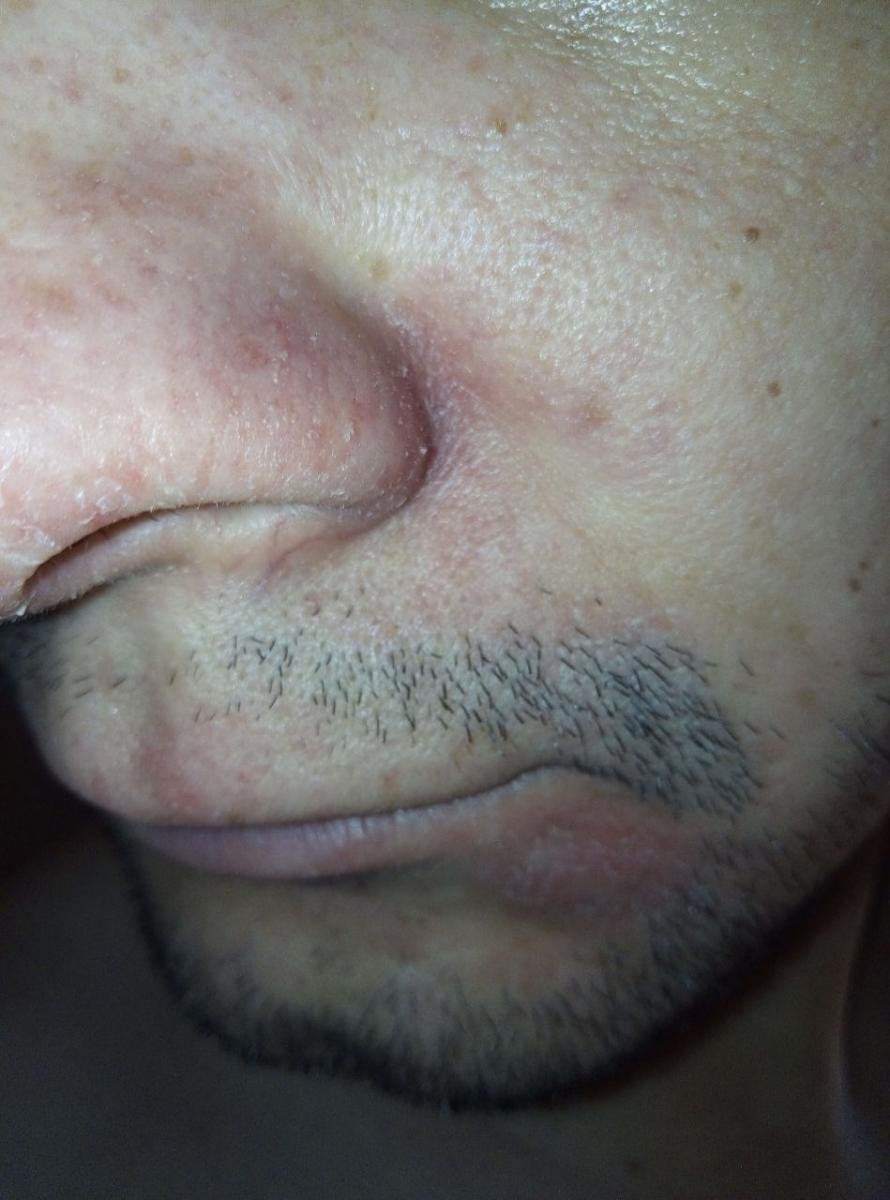
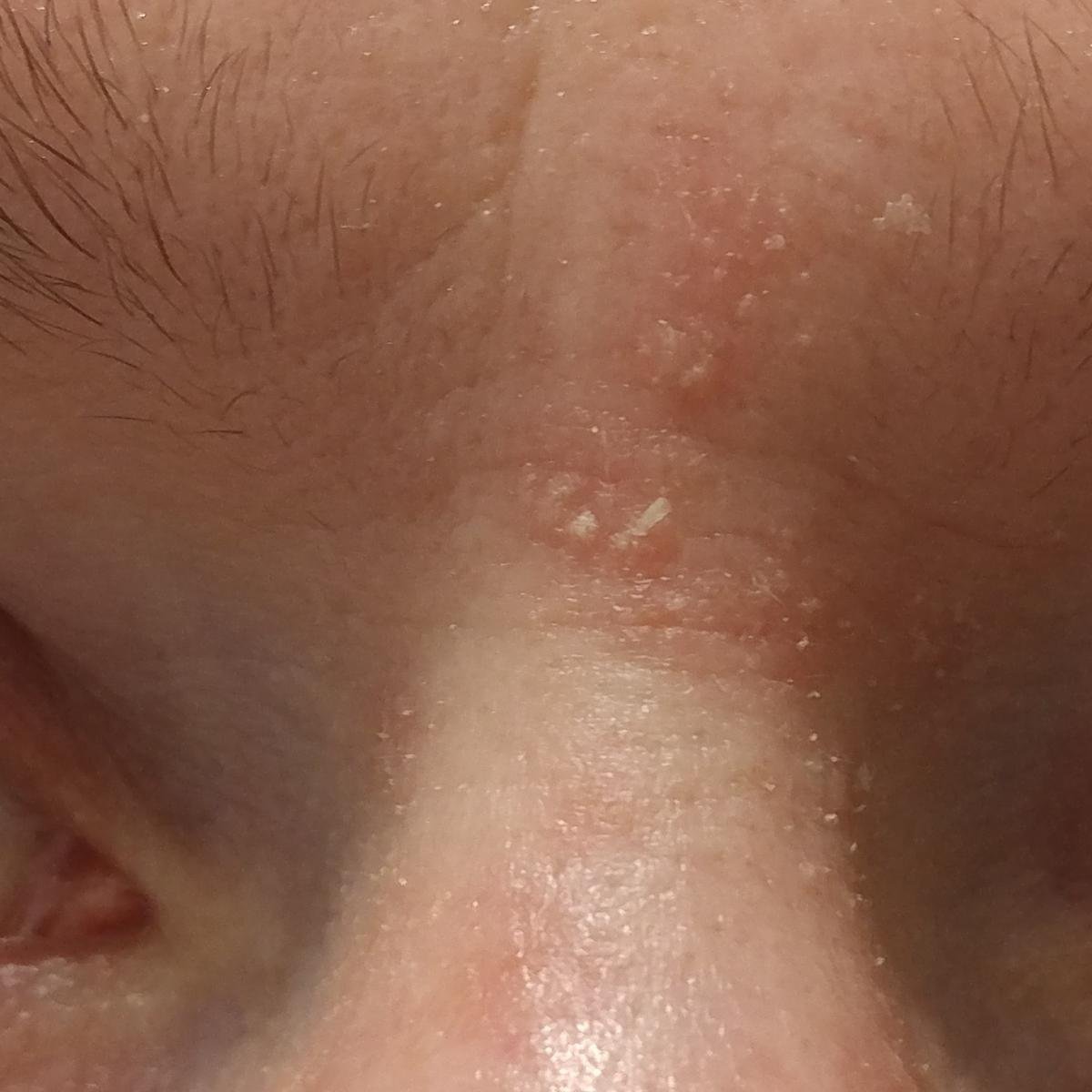
- Ögonbryn, ögonfransar och nasolabiala veck;
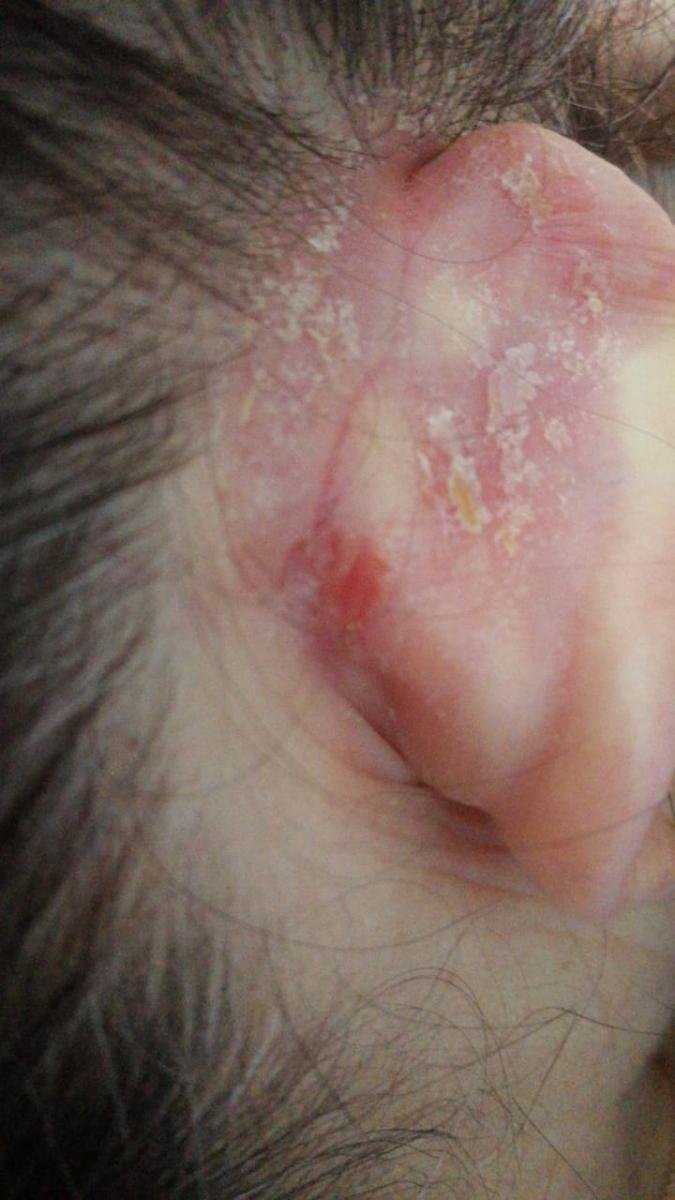
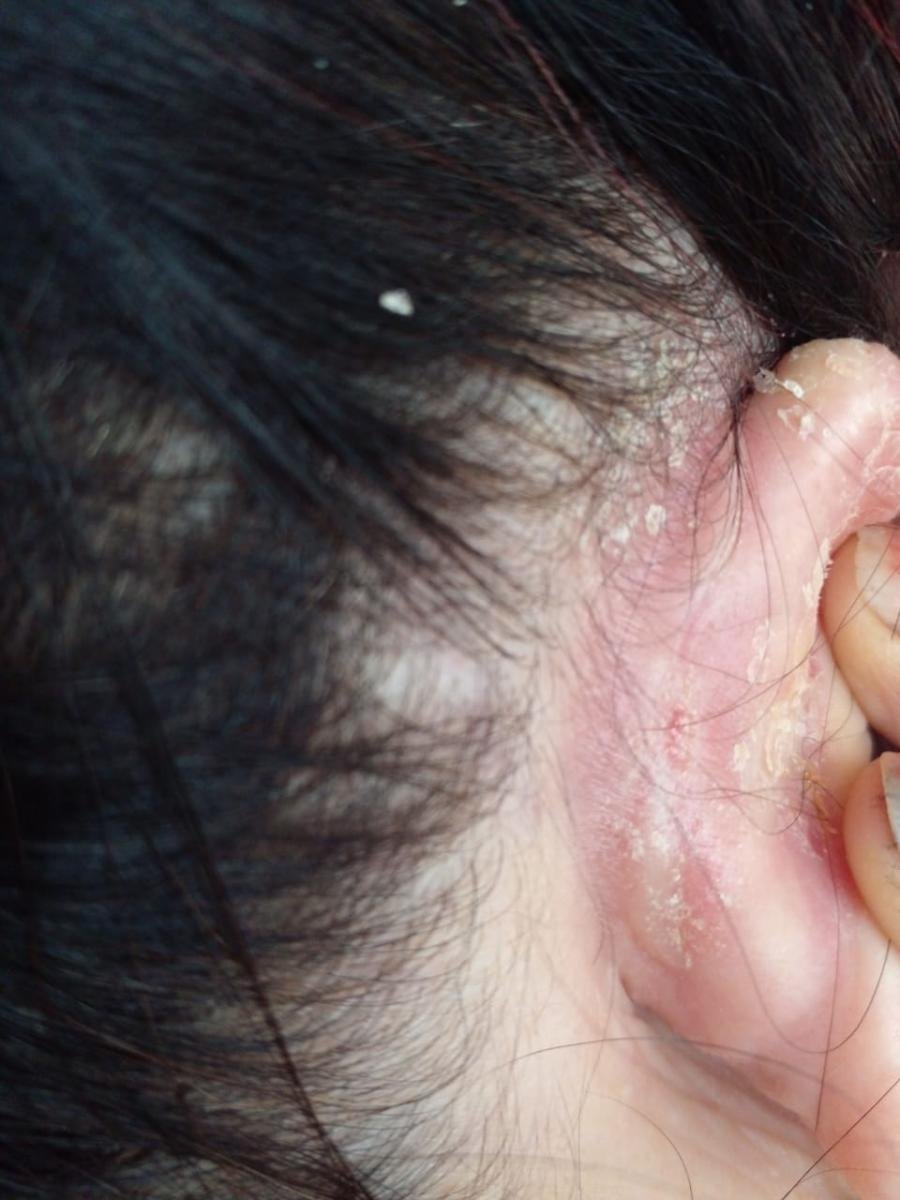
- Bakom öronen och i den externa hörselgången;
- Övre bröst och rygg;
- Axillär- och ljumsveck (i svåra eller generaliserade fall).
Typiska kliniska drag inkluderar:
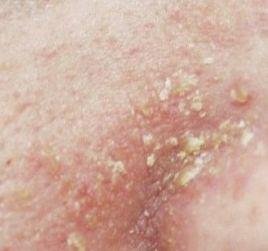
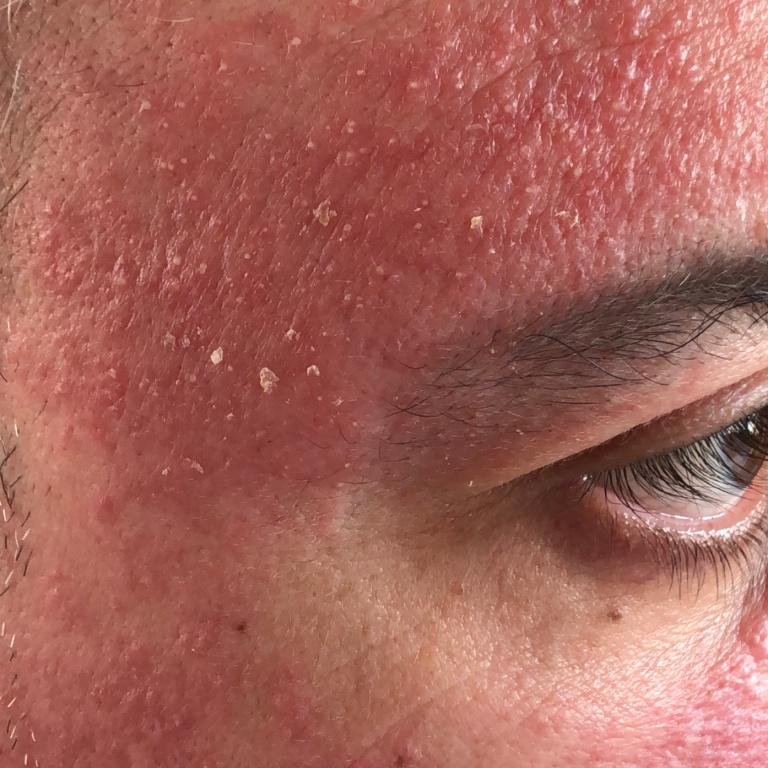
- Fettiga, gulaktiga fjäll över erytematös (röd) hud;
- Mild till måttlig kliande eller brännande känsla;
- Flagning och fjällande (mjäll);
- Vaxig hudtextur, särskilt i områden med veck eller bakom öronen;
- I spädbarn: tjocka skorpor på hårbotten (“mjällek”), erytem och fjällande i blöjområdet.
När ska man söka läkare
Det är lämpligt att konsultera en hudläkare när:
- Symtom kvarstår trots korrekt hudvård och receptfria produkter;
- Det finns betydande rodnad, svullnad eller tecken på sekundär bakterieinfektion (vätska, var, smärta);
- Lesioner uppträder på ovanliga ställen (t.ex. ögonlock, könsorgan), sprider sig snabbt eller orsakar betydande obehag;
- Differentialdiagnos behövs för att utesluta liknande tillstånd, såsom psoriasis, rosacea, kontaktdermatit eller lupus erythematosus.
Komplikationer
Komplikationer av seborrhoisk dermatit kan inkludera:
- Sekundär bakterieinfektion: Särskilt hos vuxna eller immunsupprimerade patienter; visar ökad smärta, erytem, fukt och skorv;
- Biverkningar av behandling: Långvarig användning av topiska kortikosteroider kan leda till hudatrofi, telangiektasi och barriärdysfunktion;
- Psykosocial påverkan: Synliga lesioner i ansiktet eller på hårbotten kan leda till ångest, skam eller minskad livskvalitet.
Diagnostik
Diagnosen av seborrhoisk dermatit baseras vanligtvis på klinisk presentation och patienthistoria. I de flesta fall krävs inga ytterligare tester. Diagnostisk förtydligande kan dock vara nödvändigt i atypiska fall eller när andra tillstånd misstänks.
Diagnostiska metoder inkluderar:
- Klinisk undersökning: Utvärdering av lesionernas fördelning (hårbotten, nasolabiala veck, bröst) och morfologi (feta fjäll, erytem);
- Dermatoskopi: Hjälper till att bedöma fjällmönster, follikelinvolvering och vaskulära egenskaper;
- Hudskrapningar med KOH-mikroskopi: Används för att utesluta dermatofyt- eller Candida-infektioner i tveksamma fall;
- Biopsi: Sällan nödvändigt. Histologi kan avslöja parakeratos, spongios och milda perivaskulära infiltrat.
Behandling av seborrhoisk dermatit
Behandlingsstrategier beror på svårighetsgrad, placering och kroniskitet av sjukdomen. Målet är att minska inflammation, kontrollera svampöverväxt och lindra fjällande och klåda.
Topiska behandlingsalternativ:
- Antifungala medel: Ketokonazol, klotrimazol, ciclopirox (schampon, krämer); tillämpas 1–2 gånger dagligen i 2–4 veckor;
- Topiska kortikosteroider: Låg- eller medelpotenta steroider för begränsade utbrott (t.ex. hydrokortison, desonid); undvik långvarig användning på grund av risk för atrofi;
- Calcineurinhämmare: Takrolimus eller pimecrolimus—nyttiga på känsliga områden såsom ögonlock, ansikte och veck;
- Keratolytiska medel: Salicylsyra, svavel eller selen sulfide schampon hjälper till att ta bort tjocka fjäll;
- Fuktighetskrämer: Regelbunden användning av emollienter för att bibehålla hudens barriärfunktion och minska fjällande.
Systemisk terapi:
- Systemiska antifungala medel: Itrakonazol (100 mg BID) eller flukonazol (50–100 mg dagligen) för utbredd eller refraktär seborrhoisk dermatit (ordineras under medicinsk övervakning);
- Korta kurser av orala kortikosteroider: Används ibland vid svåra utbrott med intensiv inflammation (sällsynt och med försiktighet).
Hudvårdsriktlinjer och livsstilsjusteringar
Effektiv långsiktig kontroll av seborrhoisk dermatit inkluderar mild hudvård och undvikande av kända utlösande faktorer:
- Daglig rengöring: Använd milda, parfymerade rengöringsmedel eller babyschampo för ansiktshud och hårbotten;
- Hårbottenvård: Borsta bort lösa fjäll innan du schamponerar; applicera mineral- eller olivolja i 30–60 minuter innan tvätt för tjocka skorpor;
- Undvik hårda kosmetika: Håll dig borta från alkoholbaserade produkter, aggressiva exfolianter och starka tvålar;
- Begränsning av hår- och ansiktspreparat: Undvik stylinggel och sprayer under aktiva utbrott;
- Hantera stress: Psykologisk stress är en känd förvärrande faktor för seborrheisk dermatit;
- Ha andningsbara kläder: Bomullsplagg minskar irritation i drabbade hudveck.
Förebyggande
Även om seborrheisk dermatit inte är botbar, kan återfall minimeras med konsekvent förebyggande:
- Upprätthåll regelbunden användning av svampdödande eller medicinerade schampon som underhåll (t.ex. två gånger i veckan);
- Undvik miljömässiga extremiteter (kall, torr luft) och kända personliga utlösare;
- Återfukta regelbundet, särskilt under vintermånaderna eller efter bad;
- Konsultera din hudläkare snabbt när utbrott uppstår eller om nya symtom utvecklas;
- Begränsa alkoholkonsumtionen och optimera näringen;
- Hos spädbarn, undvik överhettning och rengör försiktigt med varmt vatten och milda rengöringsmedel.
Slutsats
Seborrheisk dermatit är ett vanligt, kroniskt hudtillstånd som påverkar talgkörtelrik områden på kroppen. Även om det är godartat till naturen, kan dess synliga manifestationer och återkommande karaktär påverka sjalvbild, komfort och livskvalitet. Med rätt diagnos, riktad terapi och underhållsvård kan de flesta patienter uppnå långsiktig symtomkontroll och minska utbrottens frekvens.
Dermatologisk uppföljning och individuella behandlingsplaner är avgörande för att hantera mer ihållande eller svåra former, särskilt när seborrheisk dermatit överlappar med andra hudtillstånd eller systemiska sjukdomar.