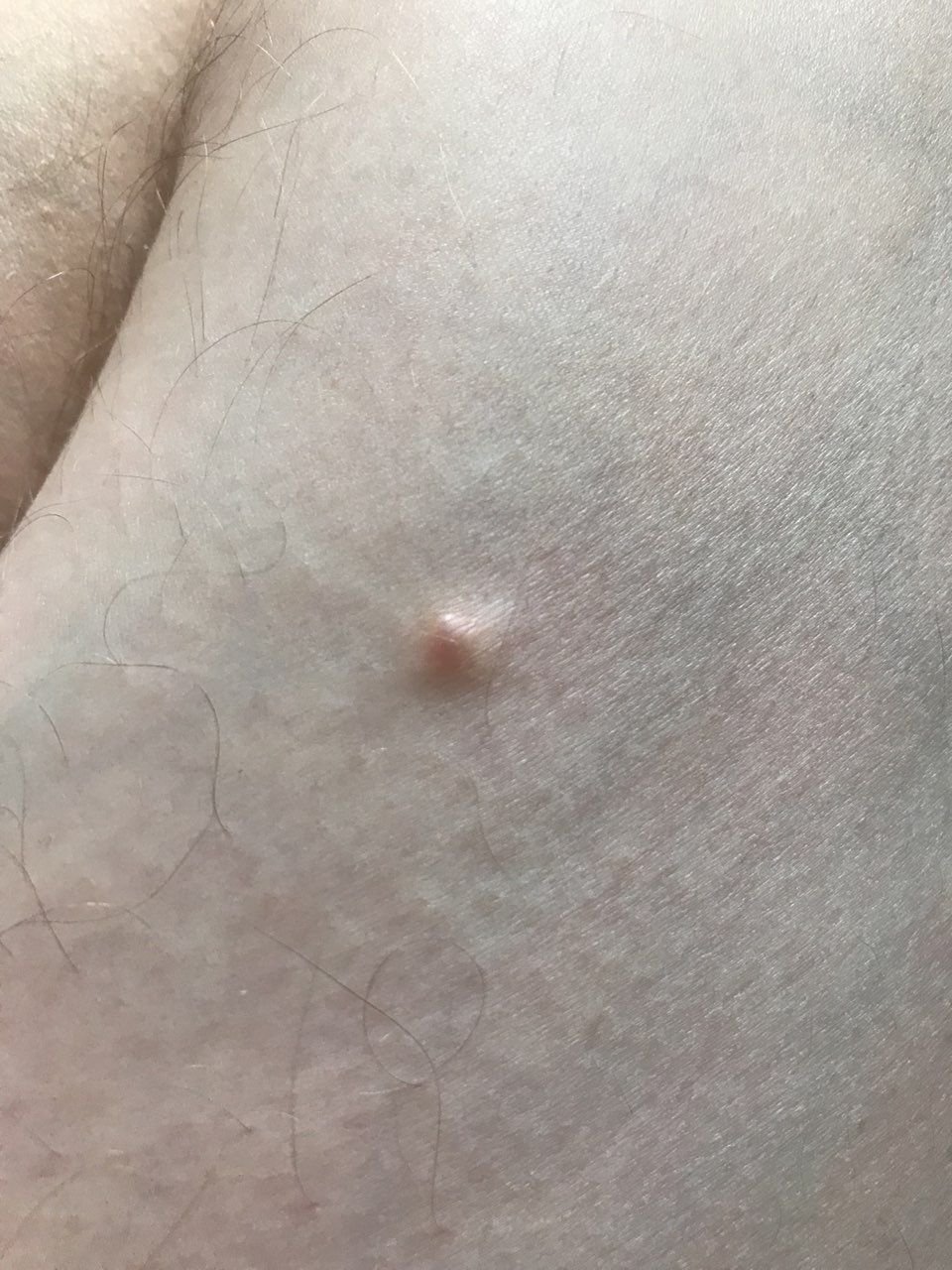
كوميدون مغلق (ICD-10: L70) ⚠️
الكوميدونات المغلقة: الأسباب، الخصائص، وإدارة الحالة
الكوميدونات المغلقة، والتي تُعرف أيضًا باسم الرؤوس البيضاء، هي آفات جلدية غير التهابية تتشكل نتيجة لتراكم الزهم وخلايا الجلد المقرنصة داخل القنوات الإخراجية للغدد الدهنية. تصبح هذه القنوات مسدودة ثم مغطاة بطبقة رقيقة من الجلد، مما يؤدي إلى تكوين نتوءات مميزة على شكل قبة. على عكس الكوميدونات المفتوحة (الرؤوس السوداء)، تفتقر الكوميدونات المغلقة إلى مركز مظلم لأن محتوياتها غير معرضة للأكسجين، مما يمنع الأكسدة النموذجية للزهم.
على الرغم من أن الكوميدونات هي جزء من طيف حب الشباب، إلا أنه لا يعتبر الكوميدونات المغلقة مرضًا التهابيًا ما لم تحدث إصابة ثانوية أو تهيج. ومع ذلك، عند وجودها بكميات كبيرة، خاصة في مناطق معينة مثل الوجه أو الجزء العلوي من الظهر، يمكن أن تشير الكوميدونات المغلقة إلى خلل أساسي في نشاط الغدد الدهنية وغالبًا ما يُنظر إليها على أنها شكل غير التهابي من حب الشباب العادي.
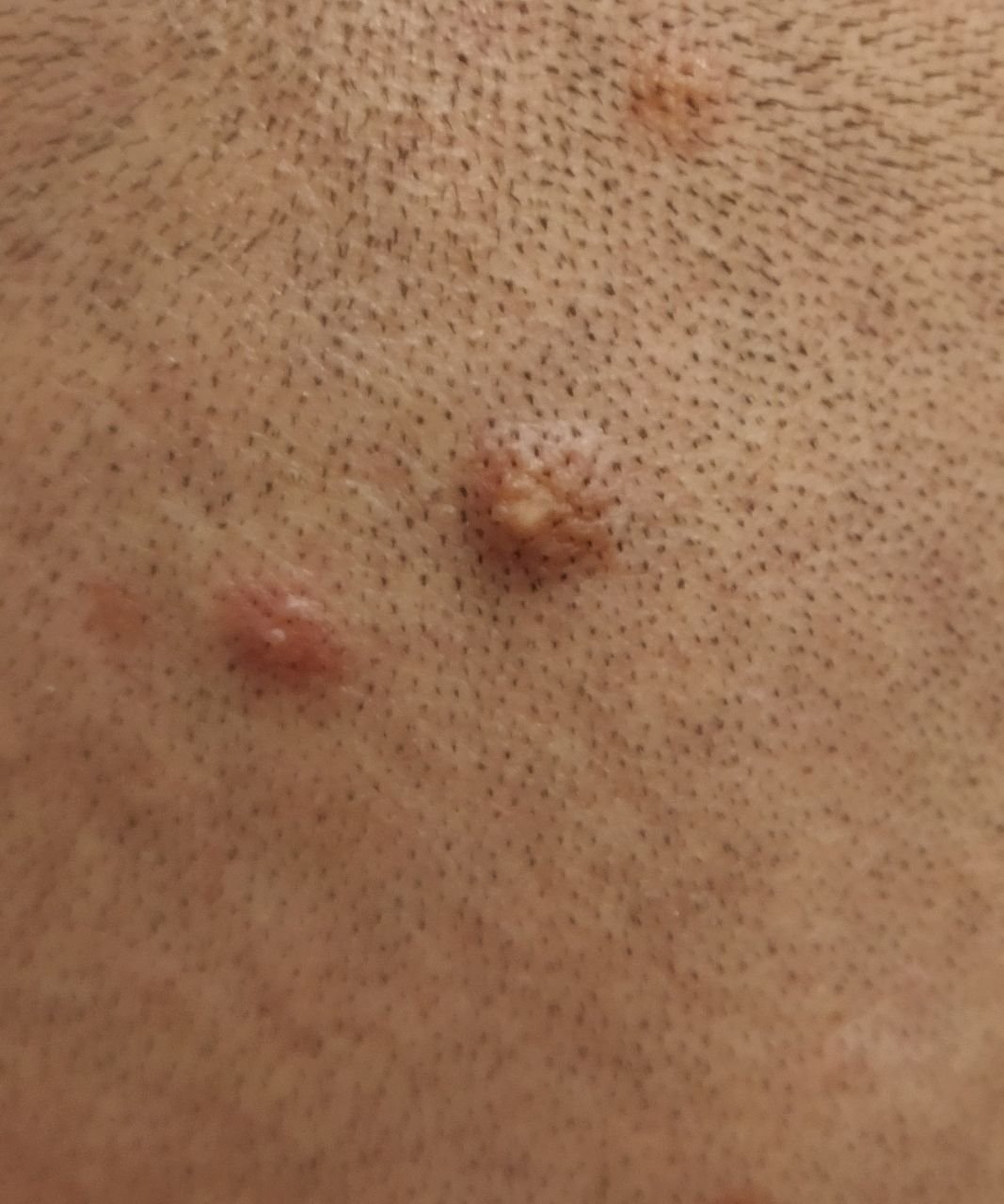
يمكن أن تظهر هذه الآفات في أي عمر وفي أي فرد، لكنها تُشاهد بشكل متكرر خلال فترات التغيرات الهرمونية—مثل المراهقة، الحمل، أو الاضطرابات الغدد الصماء. المراهقون، البالغون الشباب، والأفراد ذوي أنواع البشرة الدهنية أو المختلطة معرضون بشكل خاص لتطورها. قد تكون الكوميدونات المغلقة معزولة أو تحدث في مجموعات، وعلى الرغم من أنها عادةً غير عرضية، إلا أنها قد تسبب قلقاً تجميلياً وقد تتطور إلى آفات التهابية إذا لم يتم إدارتها بشكل صحيح.
العوامل المهيئة: ما هي أسباب الكوميدونات المغلقة؟
عادةً ما يكون ظهور الكوميدونات المغلقة نتيجة لتفاعل معقد بين العوامل الوراثية، الهرمونية، الميكانيكية، والبيئية. واحدة من الآليات الأساسية وراء تشكيلها هي الكيراتوز الزائد ، وهي حالة يكون فيها إنتاج زائد وفشل في تقشير خلايا الجلد الميتة. يؤدي ذلك إلى تراكم الكيراتين والحطام الذي يسد القنوات الدهنية. في الوقت نفسه، تستمر الغدد الدهنية في إفراز الزيت، الذي يتراكم تحت سطح الجلد.
تشمل العوامل المساهمة الرئيسية:
- إنتاج زائد من الزهم: غالبًا ما يُثار بتغيرات هرمونية، خاصة ارتفاع مستويات الأندروجين، مما يؤدي إلى زيادة نشاط الغدد الدهنية.
- الكيراتين غير الطبيعي: إن تباطؤ أو عدم انتظام معدل تجدد خلايا الجلد يؤدي إلى احتباس الخلايا الميتة، مما يسد المسام ويساهم في تشكيل الكوميدونات.
- هامش أو ضعف النظافة: عدم كفاية التنظيف يسمح للزهم والحطام بالبقاء على الجلد، مما يزيد من احتمال انسداد بصيلات الشعر.
- استخدام المنتجات المسببة للكوميدونات: تحتوي بعض المرطبات، واقيات الشمس، ومستحضرات التجميل على مكونات معروفة لسد المسام وزيادة حب الشباب.
- التدخين: ارتبط استخدام التبغ بزيادة الإجهاد التأكسدي وتغيير تركيب الزهم، وكلاهما يعزز تشكيل الكوميدونات.
- النظام الغذائي ونمط الحياة: قد تؤثر الأنظمة الغذائية الغنية بالمنتجات الألبانية، السكر، والأطعمة المعالجة على النشاط الهرموني وتركيب زيت البشرة.
- التعرض للأشعة فوق البنفسجية: يمكن أن يزيد التعرض الطويل للشمس من سمك الطبقة الخارجية للجلد (البشرة)، مما يساهم في انسداد الجريبات وتشكيل الكوميدونات المغلقة.
- الحالات الطبية الداخلية: يمكن أن تؤدي الاضطرابات الأيضية والغدد الصماء، مثل مقاومة الأنسولين أو تكيس المبايض، إلى تعطيل التوازن الهرموني وزيادة خطر الإصابة بحب الشباب الكوميدوني.
فهم ومعالجة هذه العوامل المساهمة هو المفتاح للوقاية وإدارة الكوميدونات المغلقة بشكل فعال. في حال تُركت دون معالجة، قد تستمر لفترات طويلة أو تتطور إلى آفات حب الشباب الالتهابية الأكثر شدة.
التشخيص: كيفية تحديد الكوميدونات المغلقة
يعتبر تشخيص الكوميدونات المغلقة عادةً مهمة سريرية بسيطة لعلماء الجلد. يبدأ العملية بالتاريخ الطبي المفصّل، حيث يسأل الطبيب عن روتين العناية بالبشرة للمريض، وتعرضه لمنتجات التجميل، وعاداته الغذائية، ومستويات التوتر، والخلفية الهرمونية، وأي اضطرابات جلدية سابقة أو متزامنة.
عادةً ما يكون الفحص السريري البصري كافيًا لتحديد الكوميدونات المغلقة. في بعض الحالات، وخاصة عندما تكون الآفات خفية أو غير نمطية، يُستخدم الديرموسكوبى لتأكيد التشخيص. تساعد التحليل الديرموسكوبي في تمييز الكوميدونات المغلقة عن الحالات الجريبية أو الكيسية الأخرى وتسمح برؤية أكثر دقة للهيكل الجريبي.
عندما تظل الصورة السريرية غير واضحة أو عندما يُشتبه في وجود أمراض أخرى – خاصة عند البالغين الأكبر سنًا أو في التشكيلات العقدية الفردية – قد يتم إجراء خزعة جلدية تليها الفحص النسيجي. يضمن ذلك عدم تجاهل أي آفات خبيثة أو ما قبل السرطانية عن طريق الخطأ تحت غطاء كوميدون حميد.
الأعراض: كيف تظهر الكوميدونات المغلقة على الجلد
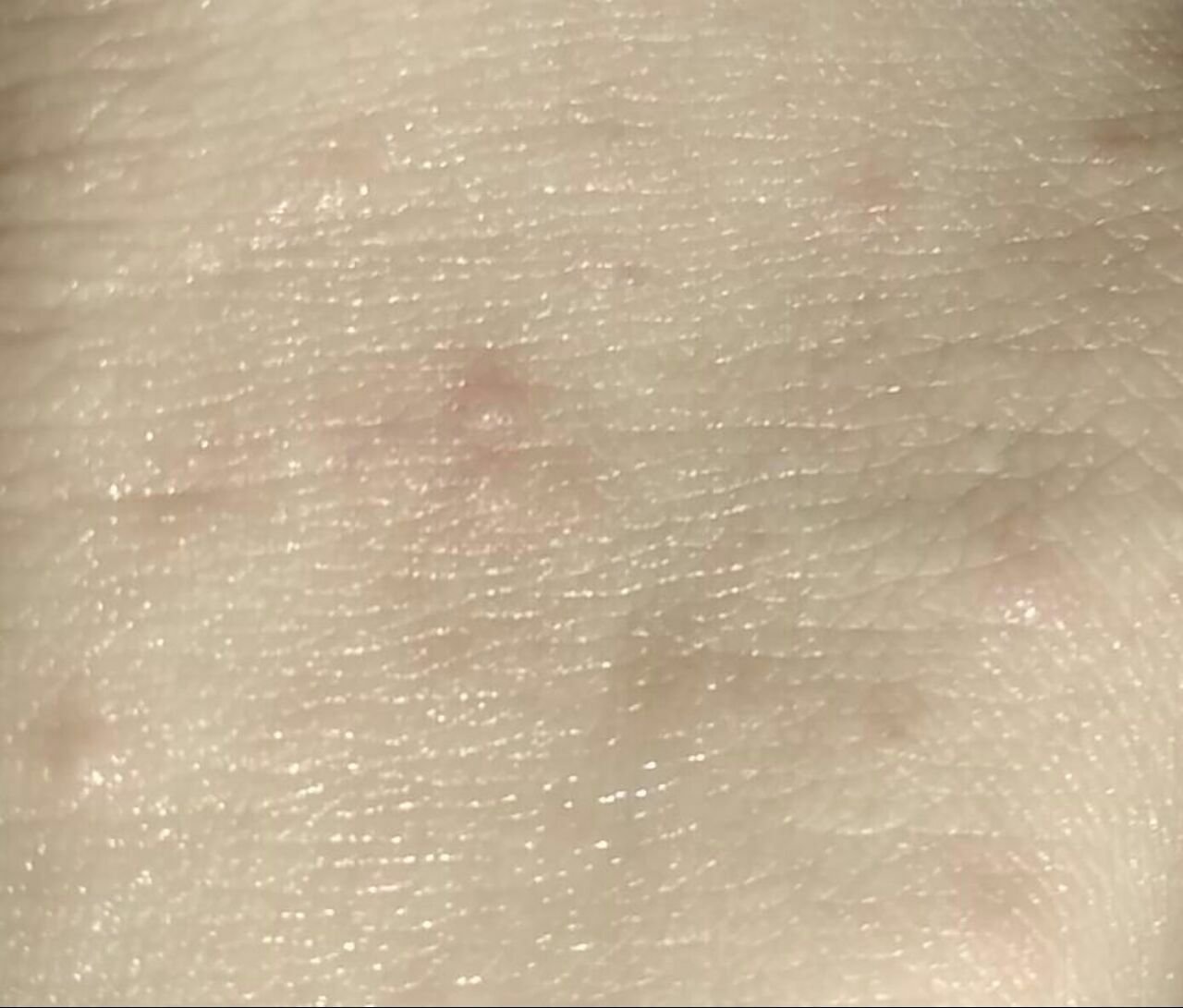
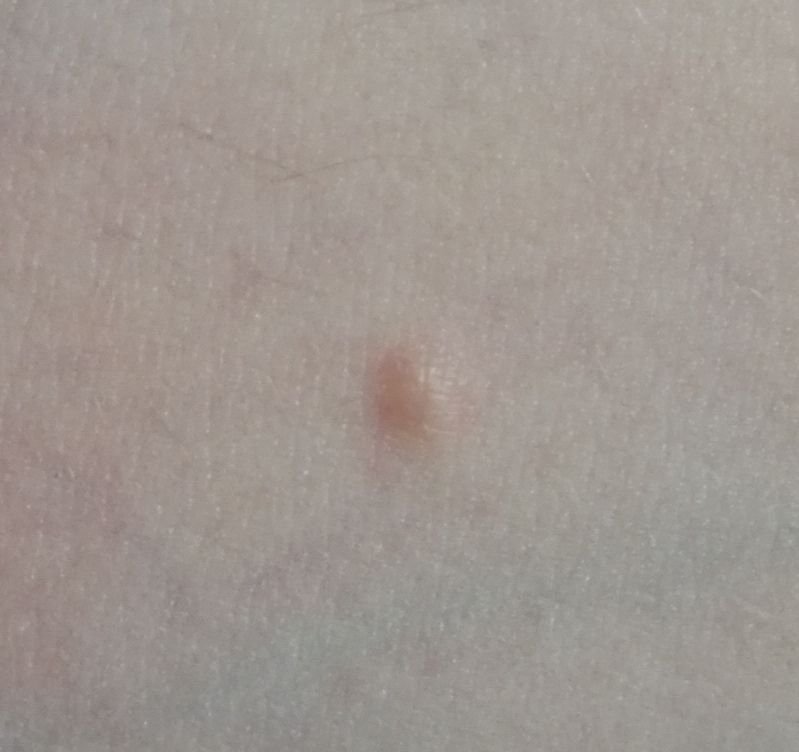
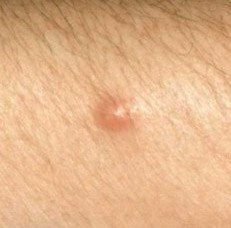
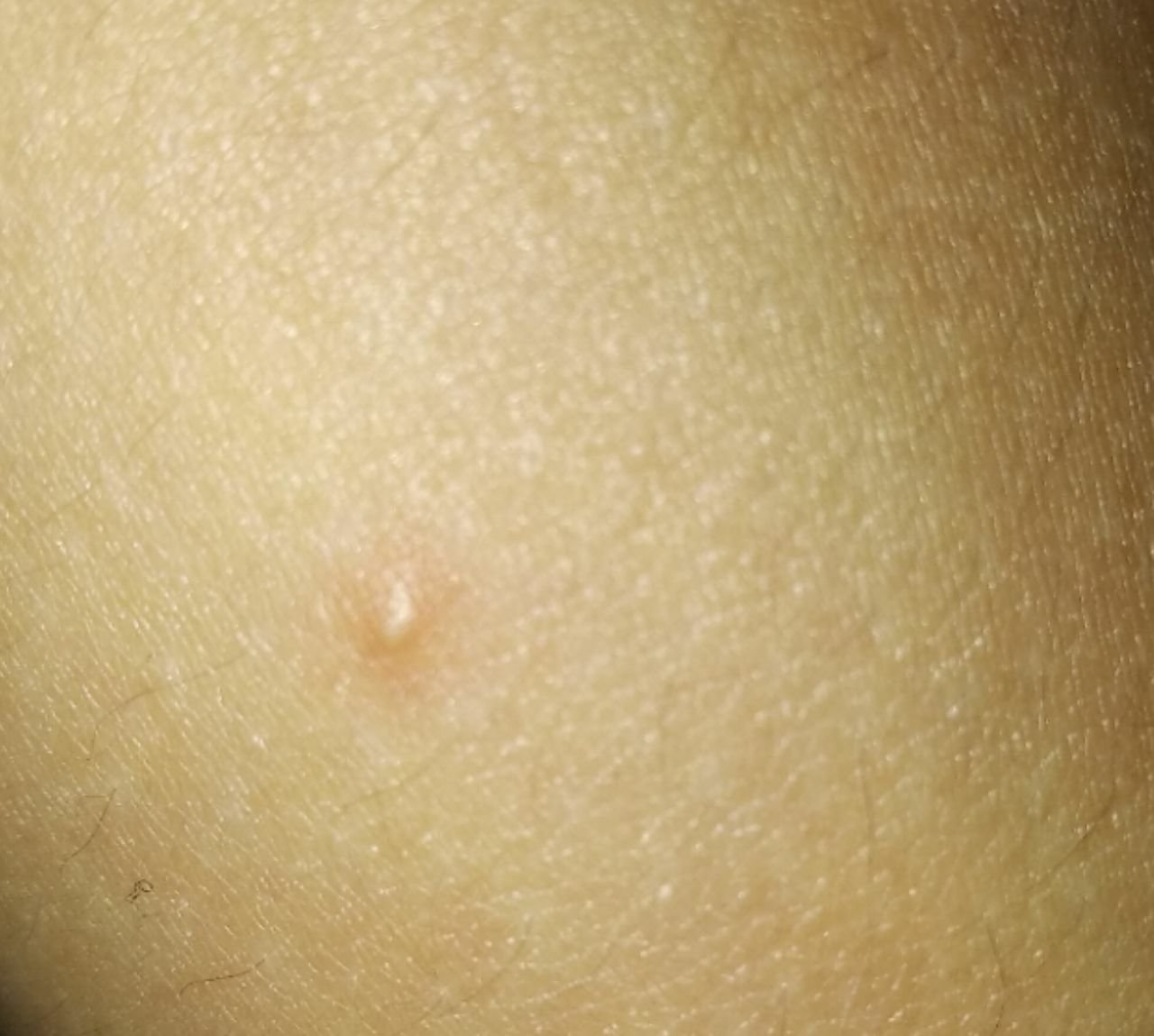
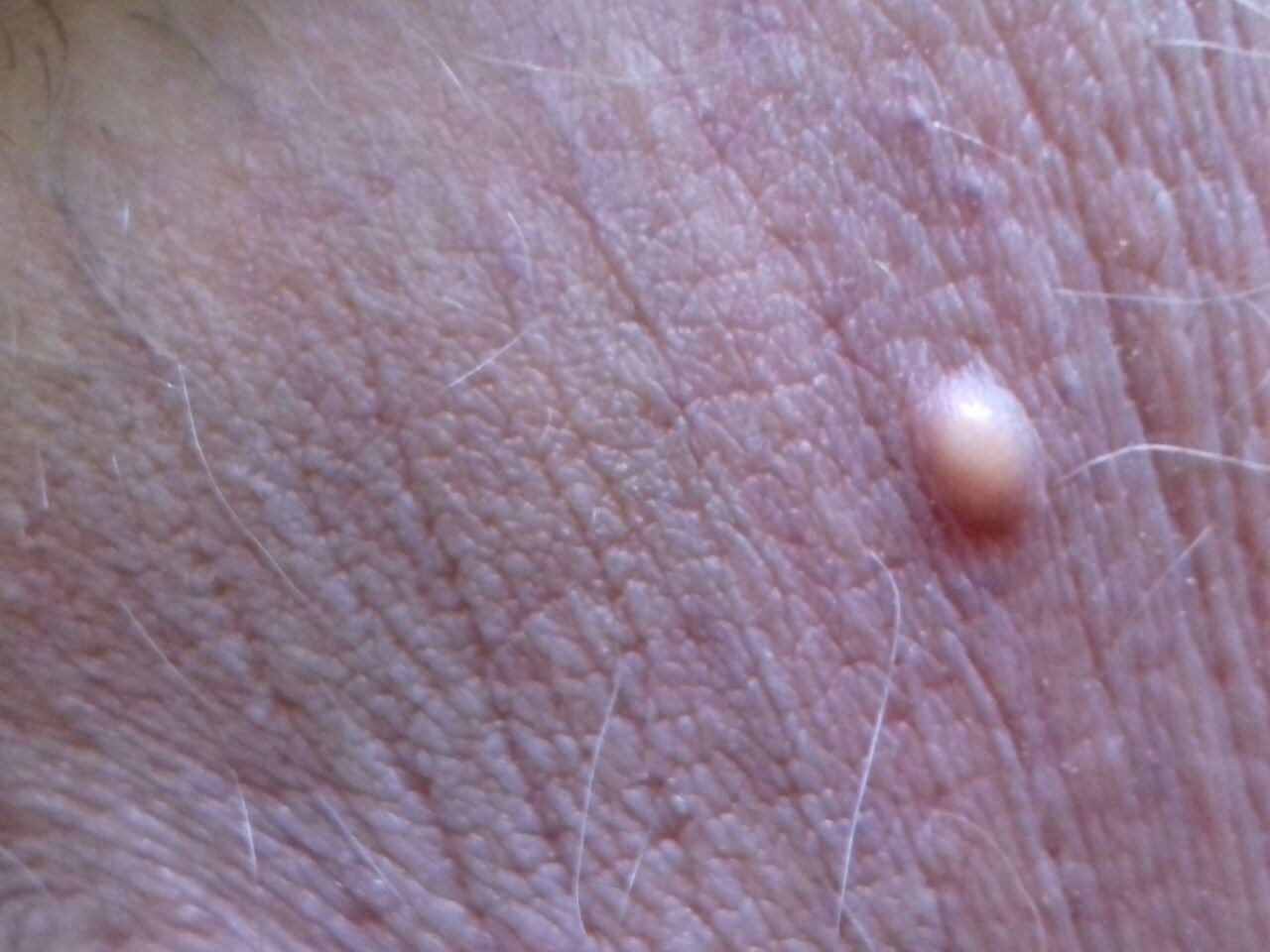
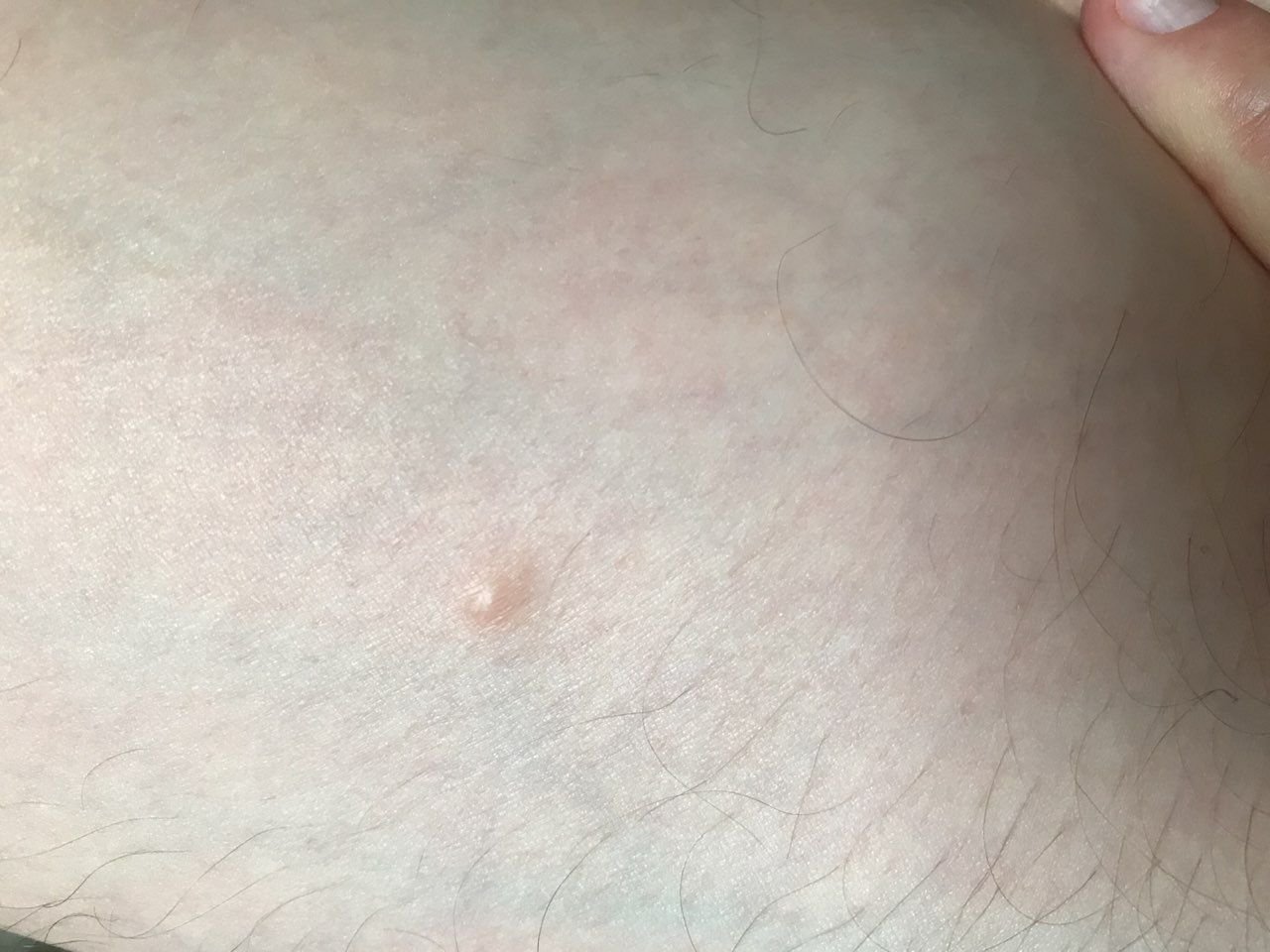
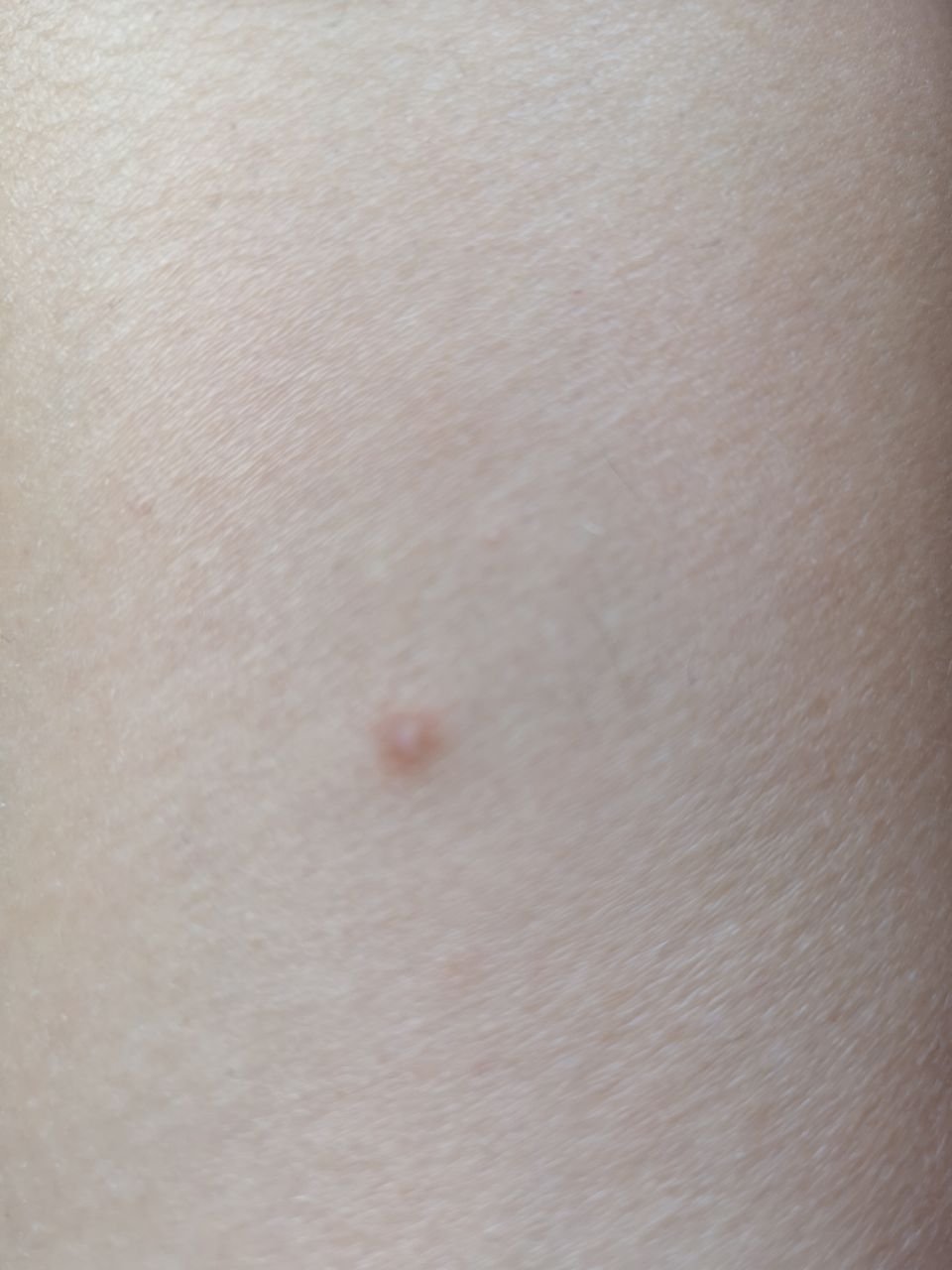
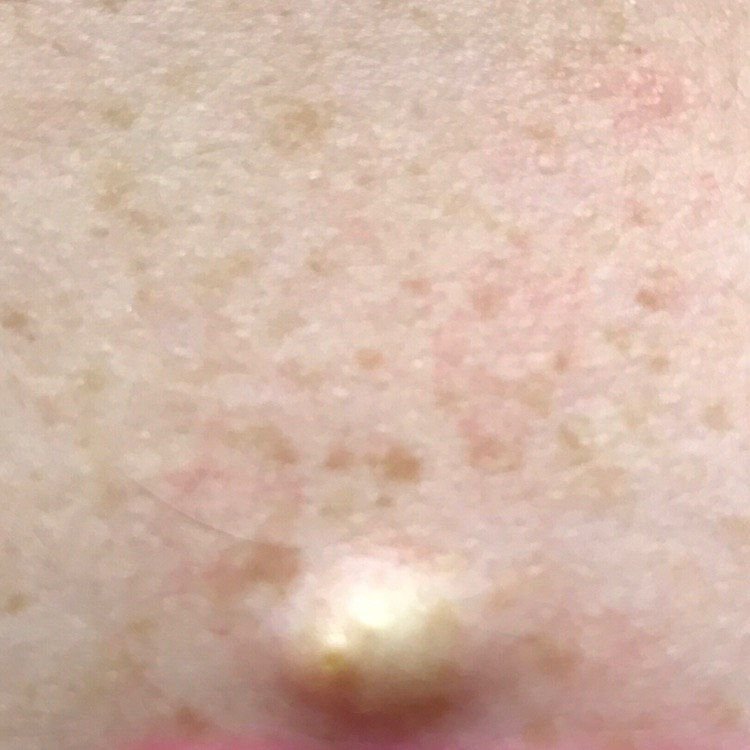
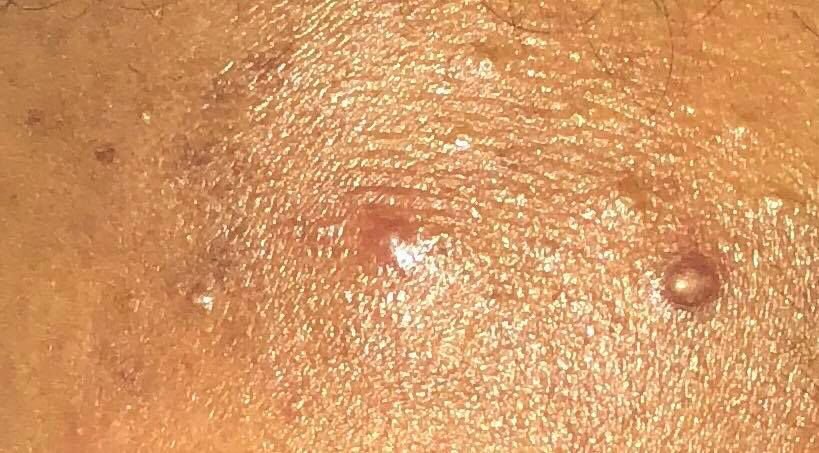
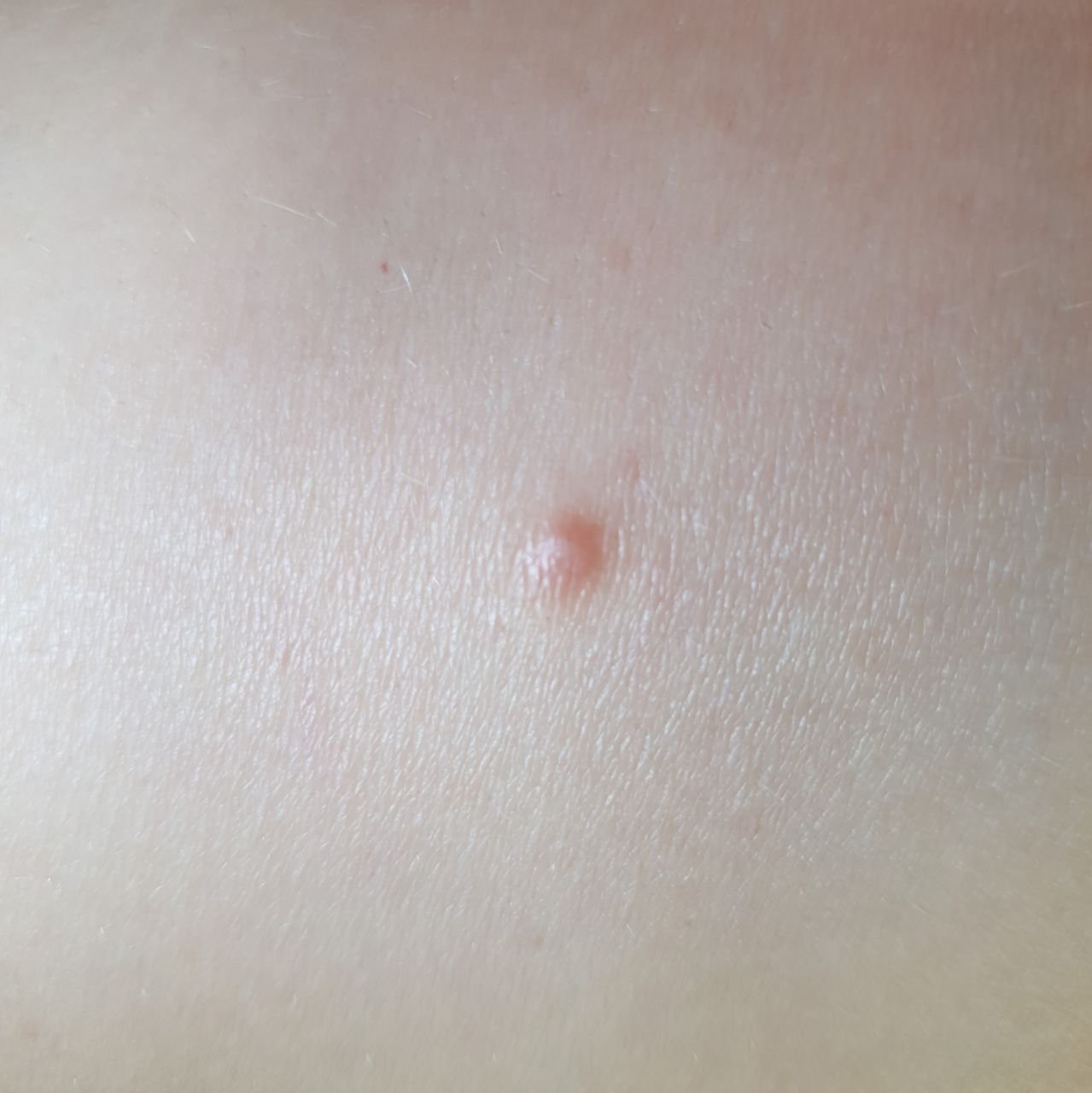
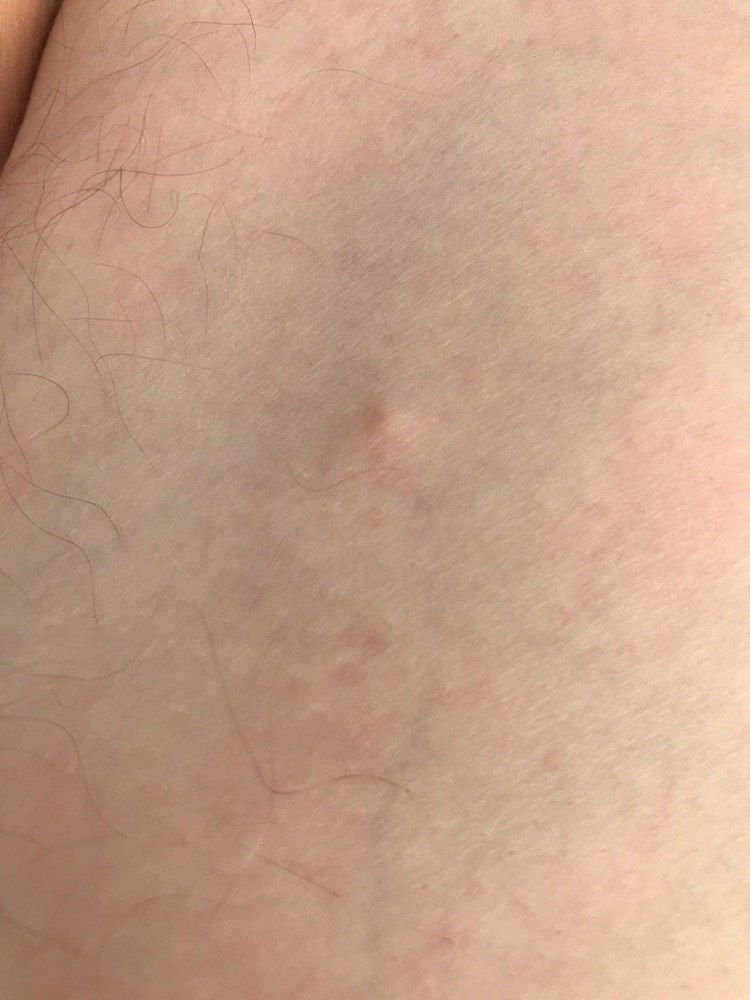
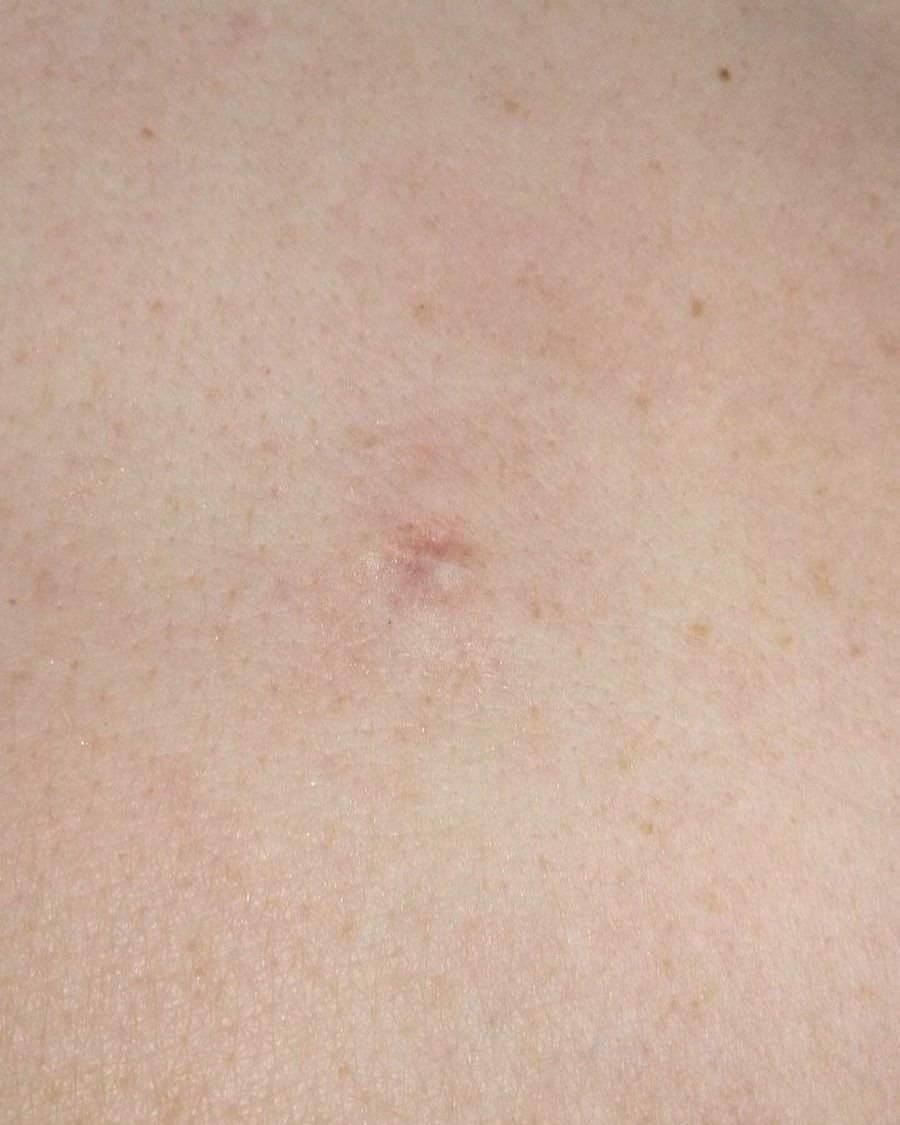
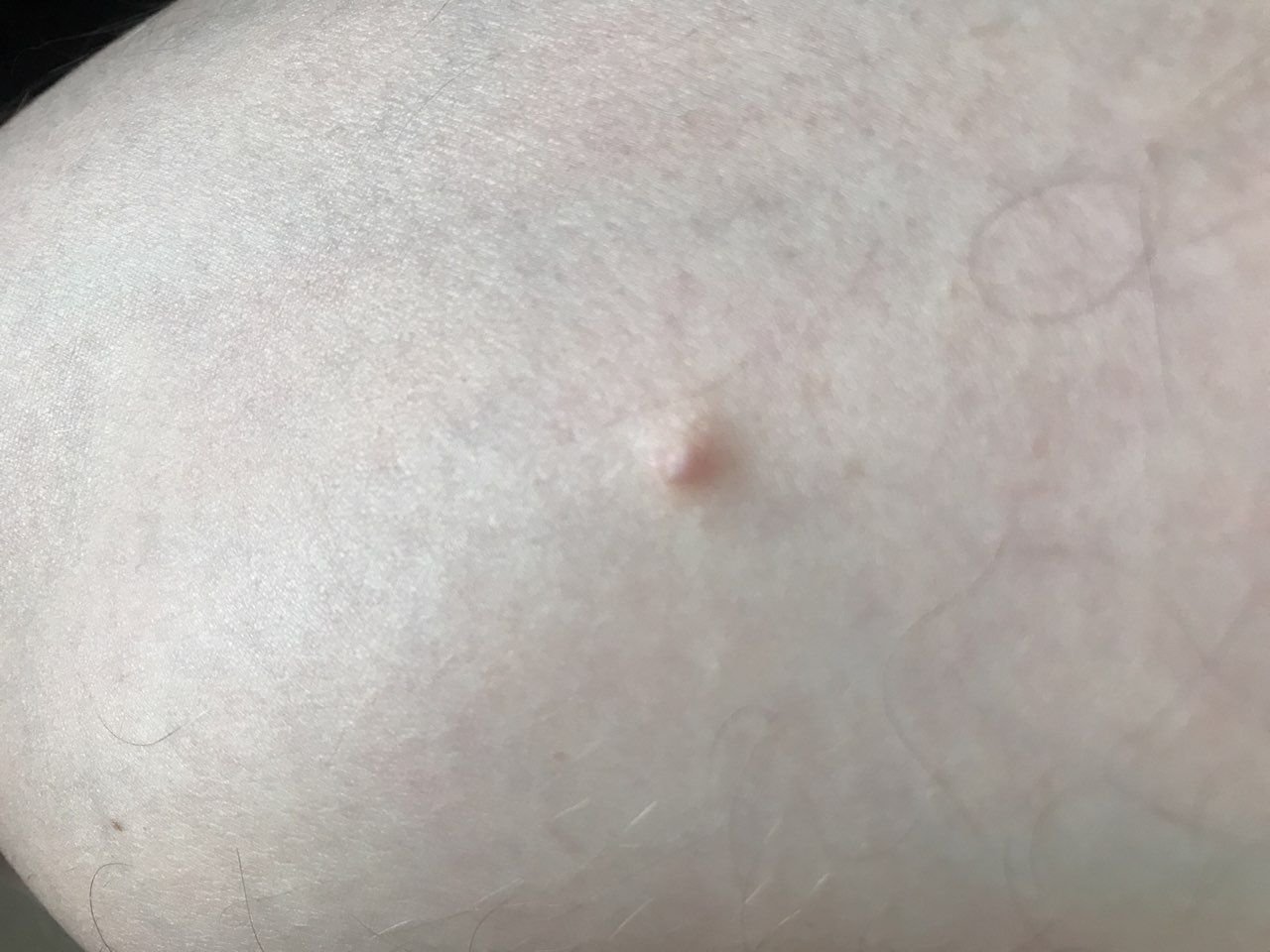
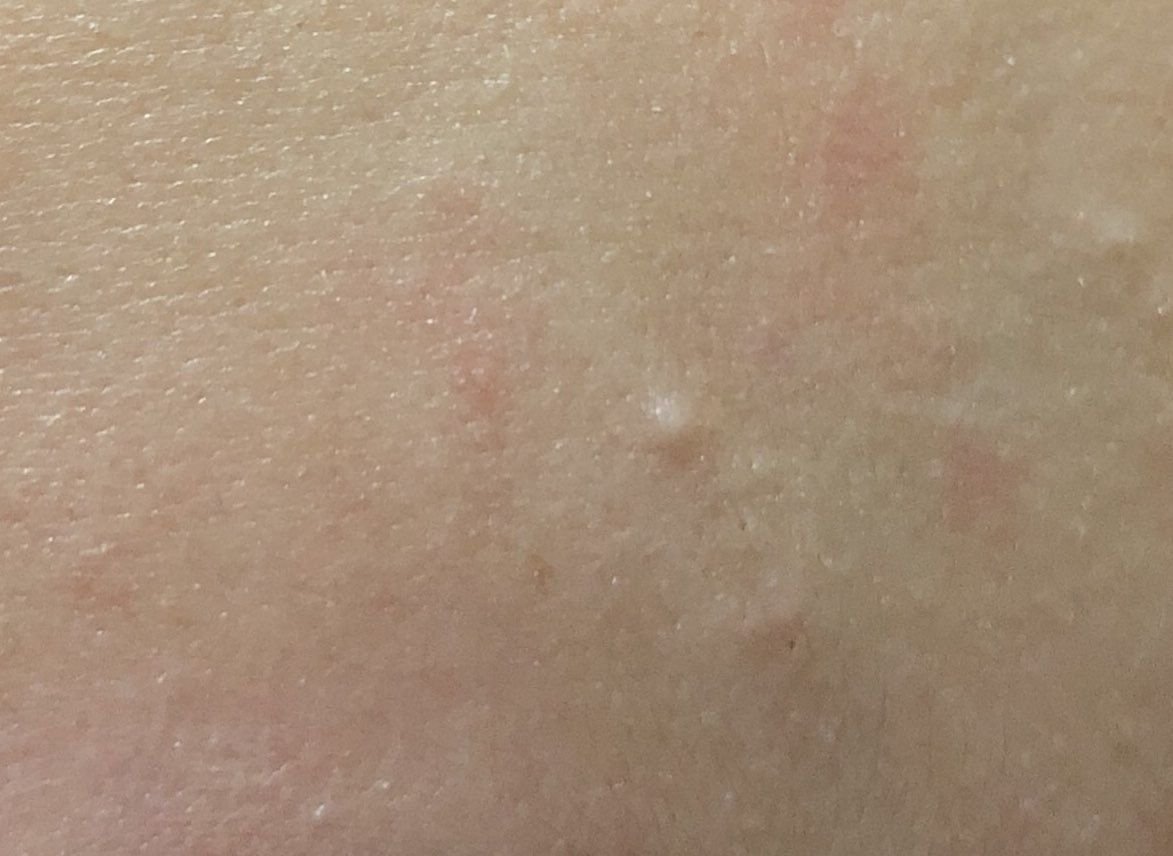
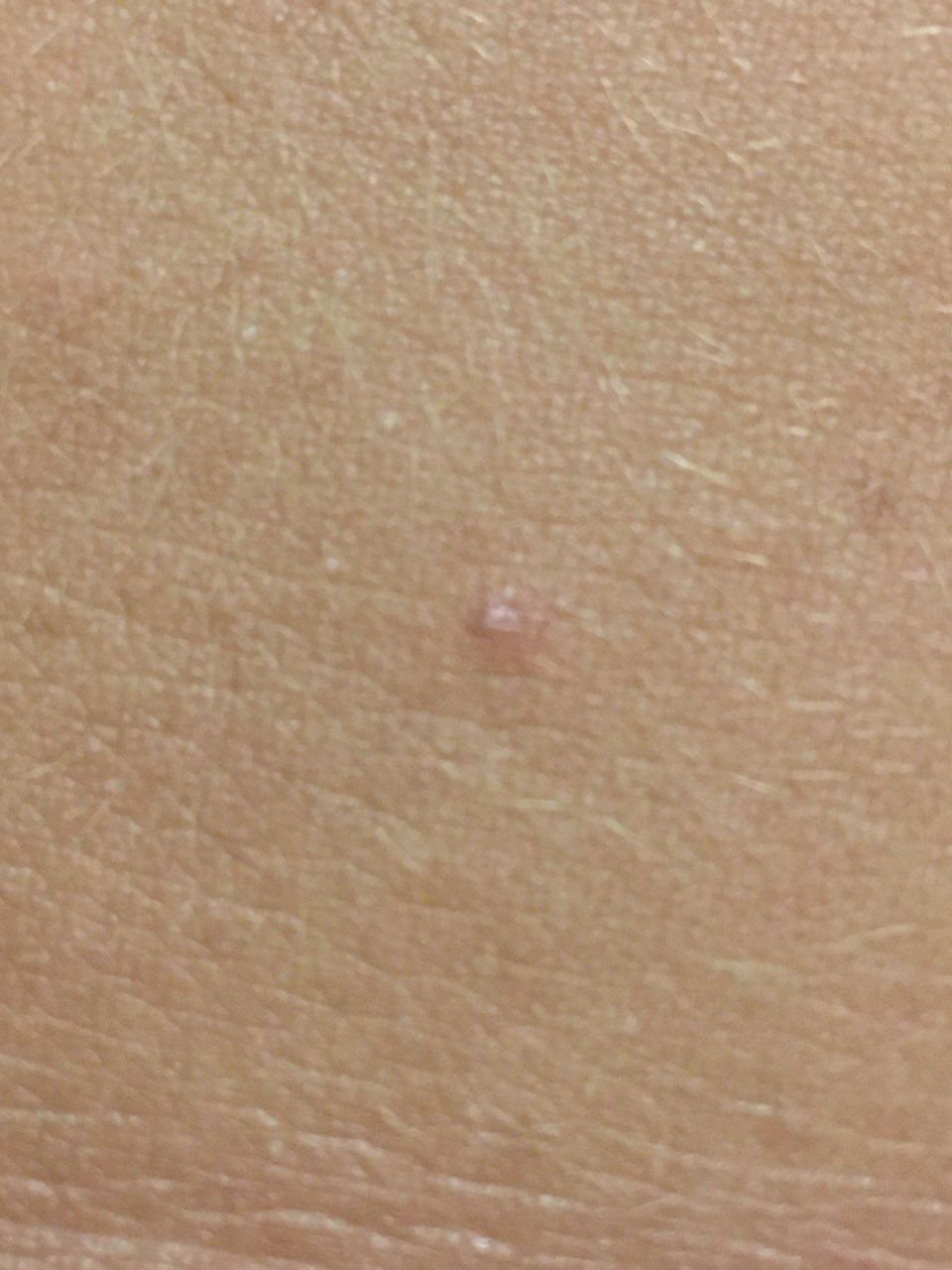
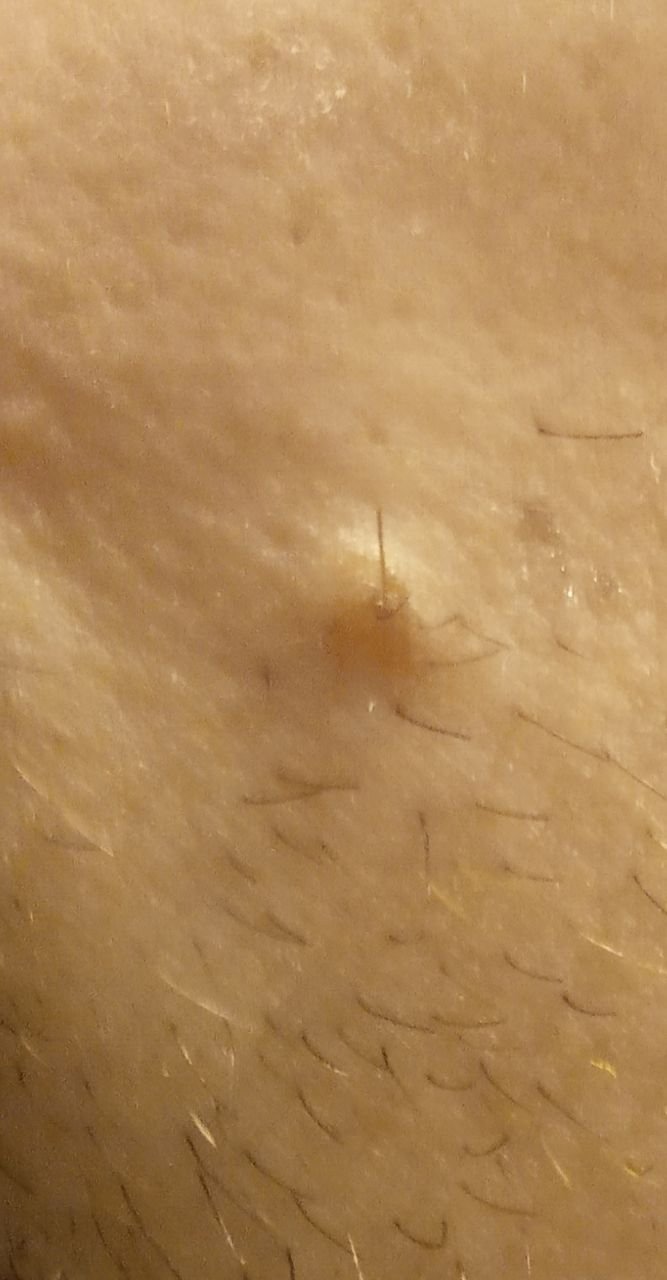
تظهر الكوميدونات المغلقة عادةً ككُتل صغيرة ومستديرة أو بيضاوية بلون الجلد أو كدمات باهتة قليلاً تبرز قليلاً فوق سطح الجلد. تكون هذه الآفات غالبًا متجانسة في الشكل وقد تكون موزعة بشكل متناظر عبر المناطق المعنية. تشمل المواقع الشائعة تشمل الجبهة والمعابد والخدين والذقن والظهر العلوي والرقبة والصدر. وأقل شيوعًا، قد تظهر على الذراعين أو الفخذين، خاصةً عند الأفراد الذين يستخدمون منتجات كوميودوجينية أو يحتكون بالملابس الضيقة.
عند اللمس، تشعر الكوميدونات المغلقة كـ عُقد صلبة تحت الجلد بدون تغييرات أو ألم. ليست حساسة إلا إذا كانت مصابة ثانويًا أو متهيجة. وعكس حب الشباب الالتهابي، الكوميدونات المغلقة ليست حمراء أو دافئة أو مؤلمة عند اللمس. تكون سطح الآفة عادةً ناعمة، على الرغم من أن الكوميدونات الكبيرة جدًا قد تشوه قوام الجلد قليلاً.
عادةً لا ينمو الشعر من مركز الآفة، على الرغم من أن بصيلات الشعر المجاورة للكوميدون قد تكون مرئية. يكون الجلد الذي يغطي الآفة عادةً بسماكة طبيعية، على الرغم من أن الكوميدونات الكبيرة الشبيهة بالكيس، قد يبدو مركزها شفافًا قليلاً، مع لون أبيض خفيف بسبب الزهم المحتبس تحت الجلد.
الوصف الديرموسكوبي
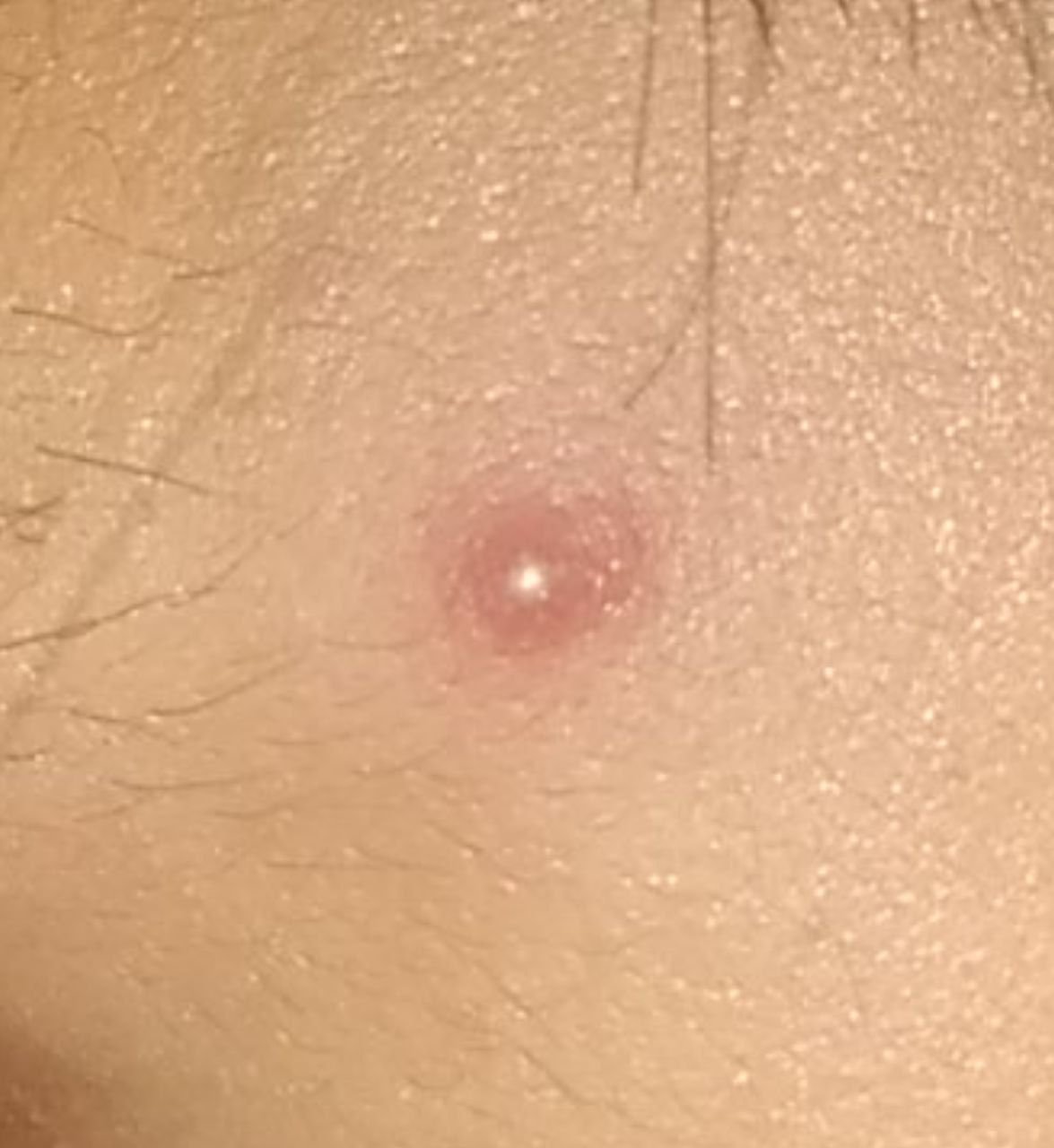
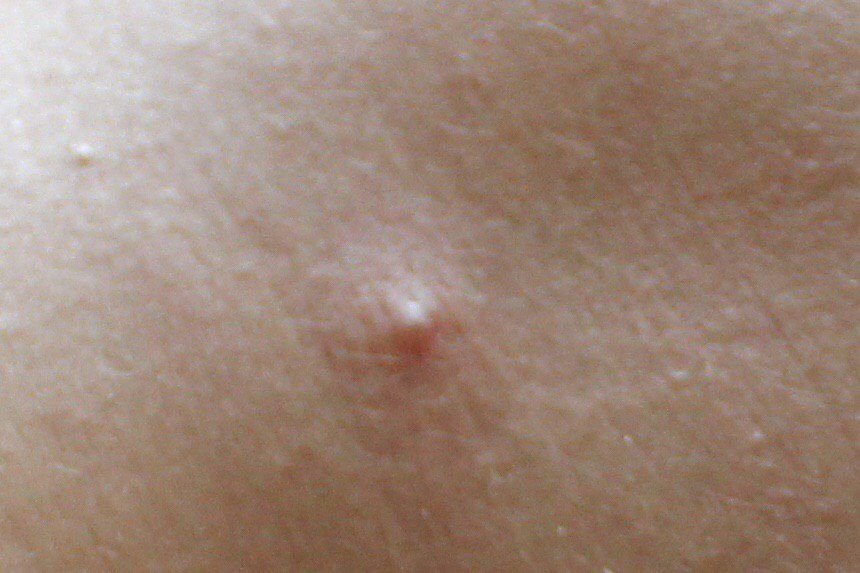
تكشف التقييم الديرموسكوبي للكوميدونات المغلقة مجموعة من الميزات المميزة التي تساعد في تمييزها عن الحالات الجلدية المشابهة. تشمل هذه الميزات:
- منطقة مركزية بيضاء أو صفراء: تمثل تراكم الكيراتين والزهم داخل بصيلة الشعر المسدودة.
- جلد سليم وناعم: عادةً ما تفتقر السطح إلى أي قشور أو تغييرات وعائية أو عدم انتظام في الصبغة.
- منطقة انتقالية غير واضحة: الحدود بين الكوميدون والجلد الصحي المجاور غير واضحة بسبب تغطية الجلد السلس.
- علامة الضغط: عند الضغط برفق، قد يflatten سطح الكوميدون قليلاً، مما يشير إلى طراوة المحتوى تحت البشرة.
تشخيص تفريقي: الحالات التي يجب استبعادها
على الرغم من أن الكوميدونات المغلقة سهلة التعرف عليها في معظم الحالات، إلا أن أطباء الجلدية يجب عليهم التمييز بينها وبين العديد من الحالات الحميدة والخبيثة الأخرى. غالبًا ما تؤخذ التشخيصات التالية بالاعتبار:
- الكوميدونات المفتوحة: يمكن تمييزها بسهولة من خلال وجود سدادة سوداء مركزية والطبيعة المفتوحة لفتحة البصيلة.
- حب الشباب العادي: عندما تكون الكوميدونات مصحوبة ببثور أو بثور قيحية أو كيسات، قد تكون جزءًا من طيف حب الشباب الأوسع.
- ميليريا: كيسات صغيرة بيضاء مملوءة بالكيراتين توجد في الطبقات السطحية وقد تشبه الكوميدونات المغلقة.
- ورم حليمي أو وحمة دهنية: قد تقدم هذه النموات الجلدية الحميدة مع ارتفاعات على شكل قبة ولكنها عادةً ما تكون ذات سطح خشن أو غير منتظم.
- عدوى الموصل الفيروسي: إصابات فيروسية مع حفر مركزية، وغالباً ما يتم الخلط بينها وبين الكوميدونات من قبل غير المتخصصين.
- سرطان الخلايا القاعدية (النوع العقدي): عقيدات صلبة لدى البالغين قد تشبه الكوميدونات ولكنها عادةً ما تظهر مع توسع الشعيرات أو قرحات مركزية.
- الميلانوما الأميلانية: اعتبار نادر ولكنه حرج في الإصابات العقدية التي تفتقر إلى الصبغة؛ يجب إجراء خزعة عند حدوث شكوك سريرية.
المخاطر: لماذا لا ينبغي تجاهل الكوميدونات المغلقة
على الرغم من أن الكوميدونات المغلقة نفسها لا تمثل حالة طبية طارئة، فإن وجودها – خاصةً بأعداد كبيرة – قد يعكس مشاكل جلدية أو نظامية أوسع. تشمل هذه اختلالات هرمونية، اضطرابات في الأيض، أو ممارسات العناية بالبشرة غير المناسبة. وبالتالي، فإنها تعمل كمؤشرات هامة على العمليات الكامنة داخل الجسم.
كوسمتيك، يمكن أن يؤثر تجمع الكوميدونات في مناطق مرئية مثل الوجه أو خط الفك بشكل كبير على احترام الشخص لذاته، وسلوكه الاجتماعي، ورفاهيته العاطفية. إذا تُركت دون علاج أو تم التعامل معها بشكل غير صحيح، قد تتطور الكوميدونات المغلقة إلى آفات حب الشباب الالتهابية مثل البثور، والعقيدات، أو الكيسات، والتي تكون أكثر صعوبة في العلاج ومن المرجح أن تؤدي إلى ندبات دائمة أو اضطرابات في الصبغة.
بالإضافة إلى ذلك، تستدعي وجود العديد من الرؤوس السوداء المقاومة أو المستمرة تقييمًا أقرب لوظائف الغدد الصماء ونمط حياة المريض. دون تدخل مهني، يُمكن أن يؤدي العلاج الذاتي – خاصة من خلال الاستخراج الميكانيكي أو استخدام المنتجات القاسية – إلى تفاقم الحالة والتأثير على سلامة البشرة.
استراتيجيات: متى ولماذا يجب زيارة طبيب الأمراض الجلدية؟
من الضروري طلب النصيحة الطبية إذا:
- ازداد عدد الرؤوس السوداء المغلقة أو لم تحل بمرور الوقت.
- ظهرت أعراض جديدة – مثل الحساسية أو الاحمرار أو زيادة الحجم.
- كانت العلاجات السابقة (موضعية أو تجميلية) غير فعالة.
- يعاني المريض من ضغوط نفسية بسبب مظهر البشرة.
تعتبر الزيارة الأولى لطبيب الأمراض الجلدية حاسمة وتتضمن تقييمًا كاملاً، وفحصًا باستخدام الديرماتوكوب، وفي بعض الحالات، اختبارات مختبرية أو نسيجية. بناءً على النتائج، يتم تطوير خطة علاج شاملة ومخصصة. يُوصى أيضًا باستشارات جلدية وقائية قبل تغييرات الحياة المتوقعة – مثل العلاج الهرموني، الحمل، السفر، أو أنظمة التجميل الجديدة – التي قد تؤثر على سلوك البشرة.
العلاج: إدارة الرؤوس السوداء المغلقة بأمان وفعالية
لا تتطلب جميع الرؤوس السوداء المغلقة علاجًا نشطًا. يمكن أن تُحل الآفات المنعزلة والخالية من الأعراض التي لا تسبب انزعاجًا أو قلقًا تجميليًا تلقائيًا. ومع ذلك، عندما تكون الآفات متعددة أو مستمرة أو ذات أهمية تجميلية، يكون التدخل المهني ضروريًا. تشمل approaches العلاج الرئيسية:
- الاستخراج المهني: الإزالة اليدوية باستخدام أدوات استخراج الرؤوس السوداء المعقمة التي يقوم بها طبيب الأمراض الجلدية أو أخصائي تجميل مرخص يمكن أن يوفر راحة فورية ويحسن من قوام البشرة.
- تقشير كيميائي: تقشير سطحي وعمق متوسط باستخدام عوامل مثل حمض الساليسيليك، حمض الجليكوليك، أو حمض الماندليك تساعد في تقشير الطبقة القرنية وتقليل فرط التقرن.
- الريتينويدات الموضعية: أدوية مثل أدابالين أو تريتينوين تعدل دوران بصيلات الشعر، تقلل من تشكيل الرؤوس السوداء، وتمنع التقدم إلى الآفات الالتهابية.
- حمض الأزيليك: يقدم خصائص كيراتو-ليتيك ومضادة للميكروبات، مفيدة في البشرة المعرضة للرؤوس السوداء مع التهاب خفيف.
- المضادات الحيوية الموضعية: تُصرف بعد الإجراء لتقليل خطر الإصابة الثانوية بعد الإزالة العدوانية أو التقشير.
بالإضافة إلى ذلك، من المهم تصحيح الحالات الأساسية أو المساهمة. قد يشمل ذلك تعديلات غذائية، تقييمات هرمونية، استراتيجيات تقليل التوتر، وتحسين روتين العناية بالبشرة للمريض. يجب أن يتم تعديل كل خطة علاج وفقًا لنوع بشرة الفرد، نمط حياته، واستجابته للعلاج.
الوقاية: استراتيجيات طويلة الأمد لتجنب تكرار الحدوث
يعتمد الوقاية الفعالة من الكوميدونات المغلقة على العناية بالبشرة المستمرة، وإدارة نمط الحياة، والدعم الجلدي المستمر. تشمل الممارسات الموصى بها:
- استخدام منتجات غير كوميدوجينية: اختر المنظفات، والمستحضرات المرطبة، وأصناف واقي الشمس التي تم صياغتها خصيصًا لتجنب انسداد المسام.
- روتين تنظيف لطيف: اغسل الوجه مرتين يوميًا باستخدام منظف خفيف ومتوازن حيويًا. تجنب الفرك المفرط والصابون القاسي.
- الحماية من الشمس: استخدم عامل حماية من الشمس 30 أو أعلى يوميًا لمنع سماكة طبقة الجلد الخارجية من التعرض للأشعة فوق البنفسجية.
- نمط حياة صحي: حافظ على نظام غذائي متوازن، وإدارة الضغط، والحصول على قسط كافٍ من النوم، وتجنب التدخين.
- تقييمات روتينية للبشرة: تساعد الفحوصات الدورية مع طبيب الجلدية على اكتشاف التغيرات المبكرة، ومنع التكرار، وتعديل بروتوكولات العلاج حسب الحاجة.
من خلال اعتماد نهج استباقي موجه طبيًا، يمكن لمعظم الأفراد تحقيق والحفاظ على بشرة نقية وصحية مع تقليل احتمالية تكوين الكوميدونات وتطورها إلى أشكال حب الشباب الأكثر حدة.