حب الشباب (ICD-10: L70) ⚠️
العُدّ المنبسط: الشكل الأكثر شيوعًا من حب الشباب المزمن
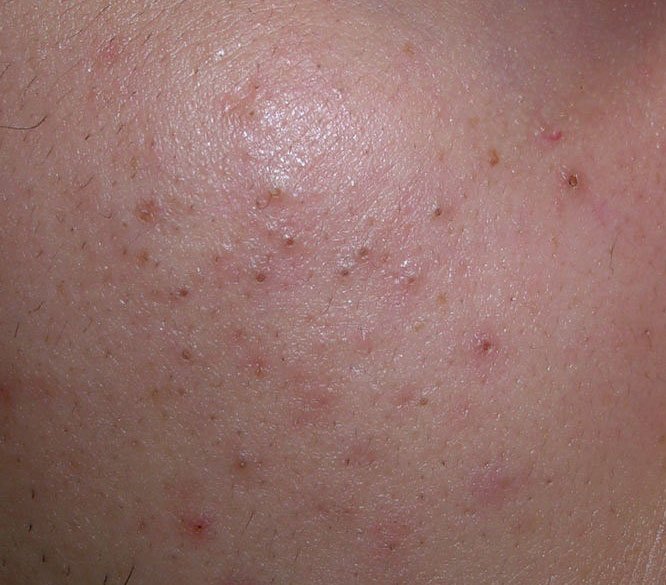
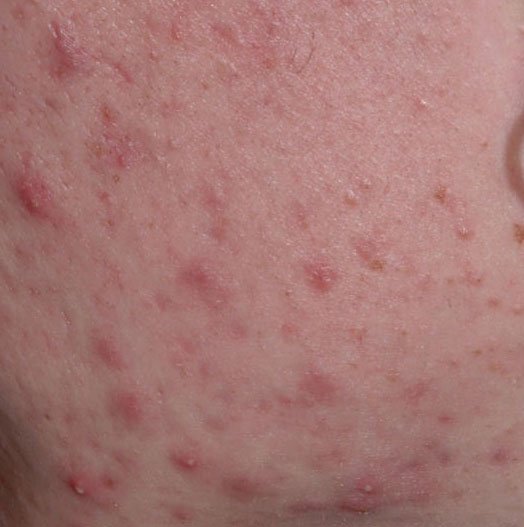
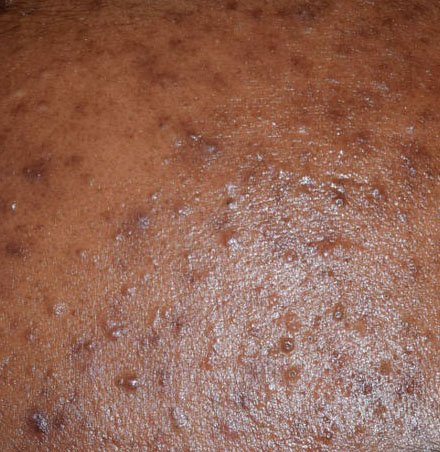
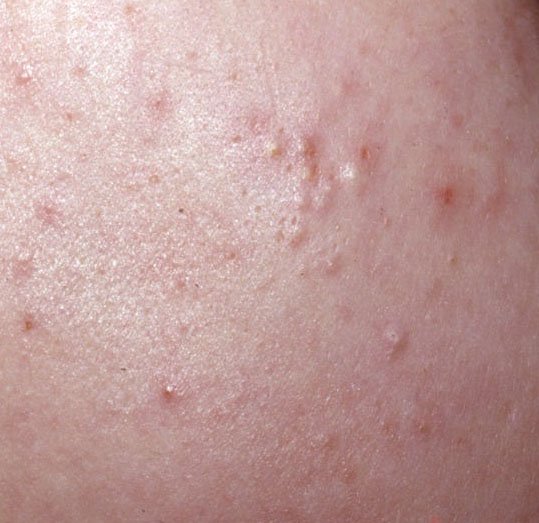
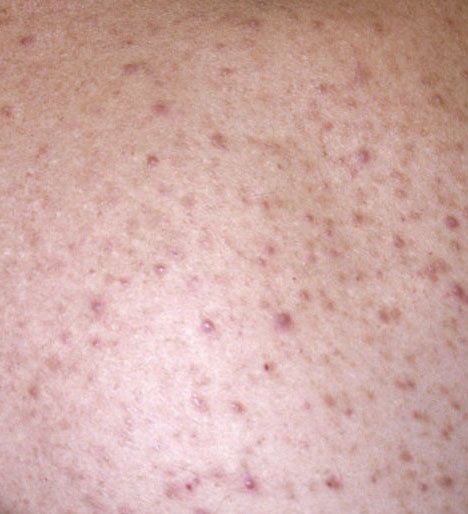
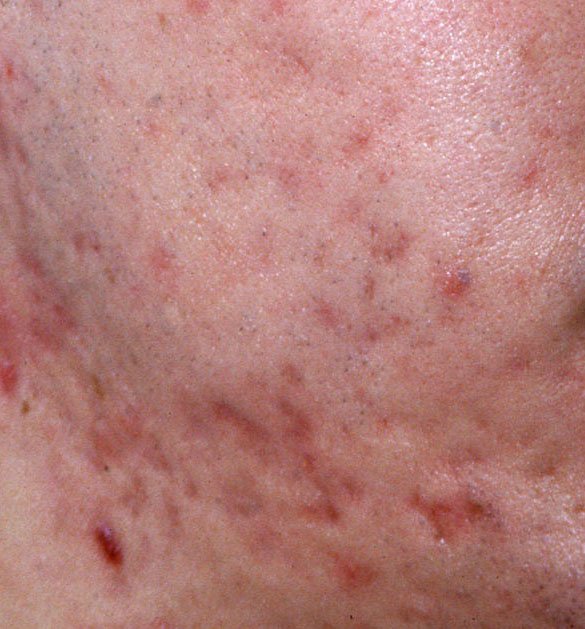
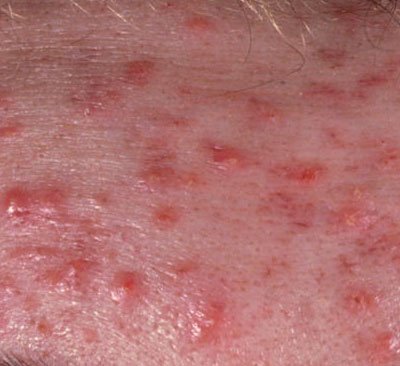
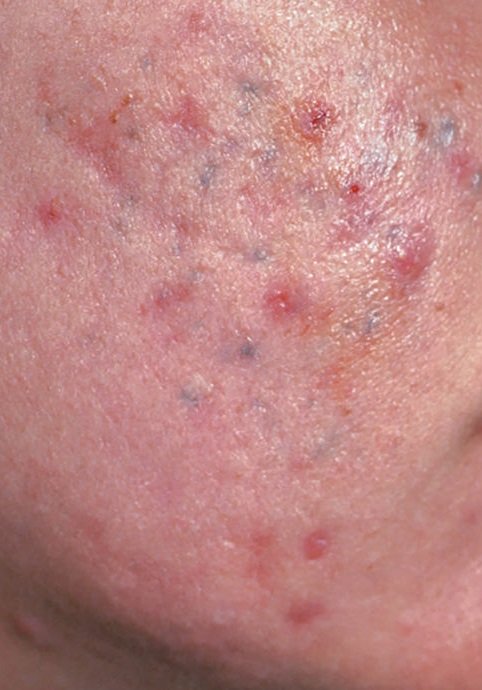
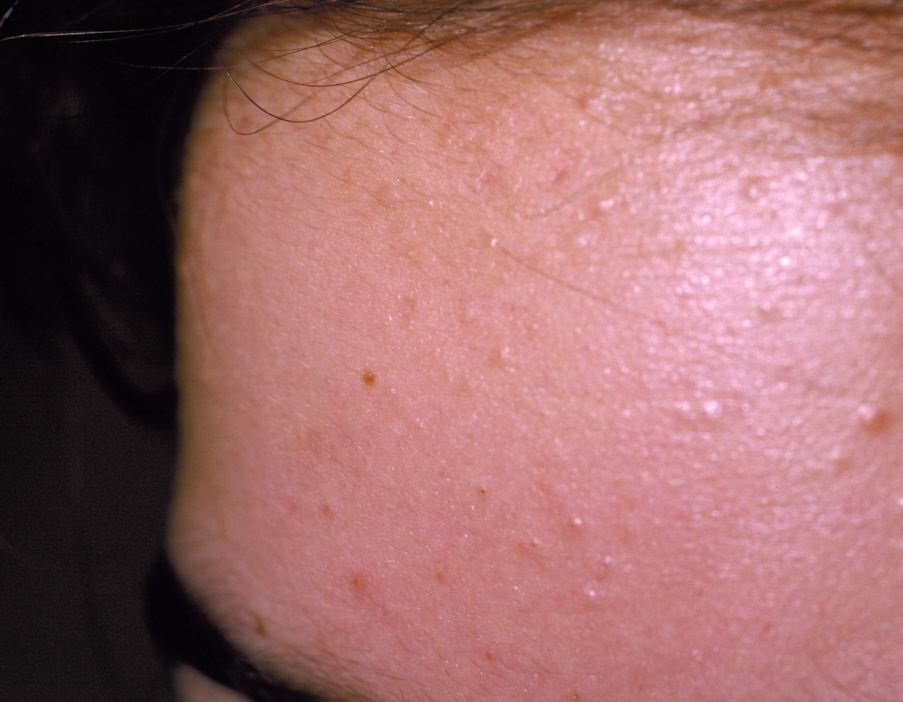
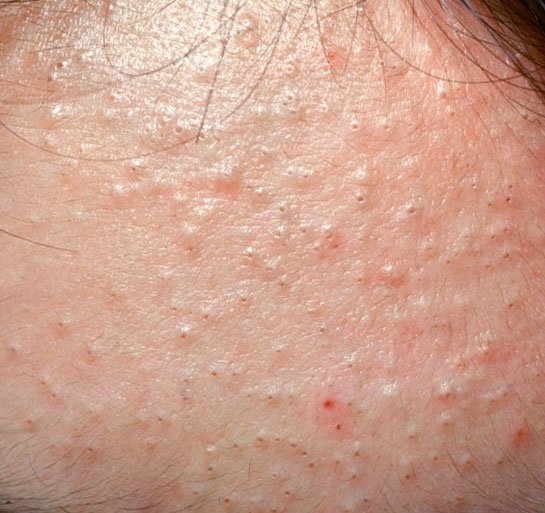
حب الشباب المنبسط هو حالة جلدية التهابية مزمنة منتشرة تؤثر بشكل رئيسي على وحدات الشعر الدهني – الهياكل التي تتكون من بصيلات الشعر والغدد الدهنية. تتميز هذه الحالة بمجموعة متنوعة من الآفات الجلدية، بما في ذلك الكوميدونات غير الالتهابية والبثور الالتهابية، وفي الحالات الأكثر شدة، العقيدات والأكياس. حب الشباب طويل الأمد أو غير المعالج قد يؤدي إلى مضاعفات دائمة مثل الندبات و فرط التصبغ الناتج عن الالتهاب.
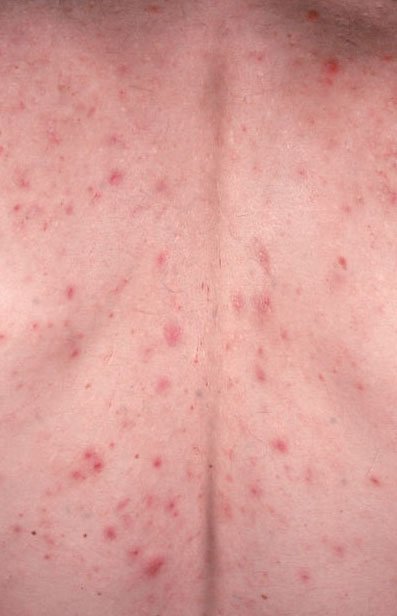
المناطق التي تتأثر عادة بحب الشباب المنبسط هي تلك الغنية بالغدد الدهنية: الوجه (خصوصاً الجبين والخدين والذقن)، الصدر العلوي ، الظهر العلوي ، و الأكتاف . تميل هذه المناطق إلى إنتاج المزيد من الزهم، مما يجعلها أكثر عرضة لانسداد المسام والالتهاب.
يظهر هذا الشكل من حب الشباب عادةً أثناء فترة المراهقة، حيث تبدأ الأعراض بين سن 11 و 13. في الأولاد، يميل حب الشباب إلى الظهور لاحقًا قليلاً – في نحو 18-20 عامًا – وعادة ما يكون أكثر شدة بسبب ارتفاع مستويات الأندروجين. الفتيات عادة ما يعانين من بداية مبكرة، على الرغم من أن حالاتهن تميل إلى أن تكون أقل شدة بالمقارنة. ومع ذلك، فإن حب الشباب المنبسط ليس مقتصرًا على المراهقين؛ حب الشباب الذي يظهر في مرحلة البلوغ شائع أيضًا، خصوصاً عند النساء.
يُقدّر أن يصل إلى 80٪ من السكان العالميين يعانون من حب الشباب المنبسط في مرحلة ما من حياتهم. على الرغم من هذه الانتشار العالي، لا يزال الكثير من الناس يعاملون حب الشباب على أنه مشكلة تجميلية بدلاً من كونه مشكلة طبية، وغالباً ما يتجاهلون العلاج حتى يصبح شديداً أو يترك علامات دائمة على الجلد.
تسبب حب الشباب المنبسط هو متعدد العوامل. يبدأ بالإنتاج المفرط للزهم، يليه التقرّن المفرط للبصيلات، مما يؤدي إلى انسداد المسام. تشكل هذه الانسدادات الكوميدونات. إذا أصبحت البصيلات المسدودة مستعمرة ببكتيريا الجلد مثل Cutibacterium acnes ، تستجيب جهاز المناعة، مما يؤدي إلى حدوث التهاب والتقدم نحو البثور والبثور القيحية – السمات الرئيسية لحب الشباب الالتهابي.
عوامل القابلية: لماذا يتطور حب الشباب المنبسط
لا يوجد سبب واحد لحب الشباب المنبسط. بل، ينشأ من مجموعة من العوامل الداخلية والخارجية. فهم هذه المحفزات هو المفتاح لتخصيص خطط العلاج الفعالة ومنع حالات الانتكاس.
- الوراثة: التاريخ العائلي هو عامل مساهم رئيسي. الأفراد الذين لديهم آباء أو إخوة عانوا من حب الشباب الشديد هم أكثر عرضة لتطويره بأنفسهم. تؤكد الدراسات الوراثية، بما في ذلك تلك التي أجريت على التوائم، تأثير الوراثة في نشاط الغدد الدهنية والاستجابة الالتهابية.
- التقلبات الهرمونية: تؤدي الطفرة في مستويات الأندروجينات خلال فترة البلوغ إلى تحفيز الغدد الدهنية، مما يؤدي إلى إنتاج مفرط للزيوت. يمكن أن تسهم حالات مثل متلازمة المبيض المتعدد الكيسات (PCOS) لدى النساء أو استخدام الأدوية الهرمونية أيضًا في استمرار حب الشباب.
- عوامل ميكروبية: على الرغم من أن Cutibacterium acnes جزء من الفلورا الطبيعية للجلد، فإن نموها المفرط في البصيلات المسدودة يمكن أن ينشط جهاز المناعة ويسبب الالتهاب. قد تؤدي العدوى الثانوية وعث Demodex إلى تفاقم الأعراض أيضًا.
- العناية بالجلد غير السليمة: استخدام المنتجات الثقيلة التي تسد المسام (الكوميدونية)، وتنظيف غير متكرر، والتهيج الميكانيكي (من الخوذ أو الملابس أو الأقنعة) يمكن أن يزيد جميعها من سوء حالة حب الشباب.
- التأثيرات البيئية ونمط الحياة: عوامل مثل التوتر المزمن، سوء النوم، التدخين، التلوث، والرطوبة الزائدة يمكن أن تؤثر على إنتاج الزهم وتنظيم المناعة في الجلد.
- المحفزات الغذائية: على الرغم من أن البيانات العلمية لا تزال في تطور، تشير الدراسات التجريبية والأوبئية إلى أن الاستهلاك العالي من منتجات الألبان، والشوكولاتة، والسكر، والكربوهيدرات المكررة قد يسهم في حب الشباب لدى بعض الأفراد. قد يحسن تقليل هذه الأطعمة النتائج، على الرغم من أن الاستجابة الفردية تختلف.
التشخيص: كيف يتم تشخيص حب الشباب المنبسط
تشخيص حب الشباب المنبسط هو تشخيص سريري وعادة ما يكون بسيط. يستند إلى التقييم المرئي للآفات، وتوزيعها، وتاريخ المريض. خلال الاستشارة، يجمع طبيب الأمراض الجلدية معلومات مفصلة حول onset و evolution و severity وأي عوامل تحفيز أو تفاقم ممكنة. يتضمن ذلك التاريخ الهرموني، والنظام الغذائي، ومستويات التوتر، وعادات العناية بالبشرة، واستخدام الأدوية.
في الفحص البدني، تساعد وجود وهيمنة أنواع آفات معينة—مثل الكوميدونات، الحطاطات، البثرات، أو العقيدات—على تحديد شكل وشدة حب الشباب. في الحالات الغامضة أو في حالة وجود آفات غير نمطية أو معزولة، قد يتم استخدام الديرماسكوبي لاستبعاد حالات جلدية أخرى.
يسمح التشخيص الشامل ليس فقط بالتصنيف الصحيح (حب الشباب الخفيف، المعتدل، أو الشديد) ولكن يسهل أيضًا تحديد العوامل المساهمة الكامنة، مما يمكّن من وضع خطة علاج أكثر تحديدًا وتخصيصًا.
الأعراض: كيف يبدو حب الشباب العادي
عادةً ما يقدم حب الشباب العادي مزيجًا من الآفات غير الالتهابية والالتهابية. تشمل الميزات الرئيسية:
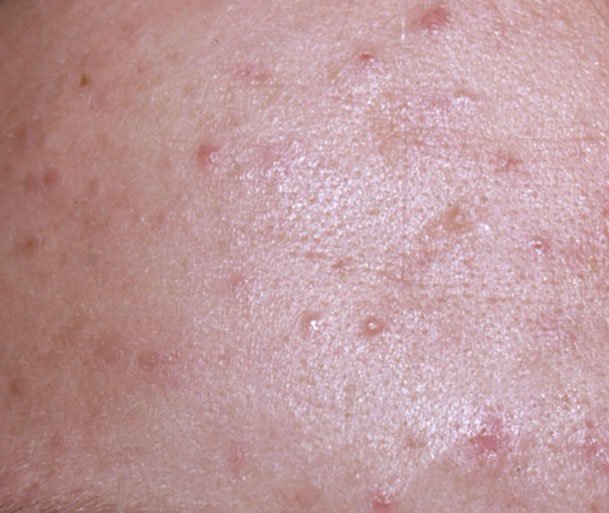
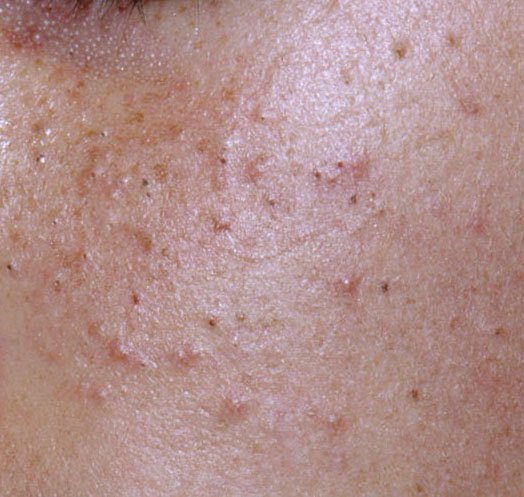
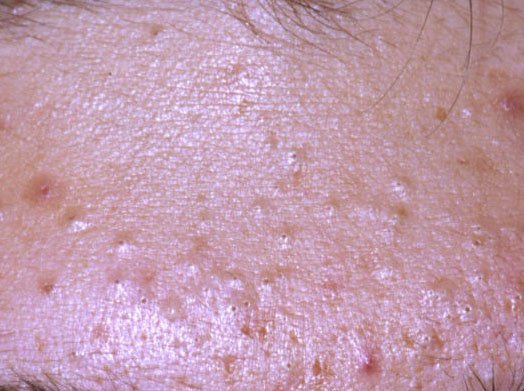
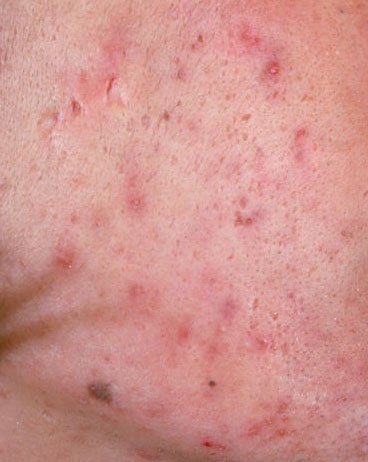
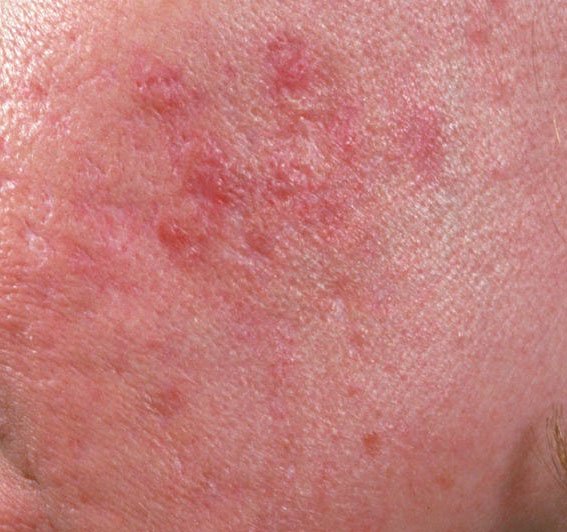
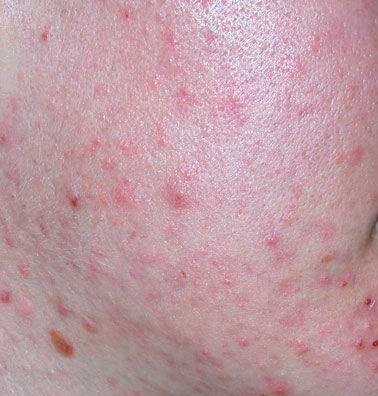
- الكوميدونات: هذه هي الآفات الأولى لحب الشباب وقد تكون مفتوحة (رؤوس سوداء) أو مغلقة (رؤوس بيضاء). الكوميدونات المغلقة صغيرة، مرتفعة، ولونها يشبه لون الجلد أو بيضاء. الكوميدونات المفتوحة تحتوي على نقطة سوداء مركزية ناتجة عن الزهم المؤكسد. وهي شائعة بشكل خاص على الظهر والكتفين وقد يصل قياسها إلى 5-7 مم.
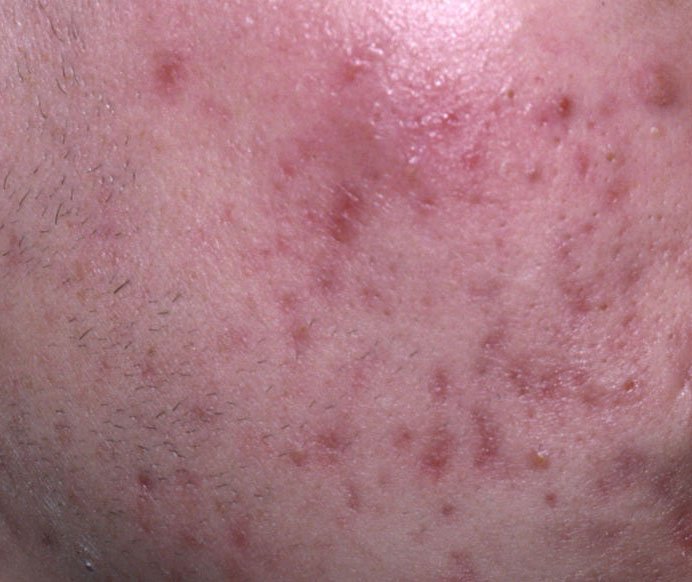
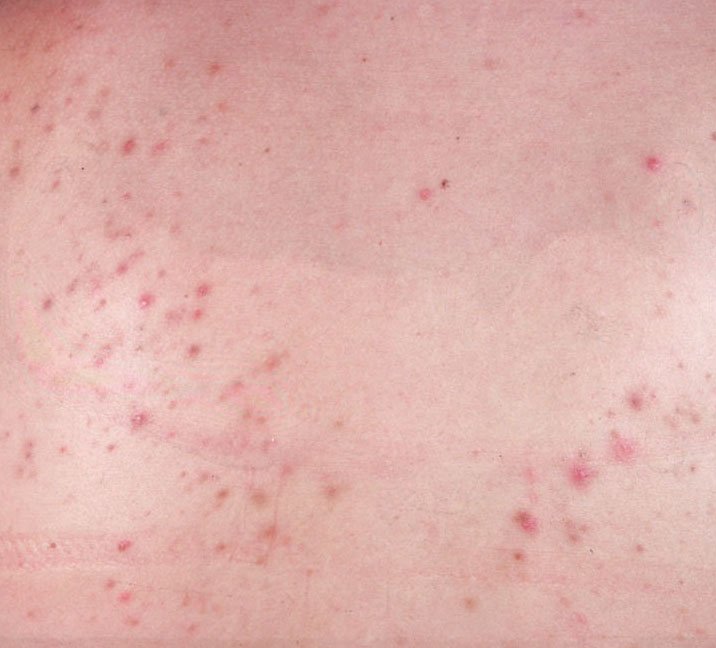
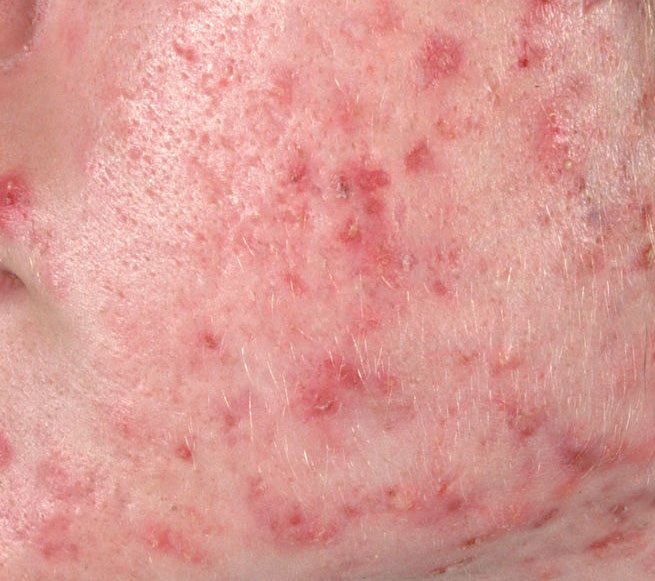
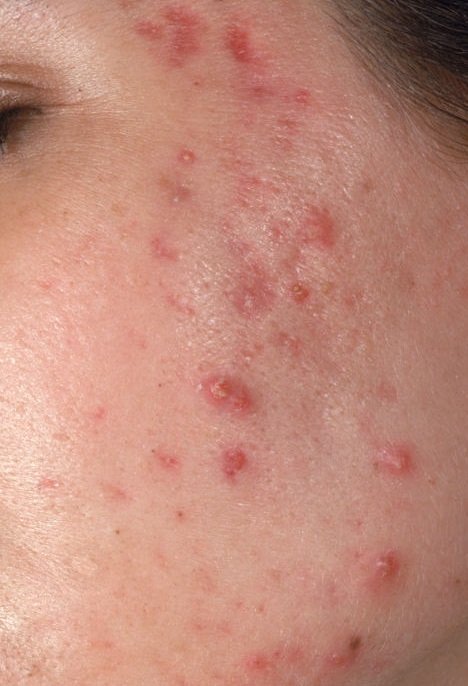
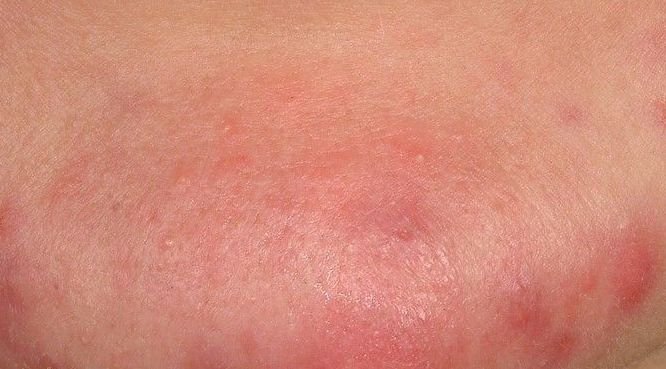
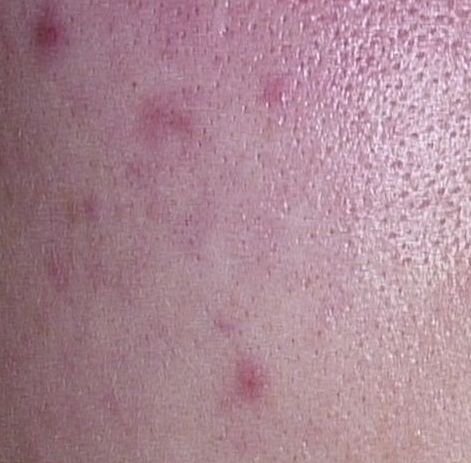
- الحطاطات: هذه نتوءات ملتهبة، حمراء أو وردية دون صديد مرئي. تكون مرتفعة قليلاً وحساسة للمس. قاعدة الحطاطات عادة ما تكون بعرض 1-3 مم، مع ظهور علامات الالتهاب على الجلد المحيط في الحالات الأكثر شدة.
- البثرات: تحتوي هذه الآفات على صديد مرئي ولها رأس أصفر أو أبيض مركزي. محاطة ببشرة ملتهبة، تكون مرتفعة قليلاً، مؤلمة، وقد تكون أكثر كثافة من الأنسجة المحيطة. قد تزول البثرات من تلقاء نفسها أو تنفجر، محررة محتوياتها.
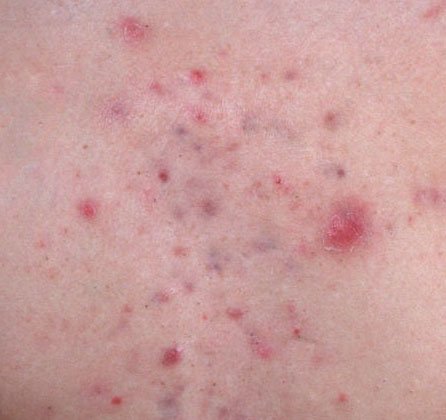
- العقيدات والكيسات: أقل شيوعًا في حب الشباب العادي، ولكنها ممكنة في المراحل المتقدمة. هذه آفات عميقة، مؤلمة، صلبة أو مليئة بالصديد يمكن أن تؤدي إلى تشكل ندب.
- الندوب: تنتج عن شفاء الآفات الأعمق أو الملتهبة بشكل متكرر. تظهر ندوب ضامرة كأخاديد ضحلة، بينما تكون ندوب مفرطة التنسج مرتفعة وليفية. تزداد احتمالية تشكل الندب مع مدة وشدة الالتهاب.
- فرط التصبغ: بقع بنية بعد الالتهاب تبقى بعد زوال آفات حب الشباب. قد تتلاشى هذه العلامات مع مرور الوقت أو تستمر، خاصة في أنواع البشرة الداكنة.
تشمل أكثر المواقع تكرارًا لظهور حب الشباب العادي الجبهة، والخدود، والذقن، والظهر العلوي، والصدر، والكتفين. حب الشباب في مناطق أخرى نادر وقد يشير إلى حالة كامنة أخرى.
التشخيص التفريقي: استبعاد حالات أخرى
لتأكيد تشخيص حب الشباب العادي، قد يحتاج أطباء الجلد إلى تمييزه عن حالات جلدية أخرى ذات ميزات مشابهة. تشمل هذه:
- الوردية: وخاصة النوع الحطاطي الصديدي، والذي يحاكي حب الشباب ولكنه يفتقر إلى الكوميدونات وقد يكون مصحوبا flush واضح وأوعية دموية مرئية.
- ميليا: كيسات صغيرة مليئة بالكيراتين تشبه الرؤوس البيضاء ولكنها تفتقر إلى الالتهاب.
- التهاب الجلد حول الفم: تكوينات من حطاطات حمراء صغيرة حول الفم، وغالبًا ما تتفاقم بسبب الكورتيكوستيرويدات الموضعية.
- طفح حب الشباب الناتج عن الأدوية: ناتج عن أدوية مثل الكورتيكوستيرويدات، الليثيوم، أو الإيزونيازيد.
- سرطان الخلايا القاعدية أو الميلانوما غير الصبغية: في حالات نادرة عند البالغين مع آفات مستمرة أو عقدية، يجب استبعاد الخبيثة.
المخاطر: لماذا يجب علاج حب الشباب العادي
على الرغم من أن حب الشباب العادي ليس مرضًا خطرًا، إلا أنه يعكس عمليات بيولوجية وبيئية كامنة. قد تشمل هذه التغيرات الهرمونية، واضطرابات الجهاز المناعي، أو التغيرات الأيضية. تجاهل هذه الإشارات يمكن أن يؤخر تشخيص مشاكل صحية أكثر خطورة.
كما أن لحب الشباب تداعيات نفسية واجتماعية خطيرة. يعاني العديد من المرضى – وخاصة المراهقين والبالغين الصغار – من انخفاض في ثقتهم بالنفس، والعزلة الاجتماعية، والقلق، وحتى الاكتئاب. يمكن أن تؤدي تشكيل الندبات والتغيرات في الصبغة إلى مخاوف جمالية طويلة الأمد تؤثر على جودة الحياة.
علاوة على ذلك، فإن حب الشباب غير المعالج أو الذي يُدار بشكل سيء يمكن أن يؤدي إلى عدوى بكتيرية ثانوية، كيسات مؤلمة، أو تشكيل خراجات. يزيد اختيار أو عصر الآفات من خطر الصدمة، والعدوى، والندبات بعد حب الشباب.
التكتيكات: متى وكيف تطلب العلاج
الرعاية الجلدية المبكرة والمتواصلة ضرورية لتجنب المضاعفات. يجب على المرضى استشارة طبيب الأمراض الجلدية إذا:
- استمر حب الشباب بعد المراهقة أو تفاقم فجأة في مرحلة البلوغ.
- الآفات مؤلمة، أو عقدية، أو متكررة.
- تظهر الندبات أو تغيرات الصبغة بسرعة.
- العلاجات المتاحة دون وصفة طبية غير فعالة.
يمكن للأطباء الجلدية تقديم نهج علاج منظم يتناسب مع نوع بشرة المريض، وشدة حب الشباب، ونمط الحياة. الاستشارات الوقائية مهمة بشكل خاص قبل تغييرات الحياة الكبيرة (مثل بدء العلاجات الهرمونية، تغيير الأنظمة الغذائية أو مستحضرات التجميل، أو الانتقال إلى مناخات مختلفة).
العلاج: استراتيجيات حديثة لحب الشباب العادي
يجب أن يكون علاج حب الشباب العادي فرديًا ويتضمن مزيجًا من الاستراتيجيات العلاجية. غالبًا ما تتضمن الخطط الأكثر فعالية مزيجًا من العلاجات الموضعية والجهازية إلى جانب روتينات العناية بالبشرة الداعمة. تشمل الأساليب الرئيسية:
- العلاج الموضعي: يشمل البنزويل بيروكسايد، وحمض الساليسيليك، والمضادات الحيوية الموضعية (مثل الكليندامايسين)، والريتينويدات (مثل الأدابالين، والتريتينوين) للحد من الالتهاب، وتفريغ المسام، وتطبيع دورة البشرة.
- العلاج الجهازى: تستخدم المضادات الحيوية الفموية مثل الدوكسيسيكلين أو الأزيثرومايسين في الحالات المتوسطة إلى الشديدة. قد يكون العلاج الهرموني (مثل موانع الحمل الفموية أو السبيرونولاكتون) فعالًا في النساء اللاتي يعانين من حب الشباب المرتبط بالأندروجين.
- الإجراءات التجميلية: تساعد الاستخراجات اليدوية، وتقشير الكيميائي، وعلاجات الليزر غير التدميرية في تقليل عبء الآفات وتحسين نسيج البشرة.
- إدارة الندبات: يستخدم إعادة تسطيح الليزر، والديرماجينغ، والإبر الدقيقة للندبات المستمرة.
- الدعم العاطفي: قد يكون الاستشارة النفسية مفيدة للمرضى المتأثرين بالقلق المرتبط بحب الشباب أو انخفاض الثقة بالنفس.
يجب على المرضى الالتزام بأنظمة العلاج لعدة أشهر قبل رؤية تحسن كبير. يمكن أن يؤدي تخطي الجرعات، أو استخدام منتجات غير ملائمة، أو إنهاء العلاج مبكرًا إلى تقويض التقدم ويؤدي إلى عودة المشكلة.
الوقاية: عادات يومية لبشرة أوضح
على الرغم من أنه لا يمكن دائمًا الوقاية من حب الشباب، إلا أن الممارسات التالية يمكن أن تقلل من تكرار وشدة البثور:
- الحفاظ على روتين عناية بالبشرة متسق: استخدم منظفًا لطيفًا مرتين يوميًا وتجنب الإفراط في الغسل أو الفرك.
- اختيار منتجات غير تسبب انسداد المسام: اختر مستحضرات التجميل والمرطبات خالية من الزيوت والعطور.
- حماية من الشمس: استخدم واقي الشمس بمعامل حماية 30+ يوميًا لمنع الالتهاب والتصبغ.
- تناول نظام غذائي مناسب للبشرة: الحد من الأطعمة الغنية بالسكر والمنتجات الألبانية والأطعمة المعالجة؛ وزيادة تناول الألياف والخضروات ومضادات الأكسدة.
- إدارة التوتر: يمكن أن تؤدي هرمونات التوتر إلى ظهور البثور. النشاط البدني المنتظم، التأمل، والنوم الصحي يحسن من صحة البشرة.
- فحوصات دورية مع طبيب الأمراض الجلدية: تساعد الزيارات الدورية على مراقبة التقدم، منع المضاعفات، وتعديل العلاج عند الحاجة.
مع التوجيه المهني والعناية الذاتية المنضبطة، يمكن إدارة حب الشباب بشكل فعال، وتجنب الأضرار طويلة الأمد للبشرة—مساعدًا الأفراد على الحفاظ على بشرة صحية، بالإضافة إلى الرفاهية العاطفية والثقة بالنفس.