Basocellulært karcinom (ICD-10: C44) 🚨
Basocellulært Karcinom (BCC, Basocellulært Hudkræft)
Basocellulært Karcinom (BCC) er en malign tumor i huden, der stammer fra de basalceller, der findes i epidermis. Den er primært kendetegnet ved sin lokalt invasive vækst og sit ekstremt lave potentiale for spredning til fjerne organer. På trods af at være malign, betragtes BCC som den mindst aggressive form for hudkræft på grund af dens sjældne association med systemisk spredning. Hvis den imidlertid efterlades ubehandlet, kan tumoren forårsage betydelig lokal vævsskade, forvrængning og funktionelle nedsættelser. Prognosen for BCC er generelt gunstig, især når den diagnosticeres tidligt og håndteres korrekt. BCC rammer typisk personer over 35-40 år og forekommer med omtrent lige hyppighed blandt mænd og kvinder.
Prædisponerende Faktorer
Selvom der ikke er en enkel definit årsag til udviklingen af basocellulært karcinom, er der identificeret flere prædisponerende faktorer, der væsentligt øger sandsynligheden for dens optræden. Disse risikofaktorer virker ofte kumulativt over tid og er mest relevante for personer med langvarig miljømæssig eller erhvervsmæssig eksponering:
- Kronisk Ultralyd (UV) Eksponering: Den mest betydningsfulde og velkendte risikofaktor for BCC er overdreven eksponering for sol- eller kunstig ultraviolet stråling. Langvarig soleksponering, især uden beskyttelse, skader DNA i hudceller og fører til mutationer i tumorsuppressorgener som PTCH1, som ofte er impliceret i udviklingen af BCC.
- Ioniserende Stråling: Personer, der har gennemgået strålebehandling eller har været eksponeret for andre kilder til ioniserende stråling, er i forhøjet risiko for at udvikle BCC, især inden for tidligere bestrålede hudområder.
- Eksponering for Kræftfremkaldende Kemikalier: Langvarig kontakt med kemiske irritanter som arsenik, industrielle opløsningsmidler eller tjæreprodukter kan øge sandsynligheden for tumorformation.
- Kronisk Hudtraume eller Inflammation: Langvarige hudskader, sår, ar eller områder med gentagen mekanisk irritation kan fungere som steder for udvikling af BCC.
Diagnose
Diagnosen af basocellulært karcinom begynder med en omfattende klinisk undersøgelse. Dermatologen evaluerer læsionens morfologi, overfladekarakteristika og adfærd over tid. Dermatoskopi bruges derefter til at forbedre visualiseringen af underliggende træk som vaskulære mønstre, pigmentation og strukturelle asymmetrier. Hvis kliniske og dermatoskopiske fund tyder på malignitet, udføres en hudbiopsi for at bekræfte diagnosen. Dette indebærer at tage en prøve af væv fra læsionen og undersøge den histologisk for særskilt BCC-specifikke træk såsom basaloid celleproliferation med periferal palisadering og stroma retraktion.
Klinisk Præsentation og Symptomer
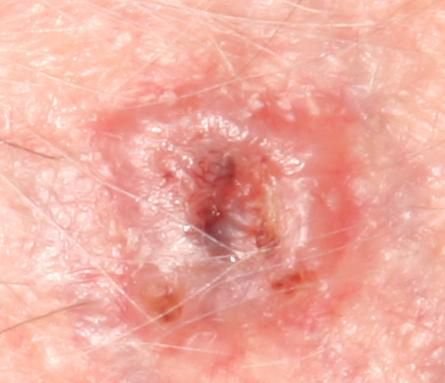
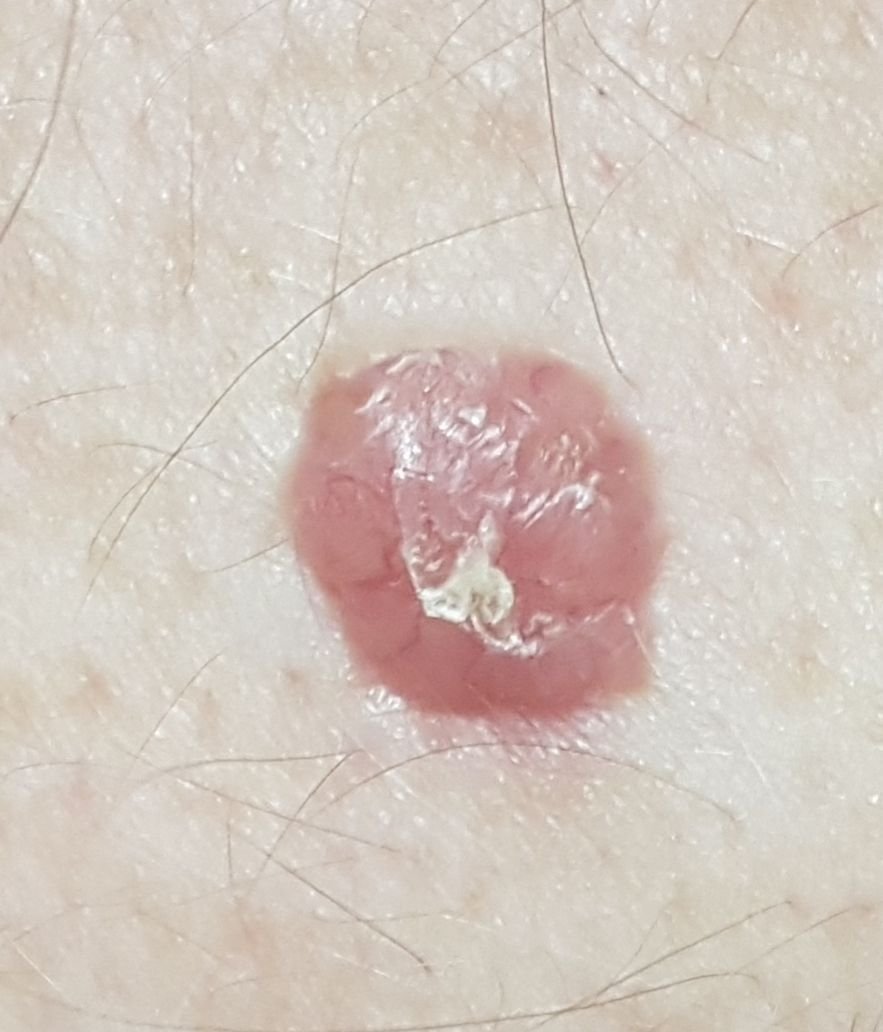
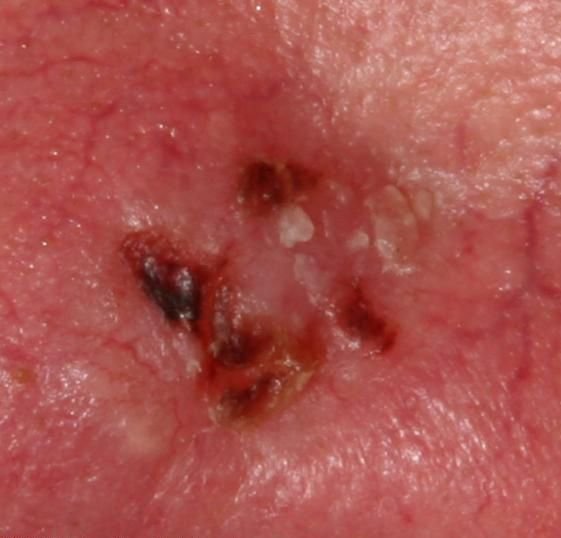
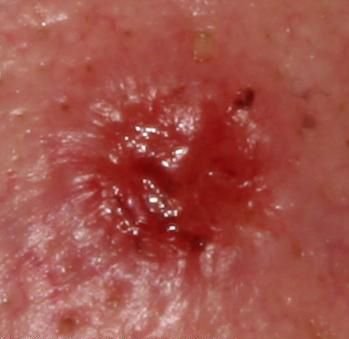
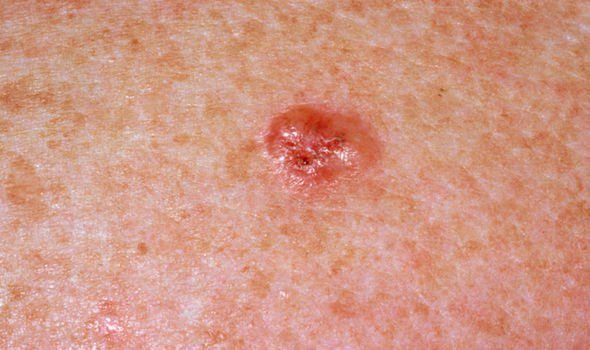
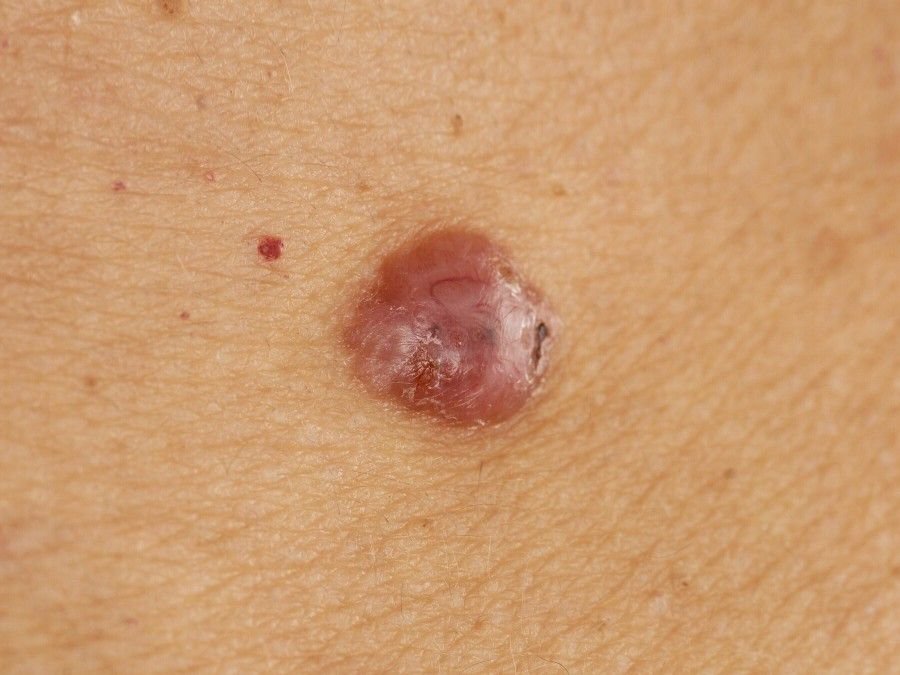
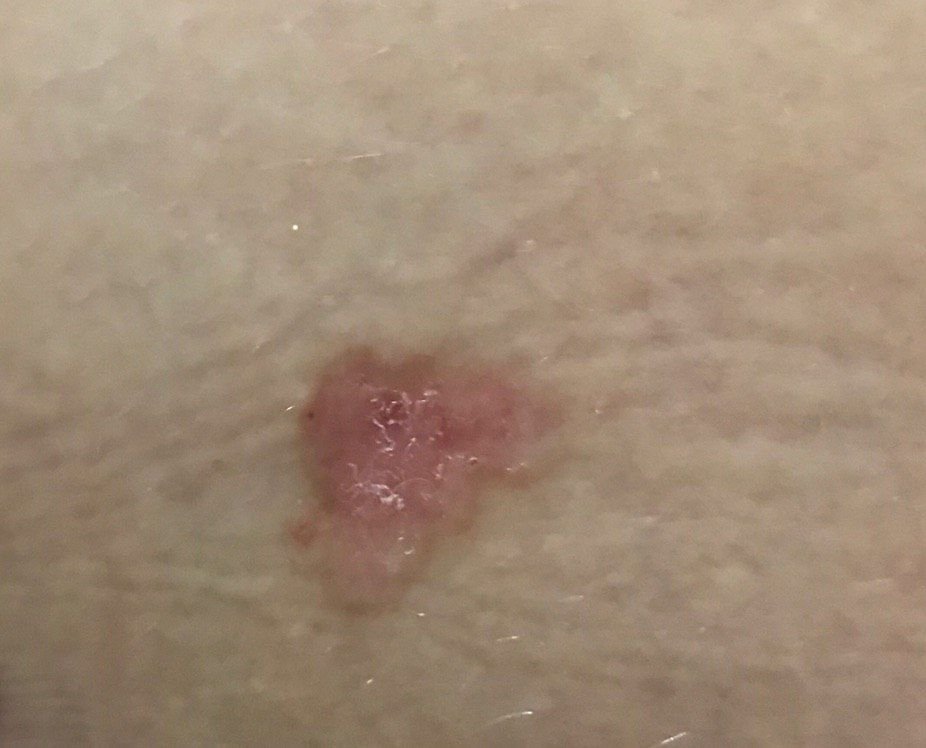
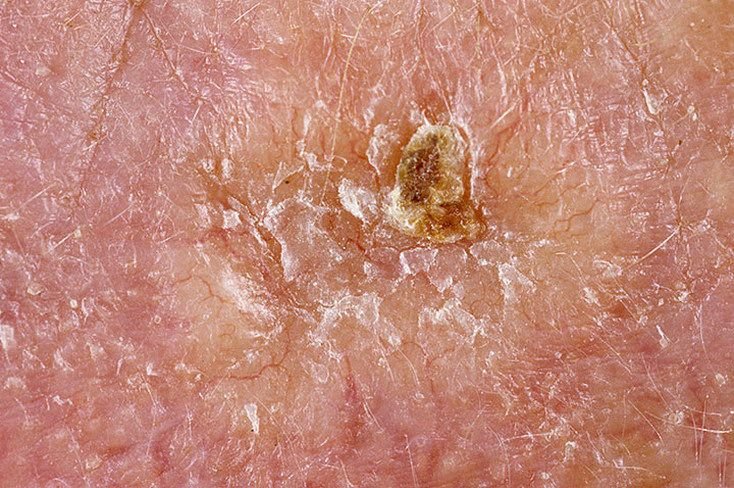
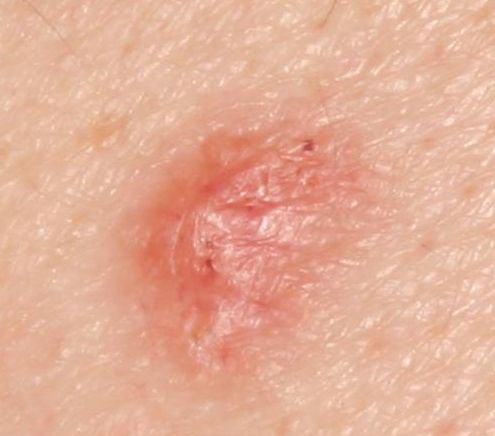
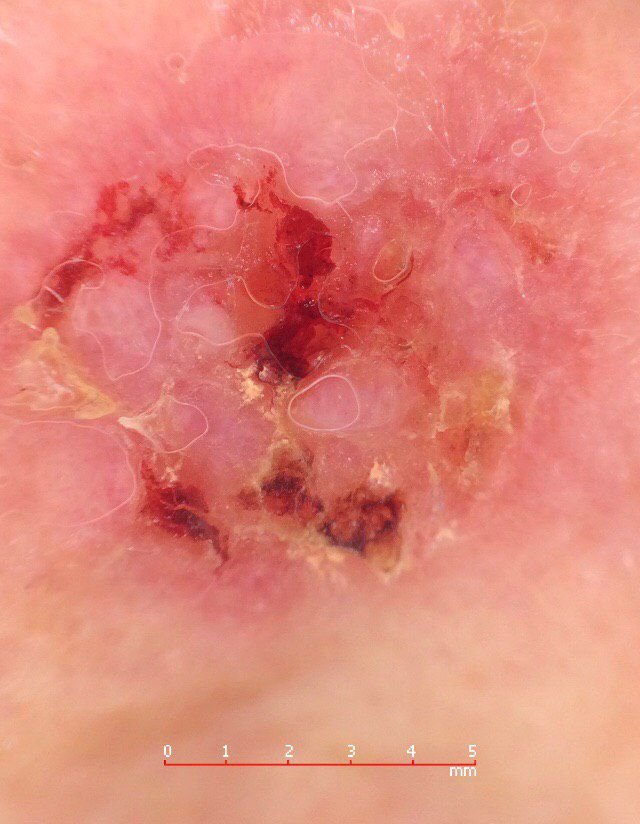
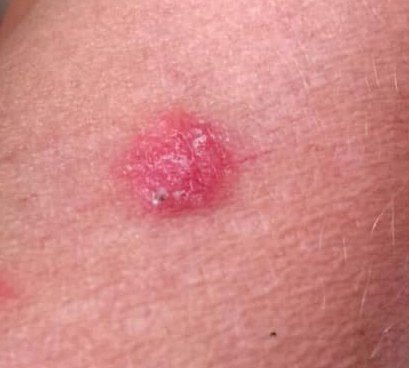
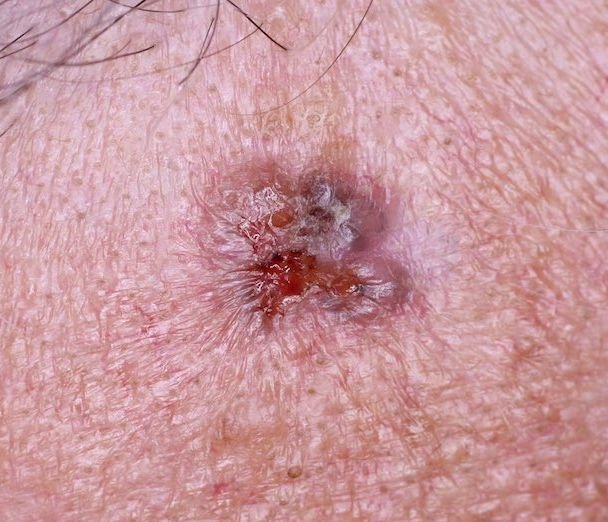
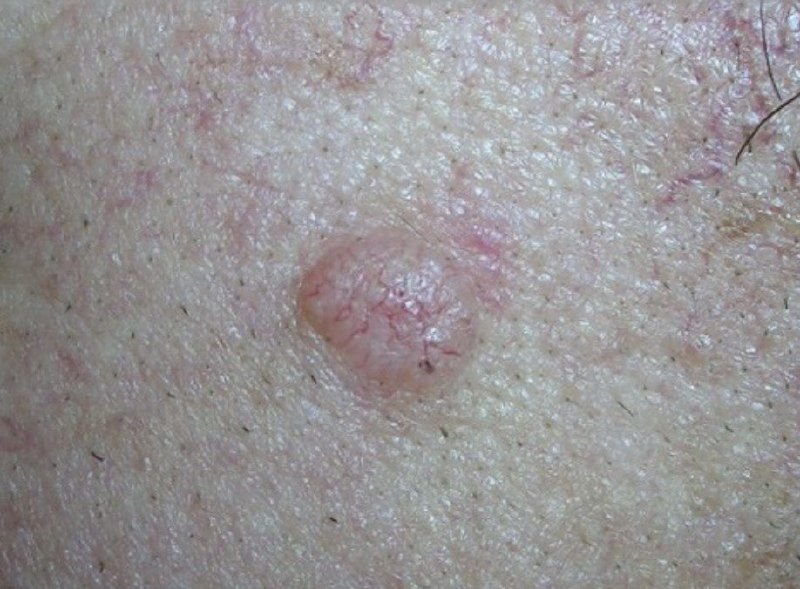
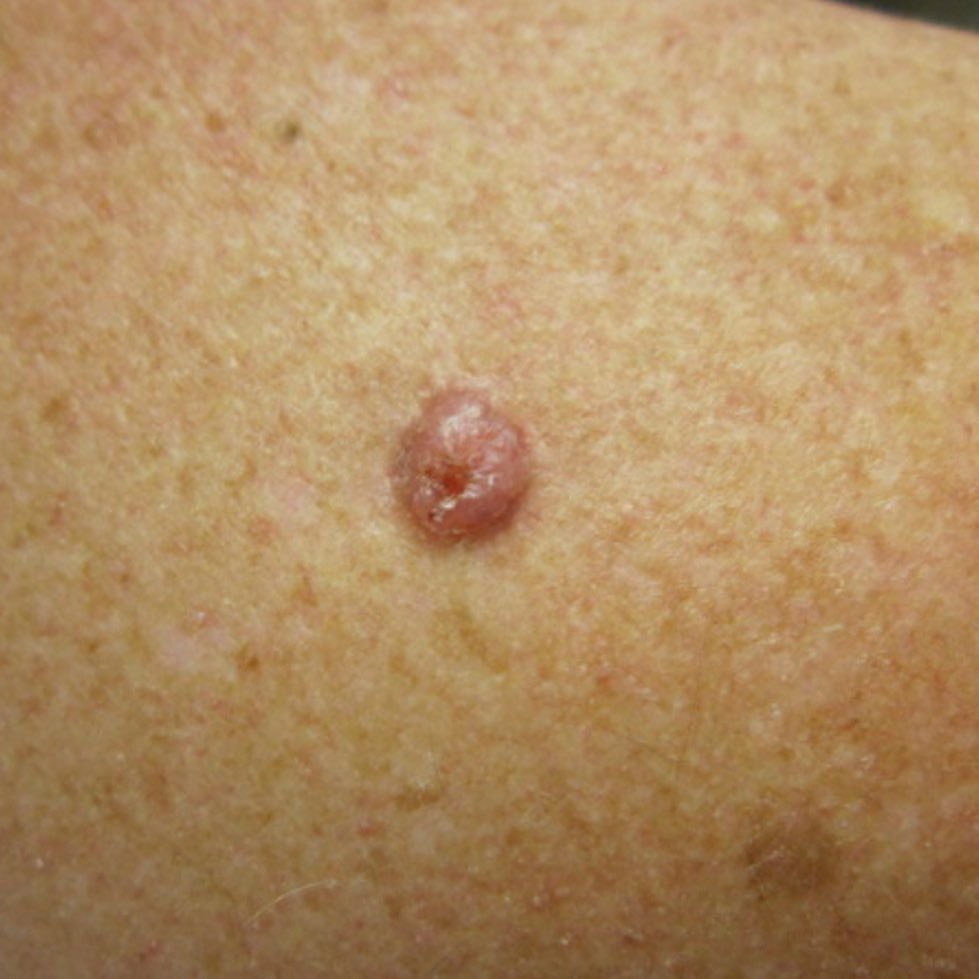
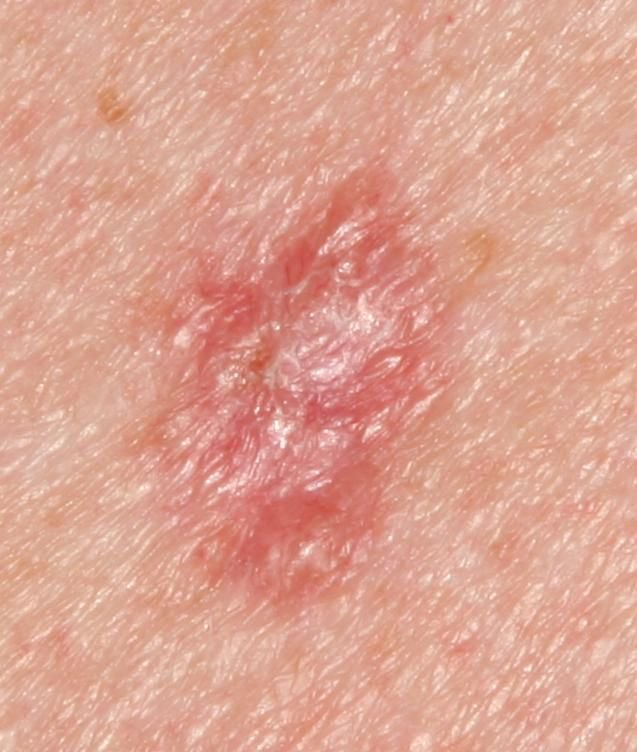
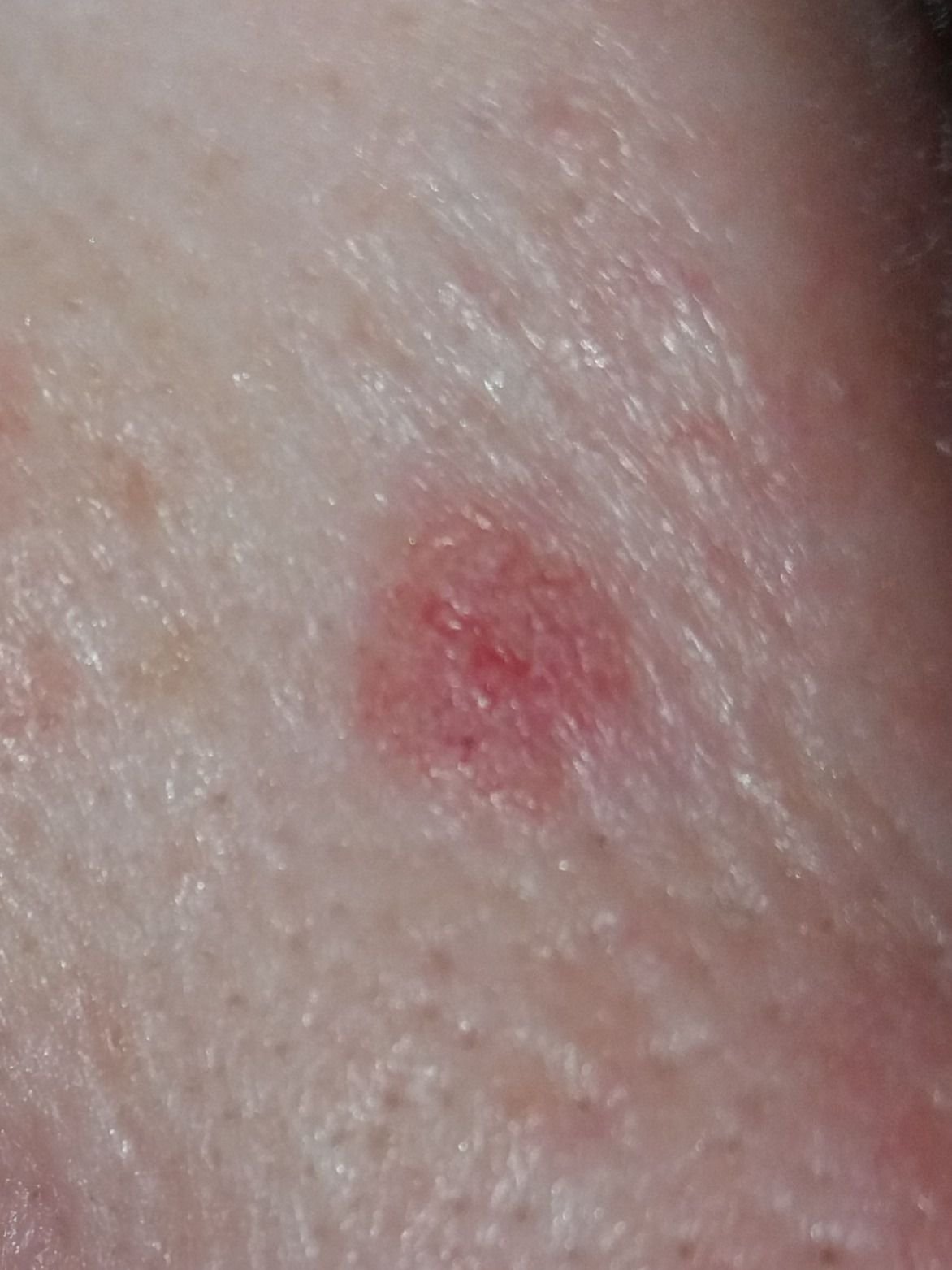
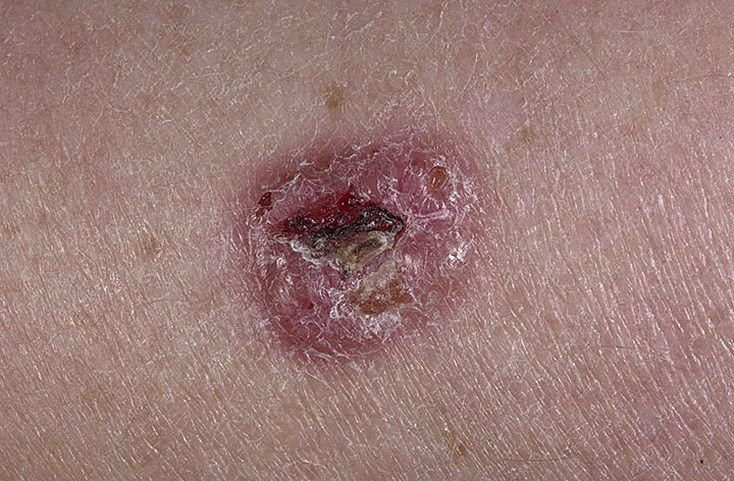
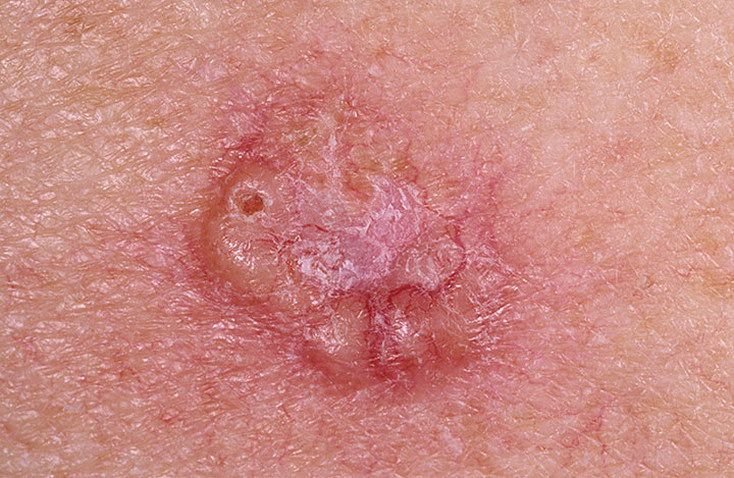
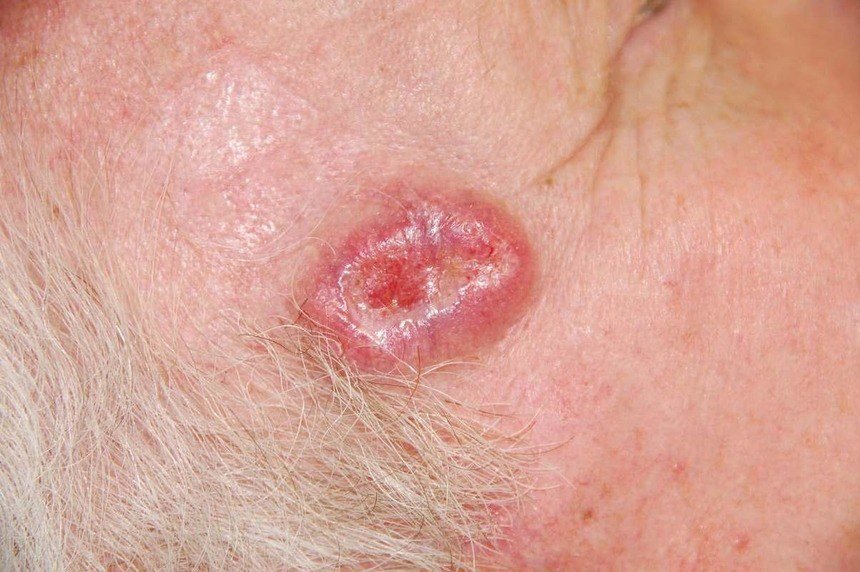
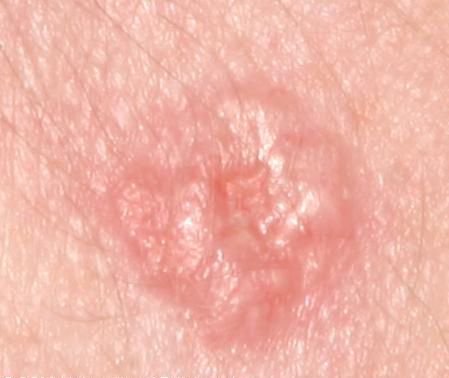
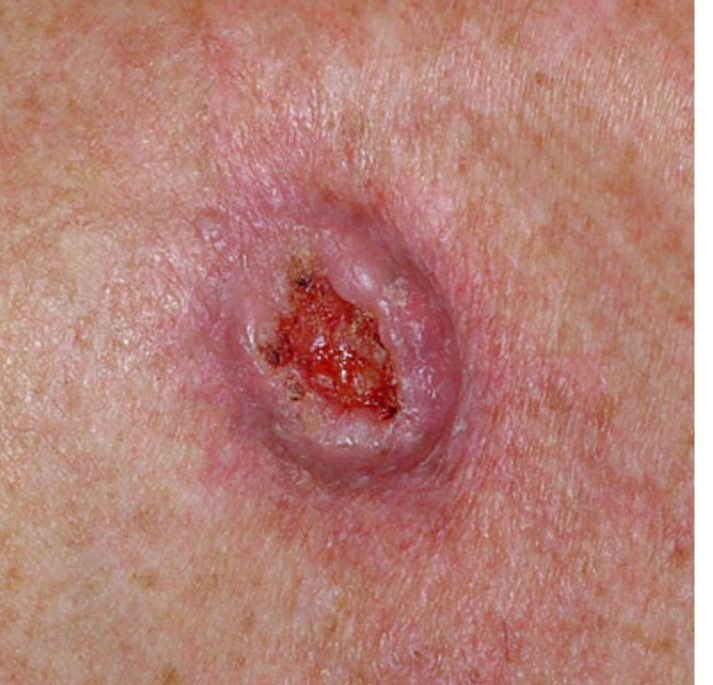
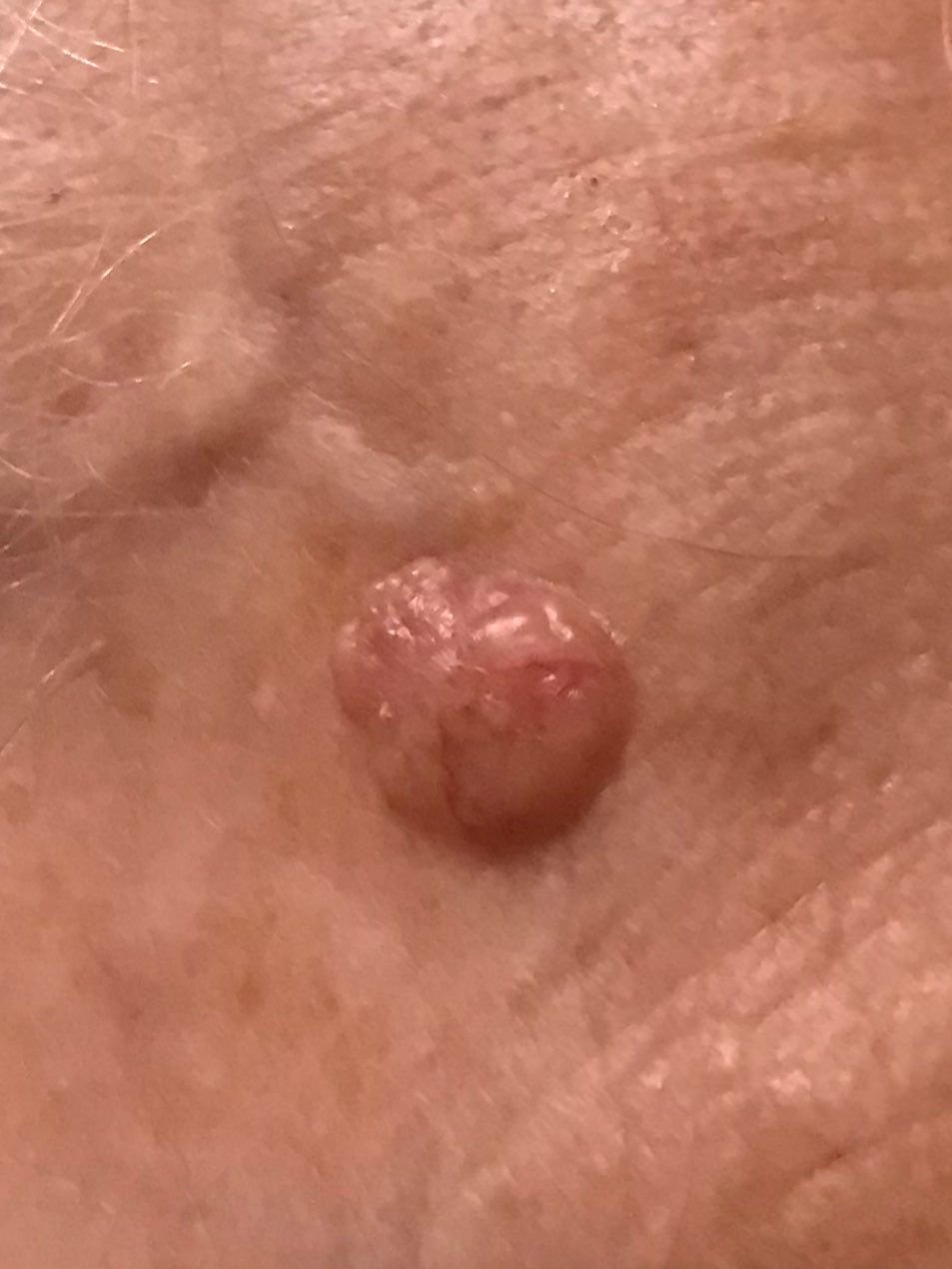
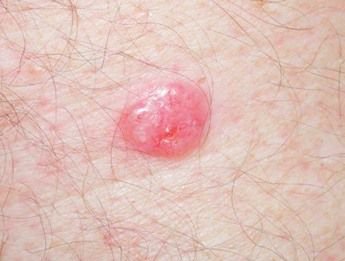
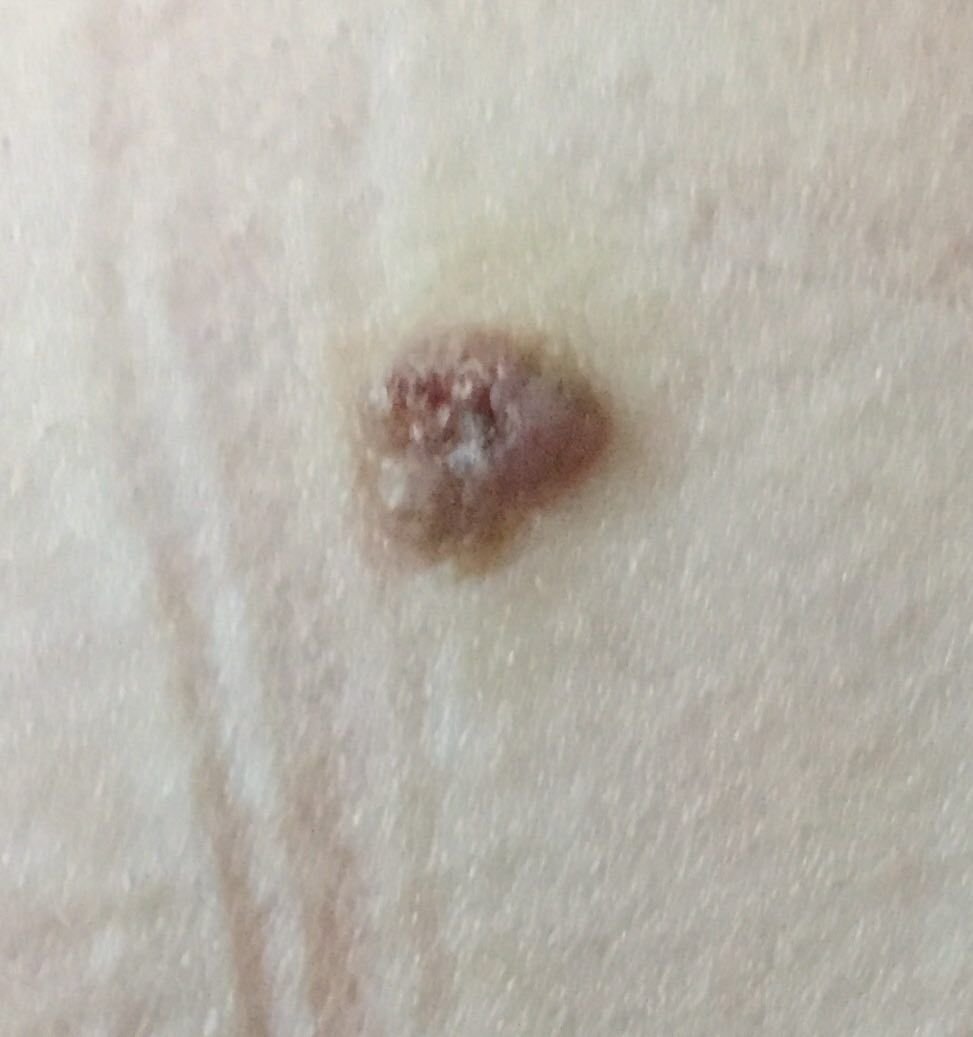
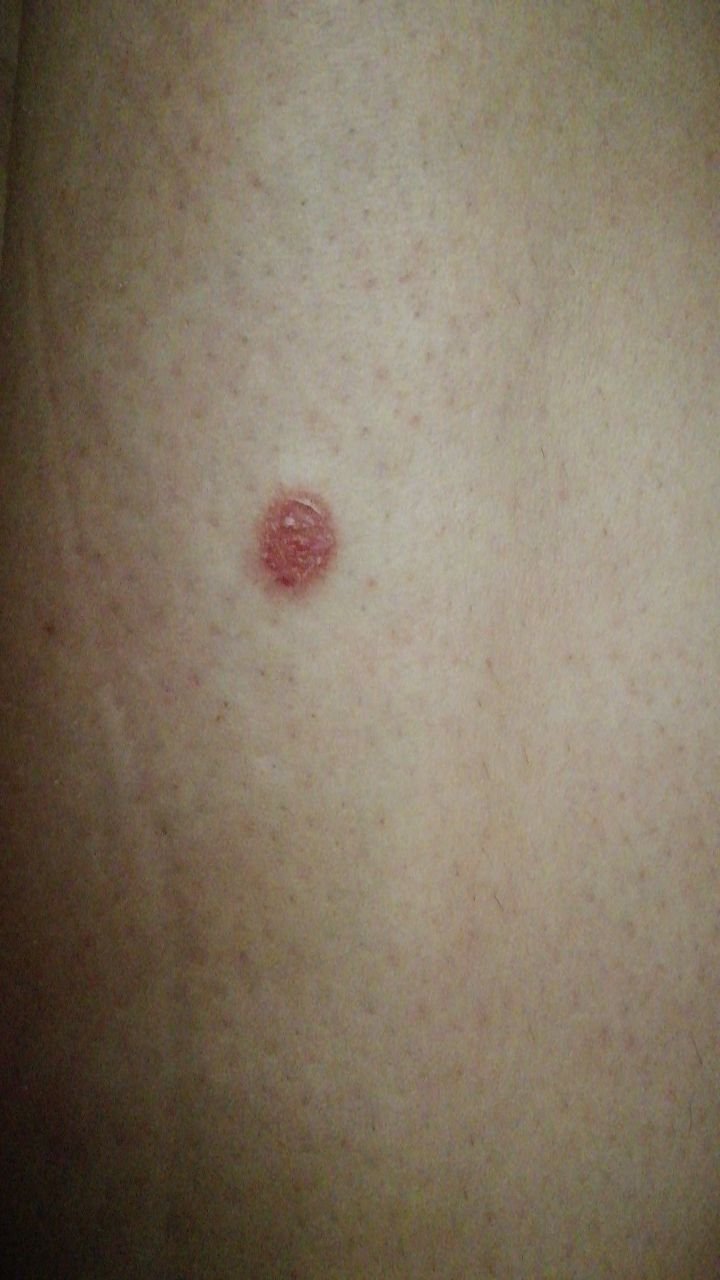
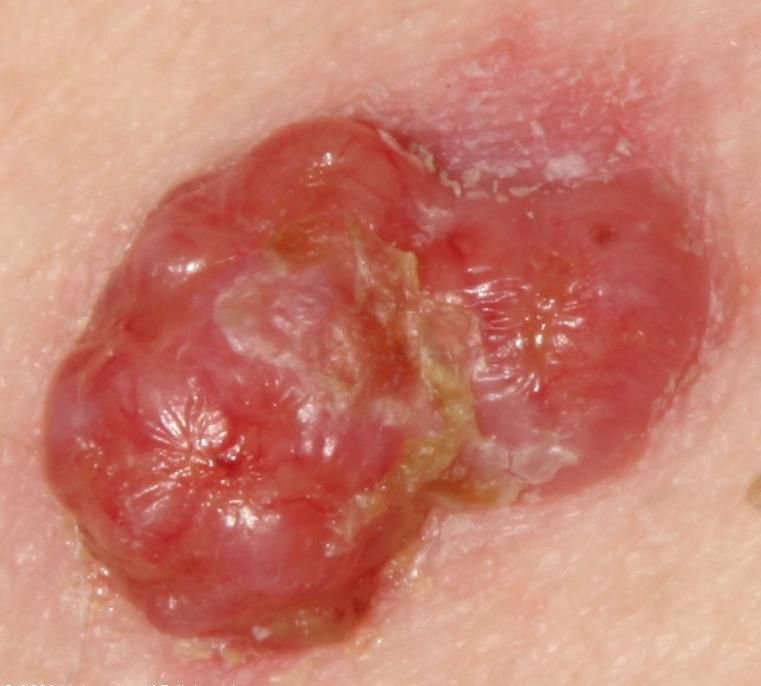
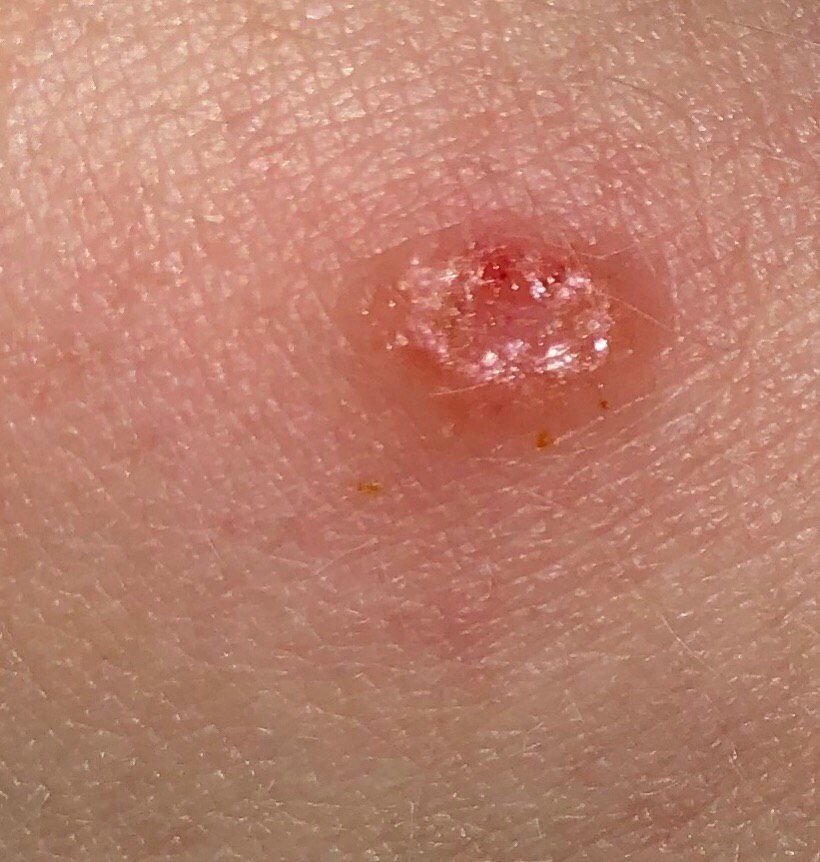
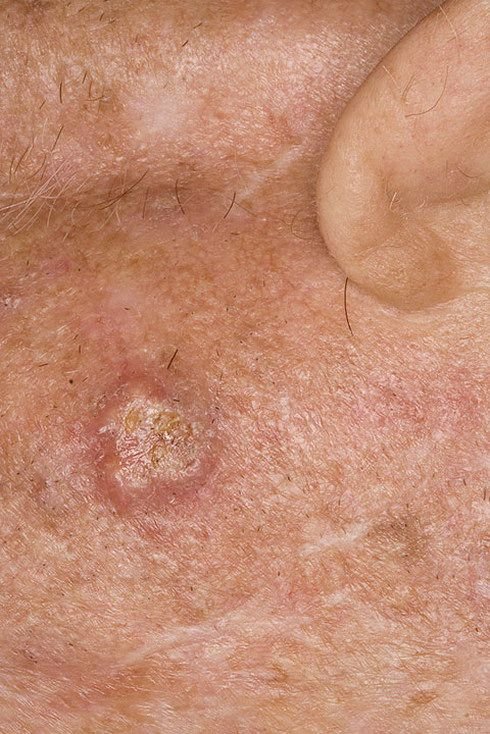
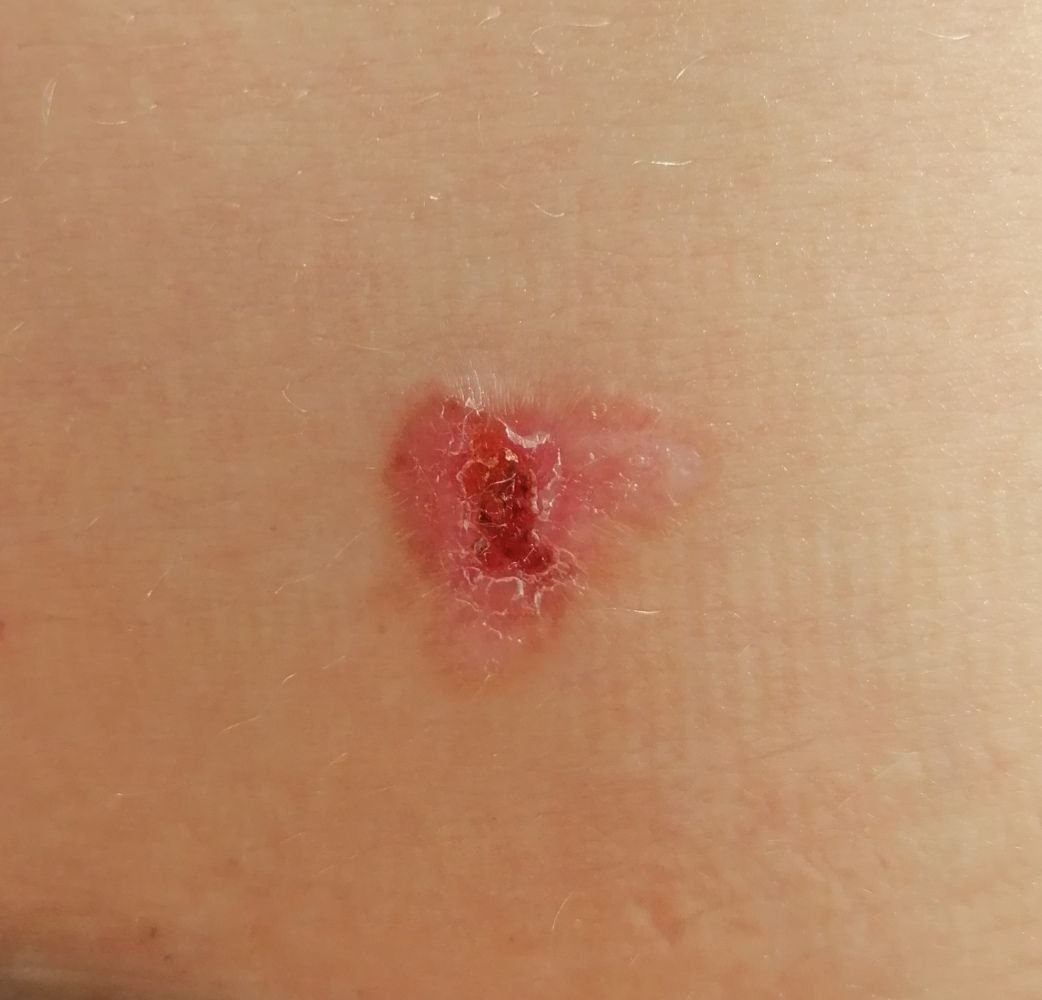
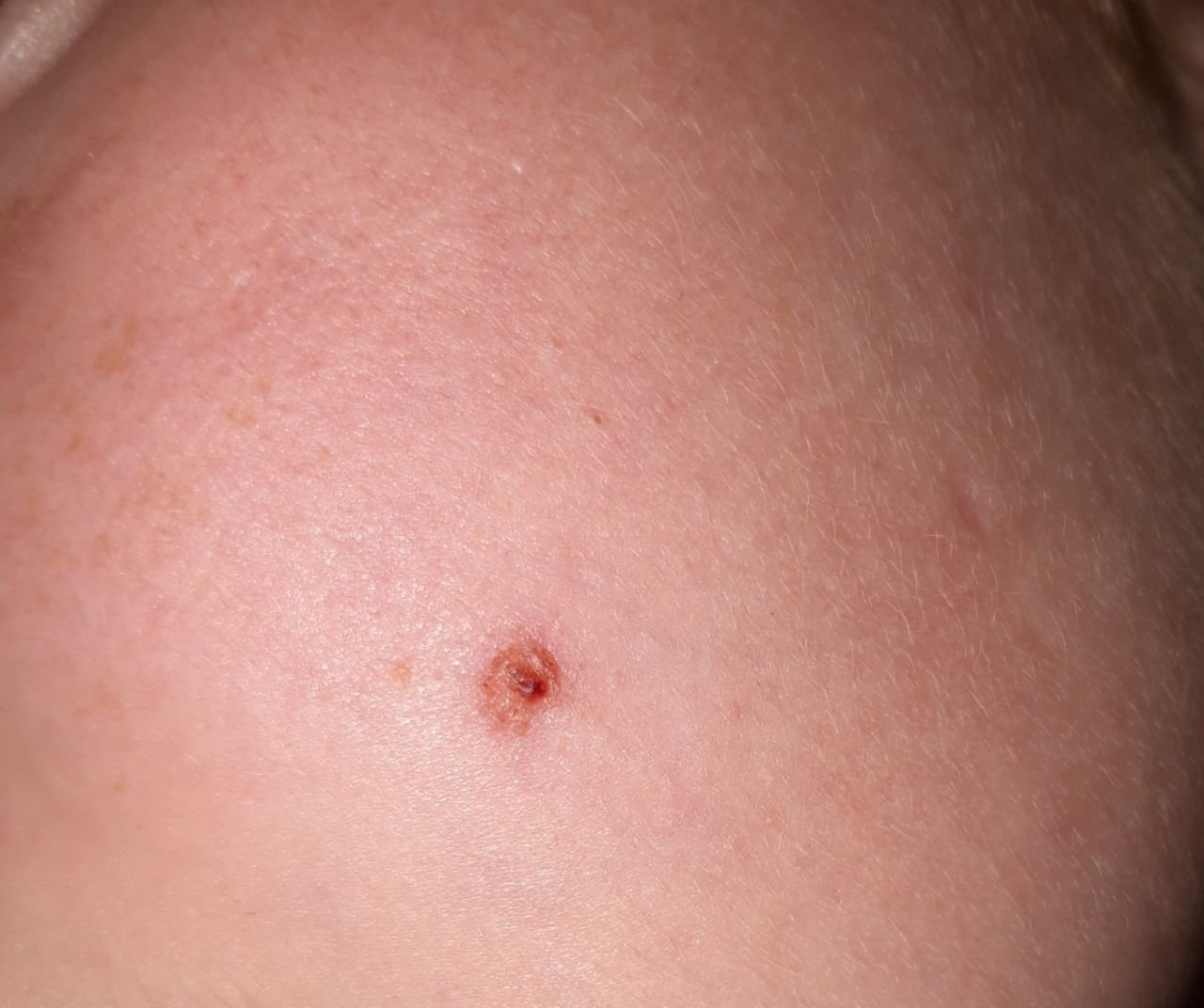
Basocellulært karcinom præsenterer typisk som en langsomt voksende, hævet læsion eller plade, der kan fremstå pink, kødfarvet eller rød. Dens overflade kan vise tegn på nodularitet, vorte-lignende vækster, erosion, ulceration eller skorpeformation. Blødning kan forekomme selv ved mindre traumer eller spontant på grund af den skrøbelige neoplastiske vaskulatur. Kanten af læsionen er ofte dårligt defineret og infiltrativ, hvilket afspejler dens tendens til at vokse dybt ind i dermis og subkutane væv.
I sin klassiske form kan BCC ligne en lille kraterlignende ulcer med rullede, perlemor-lignende kanter og et deprimeret centrområde. Alternativt kan det præsentere sig som en fremspringende knude, der er fastgjort til huden, nogle gange på en bred base. Farven kan variere alt efter læsionens stadie: tidlige former er pink til rød, mens ældre eller nekrotiske områder kan fremstå hvide, gullige eller grå. Læsionen mangler typisk hårvækst på grund af follikulær destruktion.
Størrelsen af et basocellulært karcinom kan variere fra 4 mm til over 40 mm. Den vokser langsomt over måneder til år, men i fravær af behandling kan den ekspandere betydeligt og infiltrere omkringliggende anatomiske regioner. Læsionen er typisk smertefri; dog, hvis det invaderer dybere væv som nerver eller muskler, kan smerte eller neurologiske symptomer udvikles. De mest almindelige steder omfatter solbelyste områder som ansigtet (især næsen, panden og kinderne), ører, hovedbund, nakke, øvre bryst, skuldre og underarme.
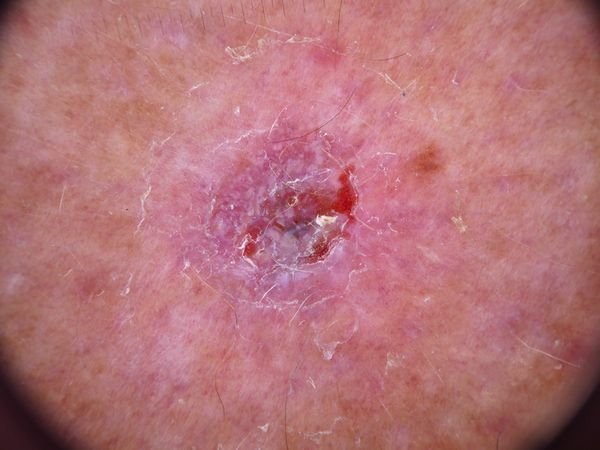
Dermatoskopiske Egenskaber
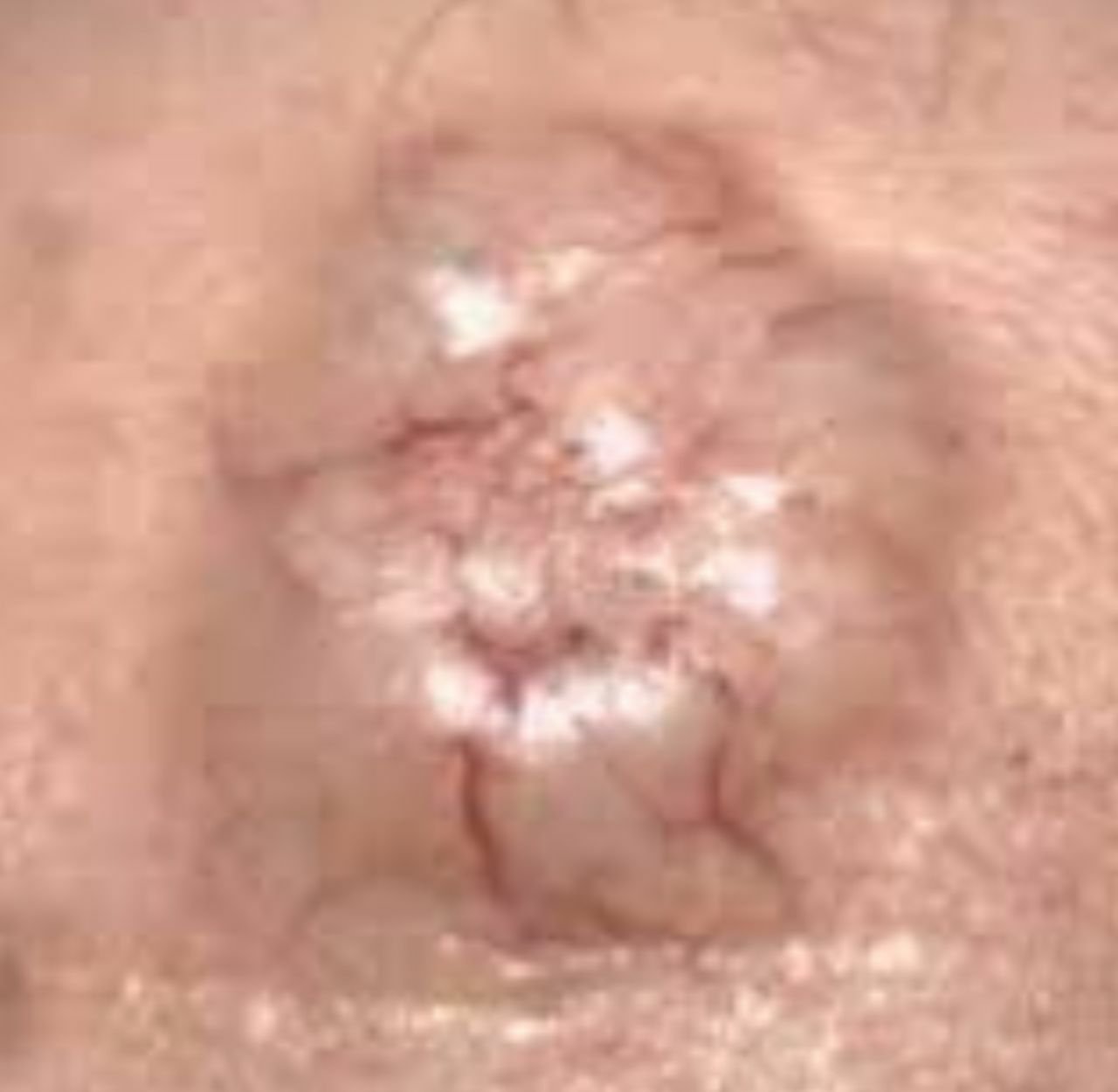
Dermatoskopi er et værdifuldt værktøj i vurderingen af basocellulært karcinom. Typiske træk visualiseret gennem dermatoskopi inkluderer:
- Arboriserende (træ-lignende) telangiektasi: Udvidede blodkar, der forgrener sig fra en central kilde, typisk set i nodulært BCC.
- Ulceration: Central erosion eller skorpeformation, der ofte korrelerer med histologisk nekrose.
- Blå-grå ovale grupper: Pigmenterede aggregationer af basalceller, der fremstår som runde eller ovale områder.
- Ikke-strukturerede lyserøde eller hvide zoner: Homogene områder uden normal hudarkitektur.
- Milium-lignende cyster: Hvide eller gule keratinfyldte cyster set i overfladisk BCC.
- Chrysalis (krystallinske) strukturer: Lys hvide, stribede refleksioner synlige under polarisert lys, der indikerer fibrose.
Differentialdiagnose
Differentialdiagnosen for BCC inkluderer en række godartede og ondartede hudtilstande, der kan efterligne dens kliniske træk. Disse inkluderer:
- Keratoacanthom
- Cutant ho
- Seborrhoisk keratosis
- Aktinisk keratosis
- Bowens sygdom (skvamøs cellekarcinom in situ)
- Skvamøs cellekarcinom
- Malignt melanom (især amelanotiske typer)
Risikofaktorer og Prognose
Selvom BCC klassificeres som en malign tumor, er dens prognose generelt gunstig på grund af den ekstremt lave metastasehastighed. Den primære bekymring er lokal vævsdestruktion og tilbagevenden efter behandling. Risikoen for tilbagevenden påvirkes af størrelsen, invasionsdybden og tilstrækkeligheden af den indledende behandling. Store tumorer eller dem, der ikke blev helt excideret, har en højere chance for tilbagevenden.
Udover lokal recidiv er patienter med BCC i øget risiko for at udvikle efterfølgende hudkræft på andre steder. Derfor anbefales omfattende hudovervågning. Klinisk opfølgning, fotografisk dokumentation og total body skin mapping er essentielle for overvågning og tidlig opdagelse af nye eller ændrede læsioner.
Nyere studier har vist en stigning i incidensen af BCC globalt, med en stigning på cirka 10 % over fem år. Dette fremhæver vigtigheden af opmærksomhed, tidlig opdagelse og forebyggende strategier.
Håndtering og Behandling
Hovedfokus for behandling af BCC er komplet kirurgisk excision med klare kanter, hvilket sikrer fjernelse af hele tumoren og reducerer risikoen for recidiv. Dette betragtes som guldstandart for de fleste typer af BCC.
Andre behandlingsmuligheder inkluderer:
- Strålebehandling: Især nyttig for patienter, der ikke kan gennemgå kirurgi, eller når tumorer er placeret i kosmetisk følsomme områder. Oftest anvendt til læsioner ≤20 mm i diameter.
- Fotodynamisk terapi: Bruges til overfladiske BCC’er, involverer anvendelse af et fotosensibiliserende middel efterfulgt af lys eksponering for at ødelægge tumorceller.
- Topisk kemoterapi: Midler som 5-fluorouracil eller imiquimod kan anvendes til overfladiske eller tidlige BCC’er. Disse behandlinger skal administreres under streng medicinsk overvågning på grund af potentielle bivirkninger og variabel effektivitet.
Destruktive procedurer såsom kryoterapi eller laserfjernelse frarådes generelt for BCC på grund af manglende histologisk bekræftelse og højere risiko for ufuldstændig fjernelse.
Forebyggelse
Forebyggende strategier fokuserer på at minimere UV-induceret hudskade og identificere tidlige tegn på hudkræft. Effektiv forebyggelse inkluderer:
- At undgå overdreven soleksponering, især i spidsbelastningstimer.
- At bruge bredspektrede solcremer med høj SPF, og genanvende hver 2–3 timer, når man er udendørs.
- At bære beskyttende tøj, hatte og solbriller.
- At undgå solarium og kunstige UV-kilder.
- At opretholde god hudhygiejne og regelmæssigt undersøge huden for nye eller ændrede læsioner.
- At gennemgå rutinemæssige dermatologiske undersøgelser, især for højrisikopersoner med tidligere hudkræft eller omfattende solskader.
En rettidig konsultation med en dermatolog eller onkolog i tilfælde af mistænkelige hudforandringer er afgørende for at forhindre komplikationer og sikre effektiv behandling.