Élargir la thérapie photodynamique pour un traitement efficace des carcinomes basocellulaires superficiels.
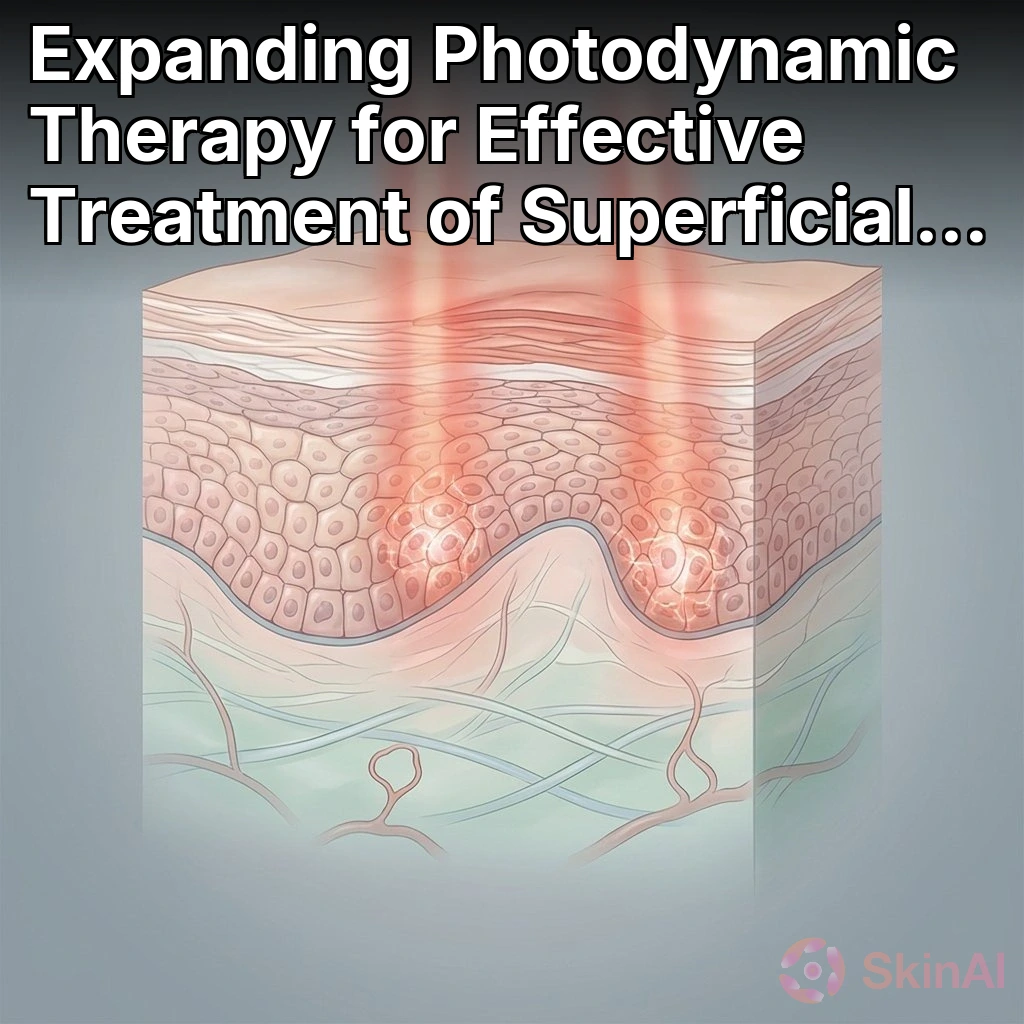
Carcinome basocellulaire superficiel : flexibilité des traitements et pourquoi c’est important
Le carcinome basocellulaire superficiel (cBCC) est un sous-type courant et généralement moins risqué du cancer de la peau basocellulaire qui apparaît souvent sur le tronc et d’autres zones où l’aspect cosmétique est important. En raison de son comportement et de sa localisation, les cliniciens ont plus de latitude pour choisir parmi des traitements qui ne sont pas strictement chirurgicaux, ce qui peut être un grand avantage pour certains patients.
Lorsque la chirurgie n’est pas la meilleure option — en raison des risques de saignement, de comorbidités médicales, de difficultés à se rendre à la clinique ou d’une forte inquiétude concernant les cicatrices — les thérapies non chirurgicales deviennent particulièrement utiles. Ces options incluent des agents topiques, la cryothérapie, des médicaments ciblés à petites molécules et la thérapie photodynamique (TPD), chacun ayant des avantages et des inconvénients que les cliniciens pèsent avec les patients (Source : American Academy of Dermatology, ressources pour les patients atteints de carcinome basocellulaire).
Pourquoi le cBCC permet plus de choix thérapeutiques
Le cBCC a tendance à croître superficiellement plutôt qu’à envahir profondément les tissus, ce qui le rend souvent accessible à des traitements qui ciblent la surface et la peau environnante immédiate plutôt que d’enlever des tissus avec de larges marges. Ce schéma clinique est la raison pour laquelle des stratégies multidisciplinaires sont réalistes pour de nombreuses personnes atteintes de cBCC (Source : NCCN Clinical Practice Guidelines in Oncology : Basal Cell Skin Cancer).
Thérapie photodynamique : une option non chirurgicale polyvalente
La thérapie photodynamique (TPD) utilise un photosensibilisateur topique appliqué sur la peau, qui est converti à l’intérieur des cellules anormales en un composé sensible à la lumière. L’exposition de la zone à une longueur d’onde lumineuse spécifique active ensuite ce composé et détruit les cellules anormales tout en préservant les structures plus profondes. Ce mécanisme ciblé, dirigé vers la peau, est l’une des raisons pour lesquelles la TPD peut être attrayante pour le cBCC et pour traiter la peau environnante endommagée par le soleil (Source : Cochrane Database of Systematic Reviews, Thérapie photodynamique pour le carcinome basocellulaire).
La TPD est soutenue par des études cliniques montrant une bonne efficacité pour les lésions superficielles et des résultats cosmétiques favorables par rapport à certaines approches chirurgicales ou thérapies destructrices. Les préparations de TPD à base de méthyl aminolévulinate et d’acide aminolévulinique sont utilisées en pratique, et des produits approuvés par les autorités réglementaires existent pour ces indications (Source : Galderma, informations sur le produit Metvix ; Source : Biofrontera, informations sur la prescription d’Ameluz).
Lumière bleue contre lumière rouge : différences pratiques
Deux sources lumineuses courantes pour la TPD sont la lumière bleue et la lumière rouge. La lumière bleue pénètre plus superficiellement et peut être efficace pour des lésions très superficielles, tandis que la lumière rouge pénètre plus profondément et peut être choisie pour des cBCC légèrement plus épais ou lorsque vous souhaitez une profondeur d’effet plus large. Le choix de la lumière peut dépendre de l’épaisseur de la lésion, de sa localisation et de l’équipement de la clinique (Source : Cochrane Database of Systematic Reviews, Thérapie photodynamique pour le carcinome basocellulaire).
Autres options non chirurgicales et adjuvantes
Au-delà de la TPD, les cliniciens utilisent couramment des thérapies topiques (comme l’imiquimod ou le fluorouracil), la cryothérapie, et — lorsque cela est approprié — des médicaments ciblés systémiques appelés inhibiteurs de la voie Hedgehog. Chaque approche a différentes indications, effets secondaires et besoins de surveillance (Source : NCCN Clinical Practice Guidelines in Oncology : Basal Cell Skin Cancer).
Les inhibiteurs de la voie Hedgehog comme le vismodegib et le sonidegib sont des agents oraux utilisés pour les cBCC localement avancés ou métastatiques ou pour les patients atteints de syndromes génétiques qui provoquent de nombreuses tumeurs (par exemple, le syndrome de Gorlin). Ces médicaments peuvent réduire considérablement la charge tumorale mais nécessitent une discussion attentive concernant les effets secondaires et la gestion à long terme (Source : U.S. Food and Drug Administration, approbation de l’Erivedge (vismodegib) ; Source : U.S. Food and Drug Administration, approbation de l’Odomzo (sonidegib)).
Qui bénéficie le plus des inhibiteurs de la voie Hedgehog
Les patients atteints du sindrome de Gorlin (également appelé syndrome névoïde de carcinome basocellulaire) développent souvent de nombreux cBCC au cours de leur vie et peuvent être candidats aux inhibiteurs de la voie Hedgehog lorsque la chirurgie serait impraticable ou défigurante. Ces agents sont également envisagés pour une charge tumorale élevée ou une maladie localement avancée qui ne peut pas être éliminée chirurgicalement en toute sécurité (Source : NIH Genetic and Rare Diseases Information Center, syndrome de Gorlin).
Lorsque la cicatrisation influence les choix de traitement
La peur des cicatrices est l’une des raisons les plus courantes pour lesquelles les gens hésitent à subir une chirurgie pour un cancer de la peau. Un antécédent de cicatrices problématiques (y compris les chéloïdes), des tumeurs sur des sites sensibles sur le plan cosmétique et l’anxiété concernant la cicatrisation des plaies sont des préoccupations fréquentes soulevées en clinique.
Plutôt que d’imposer un choix binaire — chirurgie ou pas de chirurgie — de nombreux dermatologues adoptent une approche combinée ou séquencée. Par exemple, commencer par une modalité non chirurgicale comme la TPD pour réduire la taille de la tumeur (ou pour traiter la cancérisation de champ environnante) peut parfois permettre une intervention chirurgicale plus petite et moins invasive par la suite, réduisant ainsi la taille et la complexité de la cicatrice.
Cette stratégie « et » — combinant des modalités en séquence ou comme adjuvants — permet aux cliniciens d’adapter les soins à la fois au contrôle oncologique et aux priorités cosmétiques du patient. Discuter des attentes, des résultats possibles et des compromis aide les patients à choisir un plan individualisé (Source : American Academy of Dermatology, ressources pour les patients atteints de carcinome basocellulaire).
TPD comme thérapie dirigée vers le champ
Un des plus grands avantages de la TPD est sa capacité à agir non seulement sur une tumeur visible mais aussi sur la peau environnante endommagée par le soleil qui abrite des changements précancéreux, tels que les kératoses actiniques, et peut être la source de futures tumeurs. Traiter cette zone plus large est parfois appelé thérapie de champ ou traitement dirigé vers le champ.
En s’attaquant à la fois à la lésion et à la peau photodamagée environnante, la TPD peut réduire la charge tumorale immédiate et potentiellement diminuer le risque de nouveaux cBCC superficiels ou d’autres lésions actiniques se développant dans ce champ. Les cliniciens décrivent souvent cela comme traiter la tumeur plus l’environnement cancérigène plutôt que de traiter une lésion isolément (Source : Cochrane Database of Systematic Reviews, Thérapie photodynamique pour le carcinome basocellulaire).
Intégration avec d’autres traitements
La TPD peut être utilisée en complément d’autres traitements. Des exemples incluent :
-
Utilisation pré-chirurgicale pour réduire les lésions avant une excision plus petite ou la chirurgie micrographique de Mohs,
-
Utilisation adjuvante après la chirurgie pour traiter les changements résiduels du champ ou les petits foyers,
-
Combinaison avec des inhibiteurs de la voie Hedgehog systémiques chez des patients complexes sélectionnés pour réduire la charge tumorale et simplifier la thérapie locale.
Ces combinaisons flexibles permettent des plans adaptés pour les personnes dont la maladie ou les comorbidités rendent le traitement à modalité unique moins attrayant (Source : NCCN Clinical Practice Guidelines in Oncology : Basal Cell Skin Cancer).
Considérations pratiques pour les cliniciens et les patients
Lors de la discussion de la TPD ou d’autres options non chirurgicales, les cliniciens devraient aborder :
-
L’efficacité attendue pour les lésions superficielles par rapport aux types de cBCC plus profonds,
-
Les résultats cosmétiques et les compromis liés aux cicatrices,
-
Les sensations liées à la procédure telles que la douleur temporaire ou la photosensibilité, et les soins post-traitement,
-
Le calendrier de suivi et la nécessité de surveiller les récidives ou les nouvelles lésions.
La sélection des patients est importante : la TPD fonctionne mieux pour les lésions superficielles et pour les patients qui peuvent suivre les instructions de photoprotection et de post-procédure. Pour les cBCC plus épais ou infiltrants, l’excision chirurgicale ou la chirurgie de Mohs restent souvent la norme (Source : NCCN Clinical Practice Guidelines in Oncology : Basal Cell Skin Cancer ; Source : American Academy of Dermatology, ressources pour les patients atteints de carcinome basocellulaire).
Conclusion
Pour de nombreux cas de photo-vieillissement, dommages causés par le soleil, kératoses actiniques, et carcinomes basocellulaires superficiels, la thérapie photodynamique est un outil précieux à considérer. Son action dirigée vers le champ, ses résultats cosmétiques favorables et sa compatibilité avec d’autres thérapies en font un pilier dans l’arsenal de traitement.
Plutôt que de voir le traitement comme une décision entre chirurgie et soins non chirurgicaux, une approche combinée centrée sur le patient — utilisant la TPD lorsque cela est approprié, séquençant les traitements et intégrant des options systémiques pour les cas complexes — produit souvent le meilleur équilibre entre contrôle du cancer et résultat cosmétique (Source : NCCN Clinical Practice Guidelines in Oncology : Basal Cell Skin Cancer).
Sources
- American Academy of Dermatology, ressources pour les patients atteints de carcinome basocellulaire (Source : American Academy of Dermatology, ressources pour les patients atteints de carcinome basocellulaire).
- NCCN Clinical Practice Guidelines in Oncology : Basal Cell Skin Cancer (Source : NCCN Clinical Practice Guidelines in Oncology : Basal Cell Skin Cancer).
- Cochrane Database of Systematic Reviews, Thérapie photodynamique pour le carcinome basocellulaire (Source : Cochrane Database of Systematic Reviews, Thérapie photodynamique pour le carcinome basocellulaire).
- Biofrontera, informations sur la prescription d’Ameluz (Source : Biofrontera, informations sur la prescription d’Ameluz).
- Galderma, informations sur le produit Metvix (Source : Galderma, informations sur le produit Metvix).
- U.S. Food and Drug Administration, approbation de l’Erivedge (vismodegib) (Source : U.S. Food and Drug Administration, approbation de l’Erivedge (vismodegib)).
- U.S. Food and Drug Administration, approbation de l’Odomzo (sonidegib) (Source : U.S. Food and Drug Administration, approbation de l’Odomzo (sonidegib)).
- National Institutes of Health — Genetic and Rare Diseases Information Center, syndrome de Gorlin (Source : NIH Genetic and Rare Diseases Information Center, syndrome de Gorlin).
- Commentaire d’expert : Neal Bhatia, MD — perspectives cliniques sur l’intégration de la thérapie photodynamique dans la pratique (Source : Interview avec Neal Bhatia, MD).
