Carcinoma basocellulare (ICD-10: C44) 🚨
Carcinoma a Cellule Basali (BCC, Cancro della Pelle a Cellule Basali)
Il Carcinoma a Cellule Basali (BCC) è un tumore maligno della pelle che origina dalle cellule basali dell’epidermide. È caratterizzato principalmente dalla sua crescita localmente invasiva e dal suo potenziale estremamente basso di metastatizzare a organi distanti. Nonostante sia maligno, il BCC è considerato la forma meno aggressiva di cancro della pelle a causa della sua rara associazione con una diffusione sistemica. Tuttavia, se non trattato, il tumore può causare una significativa distruzione del tessuto locale, deformità e compromissione della funzionalità. La prognosi per il BCC è generalmente favorevole, particolarmente quando diagnosticato precocemente e gestito adeguatamente. Il BCC colpisce tipicamente individui di età superiore ai 35-40 anni e si verifica con una frequenza approssimativamente uguale sia negli uomini che nelle donne.
Fattori Predisponenti
Anche se non esiste una singola causa definitiva per lo sviluppo del carcinoma a cellule basali, sono stati identificati diversi fattori predisponenti che aumentano significativamente la probabilità della sua insorgenza. Questi fattori di rischio spesso agiscono cumulativamente nel tempo e sono più rilevanti negli individui con prolungata esposizione ambientale o occupazionale:
- Esposizione Cronica ai Raggi Ultravioletti (UV): Il fattore di rischio più significativo e ben consolidato per il BCC è l’eccessiva esposizione alla radiazione ultravioletta solare o artificiale. L’esposizione prolungata al sole, in particolare senza protezione, danneggia il DNA nelle cellule della pelle e porta a mutazioni nei geni soppressori del tumore come il PTCH1, che è spesso implicato nello sviluppo del BCC.
- Radiazioni Ionizzanti: Gli individui che hanno subito radioterapia o sono stati esposti ad altre fonti di radiazioni ionizzanti sono a rischio elevato di sviluppare BCC, specialmente nelle aree della pelle precedentemente irradiate.
- Esposizione a Sostanze Chimiche Cancerogene: Il contatto prolungato con irritanti chimici come arsenico, solventi industriali o prodotti a base di catrame può aumentare la probabilità di formazione di tumori.
- Trauma o Infiammazione Cutanea Cronica: Lesioni cutanee di lunga data, ulcere, cicatrici o aree di irritazione meccanica ripetuta possono fungere da siti per lo sviluppo del BCC.
Diagnosi
La diagnosi del carcinoma a cellule basali inizia con un’esame clinico completo. Il dermatologo valuta la morfologia, le caratteristiche superficiali e il comportamento della lesione nel tempo. La dermatoscopia viene quindi utilizzata per migliorare la visualizzazione delle caratteristiche sottosuperficiali come i modelli vascolari, la pigmentazione e le asimmetrie strutturali. Se i risultati clinici e dermatoscopici suggeriscono malignità, viene eseguita una biopsia cutanea per confermare la diagnosi. Questo comporta l prelievo di un campione di tessuto dalla lesione e l’esame istologico per caratteristiche specifiche del BCC, come la proliferazione di cellule basaloidi con palizzamento periferico e ritrattamento stromale.
Presentazione Clinica e Sintomi
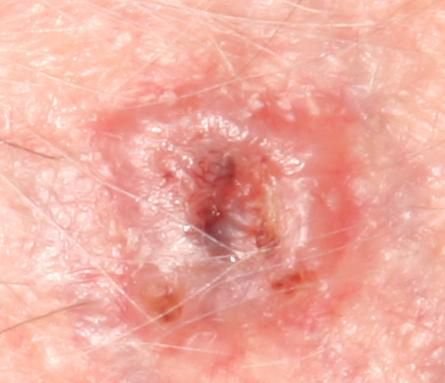
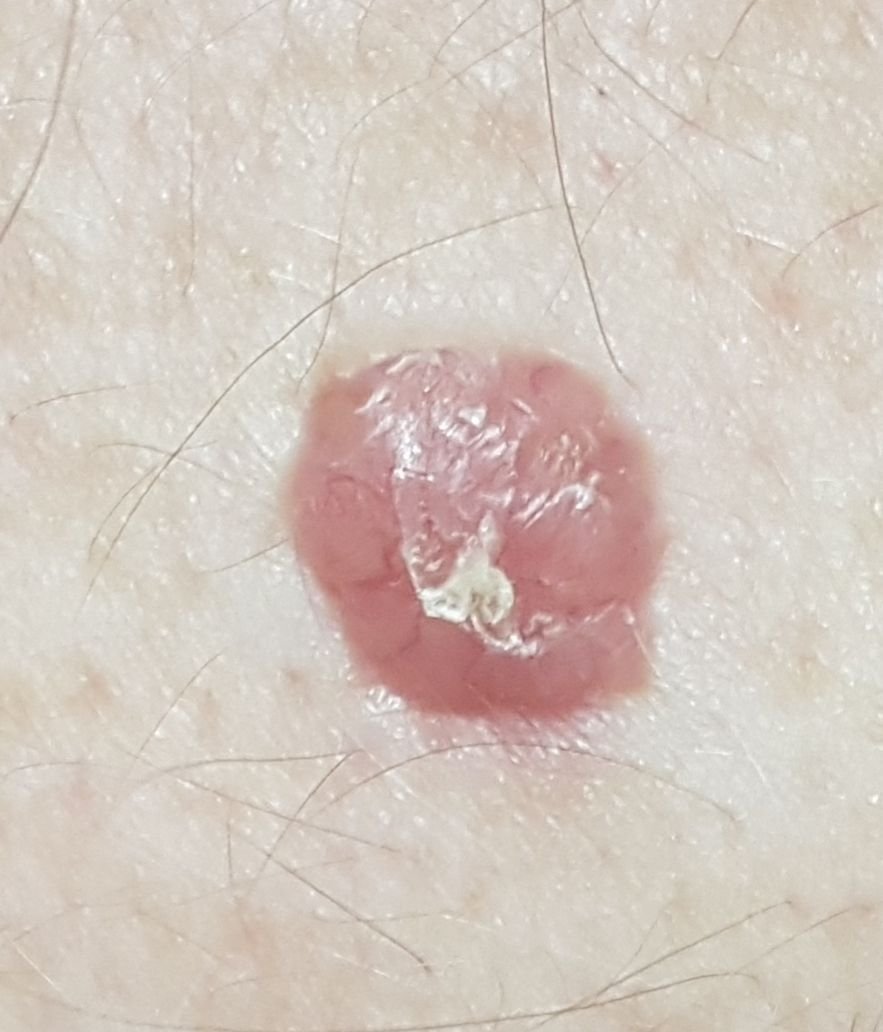
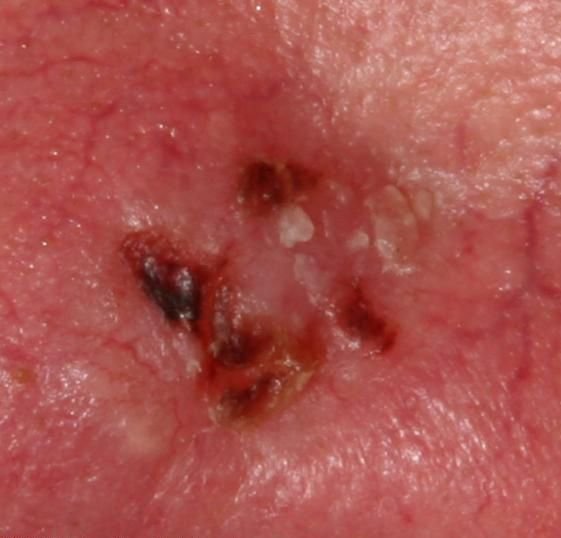
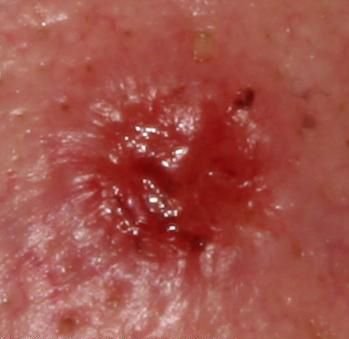
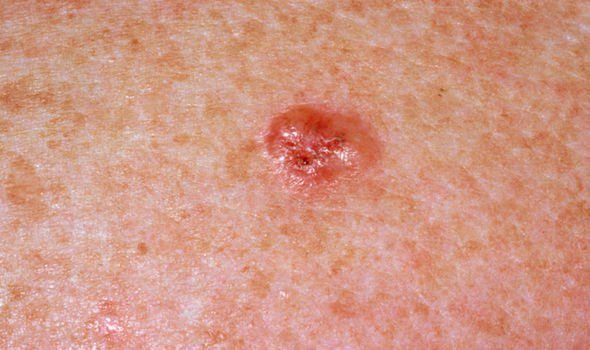
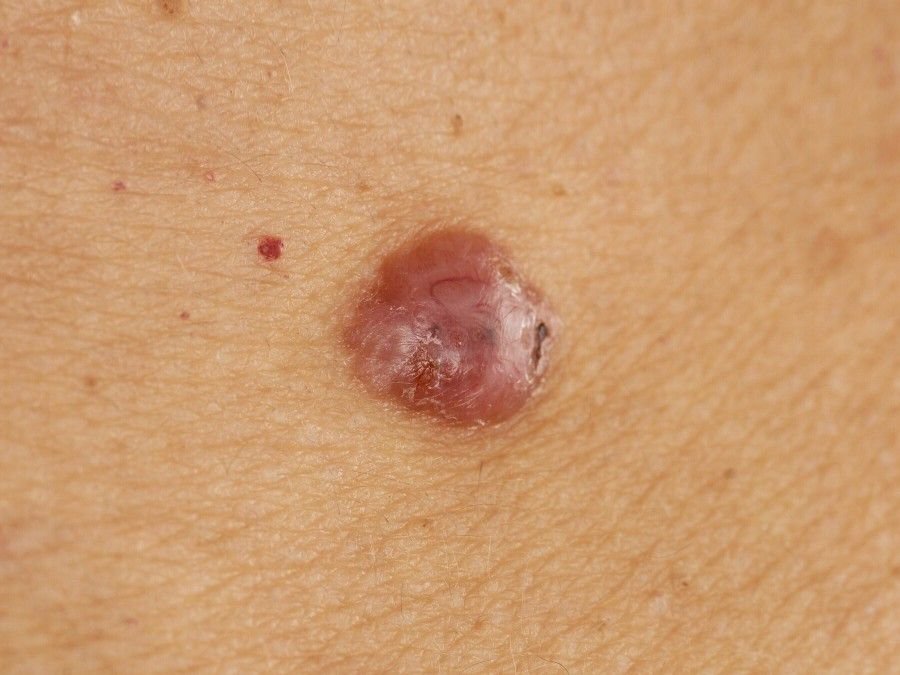
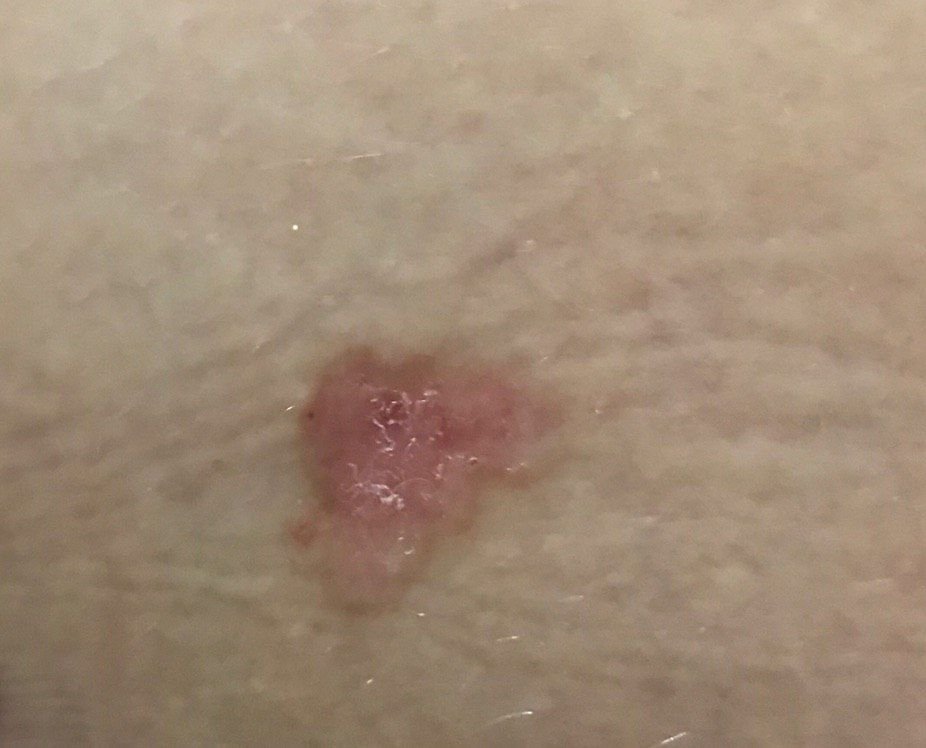
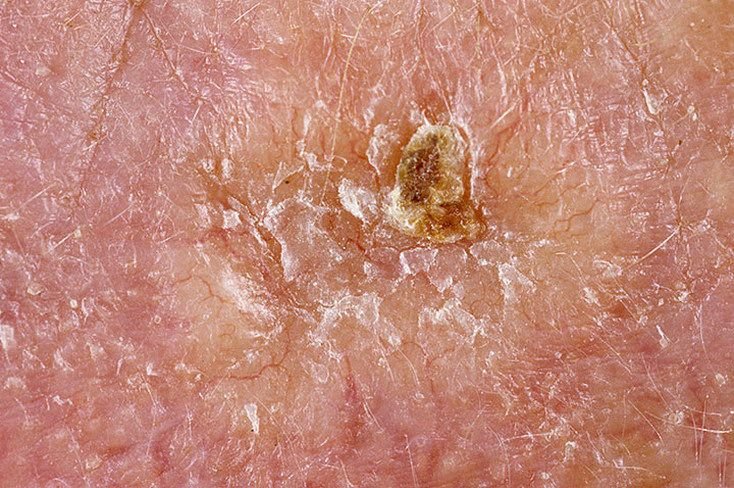
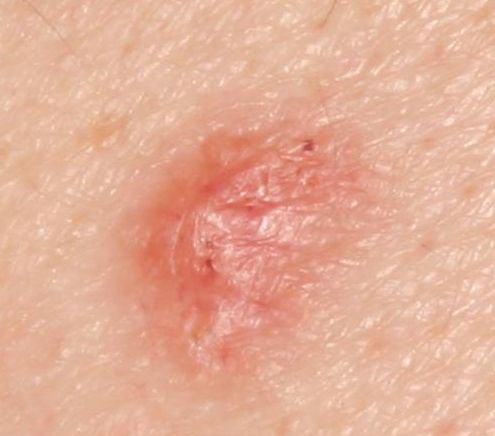
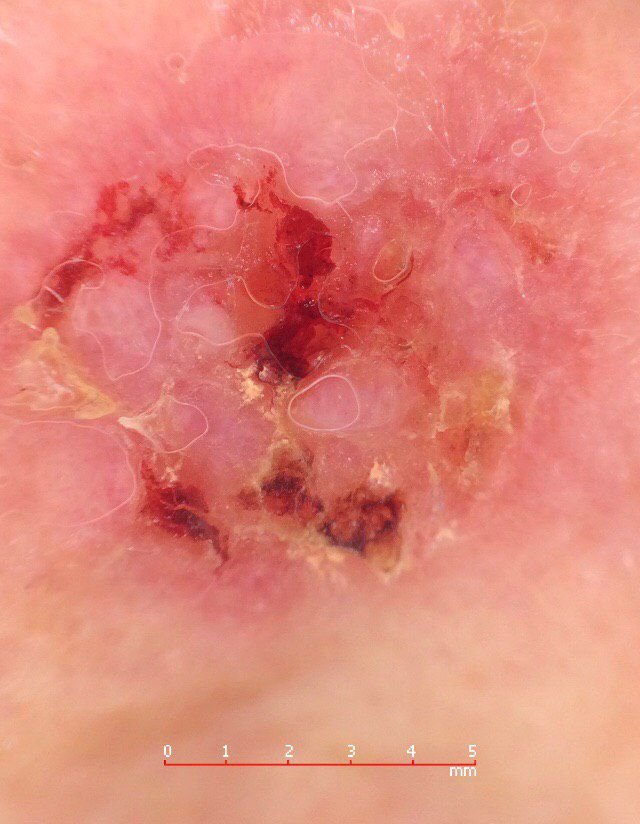
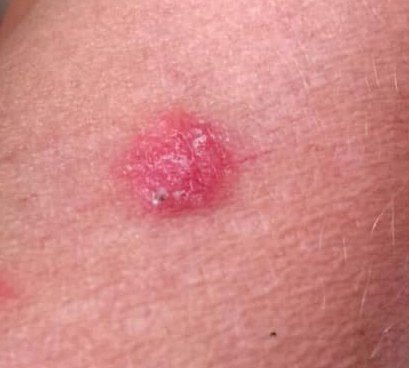
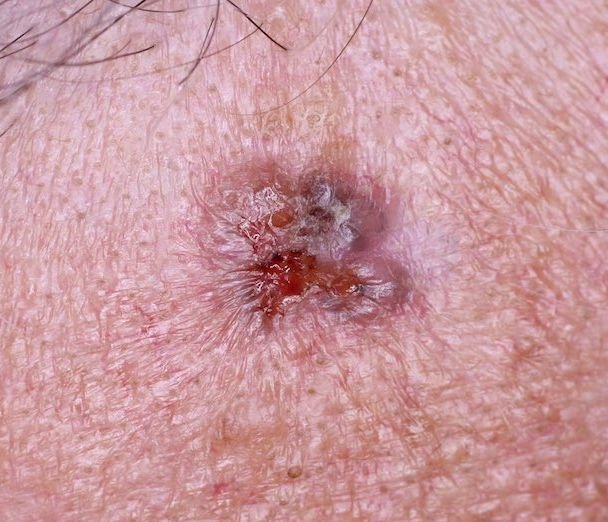
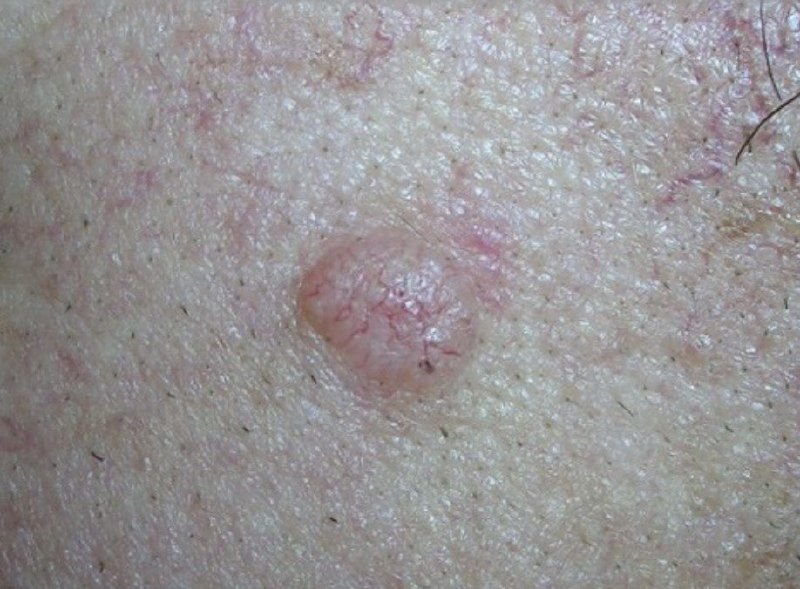
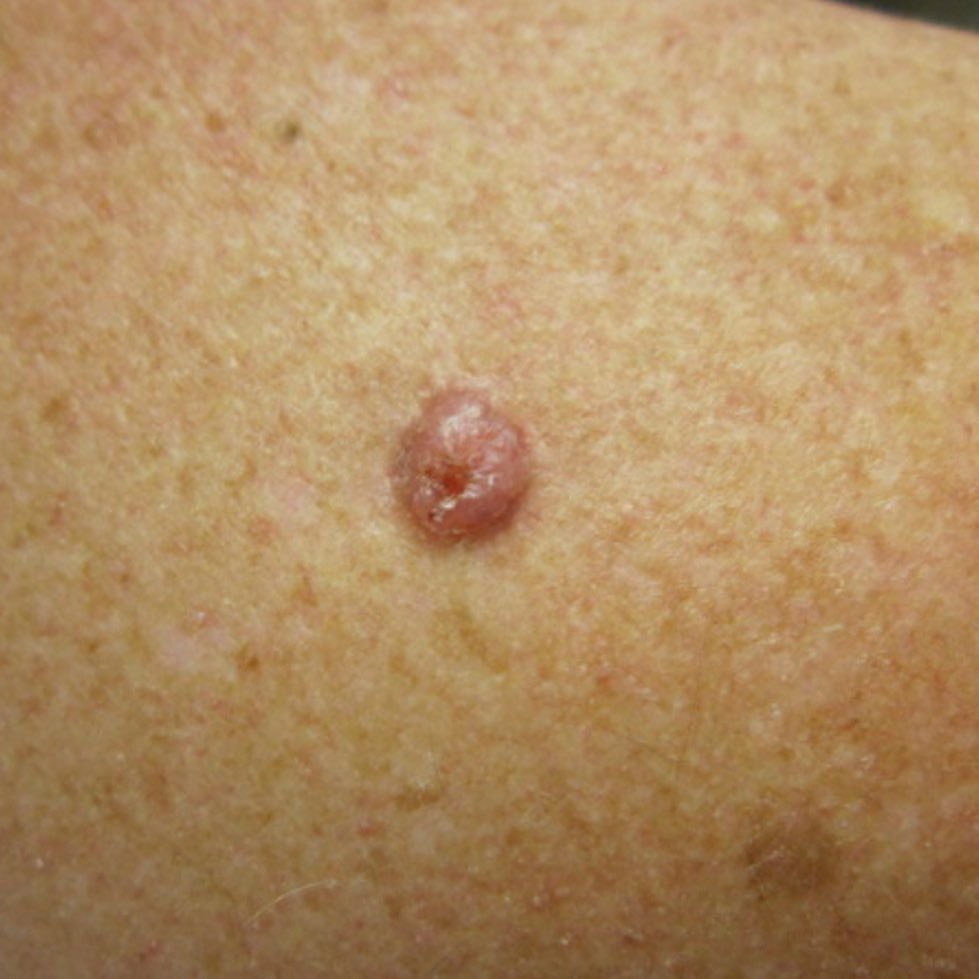
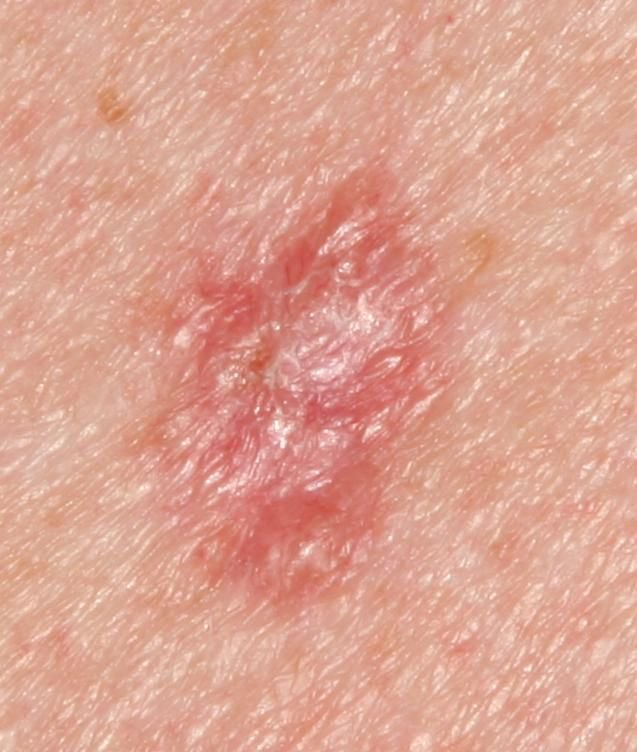
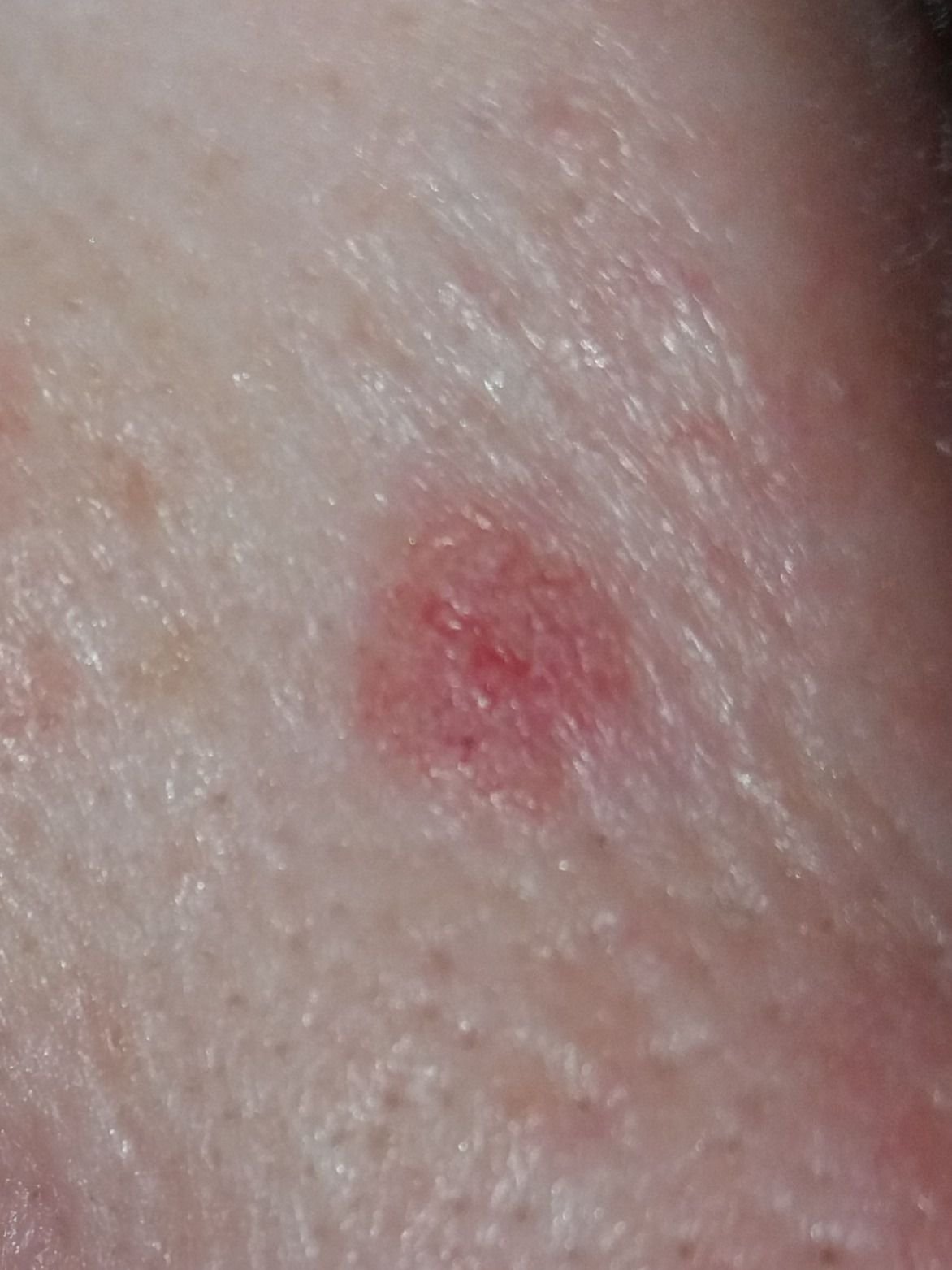
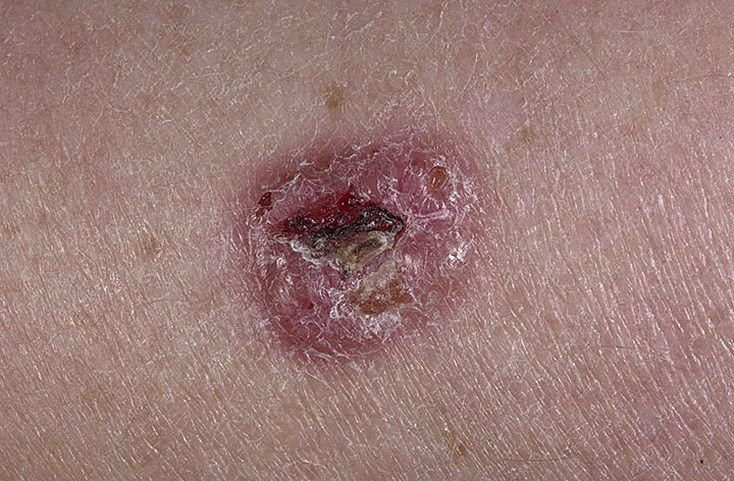
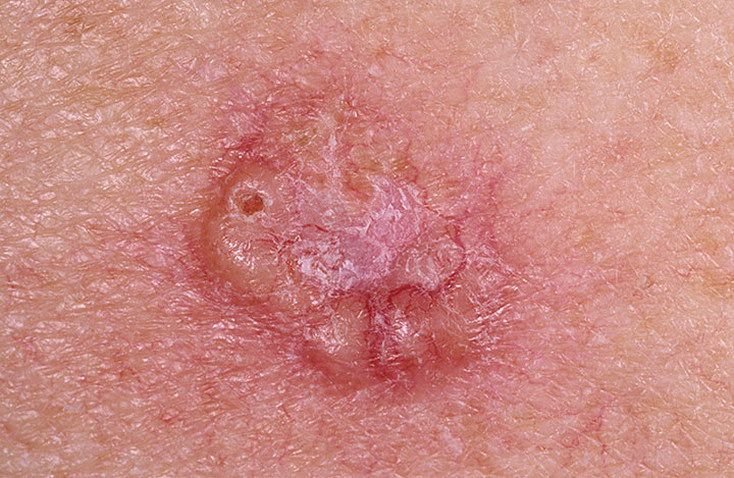
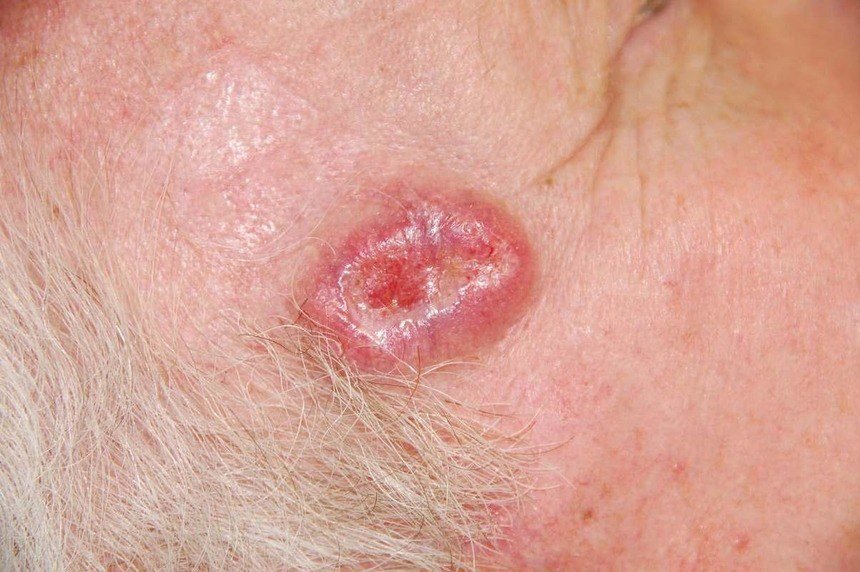
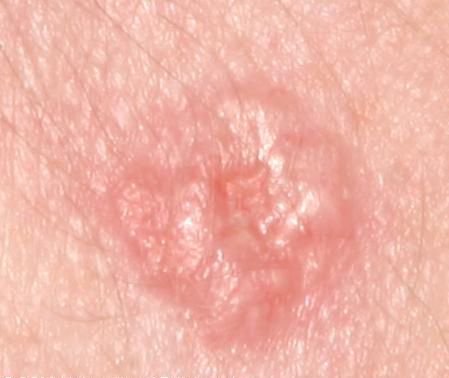
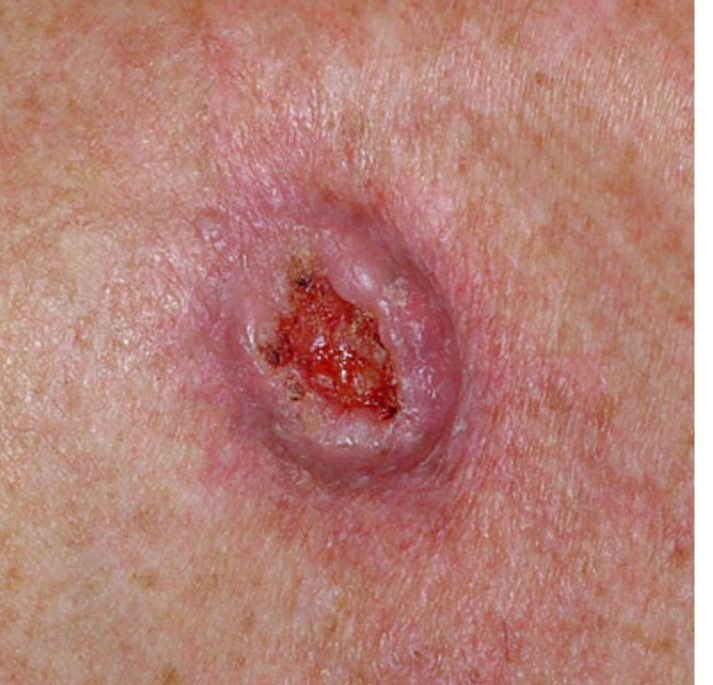
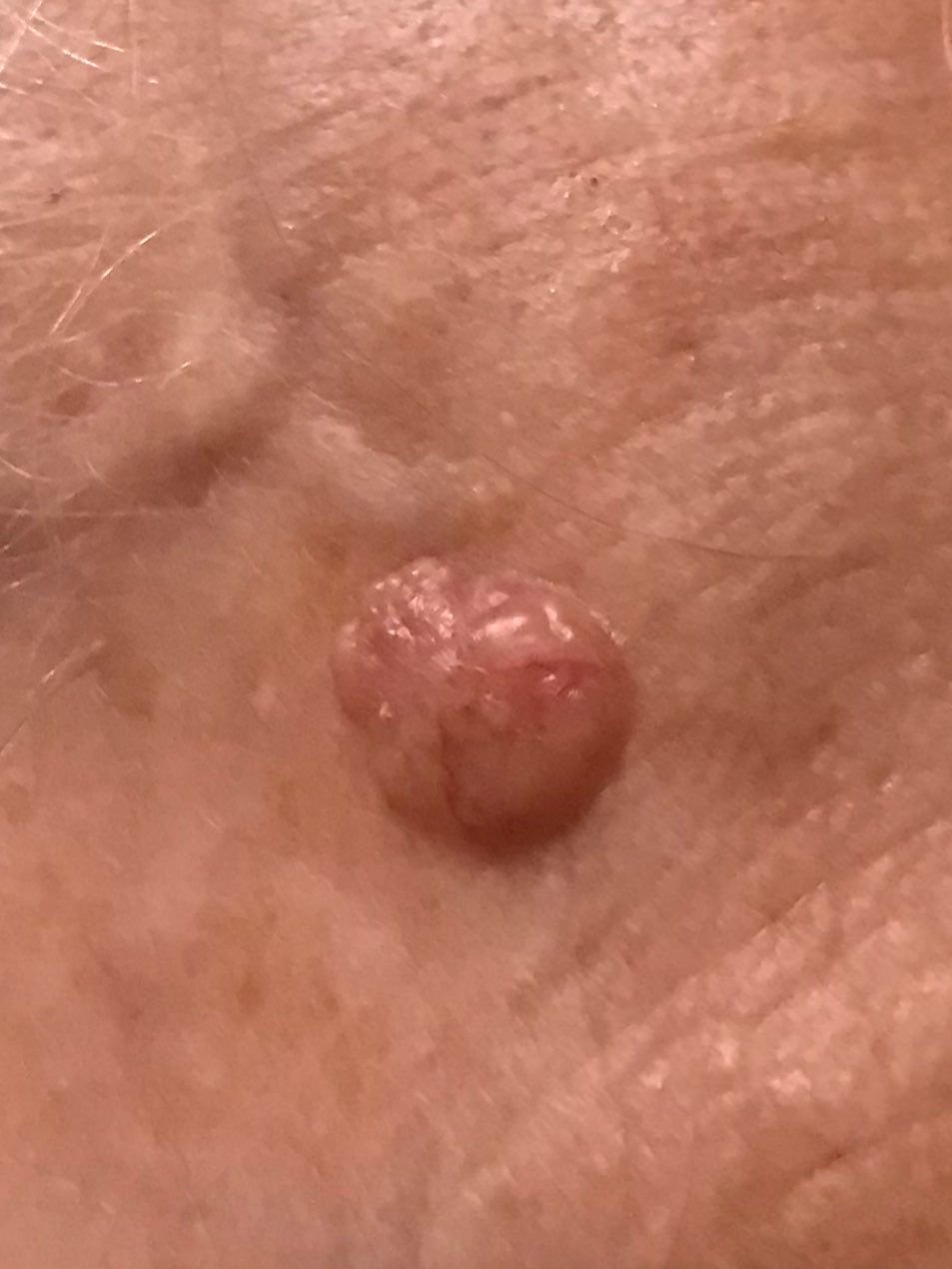
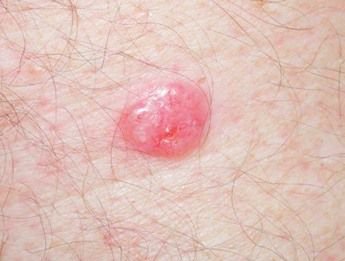
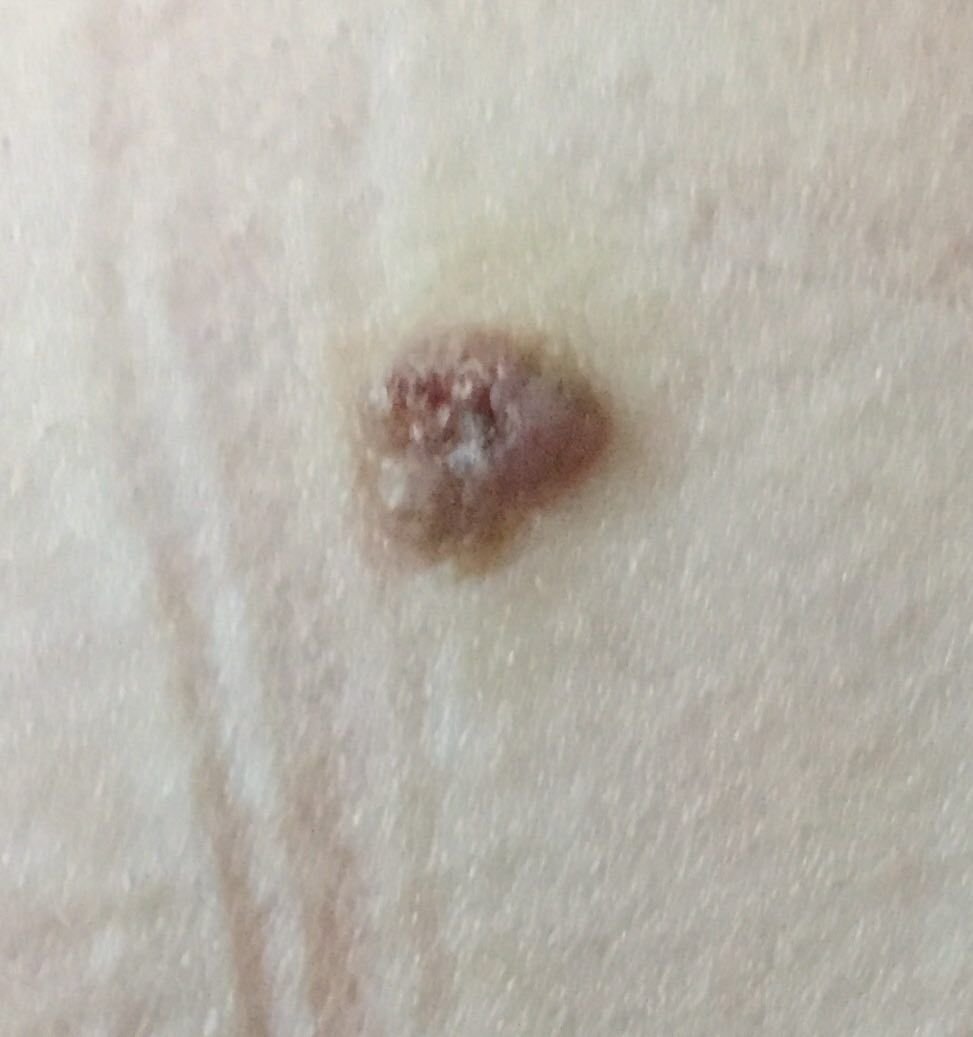
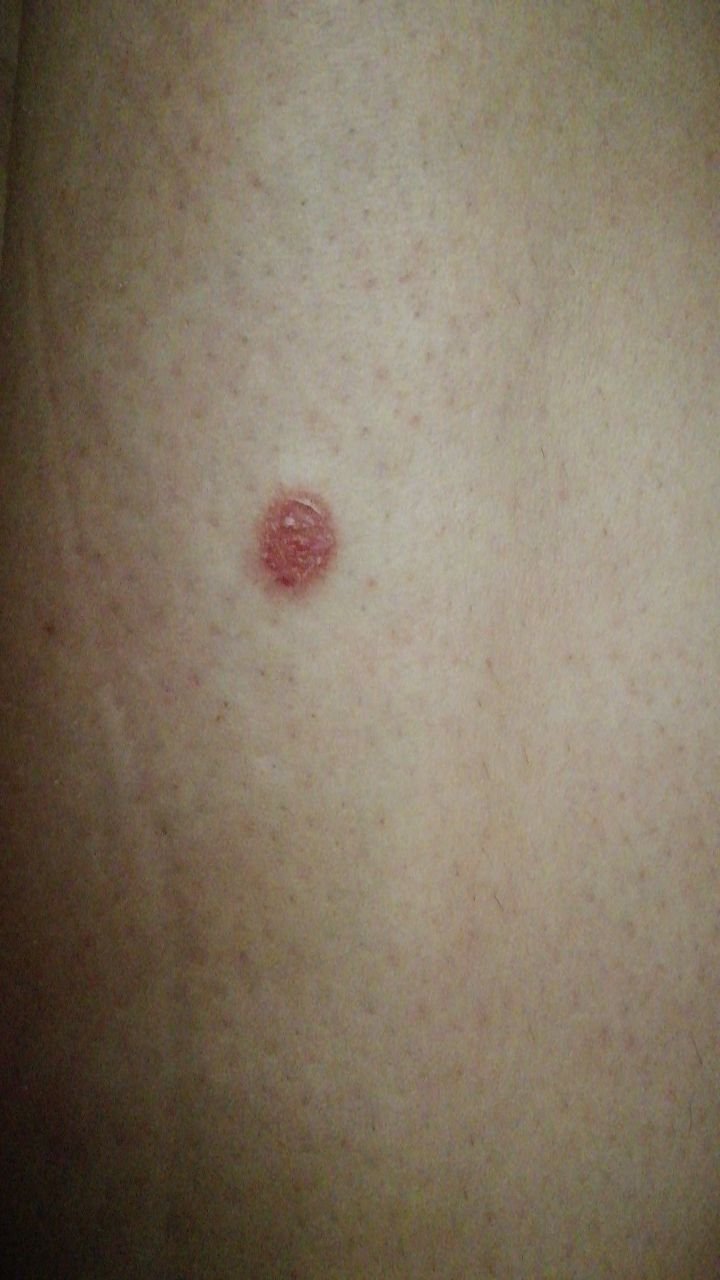
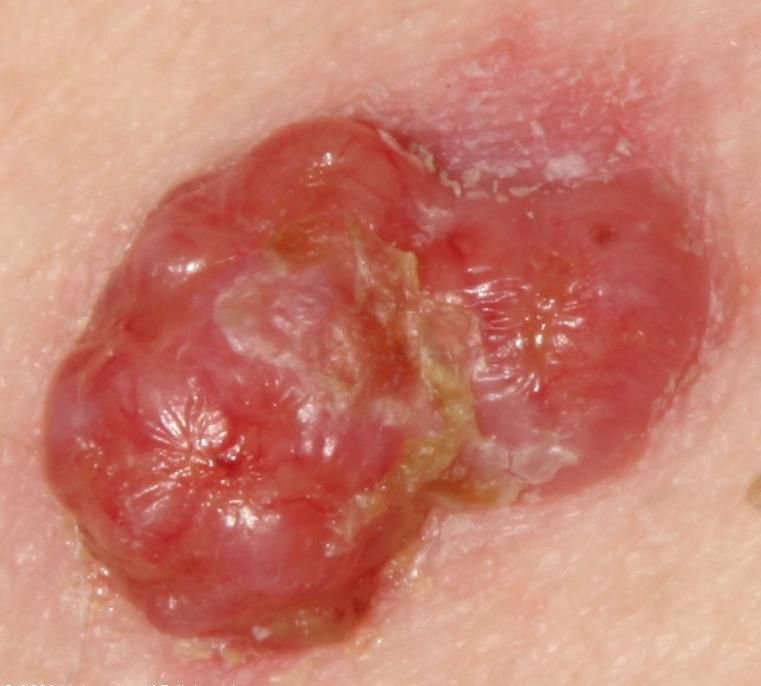
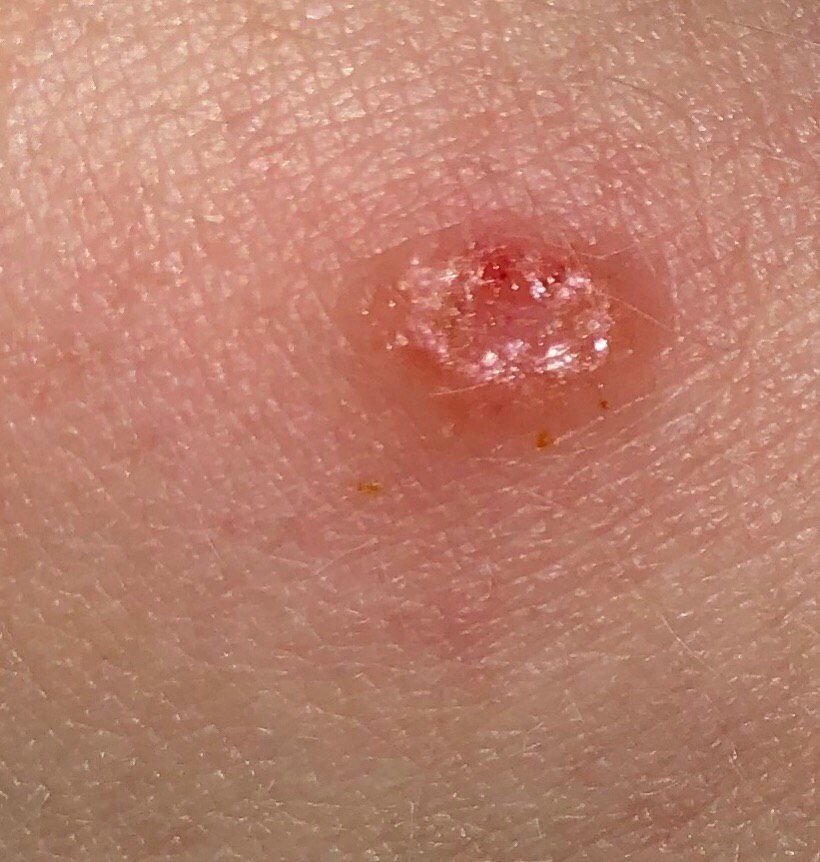
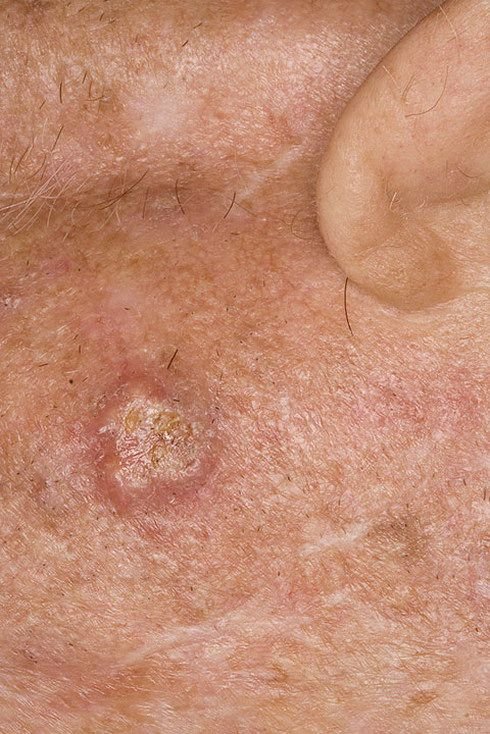
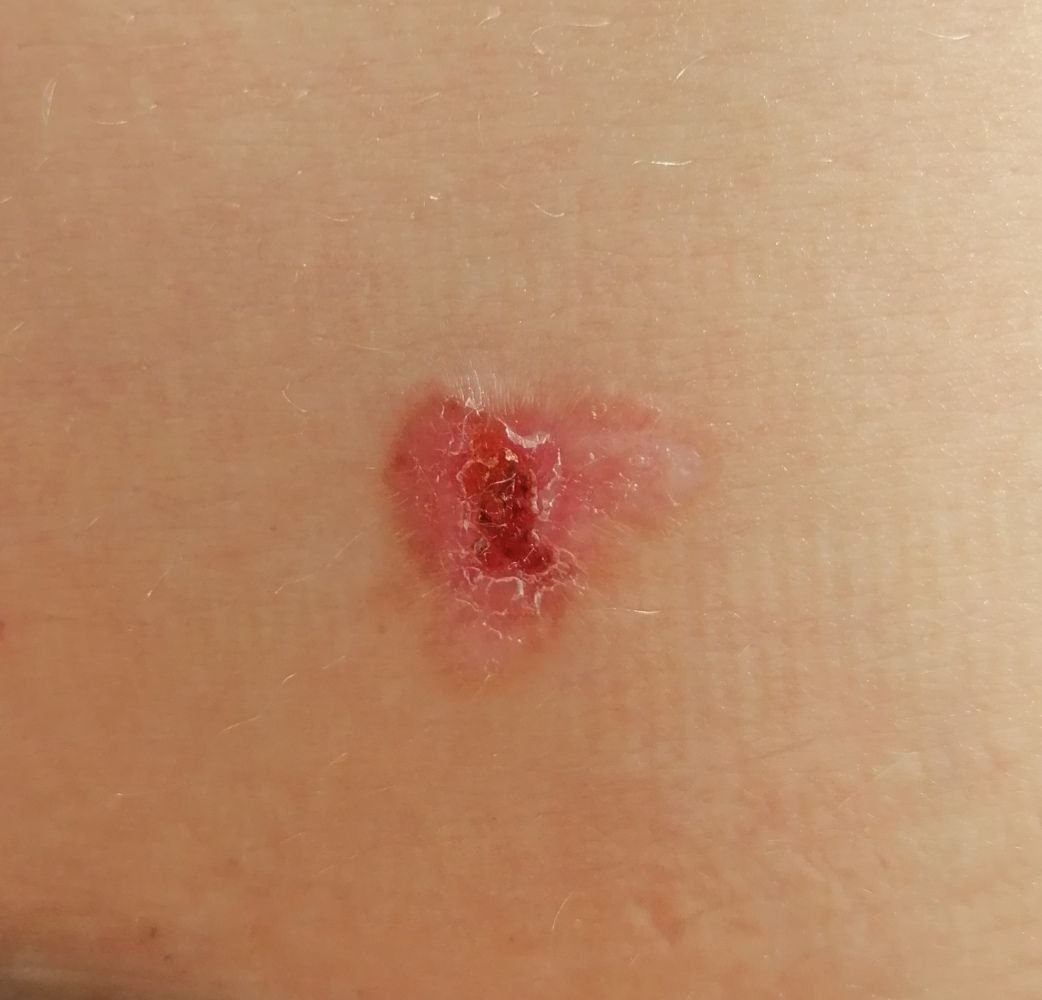
Il carcinoma basocellulare si presenta tipicamente come una lesione o placche sollevate che aumentano lentamente di dimensioni e possono apparire di colore rosa, carne o rosso. La sua superficie può mostrare segni di nodularità, escrescenze simili a verruche, erosione, ulcerazione o croste. Il sanguinamento può verificarsi anche con traumi minori o spontaneamente a causa della fragilità della vasculatura neoplastica. I margini della lesione sono spesso poco definiti e infiltrativi, riflettendo la sua tendenza a crescere in profondità nel derma e nei tessuti sottocutanei.
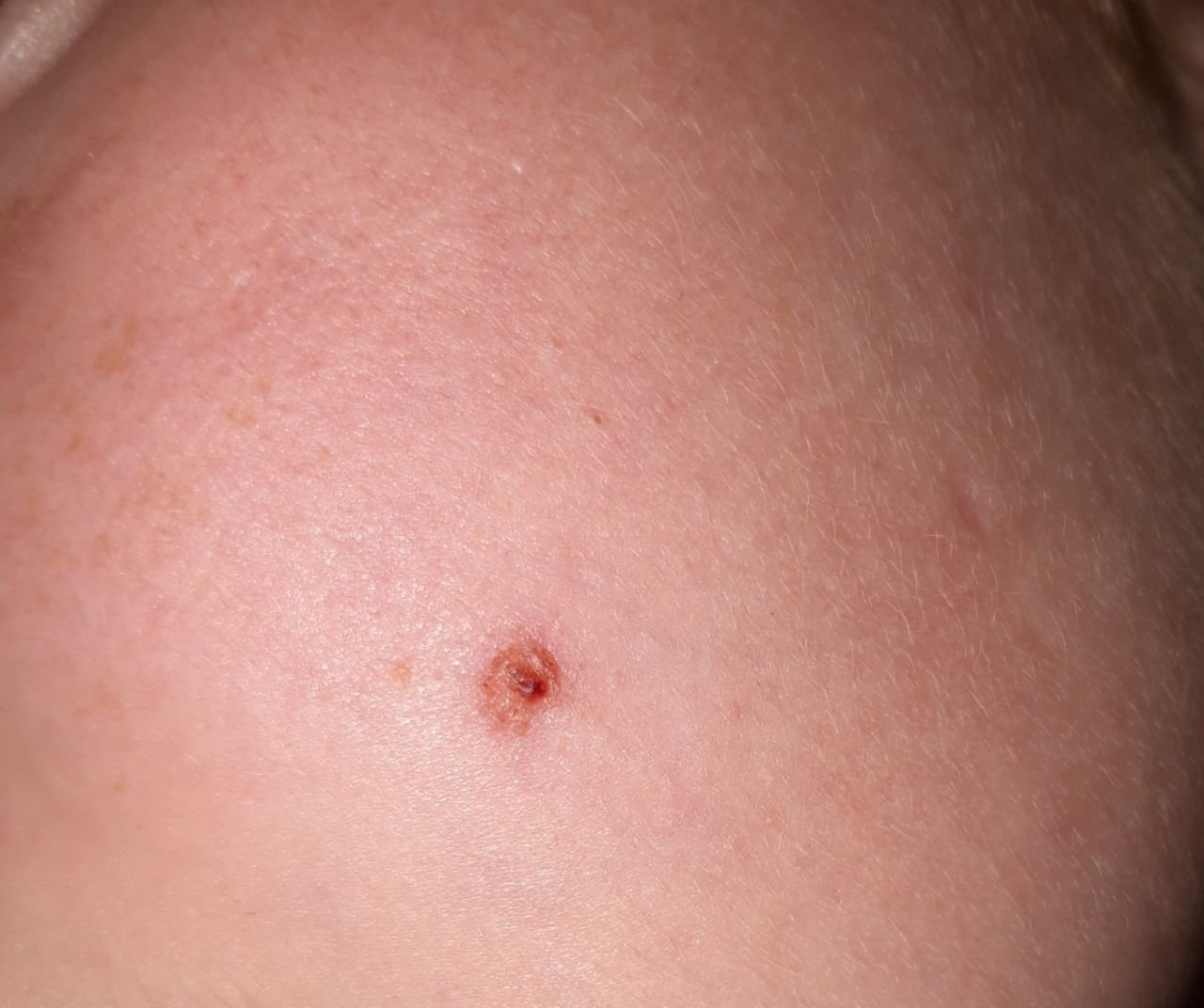
Nella sua forma classica, il BCC può somigliare a una piccola ulcera a forma di cratere con bordi arrotolati e perlati e una zona centrale depressa. In alternativa, può presentarsi come un nodulo sporgente fissato alla pelle, a volte su una base larga. Il colore può variare a seconda dello stadio della lesione: le forme iniziali sono rosa-rosse, mentre le aree più vecchie o necrotiche possono apparire bianche, giallastre o grigie. La lesione di solito manca di crescita dei peli a causa della distruzione follicolare.
La dimensione di un carcinoma basocellulare può variare da 4 mm a oltre 40 mm. Cresce lentamente nel corso di mesi o anni, ma in assenza di trattamento, può espandersi significativamente e infiltrare le aree anatomiche circostanti. La lesione è tipicamente indolore; tuttavia, se invade tessuti più profondi come nervi o muscoli, possono svilupparsi dolore o sintomi neurologici. Le localizzazioni più comuni includono aree esposte al sole come il viso (soprattutto il naso, la fronte e le guance), orecchie, cuoio capelluto, collo, parte superiore del torace, spalle e avambracci.
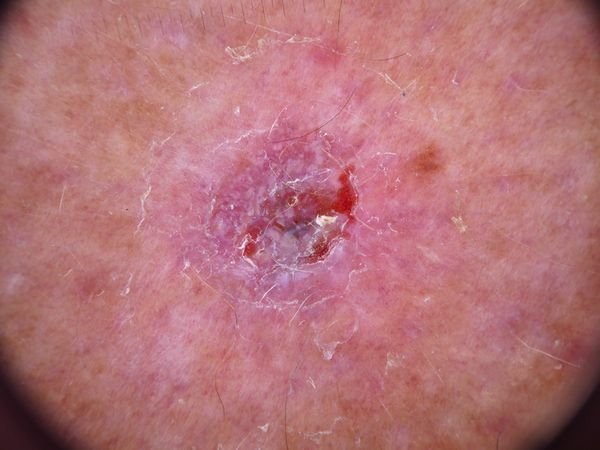
Caratteristiche Dermatoscopiche
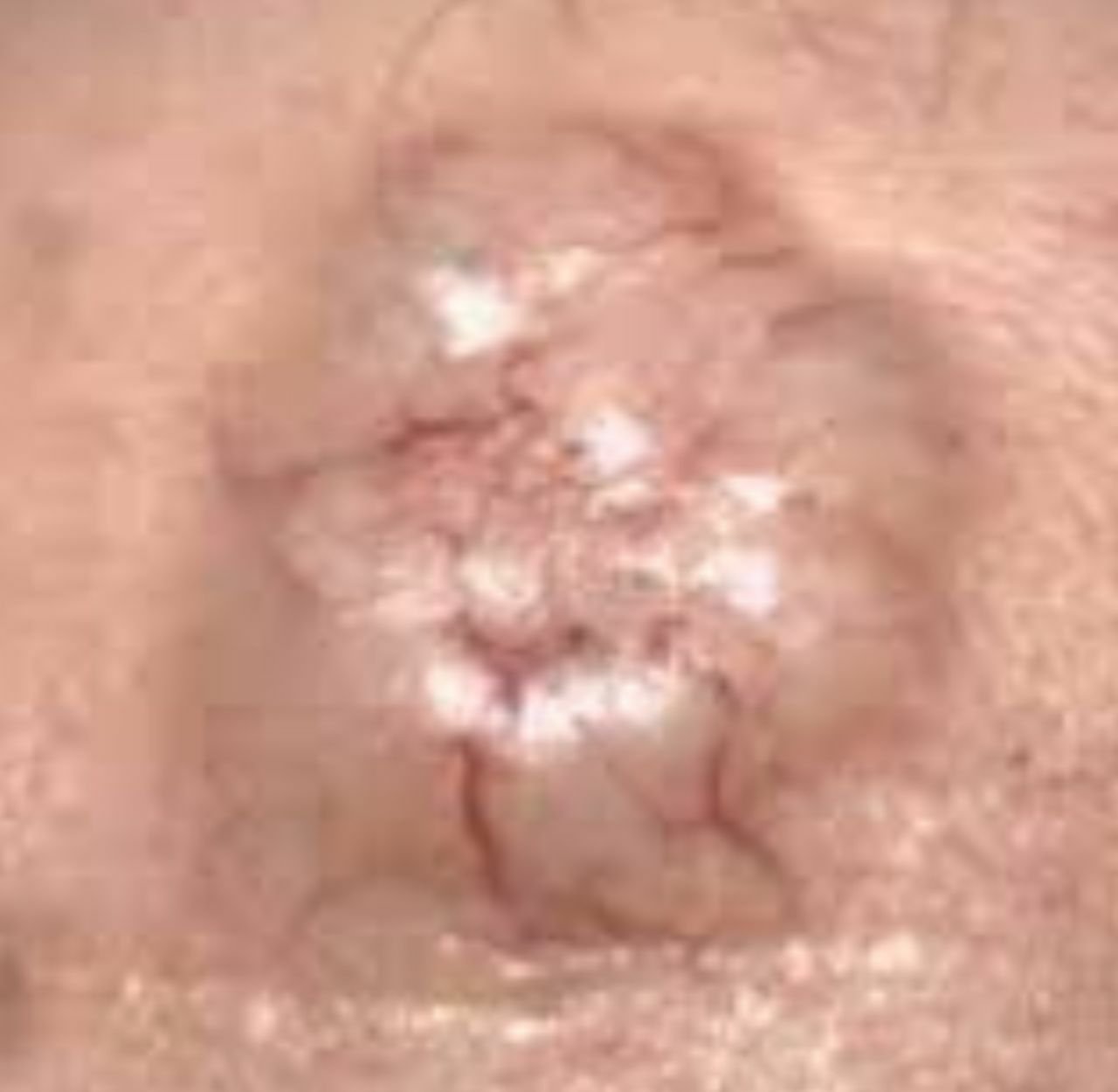
La dermatoscopia è uno strumento prezioso nella valutazione del carcinoma basocellulare. Le caratteristiche tipiche visualizzate attraverso la dermatoscopia includono:
- Telangiectasie arborizzanti (a forma di albero): Vasi sanguigni dilatati che si ramificano da una fonte centrale, tipicamente osservati nel BCC nodulare.
- Ulcerazione: Erosione centrale o formazione di crosta che spesso correla con necrosi istologica.
- Gemme ovoidi blu-grigi: Aggregazioni pigmentate di cellule basali che appaiono come aree rotonde o ovali.
- Zone rosa o bianche non strutturate: Aree omogenee che mancano di architettura cutanea normale.
- Cisti simili a milium: Cisti bianche o gialle piene di cheratina osservate nel BCC superficiale.
- Strutture a crisalide (cristalline): Riflessi bianchi e brillanti simili a strisce visibili sotto luce polarizzata, indicative di fibrosi.
Diagnosi Differenziale
La diagnosi differenziale per il BCC include una gamma di condizioni cutanee benigne e maligne che possono mimare le sue caratteristiche cliniche. Queste includono:
- Keratoacantoma
- Corno cutaneo
- Queratosi seborroica
- Queratosi attinica
- Malattia di Bowen (carcinoma squamoso in situ)
- Carcinoma squamoso
- Melanoma (particolarmente tipi amelanotici)
Rischi e Prognosi
Sebbene il BCC sia classificato come un tumore maligno, la sua prognosi è generalmente favorevole a causa del suo tasso di metastasi estremamente basso. La preoccupazione principale è la distruzione dei tessuti locali e la recidiva dopo il trattamento. Il rischio di recidiva è influenzato dalla dimensione, dalla profondità di invasione e dall’adeguatezza del trattamento iniziale. I tumori di grandi dimensioni o quelli che non sono stati completamente escissi hanno una maggiore probabilità di recidiva.
Oltre alla recidiva locale, i pazienti con BCC presentano un rischio aumentato di sviluppare successivi tumori cutanei in altre posizioni. Pertanto, è raccomandata una sorveglianza cutanea completa. Il follow-up clinico, la documentazione fotografica e la mappatura totale della pelle sono essenziali per il monitoraggio e la rilevazione precoce di nuove o mutate lesioni.
Studi recenti hanno dimostrato un aumento dell’incidenza di BCC a livello globale, con un incremento di circa il 10% in cinque anni. Questo evidenzia l’importanza della consapevolezza, della rilevazione precoce e delle strategie preventive.
Gestione e Trattamento
Il cardine del trattamento del BCC è l’escissione chirurgica completa con margini chiari, che garantisce la rimozione dell’intero tumore e riduce il rischio di recidiva. Questo è considerato lo standard d’oro per la maggior parte dei tipi di BCC.
Altre opzioni di trattamento includono:
- Terapia Radiante: Particolarmente utile per i pazienti che non possono sottoporsi a chirurgia o quando i tumori si trovano in aree cosmeticamente sensibili. Spesso utilizzata per lesioni ≤20 mm di diametro.
- Terapia Fotodinamica: Utilizzata per BCC superficiali, comporta l’applicazione di un agente fotosensibilizzante seguito dall’esposizione alla luce per distruggere le cellule tumorali.
- Chemioterapia Topica: Agenti come 5-fluorouracile o imiquimod possono essere utilizzati per BCC superficiali o in fase iniziale. Questi trattamenti devono essere somministrati sotto stretta supervisione medica a causa dei potenziali effetti collaterali e della variabilità di efficacia.
I procedimenti distruttivi come la crioterapia o la rimozione laser sono generalmente sconsigliati per il BCC a causa della mancanza di conferma istologica e del maggiore rischio di rimozione incompleta.
Prevenzione
Le strategie preventive si concentrano sulla minimizzazione dei danni alla pelle indotti dai raggi UV e sull’identificazione dei segni precoci di cancro della pelle. Una prevenzione efficace include:
- Evita l’eccessiva esposizione al sole, specialmente durante le ore di punta.
- Utilizzo di protezioni solari ad ampio spettro con alto SPF, riapplicando ogni 2–3 ore quando si è all’aperto.
- Indossare abbigliamento protettivo, cappelli e occhiali da sole.
- Evita le lampade abbronzanti e le fonti di UV artificiali.
- Mantenere una buona igiene della pelle e ispezionare regolarmente la pelle per nuove o mutate lesioni.
- Sottoporsi a controlli dermatologici di routine, in particolare per individui ad alto rischio con precedenti tumori cutanei o danni solari estesi.
Un consulto tempestivo con un dermatologo o un oncologo in presenza di cambiamenti sospetti nella pelle è fondamentale per prevenire complicazioni e garantire un trattamento efficace.