Molluscum Contagiosum (ICD-10: B08) ⚠️
Molluscum Contagiosum: Een Veelvoorkomende Virale Huidafwijking
Overzicht
Molluscum contagiosum (MC) is een goedaardige virale huidinfectie veroorzaakt door het molluscum contagiosum-virus (MCV), een lid van de Poxviridae-familie. De ziekte manifesteert zich als kleine, verheven, koepelvormige laesies die vaak een centraal deukje of umbilicatie hebben. Hoewel het in de meeste gevallen onschadelijk is, is MC besmettelijk en kan het zich verspreiden door direct contact of besmette voorwerpen, waardoor het een probleem voor de volksgezondheid is in omgevingen zoals scholen, sportscholen en zwembaden.
MC komt het meest voor bij kinderen en adolescenten, maar het kan ook bij volwassenen verschijnen, met name die met verzwakte immuunsystemen of chronische huidcondities. Hoewel de laesies over het algemeen pijnloos en zelfbeperkend zijn, kunnen ze cosmetische bezorgdheid, jeuk en sociale ongemakken veroorzaken, wat individuen ertoe aanzet om behandeling te zoeken.
De infectie is doorgaans zelfbeperkend en verdwijnt binnen 6 tot 12 maanden bij immuunkompetente personen. In veel gevallen wordt echter behandeling aanbevolen vanwege het risico op autoinoculatie, overdracht op anderen en de mogelijkheid van aanhoudende of terugkerende laesies.
Risicofactoren en Overdrachtsroutes
De belangrijkste oorzaak van molluscum contagiosum is directe inoculatie van het virus in de huid. Het virus kan worden overgedragen via huid-op-huidcontact of via contact met besmette voorwerpen zoals handdoeken, kleding of gedeeld badwater. Veelvoorkomende overdrachtsmethoden zijn:
- Contact in de Kindertijd: Gedeeld speelgoed, handdoeken, gymmatten of zwembadsituaties;
- Seksuele overdracht: Bij volwassenen kan MC worden overgedragen tijdens nauw fysiek of seksueel contact, waarbij laesies typisch verschijnen in de genitale of schaamstreek;
- Autoinoculatie: Krabben of wrijven over laesies kan het virus naar andere delen van het lichaam verspreiden.
Factoren die het risico van molluscum contagiosum verhogen zijn:
- Verzwakt immuunsysteem: HIV/AIDS, kanker, of gebruik van immunosuppressieve medicatie;
- Slechte hygiënische praktijken of wonen in drukke omgevingen;
- Chronische huidcondities: Atopische dermatitis en eczeem kunnen virale toegang vergemakkelijken via aangetaste huidbarrières;
- Frequent contact met gemeenschappelijke ruimtes (bijv. openbare zwembaden, kleedkamers, kinderopvangcentra).
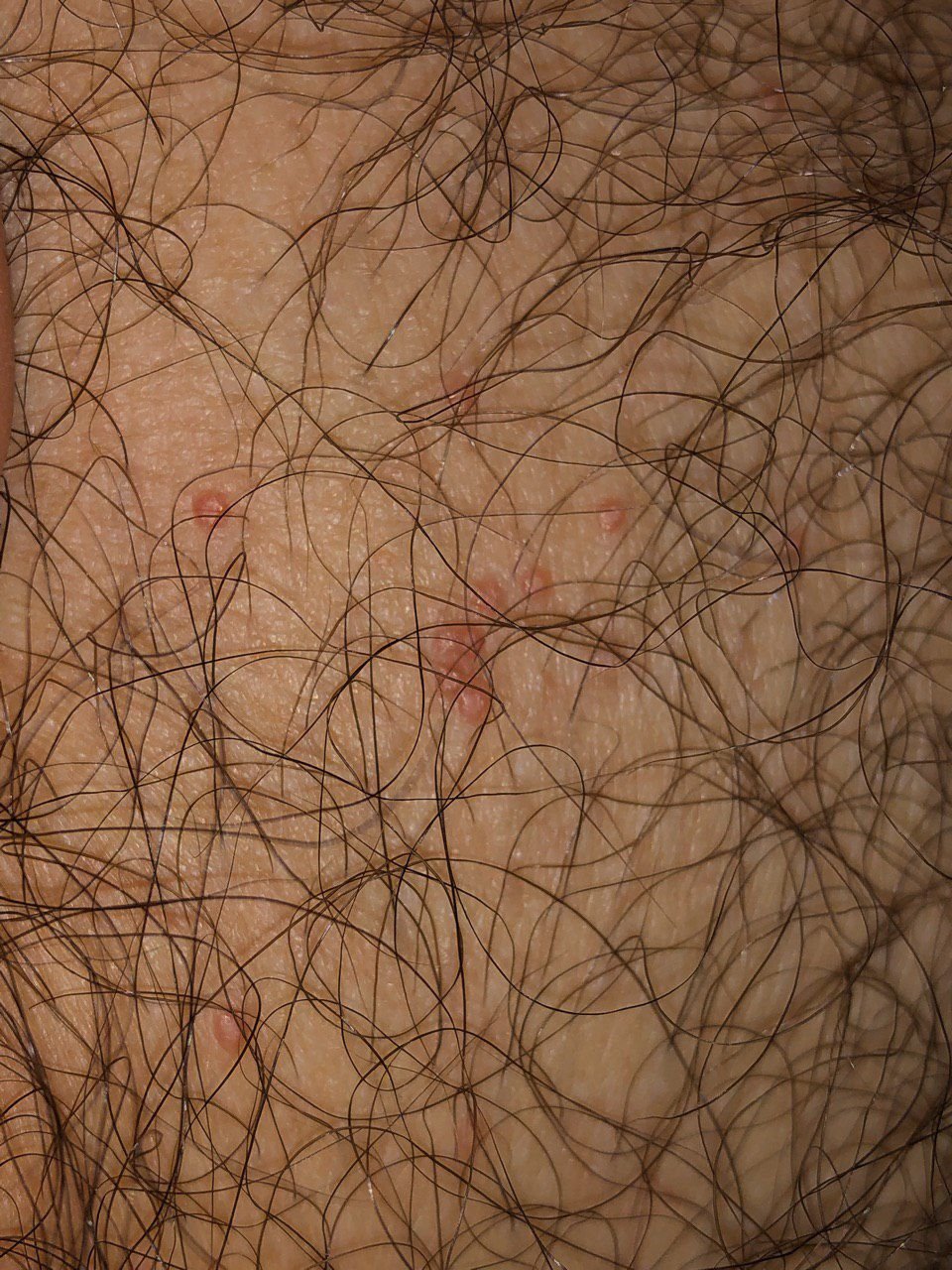
Bij kinderen worden laesies vaak gevonden op het gezicht en de extremiteiten, terwijl bij volwassenen de genitale en onderbuikgebieden vaker worden aangetast vanwege de wijze van overdracht.
Diagnose van Molluscum Contagiosum
De diagnose van MC wordt meestal klinisch gesteld door middel van lichamelijk onderzoek. De laesies zijn visueel onderscheidend—kleine, stevige, roze of huidkleurige papels met een kenmerkende centrale umbilicatie. Diagnose is in de meeste typische gevallen eenvoudig.
Extra diagnostische stappen kunnen noodzakelijk zijn bij atypische of immuungecompromitteerde patiënten, vooral wanneer laesies op andere neoplasmata lijken. Deze omvatten:
- Dermatoscopie: Visualiseert ronde of ovale witachtige laesies met een centrale keratinekern en cerebrale structuren;
- Biopsie en histopathologie: Kan worden uitgevoerd als maligniteit wordt vermoed of als laesies niet reageren op standaardbehandeling. Histologie onthult grote eosinofiele cytoplasmatische inclus lichaampjes (molluscum lichaampjes) binnen keratinocyten;
- PCR-test of virale kweek: Zelden gebruikt vanwege de goedaardige aard van de aandoening, maar mogelijk in onderzoek of ernstige gevallen.
Symptomen: Klinische presentatie van MC
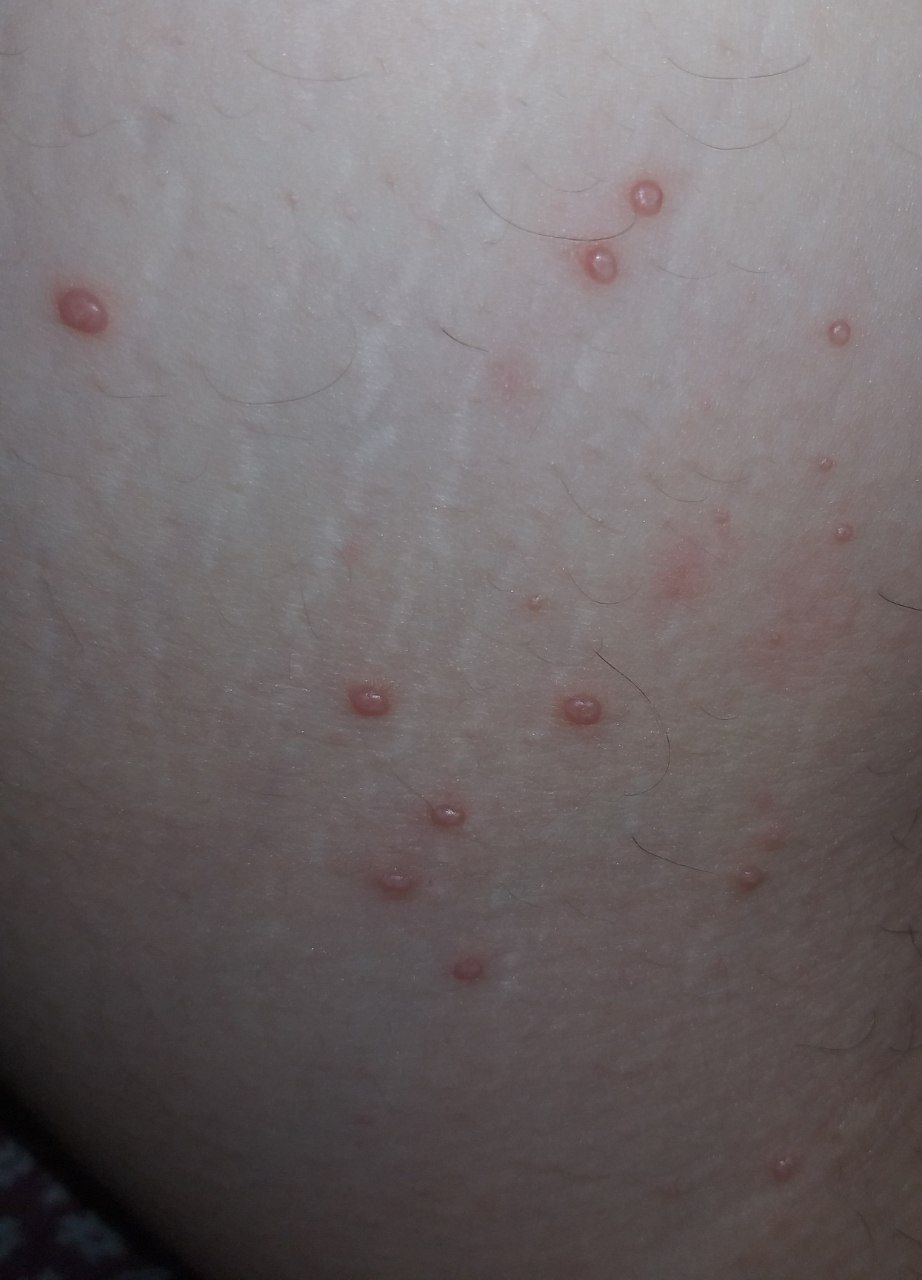
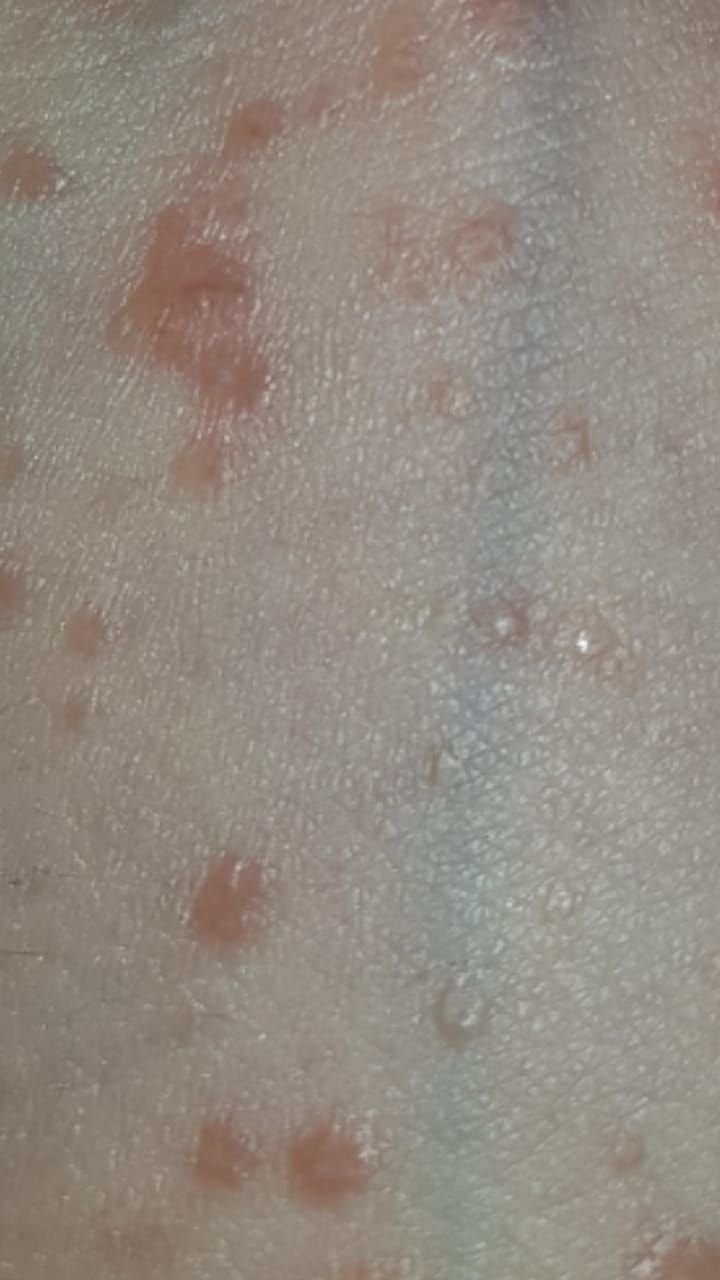
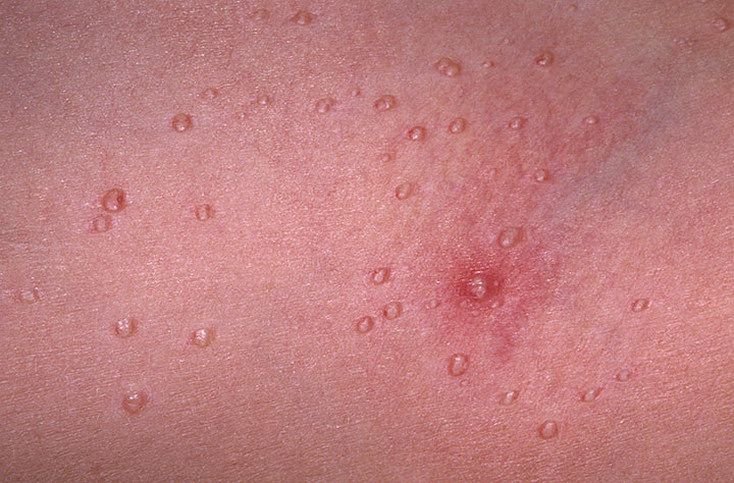
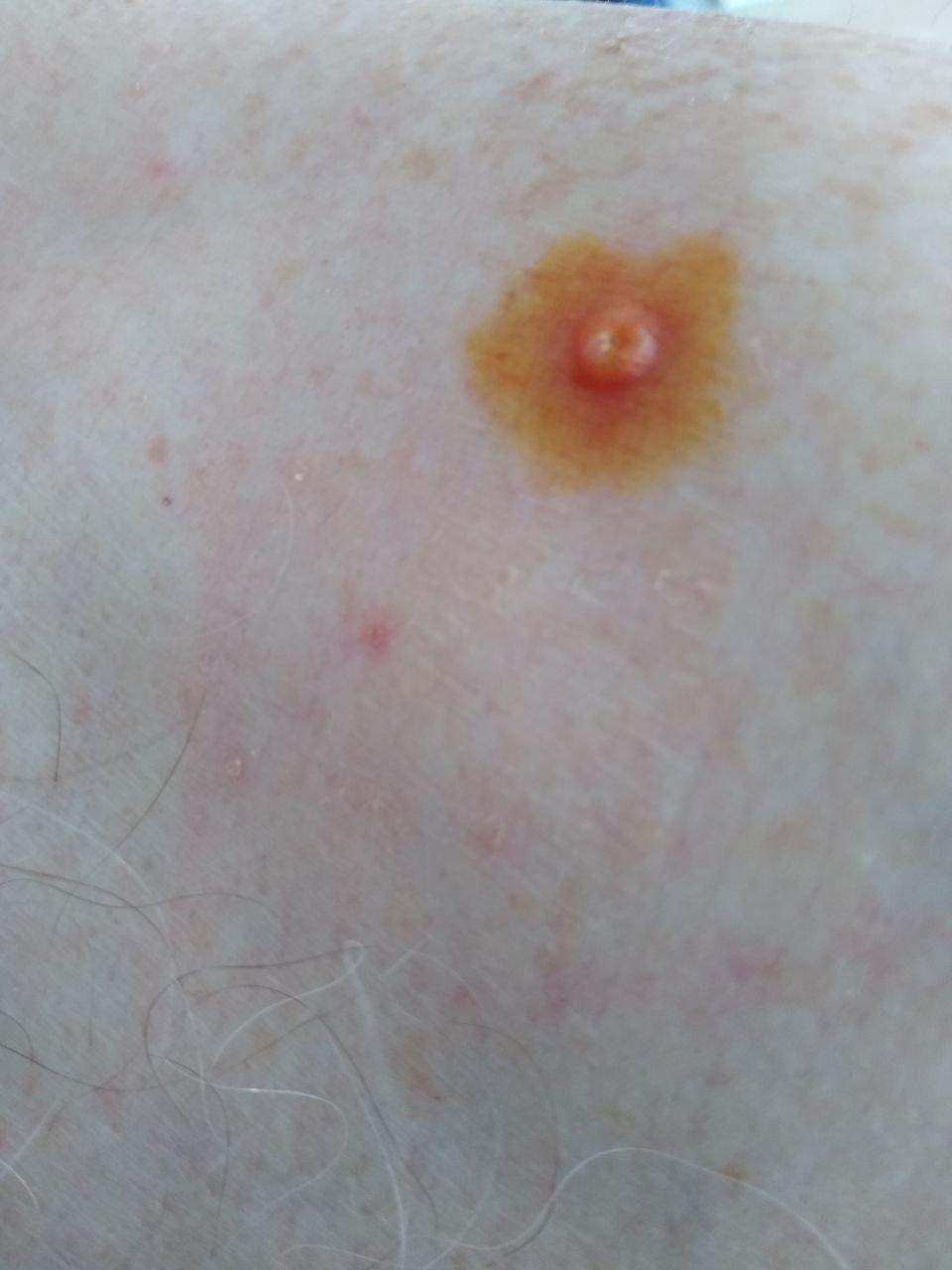
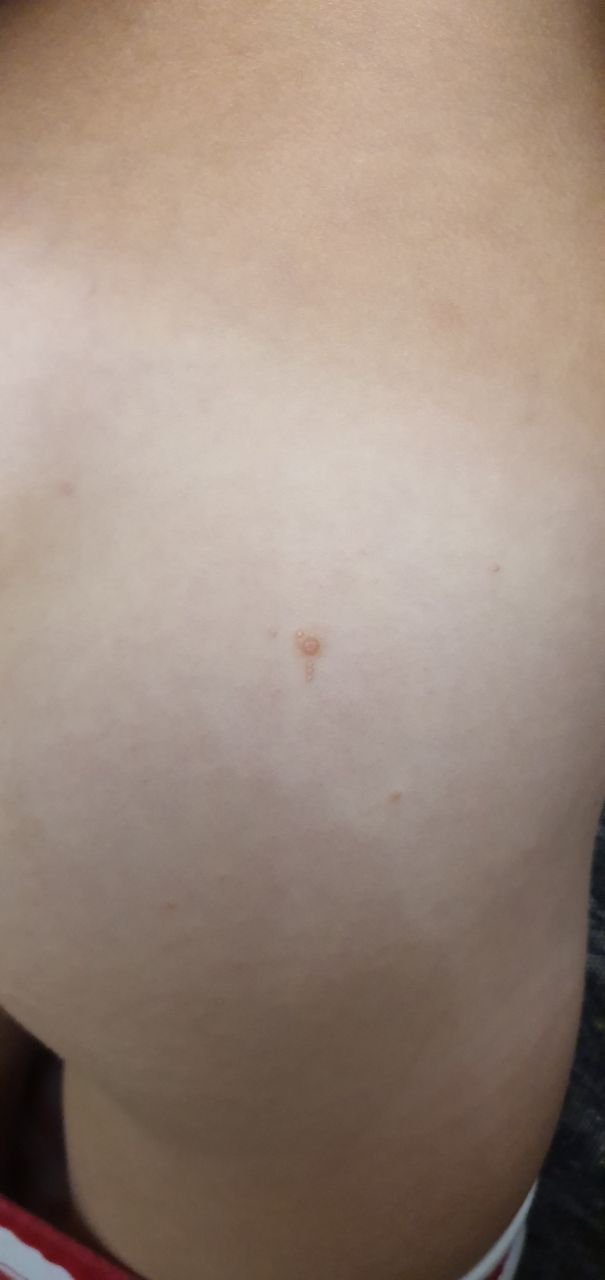
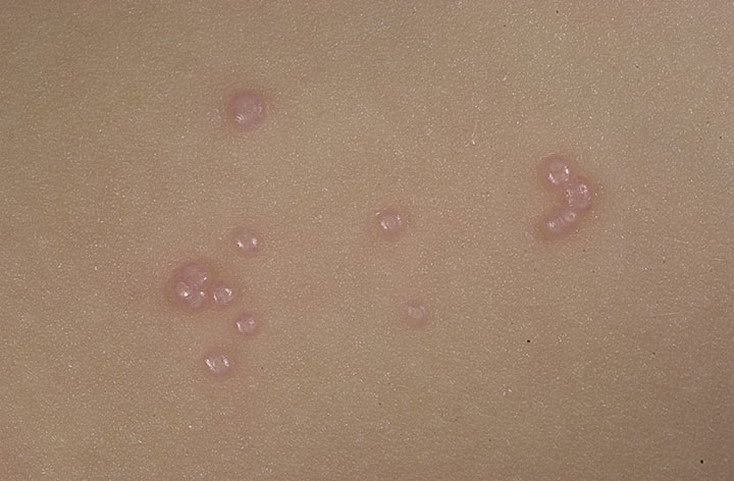
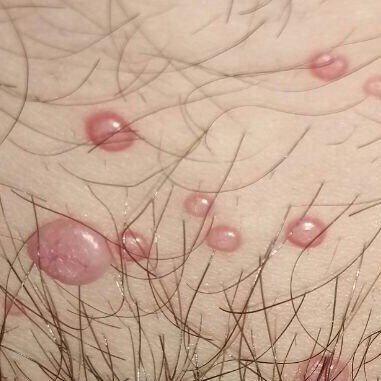
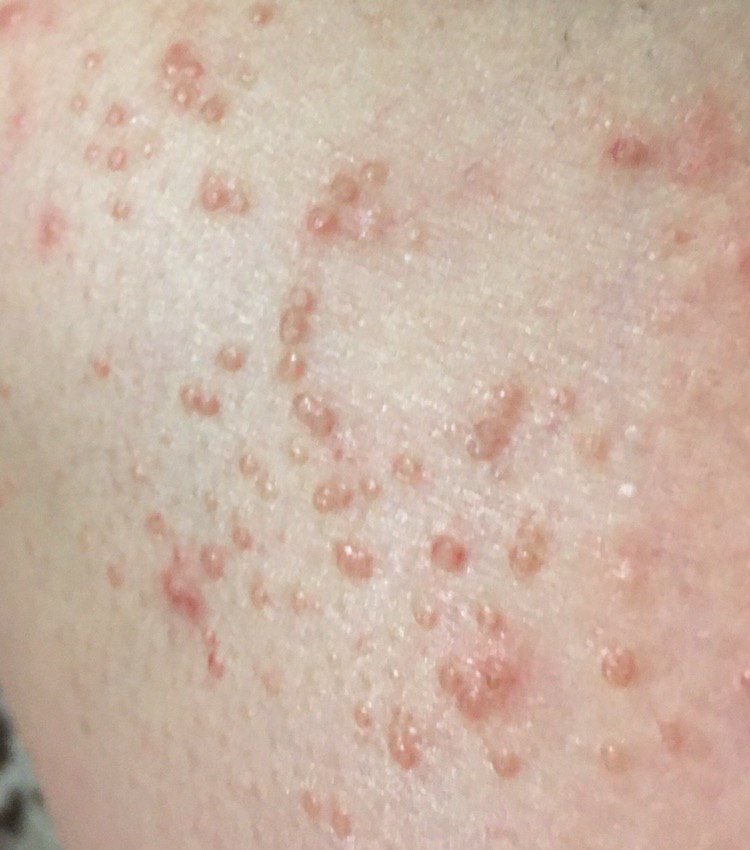
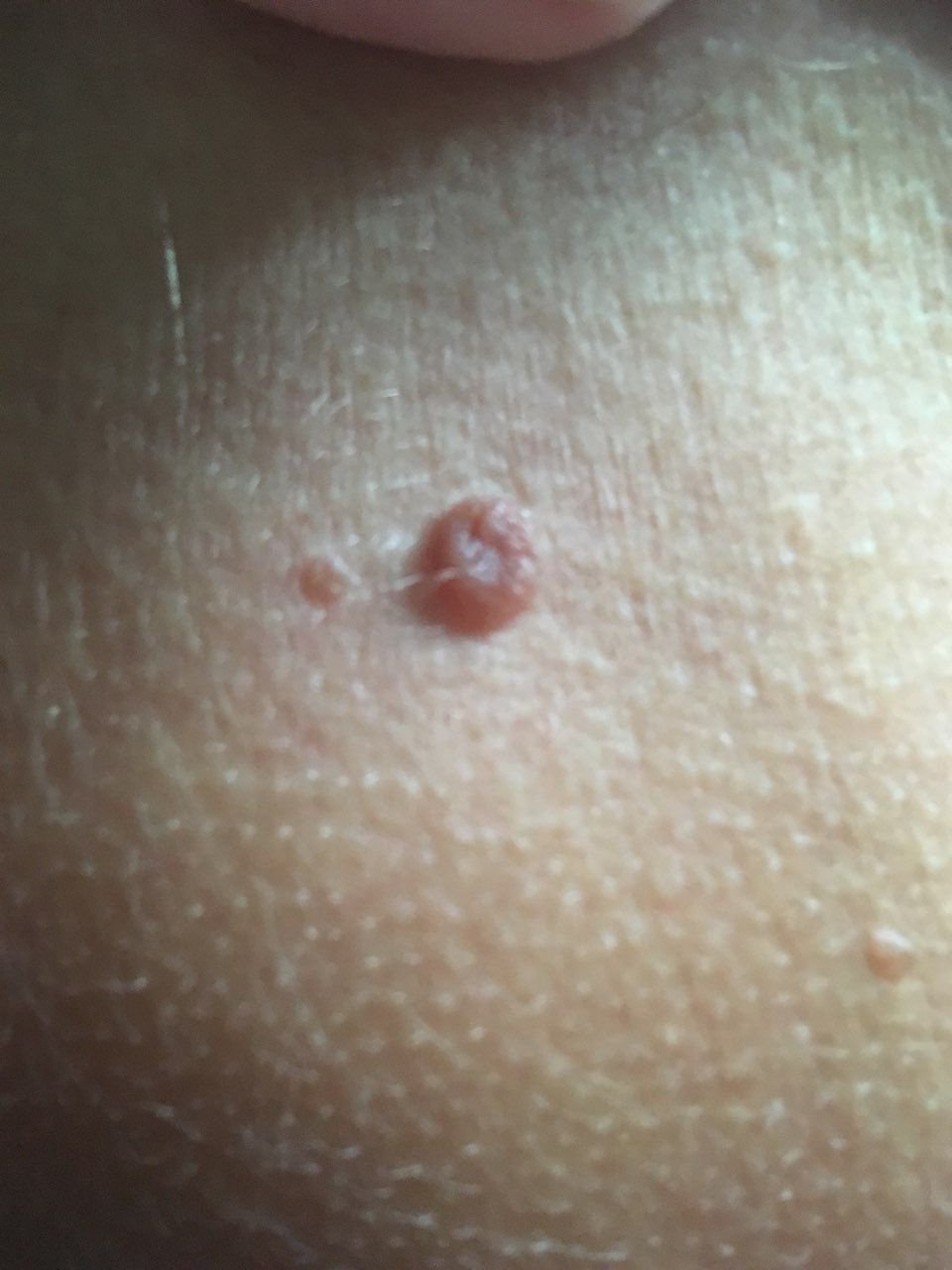
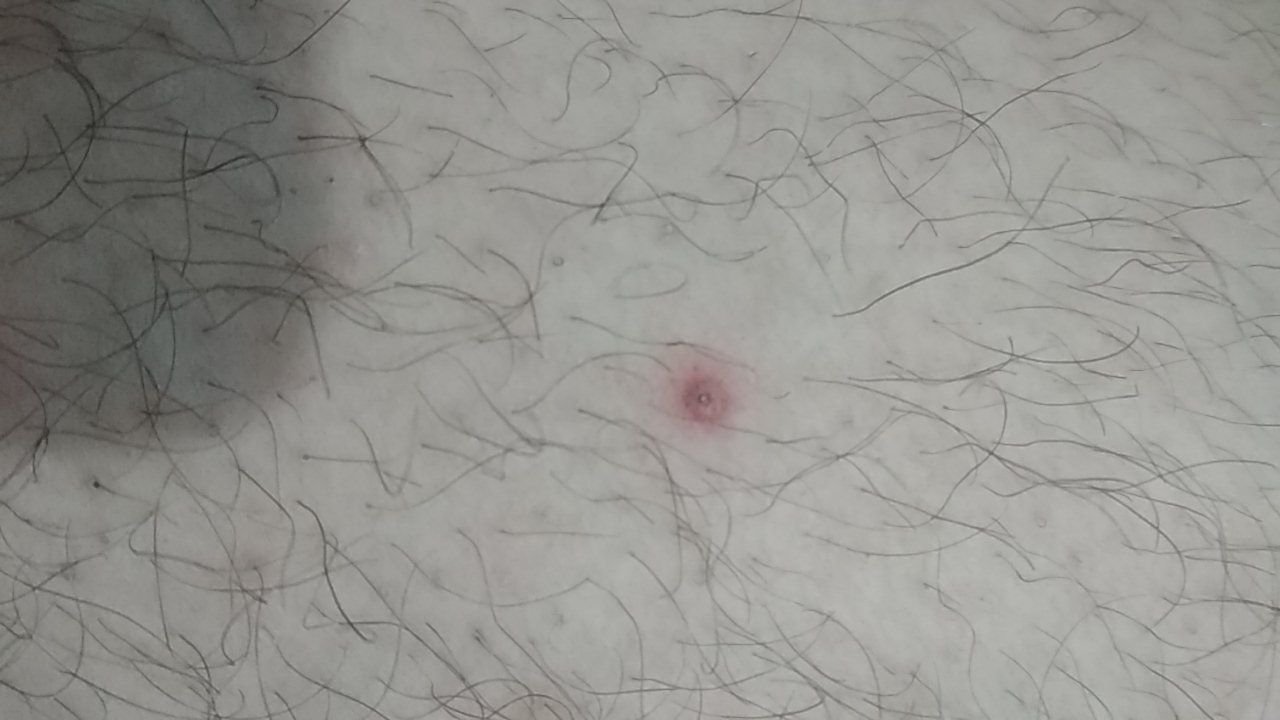
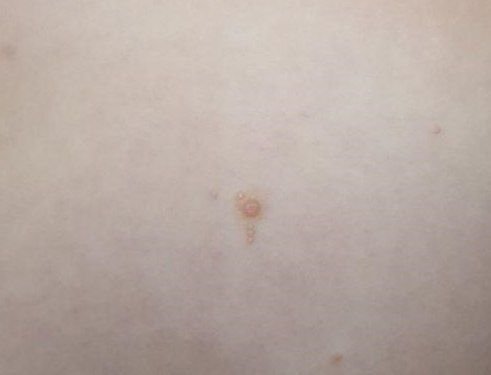
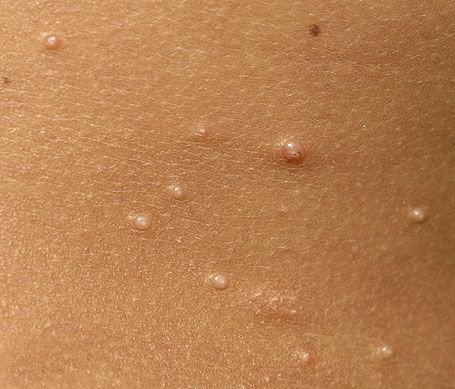
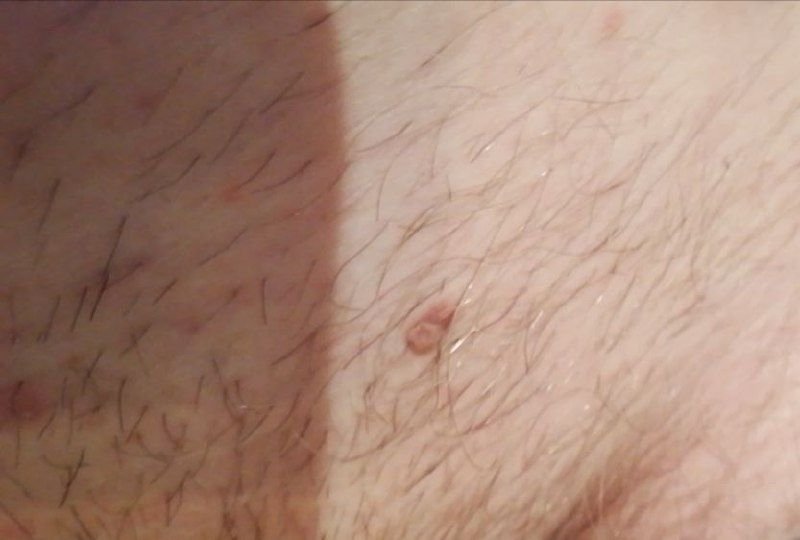
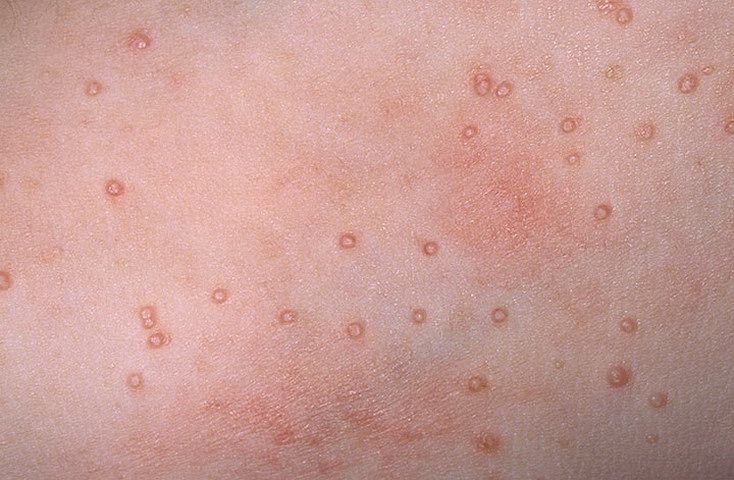
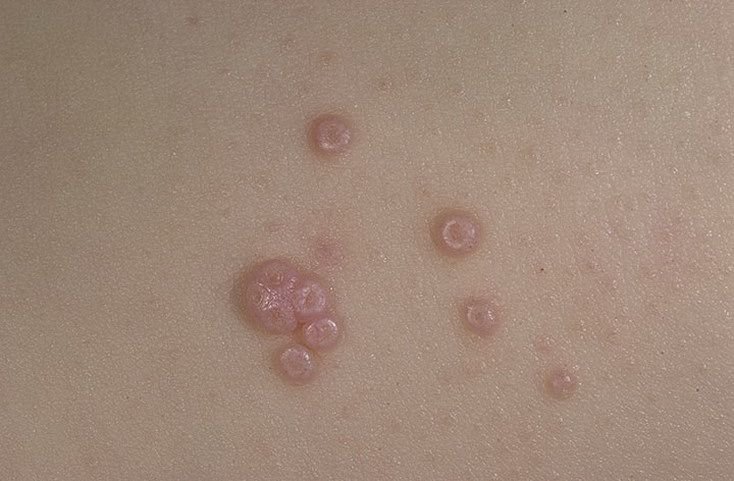
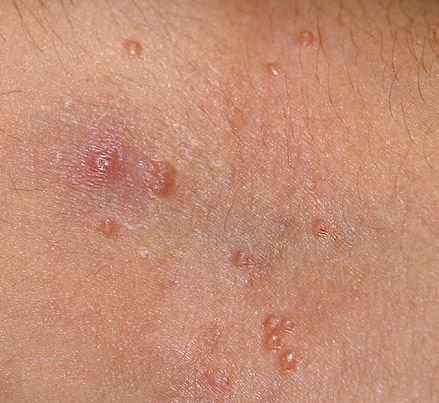
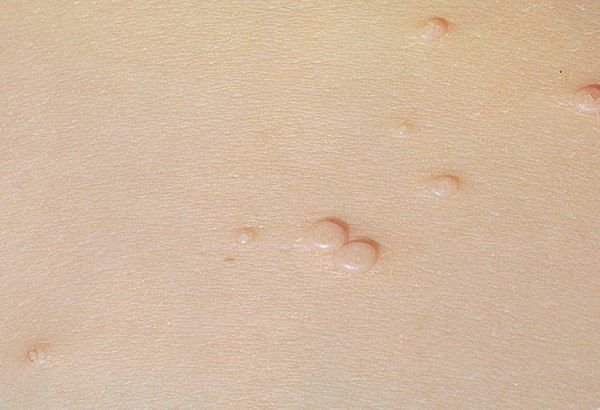
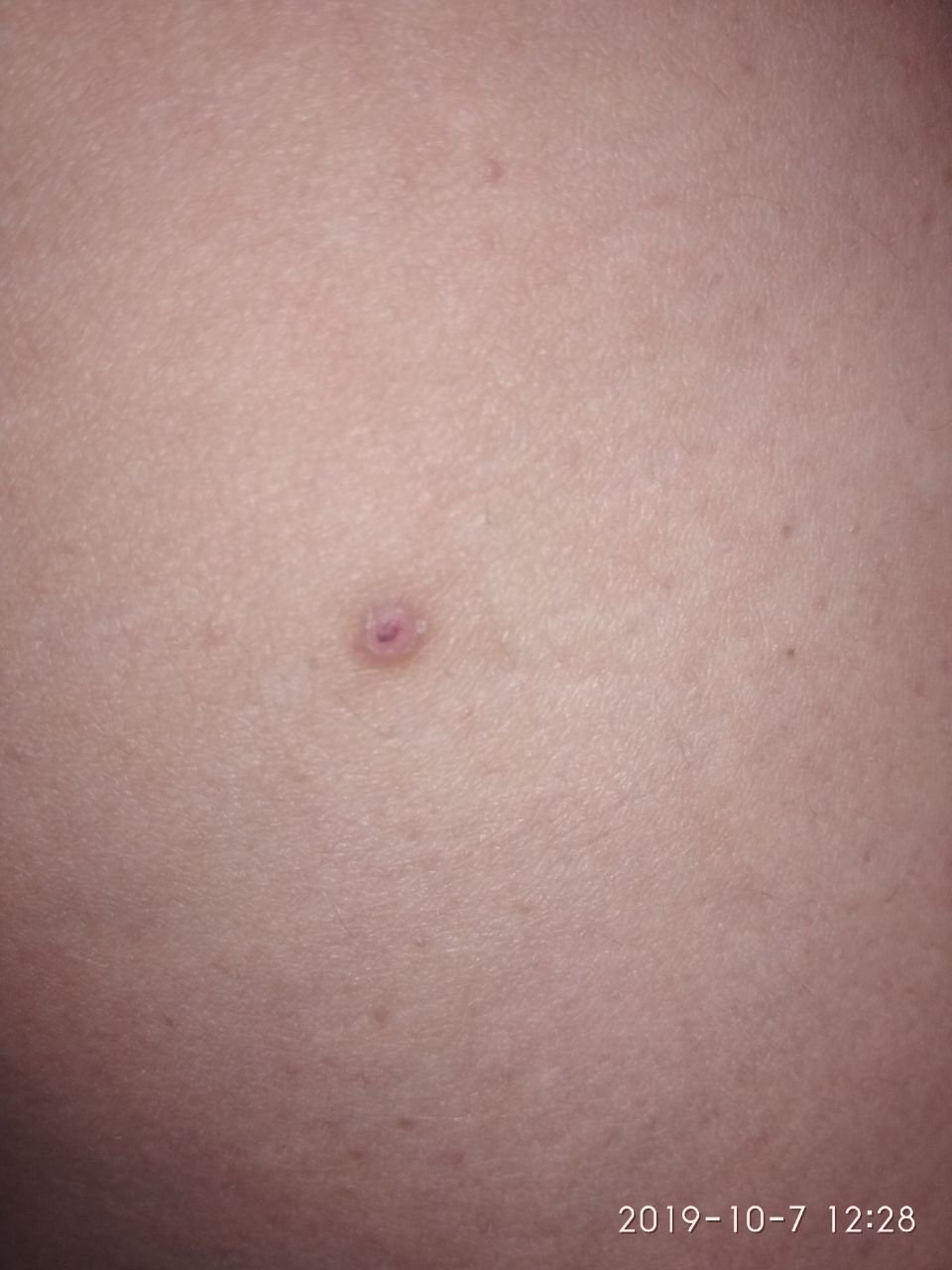
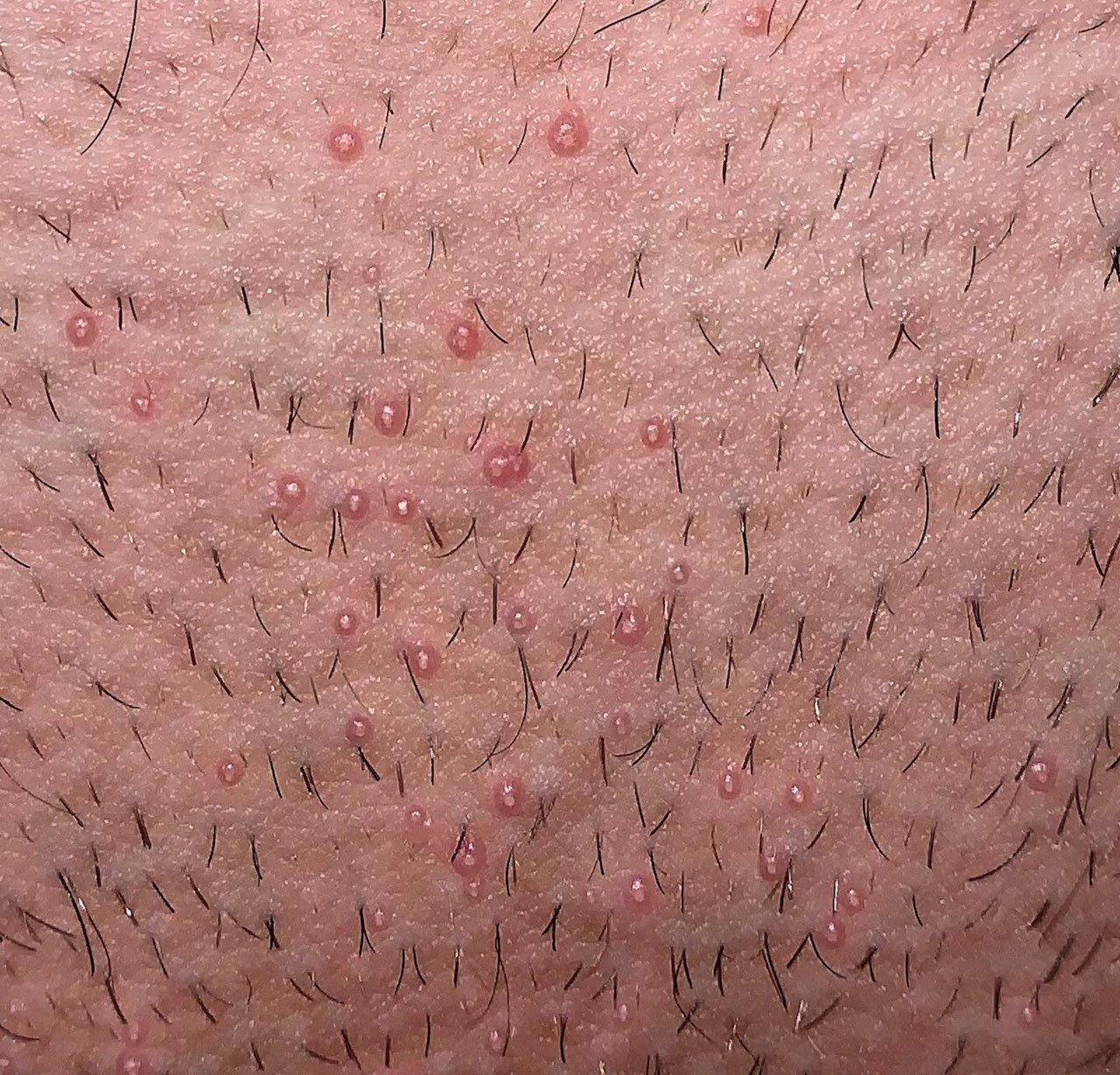
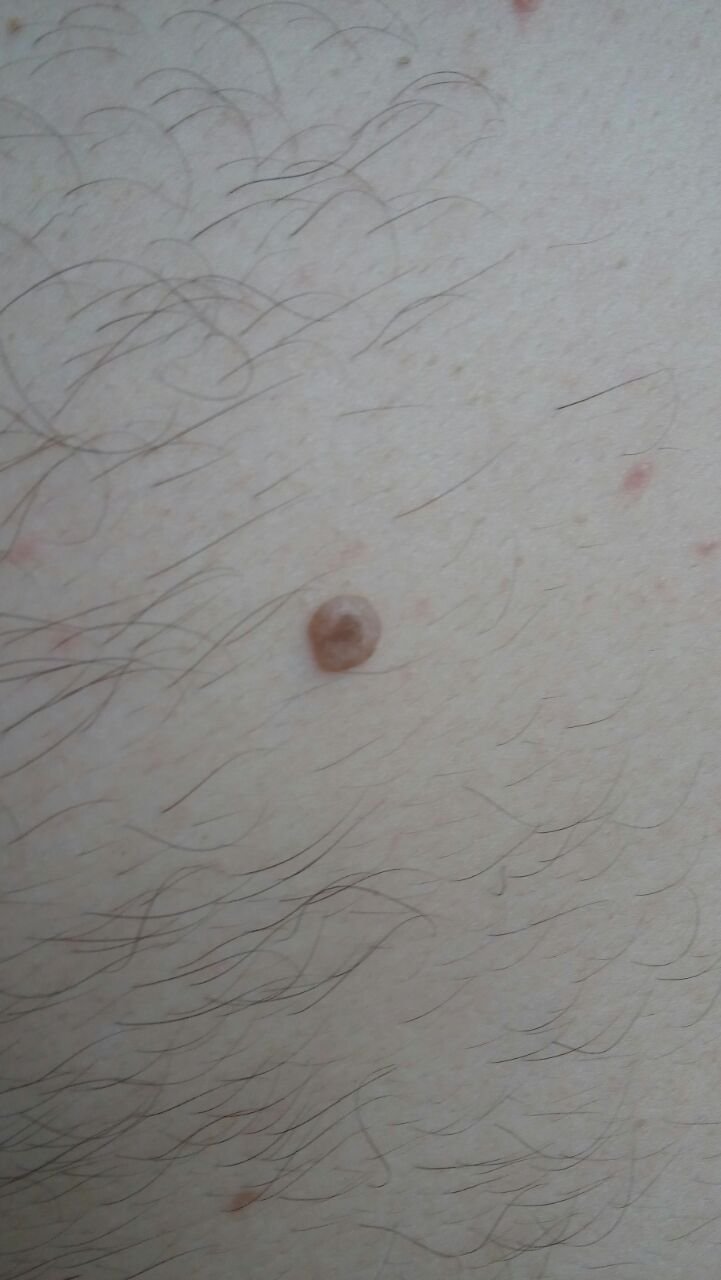
Molluscum contagiosum verschijnt als een of meer ronde, koepelvormige papels met een diameter van 2–5 mm. Elke laesie heeft een centrale depressie of kuiltje en kan een wasachtige, witte kern bevatten. Wanneer deze wordt samengedrukt, kan de laesie een zachte, kaasachtige substantie extruderen die uit virale deeltjes en cellulair afval bestaat.
Belangrijke klinische kenmerken zijn:
- Kleur: Huidkleurig, roze of parelwit;
- Oppervlak: Glad en glanzend, zonder schubben of korsten;
- Umbilicated centrum: Vaak gevuld met een witachtige keratineplug;
- Jeuk of irritatie: Kan aanwezig zijn, vooral tijdens de genezingsfase of bij individuen met gevoelige huid;
- Locatie: Bij kinderen—gezicht, romp, armen en benen; bij volwassenen—onderbuik, lies, genitaliën en dijen;
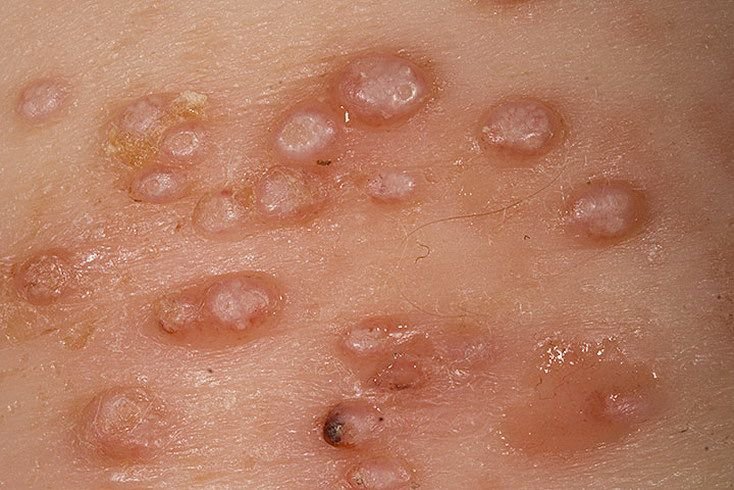
- Aantal laesies: Kan variëren van een paar tot enkele tientallen; samenvloeiende clusters kunnen ontstaan als ze onbehandeld blijven.
Laesies zijn doorgaans asymptomatisch, maar kunnen psychosociale stress veroorzaken vanwege zichtbaarheid en besmettelijkheid. In sommige gevallen kan er een secundaire bacteriële infectie optreden na krabben of trauma.
Dermatoscopische Beschrijving van Molluscum Contagiosum
Dermatoscopie biedt gedetailleerde visualisatie van molluscum contagiosum laesies, vooral nuttig wanneer de klinische presentatie ambigu is of de diagnose bevestiging nodig heeft.
Typische dermatoscopische bevindingen omvatten:
- Melkachtig witte ronde of ovale structuren met goed gedefinieerde randen;
- Centrale amorfe gebied dat de keratineplug vertegenwoordigt (polyglobulaire geel-witte kern);
- Cerebrale of gelobde interne patroon binnen de laesie;
- Perifere_radiale lijnen van gestippelde of golvende aard (kroonachtig patroon) rond het centrum.
Deze kenmerken onderscheiden MC van virale wratten, nevi en huidtumoren en helpen bij het begeleiden van behandelbeslissingen in onduidelijke of atypische presentaties.
Differentiaaldiagnose
Verschillende goedaardige en kwaadaardige huidlaesies kunnen molluscum contagiosum nabootsen. Het is belangrijk om de volgende aandoeningen uit te sluiten:
- Viral warts (verrucae): Typisch zonder centrale umbilicatie en hebben een ruwere, keratotische oppervlakte;
- Papillomatous nevus: Meer gepigmenteerd en getextureerd in vergelijking met MC;
- Nevus sebaceous: Verschijnt meestal in de kindertijd of vroege kindertijd, vaak op de hoofdhuid;
- Dermatofibroom: Stevige, gepigmenteerde laesies met een kuiltje en zonder centrale kern;
- Keratoacanthoma: Snelgroeiende, koepelvormige knobbel, vaak met een centrale keratineplug, gezien bij oudere personen;
- Basocellulair carcinoom (nodulair): Pareloog knobbel met teleangiëctasie en mogelijke ulceratie;
- Amelanotisch melanoom: Niet-gepigmenteerde, onregelmatige knobbels met snelle groei, vereist histopathologische bevestiging.
Risico’s en Klinische Relevantie
Vanuit oncologisch perspectief is molluscum contagiosum niet-maligne en verhoogt het het risico op kanker niet. Het virus blijft beperkt tot de oppervlakkige epidermis en dringt niet door in de inwendige organen.
Echter, bepaalde klinische zorgen zijn:
- Besmettelijkheid: Eenvoudige transmissie naar anderen via huidcontact of besmette oppervlakken;
- Cosmetische belasting: Vooral wanneer laesies talrijk zijn of zich op het gezicht of de geslachtsdelen bevinden;
- Risico op autoinoculatie: Verspreiding naar andere lichaamsdelen via krabben of trauma;
- Secundaire bacteriële infectie: Vooral bij geëxcoriëerde of ontstoken laesies;
- Immunodeficiëntie-associatie: Uitgebreid of aanhoudend MC kan duiden op onderliggende immuunsuppressie.
Een snelle toename in grootte, verandering in consistentie, of de ontwikkeling van subjectieve symptomen zoals pijn kan noodzakelijk maken om een biopt te nemen om kwaadaardigheid of andere dermatosen uit te sluiten.
Tactieken: Wanneer en Waarom Medische Hulp Zoeken
Behandeling van molluscum contagiosum wordt in de meeste gevallen aanbevolen om verspreiding te verminderen, complicaties te voorkomen en cosmetische zorgen te verlichten. Patiënten moeten een dermatoloog raadplegen wanneer:
- Laesies toenemen in aantal of grootte;
- Er is trauma, bloeding, of tekenen van infectie in of rond laesies;
- Laesies zich in gevoelige gebieden bevinden (gezicht, geslachtsdelen, oogleden);
- De persoon immunocompromittend is of chronische huidaandoeningen heeft.
Dynamische observatie kan overwogen worden als de patiënt behandeling weigert, maar fotografische documentatie en huidmapping worden aanbevolen om de voortgang van de laesies bij te houden.
Behandeling van Molluscum Contagiosum
Verschillende therapeutische benaderingen zijn beschikbaar om MC-laesies te verwijderen, gekozen op basis van de leeftijd van de patiënt, immuunstatus, laesielocatie en voorkeuren. Veelvoorkomende behandelingsopties zijn onder andere:
- Lasertherapie: CO2 laserablatie is effectief, nauwkeurig en minimaliseert littekens;
- Cryotherapie: Toepassing van vloeibare stikstof om laesies te bevriezen en te vernietigen;
- Electrocoagulatie of curettage: Fysieke verwijdering van laesies onder lokale anesthesie, vooral bij volwassenen;
- Radiofrequentie ablatie: Geschikt voor meerdere samengeklonterde laesies met minimale huidtrauma;
- Topische middelen: Zoals cantharidine, imiquimod, retinoïden of kaliumhydroxide onder medische supervisie.
In zeldzame gevallen zijn chirurgische excisie en histologisch onderzoek nodig wanneer laesies atypisch zijn, aanhouden ondanks behandeling of een diagnostisch dilemma vormen.
Zelfverwijdering is gecontra-indiceerd vanwege het risico op autoinoculatie, littekenvorming, bloeding en secundaire infecties. Patiënten worden als genezen beschouwd wanneer alle zichtbare laesies zijn verwijderd en er binnen een maand geen nieuwe laesies optreden.
Preventie van Molluscum Contagiosum
Preventieve maatregelen richten zich op het minimaliseren van huidtrauma, handhaving van hygiëne en bescherming tegen virale verspreiding in gemeenschappelijke omgevingen.
Belangrijke strategieën zijn onder andere:
- Vermijden van huid-op-huid contact met geïnfecteerde personen en gedeeld gebruik van persoonlijke hygiëneproducten;
- Beperken van UV-blootstelling en gebruik van beschermende zonnebrandcrème tijdens perioden van zonactiviteit;
- Voorkomen van chronische huidbeschadiging door agressief schrobben of harde exfoliërende middelen te vermijden;
- Gebruik van barrièrefuncties tijdens intiem contact wanneer er laesies aanwezig zijn in het genitale gebied;
- Snel behandelen van andere infecties om de druk op het immuunsysteem te verminderen;
- Regelmatige dermatologische evaluaties voor individuen met chronische huidproblemen of immunosuppressie.
Met vroege diagnose, geschikte verwijdertechnieken en patiënteducatie kan molluscum contagiosum effectief worden beheerd en kan het risico op verspreiding of terugval aanzienlijk worden verminderd.