Acne Vulgaris (CID-10: L70) ⚠️
Acne Vulgaris: A Forma Mais Comum de Acne Crónica
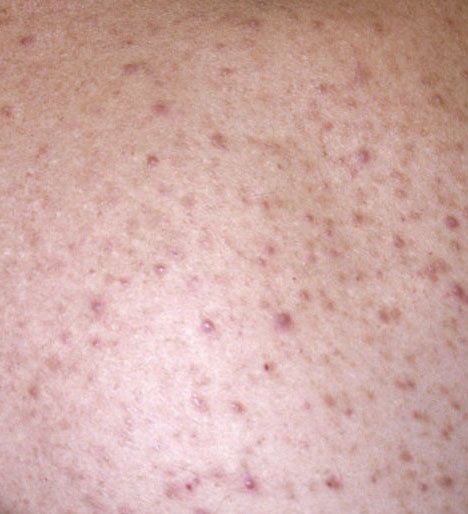
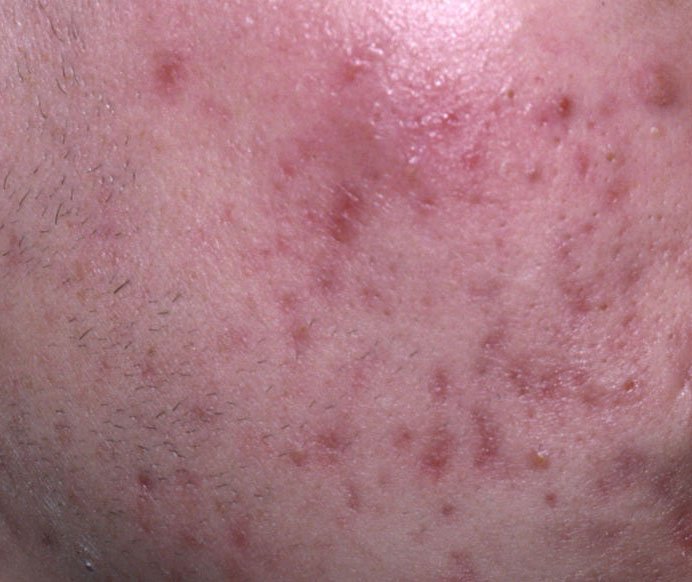
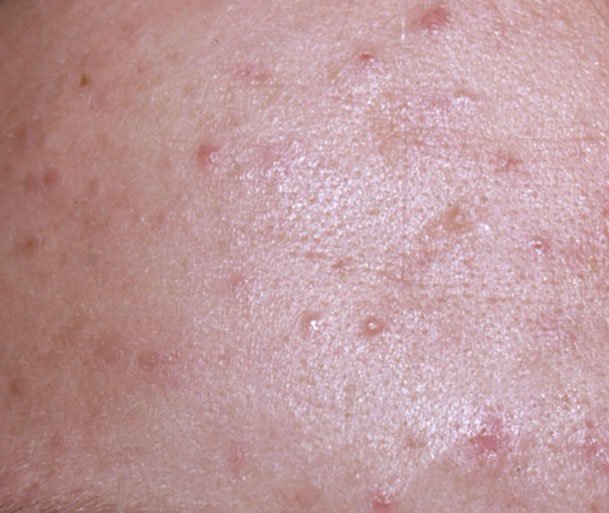
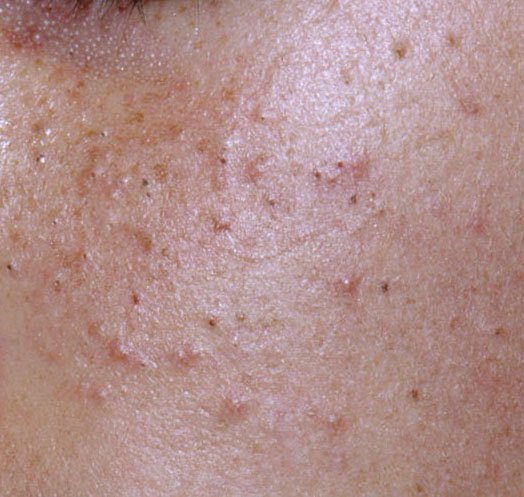
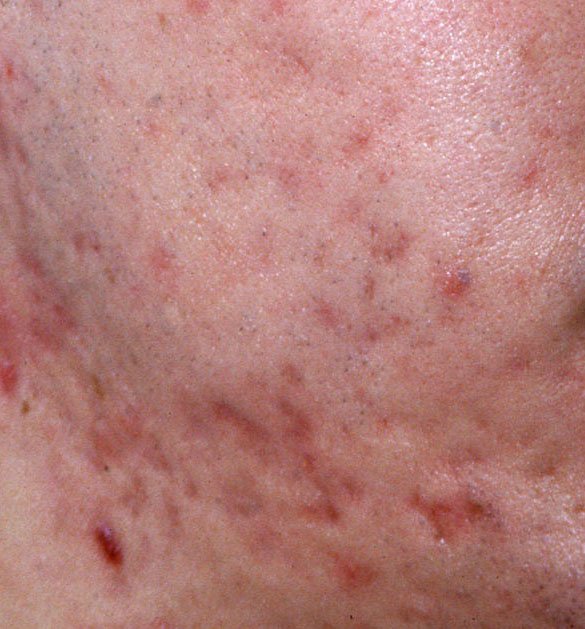
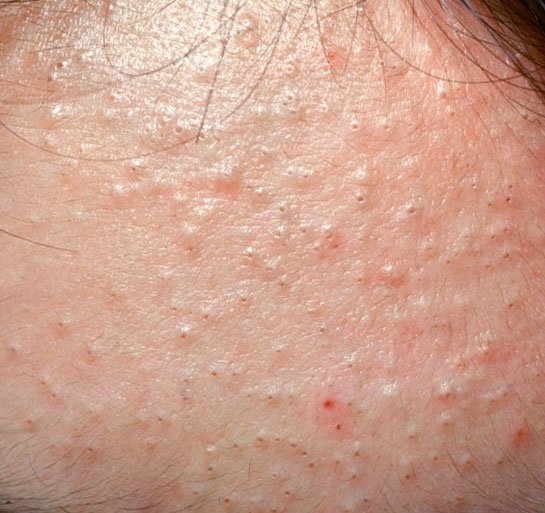
A acne vulgaris é uma condição inflamatória crónica da pele que afeta amplamente as unidades pilossebáceas—estruturas compostas por folículos pilosos e glândulas sebáceas (oleosas). Esta condição é caracterizada por uma variedade de lesões cutâneas, incluindo comedões não inflamatórios e pápulas, pústulas inflamatórias e, nos casos mais severos, nódulos e cistos. A acne prolongada ou não tratada pode resultar em complicações permanentes, como cicatrizes e hiperpigmentação pós-inflamatória.
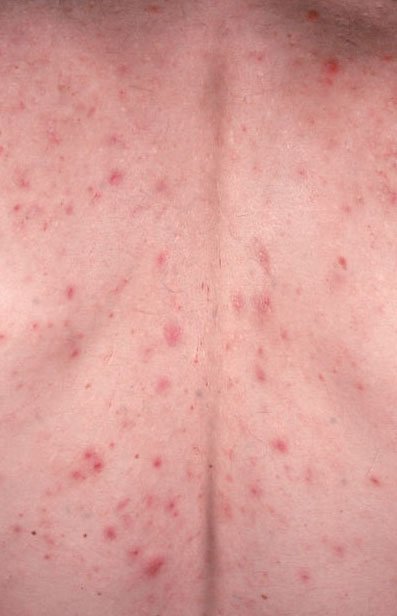
As áreas tipicamente afetadas pela acne vulgaris são aquelas ricas em glândulas sebáceas: o rosto (especialmente a testa, as bochechas e o queixo), a parte superior do peito, as costas superiores e os ombros. Estas regiões tendem a produzir mais sebo, tornando-as mais suscetíveis ao entupimento dos poros e à inflamação.
Esta forma de acne é mais frequentemente observada durante a adolescência, com sintomas a começarem entre os 11 e os 13 anos. Nos rapazes, a acne tende a aparecer um pouco mais tarde—cerca dos 18–20 anos—e é geralmente mais severa devido aos níveis mais elevados de andrógenos. As raparigas normalmente experimentam um início mais precoce, embora os seus casos tendam a ser mais brandos em comparação. No entanto, a acne vulgaris não se limita aos adolescentes; a acne de início na idade adulta também é comum, especialmente nas mulheres.
Estima-se que até 80% da população global experimente acne vulgaris em algum momento da vida. Apesar desta alta prevalência, muitas pessoas ainda tratam a acne como um problema cosmético em vez de um problema médico, frequentemente ignorando o tratamento até que se torne severo ou deixe marcas permanentes na pele.
A patogenia da acne vulgaris é multifatorial. Começa com a produção excessiva de sebo, seguida pela hiperqueratinização folicular, que leva ao entupimento dos poros. Estes bloqueios formam comedões. Se os folículos bloqueados forem colonizados por bactérias da pele como Cutibacterium acnes, o sistema imunológico responde, desencadeando inflamação e a progressão para pápulas e pústulas—características distintivas da acne inflamatória.
Fatores Predisponentes: Por Que a Acne Vulgaris se Desenvolve
Não há uma causa única para a acne vulgaris. Pelo contrário, ela resulta de uma combinação de fatores internos e externos. Compreender estes gatilhos é fundamental para adaptar planos de tratamento eficazes e prevenir recidivas.
- Genética: O histórico familiar é um fator contribuinte importante. Indivíduos com pais ou irmãos que tiveram acne severa têm maior probabilidade de desenvolver acne. Estudos genéticos, incluindo os sobre gémeos, confirmam a influência da hereditariedade na atividade sebácea e na resposta inflamatória.
- Flutuações hormonais: O aumento de andrógenos durante a puberdade estimula as glândulas sebáceas, levando à produção excessiva de óleo. Condições como a síndrome dos ovários policísticos (SOP) nas mulheres ou o uso de medicamentos hormonais também podem contribuir para a acne persistente.
- Fatores microbianos: Embora Cutibacterium acnes faça parte da flora cutânea normal, o seu crescimento excessivo em folículos entupidos pode ativar o sistema imunológico e causar inflamação. Infeções secundárias e ácaros Demodex também podem exacerbar os sintomas.
- Cuidado inadequado da pele: Usar produtos pesados e comedogénicos (que entopem os poros), limpeza infrequente, e irritação mecânica (de capacetes, vestuário ou máscaras) podem piorar a acne.
- Influências ambientais e de estilo de vida: Fatores como stress crónico, sono de má qualidade, fumo, poluição e humidade excessiva podem afetar a produção de sebo e a regulação imunológica na pele.
- Gatilhos dietéticos: Embora os dados científicos ainda estejam a evoluir, estudos anedóticos e epidemiológicos sugerem que o consumo elevado de laticínios, chocolate, açúcar e carboidratos refinados pode contribuir para a acne em alguns indivíduos. A redução destes alimentos pode melhorar os resultados, embora as respostas individuais variem.
Diagnóstico: Como a Acne Vulgaris é Diagnosticada
O diagnóstico de acne vulgaris é clínico e normalmente simples. Baseia-se na avaliação visual das lesões, na sua distribuição e no histórico do paciente. Durante uma consulta, o dermatologista coleta informações detalhadas sobre o início, evolução, severidade e quaisquer possíveis gatilhos ou fatores agravantes. Isto inclui histórico hormonal, dieta, níveis de stress, hábitos de cuidados com a pele e uso de medicamentos.
Na exame físico, a presença e dominância de tipos específicos de lesões—como comedões, pápulas, pústulas ou nódulos—ajudam a definir a forma e a gravidade da acne. Em casos ambíguos ou na presença de lesões atípicas ou isoladas, dermatoscopia pode ser empregue para descartar outras dermatoses.
Um diagnóstico completo não apenas permite uma classificação adequada (acne ligeira, moderada ou severa) mas também facilita a identificação de fatores subjacentes contribuidores, permitindo um plano de tratamento mais direcionado e personalizado.
Sintomas: Como Aparece a Acne Vulgaris
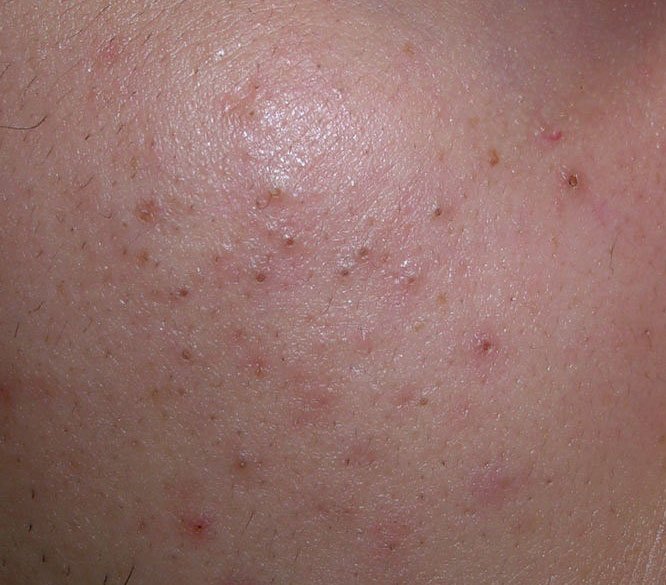
A acne vulgaris apresenta tipicamente uma combinação de lesões não inflamatórias e inflamatórias. As características marcantes incluem:
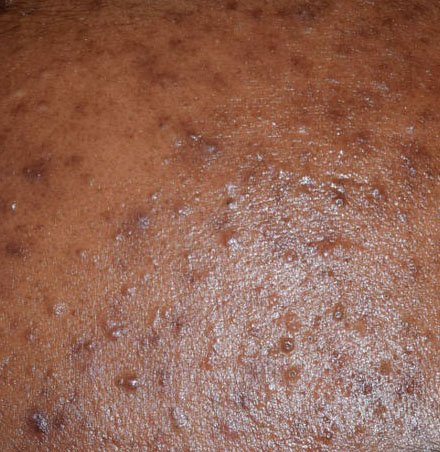
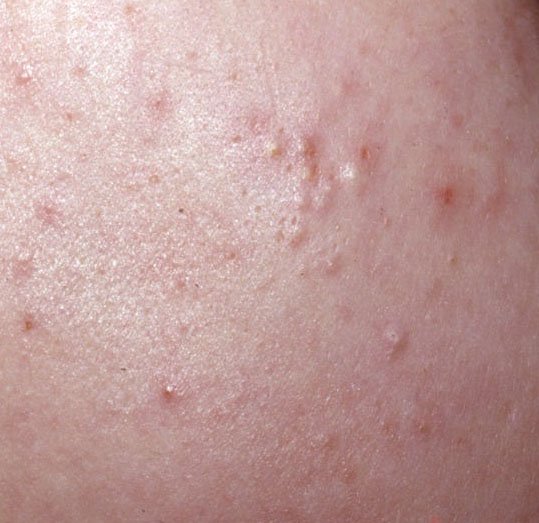
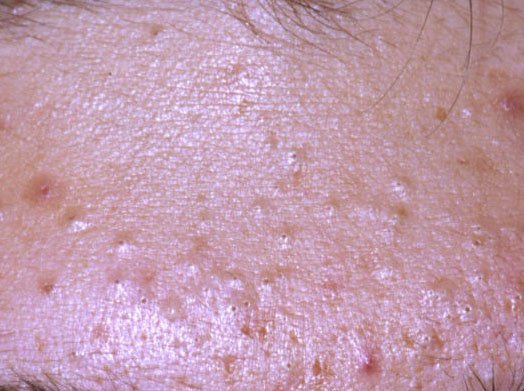
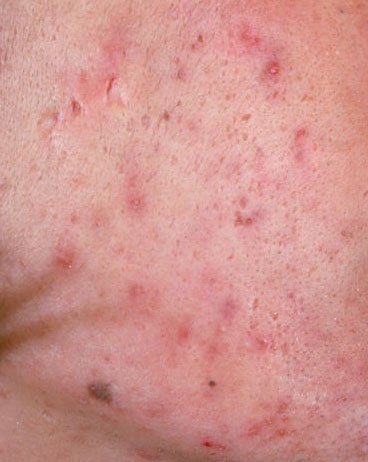
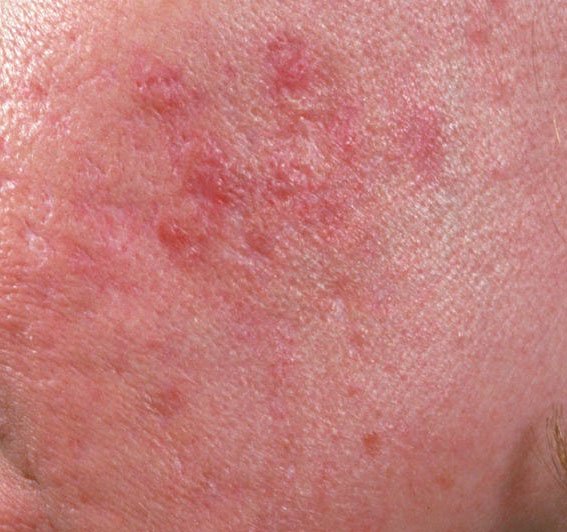
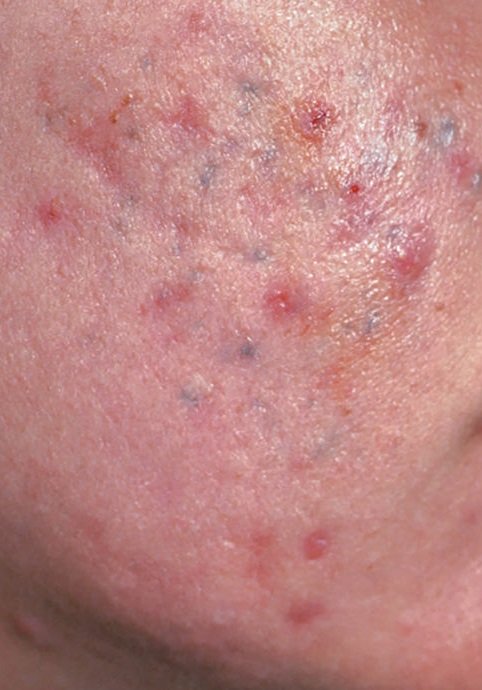
- Comedões: Estas são as primeiras lesões da acne e podem ser abertos (pontos negros) ou fechados (pontos brancos). Comedões fechados são pequenos, elevados e da cor da pele ou esbranquiçados. Comedões abertos têm um ponto negro central formado por sebo oxidado. Eles são especialmente comuns nas costas e ombros e podem medir até 5–7 mm.
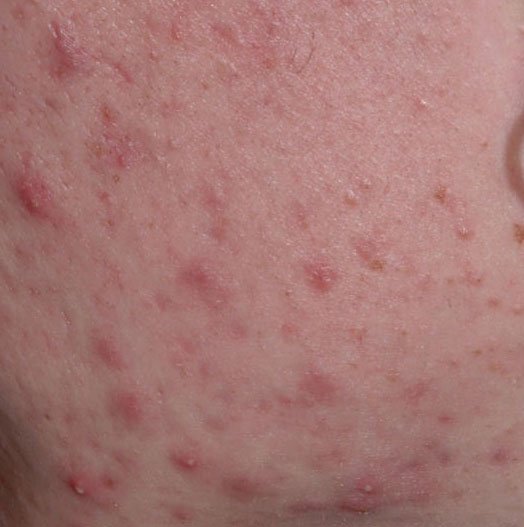
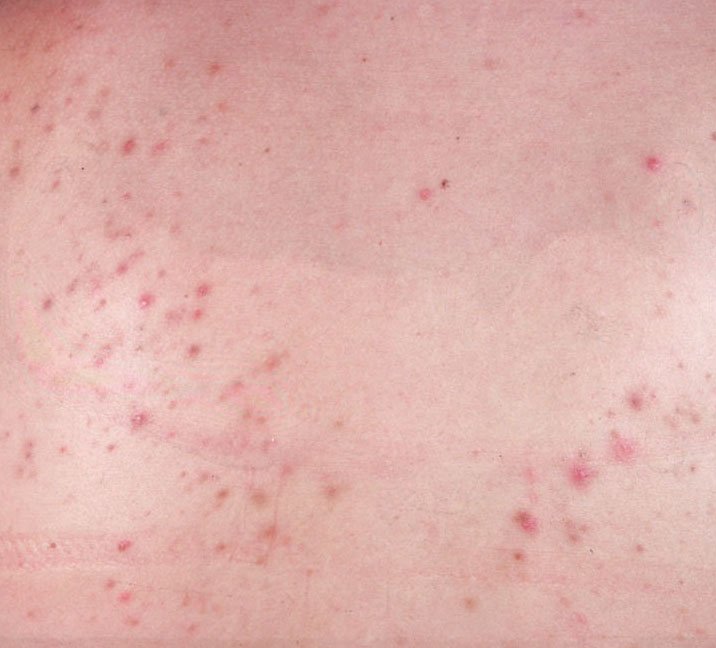
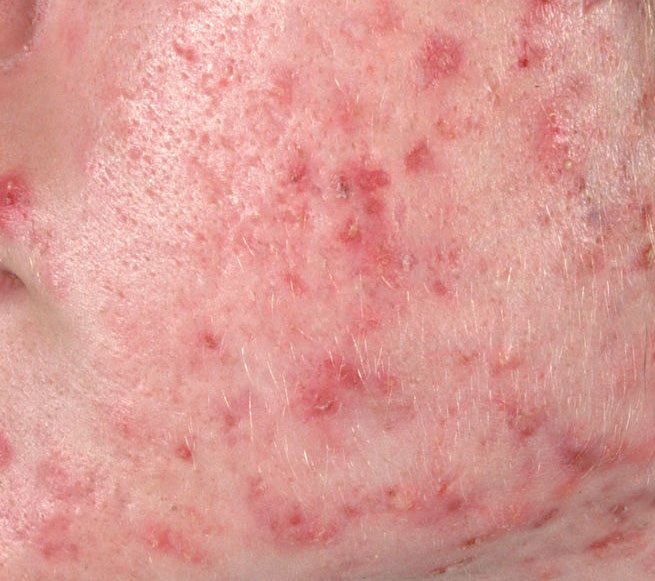
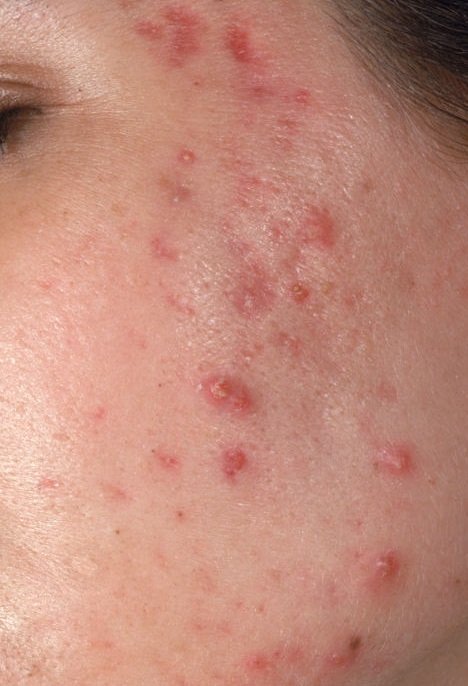
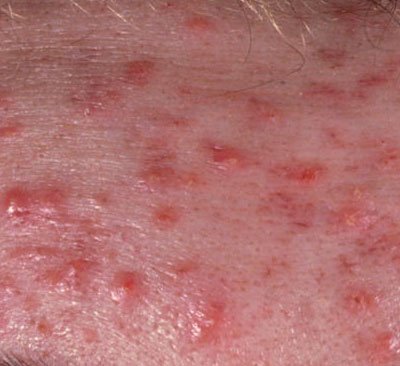
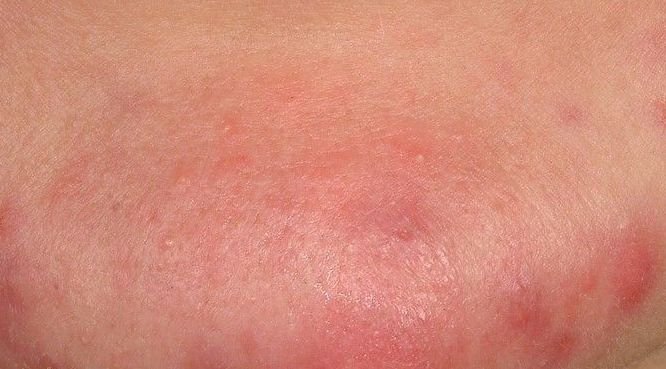
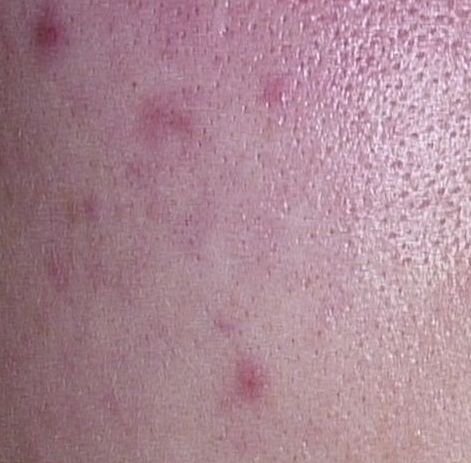
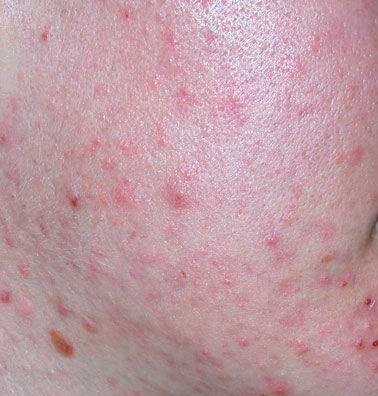
- Pápulas: Estas são protuberâncias inflamadas, vermelhas ou rosadas, sem pus visível. Estão ligeiramente elevadas e são sensíveis ao toque. A sua base é geralmente de 1–3 mm de largura, com a pele ao redor a mostrar sinais de inflamação em casos mais severos.
- Pústulas: Estas lesões contêm pus visível e possuem uma cabeça central amarela ou branca. Cercadas por pele inflamada, estão ligeiramente elevadas, são dolorosas e podem ser mais densas do que o tecido circundante. As pústulas podem resolver-se por conta própria ou romper, libertando o seu conteúdo.
- Nódulos e cistos: Menos frequentes na acne vulgaris, mas possíveis em estágios avançados. Estas são lesões profundas, dolorosas, sólidas ou cheias de pus que podem resultar em cicatrizes.
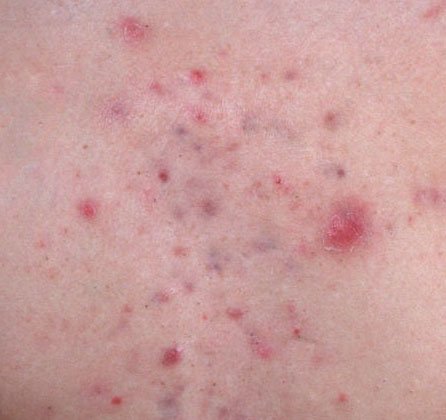
- Cicatrizes: Resultam da cicatrização de lesões mais profundas ou repetidamente inflamadas. Cicatrizes atróficas aparecem como depressões superficiais, enquanto cicatrizes hipertróficas são elevadas e fibróticas. A probabilidade de cicatrização aumenta com a duração e a intensidade da inflamação.
- Hiperpigmentação: Manchas castanhas pós-inflamatórias que permanecem após a resolução das lesões de acne. Estas marcas podem desvanecer com o tempo ou persistir, especialmente em tipos de pele mais escura.
Os locais mais frequentes de acne vulgaris incluem a testa, bochechas, queixo, costas superiores, peito e ombros. Acne em outras áreas é rara e pode indicar outra condição subjacente.
Diagnóstico Diferencial: Excluindo Outras Condições
Para confirmar o diagnóstico de acne vulgaris, os dermatologistas podem precisar diferenciá-la de outras condições de pele com características semelhantes. Estas incluem:
- Rosácea: Especialmente o subtipo papulopustular, que imita a acne, mas não apresenta comedões e pode ser acompanhado por rubor e vasos sanguíneos visíveis.
- Mília: Pequenos cistos preenchidos com queratina que se assemelham a cravos brancos, mas não apresentam inflamação.
- Dermatite perioral: Agrupamentos de pequenas pápulas vermelhas ao redor da boca, frequentemente agravadas por corticosteroides tópicos.
- Eruptões medicamentosa acneiformes: Causadas por medicamentos como corticosteroides, lítio ou isoniazida.
- Cancro da pele basocelular ou melanoma amelanótico: Em raros casos em adultos com lesões persistentes ou nodulares, a malignidade deve ser excluída.
Riscos: Por que a Acne Vulgaris Deve Ser Tratada
Ainda que a acne vulgaris não seja uma doença perigosa, reflete processos biológicos e ambientais subjacentes. Estes podem incluir alterações hormonais, desregulação imunitária ou alterações metabólicas. Ignorar estes sinais pode atrasar o diagnóstico de problemas de saúde mais significativos.
A acne também tem implicações psicossociais sérias. Muitos pacientes—especialmente adolescentes e jovens adultos—experimentam redução da autoconfiança, isolamento social, ansiedade e até depressão. A formação de cicatrizes e alterações de pigmentação podem levar a preocupações estéticas duradouras que afetam a qualidade de vida.
Além disso, a acne não tratada ou mal gerida pode levar a infeções bacterianas secundárias, cistos dolorosos ou formação de abscessos. Manipular ou espremer lesões aumenta o risco de trauma, infeção e cicatrização pós-acne.
Táticas: Quando e Como Procurar Tratamento
Cuidado dermatológico precoce e consistente é essencial para evitar complicações. Os pacientes devem consultar um dermatologista se:
- A acne persistir além da adolescência ou piorar subitamente na idade adulta.
- As lesões forem dolorosas, nodulares ou recorrentes.
- Cicatrizes ou pigmentação se desenvolverem rapidamente.
- Os tratamentos de venda livre forem ineficazes.
Os dermatologistas podem fornecer uma abordagem de tratamento estruturada adaptada ao tipo de pele do paciente, gravidade da acne e estilo de vida. Consultas preventivas são especialmente importantes antes de mudanças significativas na vida (por exemplo, iniciar tratamentos hormonais, mudar dietas ou cosméticos, ou mudar para climas diferentes).
Tratamento: Estratégias Modernas para a Acne Vulgaris
O tratamento da acne vulgaris deve ser individualizado e incluir uma combinação de estratégias terapêuticas. Os planos mais eficazes frequentemente combinam tratamentos tópicos e sistémicos junto com rotinas de cuidados de pele de suporte. As principais modalidades incluem:
- Terapia tópica: Inclui peróxido de benzoíla, ácido salicílico, antibióticos tópicos (por exemplo, clindamicina) e retinoides (por exemplo, adapaleno, tretinoína) para reduzir a inflamação, desobstruir poros e normalizar a renovação da pele.
- Terapia sistémica: Antibióticos orais como doxiciclina ou azitromicina são utilizados em casos moderados a graves. A terapia hormonal (por exemplo, contraceptivos orais ou espironolactona) pode ser eficaz em mulheres com acne androgénica.
- Procedimentos estéticos: Extractions manuais, peelings químicos e tratamentos a laser não ablativos ajudam a reduzir a carga de lesões e melhorar a textura da pele.
- Gestão de cicatrizes: Rejuvenescimento a laser, microagulhamento e dermoabrasão são utilizados para cicatrizes persistentes.
- Apoio emocional: Aconselhamento psicológico pode ser benéfico para pacientes afetados por ansiedade relacionada com a acne ou baixa autoestima.
Os pacientes devem comprometer-se com os regimes de tratamento durante vários meses antes que melhorias significativas sejam observadas. Pular doses, usar produtos inadequados ou terminar o tratamento prematuramente pode comprometer o progresso e levar à recorrência.
Prevenção: Hábitos Diários para uma Pele Mais Clara
Embora a acne vulgar não possa sempre ser prevenida, as seguintes práticas podem reduzir a frequência e a gravidade das erupções:
- Manter uma rotina de cuidados com a pele consistente: Use um limpador suave duas vezes ao dia e evite lavar em excesso ou esfregar.
- Escolher produtos não comedogénicos: Opte por cosméticos e hidratantes sem óleo e sem fragrâncias.
- Proteção solar: Use protetor solar com FPS 30+ diariamente para prevenir inflamação e pigmentação.
- Alimentação amigo da pele: Limite alimentos ricos em açúcar, laticínios e processados; aumente a ingestão de fibras, vegetais e antioxidantes.
- Gerir o stress: Os hormônios do stress podem provocar erupções. A atividade física regular, a meditação e um sono saudável melhoram a saúde da pele.
- Consultas dermatológicas regulares: Visitas periódicas ajudam a monitorizar o progresso, prevenir complicações e ajustar o tratamento quando necessário.
Com orientação profissional e cuidados pessoais disciplinados, a acne vulgar pode ser gerida eficazmente, e danos a longo prazo na pele podem ser evitados—ajudando os indivíduos a manter não apenas uma pele saudável, mas também o bem-estar emocional e a confiança.