Milium (CID-10: L72) 💚
Cisto de Milium: Uma Lesão Superficial da Epiderme Preenchida com Queratina
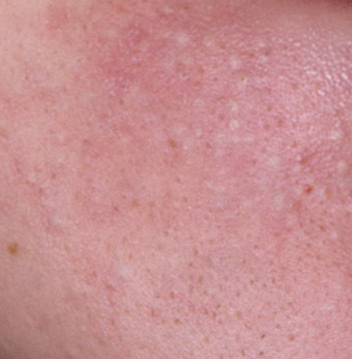
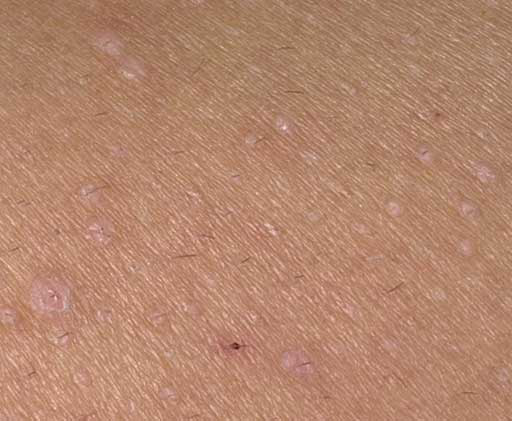
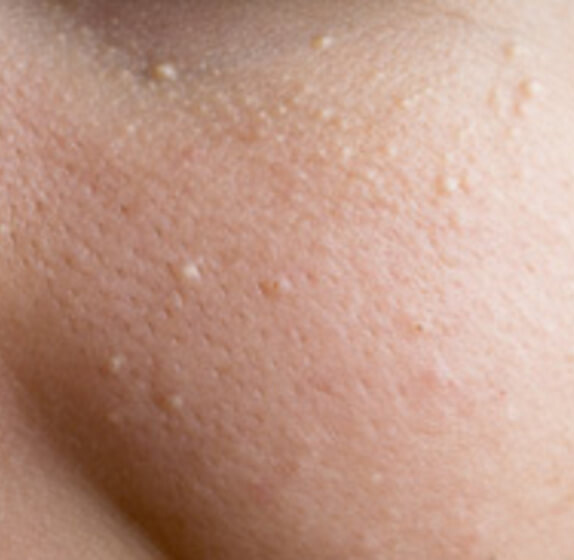
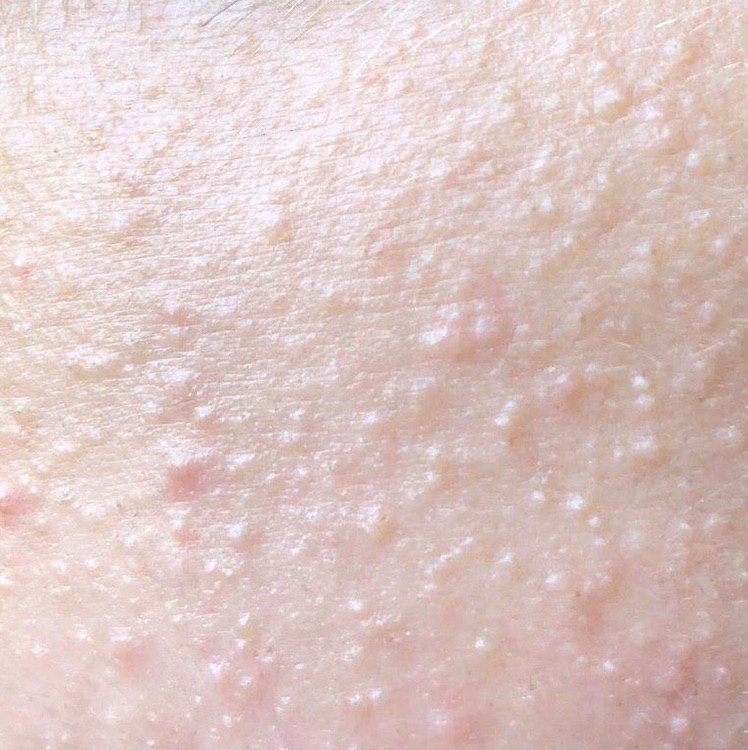
O cisto de milium, comumente referido como “milios” ou “pontos de leite”, é um pequeno cisto cutâneo, branco a amarelo, em forma de cúpula, que se forma nas camadas superiores da epiderme. Estas lesões são o resultado da acumulação de queratina—uma proteína produzida pelas células da pele—presa sob a superfície da pele. Ao contrário dos comedões fechados, que se formam devido ao bloqueio das glândulas sebáceas e folículos capilares, os milios estão não associados a estruturas foliculares ou obstrução de sebo.
Embora os milios sejam geralmente benignos e indolores, a sua aparência—particularmente quando agrupados em torno dos olhos, nariz ou bochechas—pode levantar preocupações estéticas. Eles são mais frequentemente vistos no rosto, mas podem ocorrer em qualquer área do corpo. Os cistos de milium podem aparecer como elementos únicos ou múltiplos e são frequentemente confundidos com outros tipos de cistos ou lesões de acne.
Os milios são comumente observados em recém-nascidos como uma resposta fisiológica à pele imatura e desaparecem dentro de alguns meses sem intervenção. No entanto, um segundo pico de incidência é observado durante a adolescência e no início da idade adulta, particularmente em mulheres. Em adultos, os milios podem aparecer espontaneamente ou ser desencadeados por trauma cutâneo, irritação crónica ou uso inapropriado de cosméticos. Eles também podem ser secundários a dermatoses ou a certos procedimentos dermatológicos, como resurfacing a laser ou dermoabrasão.
Fatores Predisponentes: O Que Causa a Formação de Cistos de Milium?
A causa exata da formação de cistos de milium é multifatorial. A patogénese envolve um desequilíbrio nos processos de regeneração e esfoliação das células epidérmicas. Normalmente, os queratinócitos (células da pele) são eliminados da superfície como parte da renovação natural da pele. Nos milios, no entanto, este processo está comprometido, levando ao aprisionamento de queratina sob o estrato córneo. O acúmulo de queratina é então encerrado por uma cápsula fibrosa, formando um cisto distinto e superficial.
Embora a predisposição genética seja considerada um fator primário, a condição pode também ser influenciada ou desencadeada por várias condições internas e externas:
- Exposição excessiva a ultravioletas (UV): Os danos solares crónicos podem comprometer a renovação da pele e desencadear a formação de milios, particularmente em pele fotoenvelhecida.
- Flutuações hormonais: Desequilíbrios, particularmente durante a puberdade ou menopausa, podem perturbar a atividade epidérmica normal.
- Dysfunção metabólica: Condições que afetam o metabolismo da pele, como diabetes ou distúrbios lipídicos, podem promover irregularidades epidérmicas.
- Nutrição inadequada: Deficiências em vitaminas essenciais (especialmente vitamina A e antioxidantes) podem contribuir para uma regeneração anormal da pele.
- Distúrbios gastrointestinais: Problemas digestivos crónicos podem afetar a saúde geral da pele e estão por vezes correlacionados com milios recorrentes.
- Trauma mecânico e lesões cutâneas: Procedimentos como peeling químico, terapia a laser ou fricção prolongada podem resultar em milios secundários (também referidos como pseudomilios de Balser).
- Rotinas inadequadas de cuidados da pele: O uso excessivo de cremes espessos ou produtos oclusivos pode interferir na esfoliação da pele e promover a formação de cistos.
Embora a hereditariedade desempenhe um papel fundamental, estes fatores ambientais e de estilo de vida podem iniciar ou agravar, independentemente, a patogénese dos milios ao perturbar a barreira epidérmica e suas funções regenerativas. Abordar estes fatores desencadeadores é vital para o tratamento e a prevenção a longo prazo.
Diagnósticos: Como são identificados os cistos de milios
O diagnóstico dos cistos de milios é tipicamente feito durante um exame clínico. Um dermatologista treinado pode geralmente identificar milios com base nas suas características visuais distintas e na localização anatómica. A história clínica também é importante para determinar se os milios são primários (espontâneos, frequentemente congénitos ou idiopáticos) ou secundários (associados a trauma cutâneo, doenças subjacentes ou procedimentos médicos).
Em casos incertos ou quando as lesões aparecem atípicas, passos diagnósticos adicionais podem ser necessários:
- Dermatoscopia: Uma técnica não invasiva utilizada para examinar de perto as características superficiais e subsuperficiais das lesões cutâneas, ajudando a diferenciar milios de outros crescimentos císticos ou pigmentados.
- Exame histológico: Uma biópsia pode ser realizada em casos raros para confirmar o diagnóstico, especialmente quando a lesão é solitária, persistente ou imita patologia neoplásica da pele.
Um diagnóstico adequado é essencial não só para descartar lesões de aparência semelhante, mas também para determinar o melhor curso de tratamento e identificar fatores sistémicos subjacentes, se presentes.
Sintomas: Como são e como se sentem os cistos de milios
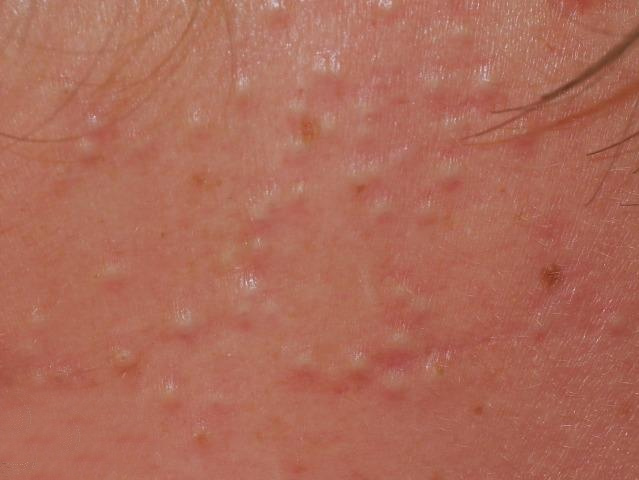
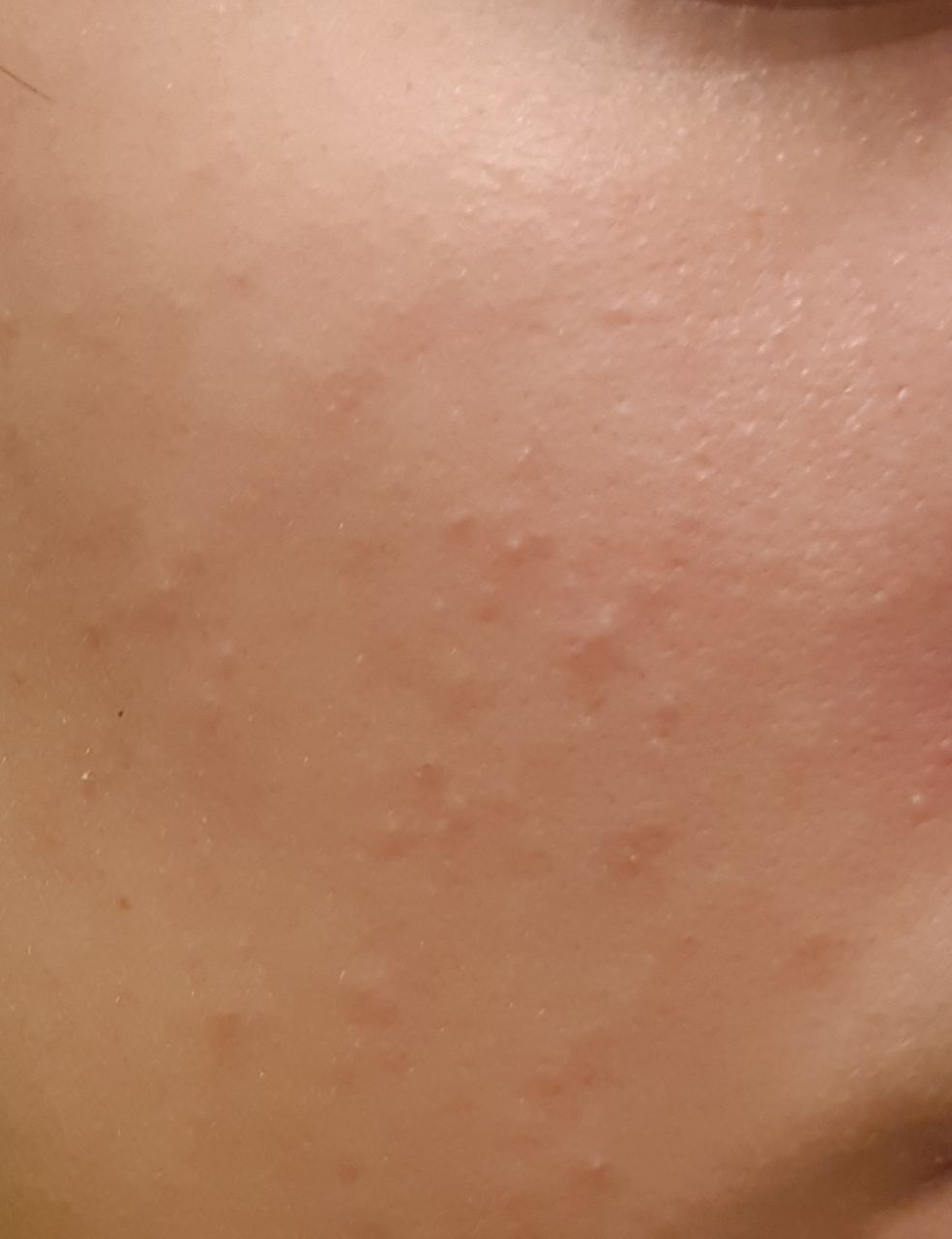
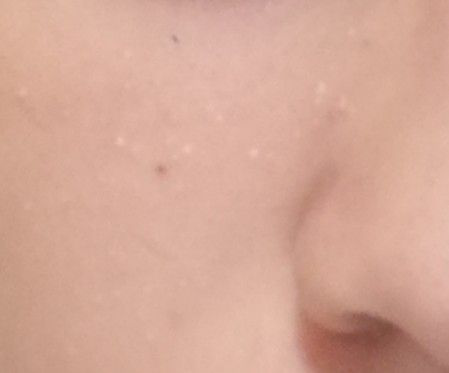
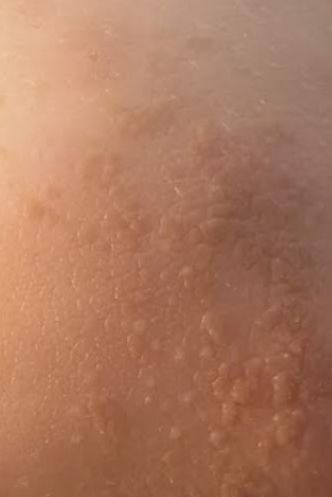
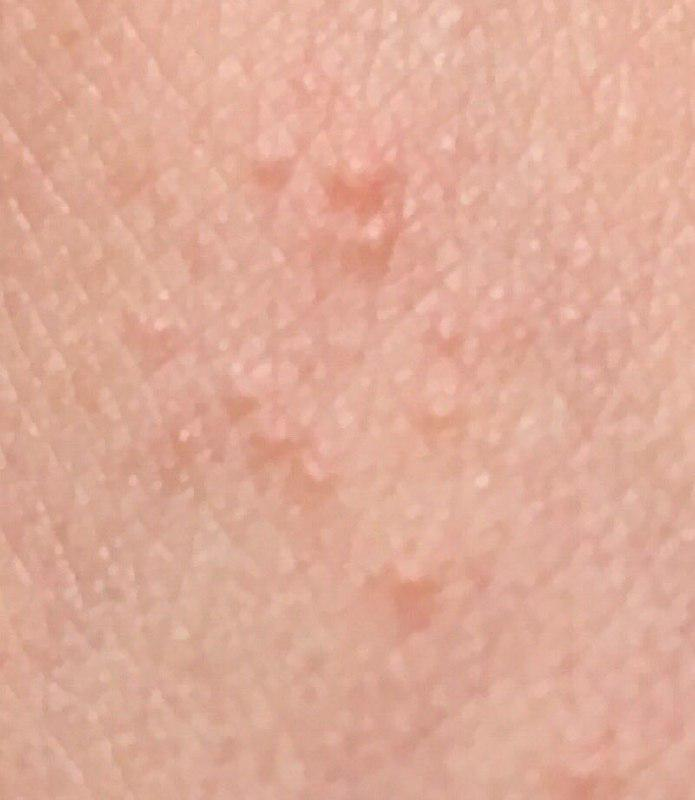
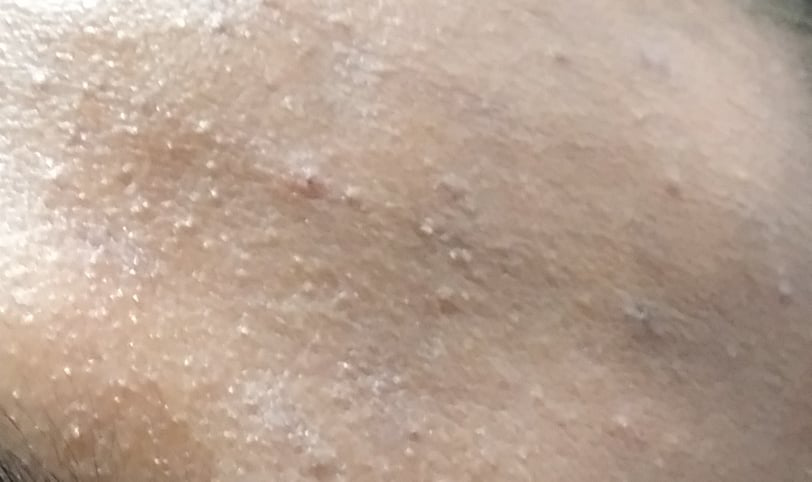
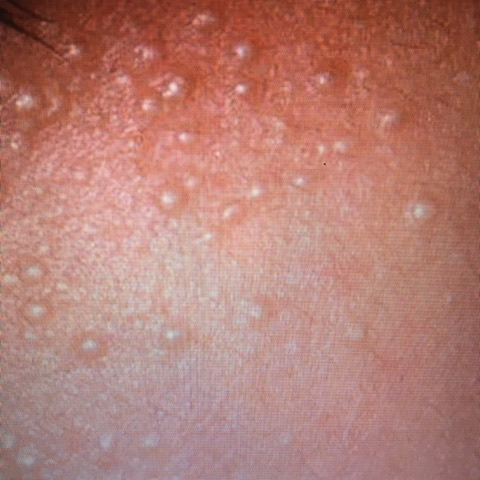
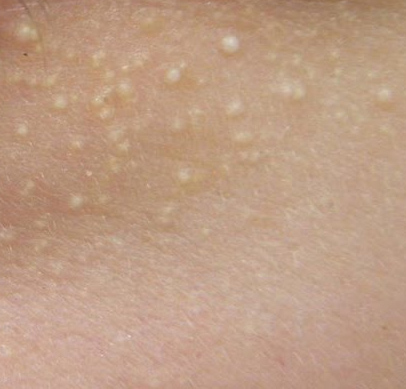
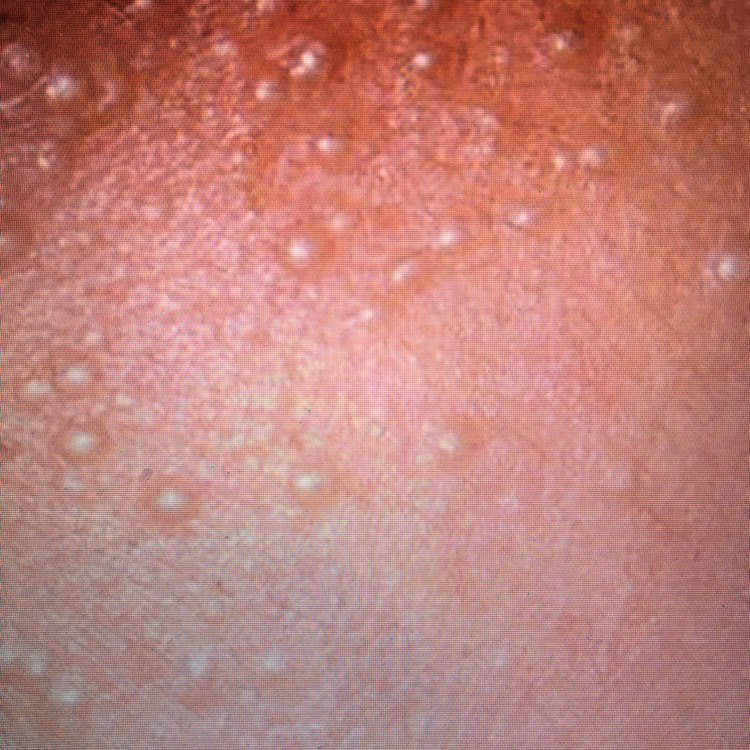
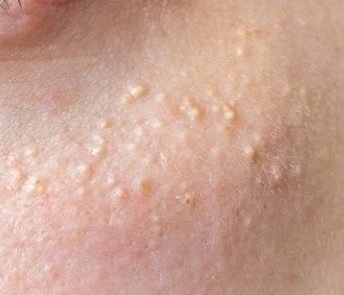
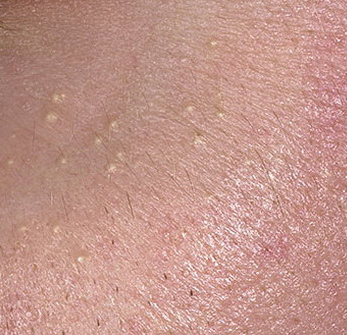
Os cistos de milios são tipicamente pequenos, pápulas brancas ou amareladas que medem cerca de 1–2 mm de diâmetro. São bem circunscritos, firmes e em forma de cúpula, e protrudem ligeiramente acima da superfície da pele. Os milios localizam-se mais frequentemente no rosto—particularmente ao redor dos olhos (região periorbital), nariz, queixo, testa e bochechas—mas também podem aparecer na parte superior do torso ou na região genital.
As características clínicas incluem:
- Forma e superfície: Lesões simétricas, redondas ou ovais com uma camada epitelial lisa e esticada. A textura normal da pele é perdida na área do cisto devido à tensão na superfície.
- Cor: Branca a amarelo pálido, devido ao conteúdo de queratina visível através da fina epiderme sobrejacente.
- Reação da pele: Sem inflamação ou eritema circundantes, a menos que a lesão esteja irritada ou secundariamente infectada.
- Crescimento do cabelo: Não afetado. Os milios não interferem com os folículos pilosos ou glândulas sebáceas.
- Sensação: Os milios são tipicamente assintomáticos—não há dor, coceira ou desconforto. São encontrados incidentalmente ou devido a preocupações estéticas.
Em alguns casos, particularmente com múltiplas lesões, os milios podem cobrir vários centímetros quadrados de pele. No entanto, mesmo nessas apresentações, as lesões permanecem isoladas e não se coalescem.
Descrição Dermatoscópica
A dermatoscopia melhora a visualização e apoia o diagnóstico diferencial. As características dermatoscópicas típicas dos cistos de milios incluem:
- Estrutura globular central branca a amarela: Representa a cavidade cística preenchida com queratina.
- Demarcação clara: Um limite bem definido entre a lesão central e a pele saudável circundante.
- Sinal de compressão: A pressão suave achata ligeiramente a lesão devido ao seu conteúdo macio e flexível e à sua colocação superficial.
Estas características dermatoscópicas ajudam a distinguir miliários de comedões, molusco contagioso ou outras lesões císticas e nodulares.
Diagnóstico Diferencial: Condições a Excluir
Embora os miliários tenham uma aparência característica, várias outras condições dermatológicas podem assemelhar-se a eles. O diagnóstico diferencial inclui:
- Comedões fechados: Embora também sejam brancos e em forma de cúpula, os comedões estão associados às glândulas sebáceas e não são verdadeiras cistos.
- Molusco contagioso: Pápulas virais com umbilicação central, tipicamente agrupadas e contagiosas.
- Papilomas: Crescimentos com a cor da pele que têm uma superfície mais áspera e frequentemente aparecem em áreas sujeitas a fricção.
- Nevos de glândulas sebáceas: Hamartomas congénitos que podem apresentar-se como placas amarelas, especialmente no couro cabeludo.
- Acne não inflamatória: Caracterizada por comedões, geralmente com um fundo de pele oleosa e envolvimento de poros mais alargados.
Riscos: Por Que os Cistos Miliários Devem Ser Monitorizados
Embora os cistos miliários sejam benignos e não ameaçadores à vida, a sua presença—especialmente em grandes números—pode ser indicativa de condições subjacentes da pele ou sistémicas, como turnover epidérmico comprometido ou desequilíbrio endócrino. Os miliários servem como um sinal visível de que os processos naturais de renovação e descamação da pele podem estar alterados.
Os riscos associados a miliários não tratados ou tratados de forma inadequada incluem:
- Impacto estético: Os miliários faciais podem afetar a autoestima, particularmente quando são numerosos ou estão localizados em áreas proeminentes como as pálpebras ou o nariz.
- Erro de diagnóstico: Confundir miliários com acne ou tentar extraí-los à força pode causar trauma na pele ou infecção secundária.
- Progressão para condições inflamatórias: Raramente, os miliários podem tornar-se secundariamente inflamados, especialmente quando arranhados ou expostos a produtos químicos agressivos.
- Patologia subjacente: Em adultos, o aparecimento súbito de miliários generalizados pode sugerir distúrbios metabólicos ou autoimunes que requerem investigação adicional.
Táticas: Quando Consultar um Especialista
Embora os miliários em recém-nascidos geralmente se resolvam por conta própria, lesões persistentes, múltiplas ou que causam preocupação estética em adolescentes ou adultos devem ser avaliadas por um dermatologista ou cosmetologista. A consulta profissional é essencial quando:
- Milia não se resolvem espontaneamente após vários meses.
- Novas lesões aparecem rapidamente ou recorrem após a remoção.
- A pele ao redor das milia torna-se inflamada ou dolorosa.
- Há um histórico de lesões cutâneas, queimaduras ou procedimentos de resurfacing.
O acompanhamento próximo e o tratamento individualizado ajudam a prevenir a recorrência, reduzir danos estéticos e identificar causas secundárias que de outra forma poderiam passar despercebidas.
Tratamento: Remoção Profissional e Prevenção da Recorrência
Uma vez que os cistos de milium estão localizados logo abaixo da superfície epidérmica, cremes tópicos e tratamentos vendidos sem receita geralmente são ineficazes. A auto-remoção não é recomendada devido ao risco de trauma cutâneo, infeção e cicatrização.
As opções de tratamento profissional incluem:
- Extração mecânica: Realizada em condições estéreis usando um lanceta fina ou extrator. Melhor para lesões isoladas.
- Ablacão a laser: Os lasers de dióxido de carbono (CO2) visam e vaporizar o material queratinoso com precisão e mínimo dano circundante.
- Radiofrequência ou eletrocoagulação: Usados para destruir termicamente a parede do cisto e o conteúdo, eficaz para múltiplas milia.
- Esfoliação química: Após a remoção, ácidos alfa-hidroxi (AHAs) ou retinoides podem ser usados para prevenir a recorrência e aumentar a renovação epidérmica.
Após a remoção, é essencial manter um cuidado adequado da pele e implementar estratégias preventivas para evitar a formação de novas lesões.
Prevenção: Como Minimizar o Risco de Cistos de Milium
Embora nem todos os casos de milia possam ser prevenidos, o risco de recorrência pode ser reduzido através de cuidados consistentes com a pele e hábitos de vida saudáveis:
- Utilize cuidados de pele não comedogénicos: Evite cremes espessos e produtos oclusivos, especialmente ao redor dos olhos.
- Pratique esfoliação suave: O uso periódico de esfoliantes químicos suaves ajuda a manter a renovação da pele.
- Proteção solar: O uso diário de SPF de amplo espectro pode prevenir o espessamento epidérmico induzido por UV.
- Evite trauma cutâneo: Abstenha-se de espremer, apertar ou irritar a pele.
- Gerencie condições sistêmicas: Controle distúrbios endócrinos, gastrointestinais ou metabólicos subjacentes sob supervisão médica.
- Avaliações dermatológicas regulares: Especialmente se houver histórico de milia recorrentes ou condições cutâneas secundárias.
Com diagnóstico adequado, tratamento individualizado e cuidados preventivos a longo prazo, os cistos de milium podem ser geridos efetivamente—restaurando tanto a aparência quanto a saúde da pele.