Framstående behandlingar förändrar vården av atopisk dermatit 2026
En ny era: riktade läkemedel förändrar hur vi behandlar atopisk dermatit
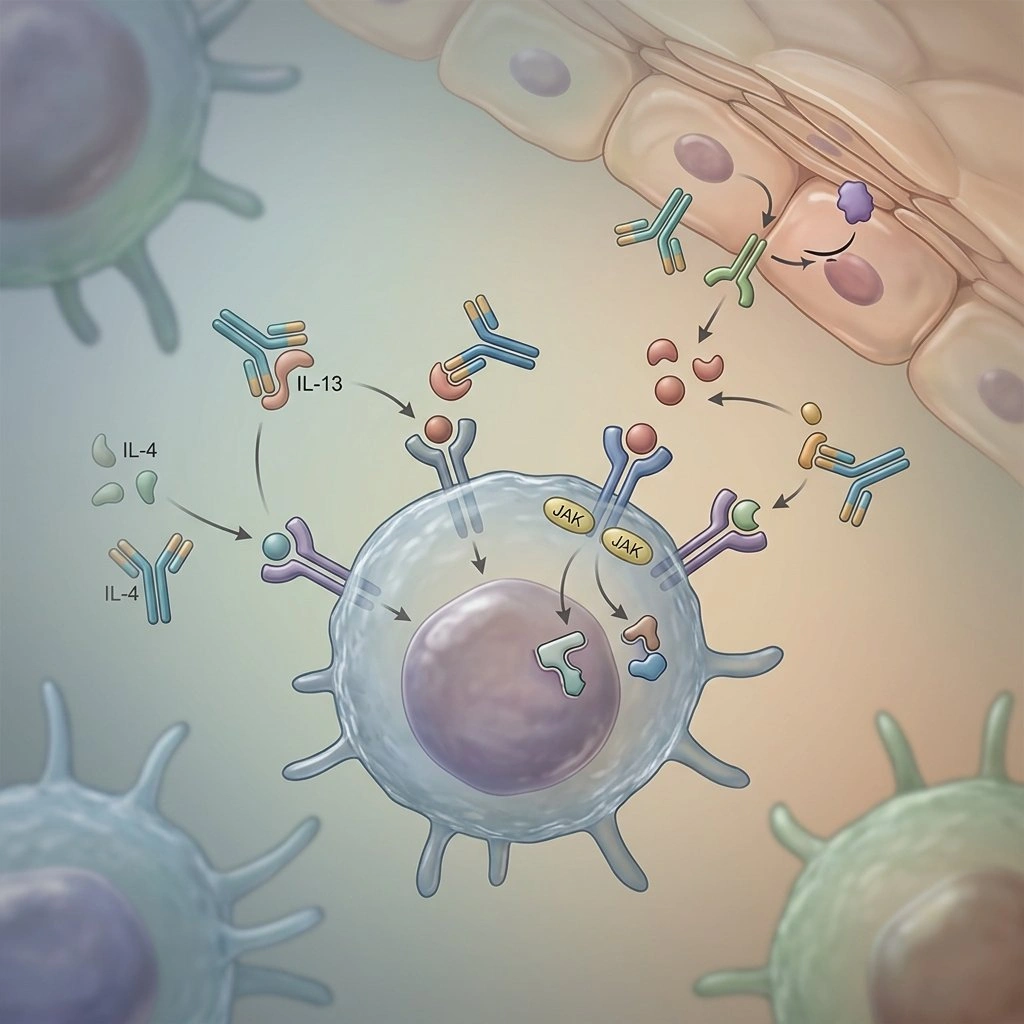
Under de senaste åren har behandlingen av atopisk dermatit (AD) gått från en verktygslåda dominerad av breda antiinflammatoriska läkemedel till en som inkluderar högst riktade alternativ—biologiska monoklonala antikroppar, orala Janus kinase (JAK) hämmare och nya icke-steroida topikala medel.
Dessa nyare alternativ är inte bara ytterligare val; de har omformat beslutsfattandet i kliniker. Kliniker överväger nu att använda riktade medel tidigare istället för att reservera dem som sista utväg, eftersom många av dessa läkemedel erbjuder långvarig sjukdomskontroll med mekanismer som riktar sig mot den specifika biologin som driver en patients eksem (Källa: American Academy of Dermatology, riktlinjer för atopisk dermatit).
Hur specialister tänker kring behandlingssekvensering
Ledande kliniker vid en nyligen hållna specialistkonferens beskrev en tydlig förändring i praktiken: riktade terapier blir alltmer ryggraden i långsiktig hantering, medan traditionella medel—som topikala kortikosteroider och topikala calcineurinhämmare—ofta används som kortvariga broar eller för fokala skov.
Denna förändring speglar en växande tilltro till säkerhetsprofilerna och hållbara svaren hos riktade läkemedel, samt en önskan att undvika långvarig, ospecifik immunosuppression när det är möjligt (Källa: American Academy of Dermatology, riktlinjer för atopisk dermatit).
Vad ”riktad” betyder i vardaglig vård
När dermatologer säger ”riktad” menar de terapier som avbryter en definierad immunväg som är känd för att driva symptom på AD—så istället för att dämpa immunaktiviteten brett blockerar dessa läkemedel specifika cytokiner eller signalmolekyler. Detta kan översättas till bättre klådkontroll, förbättrad sömn och klarare hud för många patienter.
Exempel som har förändrat praktiken inkluderar anti-IL-4/IL-13 monoklonala antikroppen dupilumab, och orala JAK-hämmare som abrocitinib och upadacitinib, som alla har blivit vanliga alternativ för måttlig till svår sjukdom (Källa: Regeneron Pharmaceuticals; Pfizer; AbbVie pressmeddelanden).
En expanderande terapeutisk landskap: vad som finns tillgängligt nu
Utbudet av godkända och undersökta alternativ har snabbt breddats, vilket ger kliniker och patienter fler sätt att anpassa behandlingen till individuella behov.
Topikala, icke-steroida läkemedel—som tapinarof, topikalt ruxolitinib, och roflumilast—har gett kliniker alternativ för långsiktig topikal kontroll, särskilt när det är önskvärt att minimera steroidexponering (Källa: Dermavant/Incyte/Arcutis pressmeddelanden).
På den systemiska sidan erbjuder orala JAK-hämmare (till exempel abrocitinib och upadacitinib) och flera biologiska monoklonala antikroppar (inklusive dupilumab, tralokinumab, lebrikizumab, och nemolizumab) högst riktade alternativ för patienter med utbredd, refraktär eller svår sjukdom (Källa: Pfizer; AbbVie; Regeneron; LEO Pharma; Eli Lilly; företags pressmeddelanden).
Från för få alternativ till för många val
Även om fler behandlingar är goda nyheter har det förändrat den kliniska utmaningen: läkare står nu inför komplexa beslut om vilken terapi som ska inledas, när man ska byta och hur man ska sekvensera behandlingar för bästa långsiktiga resultat.
Denna komplexitet kräver noggrann utvärdering av sjukdomens egenskaper, säkerhetsprofiler och patientmål snarare än en ”en storlek passar alla”-metod.
Personalisering av behandling: mer än bara ytan
Kliniker betonar att val av behandling är en individualiserad process. Ingen enskild faktor avgör den idealiska terapin: sjdsvårighetsgrad, samsjuklighet (som astma eller allergisk rinit), tidigare behandlingssvar, säkerhetsbekymmer och patientpreferenser spelar alla roll.
Eftersom atopisk dermatit är en mångfacetterad sjukdom—som påverkar sömn, humör, social funktion och mer—fångar visuell inspektion ensam inte hela bilden. Att lyssna på patienter om klådans svårighetsgrad, påverkan på det dagliga livet och deras tolerans för vissa risker är avgörande för att välja det mest lämpliga alternativet.
I praktiken betyder detta att många praktiker använder en modell för gemensamt beslutsfattande: kliniker presenterar rimliga alternativ, förklarar fördelar och risker, och samarbetar sedan med patienten för att välja en väg framåt.
Medvetenhet om systemisk inflammation och samsjuklighet
Moderna synsätt på AD erkänner alltmer att det är en systemisk inflammatorisk sjukdom snarare än en rent hudbegränsad åkomma. Detta perspektiv hjälper till att förklara varför personer med AD ofta har relaterade atopiska eller inflammatoriska tillstånd.
Eftersom vissa riktade terapier påverkar immunvägar som är gemensamma för flera sjukdomar, kan deras användning påverka, positivt eller negativt, samsjukliga tillstånd. Som ett resultat tar kliniker oftare hänsyn till samsjuklighetsprofiler i sina behandlingsval än tidigare (Källa: American Academy of Dermatology, riktlinjer för atopisk dermatit).
Experter noterar också behovet av kliniska prövningar som prospektivt bedömer hur behandlingar fungerar hos patienter med vanliga samsjukligheter, för att bättre spegla verklig praxis och vägleda kliniker i att välja terapier som förbättrar den övergripande hälsan, inte bara hudsymtomen.
“Vi behöver prövningar som uttryckligen inkluderar bedömningar av samsjuklighet så att vi kan börja särskilja terapier utifrån bredare patientbehov,” observerade en specialist.
Fokus på kronisk handeksem och pediatrisk vård
Två områden som får mer uppmärksamhet är kronisk handeksem (CHE) och pediatrisk atopisk dermatit, som historiskt har varit svåra att behandla och ibland undererkända i vuxenkliniker.
CHE är ofta handikappande på grund av smärta, sprickor och störningar i arbete eller vårdande. Nyligen godkända topikala medel som specifikt studerats för handsjukdom—mest anmärkningsvärt godkännandet av topikalt delgocitinib för kronisk handeksem—ger kliniker nya, evidensbaserade alternativ för detta område (Källa: LEO Pharma pressmeddelande).
Många systemiska och topikala AD-terapier inkluderar också handspecifika eller handnära data i sina utvecklingsprogram, vilket hjälper kliniker att göra mer informerade val när händerna är det primära problemet.
För barn har det terapeutiska landskapet också expanderat. Flera systemiska terapier och flera topikala medel har studerats och godkänts för yngre åldersgrupper under de senaste åren, vilket erbjuder mer flexibilitet för att skräddarsy regimer för pediatriska patienter, inklusive de med måttlig till svår sjukdom eller betydande påverkan på livskvaliteten (Källa: Incyte; Regeneron; Pfizer pressmeddelanden).
Praktiska överväganden: säkerhet, övervakning och patientpreferenser
Att välja ett riktat medel kräver en balans mellan förväntade fördelar och behov av säkerhetsövervakning samt patientens komfort med potentiella biverkningar. Till exempel kan JAK-hämmare kräva olika grundläggande screening och periodiska laboratorietester jämfört med biologiska monoklonala antikroppar, och patienter bör informeras om dessa praktiska skillnader.
Topikala icke-steroida medel kan vara attraktiva för långsiktig lokal kontroll när säkerhet och bekvämlighet är prioriteringar, medan systemiska medel förblir viktiga för omfattande eller refraktär sjukdom. Alla dessa val bör göras i kontexten av en öppen dialog om mål, risker, övervakning och kostnads- eller tillgångsfrågor.
Framåt: genetik, biomarkörer och smartare prövningar
Framväxande verktyg—som genetiska tester och molekylära biomarkörer—syftar till att förfina val av behandling mellan biologiska och orala JAK-hämmare, men deras rutinmässiga kliniska nytta diskuteras fortfarande.
Kliniker är hoppfulla om att när biomarkörer valideras och integreras i prövningar, kommer de att hjälpa till att förutsäga vem som kommer att svara bäst på en given terapi, minska tiden som spenderas på ineffektiva behandlingar och ytterligare personalisera vården.
Under tiden driver området på för kliniska prövningar som är utformade för att återspegla komplexiteten hos typiska patienter—inklusive samsjukligheter och verklig behandlingssekvensering—så att evidensen bättre matchar vardaglig praxis.
Sammanfattning
Den nuvarande eran av AD-vård präglas av precision och personalisering: kliniker har nu en rikare verktygslåda som inkluderar riktade biologiska, orala JAK-hämmare och nya topikala icke-steroida medel, vilket möjliggör mer skräddarsydda behandlingsplaner som är anpassade efter patienternas behov och säkerhetsöverväganden.
Gemensamt beslutsfattande, medvetenhet om systemisk inflammation och samsjukligheter, samt genomtänkt val och sekvensering av terapier är nyckeln till att uppnå de bästa resultaten för personer som lever med atopisk dermatit.
Källor
- American Academy of Dermatology Association, riktlinjer för atopisk dermatit (riktlinjedokument och kliniska resurser).
- Regeneron Pharmaceuticals och Sanofi pressmaterial om dupilumab (FDA-godkännande och information om kliniska program).
- Pfizer pressmeddelande och förskrivningsinformation för abrocitinib (CIBINQO).
- AbbVie pressmeddelande och produktinformation för upadacitinib (RINVOQ) vid atopisk dermatit.
- Incyte Corporation pressmeddelanden och FDA-kommunikationer angående topikalt ruxolitinib (Opzelura).
- LEO Pharma pressmeddelanden relaterade till tralokinumab och topikala delgocitinib utvecklingar och godkännanden.
- Eli Lilly pressmeddelanden och regulatoriska kommunikationer om lebrikizumab.
- Företags pressmaterial och sammanfattningar av kliniska prövningar för topikala medel som tapinarof och roflumilast (Dermavant/Arcutis och andra utvecklarresurser).
