Molluscum Contagiosum (ICD-10: B08) ⚠️
Molluscum Contagiosum: En vanlig viral hudåkomma
Översikt
Molluscum contagiosum (MC) är en godartad viral hudinfektion orsakad av molluscum contagiosum-viruset (MCV), en medlem av Poxviridae-familjen. Sjukdomen visar sig som små, upphöjda, kupolformade lesioner som ofta har en central fördjupning eller navel. Även om den är ofarlig i de flesta fall är MC smittsam och kan spridas genom direkt kontakt eller kontaminerade föremål, vilket gör den till en folkhälsoproblem i miljöer som skolor, gym och simbassänger.
MC påverkar oftast barn och ungdomar, men den kan också uppträda hos vuxna—särskilt de med försvagat immunförsvar eller kroniska hudtillstånd. Även om lesionerna vanligtvis är smärtfria och självläkande kan de orsaka kosmetiska bekymmer, klåda och socialt obehag, vilket får individer att söka behandling.
Infektionen är vanligtvis självläkande och läker inom 6 till 12 månader hos immunokompetenta individer. Men i många fall rekommenderas behandling på grund av risk för autoinokulation, överföring till andra och möjligheten av bestående eller återkommande lesioner.
Predisponerande faktorer och transmissionsvägar
Den primära orsaken till molluscum contagiosum är direkt inokulering av viruset i huden. Viruset kan överföras genom hud-mot-hud kontakt eller genom kontakt med kontaminerade föremål som handdukar, kläder eller delat badvatten. Vanliga metoder för överföring inkluderar:
- Barndomskontakt: Delade leksaker, handdukar, gymmattor eller simmiljöer;
- Sexuell överföring: Hos vuxna kan MC överföras under nära fysisk eller sexuell kontakt, med lesioner som vanligtvis uppträder i köns- eller bikinizonen;
- Autoinokulation: Klåda eller gnidning av lesioner kan sprida viruset till andra delar av kroppen.
Faktorer som ökar risken för molluscum contagiosum inkluderar:
- Försvagat immunförsvar: HIV/AIDS, cancer eller användning av immunosuppressiva mediciner;
- Dåliga hygienvanor eller att bo i trånga miljöer;
- Kroniska hudtillstånd: Atopisk dermatit och eksem kan underlätta viral inresa genom komprometterade hudbarriärer;
- Frekvent exponering för gemensamma utrymmen (t.ex. offentliga pooler, omklädningsrum, daghem).
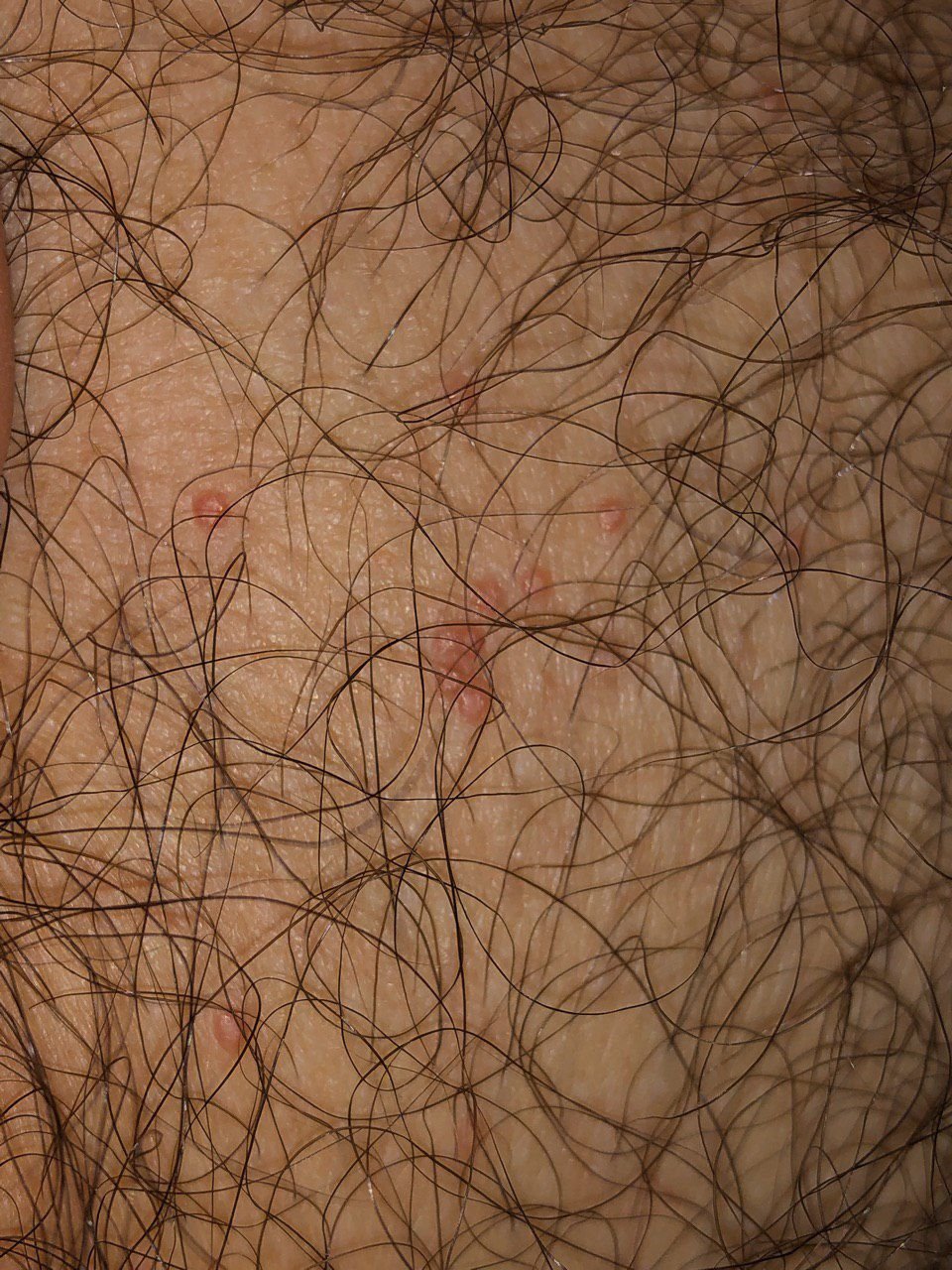
Hos barn finns lesioner ofta på ansiktet och extremiteterna, medan hos vuxna är genitala och nedre bukregioner mer vanligt drabbade på grund av överföringsmetoden.
Diagnos av Molluscum Contagiosum
Diagnosen av MC görs vanligtvis kliniskt genom fysisk undersökning. Lesionerna är visuellt distinkta—små, fasta, rosa eller hudfärgade papler med en karakteristisk central fördjupning. Diagnosen är enkel i de flesta typiska fall.
Men kan dock krävas ytterligare diagnostiska steg hos atypiska eller immunocompromissade patienter, särskilt när lesionerna liknar andra neoplasmer. Dessa inkluderar:
- Dermatoskopi: Visualiserar runda eller ovala vita lesioner med en central keratinkärna och cerebriforma strukturer;
- Biopsi och histopatologi: Kan utföras om malignitet misstänks eller om lesionerna inte svarar på standardbehandling. Histologi avslöjar stora eosinofila cytoplasmiska inklusionskroppar (molluscumkroppar) inom keratinocyterna;
- PCR-testning eller viral kultur: Sällan använt på grund av tillståndets godartade natur, men möjligt i forskning eller allvarliga fall.
Symtom: Klinisk presentation av MC
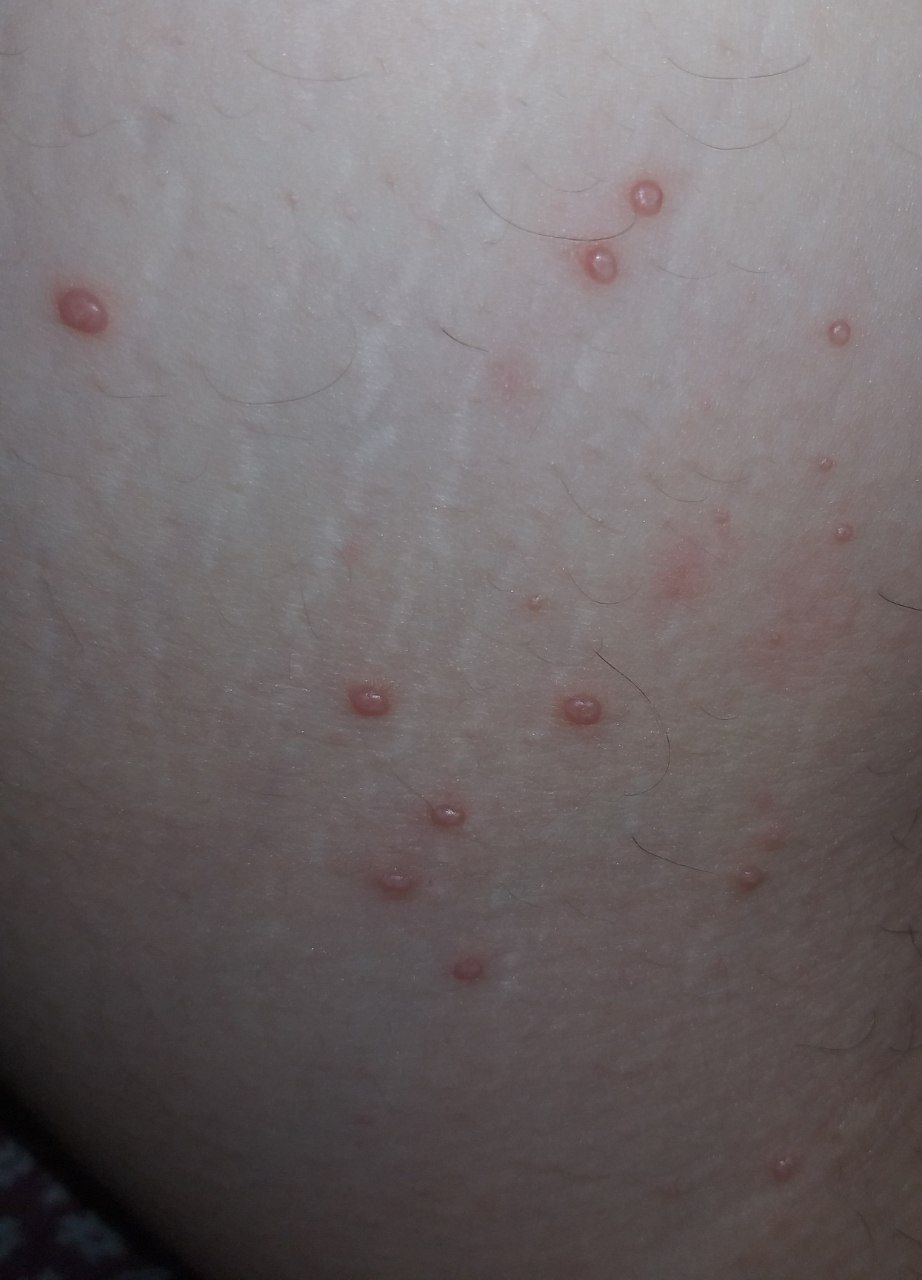
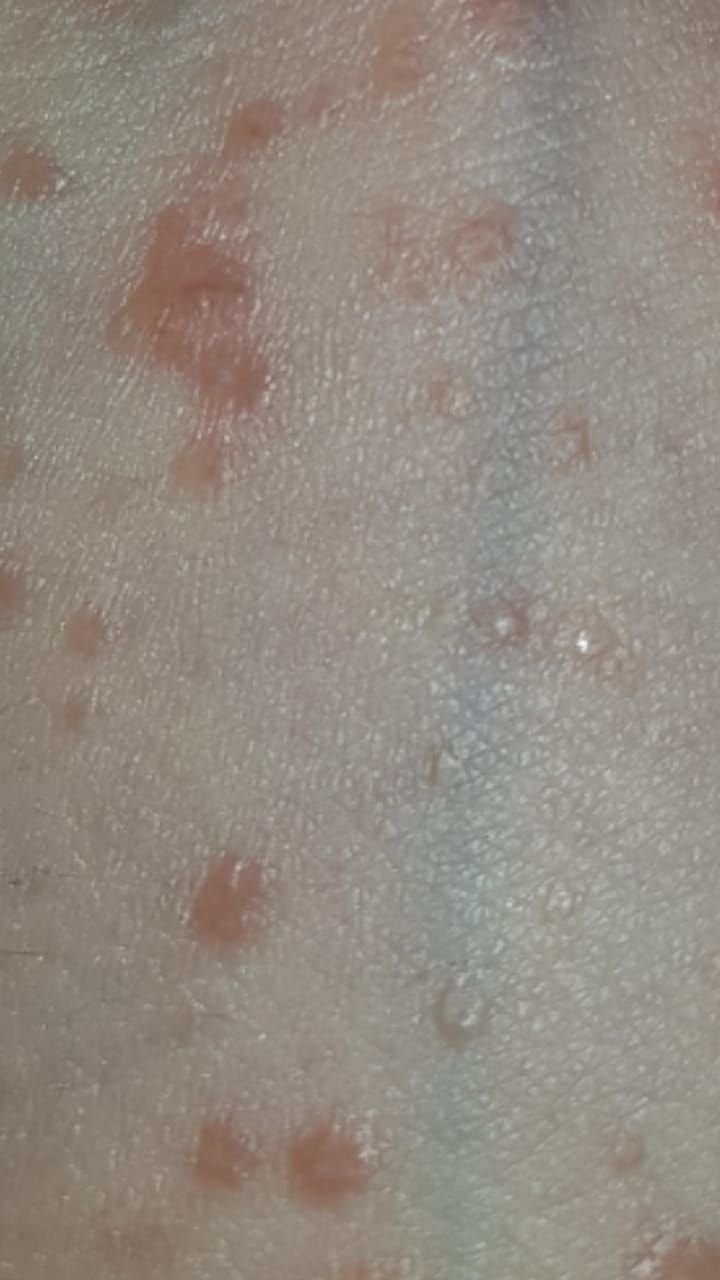
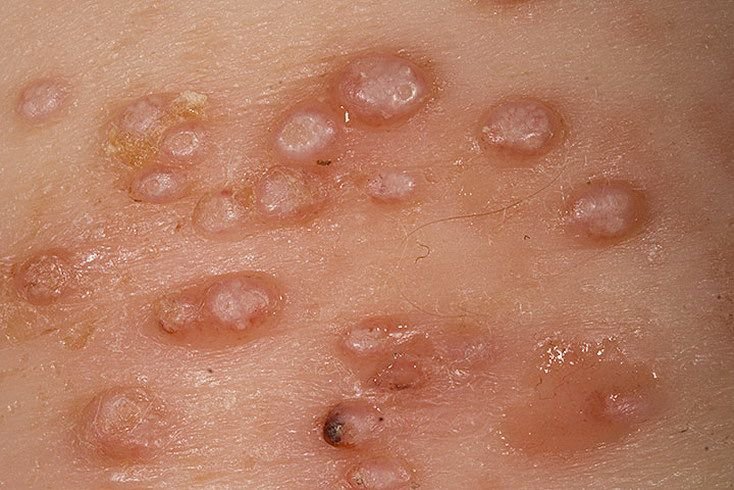
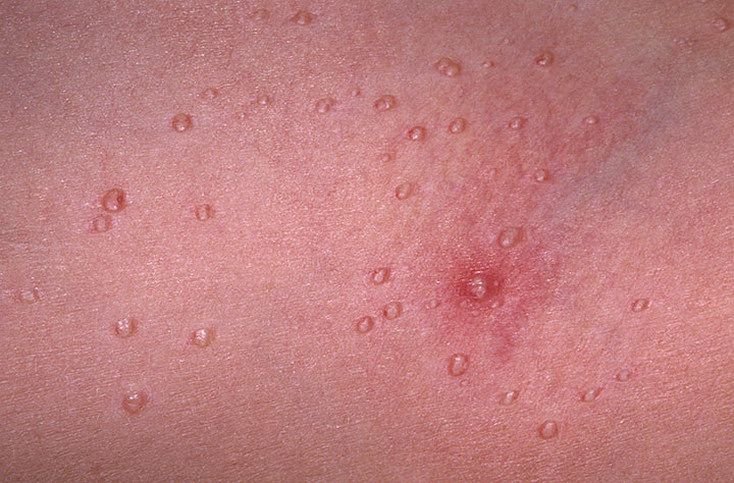
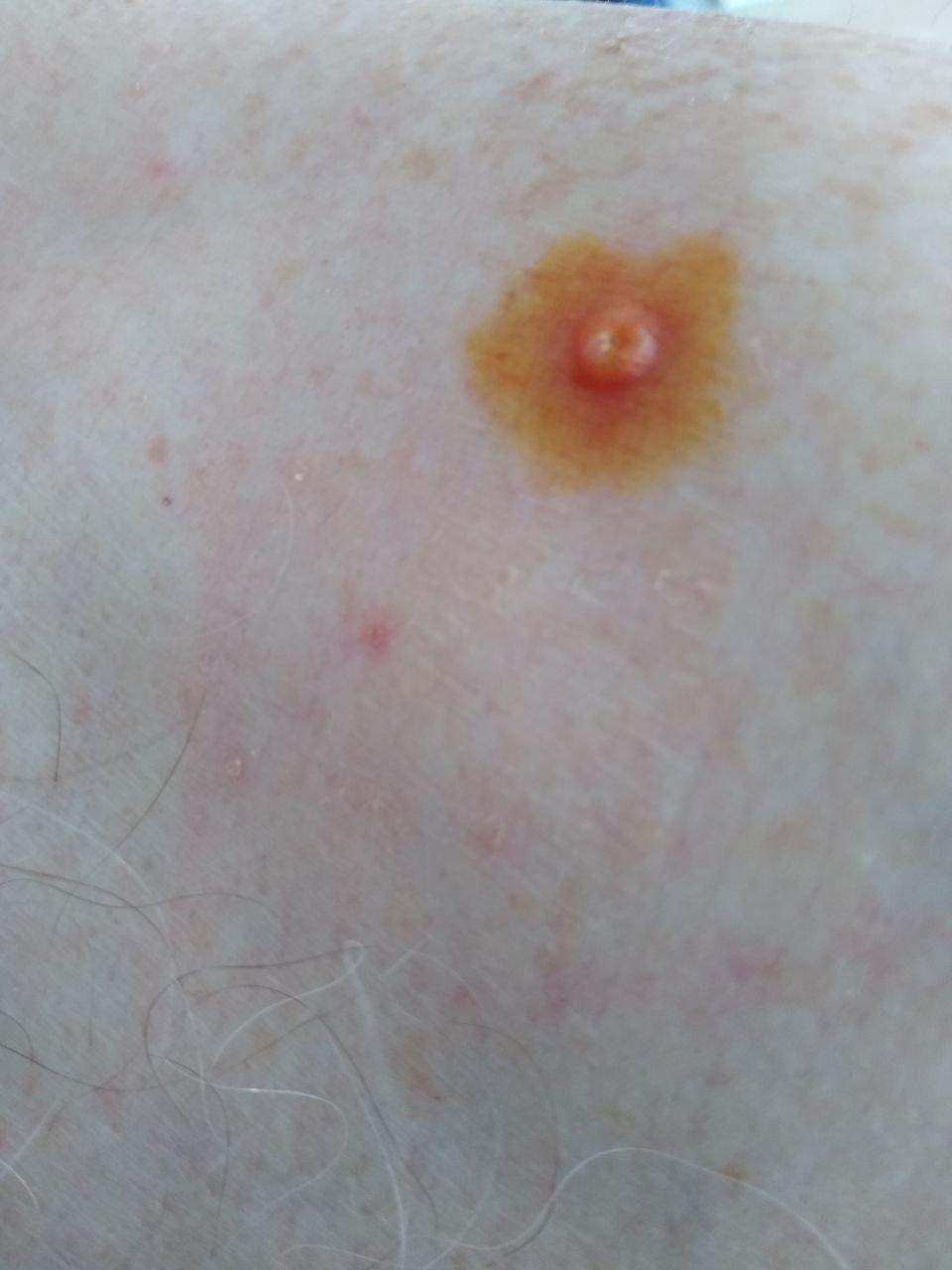
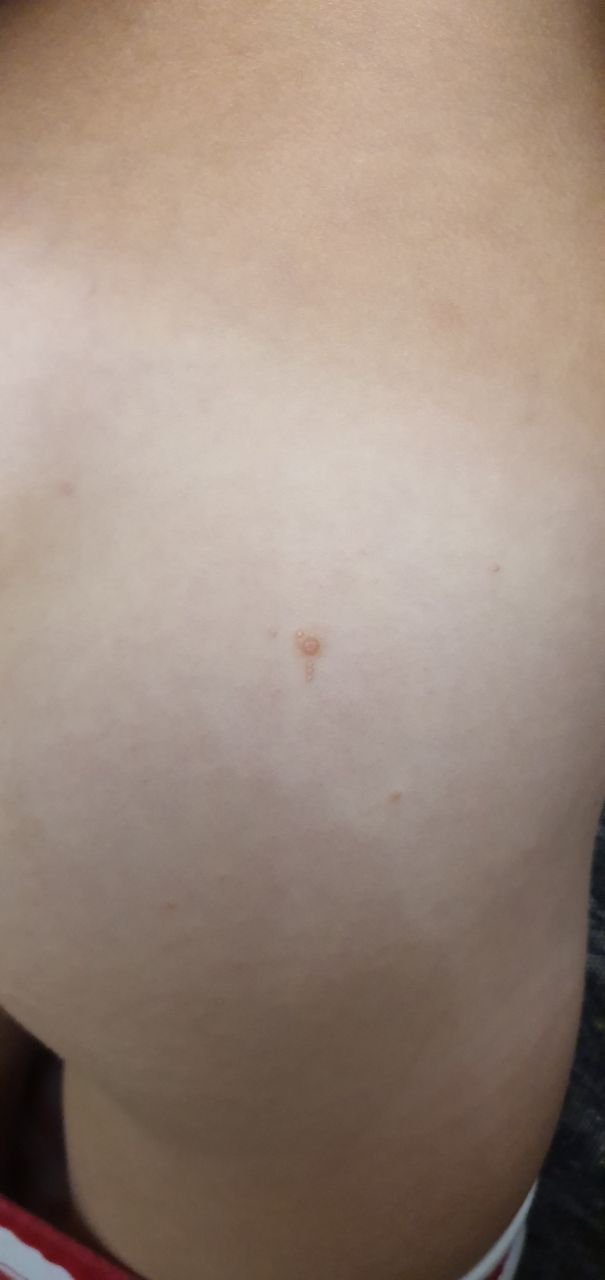
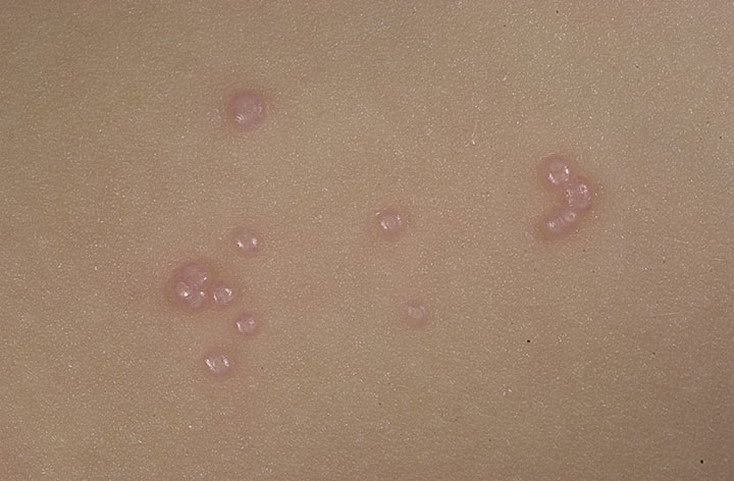
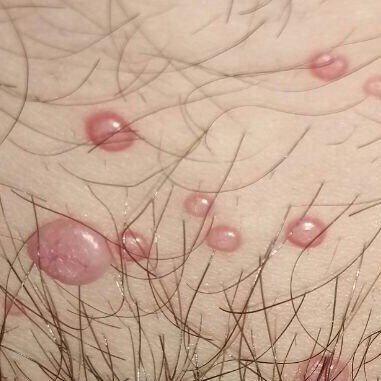
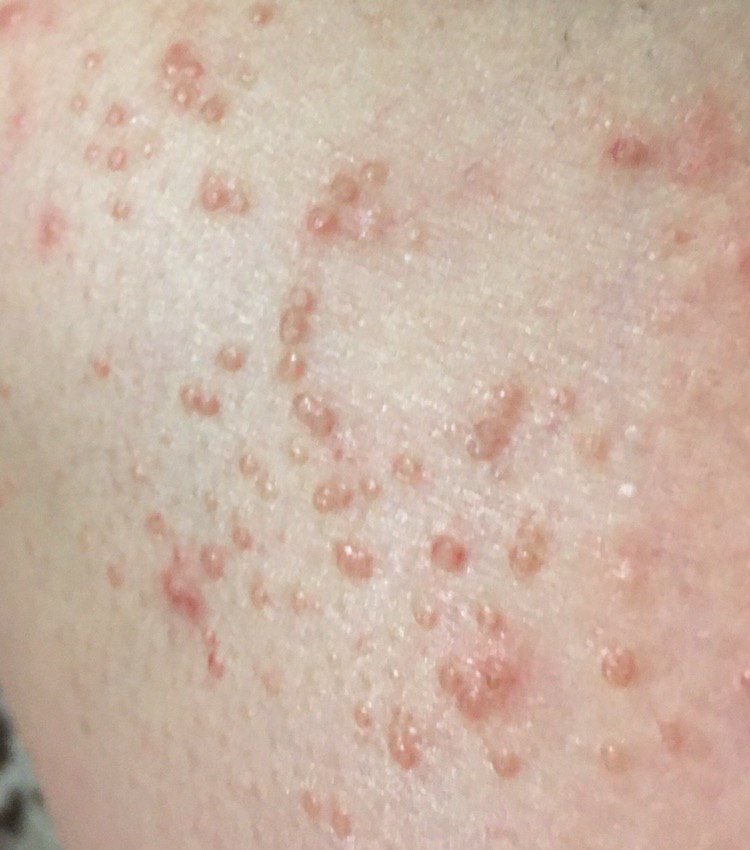
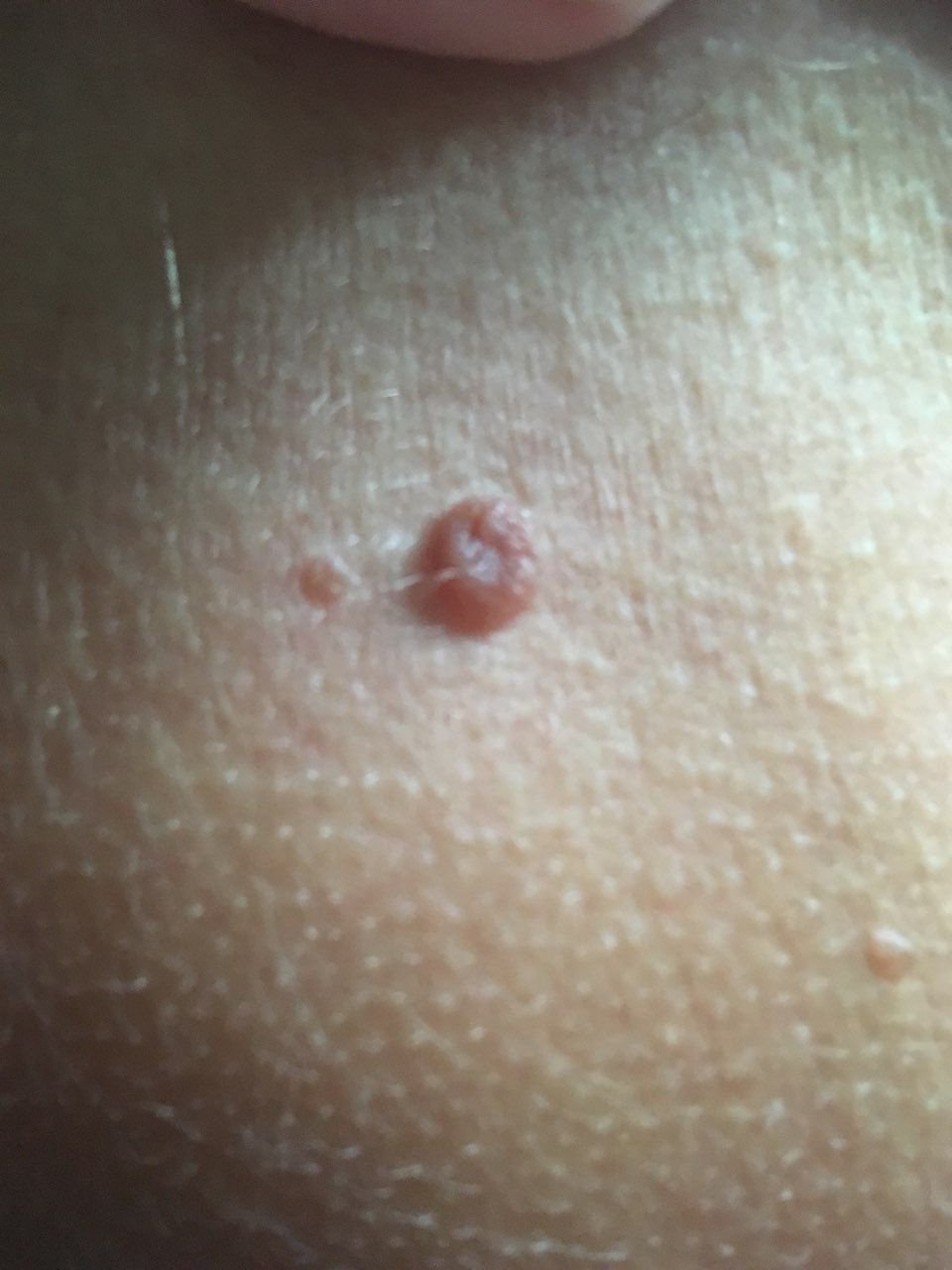
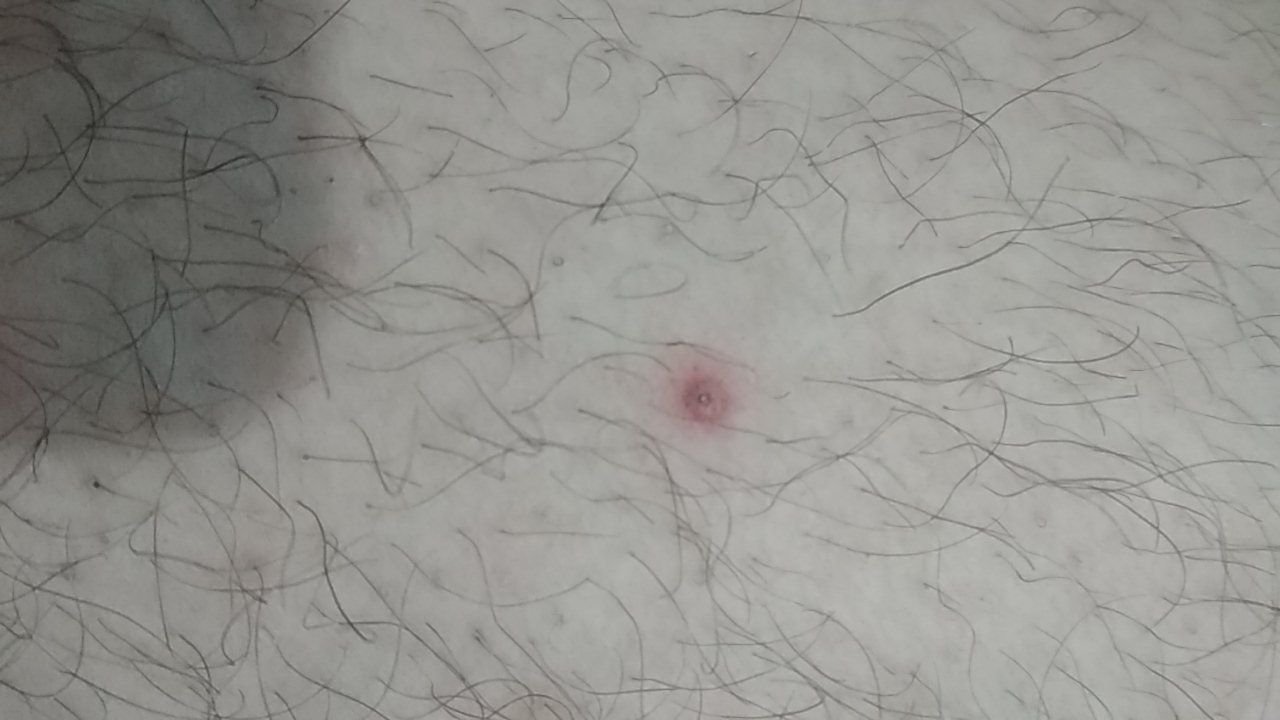
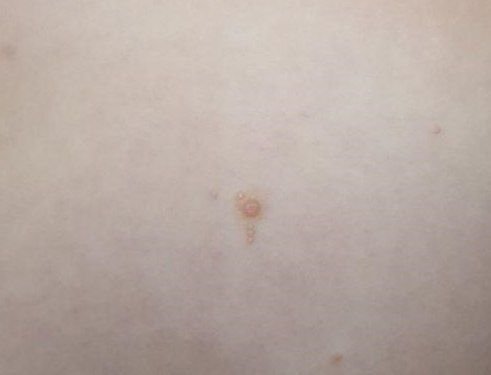
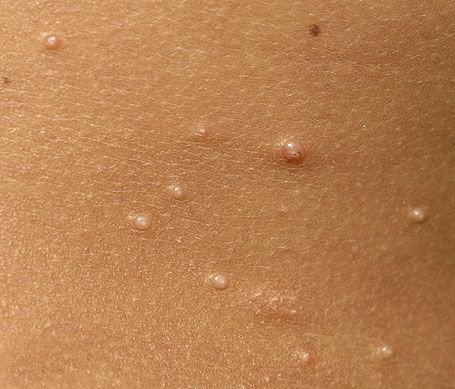
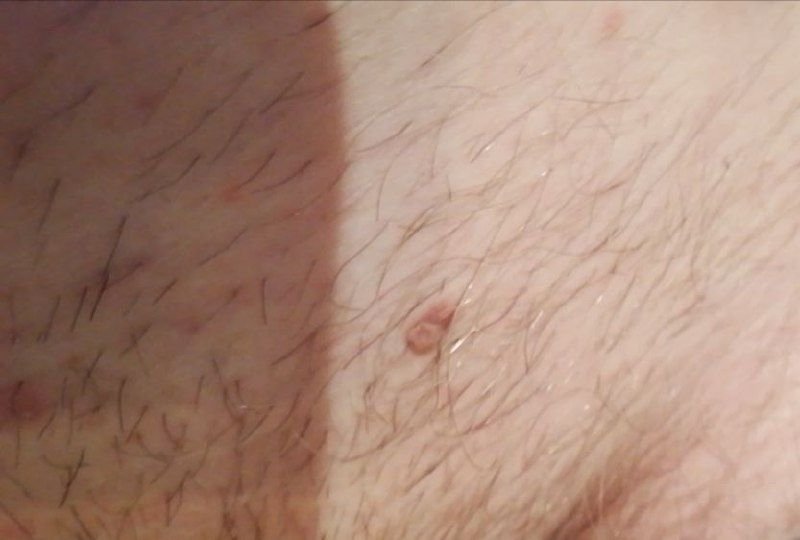
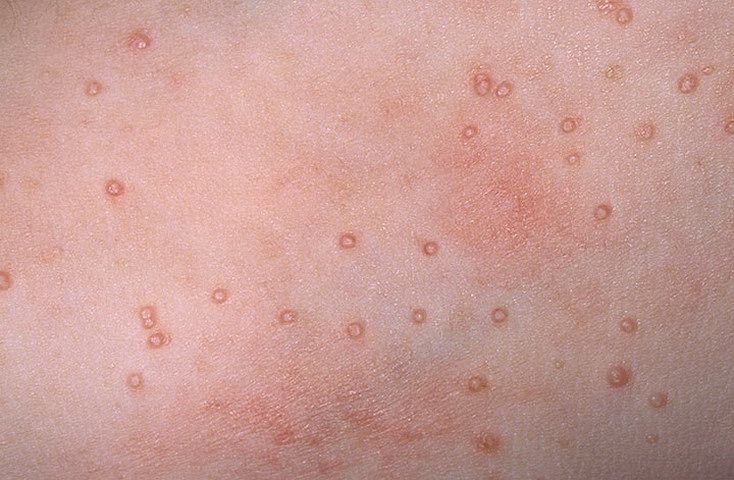
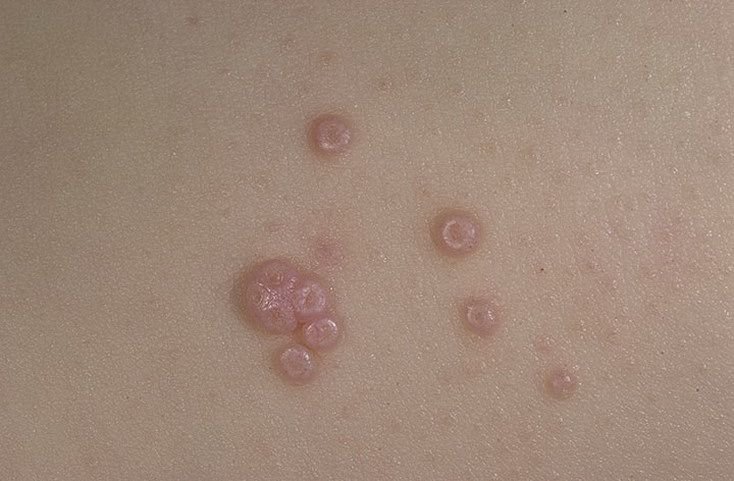
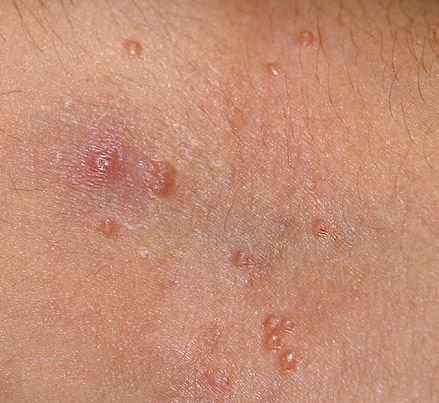
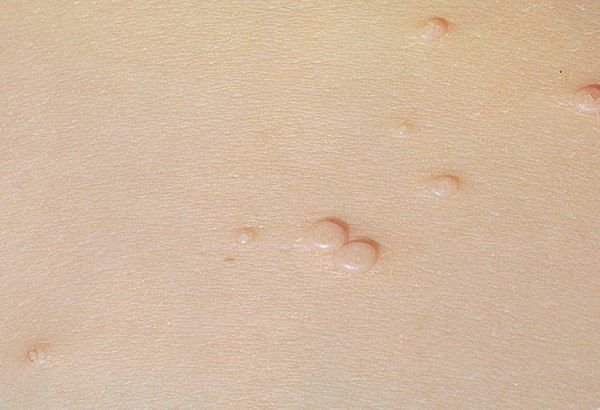
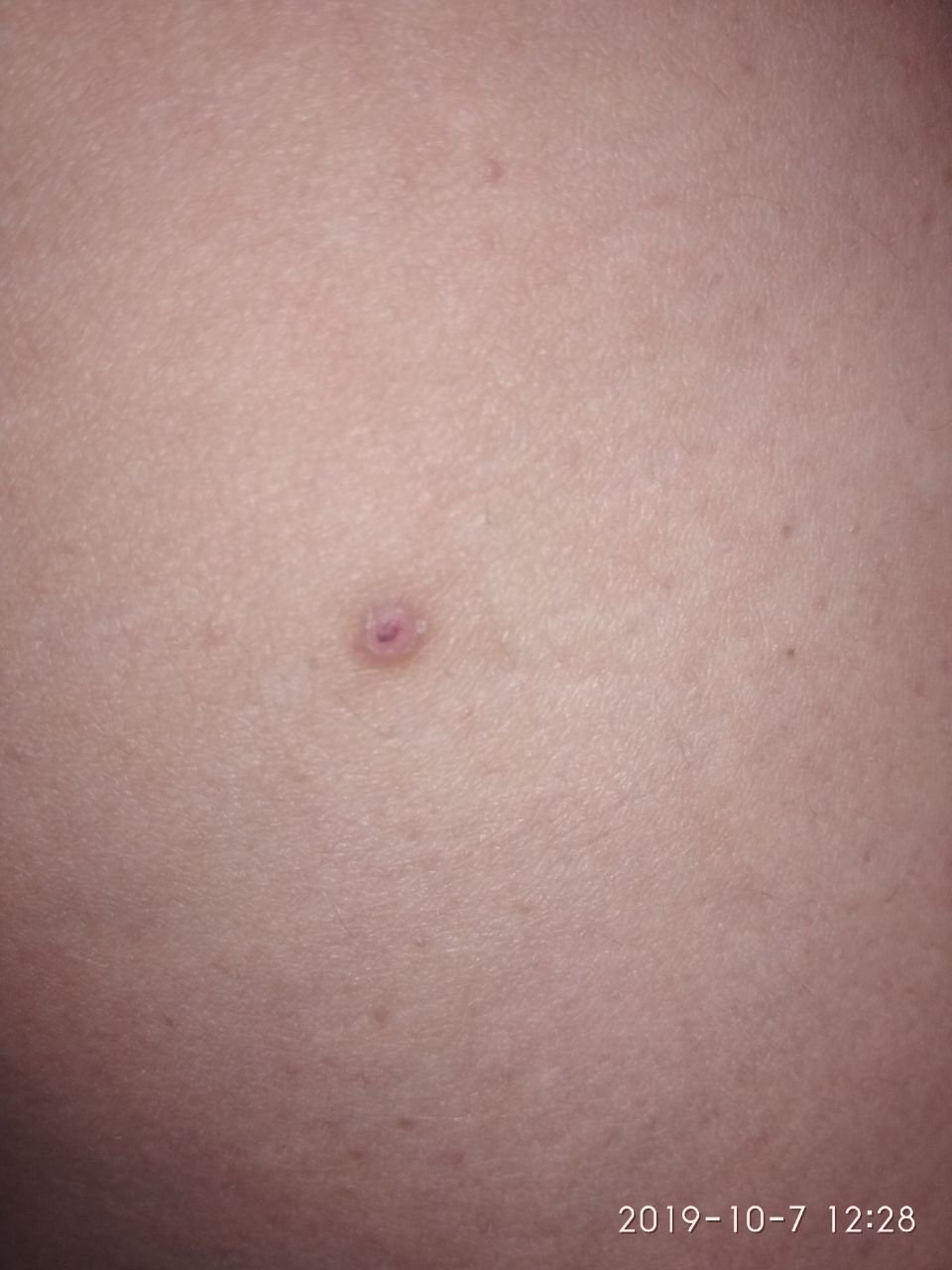
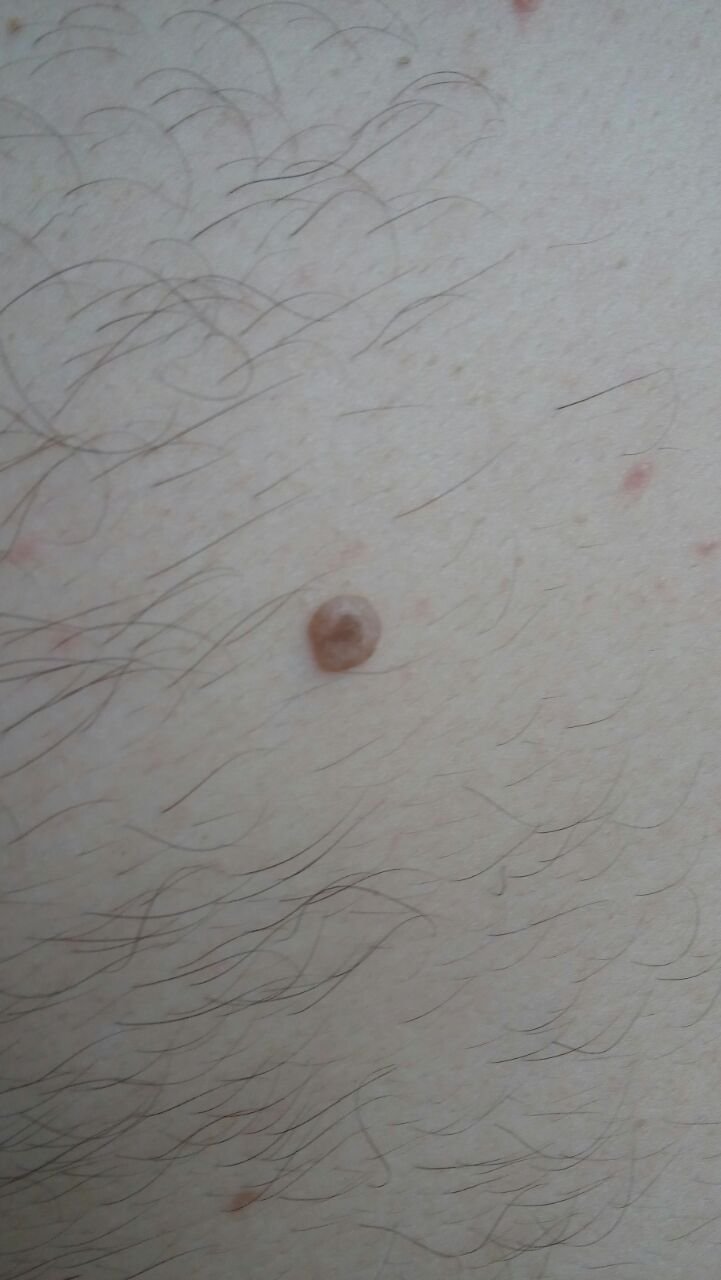
Molluscum contagiosum framträder som en eller flera runda, kupolformade papler som mäter 2–5 mm i diameter. Varje lesion har en central depression eller fördjupning och kan innehålla en vaxartad, vit kärna. När den trycks kan lesionen extrudera ett mjukt, ost-liknande material som består av viruspartiklar och cellulärt avfall.
Viktiga kliniska egenskaper inkluderar:
- Färg: Hudfärgad, rosa eller pärlvitt;
- Yta: Slät och glänsande, utan fjäll eller skorpor;
- Umbilikerad centrum: Ofta fylld med ett vitt keratinplugg;
- Kliande eller irritation: Kan förekomma, särskilt under läkefasen eller hos individer med känslig hud;
- Plats: Hos barn—ansikte, kropp, armar och ben; hos vuxna—nedre buken, ljumskar, genitalier och lår;
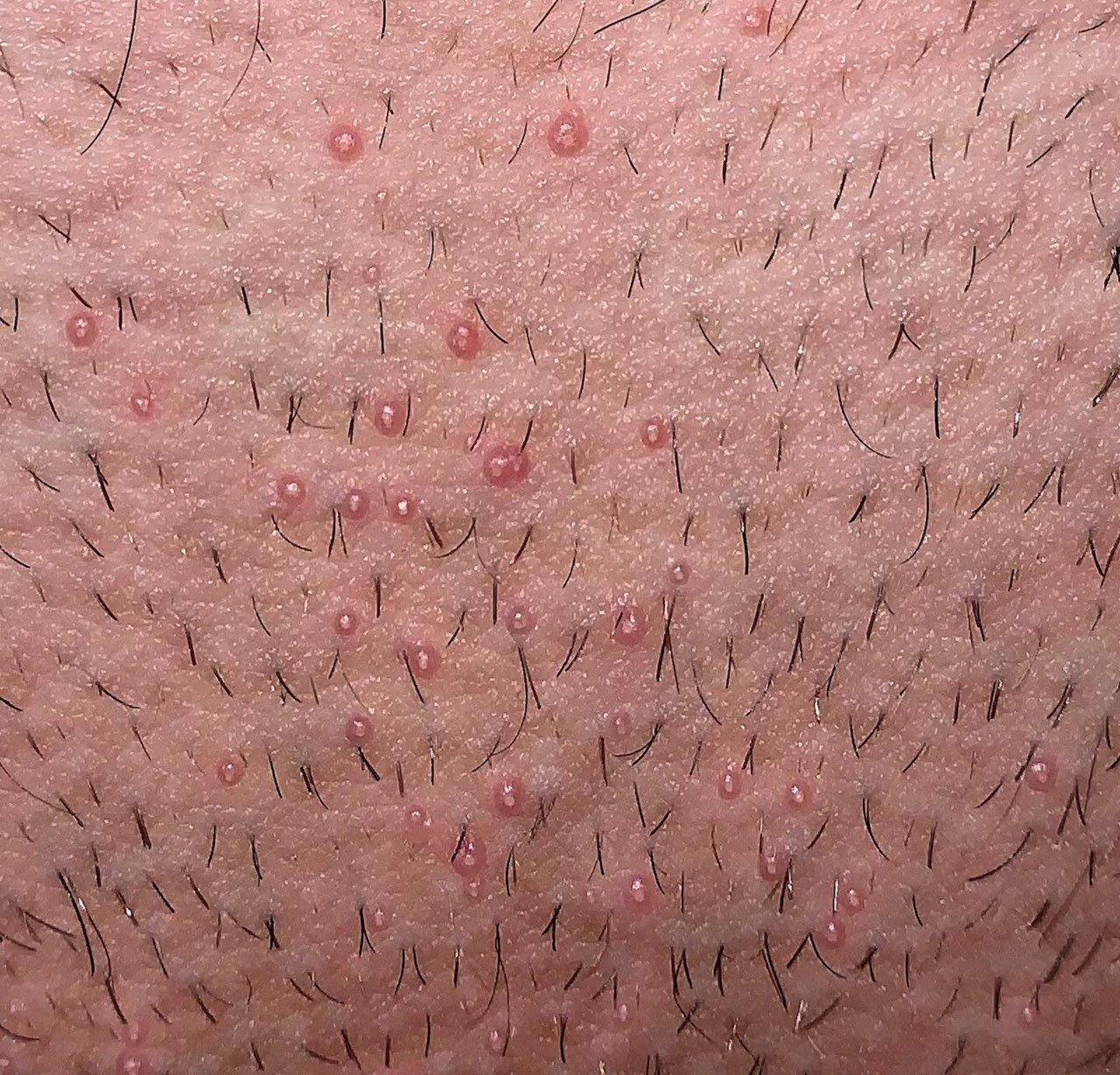
- Antal lesioner: Kan variera från några få till flera dussin; konfluenta kluster kan bildas om de lämnas obehandlade.
Lesionerna är typiskt asymtomatiska men kan orsaka psykosocialt lidande på grund av synlighet och smittsamhet. I vissa fall kan sekundär bakteriell infektion uppstå efter klåda eller trauma.
Dermatoskopisk beskrivning av Molluscum Contagiosum
Dermatoskopi ger detaljerad visualisering av molluscum contagiosum-lesioner, särskilt användbart när den kliniska presentationen är tvetydig eller diagnosen behöver bekräftelse.
Typiska dermatoskopiska fynd inkluderar:
- Mjölkvit runda eller ovala strukturer med väldefinierade kanter;
- Centralt amorft område som representerar keratinpluggen (polyglobulär gul-vit kärna);
- Cerebriform eller lobulerad inre mönster inom lesionen;
- Perifera radiella linjer av prickig eller svängande natur (kronliknande mönster) som omger centrum.
Dessa egenskaper särskiljer MC från virala vårtor, nevus, och hudtumörer och hjälper till att vägleda behandlingsbeslut i oklara eller atypiska presentationer.
Differential Diagnosis
Flera godartade och elakartade hudlesioner kan efterlikna molluscum contagiosum. Det är viktigt att utesluta följande tillstånd:
- Viral vårtor (verrucae): Saknar typiskt central navel och har en grovare, keratotisk yta;
- Papillomatös nevus: Mer pigmenterad och texturerad jämfört med MC;
- Nevus sebaceous: Presenterar vanligtvis i spädbarnsåldern eller tidig barndom, vanligtvis på hårbotten;
- Dermatofibrom: Fasta, pigmenterade lesioner med dimple-tecken och utan central kärna;
- Keratoakantom: Snabbt växande kupolformad nodule, ofta med en central keratinplugg, ses hos äldre individer;
- Basalcellscancer (nodulär): Pärlformad nodul med telangiektasi och eventuell ulceration;
- Amelanotiskt melanom: Icke-pigmenterade, oregelbundna noduler med snabb tillväxt, kräver histopatologisk bekräftelse.
Risker och Klinisk Relevans
Ur ett onkologiskt perspektiv är molluscum contagiosum icke-elakartat och ökar inte risken för cancer. Viruset förblir begränsat till den ytliga epidermis och invaderar inte inre organ.
Vissa kliniska bekymmer inkluderar:
- Smittsamhet: Lätt överföring till andra genom hudkontakt eller kontaminerade ytor;
- Kosmetisk belastning: Särskilt när lesionerna är många eller ligger på ansiktet eller genitalierna;
- Risk för autoinokulation: Spridning till andra kroppsdelar via klåda eller trauma;
- Sekundär bakteriell infektion: Särskilt i skrapade eller inflammerade lesioner;
- Immunbristassociering: Utbredd eller kvarstående MC kan signalera underliggande immunosuppression.
Snabb ökning i storlek, förändring i konsistens, eller utveckling av subjektiva symtom som smärta kan kräva biopsi för att utesluta malignitet eller andra dermatoser.
Taktiker: När och Varför Söka Medicinsk Hjälp
Behandling av molluscum contagiosum rekommenderas i de flesta fall för att minska spridning, förebygga komplikationer och lindra kosmetiska bekymmer. Patienter bör söka utvärdering från en dermatolog när:
- Lesioner ökar i antal eller storlek;
- Det finns trauma, blödning eller tecken på infektion i eller runt lesioner;
- Lesioner ligger i känsliga områden (ansikte, genitalier, ögonlock);
- Individen är immunbristande eller har kroniska hudtillstånd.
Dynamisk observation kan övervägas om patienten vägrar behandling, men fotografisk dokumentation och hudkartläggning rekommenderas för att spåra lesionernas utveckling.
Behandling av Molluscum Contagiosum
Olika terapeutiska metoder finns tillgängliga för att ta bort MC-läsioner, valda baserat på patientens ålder, immunstatus, läsionslokalisering och preferenser. Vanliga behandlingsalternativ inkluderar:
- Laserterapi: CO2 laserablation är effektiv, precis och minimerar ärrbildning;
- Kryoterapi: Tillämpning av flytande kväve för att frysa och förstöra läsioner;
- Elektrokoagulation eller skrapning: Fysisk borttagning av läsioner under lokalbedövning, särskilt hos vuxna;
- Radiofrekvensablation: Lämplig för flera ansamlade läsioner med minimal hudtrauma;
- Topikala medel: Såsom kantharidin, imiquimod, retinoider, eller kaliumhydroxid under medicinsk övervakning.
I sällsynta fall krävs kirurgisk excision och histologisk analys när läsioner är atypiska, kvarstår trots behandling eller utgör ett diagnostiskt dilemma.
Självavlägsnande är kontraindicerat på grund av risken för autoinokulation, ärrbildning, blödning och sekundära infektioner. Patienter anses vara botade när alla synliga läsioner är borttagna och inga nya läsioner förekommer inom en månad.
Förebyggande av Molluscum Contagiosum
Förebyggande åtgärder fokuserar på att minimera hudtrauma, upprätthålla hygien och skydda mot viral spridning i gemensamma miljöer.
Nyckelstrategier inkluderar:
- Undvika hud-mot-hud-kontakt med smittade individer och delad användning av personliga hygienartiklar;
- Begränsa UV-exponering och använda skyddande solkräm under perioder av solaktivitet;
- Förebygga kronisk hudskada genom att undvika aggressiv skrubbning eller hårda exfolianter;
- Använda barriärskydd under intim kontakt när läsioner finns i genitalområdet;
- Snabb behandling av andra infektioner för att minska belastningen på immunsystemet;
- Rutinkontroller hos dermatolog för individer med kroniska hudproblem eller immunosuppression.
Med tidig diagnos, lämpliga borttagningstekniker och patientutbildning kan molluscum contagiosum effektivt hanteras och risken för spridning eller återfall minskas avsevärt.