Bowen-Krankheit (ICD-10: D04) 🚨
Bowen-Krankheit (Plattenepithelkarzinom in situ)
Die Bowen-Krankheit, auch bekannt als Plattenepithelkarzinom in situ (SCC in situ), ist eine frühe Form von Hautkrebs. Sie zeigt sich als hartnäckiger roter oder rosafarbener Fleck oder Plaque mit einer rauen, schuppigen Oberfläche. Im Gegensatz zum invasiven Plattenepithelkarzinom beschränkt sich die Bowen-Krankheit auf die Epidermis und hat noch nicht die Basalmembran durchdrungen. Aufgrund dieser nicht-invasiven Natur hat die Bowen-Krankheit eine günstige Prognose, wenn sie frühzeitig erkannt und behandelt wird. Die Erkrankung tritt typischerweise bei Personen über 35–40 Jahren auf und ist bei Frauen etwas häufiger zu beobachten.
Prädisponierende Faktoren
Die genaue Ursache der Bowen-Krankheit ist zwar noch unklar, es wurden jedoch mehrere Faktoren identifiziert, die die Anfälligkeit erhöhen. Dazu gehören Umwelteinflüsse, chronische Hautschäden und zugrunde liegende Hauterkrankungen:
- Übermäßige ultraviolette (UV) Strahlung: Langfristige Exposition gegenüber solarer oder künstlicher UV-Strahlung ist einer der wichtigsten Risikofaktoren.
Wiederholte UV-Schäden tragen zu DNA-Mutationen in den Hautzellen bei und lösen präkanzeröse Veränderungen aus.
Ionisierende Strahlung: Vorherige Exposition gegenüber Röntgenstrahlen oder radioaktiven Substanzen kann das Risiko für Hautkrebserkrankungen, einschließlich der Bowen-Krankheit, erhöhen.
Chemische Karzinogene: Der Kontakt mit krebserregenden Verbindungen (z. B. Arsen, Industriechemikalien) kann zu Zellmutationen in der Haut führen. - Chemische Karzinogene: Der Kontakt mit krebserregenden Verbindungen (z. B. Arsen, Industriechemikalien) kann zu Zellmutationen in der Haut führen.
- Chronische Hautverletzungen: Langfristige Wunden, Verbrennungen oder Narben können zu präkanzerösen Läsionen werden.
- Grunderkrankungen der Haut: Erkrankungen wie Mibelli-Porokeratose, dystrophische Epidermolysis bullosa, Lichen planus, Lupus erythematodes und Lewandowski-Lutz-Epidermodysplasie werden mit einem erhöhten Risiko in Verbindung gebracht.
- Humanes Papillomavirus (HPV): Obwohl nicht eindeutig bewiesen, kann eine HPV-Infektion zur Pathogenese der Bowen-Krankheit beitragen, insbesondere an Genital- oder Schleimhautstellen.
Diagnose
Die Diagnose beginnt mit einer klinischen Untersuchung der Läsion. Der Arzt beurteilt die Morphologie, die Oberflächenmerkmale und das Verhalten im Zeitverlauf. Zur besseren Darstellung der Gefäßstrukturen und der Oberflächenbeschaffenheit wird eine Dermatoskopie durchgeführt. Bei Verdacht auf Malignität wird eine Hautbiopsie durchgeführt, um die Diagnose zu bestätigen und die Tiefe der Zellbeteiligung zu beurteilen.
Klinisches Erscheinungsbild
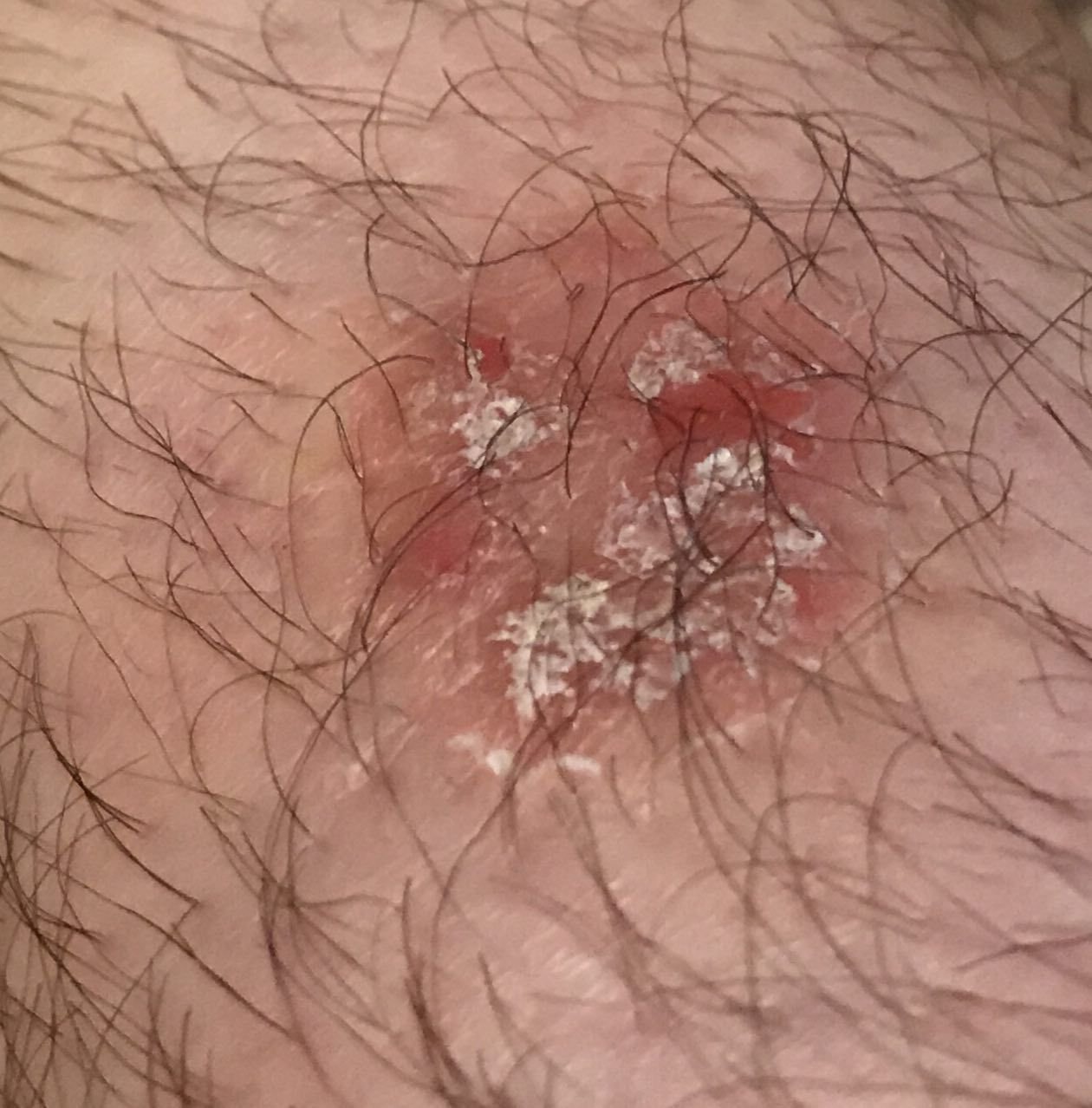
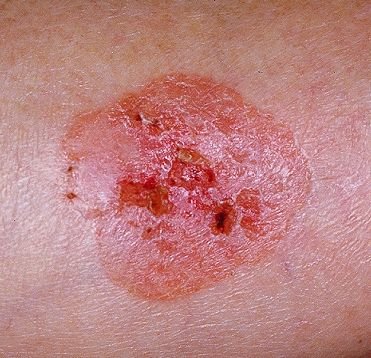
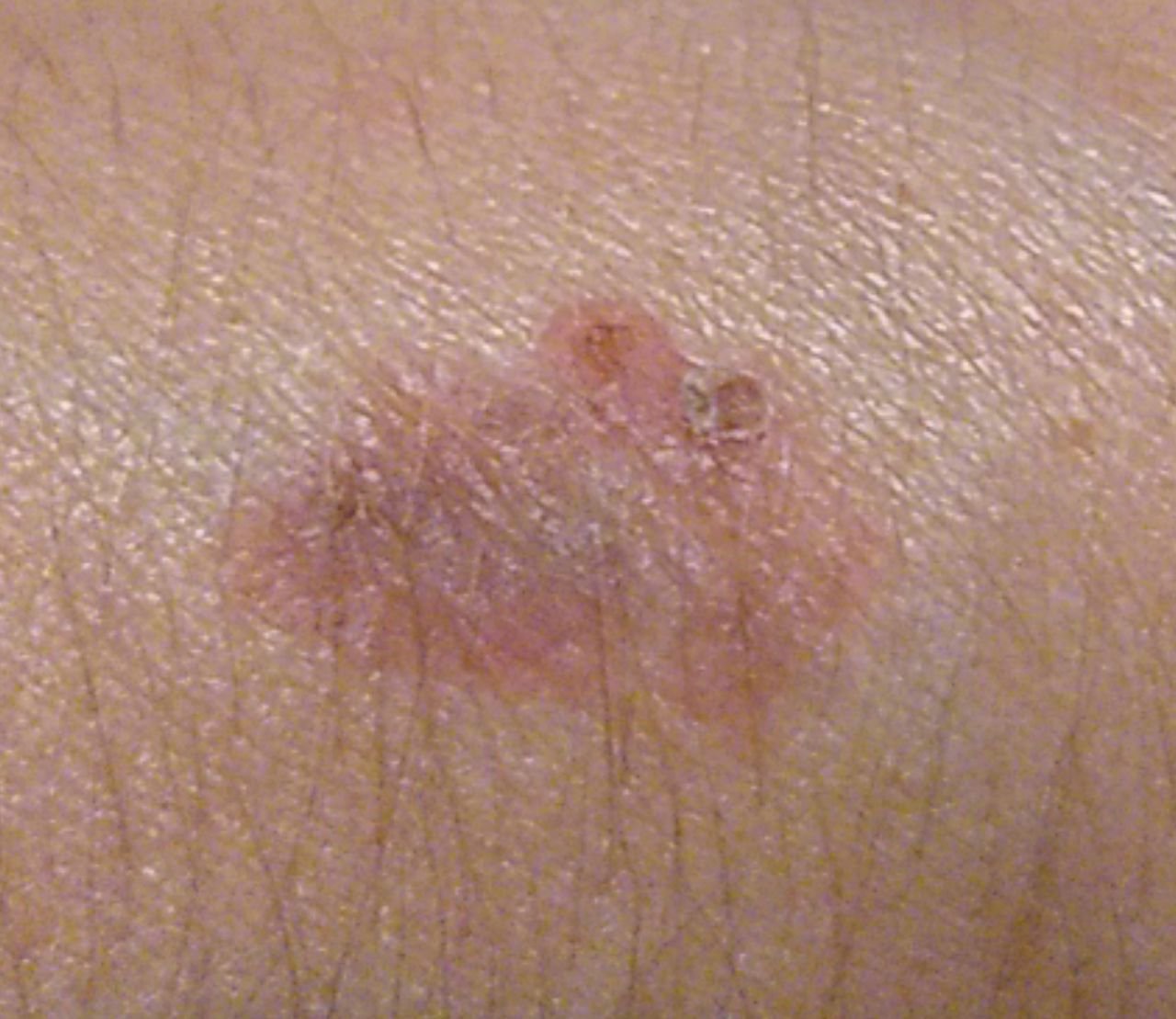
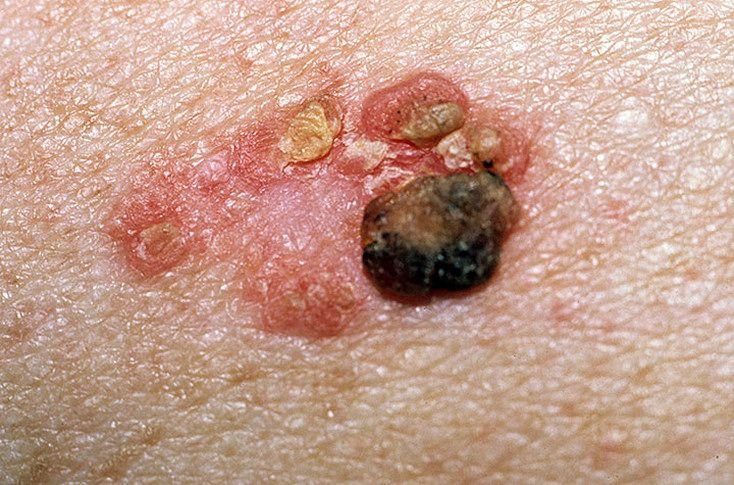
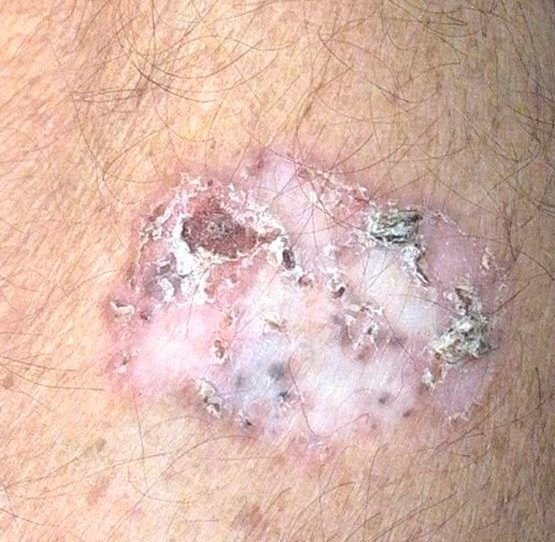
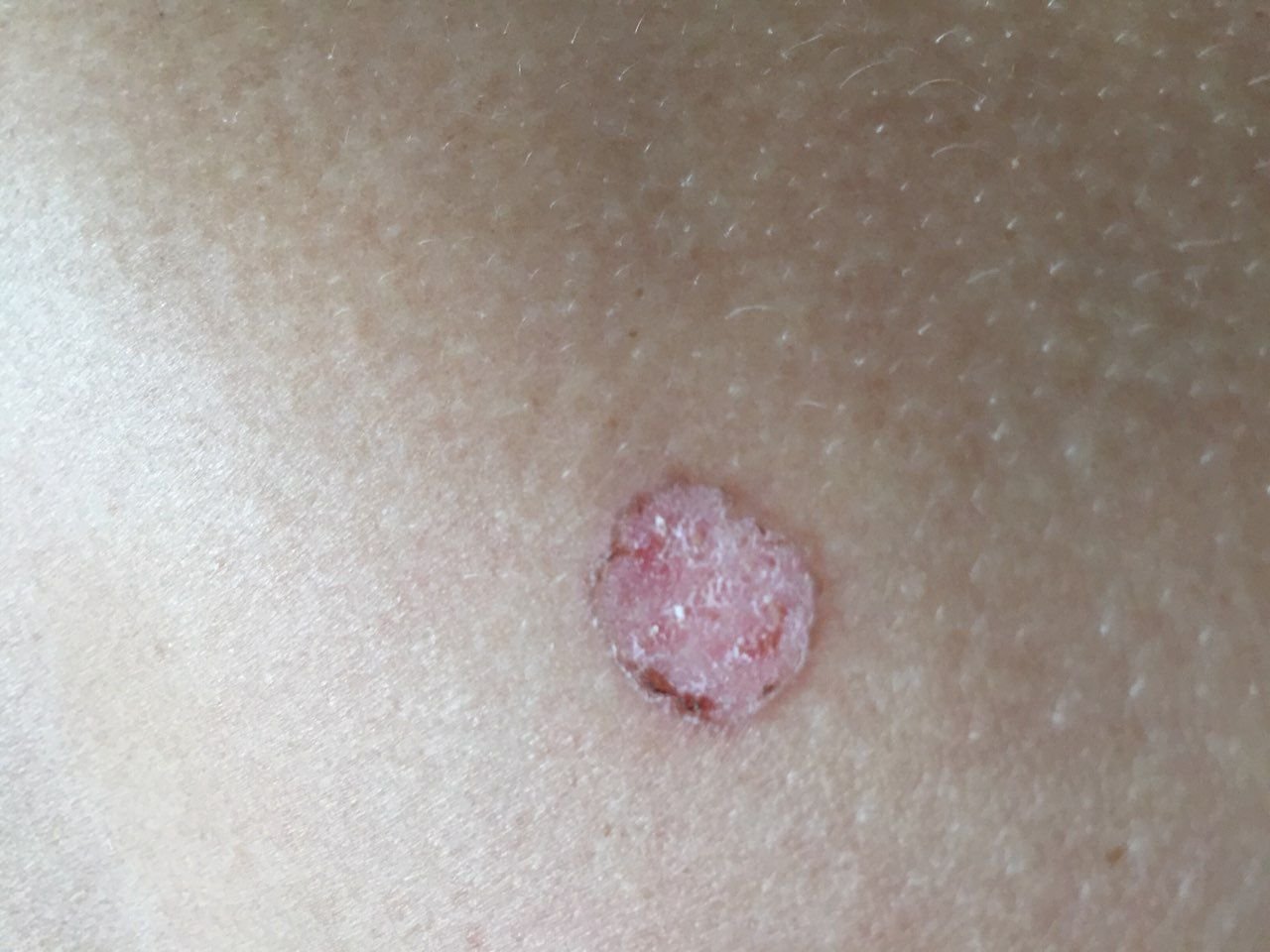
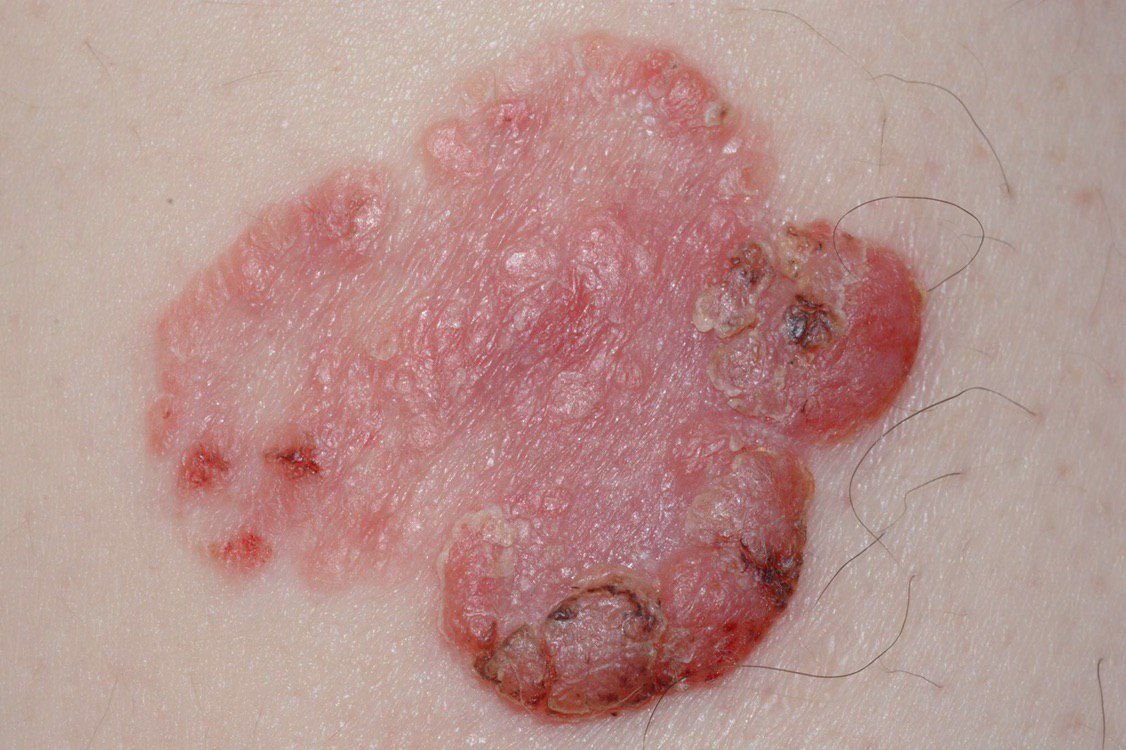
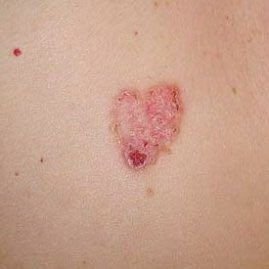
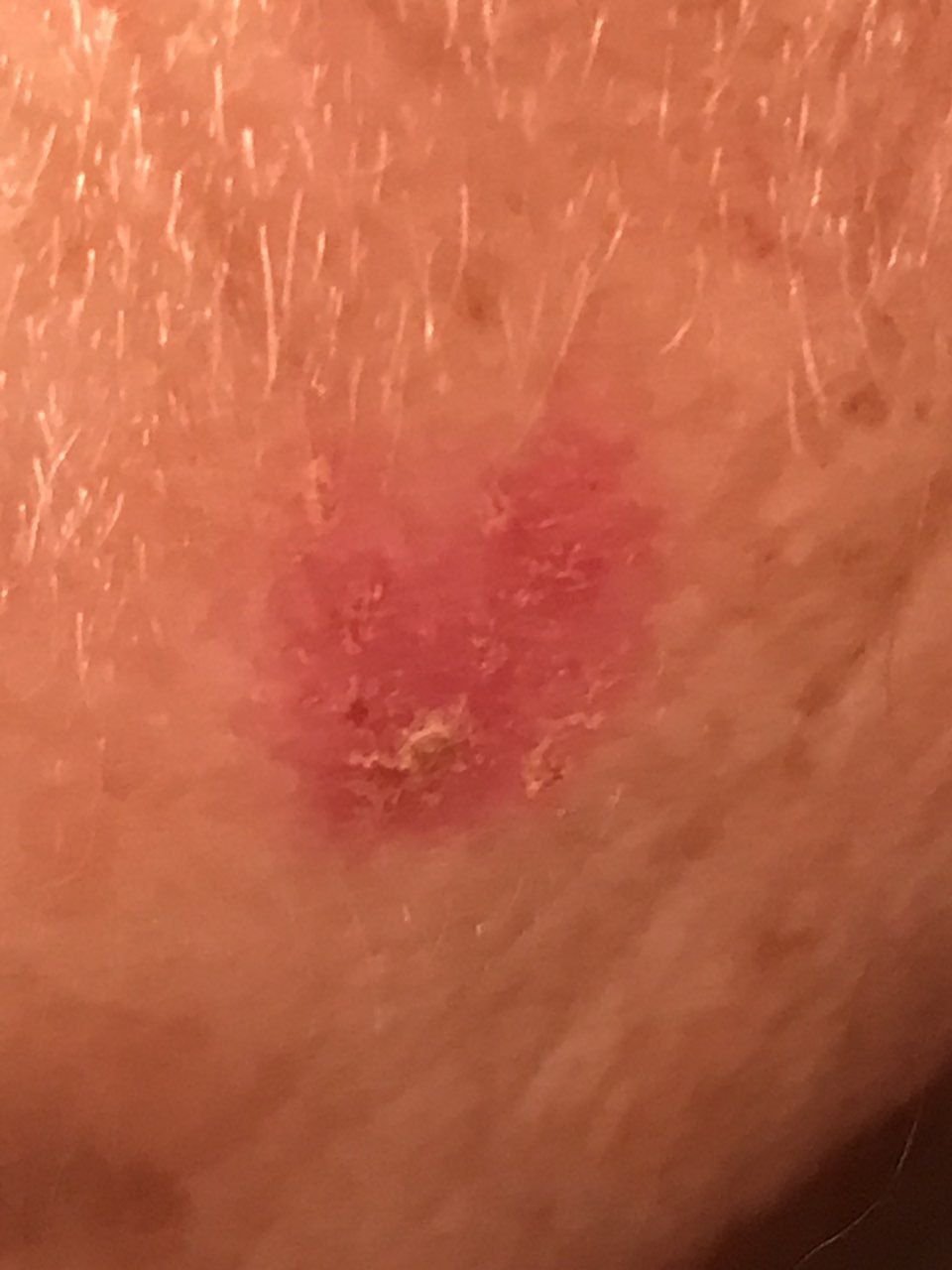
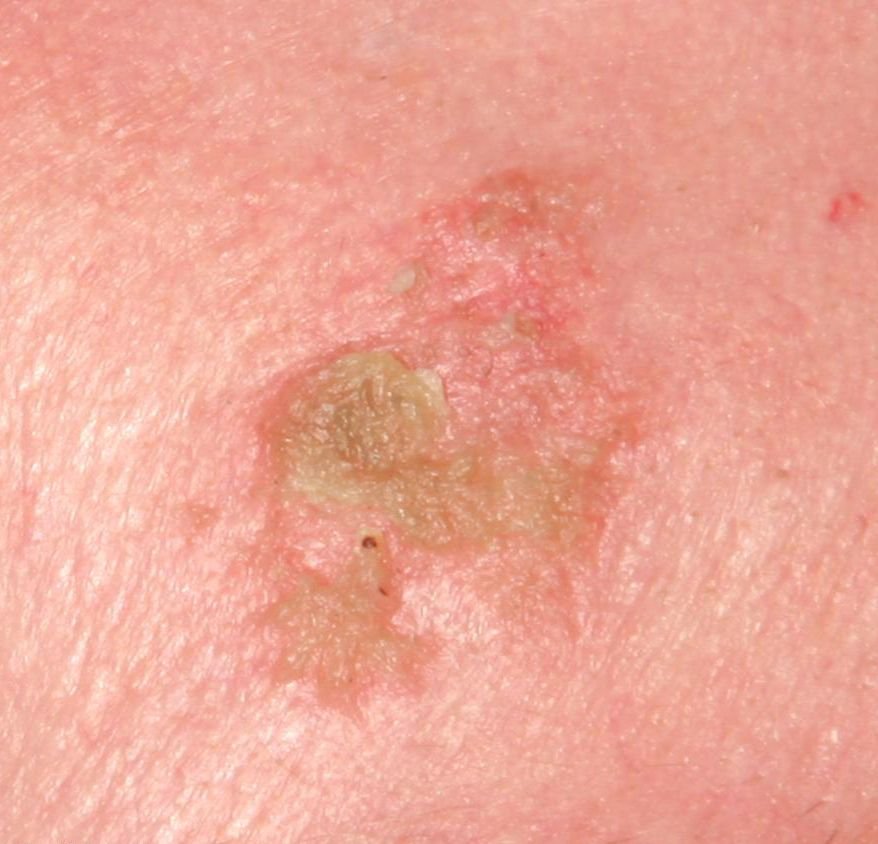
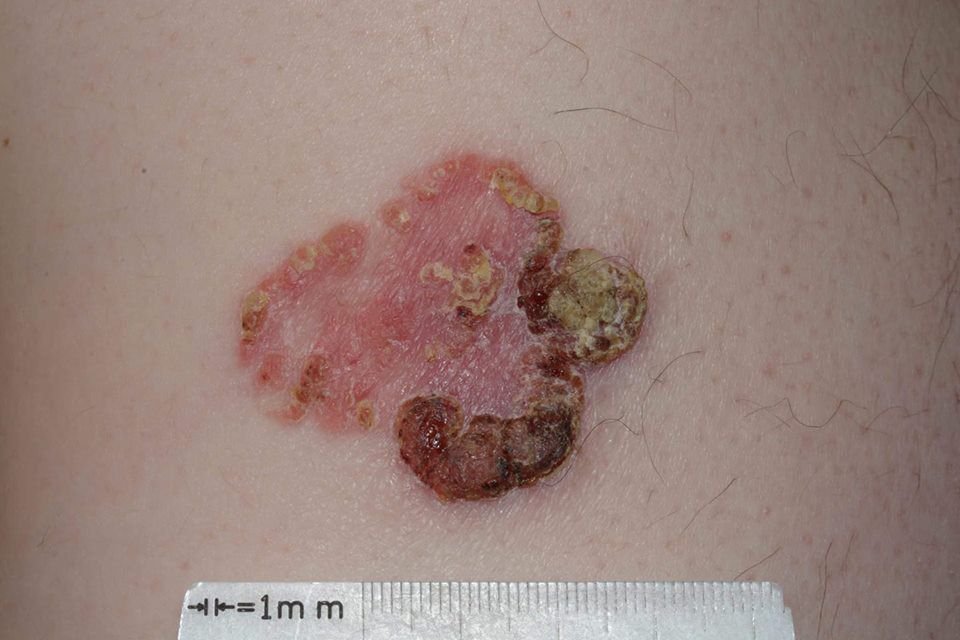
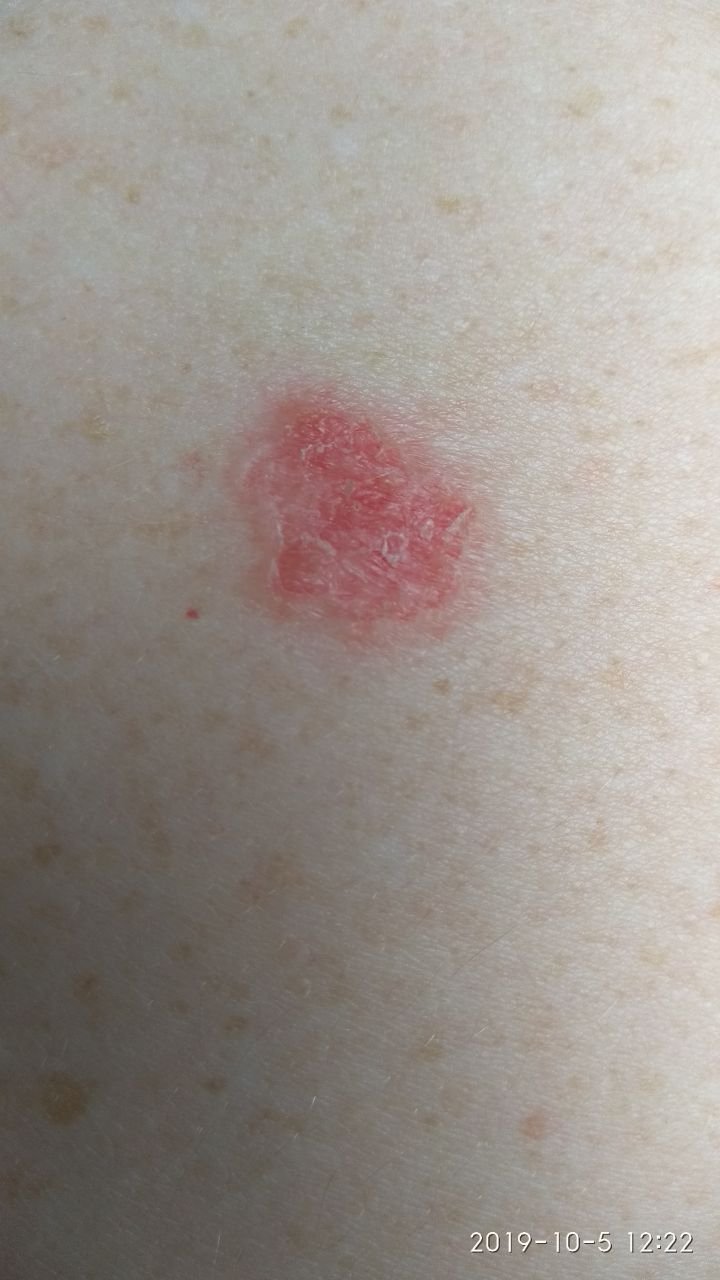
Die Bowen-Krankheit manifestiert sich typischerweise als einzelner, persistierender, gut abgegrenzter erythematöser Fleck oder Plaque. In seltenen Fällen können multiple oder gruppierte Läsionen beobachtet werden. Die Oberfläche kann rau, schuppig, verkrustet sein oder warzenartige Wucherungen aufweisen. Anzeichen von Erosion oder Ulzeration können ebenfalls vorhanden sein. Die Läsion bleibt in der Regel flach oder leicht erhaben (≤ 1 mm), mit möglicherweise stärker hervortretenden Rändern.
Die Form der Läsion ist oft unregelmäßig und asymmetrisch. Die Färbung reicht von rosa bis rötlich, und bei Vorliegen einer Verhornung können Grautöne auftreten. Im Bereich der Läsion sind keine Haare vorhanden. Die Größe variiert zwischen 4 mm und 40 mm oder mehr bei gruppierten Läsionen. Das Wachstum ist langsam und stetig, ohne spontane Rückbildung.
Bei Palpation fühlt sich die Läsion fester an als die umgebende Haut und kann sich leicht ablösen. Nach Entfernung der Krusten kommt eine erodierte, gerötete Oberfläche zum Vorschein. Die Patienten können über leichten Juckreiz oder Brennen klagen, viele sind jedoch asymptomatisch.
Dermatoskopische Merkmale
Bei der dermatoskopischen Untersuchung zeigt die Bowen-Krankheit mehrere charakteristische Merkmale:
- Glomeruläre Gefäße: Zahlreiche gruppierte Kapillaren, die den Glomeruli der Niere ähneln, sind ein Kennzeichen der Bowen-Krankheit.
- Punktförmige Gefäße: Kleine, punktförmige Gefäße können vor einem einheitlich rosa oder roten Hintergrund in der gesamten Läsion zu sehen sein.
- Gleichmäßige Gefäßverteilung: Die Gefäße sind in der Regel gleichmäßig über die gesamte Läsion verteilt.
- Fehlende Pigmentierung: Die meisten Bowen-Läsionen weisen keine signifikante melaninbedingte Pigmentierung auf, wodurch sie von melanozytären Tumoren unterschieden werden können.
Differentialdiagnose
Die Bowen-Krankheit muss von einer Vielzahl gutartiger und bösartiger Hauterkrankungen unterschieden werden, darunter:
- Psoriasis, Ekzeme und chronische Dermatitis
- Seborrhoische Keratose
- Aktinische Keratose
- Lentigo maligna (Melanom in situ)
- Basalzellkarzinom
- Invasives Plattenepithelkarzinom
Risiken und Prognose
Die Bowen-Krankheit ist eine Form des nicht-invasiven Plattenepithelkarzinoms (Carcinoma in situ), was bedeutet, dass die bösartigen Zellen auf die Epidermis beschränkt sind und nicht in tiefere Hautschichten eingedrungen sind. Da die Basalmembran nicht durchbrochen wird, ist die Prognose bei rechtzeitiger Behandlung ausgezeichnet. Unbehandelt kann die Bowen-Krankheit jedoch zu einem invasiven Plattenepithelkarzinom fortschreiten, das metastasieren und lebensbedrohlich werden kann.
Aufgrund dieses Risikos wird die Bowen-Krankheit in einigen onkologischen Klassifikationen als obligate Präkanzerose eingestuft – ein Zustand, der ohne Intervention schließlich zu invasivem Krebs fortschreitet. Dies unterstreicht die Bedeutung einer frühzeitigen Diagnose und einer geeigneten Behandlung.
Behandlungsstrategie
Bei Verdacht auf Morbus Bowen sollten Patienten umgehend zur weiteren Untersuchung an einen Onkologen oder Dermatologen überwiesen werden. Wenn die Läsion durch visuelle oder dermatoskopische Untersuchung nicht eindeutig diagnostiziert werden kann, wird zur histologischen Bestätigung eine Biopsie oder vollständige Exzision durchgeführt. Nach der Bestätigung wird ein individueller Behandlungsplan auf der Grundlage der Größe und Lage der Läsion sowie der Patientenmerkmale erstellt.
Da Patienten mit Morbus Bowen ein höheres Risiko haben, andere Hautkrebsarten zu entwickeln, sind regelmäßige Ganzkörper-Hautuntersuchungen unerlässlich. Verdächtige Läsionen sollten fotografisch dokumentiert werden, um spätere Vergleiche zu erleichtern. Bei Personen mit mehreren Läsionen oder starker Sonnenschädigung wird häufig eine Hautkartierung (Ganzkörperfotografie) empfohlen. Routinemäßige dermatologische Untersuchungen werden in der Regel im Frühjahr und Herbst empfohlen, insbesondere in Zeiten erhöhter UV-Exposition.
Behandlung
Die Hauptbehandlung besteht in der chirurgischen Entfernung mit klaren Rändern. Diese Methode wird aufgrund ihrer hohen Wirksamkeit und geringen Rezidivraten bevorzugt. Außerdem ermöglicht sie eine histopathologische Bestätigung der vollständigen Entfernung der Läsion.
Weitere Behandlungsmöglichkeiten sind:
Prävention
Zur Vorbeugung der Bowen-Krankheit und ihres Fortschreitens zu einem invasiven Karzinom sollten schädliche Umwelteinflüsse minimiert und die Haut regelmäßig untersucht werden. Zu den wichtigsten Präventionsmaßnahmen gehören:
- Begrenzung der UV-Strahlung durch Vermeidung von Solarien und Minimierung der Sonnenexposition während der Mittagsstunden.
- Tägliche Verwendung von Sonnenschutzmitteln mit hohem Lichtschutzfaktor und breitem Spektrum, insbesondere an sonnenexponierten Stellen.
- Tragen von Schutzkleidung, Hüten und Sonnenbrillen im Freien.
- Vermeidung chronischer Verletzungen oder Reizungen der Haut.
- Reduzierung der Exposition gegenüber ionisierender Strahlung und krebserregenden Chemikalien.
- Achten Sie auf eine gute Hauthygiene und führen Sie regelmäßig Selbstuntersuchungen durch.
- Vereinbaren Sie regelmäßige Hautuntersuchungen und suchen Sie bei neuen, sich verändernden oder anhaltenden Hautveränderungen sofort einen Arzt auf.