Doença de Bowen (CID-10: D04) 🚨
Doença de Bowen (Carcinoma de Células Escamosas In Situ)
Doença de Bowen, também conhecida como carcinoma de células escamosas in situ (SCC in situ), é uma forma inicial de câncer de pele. Apresenta-se como uma placa ou mancha persistente vermelha ou rosa com uma superfície rugosa e escamosa. Ao contrário do carcinoma de células escamosas invasivo, a doença de Bowen está confinada à epiderme e ainda não penetrou na membrana basal. Esta natureza não invasiva confere à doença de Bowen um prognóstico favorável quando detectada e tratada prontamente. A condição é tipicamente observada em indivíduos com mais de 35-40 anos e ocorre ligeiramente mais frequentemente em mulheres.
Fatores Predisponentes
Embora a causa exata da doença de Bowen permaneça incerta, vários fatores foram identificados que aumentam a suscetibilidade. Estes incluem exposições ambientais, danos crônicos à pele e condições dermatológicas subjacentes:
- Exposição Excessiva à Radiação Ultravioleta (UV): A exposição prolongada à luz solar ou artificial UV é um dos fatores de risco mais significativos. O dano repetido por UV contribui para mutações no DNA das células da pele, desencadeando alterações pré-cancerosas.
- Radiação Ionizante: A exposição anterior a raios-X ou substâncias radioativas pode aumentar o risco de malignidades cutâneas, incluindo a doença de Bowen.
- Carcinógenos Químicos: O contacto com compostos carcinogénicos (por exemplo, arsénico, químicos industriais) pode levar a mutações celulares na pele.
- Trauma Crônico da Pele: Feridas crónicas, queimaduras ou cicatrizes podem tornar-se locais de lesões pré-cancerosas.
- Distúrbios Cutâneos Subjacentes: Condições como porokeratose de Mibelli, epidermólise bolhosa distrófica, líquen plano, lúpus eritematoso e epidermodisplasia de Lewandowski-Lutz foram associadas a um aumento do risco.
- Vírus Do Papiloma Humano (HPV): Embora não esteja definitivamente provado, a infecção por HPV pode contribuir para a patogénese da doença de Bowen, particularmente em locais genitais ou mucosos.
Diagnóstico
O diagnóstico começa com um exame clínico da lesão. O médico avalia a morfologia, características da superfície e comportamento ao longo do tempo. A dermatoscopia é utilizada para melhorar a visualização das estruturas vasculares e da textura da superfície. Se a malignidade for suspeitada, é realizada uma biópsia da pele para confirmar o diagnóstico e avaliar a profundidade do envolvimento celular.
Apresentação Clínica
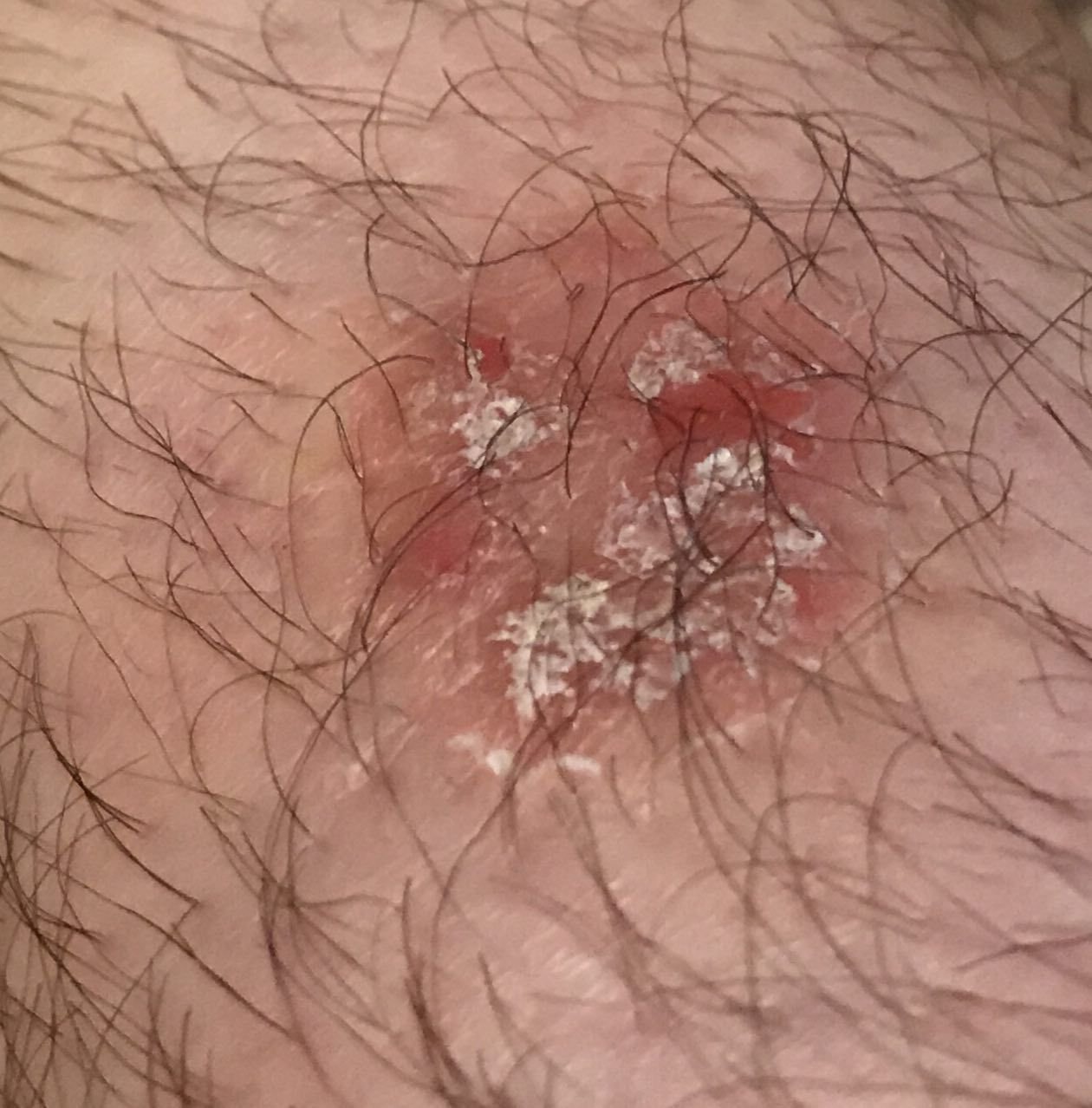
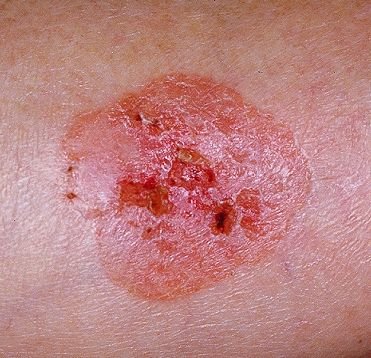
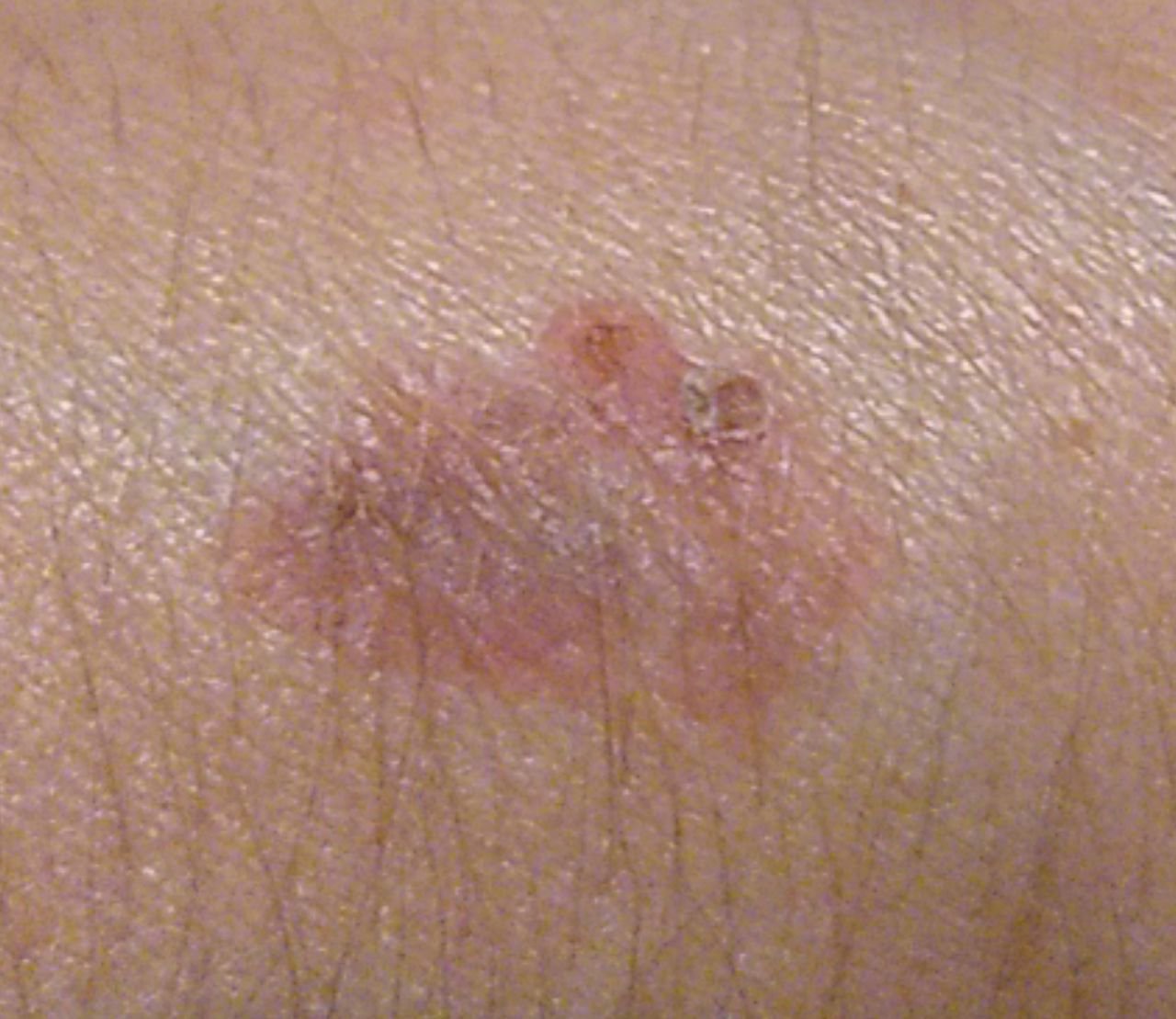
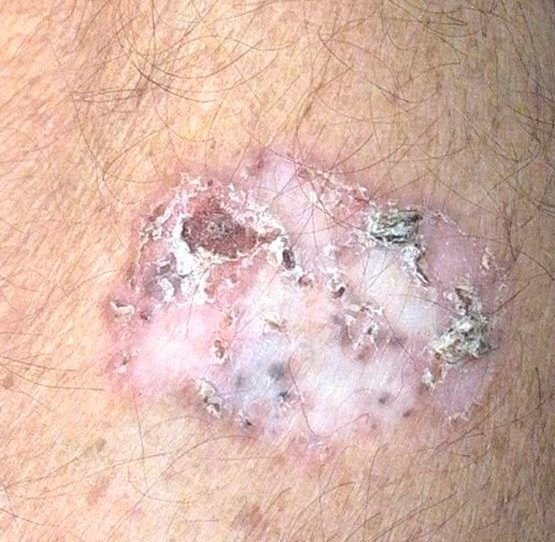
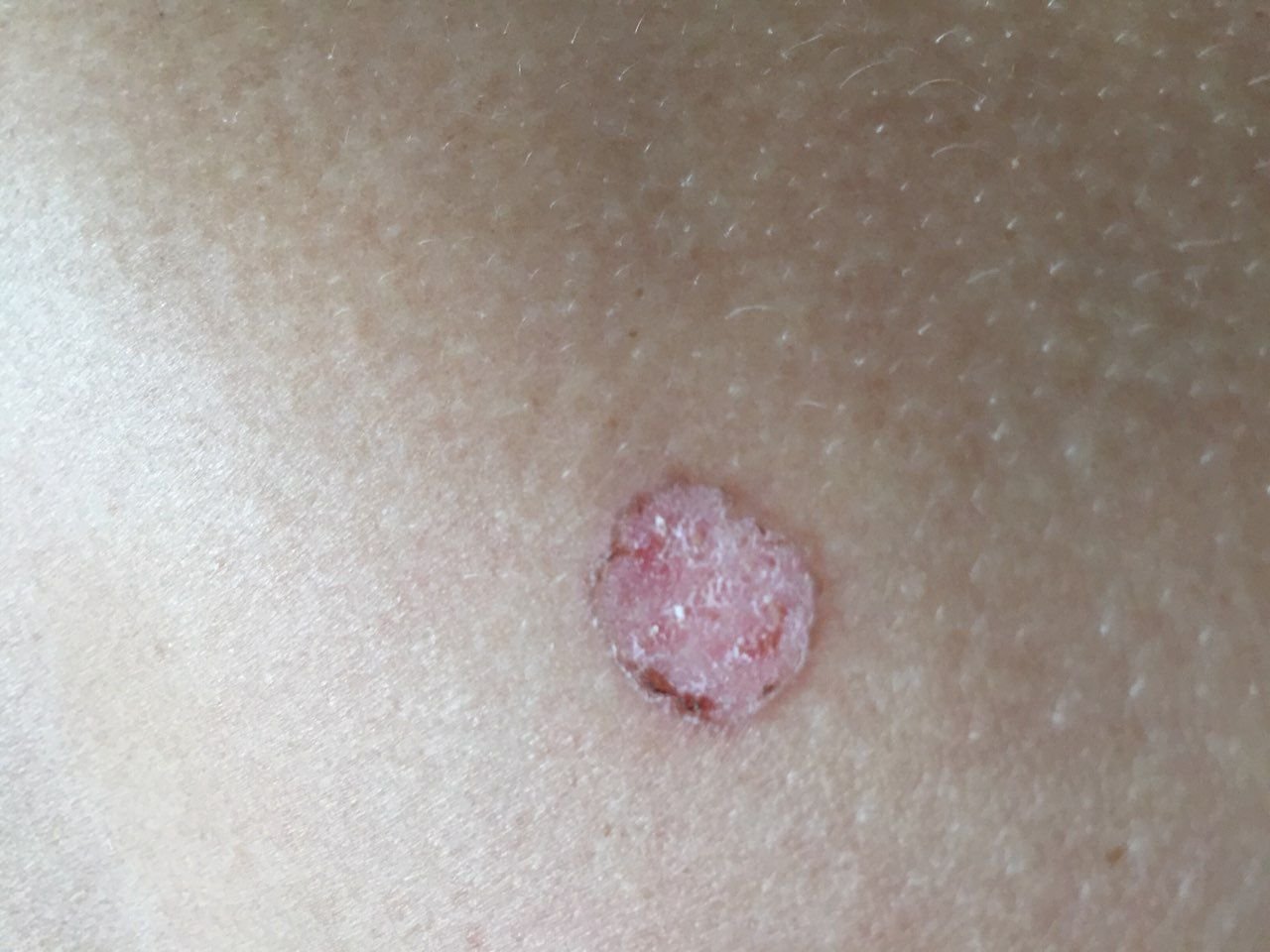
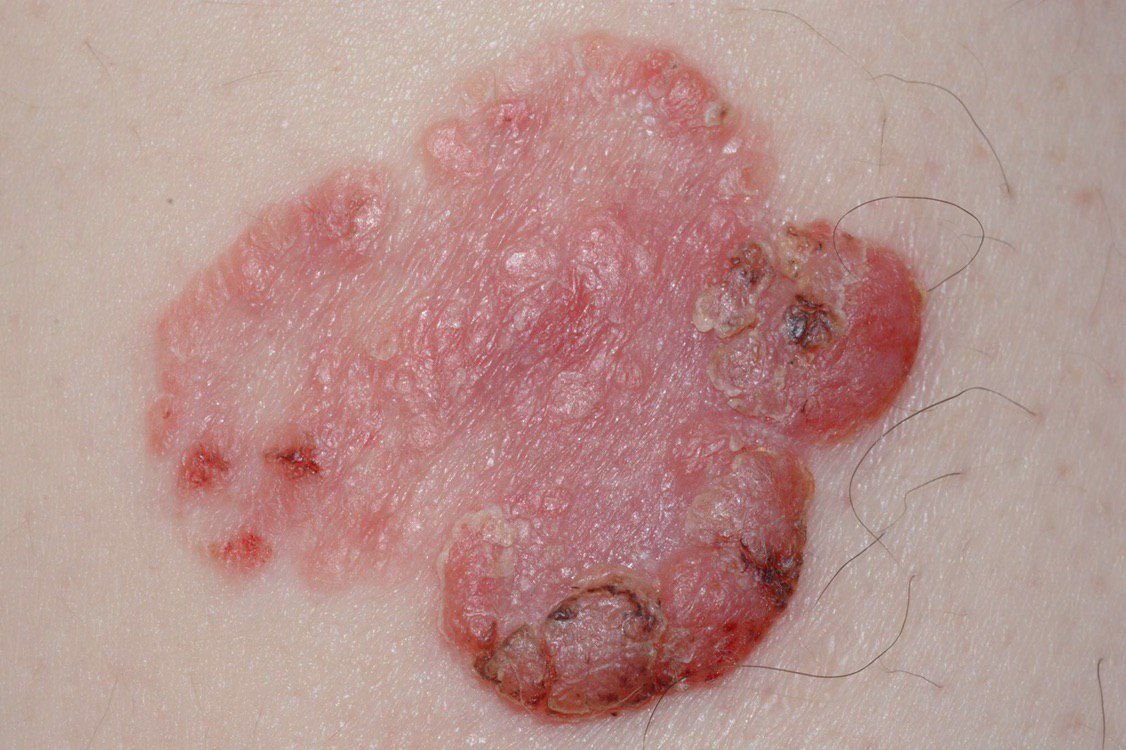
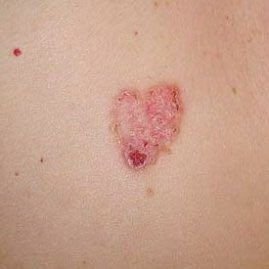
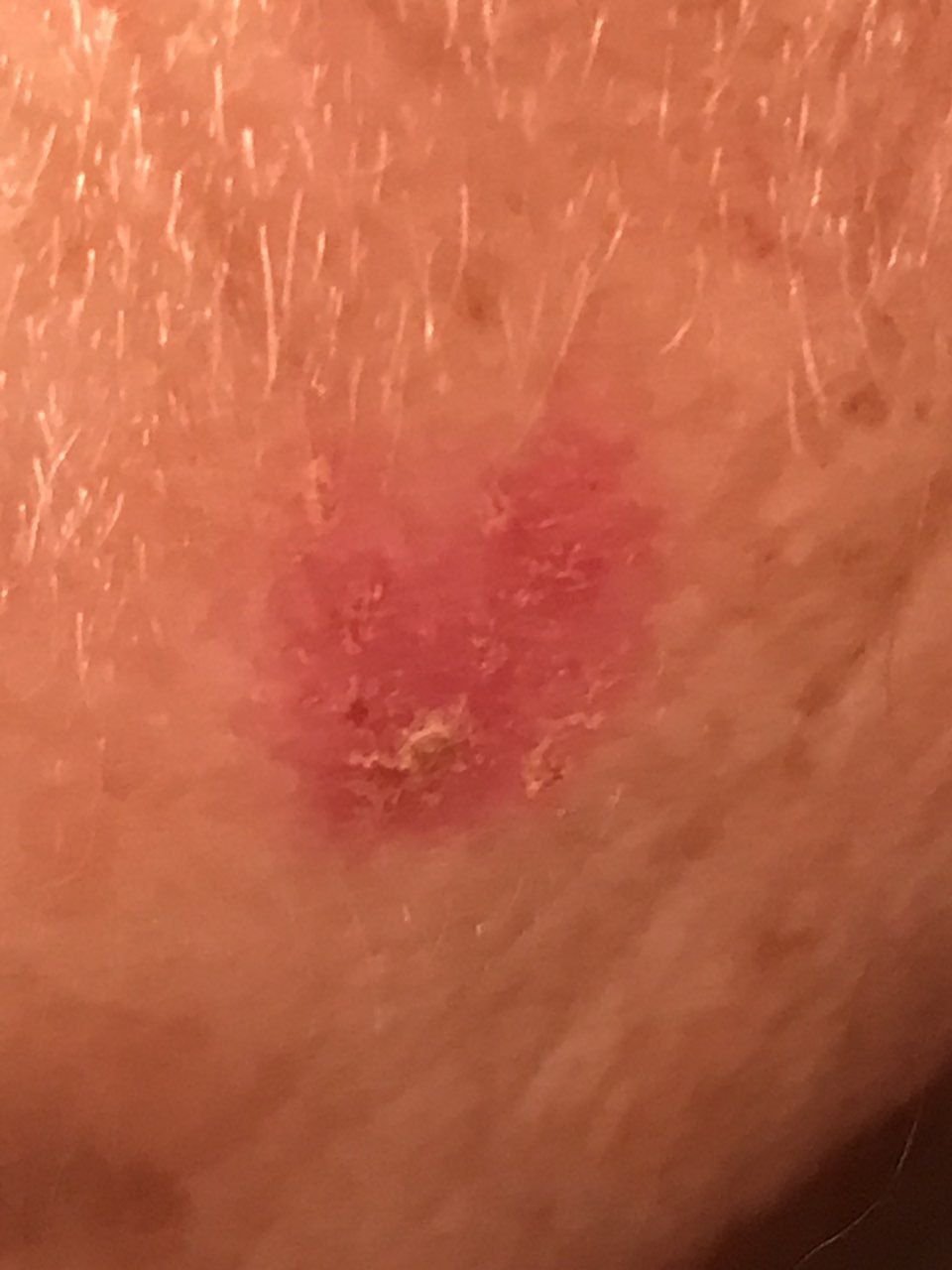
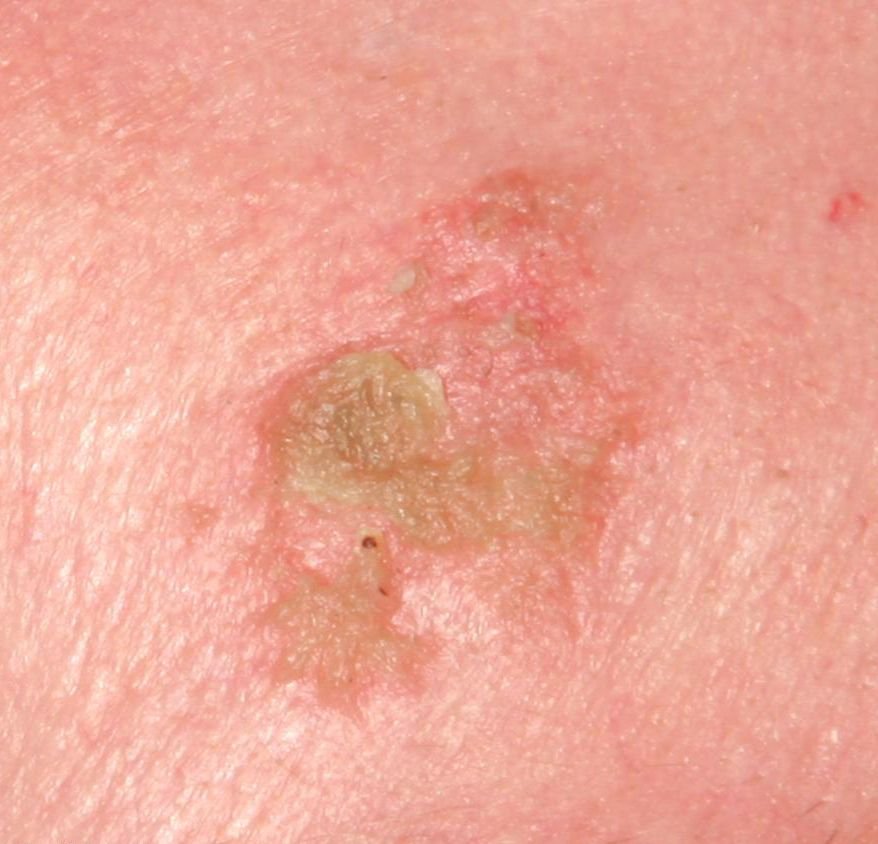
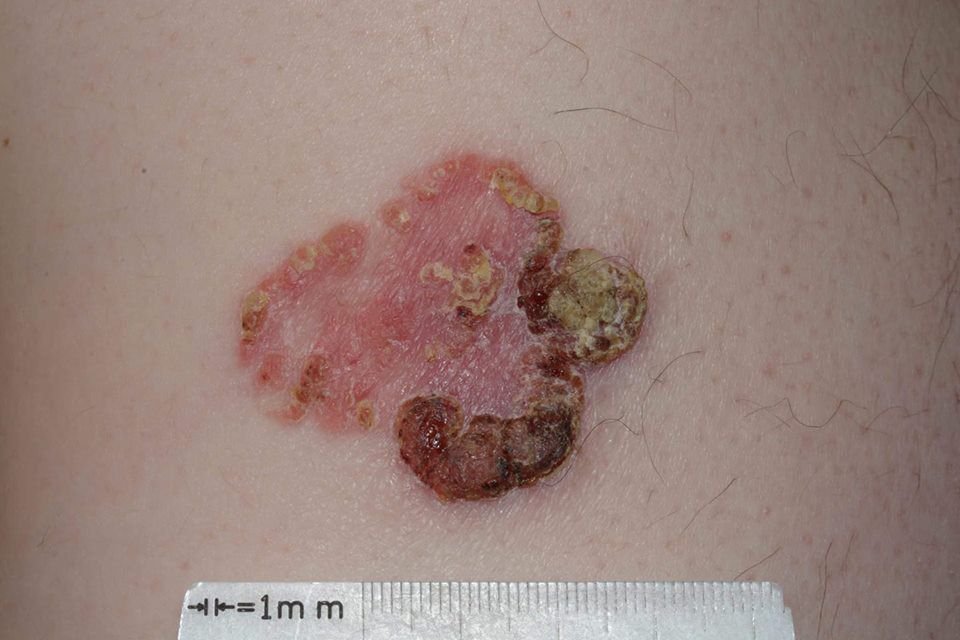
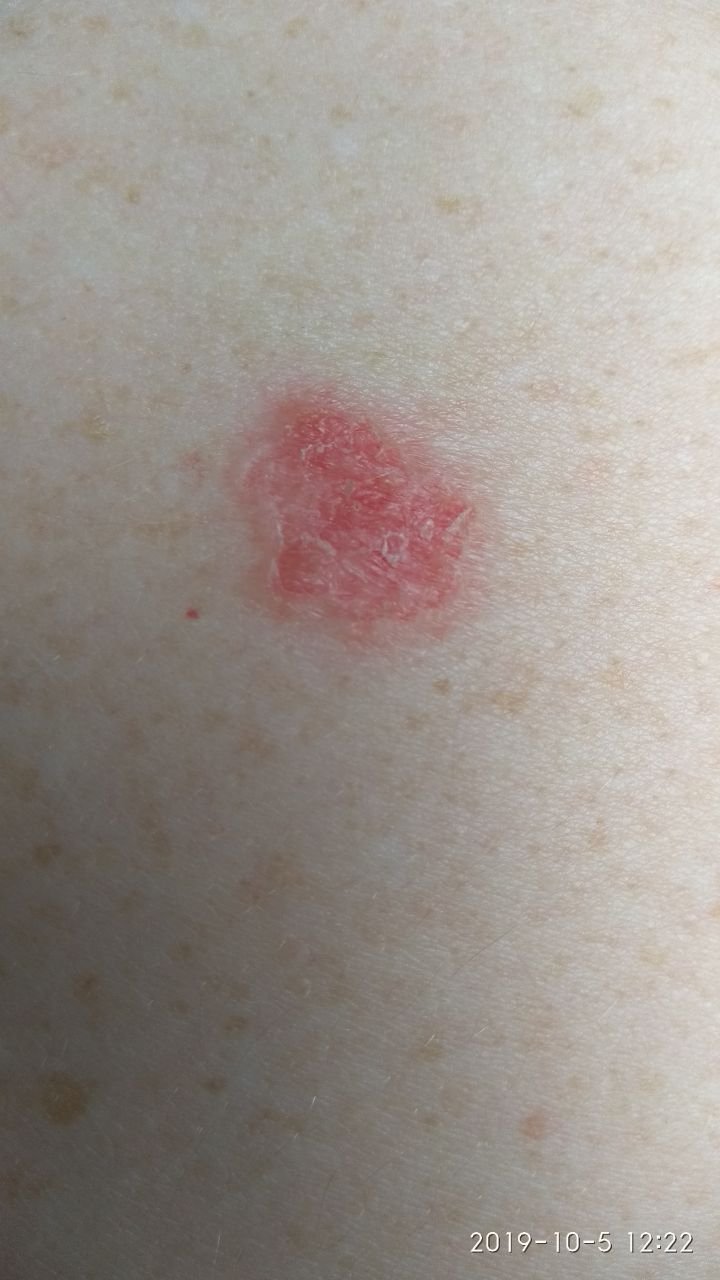
A doença de Bowen geralmente apresenta-se como uma mancha ou placa eritematosa solitária, persistente e bem delimitada. Em casos raros, podem ser observadas lesões múltiplas ou agrupadas. A superfície pode ser rugosa, escamosa, crostosa ou exibir crescimento semelhante a verrugas. Podem também estar presentes sinais de erosão ou ulceração. A lesão geralmente permanece plana ou ligeiramente elevada (≤1 mm), com bordas que podem ser mais proeminentes.
A forma da lesão é frequentemente irregular e assimétrica. A coloração varia de rosa a avermelhado, e com a presença de queratinização, podem surgir tonalidades de cinza. O cabelo está ausente na área da lesão. Os tamanhos variam de 4 mm a 40 mm ou mais em lesões agrupadas. O crescimento é lento e constante, sem regressão espontânea. À palpação, a lesão é mais firme do que a pele circundante e pode descamar facilmente. A remoção de crostas revela uma superfície erodida e avermelhada. Os pacientes podem relatar ligeiro prurido ou ardor, embora muitos sejam assintomáticos.
Os locais comuns incluem áreas expostas ao sol, como o rosto, couro cabeludo, pescoço, ombros, braços e torso.
Características Dermatoscópicas
Na exame dermatoscópico, a doença de Bowen revela várias características distintivas:
- Vasos Glomerulares: Numerosos capilares agrupados que se assemelham a glomérulos renais são uma característica marcante da doença de Bowen.
- Vasos Pontilhados: Pequenos vasos puntiformes podem ser vistos ao longo da lesão contra um fundo rosa ou vermelho uniforme.
- Distribuição Vascular Uniforme: Os vasos tendem a estar distribuídos uniformemente por toda a lesão.
- Ausência de Pigmentação: A maioria das lesões de Bowen carecem de pigmentação significativa relacionada à melanina, ajudando a distingui-las de tumores melanocíticos.
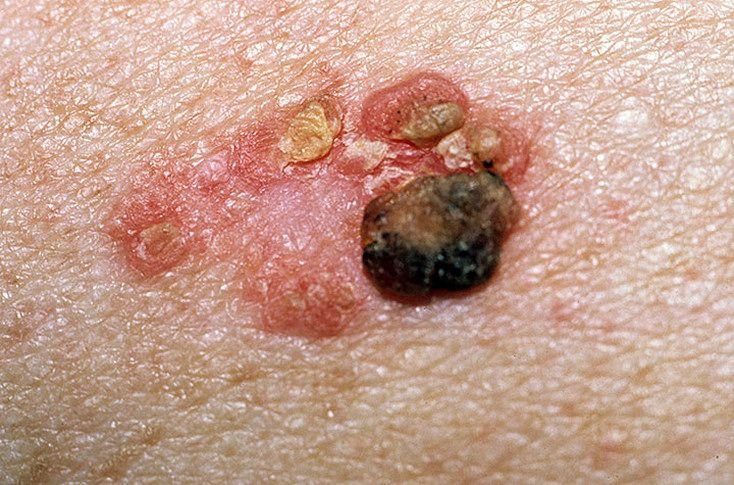
Diagnóstico Diferencial
A doença de Bowen deve ser diferenciada de uma variedade de condições cutâneas benignas e malignas, incluindo:
- Psoríase, eczema e dermatite crónica
- Queratoses seborreicas
- Queratoses actínicas
- Lentigo maligno (melanoma in situ)
- Carcinoma basocelular
- Carcinoma espinocelular invasivo
Riscos e Prognóstico
A doença de Bowen é uma forma de carcinoma espinocelular não invasivo (carcinoma in situ), o que significa que as células malignas estão confinadas à epiderme e não invadiram camadas mais profundas da pele. A ausência de penetração da membrana basal torna o prognóstico excelente se tratado a tempo. No entanto, se deixado sem tratamento, a doença de Bowen tem o potencial de evoluir para carcinoma espinocelular invasivo, que pode então metastatizar e tornar-se uma ameaça à vida.
Devido a este risco, algumas classificações oncológicas tratam a doença de Bowen como uma condição precocemente obrigatória — um estado que, sem intervenção, eventualmente progredirá para câncer invasivo. Isso destaca a importância do diagnóstico precoce e do tratamento adequado.
Estratégia de Manejo
Quando se suspeita de doença de Bowen, os pacientes devem ser rapidamente referidos a um oncologista ou dermatologista para uma avaliação mais aprofundada. Se a lesão não puder ser diagnosticada definitivamente por métodos visuais ou dermatoscópicos, é realizada uma biópsia ou excisão completa para confirmação histológica. Uma vez confirmada, um plano de tratamento personalizado é desenvolvido com base no tamanho da lesão, localização e fatores do paciente.
Uma vez que os pacientes com doença de Bowen têm um risco mais alto de desenvolver outras malignidades cutâneas, os exames regulares de pele a corpo inteiro são essenciais. Lesões suspeitas devem ser documentadas fotograficamente para ajudar em comparações futuras. O mapeamento cutâneo (fotografia total do corpo) é frequentemente recomendado para indivíduos com múltiplas lesões ou danos solares extensos. Avaliações dermatológicas de rotina são tipicamente aconselhadas na primavera e no outono, particularmente em períodos de maior exposição aos UV.
Tratamento
A base do tratamento é a excisão cirúrgica com margens limpas. Este método é preferido devido à sua alta eficácia e baixas taxas de recidiva. Também permite a confirmação histopatológica da remoção completa da lesão.
Outras opções de tratamento incluem:
- Terapia de Radiação: A radioterapia superficial ou de foco curto é uma alternativa eficaz, especialmente para lesões com menos de 20 mm de diâmetro ou em áreas cosmeticamente sensíveis.
- Tratamentos Locais (desencorajados): Crioterapia, quimioterapia tópica (por exemplo, 5-fluorouracilo), ablação a laser e terapia fotodinâmica podem ser considerados em casos selecionados, mas apresentam um risco mais elevado de recidiva e podem mascarar transformações invasivas precoces. Esses abordagens devem ser reservadas para casos bem definidos e de baixo risco e sempre sob supervisão de um especialista.
Prevenção
Prevenir a doença de Bowen e a sua progressão para carcinoma invasivo envolve minimizar a exposição a fatores ambientais nocivos e monitorizar regularmente a pele. As principais estratégias preventivas incluem:
- Limitar a exposição à radiação UV evitando camas de bronzeamento e minimizando a exposição ao sol durante as horas de pico.
- Usar protetor solar de amplo espectro e de alta FPS diariamente, especialmente nas áreas expostas ao sol.
- Usar roupas de proteção, chapéus e óculos de sol ao ar livre.
- Evitar trauma crónico ou irritação à pele.
- Reduzir a exposição à radiação ionizante e a produtos químicos cancerígenos.
- Manter uma boa higiene da pele e fazer autoexames regulares.
- Agendar consultas dermatológicas de rotina e procurar atendimento médico imediato para qualquer nova, alteração ou lesão cutânea persistente.