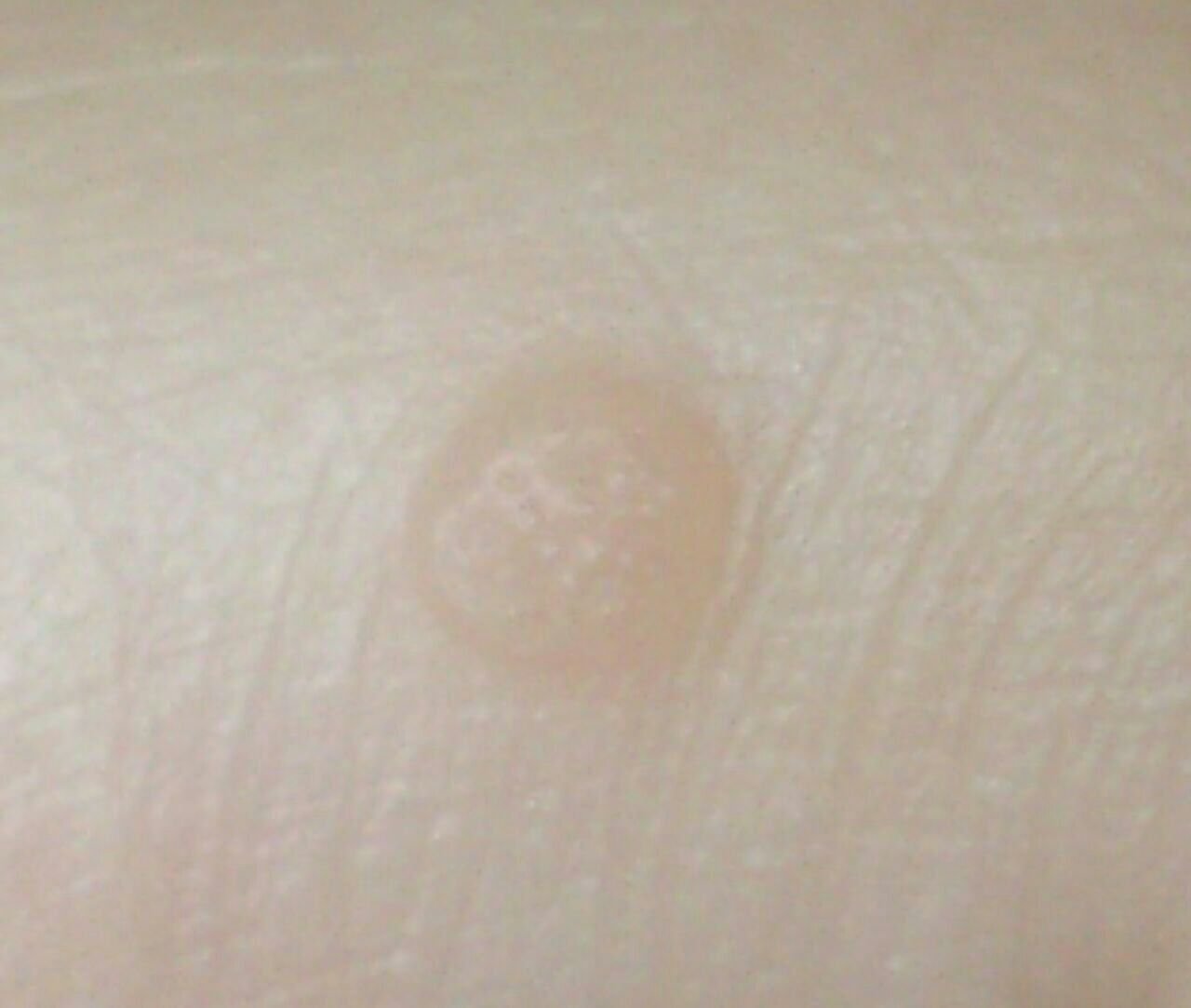
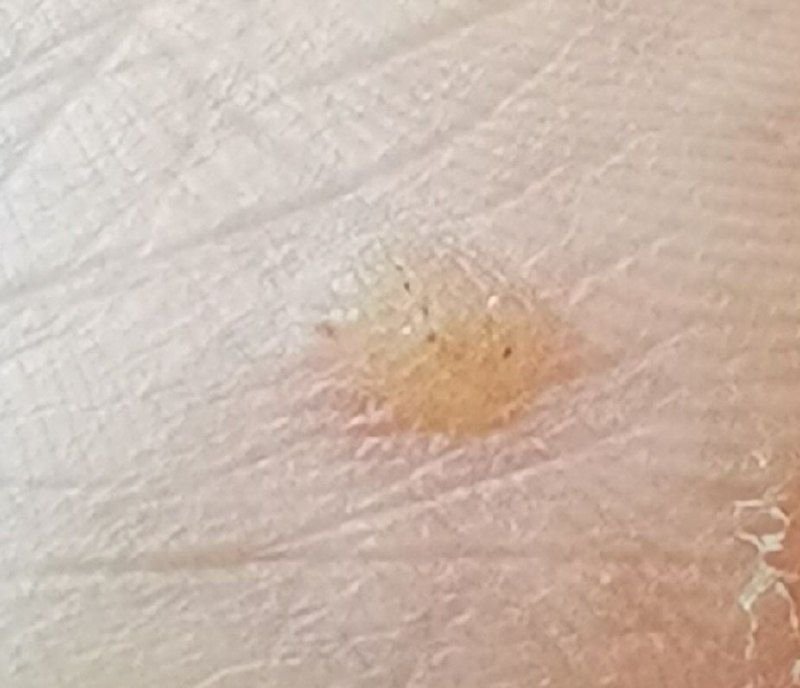
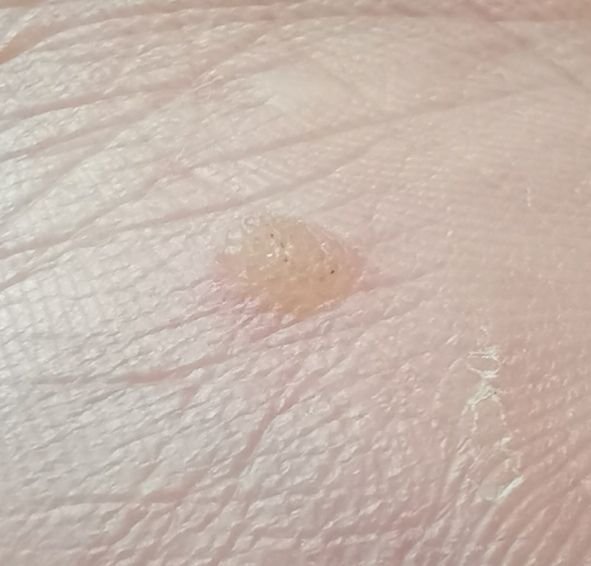
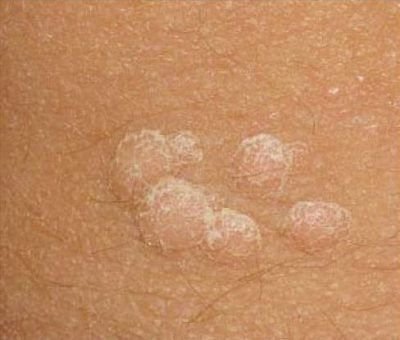
Broda płaska (ICD-10: B07) ⚠️
Broda Płaska (Broda Płaska, Verruca Plana): Wirusowe Uszkodzenie Skóry o Łagodnym Przebiegu
Ogólne informacje
Brody płaskie, znane także jako brody płaskie lub verruca plana , to łagodne nowotwory naskórka o wirusowym pochodzeniu spowodowane przez wirus brodawczaka ludzkiego (HPV). Te zmiany najczęściej występują u dzieci, nastolatków i młodych dorosłych i charakteryzują się małym rozmiarem, spłaszczoną powierzchnią, liczną obecnością oraz zdolnością do ustępowania samoistnie w niektórych przypadkach – szczególnie u młodszych osób.
Pomimo że są uważane za nieszkodliwe, brody płaskie mogą powodować znaczny dyskomfort kosmetyczny z powodu ich lokalizacji, która często obejmuje wyeksponowane obszary skóry , takie jak twarz i dłonie. Co więcej, brody mogą być odporne na leczenie i mogą zwiększać swoją liczebność, co prowadzi do konieczności interwencji medycznej.
Czynniki predysponujące i przenoszenie
Sprawcą brod płaskich jest HPV , zwykle o niskim ryzyku onkogennym (np. typy 3, 10, 28). Jednakże, chociaż HPV zakaża dużą część populacji, nie każdy rozwija widoczne zmiany. Sugeruje to, że wystąpienie brod zależy od indywidualnej podatności i stanu odporności.
Czynniki zwiększające ryzyko rozwoju brod płaskich obejmują:
- Immunosupresja: W tym zakażenie wirusem HIV, leczenie nowotworowe lub choroby autoimmunologiczne;
- Choroby endokrynologiczne i metaboliczne: Cukrzyca, otyłość lub przewlekłe niedobory żywieniowe;
- Ciężarność: Zmiany hormonalne i immunologiczne mogą sprzyjać wzrostowi brod;
- Przewlekłe zakażenia i stres: Osłabiają układ odpornościowy i sprzyjają aktywacji HPV;
- Urazy skóry: Mikrourazy lub drapanie ułatwiają wnikanie wirusa (autoinokulacja);
- Problemy higieniczne i bliski kontakt: Wspólne narzędzia higieniczne, bezpośredni kontakt ze skórą lub zanieczyszczone powierzchnie;
- Populacja pediatryczna: Z powodu wysokich wskaźników bliskiej interakcji fizycznej i cieńszej skóry.
Przenoszenie zachodzi poprzez bezpośredni kontakt z zakażoną skórą lub zanieczyszczonymi przedmiotami, a wirus może się rozprzestrzeniać na sąsiednie obszary poprzez autoinokulację .
Diagnostyka Brod Płaskich
Diagnostyka brod płaskich opiera się głównie na badaniu klinicznym, polegając na wizualnej inspekcji skóry. Te zmiany mają charakterystyczny wygląd, co pozwala doświadczonym dermatologom postawić diagnozę podczas badania fizykalnego.
Dodatkowe narzędzia mogą być używane w przypadkach złożonych lub atypowych:
- Dermatoskopia: Pomaga wizualizować subtelne wzory naczyniowe i keratynizacji typowe dla brod płaskich;
- Typowanie HPV: Może być przeprowadzane w celu identyfikacji specyficznych szczepów, szczególnie w przypadku nawracających lub opornych na leczenie;
- Biopsja skóry: Wykonywana, gdy istnieje podejrzenie nowotworu złośliwego lub gdy zmiana nie reaguje na standardową terapię. Badanie histologiczne ujawnia akantozę, hiperkeratozę i koilocitozę.
Objawy i cechy kliniczne
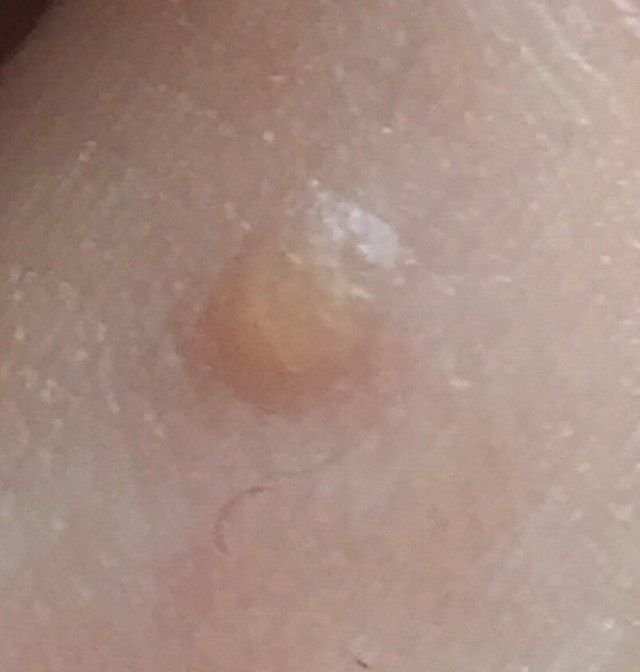
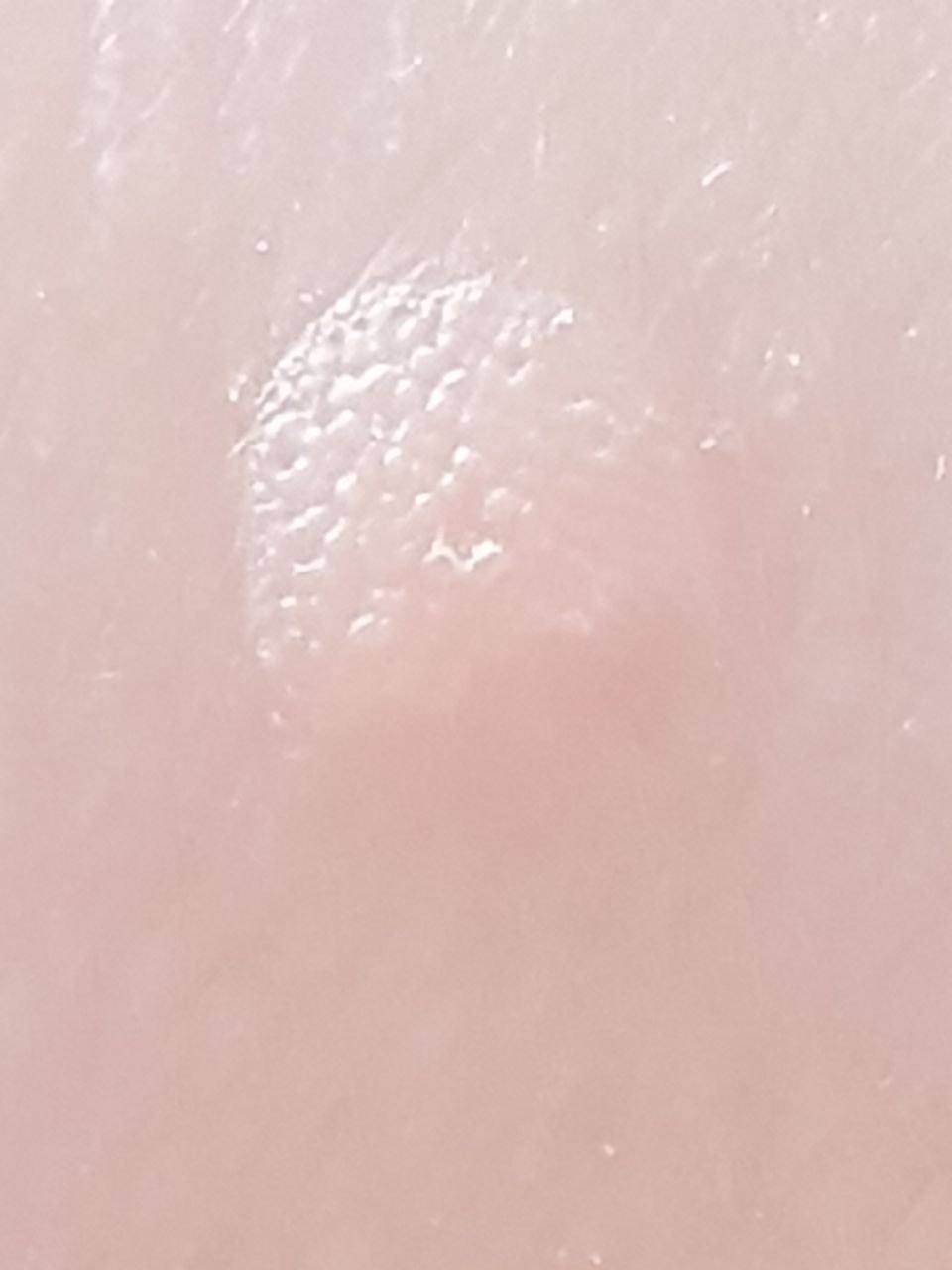
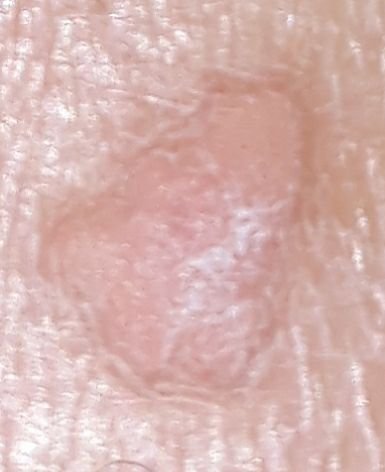
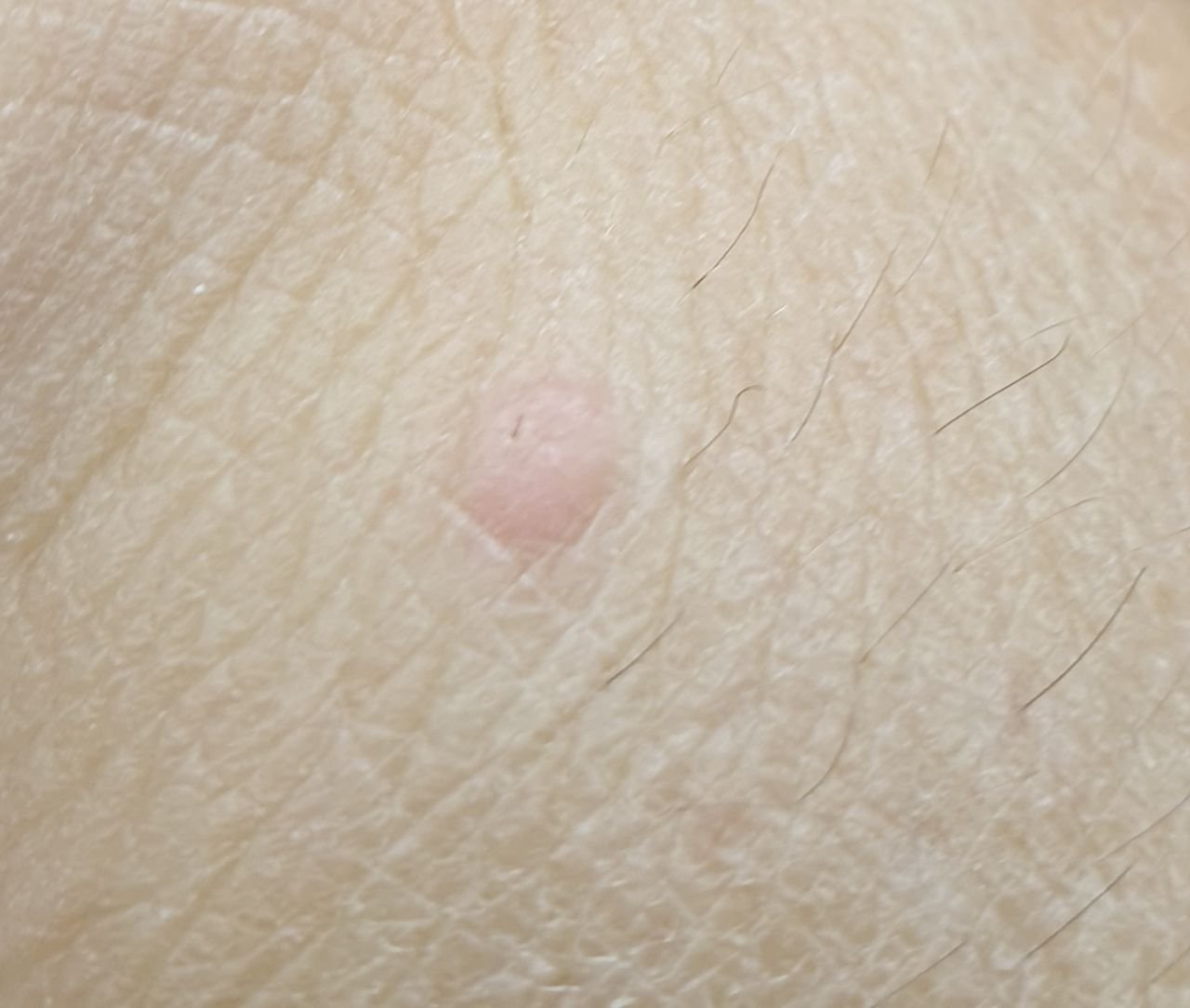
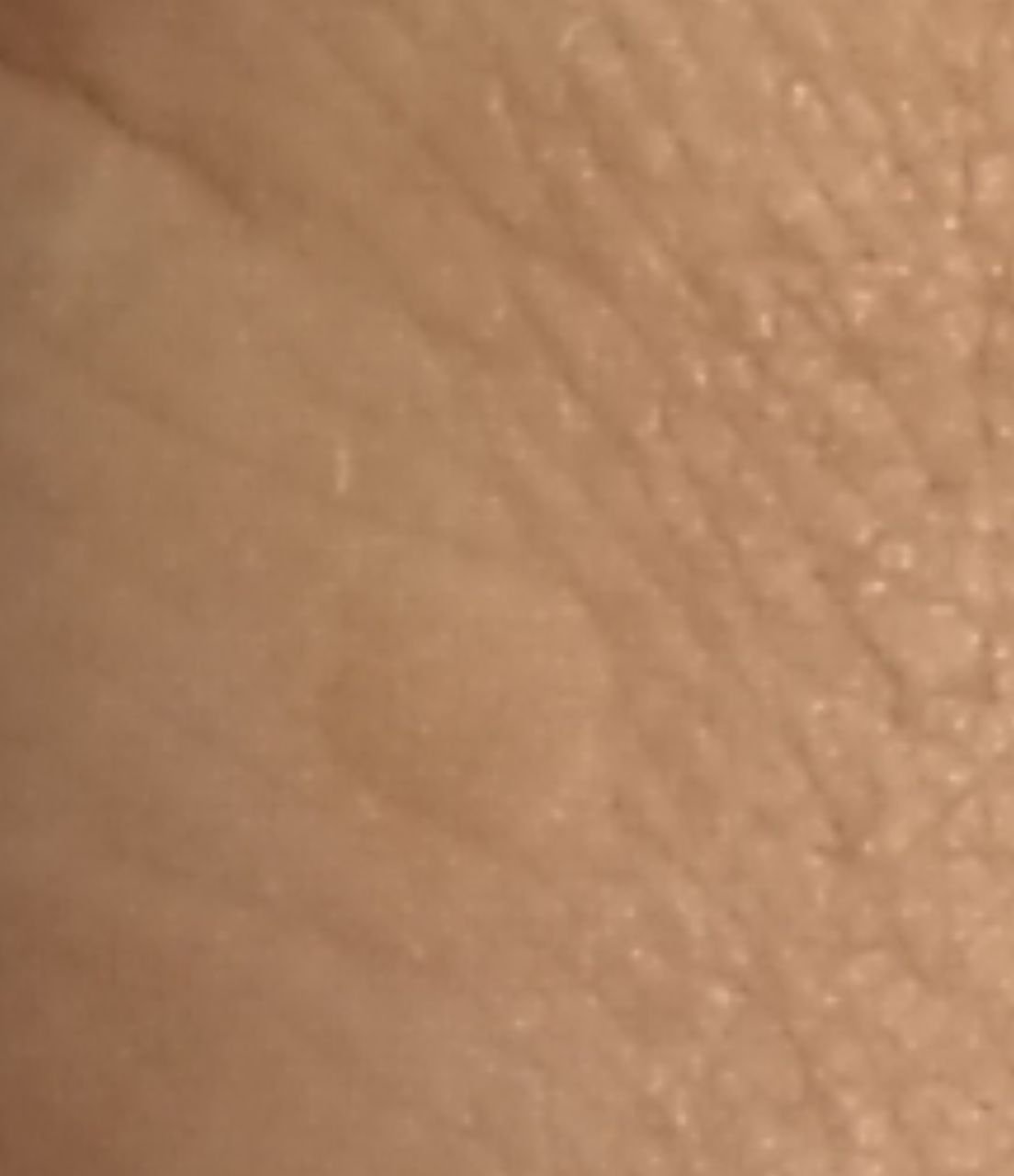
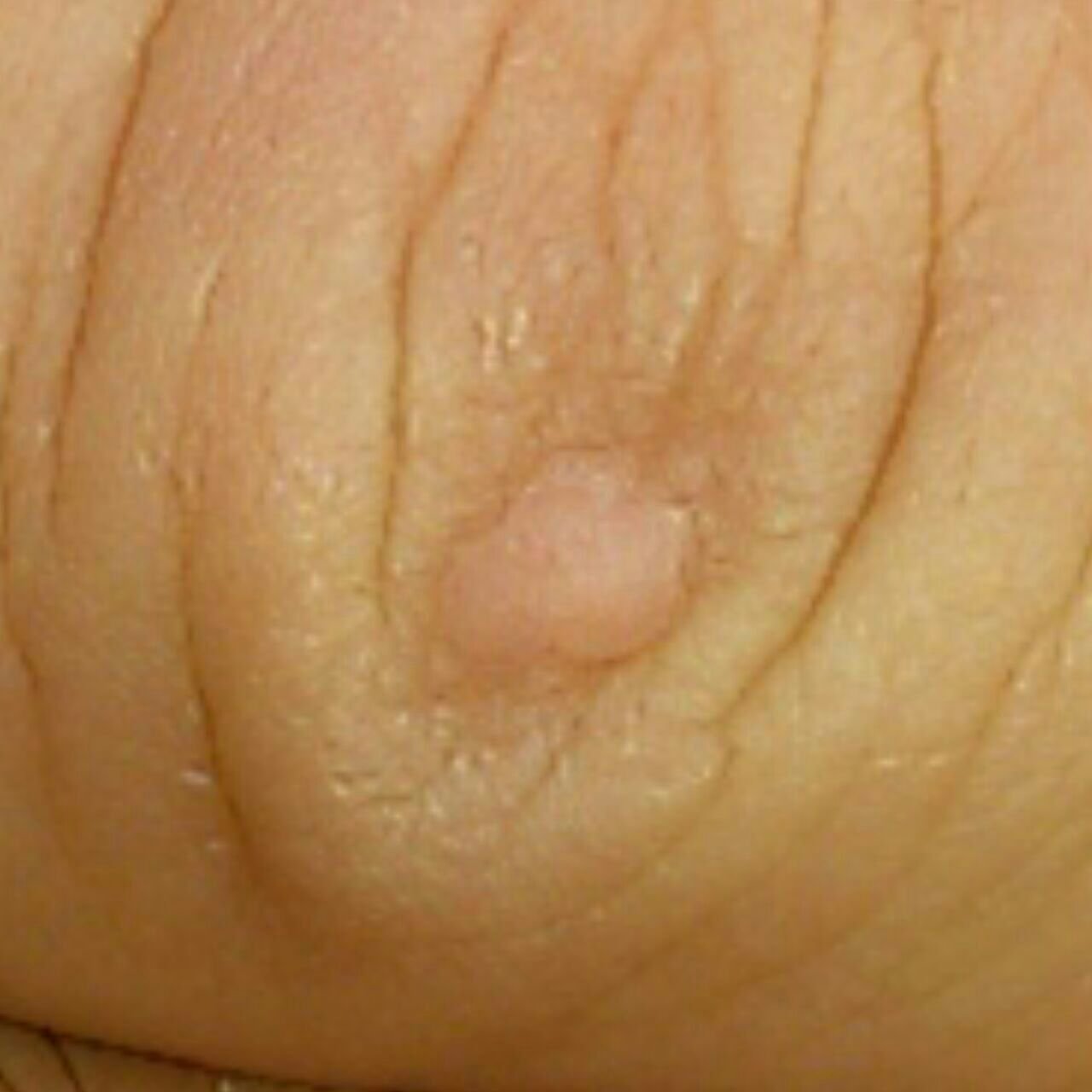
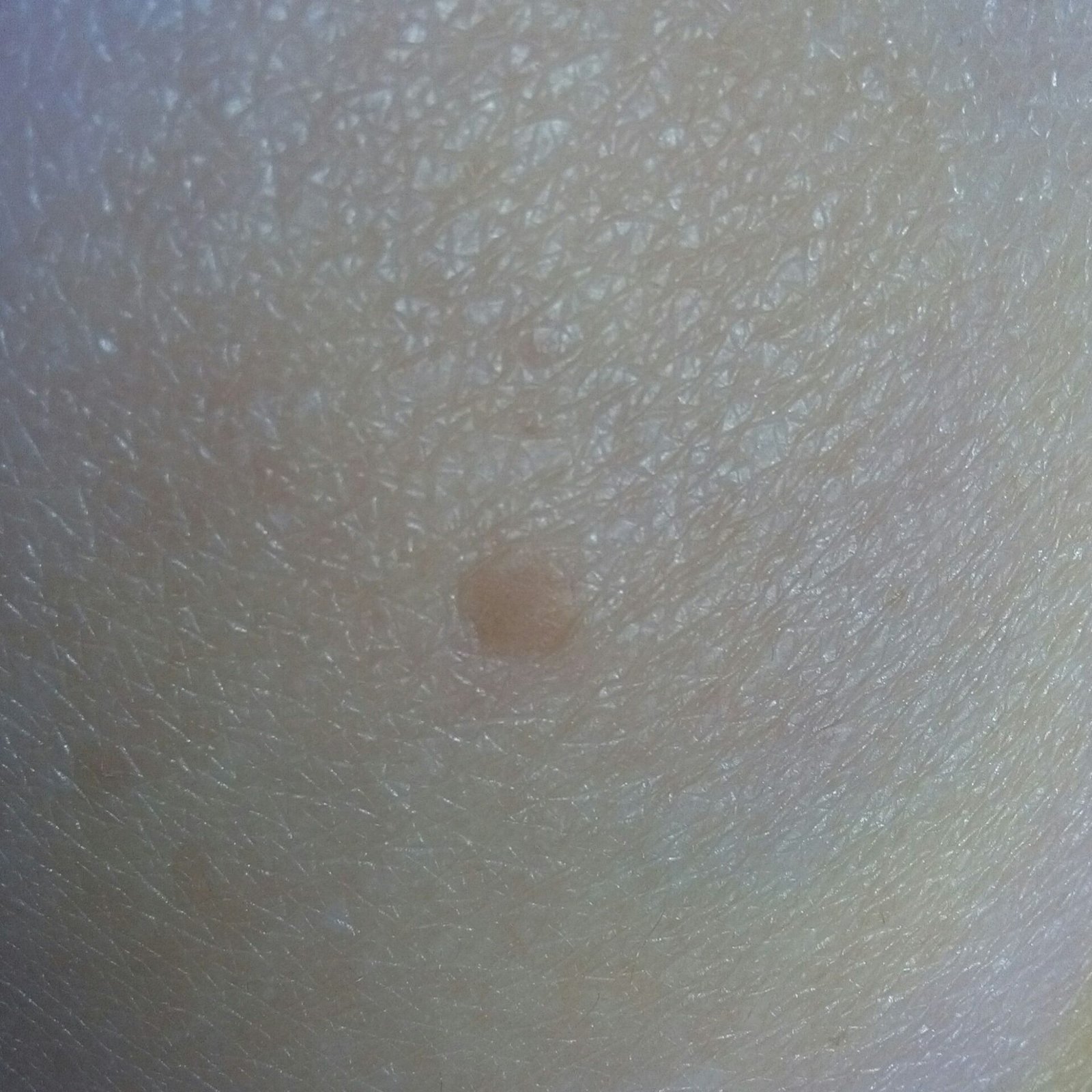
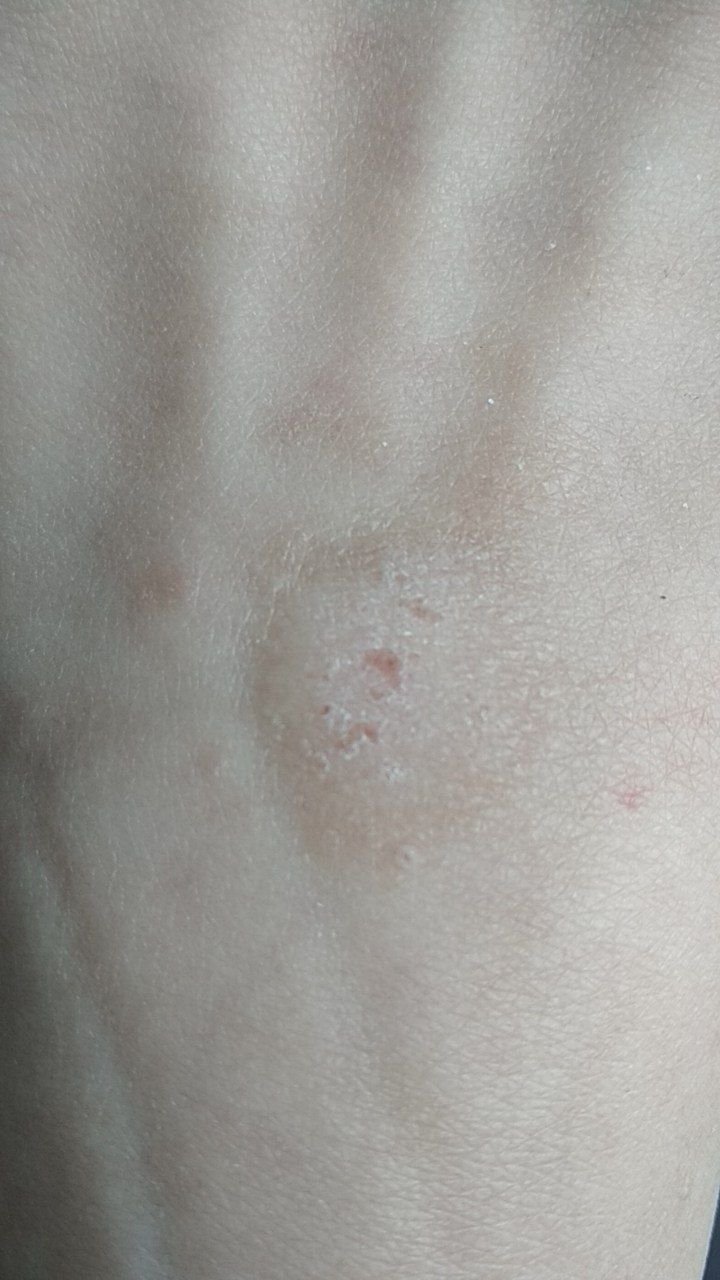
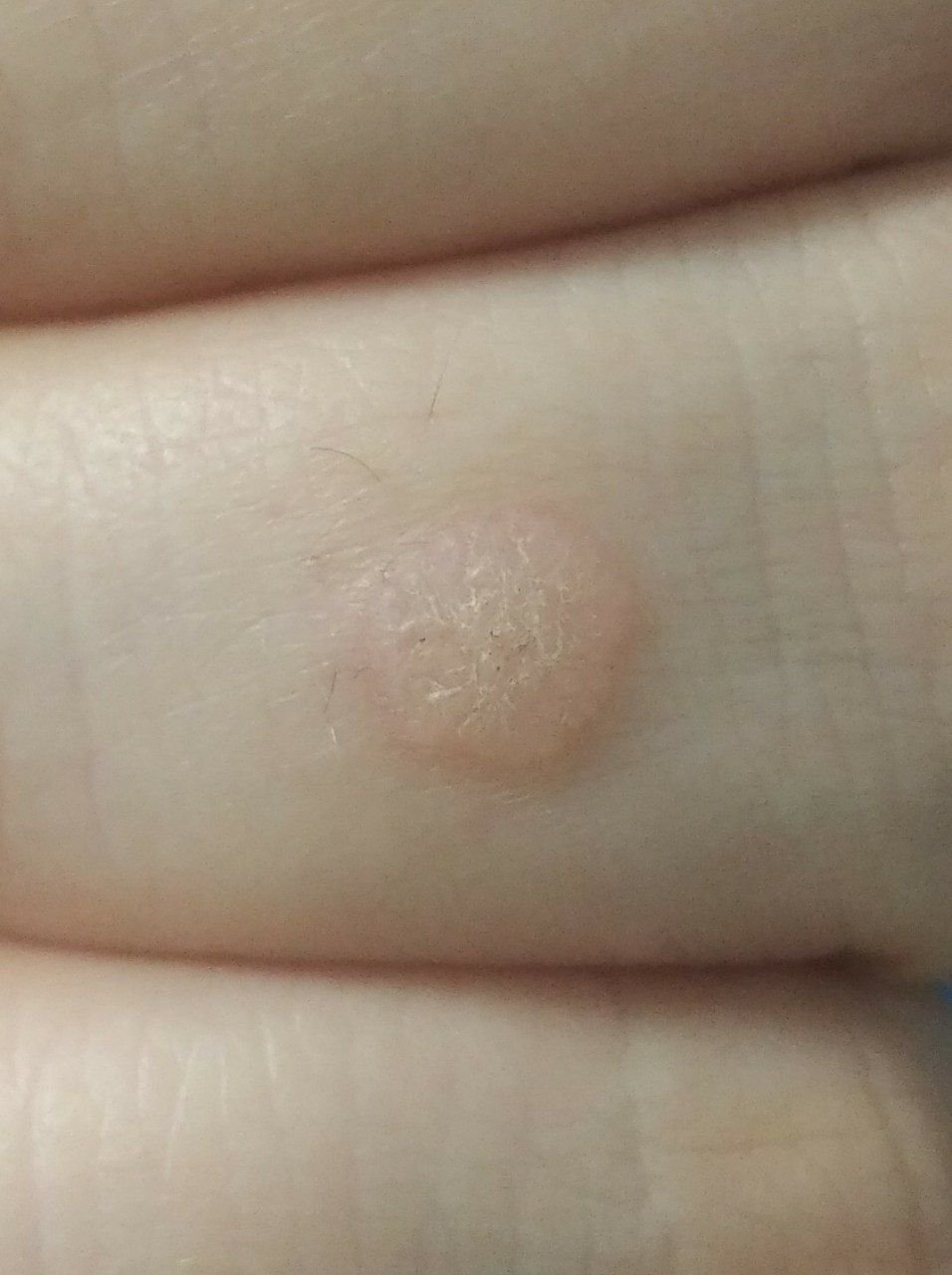
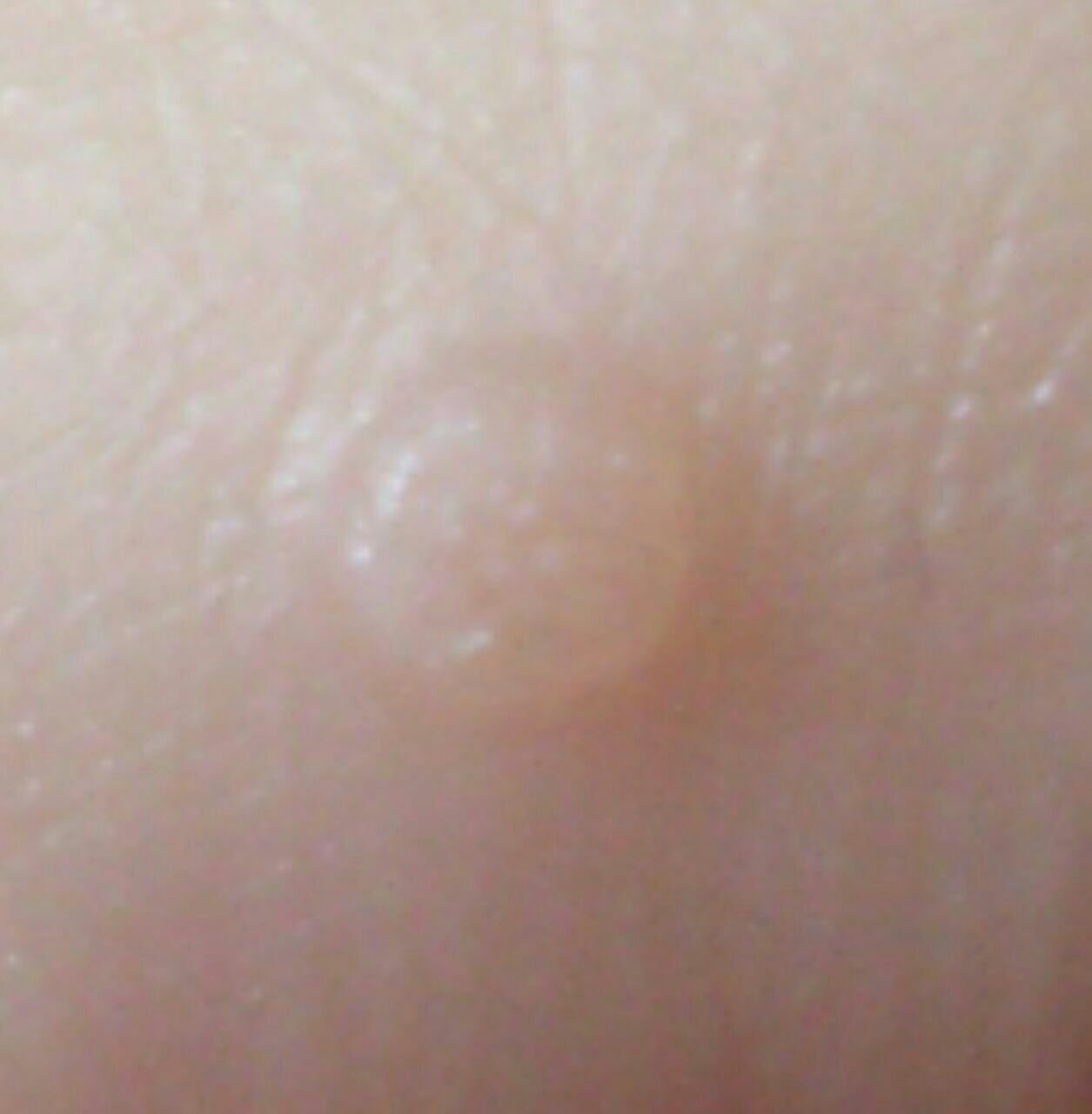
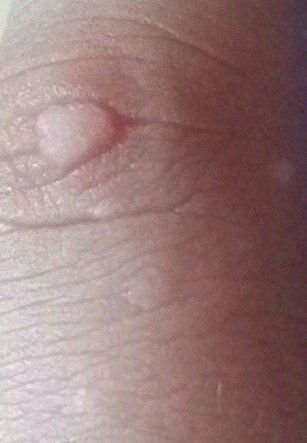
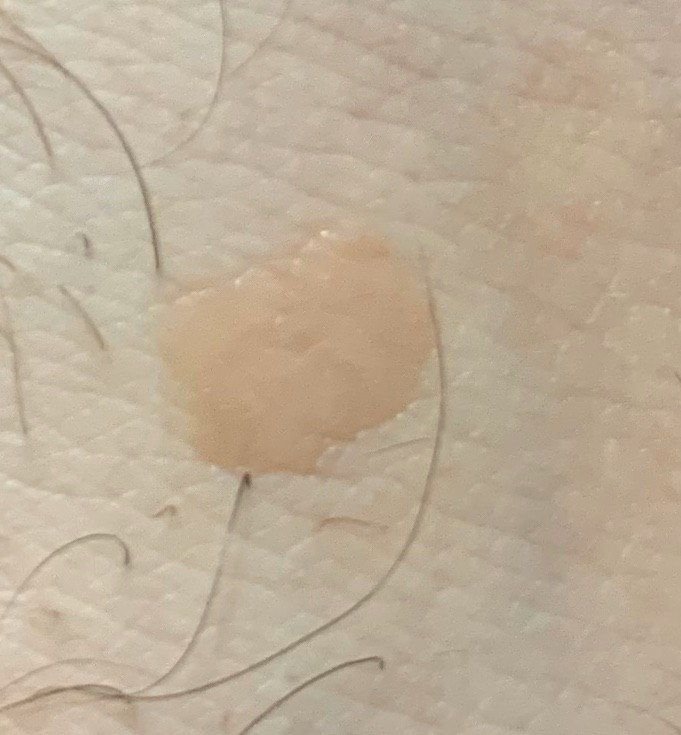
Brody płaskie prezentują się jako małe, nieznacznie uniesione zmiany z gładką, spłaszczoną powierzchnią . Często występują w skupiskach lub wzorach liniowych z powodu zjawiska Koebnera (pojawienie się nowych zmian po urazie). Ich kolor waha się od koloru skóry do jasnobrązowego lub szarego , w zależności od stopnia keratynizacji i ekspozycji na słońce.
Kluczowe cechy kliniczne obejmują:
- Rozmiar: Zwykle 2–5 mm średnicy i 1–2 mm wysokości;
- Tekstura: Miękka, gładka i nieco aksamitna w dotyku;
- Brzegi: Wyraźnie zdefiniowane, często z subtelną koronką podniesionej skóry wokół krawędzi;
- Wzrost włosów: Zwykle nieobecny na samej zmianie;
- Lokalizacja: Często występują na twarzy, czole, policzkach, brodzie, grzbiecie dłoni, przedramionach oraz goleniach;
- Objawy: Asymptomatyczne w większości przypadków; rzadko mogą wystąpić lekkie mrowienie lub podrażnienie przy ucisku.
Opis dermatoskopowy
Dermatoskopia może pomóc w odróżnieniu płaskich brodawek od innych papularnych dermatoz. W przypadku brodawek płaskich często obserwuje się następujące struktury:
- Lekko pigmentowana powierzchnia: Z delikatną ziarnistością i minimalnym nagromadzeniem keratyny;
- Zredukowany wzór „żabich ikr”: W porównaniu do zwykłych brodawek, centralne czerwone kropki (naczynia włosowate) są mniej wyraźne lub mniej liczne;
- Czarne lub brązowe kropki: Reprezentują skrzepliny w naczyniach włosowatych, bardziej subtelne w brodawkach płaskich;
- Wyraźne oddzielenie: Jasna granica lub pierścień rogowy może być widoczny między zmianą a zdrową skórą.
Te wyniki dermatoskopowe są szczególnie przydatne w różnicowaniu płaskich brodawek i wczesnego raka podstawnokomórkowego, keratozy seboretycznej oraz zmian barwnikowych.
Diagnostyka różnicowa
Płaskie brodawki muszą być odróżnione od różnych łagodnych i złośliwych zmian skórnych, które mogą naśladować ich wygląd. Precyzyjna diagnoza jest szczególnie ważna w przypadku atypowych lub opornych przypadków. Diagnostyka różnicowa obejmuje:
- Nerwiakowłókniak: Bardziej nieregularny i pigmentowany niż płaskie brodawki, często wrodzone w pochodzeniu;
- Nevi sebaceus: Zwykle żółtawe, woskowe plamy występujące na skórze głowy lub twarzy w dzieciństwie;
- Nevi halo: Pigmentowany nevus z otaczającym obszarem depigmentowanym, zwykle bez keratynizacji;
- Dermatofibroma: Twarde, brązowawe guzki, które wraz z uciskiem zginają się w dół;
- Typowe brodawki (verruca vulgaris): Bardziej wypukłe i keratynizowane, często z chropowatą powierzchnią i czarnymi kropkami;
- Brodawka podeszwowa: Występuje na podeszwach stóp, głębsza i często bolesna;
- Molluscum contagiosum: Zmiany w kształcie kopuły z centralnym wgłębieniem, miększe w dotyku;
- Nodularny rak podstawnokomórkowy: Powoli rosnący, perłowy guzek, który może ulegać owrzodzeniu lub krwawić;
- Amelanotyczny czerniak: Rzadka i niepigmentowana złośliwa zmiana, wymaga biopsji w przypadku podejrzenia.
Ryzyko i znaczenie kliniczne
Płaskie brodawki uznawane są za onkologicznie bezpieczne i mają znikome ryzyko nowotworowe. Niemniej jednak, pacjenci powinni być edukowani, aby monitorować oznaki transformacji, szczególnie w przypadku zmian, które zmieniają się w:
- Rozmiar (szybki lub dysproporcjonalny wzrost);
- Kolor (ciemnienie, nieregularna pigmentacja);
- Tekstura (wrzody lub nadmierna keratynizacja);
- Objawy (początek bólu, krwawienie lub zapalenie).
Dodatkowe ryzyka obejmują:
- Wpływ na urodę: Szczególnie w miejscach na twarzy lub widocznych;
- Powikłania związane z urazem: W obszarach narażonych na tarcie lub mechaniczne podrażnienie (np. ręce, nadgarstki);
- Autoinokulacja: Nowe zmiany mogą powstawać na sąsiedniej skórze przez drapanie lub golenie;
- Nosicielstwo HPV: Wskazuje na osłabioną odporność lub zwiększone obciążenie wirusowe, szczególnie w przypadkach rozległych zmian.
Taktyka: Zarządzanie kliniczne i monitorowanie
Jeśli brodawki płaskie są bezobjawowe i nie zakłócają estetyki, dermatolodzy mogą zalecić dynamiczną obserwację z okresową reevaluacją—szczególnie u dzieci i młodzieży, gdzie spontaniczne ustępowanie jest powszechne.
Jednak konsultacja dermatologiczna jest uzasadniona w następujących sytuacjach:
- Zmiany mnożą się lub łączą w kępy;
- Występują zmiany w wyglądzie lub teksturze;
- Brodawki są uszkodzone lub zapalne;
- Występuje znaczna estetyczna lub psychologiczna obawa;
- Pacjent jest immunonieodporny lub ma przewlekłe schorzenia skórne.
Regularne monitorowanie za pomocą dokumentacji fotograficznej i mapowania skóry jest przydatne, szczególnie dla pacjentów z wieloma zmianami lub wysokim ryzykiem nawrotu. Badania zaleca się przynajmniej dwa razy w roku—przed i po ekspozycji na słońce latem.
Leczenie brodawek płaskich
Leczenie ma na celu eliminację widocznych zmian, zapobieganie nawrotom i unikanie powikłań. Preferowane są metody mało inwazyjne, szczególnie dla obszarów twarzy lub kosmetycznie wrażliwych.
Popularne metody leczenia obejmują:
- Terapia laserowa: Skuteczna dla małych grup lub obszarów ważnych kosmetycznie;
- Krioterapia: Aplikacja ciekłego azotu, często wymaga wielu sesji;
- Elektrokagulacja lub łyżeczkowanie: Zniszczenie tkanki brodawki w znieczuleniu miejscowym;
- Usuwanie falą radiową: Precyzyjna, mniej inwazyjna technika idealna do wielu zmian;
- Preparaty miejscowe: Kwas salicylowy, retinoidy, imikwimod lub inne preparaty przeciwwirusowe/keratolityczne (stosowane pod nadzorem medycznym);
- Wycięcie chirurgiczne: Zarezerwowane dla nietypowych zmian lub przypadków z niepewnością diagnostyczną, po którym następuje badanie histopatologiczne.
Samodzielne usuwanie jest odradzane z powodu ryzyka krwawienia, zakażenia, blizn i szerzenia się wirusa. Wszystkie procedury należy przeprowadzać w warunkach sterylnych przez wykwalifikowanych specjalistów.
Zapobieganie brodawkom płaskim
Zapobieganie verruca plana polega na minimalizacji ekspozycji na HPV, utrzymywaniu zdrowej skóry i wspieraniu funkcji odpornościowej.
- Dobra higiena: Unikaj dzielenia się osobistymi przedmiotami do pielęgnacji (np. maszynkami do golenia, ręcznikami);
- Zdrowie immunologiczne: Zapewnij odpowiednią ilość snu, zrównoważoną dietę, kontrolę stresu i aktywność fizyczną;
- Ochrona skóry: Zapobiegaj drobnym urazom skóry i szybko leczy istniejące problemy skórne;
- Ochrona przed UV: Używaj SPF na odkrytej skórze i unikaj nadmiernej ekspozycji na słońce lub solarium;
- Ogranicz kontakt z brodawczakami: Nie drap, nie gol linii ani nie manipuluj zmianami skórnymi;
- Regularne kontrole skóry: Szczególnie u osób z wysokim ryzykiem, w tym u osób z osłabionym układem odpornościowym lub częstymi wirusowymi zmianami skórnymi;
- Szczepienie przeciwko HPV: Choć zaprojektowane dla wysokiego ryzyka nowotworowych szczepów, może oferować częściową ochronę lub zmniejszać transmisję w niektórych przypadkach.
Dzięki wczesnej identyfikacji, odpowiedniemu zarządzaniu i edukacji, większość brodawek płaskich można skutecznie leczyć — zapobiegając problemom kosmetycznym i zmniejszając rozprzestrzenianie HPV w populacji.