মেলানোমা (ICD-10: С43) 🚨
মেলানোমা: ত্বকের ক্যান্সারের একটি অত্যন্ত আক্রমণাত্মক এবং সম্ভবত প্রাণঘাতী রূপ
মেলানোমা একটি গুরুতর এবং অত্যন্ত আক্রমণাত্মক প্রকারের ম্যালিগন্যান্ট টিউমার যা বিশেষায়িত ত্বক এলাকার কোষ থেকে উত্পন্ন হয় যেগুলোকে মেলানোসাইট বলা হয়। এই কোষগুলি মেলানিন উৎপাদনের জন্য দায়ী—প্রাকৃতিক পিগমেন্ট যা আমাদের ত্বক, চোখ এবং চুলের রং নির্ধারণ করে। কিছু অন্যান্য ত্বক সংশ্লিষ্ট কোষের তুলনায়, মেলানোসাইট ত্বকের পৃষ্ঠে সীমাবদ্ধ নয়। এগুলি আরও গভীর অ্যানাটমিক অঞ্চলে পাওয়া যায়, যেমন শ্লেষ্মা ঝিল্লিতে (যেমন মুখ, নাকের পাসেজ এবং जनনাঙ্গ) এবং চোখের রেটিনাতেও। এই বিস্তৃত বিতরণের কারণে, মেলানোমা শরীরের বিভিন্ন স্থানে বিকাশ লাভ করতে পারে। এতে ত্বক ছাড়াও অন্তঃসত্ত্বা পৃষ্ঠ, চোখ, জেনিটাল এলাকা, মলদ্বার এবং এমনকি নরম সংযোগকারী টিস্যুগুলিও অন্তর্ভুক্ত। তবে, অধিকাংশ ক্ষেত্র—প্রায় ৯৫%—সকল নির্ধারিত মেলানোমার ক্ষেত্রে ত্বকে দেখা যায়, যা ত্বকীয় মেলানোমাকে এই রোগের সবচেয়ে সাধারণ রূপ করে তোলে।
মেলানোমাকে এত আক্রমণাত্মক এবং জীবন হানিকারক করে কী?
মেলানোমার বিপজ্জনক খ্যাতি এর বিশেষ biological আচরণ থেকেই আসে। অনেক ত্বকের টিউমারের তুলনায়, মেলানোমার পুনরাবৃত্তি হওয়ার এবং দূরবর্তী অঙ্গগুলিতে দ্রুত ছড়িয়ে পড়ার ক্ষমতা পরিচিত। এই মেটাস্ট্যাটিক ছড়ানোর মানে হল যে মেলানোমা তার মূল স্থানের অনেক দূরে চলে যেতে পারে এবং মুখ, যকৃত, মস্তিষ্ক এবং হাড়ের মতো গুরুত্বপূর্ণ সিস্টেমগুলোতে প্রবেশ করতে পারে। মেলানোমা কোষগুলি লিম্ফ্যাটিক সিস্টেম (লিম্ফোজেনাস রুট) বা রক্ত স্রোতের মাধ্যমে (হেমাটোজেনাস রুট) ঘুরতে পারে, বিশাল প্রসারের সম্ভাবনা বাড়ায়। মেলানোমার অগ্রগতির গতি এবং গুরুতরতার উপর একটি প্রধান প্রভাবক হল শরীরের ইমিউন সিস্টেমের অবস্থা, বিশেষ করে অস্বাভাবিক বা ক্যান্সারজনিত কোষ শনাক্ত ও ধ্বংস করার তার স্বতঃস্ফূর্ত ক্ষমতা। যখন এই প্রাকৃতিক অ্যান্টিটিউমার প্রতিরক্ষা ক্ষতিগ্রস্ত হয়, তখন মেলানোমা অনেক দ্রুত গতিতে অগ্রসর হতে পারে, ফলে প্রাথমিক সনাক্তকরণ এবং হস্তক্ষেপ অত্যন্ত গুরুত্বপূর্ণ।
মেলানোমার শ্রেণীবিভাগ এবং প্রধান প্রকারগুলি
মেলানোমার কয়েকটি চিকিৎসাগতভাবে স্বীকৃত প্রকার রয়েছে, প্রতিটি এর নিজস্ব অনন্য বৈশিষ্ট্য, প্রাদুর্ভাব এবং সাধারণ ফলাফল নিয়ে। এই উপধরণের সম্পর্কে বোঝা প্রগনোসিস মূল্যায়ন এবং চিকিৎসার সিদ্ধান্তের পথে সাহায্য করে:
- সুপারফিচিয়াল স্প্রেডিং মেলানোমা: এই রূপটি সবচেয়ে সাধারণভাবে নির্ণয় করা হয় এবং মহিলাদের মধ্যে বেশি হ্রাস পায়। এটি ত্বকের পৃষ্ঠের উপর ছড়িয়ে পড়তে থাকে আগে গভীরে প্রবেশ করে, যা প্রায়শই আরও আগের সনাক্তকরণ এবং তুলনামূলকভাবে অনুকূল প্রগনোসিসের জন্য অনুমতি দেয়। এটি প্রায় 70% মেলানোমা কেসের জন্য দায়ী।
- নোডুলার মেলানোমা: পুরুষদের মধ্যে বেশি দেখা যায়, এই উপধরনটি উল্লম্বভাবে বৃদ্ধি পায় বরং বাইরে ছড়িয়ে পড়ে। এটি খুব শীঘ্রই ত্বকের গভীরে প্রবেশ করে, যার ফলে একটি আরও গুরুতর ক্লিনিকাল দৃষ্টিভঙ্গি হয়। প্রায় 15% কেসের প্রতিনিধিত্ব করে, এর আক্রমণাত্মক প্রকৃতির জন্য জটিলতার উচ্চ ঝুঁকির সঙ্গে যুক্ত।
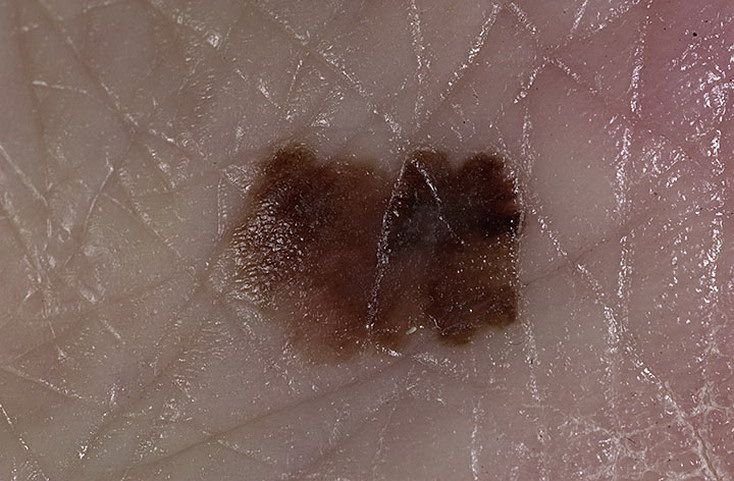
- আক্রোলেন্টিগিনাস অথবা সাবঙ্গাল মেলানোমা: সাধারণত গা-dark ত্বক বিশিষ্ট ব্যক্তিদের মধ্যে বেশি দেখা যায়, এই রূপটি সোলের মতো সূর্যের প্রভাব অগ্রাহ্য করা এলাকার মধ্যে বিকাশ করে, যেমন পায়ের তলগুলি, হাতে তালু, এবং নখের নিচে। এটি মেলানোমার সনাক্তকরণের প্রায় 10% জন্য দায়ী।
- লেনটিগিনাস মেলানোমা: এই প্রকারটি সাধারণত বয়স্কদের মধ্যে দেখা যায়, বিশেষ করে মহিলাদের মধ্যে, এবং লেন্টিগো বা মেলানোসিসের মতো বয়সের সাথে সম্পর্কিত পিগমেন্ট পরিবর্তনের সঙ্গে যুক্ত। এটি সুপারফিচিয়াল স্প্রেডিং প্রকারের মতো ধীরে ধীরে বৃদ্ধি পায় এবং এর প্রাথমিক পর্যায়ে গভীরভাবে আক্রমণ করার সম্ভাবনা কম। এটি প্রায় 5% কেসের প্রতিনিধি।
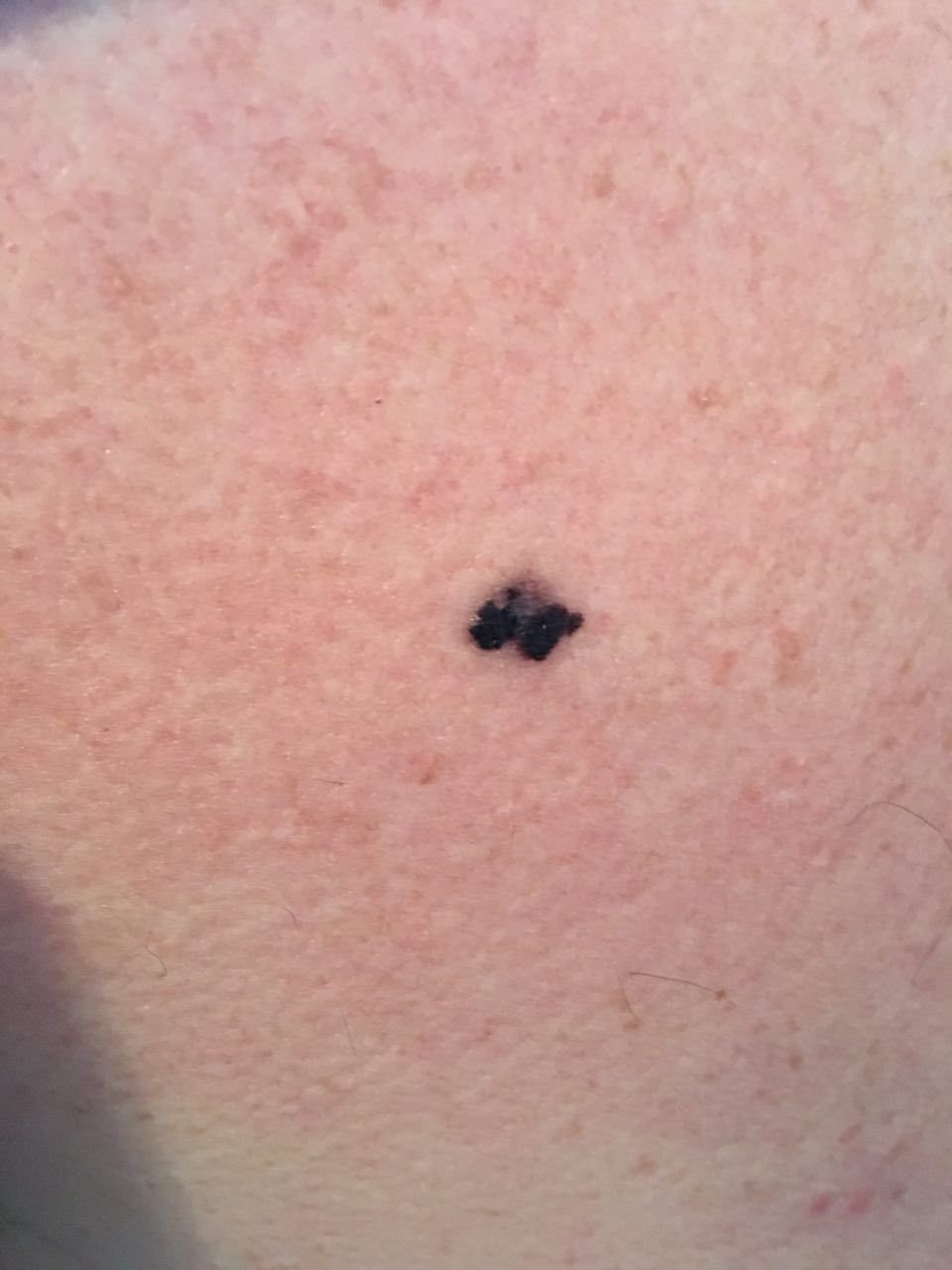
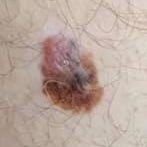
- আমেলানোটিক (পিগমেন্টহীন) মেলানোমা: একটি খুব বিরল এবং নির্ণায়কভাবে চ্যালেঞ্জিং রোগের রূপ, আমেলানোটিক মেলানোমায় স্বাভাবিক গা dark পিগমেন্টেশন থাকে না। এর সূক্ষ্ম উপস্থিতির কারণে, এটি প্রায়শই প্রাণঘাতী বা অন্যান্য শর্তগুলির জন্য ভুলভাবে বোঝা হয়, যা সনাক্তকরণ এবং চিকিৎসায় বিলম্ব ঘটাতে পারে।
মেলানোমার বিকাশে সহযোগী কারণগুলি
মেলানোমা সবচেয়ে সাধারণভাবে মধ্যবয়সী ব্যক্তিদের মধ্যে নির্ণয় করা হয়, সাধারণত 30 থেকে 50 বছর বয়সের মধ্যে। এই বয়সটি একত্রিত সূর্য বিকিরণের মধ্যে সার্বিক পরিবর্তন এবং সময়ের সাথে ঘটে যাওয়া ধীর কোষগত পরিবর্তনের জন্য সবচেয়ে বেশি সুরক্ষিত। যদিও তরুণ ব্যক্তিদের মধ্যে মেলানোমা ঘটানো অসম্ভব নয়, তবে এমন কেসগুলি অত্যন্ত বিরল এবং সাধারণত শক্তিশালী জেনেটিক পূর্বাভাস বা জন্মগত কারণগুলির সাথে যুক্ত। এর বিপরীতে, বয়স্করা—বিশেষ করে 60 বছরের বেশি বয়সীরা—যারা মেলানোমার লেন্টিগিনাস ধরনের বিকাশ করতে বেশি সম্ভাব্য। এই ধরনেরগুলি প্রায়শই দীর্ঘমেয়াদী সূর্য ক্ষতির সাথে সম্পর্কিত এবং বয়সের সাথে সম্পর্কিত পিগমেন্ট রোগগুলির পটভূমিতে দেখা যায় যেমন লেন্টিগো বা মেলানোসিস, বিশেষ করে শরীরের এমন স্থানে যা দীর্ঘকাল সূর্যের আলোতে উন্মুক্ত হয়েছে, যেমন মুখ এবং হাতের সামনের অংশ।
সাধারণ মেলানোসাইটগুলির ম্যালিগন্যান্ট মেলানোমা কোষে রূপান্তর একটি জটিল জৈবিক প্রক্রিয়া যা অভ্যন্তরীণ এবং বাইরের বিভিন্ন কারণ দ্বারা প্রভাবিত হয়। এই কারণগুলো এককভাবে বা সম্মিলিতভাবে কাজ করে, ধীরে ধীরে মেলানোসাইটের মধ্যে ডিএনএকে ক্ষতি করে এবং স্বাভাবিক সেলুলার আচরণকে বিঘ্নিত করে। সময়ের সাথে সাথে, এই পরিবর্তিত কোষগুলো অদমনযোগ্যভাবে গুণন করার ক্ষমতা অর্জন করতে পারে, ইমিউন সিস্টেমকে এড়িয়ে যেতে পারে এবং আশেপাশের টিস্যুগুলিতে প্রবাহিত হতে পারে, শেষ পর্যন্ত মেলানোমায় বিকশিত হয়।
মেলানোমা বিকাশের সম্ভাবনা বাড়াতে পারে এমন ঝুঁকি উপাদানগুলি
যদিও মেলানোমার জন্য একটি একক, সামগ্রিক কারণ চিহ্নিত করা কঠিন, চিকিৎসা গবেষণায় কয়েকটি অবদানকারী উপাদান চিহ্নিত করা হয়েছে যা এর বিকাশের ঝুঁকি উল্লেখযোগ্যভাবে বাড়ায়। এই ঝুঁকি উপাদানগুলো সকল ব্যক্তির মধ্যে সমানভাবে কাজ করে না, এবং এগুলোর এক বা একাধিকটির উপস্থিতি নিশ্চিত করে না যে মেলানোমা বিকাশিত হবে। তবে, তাদের প্রভাব যথেষ্ট গুরুত্বপূর্ণ যাতে সতর্ক নজরদারি এবং প্রতিরোধমূলক ব্যবস্থা গ্রহণের প্রয়োজন হয়:
- আলট্রাভায়োলেট রশ্মির প্রভাব: সূর্যালোক থেকে প্রাকৃতিক আলট্রাভায়োলেট (UV) রশ্মি এবং ট্যানিং বেড বা সানল্যাম্পসের মতো কৃত্রিম উত্সগুলো ত্বক কোষের ডিএনএকে ক্ষতিগ্রস্থ করতে পারে। দীর্ঘমেয়াদী বা প্রচন্ড UV প্রভাব হল মেলানোমার জন্য সবচেয়ে ভালভাবে প্রতিষ্ঠিত এবং এড়ানো যায় এমন ঝুঁকি উপাদানগুলির মধ্যে একটি।
- হালকা ত্বকের ফটোটাইপ (I–II): এমন ব্যক্তি যারা মসৃণ বা খুব হালকা ত্বক যাদের চোখ এবং চুলের রং সাধারণত হালকা, তাদের মেলানিনের মাত্রা কম। এই রঞ্জক সাধারণত UV রশ্মির বিরুদ্ধে কিছু সুরক্ষা প্রদান করে। ফলে, এই ফটোটাইপের মানুষরা সূর্যের পাঁক এবং ত্বকের ক্ষতির জন্য অনেক বেশি দুর্বল।
- চোখ এবং চুলের রঙ: নীল, ধূসর, বা সবুজ চোখ, পাশাপাশি সাদা বা লাল চুল, সাধারণত মেলানোমার ঝুঁকির সাথে যুক্ত হয় যেহেতু কম মেলানিন উৎপাদনের সাথে সম্পর্কিত জেনেটিক লিঙ্ক থাকে।
- প্রায়ই বা মারাত্মক সূর্যের পোড়া: পুনরাবৃত্ত সূর্যের পোড়া, বিশেষ করে তা যদি শৈশব বা তারুণ্যে (বিশেষ করে 14 বছরের আগে) অর্জিত হয়, তা বিশেষত ক্ষতিকর অপরাধ হিসাবে গণ্য হয়। এই ধরনের প্রাথমিক ত্বকের ক্ষতি পরবর্তীকালে মেলানোমার প্রতি মানুষের প্রবণতা বাড়াতে পারে।
- অস্বাভাবিক বা একাধিক মোলের উপস্থিতি: ডিসপ্লাস্টিক নেভি, অস্বাভাবিক মোল, জন্মগত নেভি, বা নীল নেভি—বিশেষ করে যখন সংখ্যায় বেশি—এগুলো গুরুত্বপূর্ণ ঝুঁকি সূচক হিসাবে চিহ্নিত হয়েছে। ডুব্রয়িল মেলানোসিসের মত নির্দিষ্ট ত্বকের অবস্থাগুলোও সংবেদনশীলতা বাড়িয়ে তোলে।
- মেলানোমার পারিবারিক ইতিহাস: যাদের ঘনিষ্ঠ আত্মীয় (যেমন পিতামাতা বা ভাই-বোন) মেলানোমা ভুগেছেন তারা নিজেদেরও এ অবস্থায় আক্রান্ত হওয়ার সম্ভাবনা বেশি করে, কিছু ক্ষেত্রে একটি শক্তিশালী জেনেটিক উপাদান নির্দেশ করে।
- ত্বক মেরামতের ওপর প্রভাব থাকা জেনেটিক রোগ: একাধিক রোগ যেমন জেরোডার্মা পিগমেন্টোসাম, যা ত্বকের ডিএনএ ক্ষত মেরামতের ক্ষমতাকে ব্যাহত করে, মেলানোমার ঝুঁকি উল্লেখযোগ্যভাবে বাড়িয়ে তোলে।
- মেলানোমার ব্যক্তিগত ইতিহাস: যাদের আগে মেলানোমা নিয়ে নির্ণয় এবং চিকিৎসা করা হয়েছে তারা অন্য একটি মেলানোমা বিকাশের ঝুঁকিতে রয়েছেন, অথবা একই স্থানে বা শরীরের অন্যত্র।
- ৫০ বছরের উপরে বয়স: পরিবেশগত চাপের প্রভাবের সাথে ক্রমাগত সংস্পর্শ এবং ইমিউন সিস্টেমের দক্ষতার ধীরে ধীরে হ্রাসের কারণে মেলানোমার বিকাশের সম্ভাবনা বয়সের সাথে বাড়ে।
- বিদ্যমান মোলের ওপর শারীরিক আঘাত: রঙিন মোলগুলোর ওপর পুনরাবৃত্ত যান্ত্রিক ক্ষতি বা আঘাত—বিশেষ করে যেখানে পোশাক বা অ্যাকসেসরি ত্বকের বিরুদ্ধে ঘষে, যেমন গলা, কফ, বেল্টলাইন, বা প্রাকৃতিক ত্বকের ভাঁজে—এগুলো এই নেভিগুলোর ম্যালিগন্যান্ট রূপান্তরে অবদান রাখতে পারে।
য although এই ঝুঁকি উপাদানগুলোর উপস্থিতি স্বয়ংক্রিয়ভাবে মানে নয় যে মেলানোমা বিকাশিত হবে, তবে সচেতনতা এবং প্রতিরোধমূলক কৌশল, যার মধ্যে নিয়মিত ত্বক পরীক্ষা এবং UV প্রভাবের বিরুদ্ধে প্রতিরক্ষামূলক ব্যবস্থা গ্রহণ করা, এর অশীতল সম্ভাবনাকে নাটকীয়ভাবে কমিয়ে দিতে পারে।
ডায়াগনস্টিকস: মেলানোমা কীভাবে চিহ্নিত এবং নিশ্চিত করা হয়
মেলানোমার নির্ণয় একটি বহু-পর্যায়ের প্রক্রিয়া যা ক্লিনিকাল দক্ষতা, বিশেষায়িত ইমেজিং টুল এবং ল্যাবরেটরি বিশ্লেষণের সংমিশ্রণ প্রয়োজন। নির্ণয়ের প্রাথমিক পর্যায়টি একটি স্বাস্থ্যসেবা পেশাদার, সাধারণত একজন ডার্মাটোলজিস্ট বা অনকোলজিস্ট দ্বারা পরিচালিত একটি ব্যাপক ক্লিনিকাল পরীক্ষার মাধ্যমে শুরু হয়। এই পরীক্ষার সময়, চিকিৎসা বিশেষজ্ঞটি সন্দেহজনক ক্ষত এবং তার আকার, রঙ, আকার এবং টেক্সচারের পাশাপাশি সময়ের সাথে সাথে যে কোনো লক্ষণীয় পরিবর্তনের প্রতি মনোযোগ সহকারে দৃষ্টি নিবদ্ধ করেন।
এই প্রক্রিয়ায় ব্যবহৃত মূল диагностিক টুলগুলির মধ্যে একটি হল ডার্মাটোস্কপি (যাকে ডারমাটোসকপি বা ইপিলুমিনেসেন্স মাইক্রোস্কোপি হিসাবেও পরিচিত)। এই অ-নিষেধক প্রযুক্তিটি বড়ি এবং আলো সহ হাতে ধরে রাখার উপকরণ ব্যবহার করে রঙিন ক্ষতির অভ্যন্তরীণ গঠন দেখানোর জন্য বিশদ ভিউ প্রদান করে। ডার্মাটোস্কপি চিকিৎসকদের সূক্ষ্ম প্যাটার্ন, অস্বাভাবিকতা এবং অস্বাভাবিকতা সনাক্ত করতে সাহায্য করে যা খালি চোখে দেখা নাও যেতে পারে, ফলে প্রাথমিক মেলানোমা সনাক্তকরণের নির্ভুলতা উল্লেখযোগ্যভাবে উন্নত হয়।
যাহোক, ডার্মাটোস্কপি গুরুত্বপূর্ণ ইঙ্গিত প্রদান করে, তবে এটি একটি চূড়ান্ত নির্ণয় প্রদান করে না। একটি ক্ষত ম্যালিগন্যান্ট মেলানোমা কি না তা নিশ্চিত করার একমাত্র উপায় হল হিস্টোলজিক্যাল এক্সামিনেশন, যাকে বায়োপসিও বলা হয়। এই প্রক্রিয়ায়, সন্দেহজনক এলাকা—অথবা সম্পূর্ণ ক্ষত—স্থানীয় অ্যানাস্থেসিয়া অধীনে সার্জারি দ্বারা অপসারিত হয় এবং একটি প্যাথোলজি ল্যাবের কাছে পাঠানো হয়। একজন প্যাথোলজিস্ট তখন মাইক্রোস্কোপের নিচে টিস্যু স্যাম্পল বিশ্লেষণ করে দেখতে পারে ক্যান্সার সেলগুলি উপস্থিত আছে কি না, তাদের অস্বাভাবিকতার স্তর, ত্বকের আক্রমণের গভীরতা, এবং অন্যান্য গুরুত্বপূর্ণ হিস্টোলজিক্যাল বৈশিষ্ট্য। এই মাইক্রোস্কোপিক বিশ্লেষণকে মেলানোমা নির্ণয়ের জন্য সোনালী মান হিসাবে বিবেচনা করা হয়।
যেসব ক্ষেত্রে মেলানোমা নিশ্চিত হয়, সেসব ক্ষেত্রে রোগের মাত্রা নির্ধারণের জন্য আরও নির্ণায়ক প্রক্রিয়া করা হয়। এর মধ্যে অন্তর্ভুক্ত রয়েছে আল্ট্রাসাউন্ড, কম্পিউটেড টোমোগ্রাফি (সিটিএ), ম্যাগনেটিক রেজোন্যান্স ইমেজিং (এমআরআই), এবং পজিট্রন এমিশন টমোগ্রাফি (পিইটি) স্ক্যানের মতো ইমেজিং টেস্ট। এই পরীক্ষা অঞ্চলীয় লিম্ফ নোডগুলি এবং বৃহৎ অঙ্গগুলিকে মেটাস্টেসিসের উপসর্গ খুঁজে বের করার জন্য ব্যবহার করা হয়, যা ক্যান্সার সেলগুলির মূল সাইটের বাইরে ছড়িয়ে পড়ার নির্দেশ করে। মেটাস্টেসিস উপস্থিত কি না তা চিহ্নিত করা মেলানোমার পর্যায় নির্ধারণের এবং সঠিক চিকিৎসা পরিকল্পনার গাইড করার জন্য অত্যন্ত গুরুত্বপূর্ণ।
মোটভাবে, সঠিক এবং সময়োপযোগী নির্ণয় মেলানোমা রোগীদের ফলাফল উন্নত করার জন্য অপরিহার্য। প্রারম্ভিক সনাক্তকরণ, ক্লিনিক্যাল মূল্যায়ন, ডার্মাটোস্কপি ইমেজিং এবং হিস্টোপ্যাথলজিক্যাল নিশ্চিতকরণের সংমিশ্রণের সমর্থনে, কার্যকর মেলানোমা ব্যবস্থাপনার মূলে রয়ে যায় এবং দীর্ঘমেয়াদী বেঁচে থাকার হার উল্লেখযোগ্যভাবে উন্নত করতে পারে।
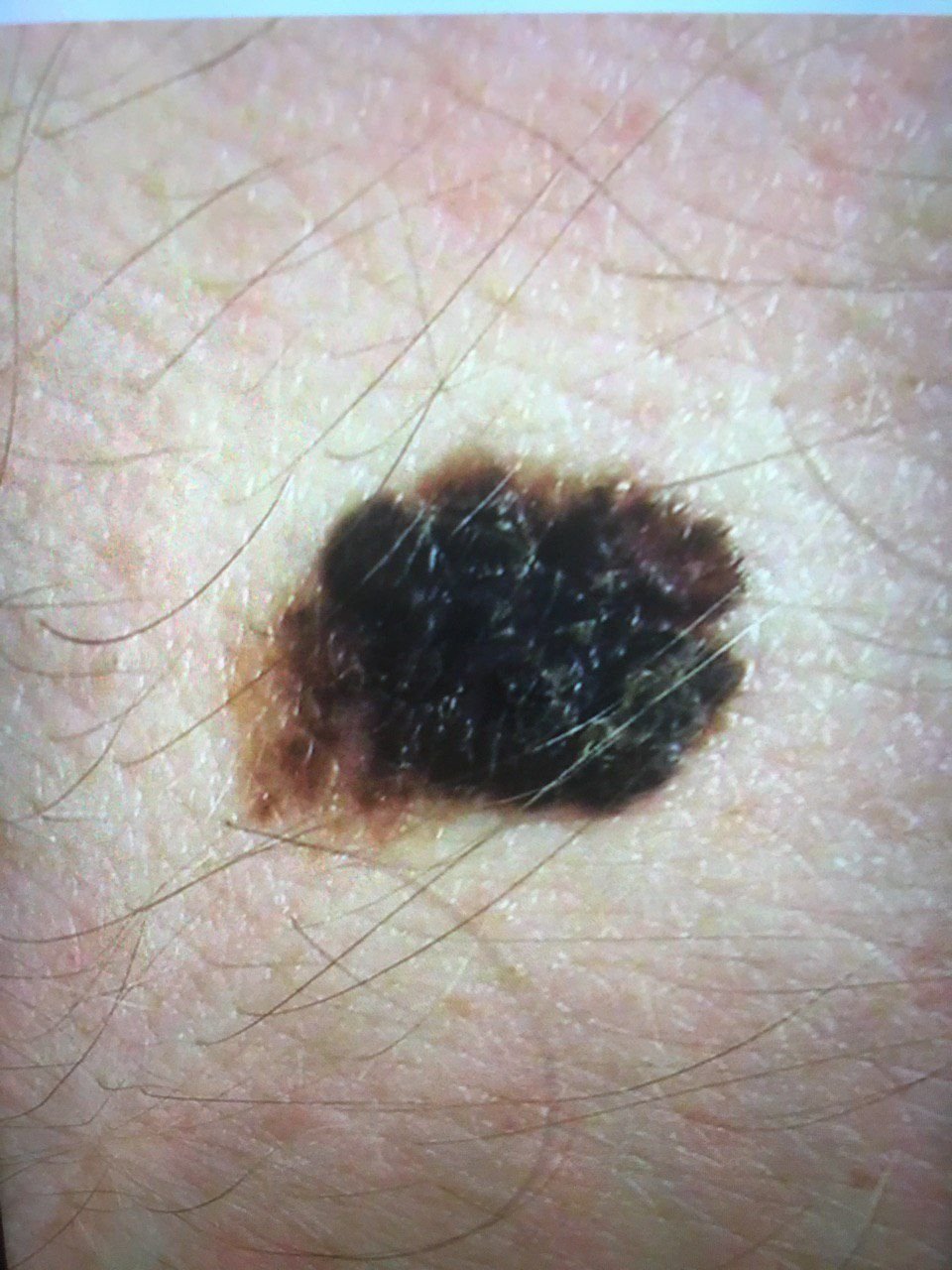
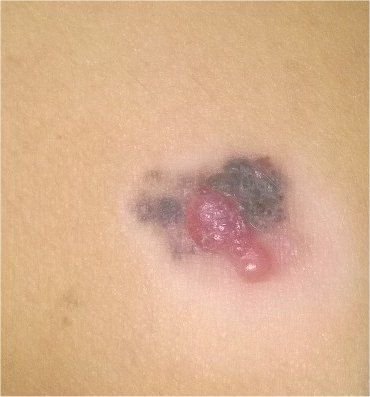
লক্ষণ: মেলানোমা কিভাবে ভিজ্যুয়াল এবং শারীরিকভাবে প্রকাশ পায়
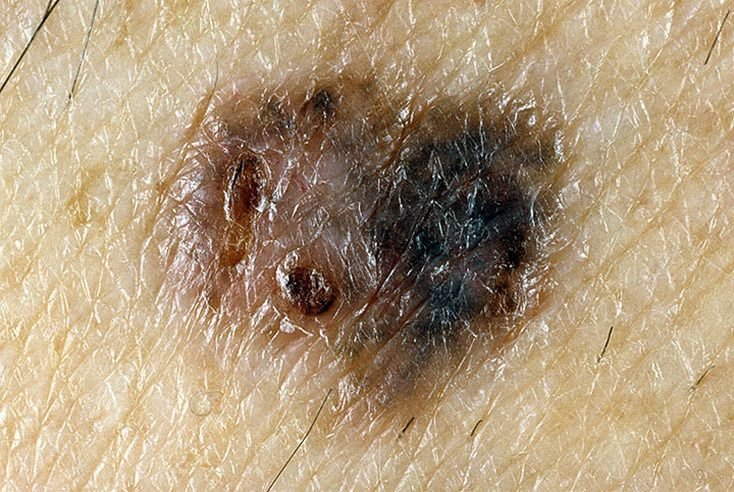
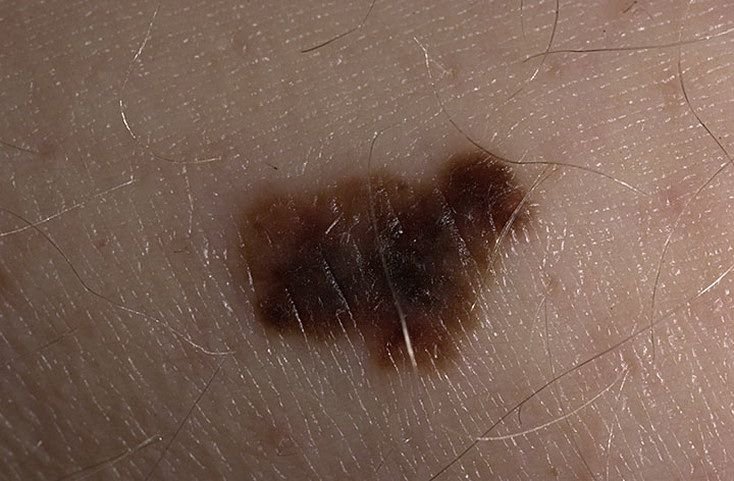
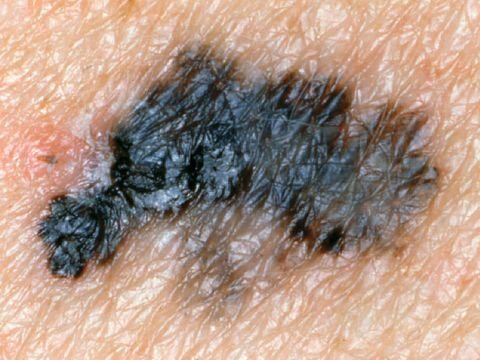
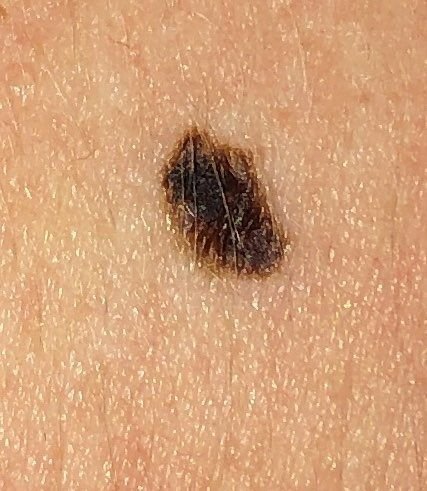
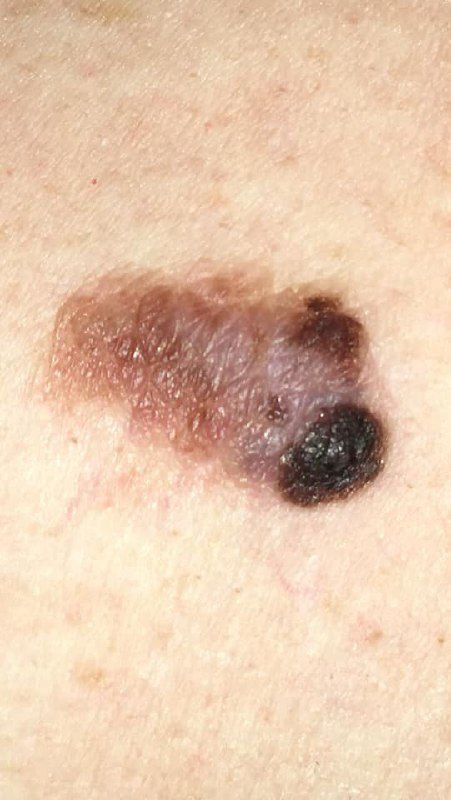
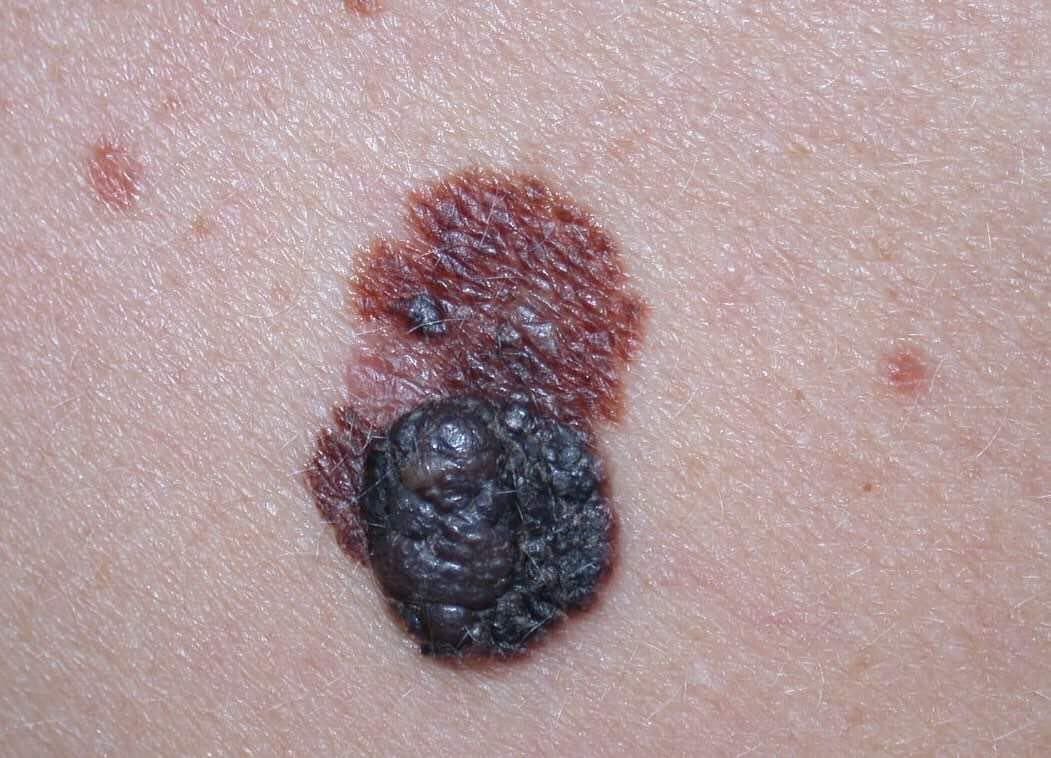
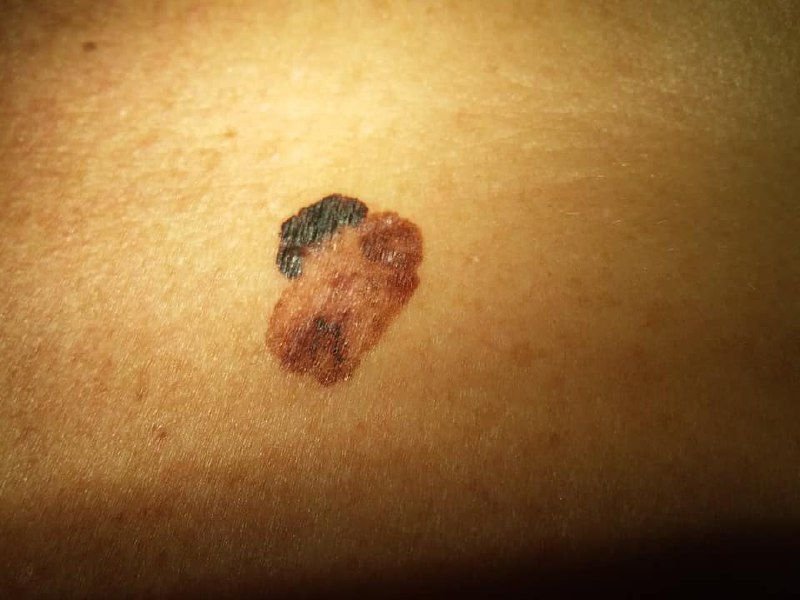
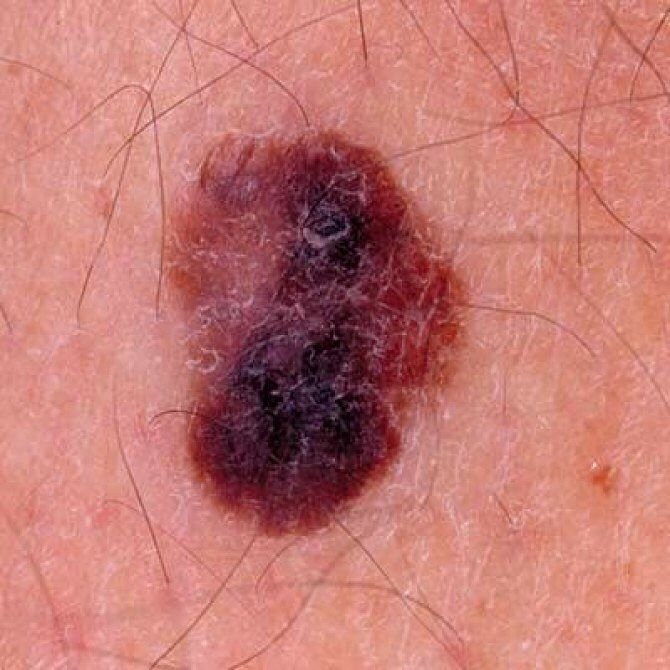
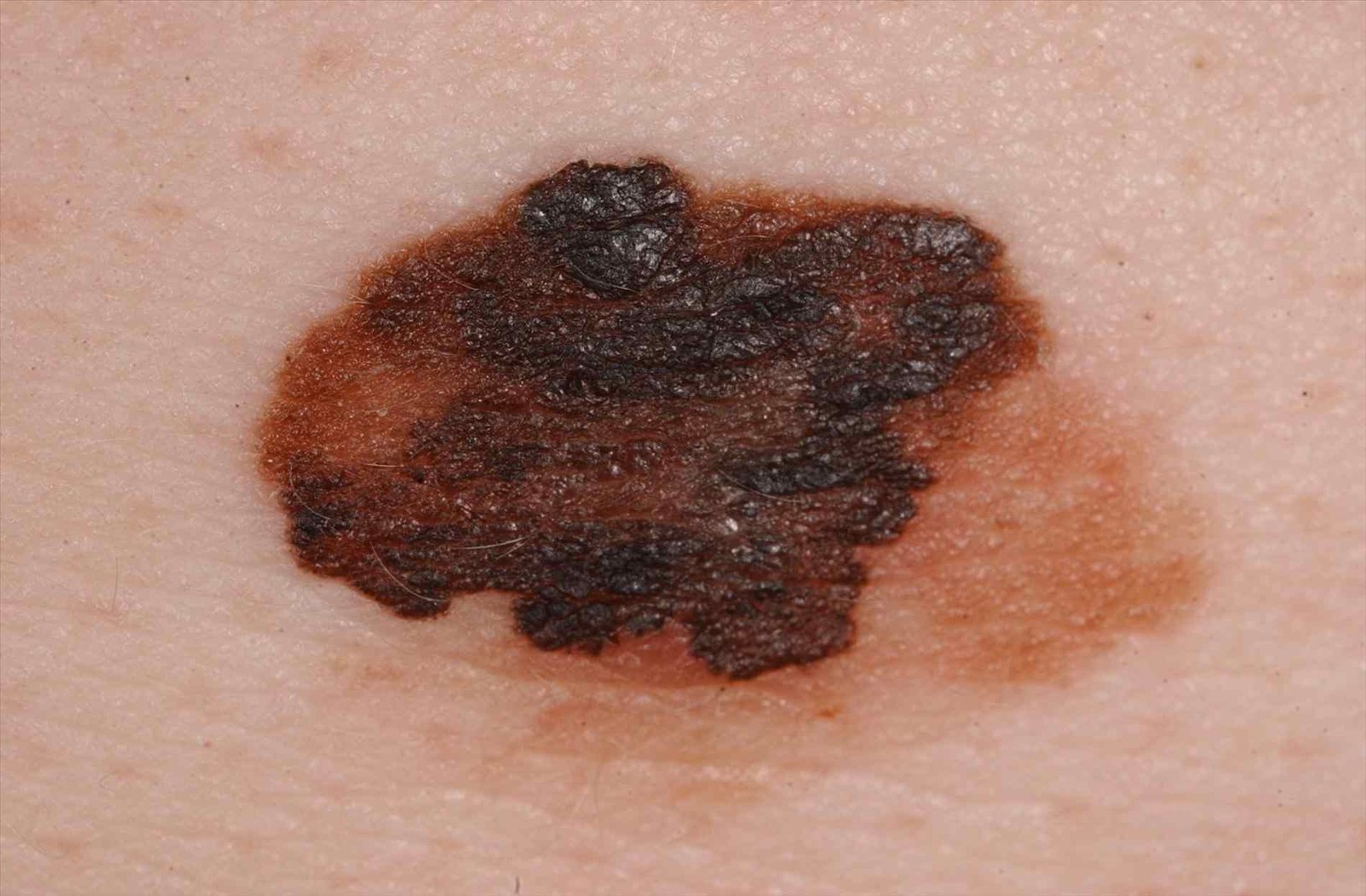
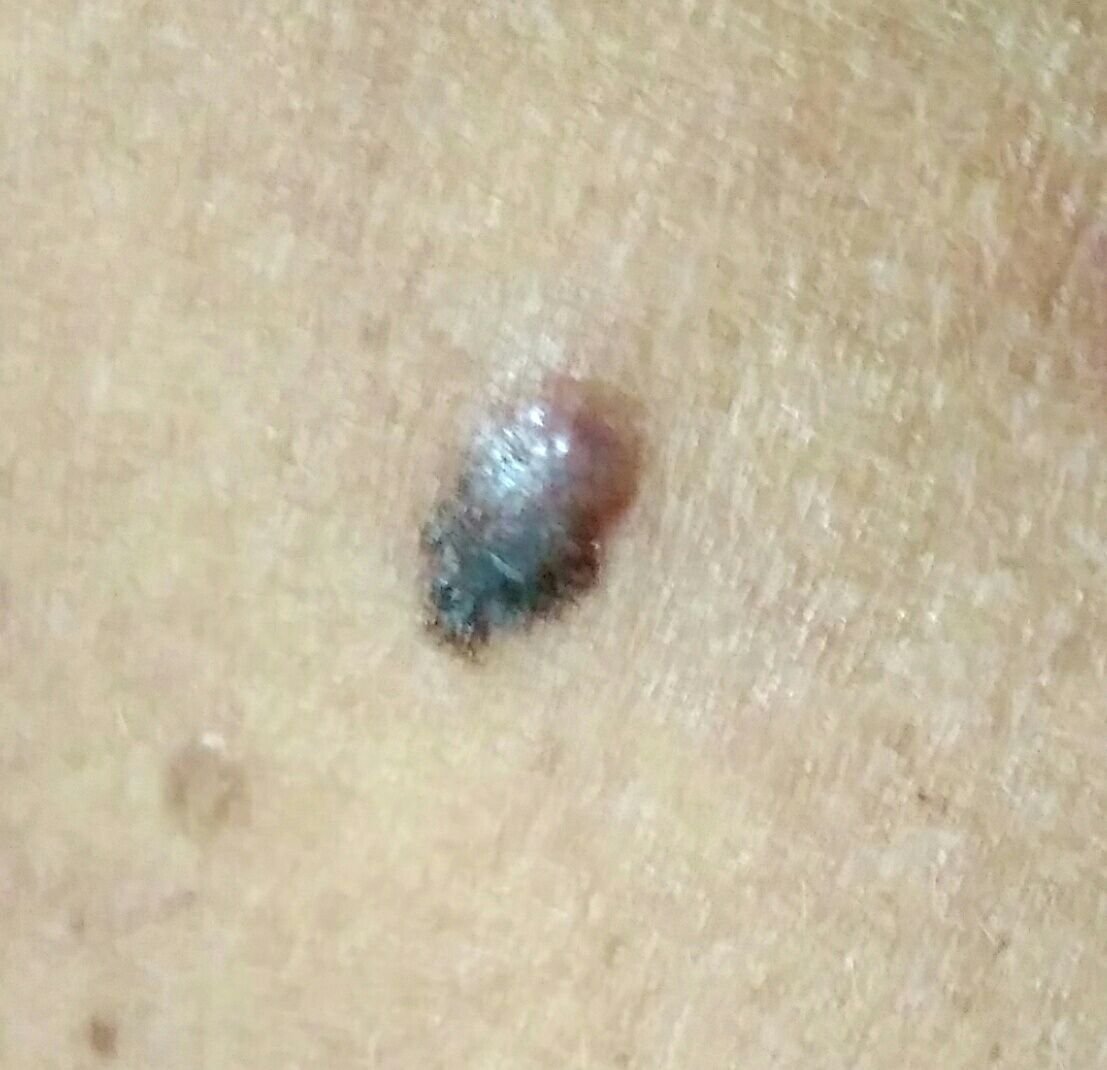
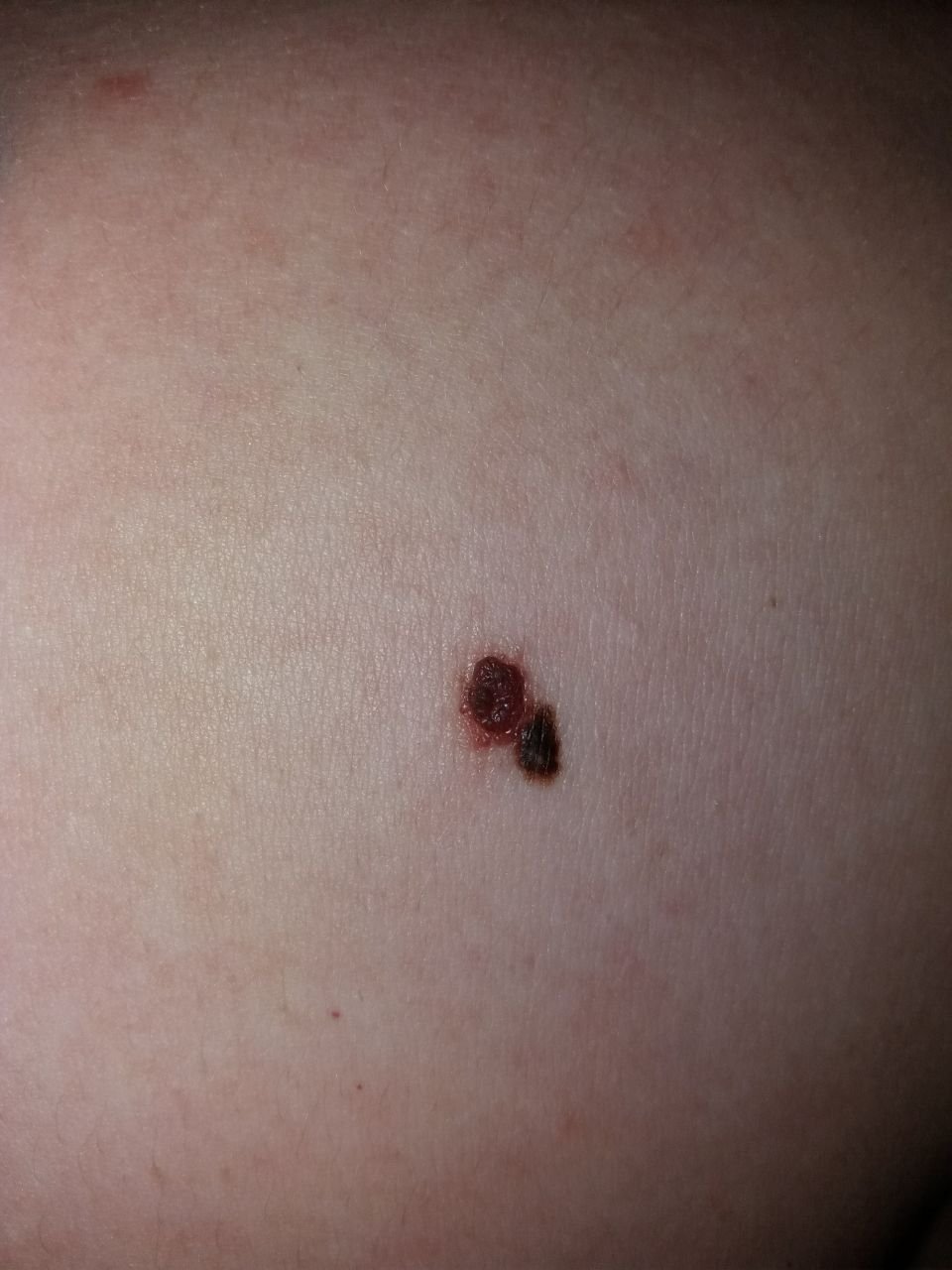
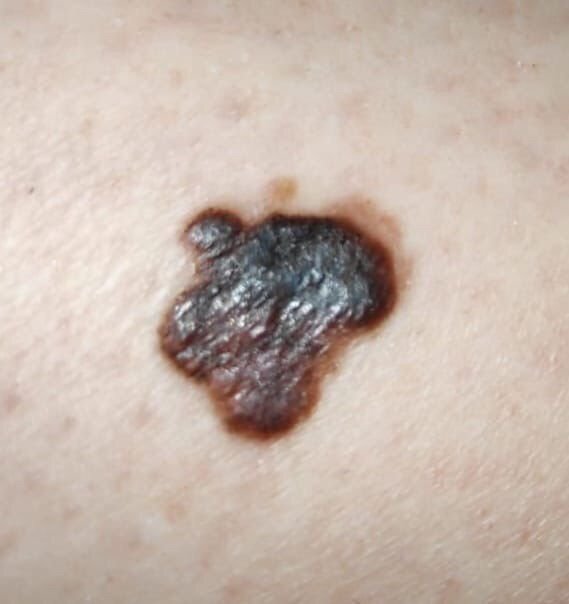
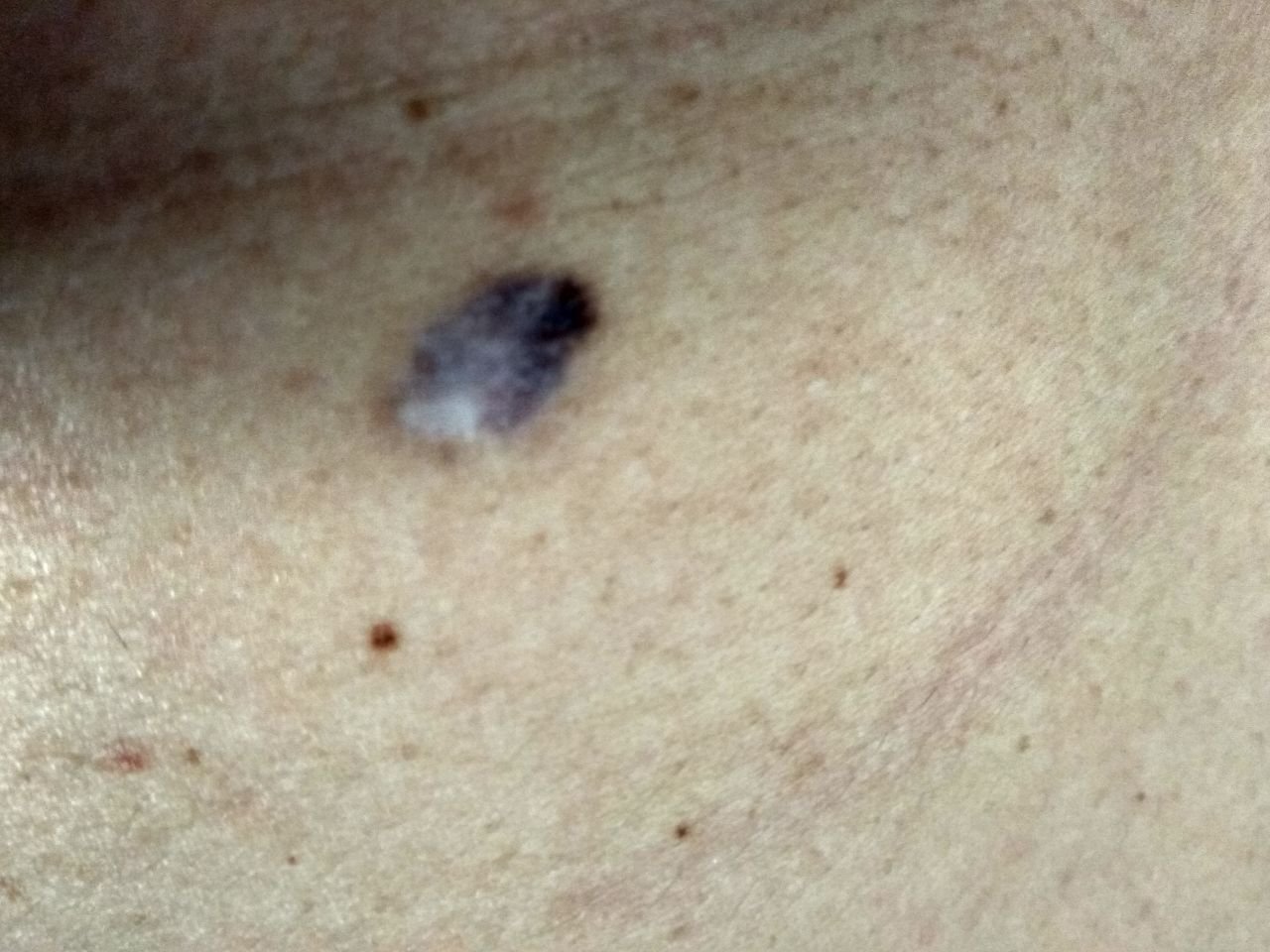
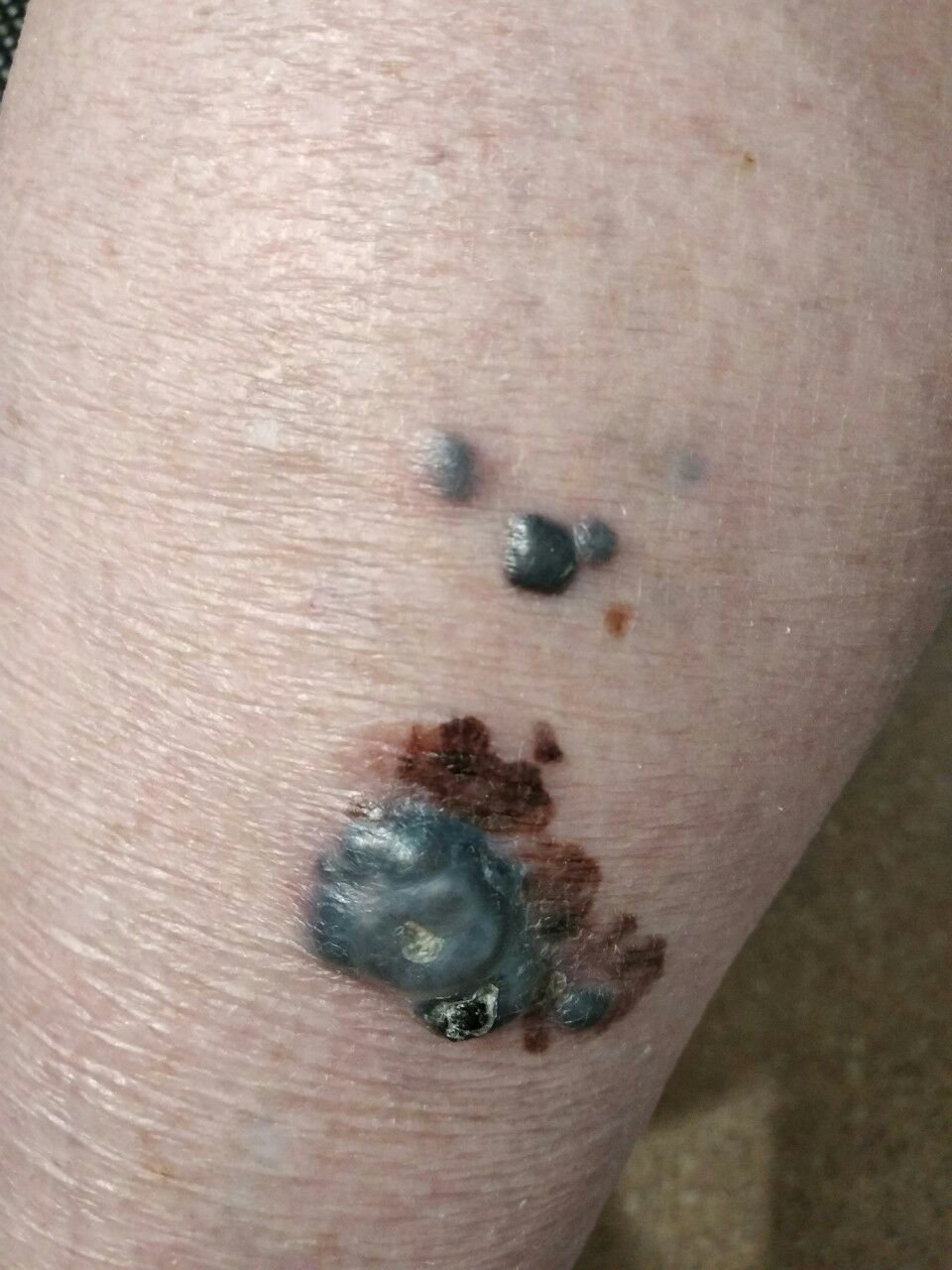
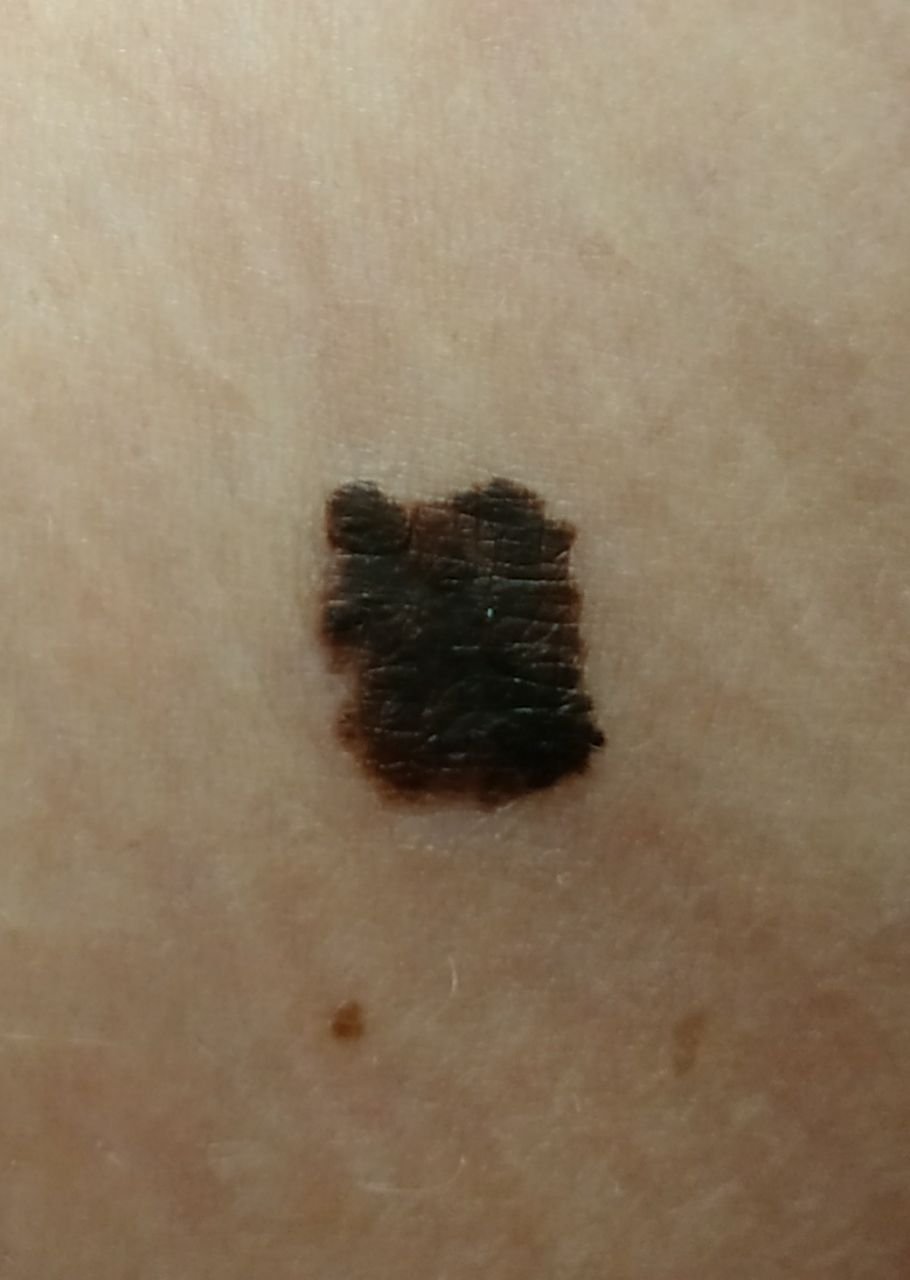
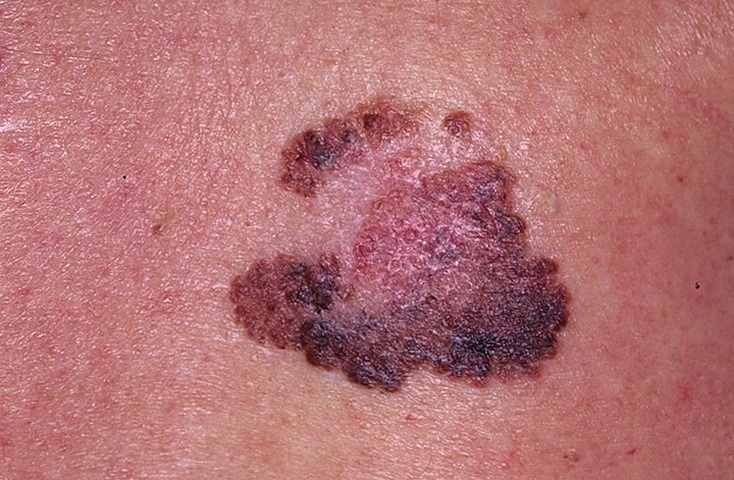
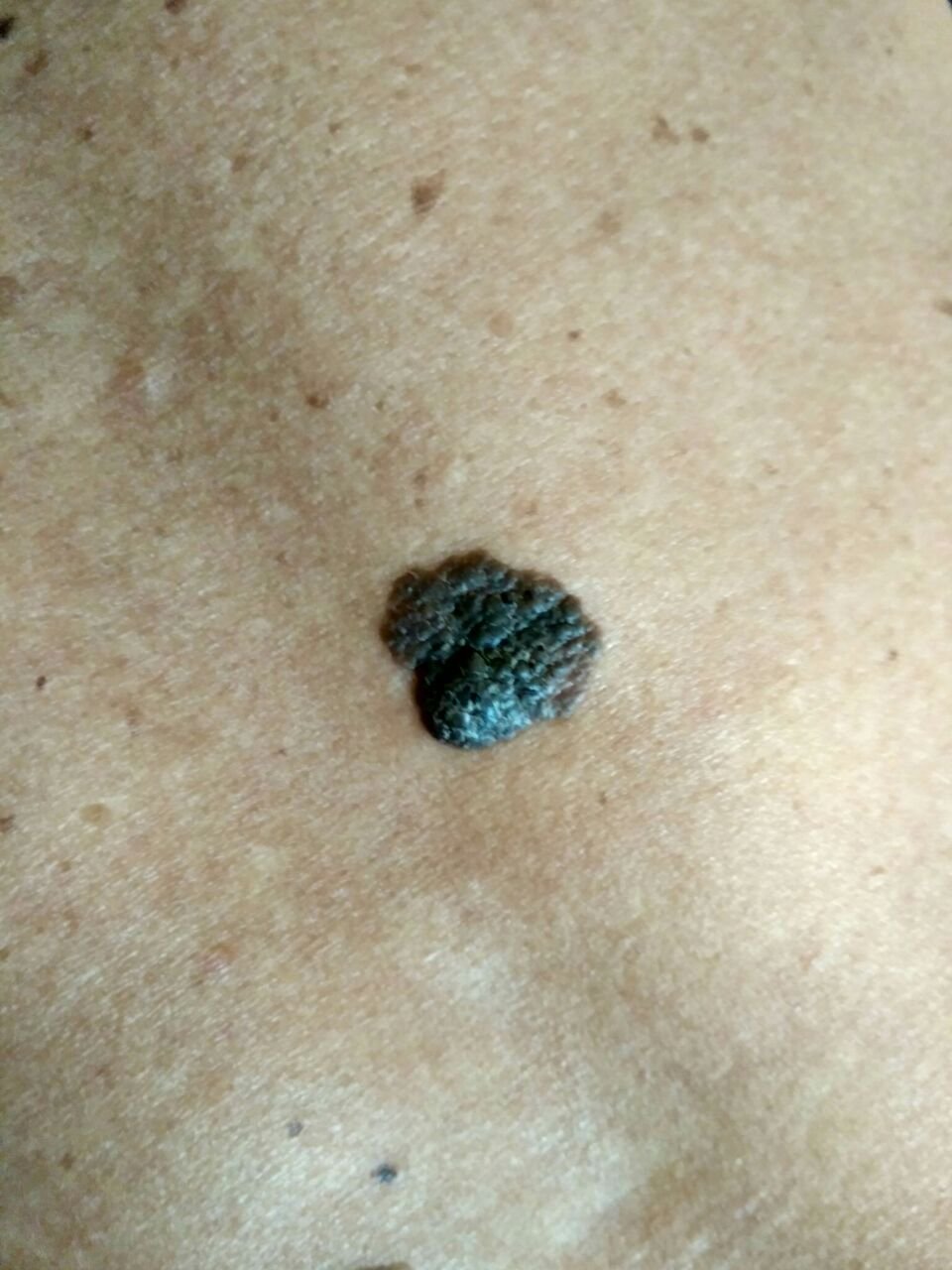
মেলানোমার ক্লিনিকাল উপস্থাপনাটি ব্যাপকভাবে পরিবর্তিত হয়, তবে কিছু চিহ্ন থাকে যা রোগীদের এবং চিকিৎসা পেশাদারদের এর উপস্থিতির প্রতি সতর্ক করে। একটি মেলানোমার ক্ষত ত্বকের পৃষ্ঠে একটি সমতল বা উঁচু স্থানের মতো প্রদর্শিত হতে পারে, বা উভয়ের সংমিশ্রণ। এই ক্ষতগুলি প্রায়শই একটি বহুবিধ আকার ধারণ করে এবং স্বাভাবিক ত্বক বা সজ্জন মোলগুলির থেকে টেক্সচার, রঙ, এবং আকারে ভিন্ন হতে থাকে। প্রথমদিকে—যা স্তর 0 (ইন সিটু) অথবা স্তর I হিসাবে চিহ্নিত—স্বাভাবিক ত্বকের প্যাটার্ন এখনও সংরক্ষিত থাকতে পারে। যাহোক, রোগটি অগ্রসর হওয়ার সাথে সাথে পৃষ্ঠটি প্রায়শই মসৃণ, অনিয়মিত, বা নডুলার হয়ে যায়, যেখানে আলসারেশন, স্তূপীকরণ, এবং এমনকি স্বতঃস্ফূর্ত রক্তপাতের মতো বৈশিষ্ট্যগুলি স্পষ্ট হয়ে ওঠে।
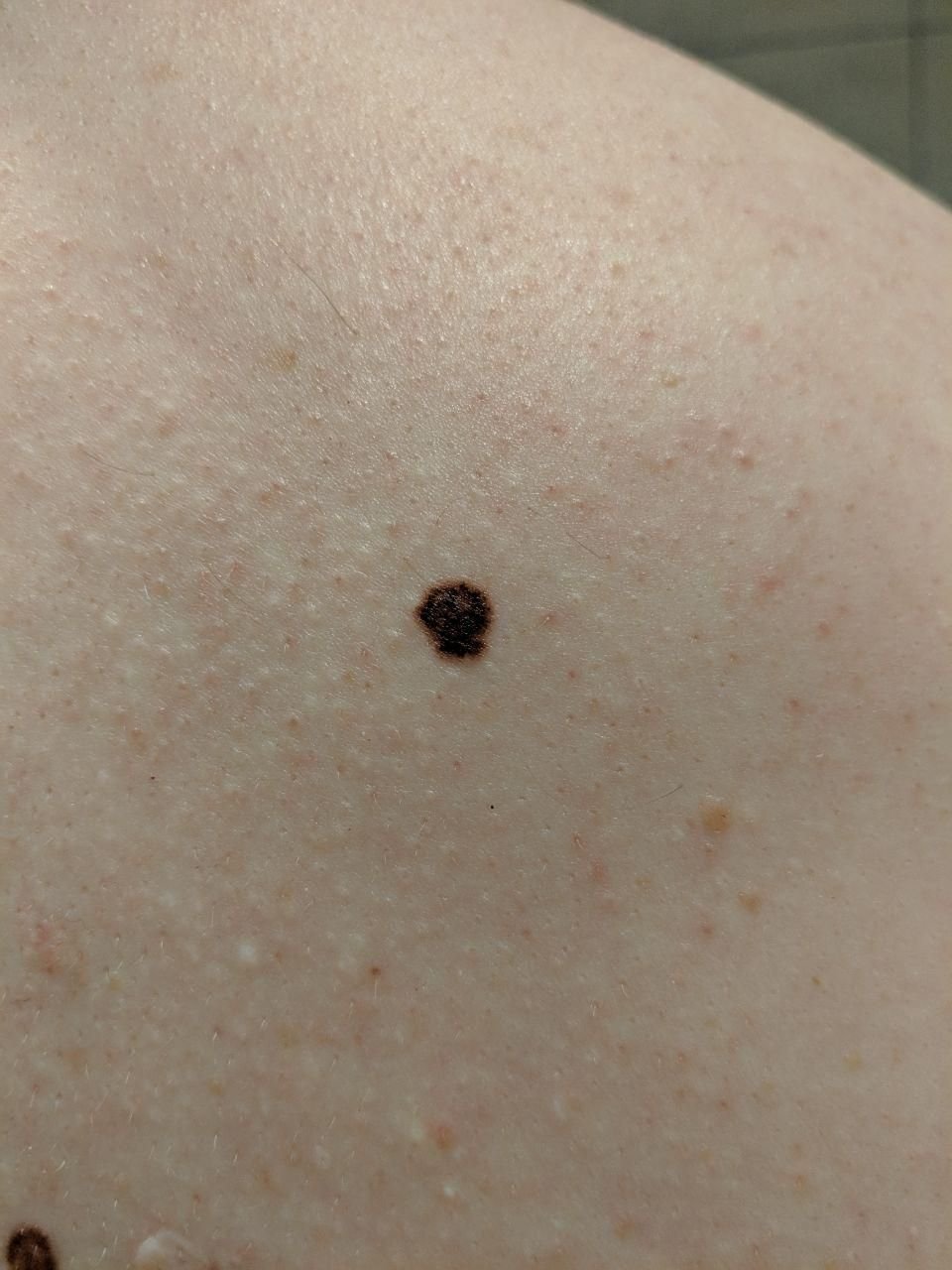
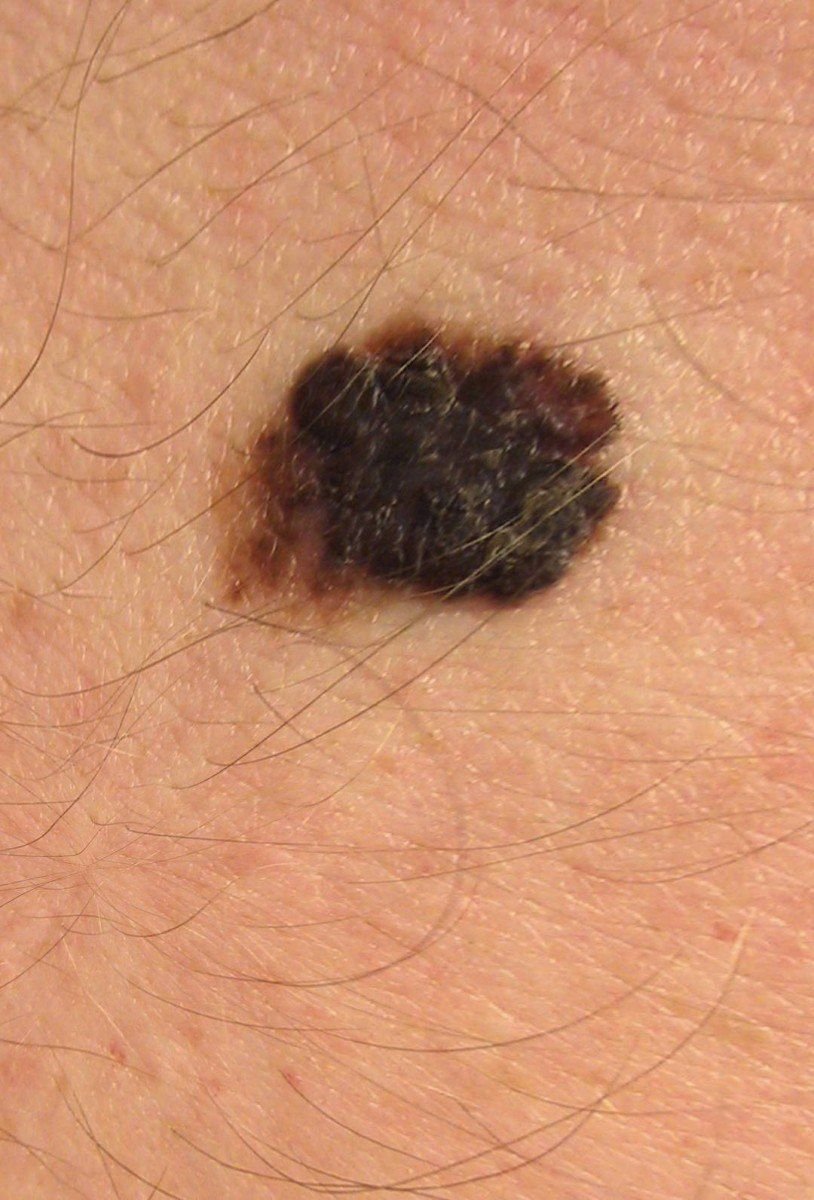
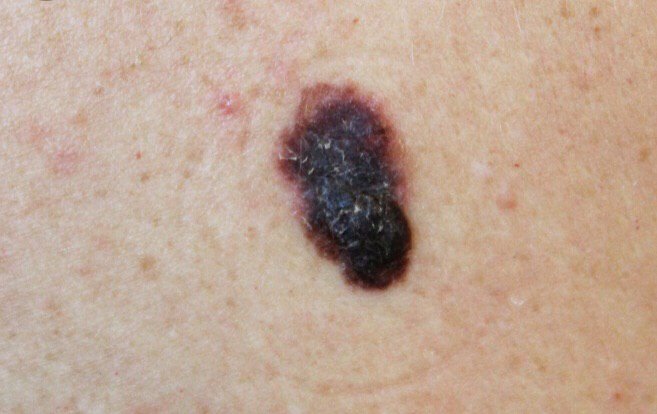
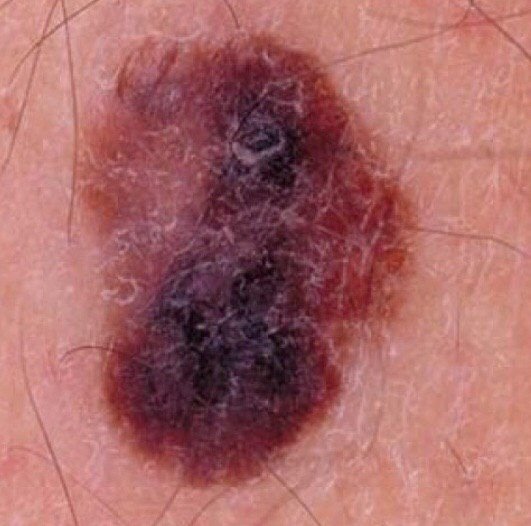
মেলানোমার প্রাথমিক সনাক্তকরণকে মানক করার জন্য, চিকিৎসা সম্প্রদায় ব্যাপকভাবে গৃহীত ABCDE সিস্টেম (যা 1985 সালে ফ্রিডম্যান দ্বারা পরিচিতি করা হয়) ব্যবহার করে, যা সন্দেহজনক পিগমেন্টযুক্ত চামড়ার ক্ষতের মূল্যায়নে সহায়ক:
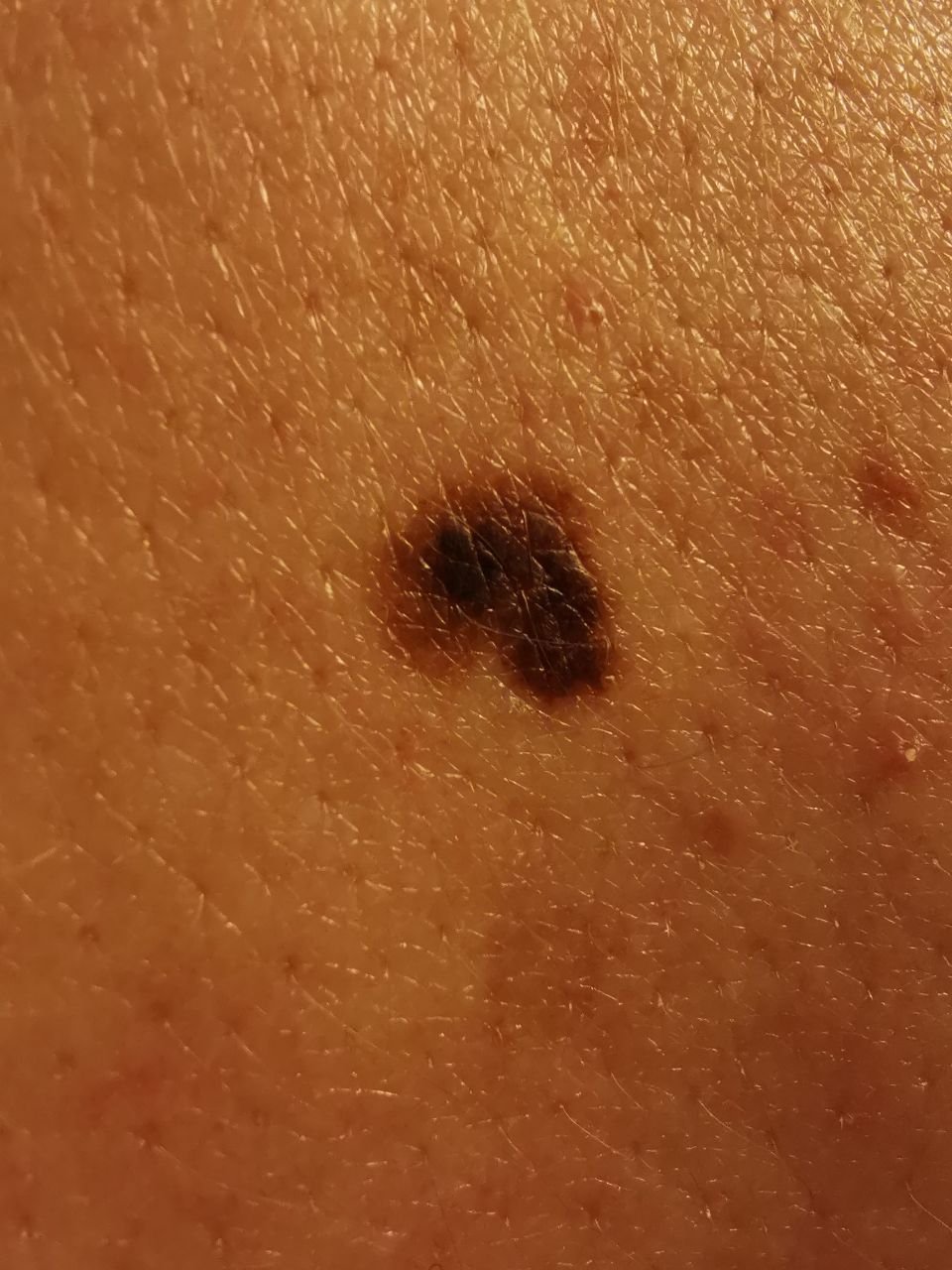
- A – অসমতা: ক্ষতের এক পক্ষের আকার বা আকার অন্য পক্ষের সাথে মিল নেই।
- B – সীমানা: ক্ষণের প্রান্ত অসম, ছিদ্রযুক্ত, বা ঝাপসা, বিশেষ করে আরও উন্নত পর্যায়ে।
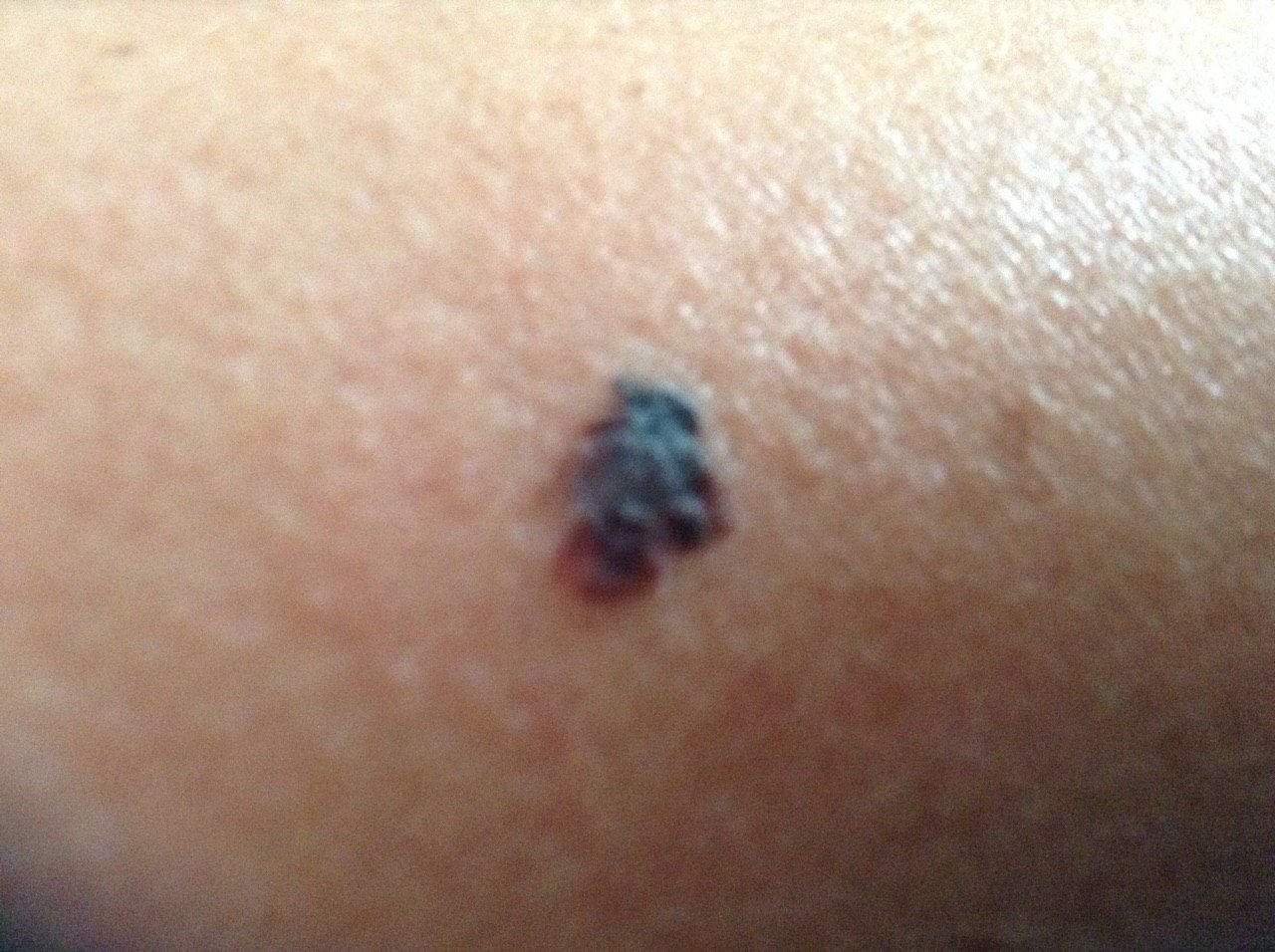
- C – রঙ: একাধিক বাদামী, কালো বা নীল, গোলাপী বা সাদা রঙের বিভিন্ন শেডের সাথে অসম পিগমেন্টেশন।
- D – ব্যাস: মেলানোমা সাধারণত 5–6 মিমির বেশি বড় হয়, যদিও ছোট ক্ষতগুলি এখনও বিপজ্জনক হতে পারে।
- E – বিকাশমান: ক্ষতটির আকার, আকার, পৃষ্ঠের টেক্সচার, বা চুলকানি বা রক্তপাতের মতো উপসর্গের সাথে সময়ের সাথে পরিবর্তিত হয়।
অতিরিক্ত সতর্কতা সংকেত যা সাথে থাকতে পারে বা পরে বিকাশ করতে পারে তা হল ঘা থেকে চুলের অদৃশ্য হওয়া, নতুন সেন্সেশন যেমন টিংলিং বা জ্বলতে থাকা, ক্ষতটিতে কঠোরতা, প্রধান টিউমারের চারপাশে স্যাটেলাইট দাগের উপস্থিতি, এবং আশেপাশের লিম্ফ নোডের বৃদ্ধি। যদি তিনটি অথবা তার বেশি এই উপসর্গ একসাথে উপস্থিত হয়, মেলানোমার সম্ভাবনা অত্যন্ত বেশি—ক্লিনিকাল ডেটা অনুযায়ী 80% এর বেশি।
যদিও মেলানোমা শরীরের কোথাও প্রদর্শিত হতে পারে, তবে কিছু লিঙ্গ এবং বয়স সম্পর্কিত প্যাটার্ন রয়েছে। মহিলারা সাধারণত নিম্ন তলদেশে (পা) মেলানোমা বিকাশ করার সম্ভাবনা অনেক বেশি, যখন পুরুষরা সাধারণত torso এ এটি দেখান। প্রবীণদের মধ্যে, মুখের মেলানোমা বেশি প্রচলিত, যা সাধারণত বছরের পর বছর ধরে সঞ্চিত সূর্যউপসর্গের কারণে।
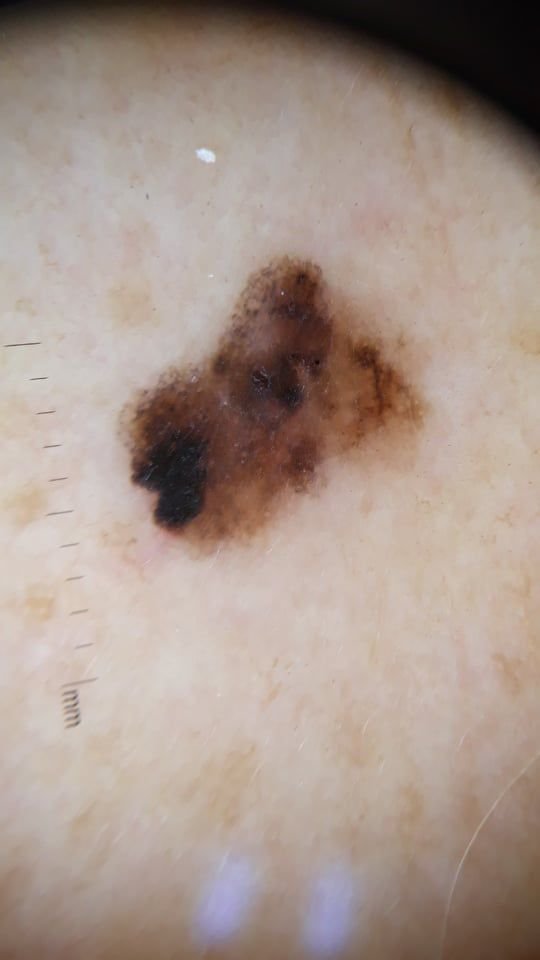
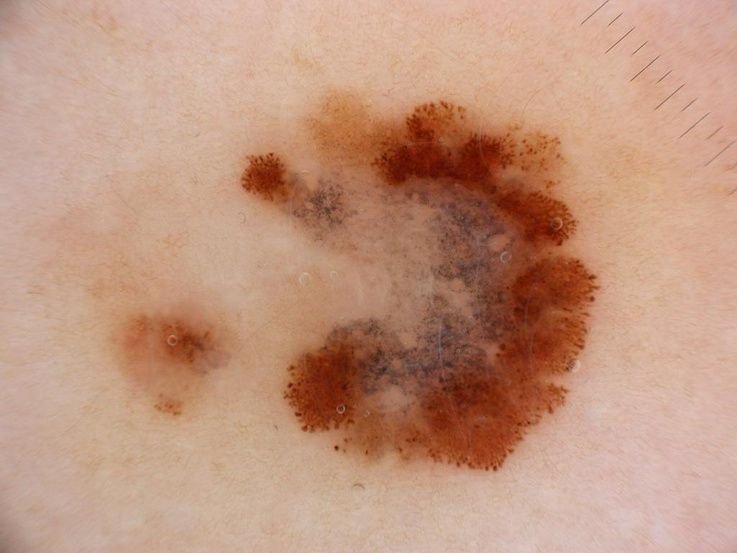
ডার্মাটোস্কোপিক বর্ণনা: ম্যালিগন্যান্সির মাইক্রোস্কোপিক প্যাটার্ন
ডার্মাটোস্কোপি মেলানোমার সাথে যুক্ত অত্যন্ত নির্দিষ্ট ভিজ্যুয়াল প্যাটার্নগুলি প্রকাশ করে, যা ম্যালিগন্যান্ট এবং বিনাইন ক্ষতগুলির মধ্যে পার্থক্য করতে সহায়তা করতে পারে। একটি প্রধান ডার্মাটোস্কোপিক আবিষ্কার হল বহুবিভাগীয় কাঠামো—একটি একক ক্ষতের মধ্যে একাধিক অঙ্গভঙ্গিতে ভিজ্যুয়াল বৈশিষ্ট্যগুলির উপস্থিতি।
মেলানোমার সাধারণ ডার্মাটোস্কোপিক বৈশিষ্ট্যগুলির মধ্যে রয়েছে:
- অসম্পূর্ণ পিগমেন্ট নেটওয়ার্ক: বিভিন্ন তীব্রতা এবং বিতরণের সাথে অসম পিগমেন্টেশন।
- অসম নিয়মিত রেখা: পরিব্যাপ্তির উপর ক্লাব-আকৃতির বা বিকিরণকারী কাঠামো হিসাবে vaak প্রদর্শিত হয়।
- অসমভাবে ব্যবহৃত গ্লোবুল এবং বিন্দু: এগুলি ক্ষতের মধ্যে অস্বাভাবিক ক্লাস্টারে প্রদর্শিত হয়।
- রঙের অসমতা: একাধিক শেড, যার মধ্যে কালো, বাদামী, লাল, সাদা এবং নীল, ক্ষতের মধ্যে ছড়িয়ে ছিটিয়ে থাকে।
- পেরিফেরাল রেডিয়াল স্ট্রিমিং: প্রান্ত থেকে প্রসারিত আলো প্রকল্পগুলি বা বিকিরণ।
- হাইপোপিগমেন্টেশন এবং পশ্চাদ্ভূমি কাঠামো: এমন এলাকার যেখানে পিগমেন্ট হারানো হয়েছে বা যেখানে ক্ষত উত্পন্ন টিস্যু ক্যান্সার পশ্চাদ্ভূমি নির্দেশ করে—একটি নেতিবাচক পূর্বাভাস ধর্ম।
- নীল-সাদা ভেল: একটি সাদা ভিত্তির উপরে অপরিষ্কার নীলish এলাকা, যা প্রায়ই গভীর ত্বকের আক্রমণ নির্দেশ করে।
- অস্বাভাবিক রক্তবাহী প্যাটার্ন: অসম নিয়মিত রক্তনালি আক্রমণাত্মক মেলানোমার সাধারণত দেখা যায়।
ডেফারেনশিয়াল ডায়াগনোসিস: কন্ডিশনগুলি যা মেলানোমাকে অনুরূপ করতে পারে
মেলানোমাকে অন্যান্য পিগমেন্টযুক্ত বা রক্তবাহী ত্বকের ক্ষত থেকে পার্থক্য করা অত্যন্ত গুরুত্বপূর্ণ, কারণ ভুল診断 দেরিতে চিকিত্সা এবং খারাপ ফল সংখ্যায় পরিণত হতে পারে। মেলানোমাকে অনুরূপ করতে পারে এমন কন্ডিশনগুলির মধ্যে রয়েছে:
- জন্মগত ডার্মাল মেলানোসাইটোসিস: যেমন মঙ্গোলিয়ান স্পট, যা জন্মের সময় উপস্থিত থাকে।
- পিগমেন্টেড নেভি: এতে সাধারণ এবং পাপিলোম্যাটাস প্রকার অন্তর্ভুক্ত রয়েছে, যা প্রাথমিক মেলানোমার বৈশিষ্ট্য অনুকরণ করতে পারে।
- হেমাঙ্গিওমা: বিশেষ করে থ্রোম্বোসিস দ্বারা জটিল যে সব গুলো তাদের রঙ এবং টেক্সচার পরিবর্তন করতে পারে।
- নীল নেভাস: একটি গভীরভাবে পিগমেন্টেড ক্ষত যা উদ্বেগজনক মনে হতে পারে কিন্তু সাধারণত মৃদু।
- স্পিৎস নেভাস: প্রায়শই শিশু এবং কিশোরদের মধ্যে দেখা যায়, তবে এটি মেলানোমার প্রতি তার সাদৃশ্য অনুযায়ী হিস্টোলোজিকাল নিশ্চিতকরণ প্রয়োজন।
- ডাইস্প্লাস্টিক নেভি: অস্বাভাবিক মোল যা মেলানোর মধ্যে বিকশিত হতে পারে বা এটি নিয়ে coexist করতে পারে।
- লেনটিগো: বয়স সম্পর্কিত পিগমেন্ট স্পট যা সতর্ক পর্যালোচনা প্রয়োজন।
- পিগমেন্টেড বেসাল সেল কারসিনোমা: আরেকটি ত্বকের ক্যান্সারের ফর্ম যা অনুরূপ রঙ এবং পৃষ্ঠের বৈশিষ্ট্য প্রদর্শন করতে পারে।
ঝুঁকিসমূহ: কেন মেলানোমাকে সবচেয়ে প্রাণঘাতী ত্বকের ক্যান্সার হিসেবে ধরা হয়
মেলানোমাকে প্রায়শই সবচেয়ে আক্রমণাত্মক এবং জীবনহানিকারক ত্বক ক্যান্সারের ধরন হিসেবে স্বীকৃতি দেওয়া হয়। বিশ্বজুড়ে, মেলানোমার অন্তর্ঘটনা দ্রুত বৃদ্ধি পাচ্ছে, প্রতি সাত বছরে নতুন ক্ষেত্রের সংখ্যা প্রায় দ্বিগুণ হচ্ছে। এই উদ্বেগজনক প্রবণতা মূলত আল্ট্রাভায়োলেট (UV) বিকিরণের সাথে বাড়তি এক্সপোজারকে দায়ী করা হচ্ছে—প্রাকৃতিক (সূর্য থেকে) এবং কৃত্রিম (ট্যানিং বিছানা থেকে)—এবং মানুষের সানক্লিন অঞ্চলে প্রায়শই ভ্রমণ করার প্রবণতা, প্রায়শই পর্যাপ্ত সূর্য সুরক্ষা ছাড়াই।
প্রায় অর্ধেক মেলানোমার পূর্বে স্বাস্থ্যকর ত্বকে উদ্ভূত হয়, যেখানে কোন দৃশ্যমান পূর্ববর্তী ক্ষত নেই। বাকি ৫০% পূর্বে মৃদু পিগমেন্টেড নিউপ্লাজম, যেমন মোল থেকে উদ্ভূত হয়। এই দ্বৈত উত্স প্রাথমিক সনাক্তকরণকে জটিল করে এবং ডায়াগনোসিসে বিলম্বের ঝুঁকি বাড়িয়ে দেয়। যদিও মেলানোমা অন্যান্য প্রকারের ত্বকের ক্যান্সারের (যেমন বেসাল বা স্কোয়ামাস সেল কারসিনোমা) তুলনায় প্রায় 10 গুণ কম সাধারণ, এটি ত্বক ক্যান্সার-সংক্রান্ত মৃত্যুর প্রধান কারণ। প্রকৃতপক্ষে, মেলানোমার মৃত্যুর হার অন্যান্য ম্যালিগন্যান্ট ত্বক টিউমারের তুলনায় প্রায় 3.5 গুণ বেশি।
কৌশল: মেলানোর ব্যবস্থাপনার জন্য ক্লিনিক্যাল কৌশল
যখন মেলানোমার সন্দেহ হয়, তখন এটি সময়ক্ষেপণ না করে একজন যোগ্য অনকোলজিস্ট বা ডার্মাটোলজিস্টের সাথে পরামর্শ করা খুবই গুরুত্বপূর্ণ। প্রাথমিক পদক্ষেপ হল সম্পূর্ণ ডায়াগনস্টিক মূল্যায়ন, ক্লিনিকাল পরীক্ষার অন্তর্ভুক্ত এবং বায়োপসি। যে ক্ষেত্রে ডায়াগনোসিস নিশ্চিত না হয়, সেখানে একটি সংক্ষিপ্ত-প্রথম পর্যবেক্ষণের সময়সীমা নিয়ে নিয়মিত মনিটরিং করা হতে পারে। তবে, সাধারণত সন্দেহজনক ক্ষতের সম্পূর্ণ অপসারণ করা হয়, তাকে পরবর্তী পর্যায়ে হিস্টোপ্যাথোলজিকাল বিশ্লেষণের জন্য।
যখন মেলানোমা নিশ্চিত হয়, তখন অতিরিক্ত পরীক্ষাগুলি করা হয় যাতে নির্ধারণ করা যায় যে ক্যান্সারটি নিকটবর্তী লিম্ফ নোড বা দূরবর্তী অঙ্গগুলিতে ছড়িয়ে পড়েছে কিনা। এই স্তরায়ন প্রক্রিয়া একটি ব্যক্তিগত চিকিৎসা পরিকল্পনা তৈরি করতে অপরিহার্য এবং এটি CT স্ক্যান, MRI, বা PET স্ক্যানের মত ইমেজিং প্রযুক্তিগুলির অন্তর্ভুক্ত থাকতে পারে।
চিকিৎসা: চিকিৎসাবিদ্যা ও শল্যচিকিৎসা পদ্ধতি
মেলানোমার চিকিৎসার ভিত্তিটি হল শল্য উচ্ছেদন . সাধারণত, এটি টিউমারটির সাথে একটি স্বাস্থ্যকর ত্বকের প্রান্তও অপসারণ করা অন্তর্ভুক্ত করে যাতে সম্পূর্ণভাবে নির্মূল নিশ্চিত করা যায়। এই প্রক্রিয়াটি স্থানীয়, আঞ্চলিক, অথবা সাধারণ অ্যানেস্থেসিয়ার অধীনে সম্পন্ন হয় যা টিউমারের আকার এবং অবস্থানের উপর নির্ভর করে। যদি ক্যান্সারটি আঞ্চলিক লিম্ফ নোডে ছড়িয়ে পড়ে, তবে একটি লিম্ফাডেনেকটমি (লিম্ফ নোড অপসারণ) প্রয়োজন হতে পারে।
দূরবর্তী মেটাস্টেসিসযুক্ত রোগীদের জন্য, চিকিৎসা আরও জটিল হয়ে ওঠে এবং এর মধ্যে কেমোথেরাপি , ইমিউনোথেরাপি (ইমিউন চেকপয়েন্ট ইনহিবিটর সহ), লক্ষ্যযুক্ত থেরাপি যা টিউমারের জেনেটিক প্রোফাইলিংয়ের উপর ভিত্তি করে, এবং রেডিয়েশন থেরাপি অন্তর্ভুক্ত থাকতে পারে। লক্ষণগুলি উপশম করতে এবং জীবনমান উন্নত করতে পর্যাপ্তভাবে আক্রমণাত্মক পদ্ধতি অথবা প্যালিয়েটিভ সার্জারি ব্যবহার করা হতে পারে।
এটি লক্ষ্য করা গুরুত্বপূর্ণ যে পৃষ্ঠীয় বা অনুরূপ আক্রমণাত্মক পদ্ধতিগুলি যেমন লেজার থেরাপি বা ক্রায়োডেস্ট্রাকশন মেলানোমার জন্য যথাযথ চিকিৎসা হিসাবে বিবেচনা করা হয় না, এমনকি এর সবচেয়ে প্রাথমিক পর্যায়ে। এই জাতীয় পদ্ধতি মালিগন্যান্ট সেলগুলি পিছনে ফেলতে পারে, যা পুনরাবৃত্তি বা মেটাস্টাসিসের দিকে নিয়ে যেতে পারে।
প্রতিরোধ: মেলানোমা বিকাশের ঝুঁকি কীভাবে কমাতে হয়
মেলানোমা প্রতিরোধের শুরুটি ত্বকের সচেতন এবং কার্যকর যত্ন থেকে। প্রধান প্রতিরোধক কৌশলগুলি অন্তর্ভুক্ত:
- অত্যधिक সূর্যের রশ্মি থেকে বিরত থাকা , বিশেষ করে নির্ধারিত UV সময়ে (সকাল 10 টা থেকে দুপুর 4 টা);
- প্রতিদিন SPF 30 বা তার উপরের বিস্তৃত-স্পেকট্রাম সানস্ক্রীন ব্যবহার করা , এমনকি আবহাওয়া মেঘলা থাকলেও;
- বাইরে থাকাকালীন সুরক্ষিত পোশাক, টুপি, এবং সানগ্লাস পরিধান করা ;
- কৃত্রিম ট্যানিং যন্ত্র, যেমন ট্যানিং বেড এবং সানল্যাম্পস থেকে বিরত থাকা;
- ত্বকের পরিবর্তনের প্রতি সতর্ক থাকা , নতুন মোল বা পরিবর্তনশীল লিজনের অন্তর্ভুক্ত;
- বার্ষিক পেশাদার ত্বক পরীক্ষা করা বা ব্যক্তিগত ঝুঁকির উপর ভিত্তি করে পরামর্শ অনুযায়ী।
এছাড়া, মেলানোমার পার্সোনাল বা পারিবারিক ইতিহাস থাকা ব্যক্তিদের, অথবা যারা একাধিক অস্বাভাবিক মোলের মধ্যে রয়েছেন, তাদের সময় সময় ডার্মাটোস্কোপিক মনিটরিং বিবেচনা করা উচিত। संभावित বিপজ্জনক লিজনগুলি শীঘ্রই চিহ্নিত করা এবং অপসারণ করা মেলানোমার উন্নত পর্যায়ে অগ্রগতি রোধ করার সবচেয়ে কার্যকর উপায় বলে বাঁচিয়ে রাখা।