বাওয়েনের রোগ (ICD-10: D04) 🚨
বোzen-এর রোগ (স্কোয়ামাস সেল কার্সিনোমা ইন সিটু)
বোzen-এর রোগ, যা স্কোয়ামাস সেল কার্সিনোমা ইন সিটু (SCC in situ) নামেও পরিচিত, এটি একটি প্রারম্ভিক ত্বকের ক্যান্সারের রূপ। এটি একটি স্থায়ী লাল বা গোলাপী প্যাচ বা প্লেক হিসাবে প্রকাশ পায় যার মসৃণ, আঁশযুক্ত পৃষ্ঠ থাকে। আক্রমণাত্মক স্কোয়ামাস সেল কার্সিনোমার মতো নয়, বোzen-এর রোগটি এপিডার্মিসের মধ্যে সীমাবদ্ধ এবং এখনও বেসমেন্ট মেমব্রেনে প্রবেশ করেনি। এই অ-আক্রমণাত্মক প্রকৃতি বোzen-এর রোগকে একটা আশাপ্রদ পূর্বাভাস দেয় যখন এটি দ্রুত শনাক্ত এবং চিকিত্সা করা হয়। অবস্থাটি সাধারণত ৩৫-৪০ বছরের বেশি ব্যক্তিদের মধ্যে দেখা যায় এবং এটি মহিলাদের মধ্যে সামান্য বেশি ঘন ঘন ঘটে।
প্রিথাকের ফ্যাক্টরগুলি
বোzen-এর রোগের সঠিক কারণ এখনও নিশ্চিত নয়, কিন্তু কিছু ফ্যাক্টর চিহ্নিত হয়েছে যা সংবেদনশীলতা বাড়ায়। এর মধ্যে রয়েছে পরিবেশগত এক্সপোজার, দীর্ঘমেয়াদী ত্বকের ক্ষতি, এবং নীচের ত্বক সংক্রান্ত অবস্থাগুলি:
- অতিরিক্ত আল্ট্রা ভায়োলেট (UV) রেডিয়েশন: সৌর বা কৃত্রিম UV আলোতে দীর্ঘমেয়াদী এক্সপোজার অন্যতম উল্লেখযোগ্য ঝুঁকির ফ্যাক্টর। বারবার UV ক্ষতি ত্বকের কোষে DNA পরিবর্তন ঘটাতে সহায়তা করে, প্রিক্যান্সারশ পরিবর্তনগুলি ট্রিগার করে।
- আয়ননিরোধক রেডিয়েশন: অতীতের এক্স-রে বা রেডিওঅ্যাক্টিভ পদার্থের এক্সপোজার ত্বকের ম্যালিগন্যান্সির ঝুঁকি বাড়াতে পারে, যার মধ্যে বোzen-এর রোগ অন্তর্ভুক্ত।
- কেমিক্যাল কার্সিনোজেন: কার্সিনোজেনিক রাসায়নিক (যেমন আর্সেনিক, শিল্পের রাসায়নিক) এর সাথে যোগাযোগ ত্বকের কোষের মিউটেশন ঘটাতে পারে।
- দীর্ঘস্থায়ী ত্বক ট্রমা: দীর্ঘস্থায়ী ক্ষত, জ্বলন্ত, অথবা স্কারগুলো প্রিক্যান্সারশ ক্ষতির স্থান হতে পারে।
- নীচের ত্বকের ব্যাধি: মিবেলির পোরোকেরাটোসিস, ডিস্ট্রোফিক এপিডার্মোলাইসিস বুলোসা, লাইকেন প্লানাস, লুপাস এরিথেমেটোসাস, এবং লেওয়ানডোভস্কি-লুটজ এপিডার্মোডিসপ্লেসিয়ার মতো অবস্থাগুলি বাড়তি ঝুঁকির সঙ্গে সম্পর্কিত হয়েছে।
- মানব প্যাপিলোমাভাইরাস (HPV): যদিও definitively প্রমাণিত হয়নি, HPV সংক্রমণ বোzen-এর রোগের প্যাথোজেনেসিসে অবদান রাখতে পারে, বিশেষ করে জেনিটাল বা মিউকোসাল স্থানে।
নিদান
নিদান শুরু হয় lesion-এর ক্লিনিকাল পরীক্ষা দ্বারা। চিকিত্সক আকার, পৃষ্ঠের বৈশিষ্ট্য এবং সময়কালের উপর আচরণ মূল্যায়ন করেন। ডারমাটোস্কপি ব্যবহার করা হয় ভাস্কুলার গঠনের এবং পৃষ্ঠের টেক্সচার উন্নত দৃশ্যতর জন্য। যদি ম্যালিগন্যান্সির সন্দেহ থাকে, তবে একটি ত্বকের বায়োপসি করা হয় নির্ণয় নিশ্চিত করতে এবং কোষের গভীরতার অন্তর্ভুক্তি মূল্যায়ন করতে।
ক্লিনিকাল উপস্থাপন
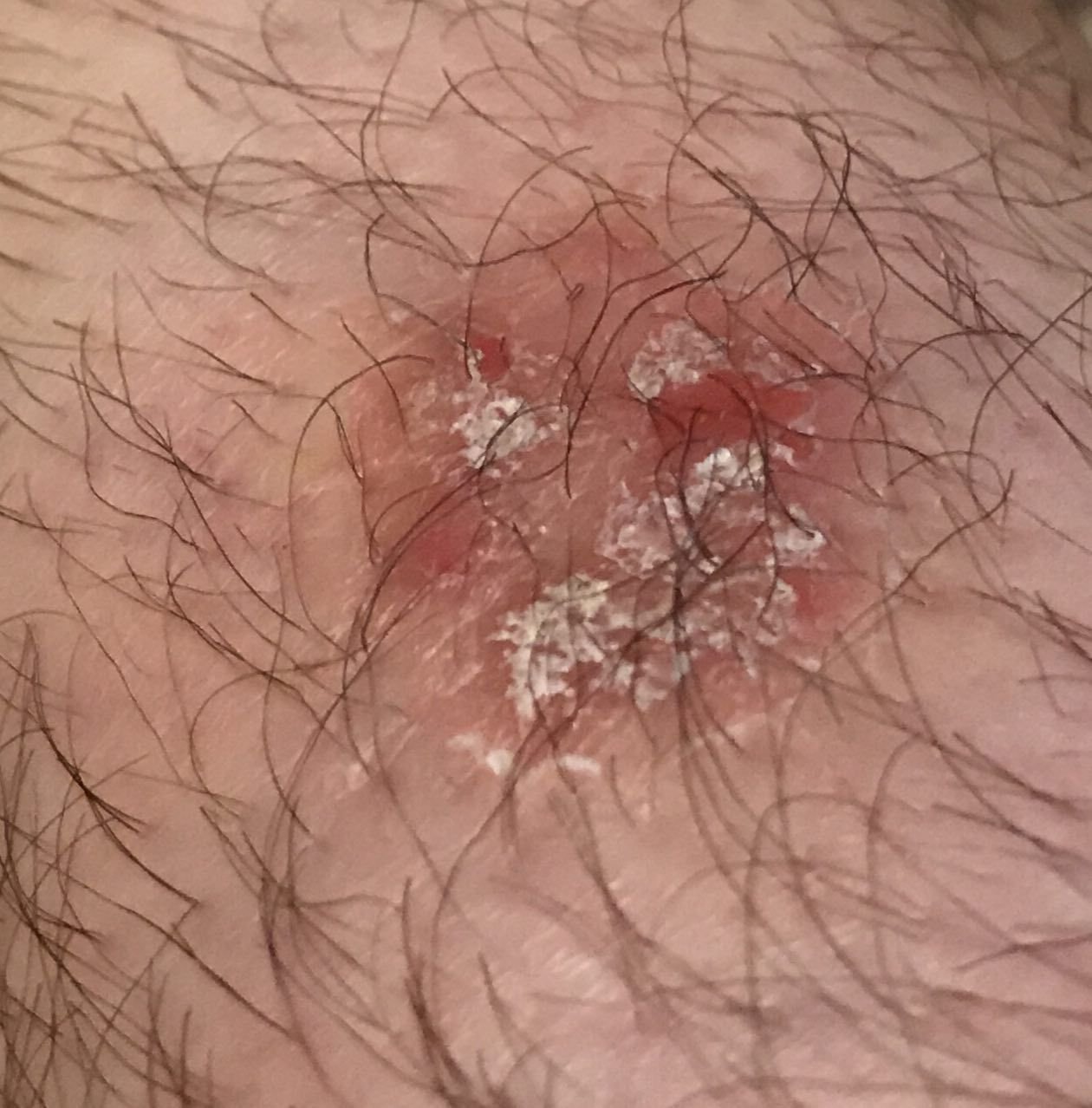
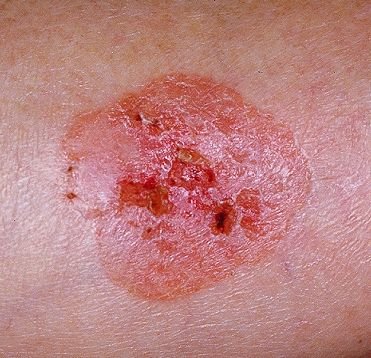
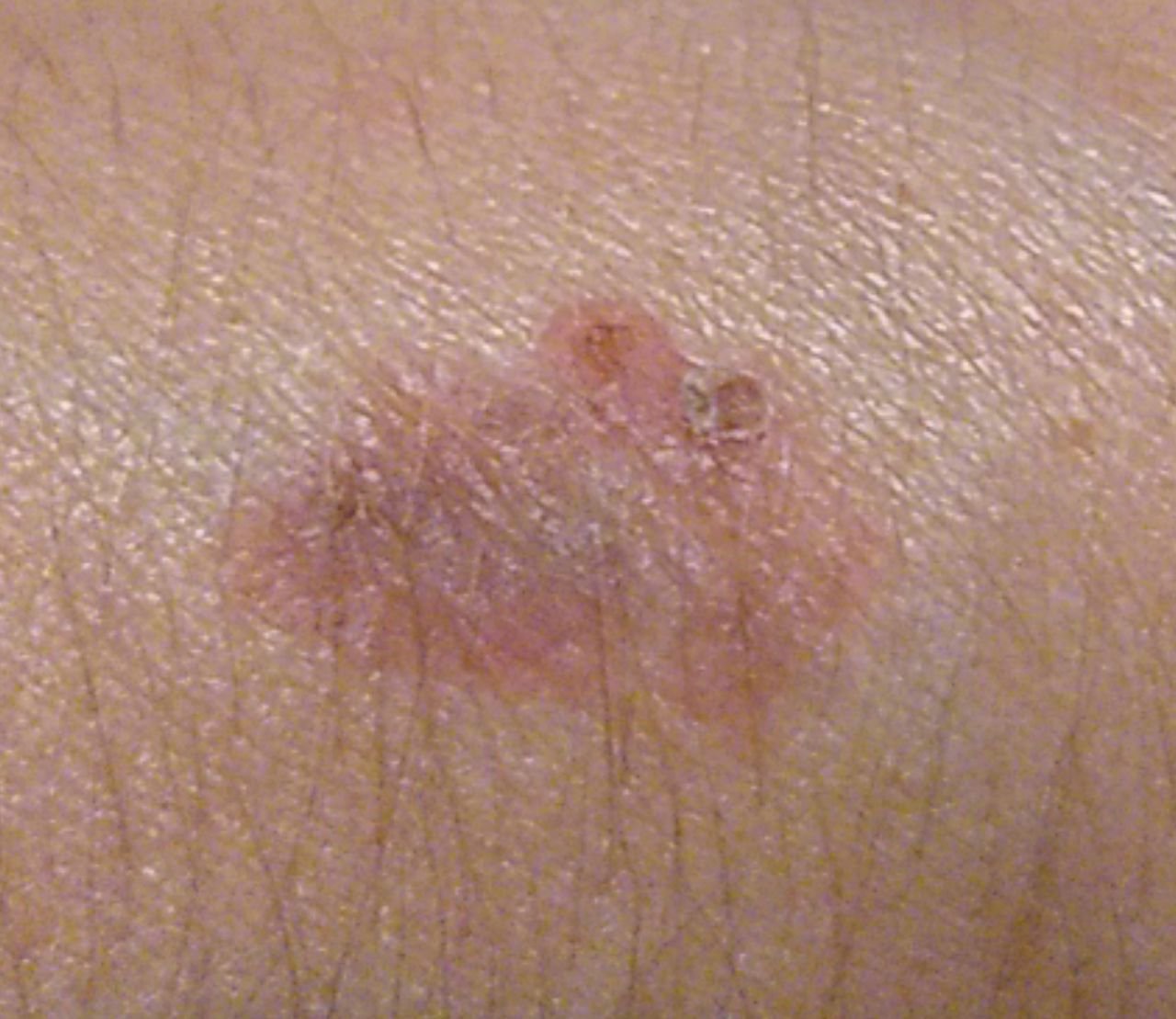
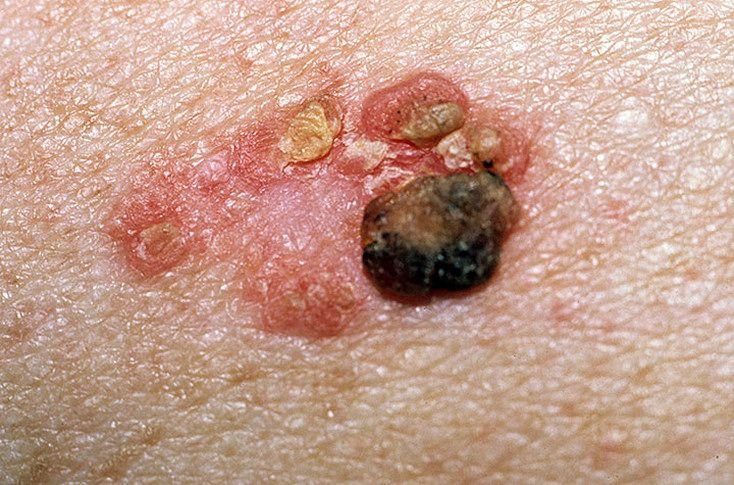
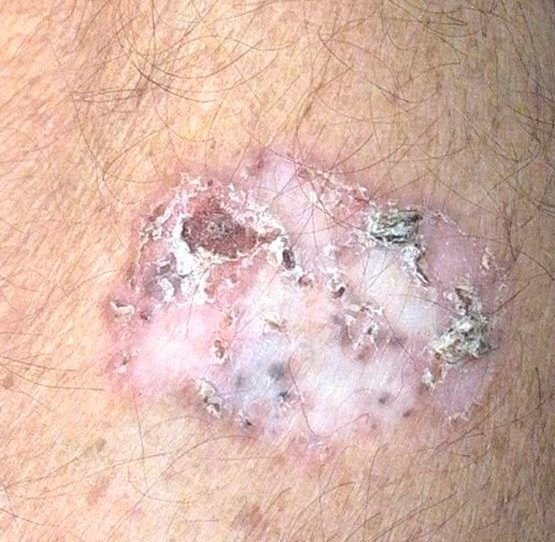
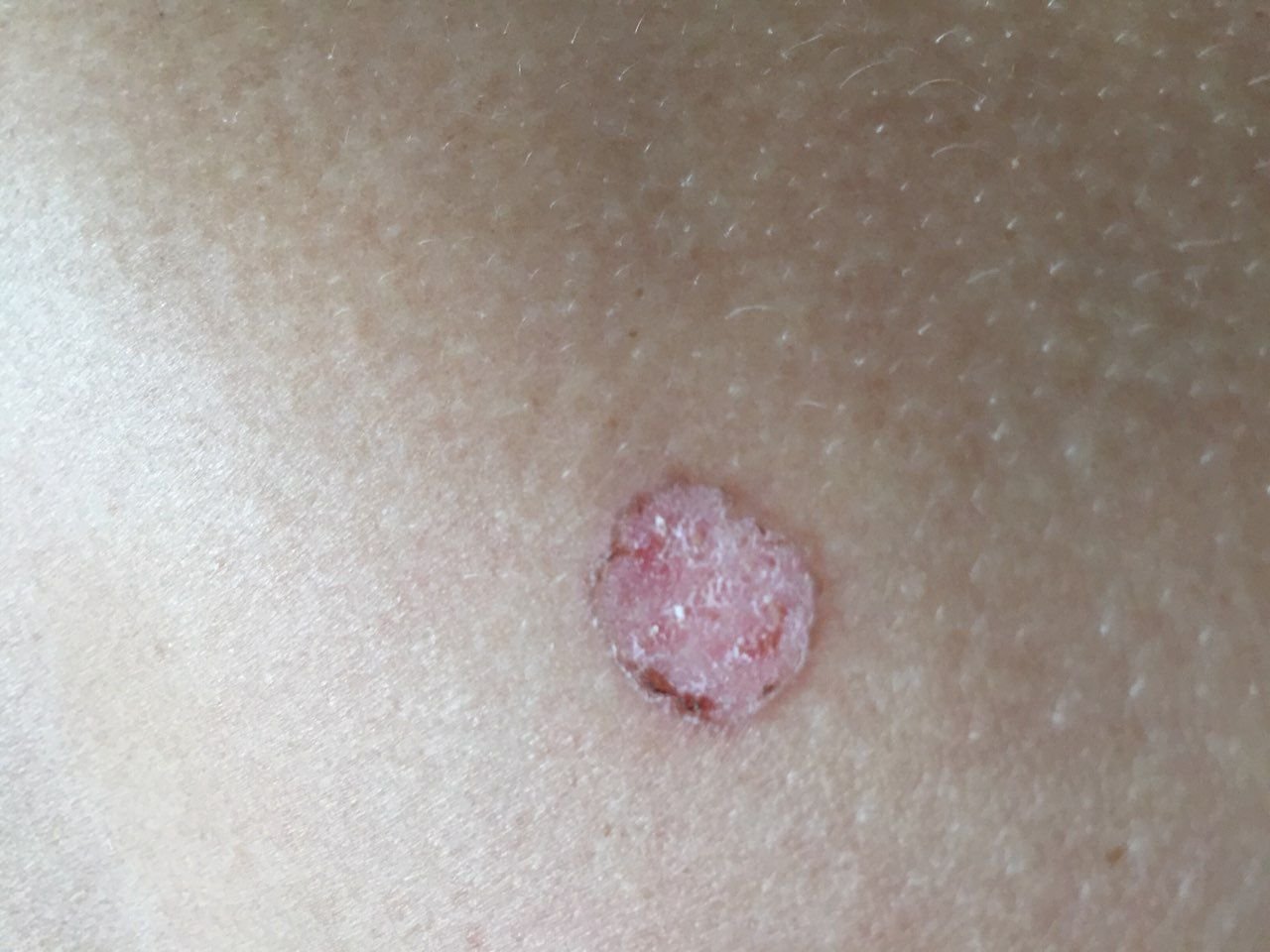
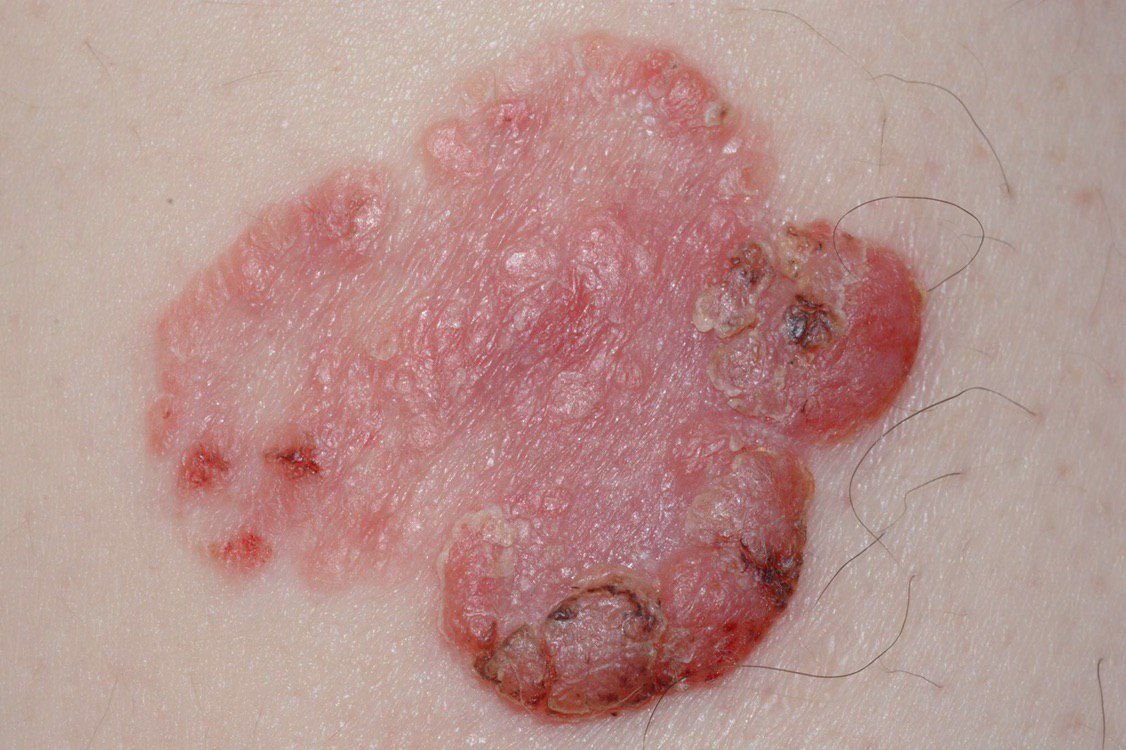
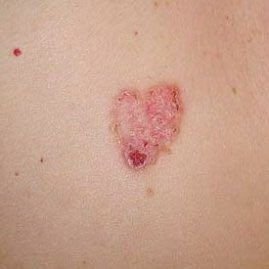
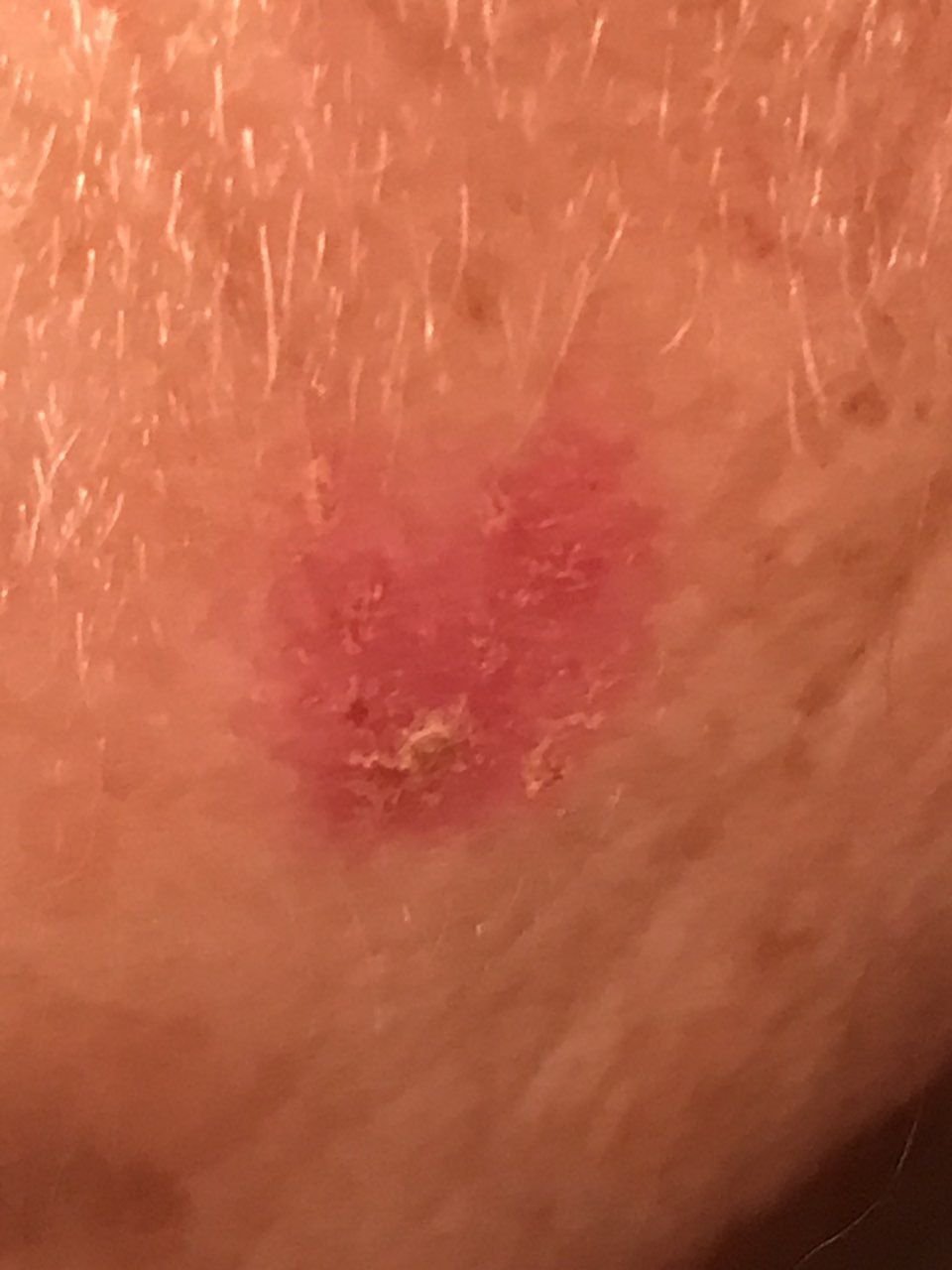
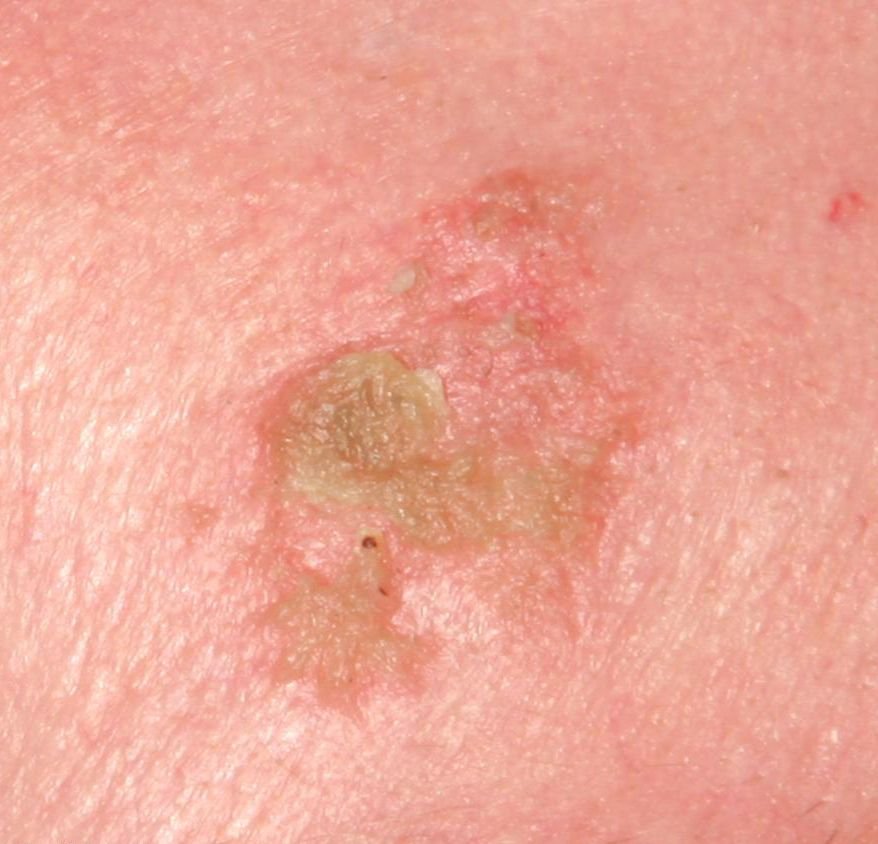
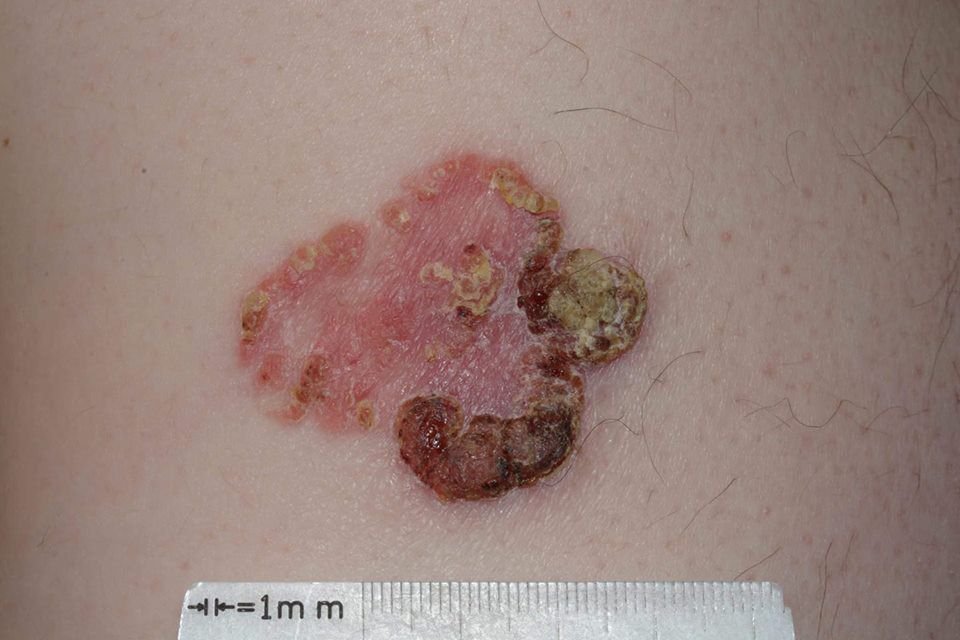
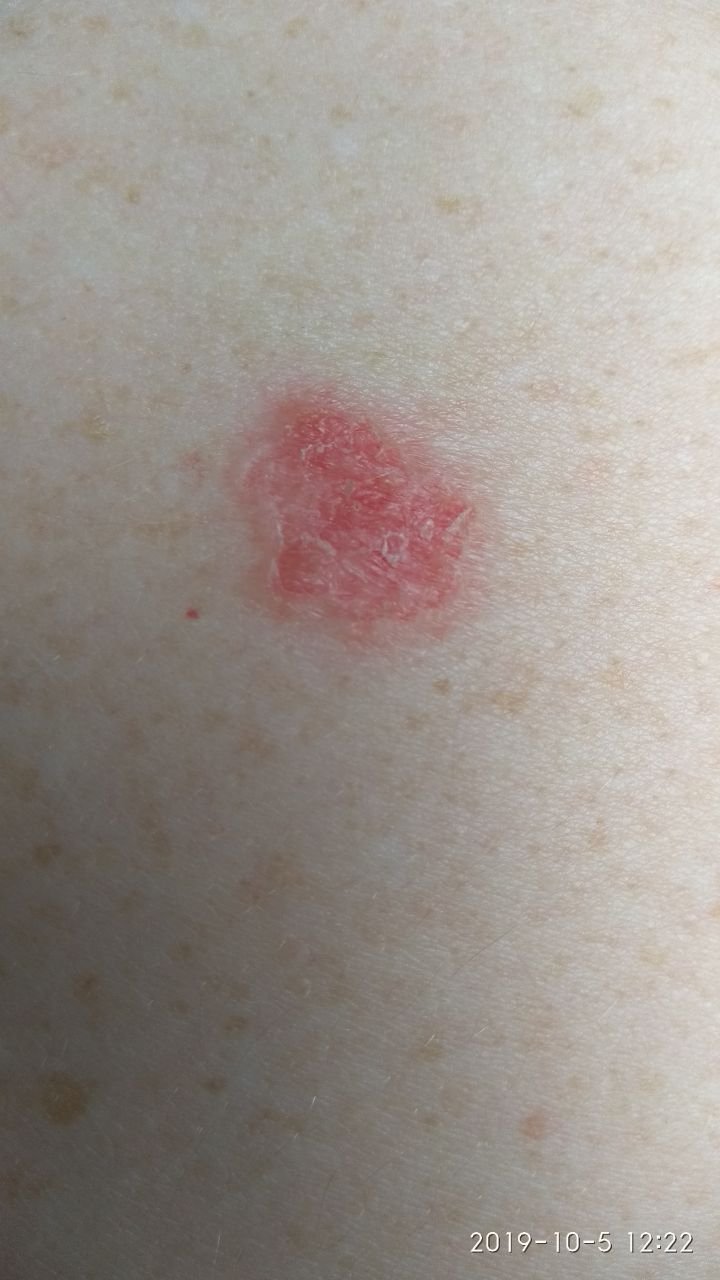
বোzen-এর রোগ সাধারণত একটি একক, স্থায়ী, ভাল-মার্ক করা এরিথেম্যাটাস প্যাচ বা প্লেক হিসাবে উপস্থাপন হয়। বিরল ক্ষেত্রেও, একাধিক বা গৃহীত ক্ষত দেখা যেতে পারে। পৃষ্ঠটি মসৃণ, আঁশযুক্ত, ক্রাস্টেড বা ওয়ার্টের মতো বৃদ্ধি প্রদর্শন করতে পারে। ক্ষয় বা আলসারেশন চিহ্নও উপস্থিত থাকতে পারে। সাধারণত lesion ফ্ল্যাট বা কিছুটা উঁচু থাকে (≤১ মিমি), যার কোণগুলি আরও বিশিষ্ট হতে পারে।
lesion আকার প্রায়ই অসম এবং অসমমিত। রঙ গোলাপী থেকে লালচে এবং কেরাটিনাইজেশনের উপস্থিতিতে ধূসর ছায়া দেখা যেতে পারে। lesion এলাকায় চুল অনুপস্থিত। আকার ৪ মিমি থেকে ৪০ মিমি বা তার বেশি দ্বিগুণ lesions এ পরিবর্তিত হয়। বৃদ্ধি ধীরে ধীরে এবং স্থলীয়, স্বতঃস্ফূর্ত পশ্চাদপসরণের কোন লক্ষণ নেই। স্পর্শ করলে, lesion আশেপাশের ত্বকের চেয়ে দৃঢ় অনুভূত হয় এবং সহজে খসে যেতে পারে। কর্নগুলি অপসারণ করলে একটি ক্ষয়প্রাপ্ত, লালচে পৃষ্ঠ দেখা যায়। রোগীরা তীব্র চুলকানি বা দত্তক নিচে প্রতিবেদন দিতে পারে, যদিও অনেকেই উপসর্গমুক্ত।
সাধারণ স্থানগুলির মধ্যে মুখ, স্কাল্প, ঘাড়, কাঁধ, বাহু এবং দ্রুত ত্বক সম্পর্কিত স্থান অন্তর্ভুক্ত।
ডার্মাটোস্কোপিক বৈশিষ্ট্যগুলি
ডার্মাটোস্কोपিক পরীক্ষার অধীনে, বোভেনের রোগ কয়েকটি স্বতন্ত্র বৈশিষ্ট্য প্রকাশ করে:
- গ্লোমেরুলার ভেসেলস: অনেক ক্লাস্টারকৃত ক্যাপিলারী যা রেনাল গ্লোমেরুলিকে অনুরূপ, বোভেনের রোগের প্রধান চিহ্ন।
- ডটেড ভেসেলস: ক্ষুদ্র, পিনপয়েন্ট ভেসেলগুলি একটি একরকম গোলাপী বা লাল প্রেক্ষাপটে lesion জুড়ে দেখা যেতে পারে।
- একরকম ভাস্কুলার বিতরণ: ভেসেলগুলি সাধারণত lesion জুড়ে সমানভাবে বিতরণ করতে থাকে।
- পিগমেন্টেশনের অভাব: বেশিরভাগ বোভেনের lesion উল্লেখযোগ্য মেলানিন-সম্পর্কিত পিগমেন্টেশন অনুপস্থিত করে, যা সেগুলিকে মেলানোসাইটিক টিউমার থেকে আলাদা করতে সহায়তা করে।
ডিফারেনশিয়াল ডায়াগনোসিস
বোভেনের রোগ অনেক benign এবং malignant ত্বকের অবস্থানগুলি থেকে পৃথক করা উচিত, যার মধ্যে রয়েছে:
- সোরিয়াসিস, একজিমা, এবং দীর্ঘস্থায়ী ডার্মাটাইটিস
- সেবরহেয়িক কেরাটোসিস
- অ্যাকটিনিক কেরাটোসিস
- লেন্টিগো ম্যালিগ্না (মেলানোমা ইন situs)
- বেসাল সেল কার্সিনোমা
- আক্রমণাত্মক স্কোamous সেল ক্যারসিনোমা
ঝুঁকি এবং প্রোগ্নোসিস
বোভেনের রোগ একটি non-invasive স্কোamous সেল ক্যারসিনোমা (কার্সিনোমা ইন সাইটু), যা বোঝায় যে ম্যালিগ্নেন্ট কোষগুলি এপিডারমিক্সে আবদ্ধ থাকে এবং ত্বকের গভীর স্তরে প্রবাহিত হয়নি। বেসমেন্ট মেমব্রেন প্রবাহিত করার অভাব চিকিৎসা সময়মত করার সময় আশাবাদী। তবে, চিকিৎসা করা না হলে, বোভেনের রোগ আক্রমণাত্মক স্কোamous সেল ক্যারসিনোমায় পরিণত হতে পারে, যা তখন মেটাস্ট্যাসাইজ করতে পারে এবং জীবননাশক হতে পারে।
এই ঝুঁকির কারণে, কিছু অনকোলজিকাল শ্রেণীবিভাগ বোভেনের রোগকে একটি বাধ্যতামূলক প্রাক-ক্যান্সার চিকিৎসা হিসেবে বিবেচনা করে — এমন একটি অবস্থা যা, হস্তক্ষেপ ছাড়াই, অবশেষে আক্রমণাত্মক ক্যান্সারে পরিণত হবে। এটি প্রাথমিক সনাক্তকরণের এবং যথাযথ চিকিৎসার গুরুত্বকে উদ্ভাসিত করে।
পরিচালনা কৌশল
যখন বোভেনের রোগ সন্দেহ করা হয়, রোগীদের দ্রুত অনকোলজিস্ট বা ডার্মাটোলজিস্টের কাছে আরও মূল্যায়নের জন্য রেফার করতে হয়। যদি lesion দৃশ্যমান বা ডার্মাটোস্কোপিক মাধ্যমগুলির দ্বারা চিহ্নিত করা না যায়, তবে হিস্টোলজিক্যাল নিশ্চিতকরণের জন্য একটি বায়োপসি বা সম্পূর্ণ এক্সিজন করা হয়। একবার নিশ্চিত হলে, lesion আকার, অবস্থান এবং রোগী বিষয়গুলির উপর ভিত্তি করে একটি নিজস্ব চিকিৎসা পরিকল্পনা তৈরি করা হয়।
যেহেতু বাওয়েনের রোগে আক্রান্ত রোগীদের অন্যান্য ত্বকের ম্যালিগন্যান্সির উন্নয়নের উচ্চ ঝুঁকি রয়েছে, তাই নিয়মিত পুরো শরীরের ত্বক পরীক্ষা করা অত্যাবশ্যক। সন্দেহজনক ক্ষতের ছবি গ্রহণ করা ভবিষ্যতের তুলনার জন্য সহায়তা করতে সাহায্য করে। ত্বক মানচিত্র (মোট শরীরের ফটোগ্রাফি) একাধিক ক্ষত বা ব্যাপক সূর্যের ক্ষতির শিকার ব্যক্তিদের জন্য সাধারণত সুপারিশ করা হয়। নিয়মিত ডার্মাটোলজিক্যাল মূল্যায়ন সাধারণত বসন্ত এবং শরতে সুপারিশ করা হয়, বিশেষ করে ইউভি এক্সপোজারের বৃদ্ধি পাওয়া সময়ের চারপাশে।
চিকিৎসা
চিকিৎসার মূল পদ্ধতি হল পরিষ্কার মার্জিন সহ সার্জিকাল এক্সিশন। এই পদ্ধতিটি এর উচ্চ কার্যকারিতা এবং নিম্ন পুনরাবৃত্তির হার কারণে পছন্দ করা হয়। এটি সম্পূর্ণ ক্ষতের অপসারণের гістোপ্যাথোলজিক্যাল নিশ্চিতকরণের জন্যও অনুমতি দেয়।
অন্যান্য চিকিৎসা বিকল্পগুলির মধ্যে রয়েছে:
- রেডিয়েশন থেরাপি: ক্ষীণ বা শর্ট-ফোকাস রেডিওথেরাপি একটি কার্যকর বিকল্প, বিশেষ করে 20 মিমি ব্যাসের কম ক্ষতের জন্য বা প্রসাধনী সংবেদনশীল অঞ্চলে।
- স্থানীয় চিকিত্সা (বিরোধিতা করা হয়): ক্রায়োথেরাপি, টপিক্যাল কেমোথেরাপি (যেমন, 5-ফ্লুরোওরেসিল), লেজার অ্যাবলেশন এবং ফটোডাইনামিক থেরাপি নির্দিষ্ট ক্ষেত্রে বিবেচনা করা যেতে পারে, তবে এগুলি পুনরাবৃত্তির উচ্চ ঝুঁকি বহন করে এবং প্রাথমিক আক্রমণাত্মক রূপান্তরকে আড়াল করতে পারে। এই ধরনের পদ্ধতিগুলি ভালভাবে সংজ্ঞায়িত, লো-ঝুঁকির ক্ষেত্রে সংরক্ষিত হওয়া উচিত এবং সর্বদা বিশেষজ্ঞের তত্ত্বাবধানে থাকা উচিত।
প্রতিরোধ
বাওয়েনের রোগ এবং এটি আক্রমণাত্মক কার্সিনোমায় রূপান্তরের প্রতিরোধে ক্ষতিকারক পরিবেশগত উপাদানের উপর এক্সপোজার কমানো এবং নিয়মিত ত্বকের পরীক্ষা করা অন্তর্ভুক্ত। প্রধান প্রতিরোধমূলক কৌশলগুলির মধ্যে রয়েছে:
- টানিং বিছানা এড়িয়ে চলা এবং শীর্ষ ঘণ্টাগুলোর মধ্যে সূর্যের এক্সপোজার কমিয়ে UV রশ্মির এক্সপোজার সীমাবদ্ধ করা।
- প্রতিদিন উচ্চ-SPF, ব্রড-স্পেকট্রাম সূর্যরশ্মির প্রতিরোধক ব্যবহার করা, বিশেষ করে সূর্যের সংবেদী অঞ্চলে।
- বহিঃস্থ পরিবেশে সুরক্ষামূলক পোশাক, টুপি এবং সানগ্লাস পরিধান করা।
- ত্বকে দীর্ঘস্থায়ী আঘাত বা উদ্দীপনা এড়ানো।
- আয়নিত রশ্মি এবং ক্যান্সারজাতীয় রাসায়নিকের সংস্পর্শ কমানো।
- ভালো ত্বকের স্বাস্থ্য রক্ষা এবং নিয়মিত স্ব-পরীক্ষা করা।
- নিয়মিত ডার্মাটোলজিক্যাল চেক-আপ নির্ধারণ করা এবং নতুন, পরিবর্তনশীল বা স্থায়ী ত্বকের ক্ষতের জন্য তাৎক্ষণিক চিকিৎসা সংক্রান্ত সাহায্য নেওয়া।