পাইওজেনিক গ্র্যানুলোমা (ICD-10: L98) ⚠️
পিয়োজেনিক গ্রানুলোমা (টেলাঞ্জিয়েকট্যাটিক গ্রানুলোমা, বোট্রিওমাইকোমা, গ্রানুলেশন টিস্যু-ধরনের হেমানজিওমা, লবুলার ক্যাপিলারি হেমানজিওমা, এরাপটিভ অ্যানজিওমা, ইনফ্লেমেটরি হেমানজিওমা)
পিয়োজেনিক গ্রানুলোমা একটি benign নিউপ্লাজম, যা রক্ত ক্যাপিলারির স্থানীয় প্রজননের মাধ্যমে চিহ্নিত হয়, সাধারণত একটি বাহ্যিক আঘাতের প্রতিক্রিয়ায়। এই ধরনের নিউপ্লাজম একটি ছোট, উচুঁ, উজ্জ্বল লাল ক্ষত হিসেবে উপস্থিত হয়, যার আকার এবং আকৃতি পরিবর্তিত হতে পারে। পিয়োজেনিক গ্রানুলোমাস শরীরের বিভিন্ন অংশে পাওয়া যায়, যার মধ্যে মিউকাস মেমব্রেন, কনজাক্টিভা এবং এমনকি কর্নিয়া অন্তর্ভুক্ত। এই ক্ষতগুলি যুবক এবং গর্ভবতী মহিলাদের মধ্যে বেশি দেখা যায়, কারণ তাদের গঠনকে প্রভাবিত করতে পারে এমন ইমিউন এবং হরমোনাল ফাংশনের পরিবর্তনগুলির কারণে।
পূর্বশর্ত Factors
পিয়োজেনিক গ্রানুলোমার সঠিক কারণ সুস্পষ্ট নয়। যখন injuries পূর্বে প্রধান কারণ হিসেবে বিবেচিত হত, সাম্প্রতিক গবেষণা দেখায় যে সমস্ত পিয়োজেনিক গ্রানুলোমার মাত্র ২৫% আঘাতের সাথে সম্পর্কিত। এর রয়েছে অনেক সম্ভাব্য পূর্বশর্ত, যার মধ্যে:
- সংক্রামক ত্বক রোগ: ত্বককে প্রভাবিতকারী সংক্রমণগুলি পিয়োজেনিক গ্রানুলোমা গঠনের সম্ভাবনাকে বাড়াতে পারে।
- ডার্মাটোসিস: দীর্ঘস্থায়ী ত্বক পরিস্থিতি এই ক্ষতগুলির বিকাশের জন্য একটি অনুকূল পরিবেশ সৃষ্টি করতে পারে।
- বড় পোড়া পৃষ্ঠ: ব্যাপক পোড়া ত্বকের ক্ষতি করতে পারে এবং পিয়োজেনিক গ্রানুলোমা গঠনের প্রক্রিয়ায় অংশ হিসেবে তৈরি হতে পারে।
- অরাল কনট্রাসেপটিভের ব্যবহার: জন্মনিয়ন্ত্রণ পিলের ব্যবহারের কারণে হরমোনের পরিবর্তনগুলি পিয়োজেনিক গ্রানুলোমা দেখানোর কারণে কারণ হতে পারে।
- প্রোটিজ ইনহিবিটর: কিছু ওষুধ, যেমন প্রোটিজ ইনহিবিটার, পিয়োজেনিক গ্রানুলোমার বিকাশের ঝুঁকি বাড়াতে পারে।
- আইসোট্রেটিনয়েন ত্বক চিকিৎসা: অ্যাকনের জন্য সাধারণ চিকিৎসা আইসোট্রেটিনয়েন ব্যবহারের সাথে পিয়োজেনিক গ্রানুলোমার বৃদ্ধির ঝুঁকি যুক্ত হয়েছে।
- গর্ভাবস্থা: গর্ভাবস্থায় হরমোনের পরিবর্তনের কারণে, যেমন বৃদ্ধির ফ্যাক্টরের বৃদ্ধি, পিয়োজেনিক গ্রানুলোমার বিকাশ ঘটতে পারে।
ডায়াগনস্টিকস
একটি পিয়োজেনিক গ্রানুলোমা নির্ণয় সাধারণত একটি সম্পূর্ণ ক্লিনিকাল পরীক্ষার উপর ভিত্তি করে, যা ক্ষতির ভিজ্যুয়াল পরিদর্শন এবং ডার্মাটোস্কোপিক মূল্যায়ন অন্তর্ভুক্ত করে। যদি কোন সন্দেহ থাকে যে বৃদ্ধি ম্যালিগন্যান্ট হতে পারে বা যদি ক্ষতটি অস্বাভাবিক বড় হয়, তবে আরও পর্যালোচনার জন্য বায়োপসি প্রয়োজন হতে পারে।
যে congenital অথবা বড় পিয়োজেনিক গ্রানুলোমা গ vital গুরুত্বপূর্ণ অঙ্গ অথবা রক্তনালীদের কাছে থাকতে পারে, তাদের জন্য আলট্রাসাউন্ড এবং বিশেষজ্ঞদের দ্বারা একটি বহু-ডিসিপ্লিনারি মূল্যায়ন প্রয়োজন হতে পারে ক্ষতের পরিধি মূল্যায়ন এবং সঠিক চিকিত্সার নির্ধারণের জন্য।
লক্ষণসমূহ
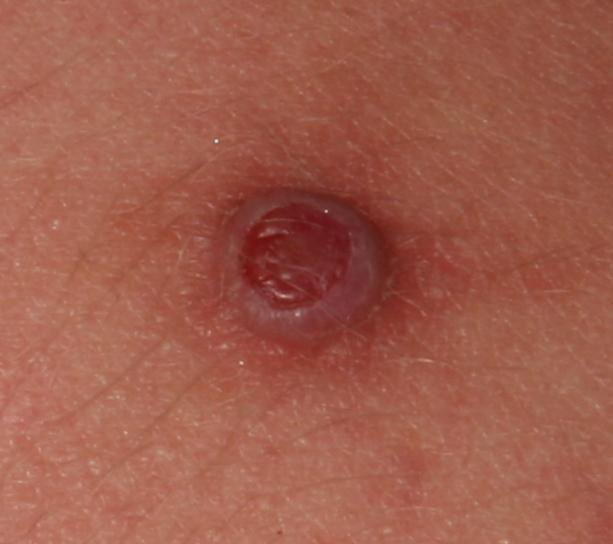
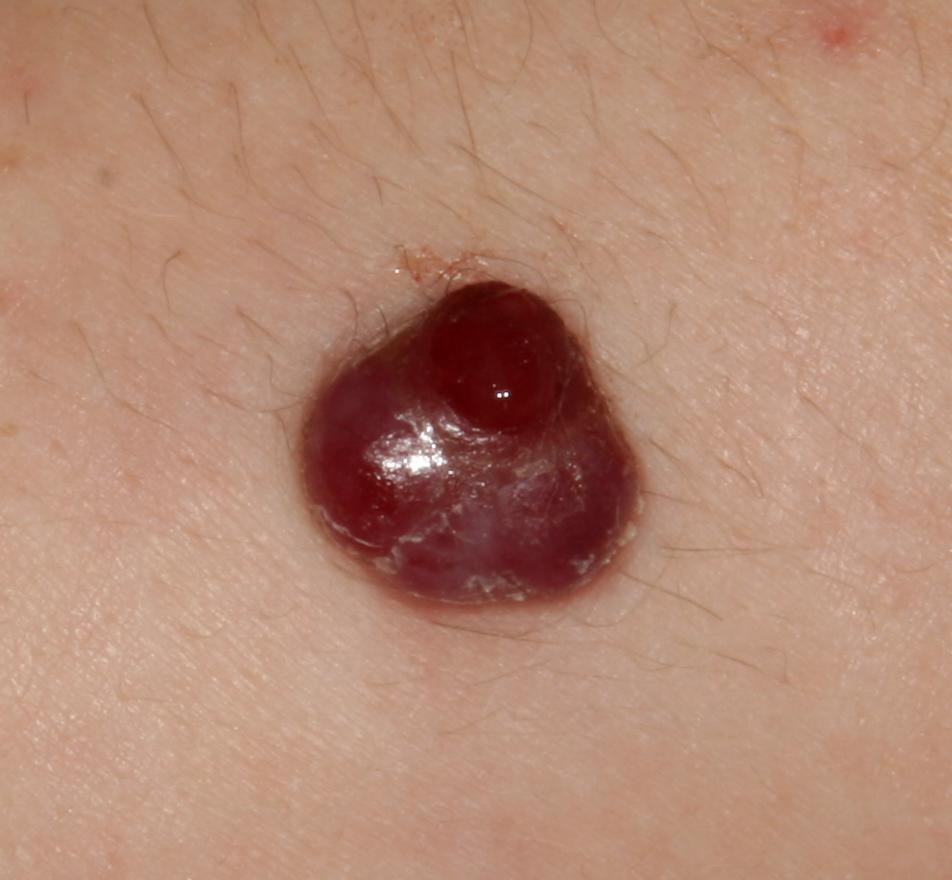
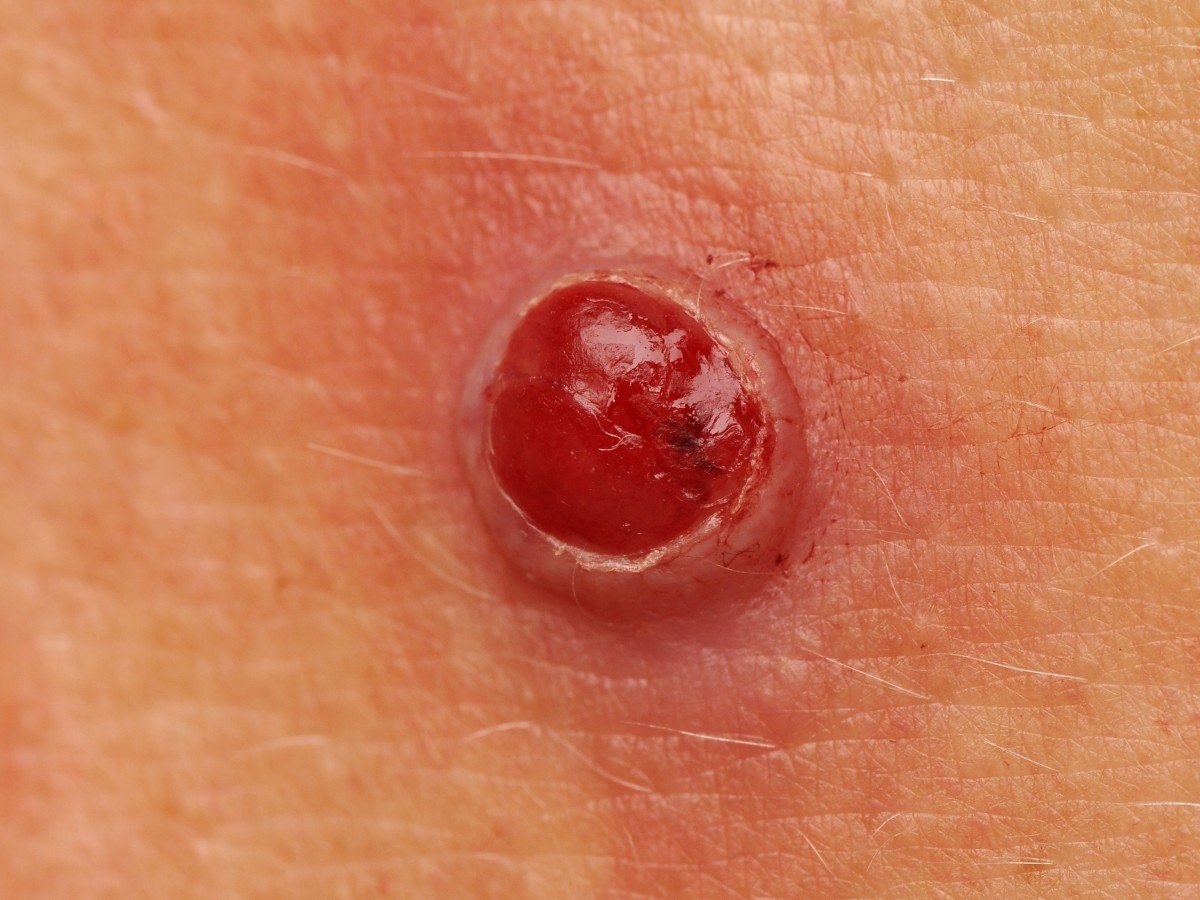
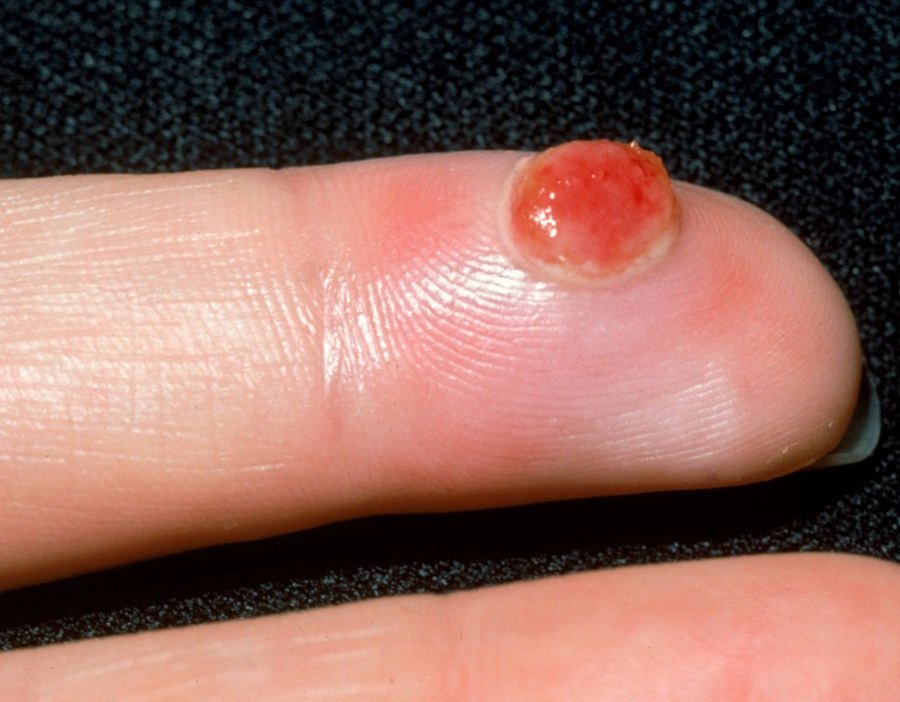
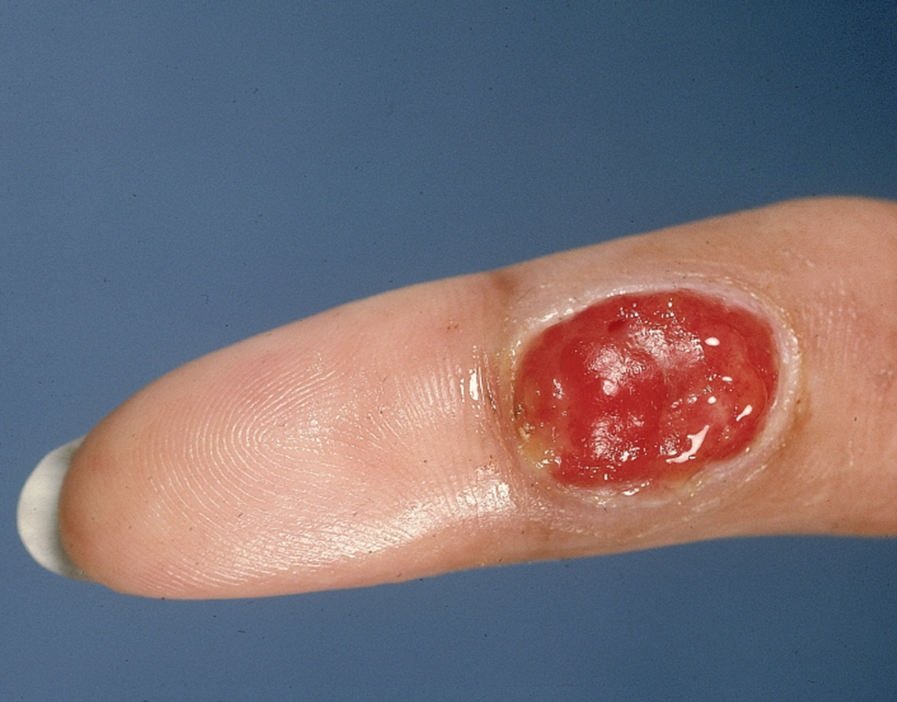
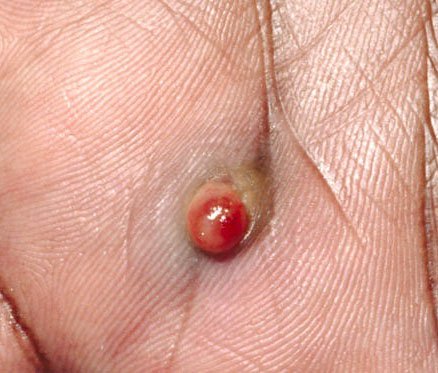
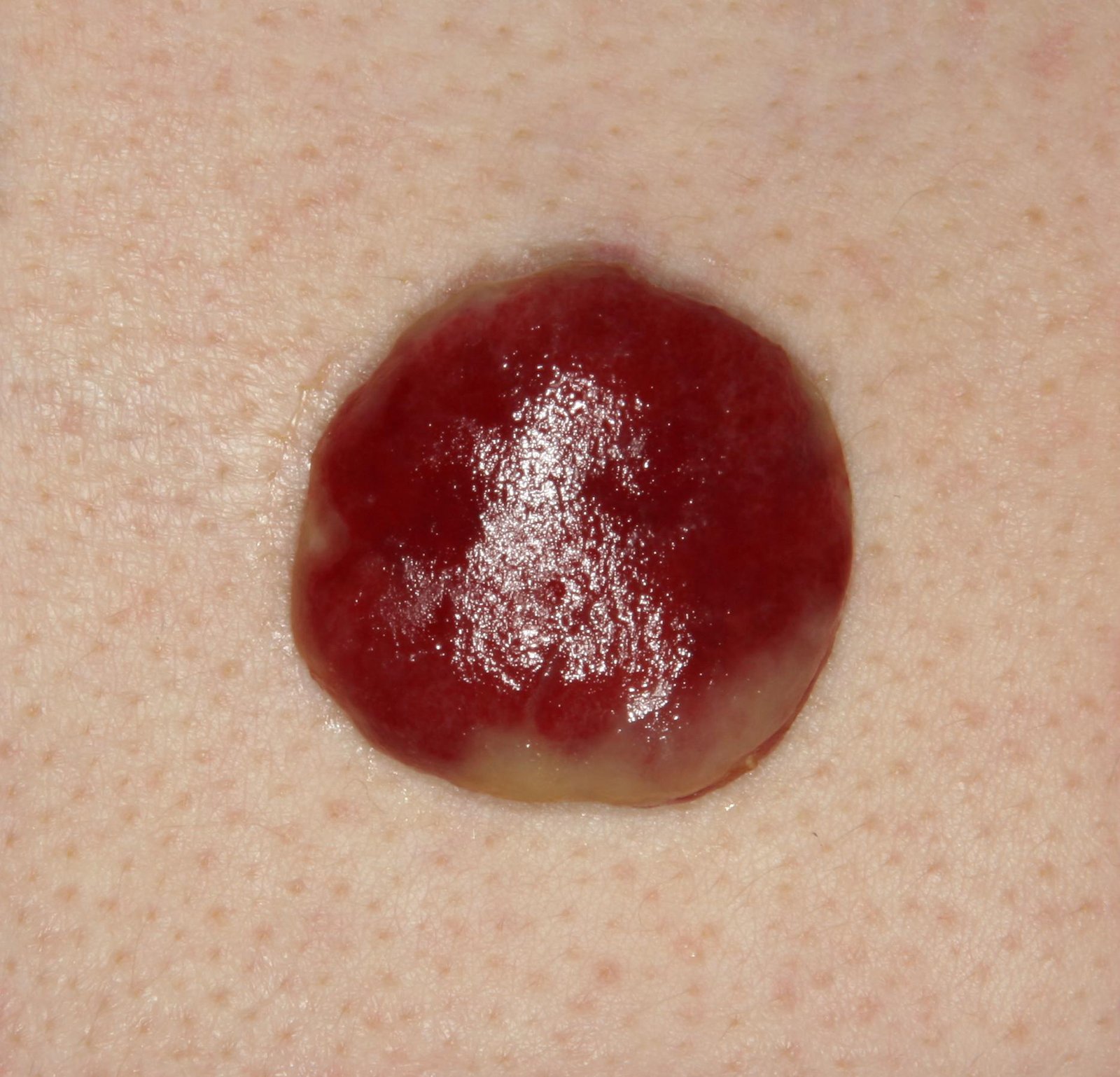
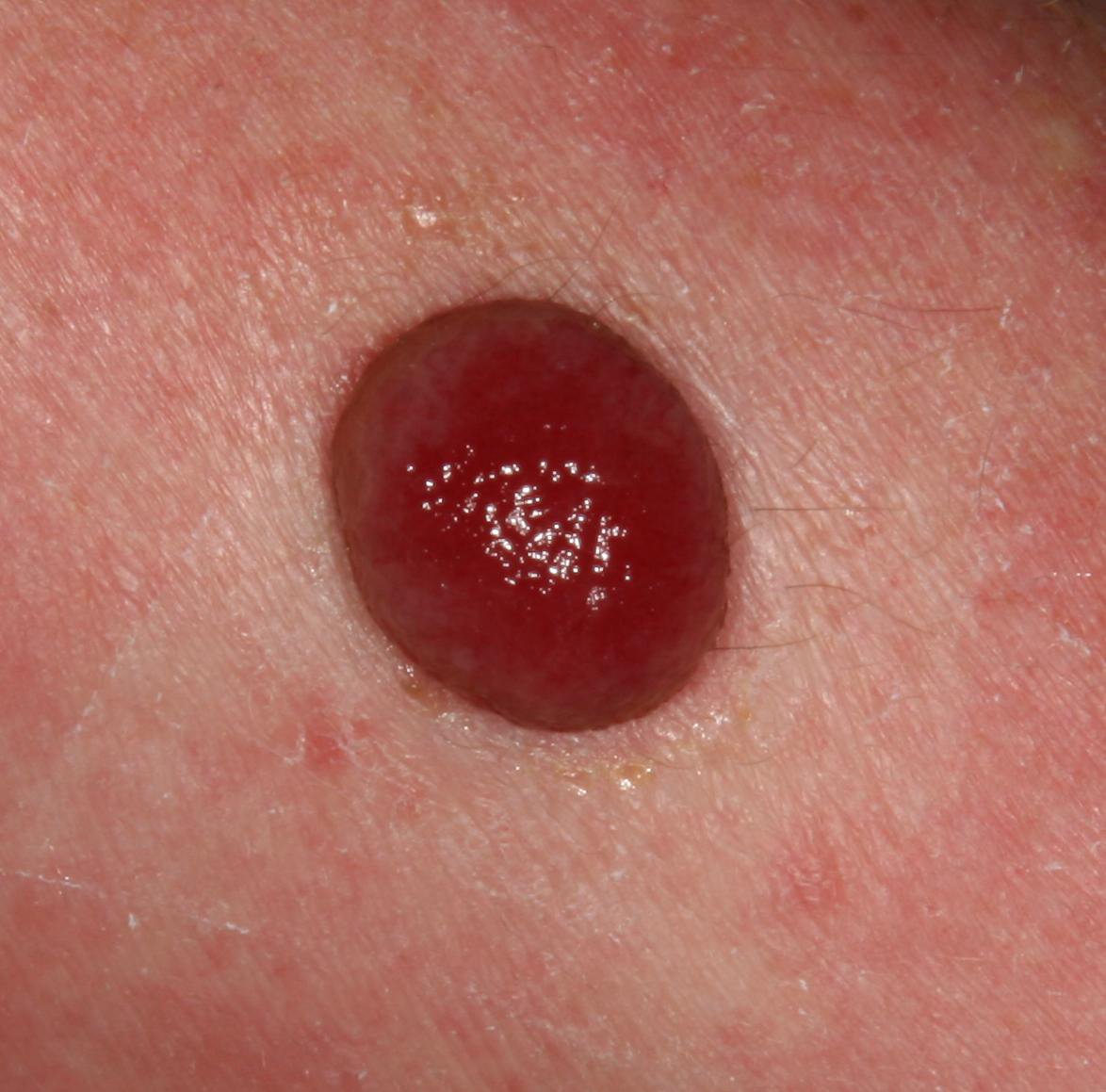
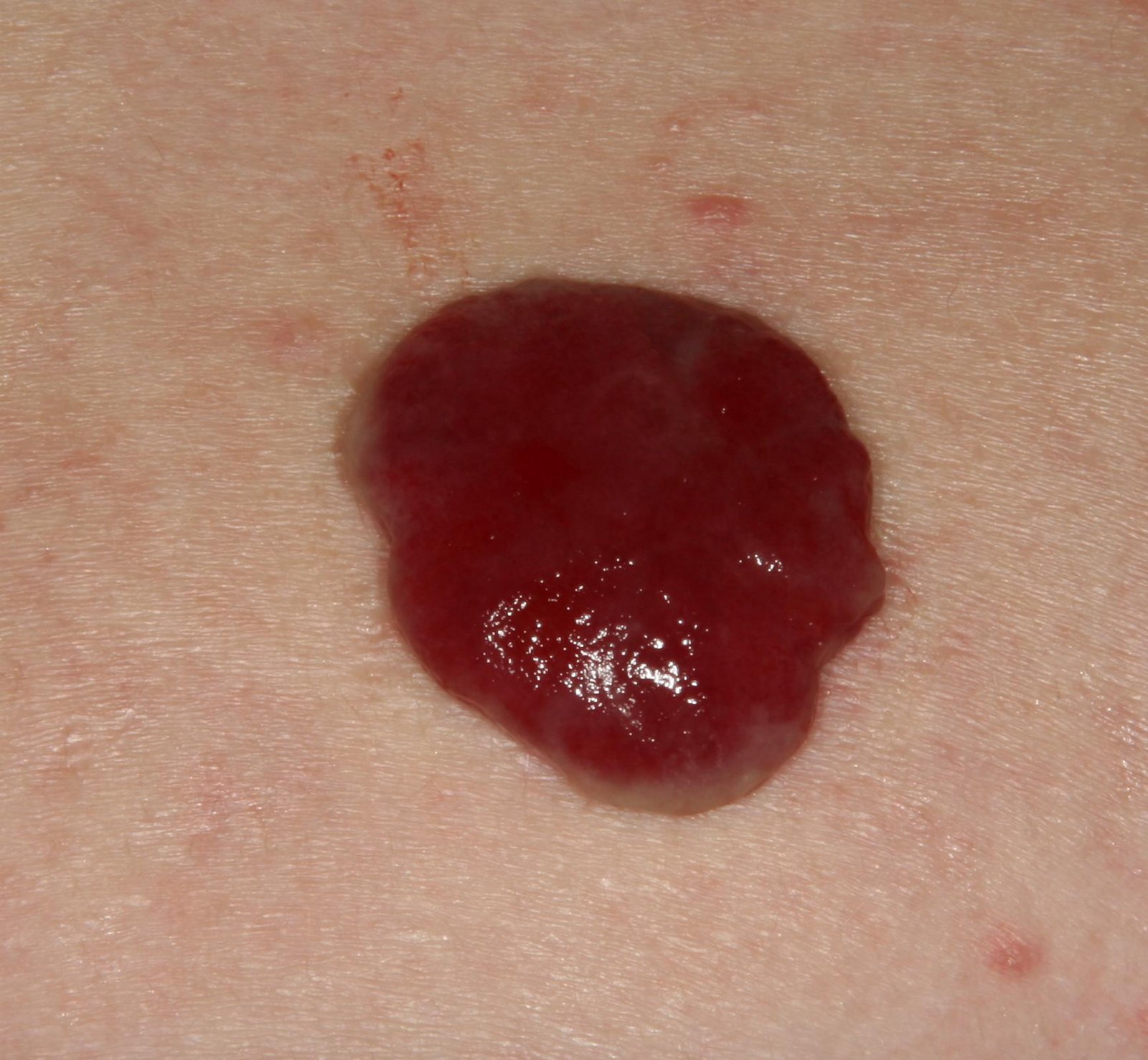
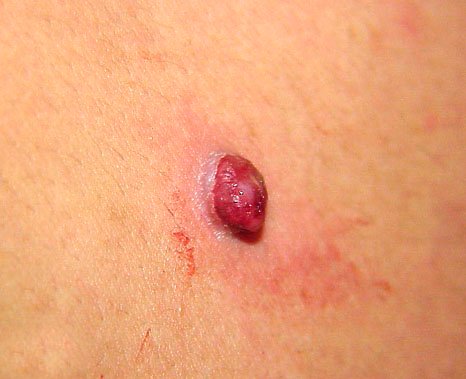
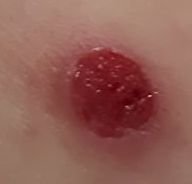
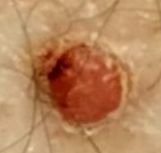
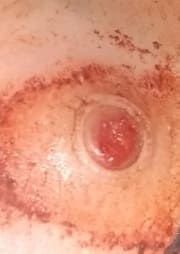
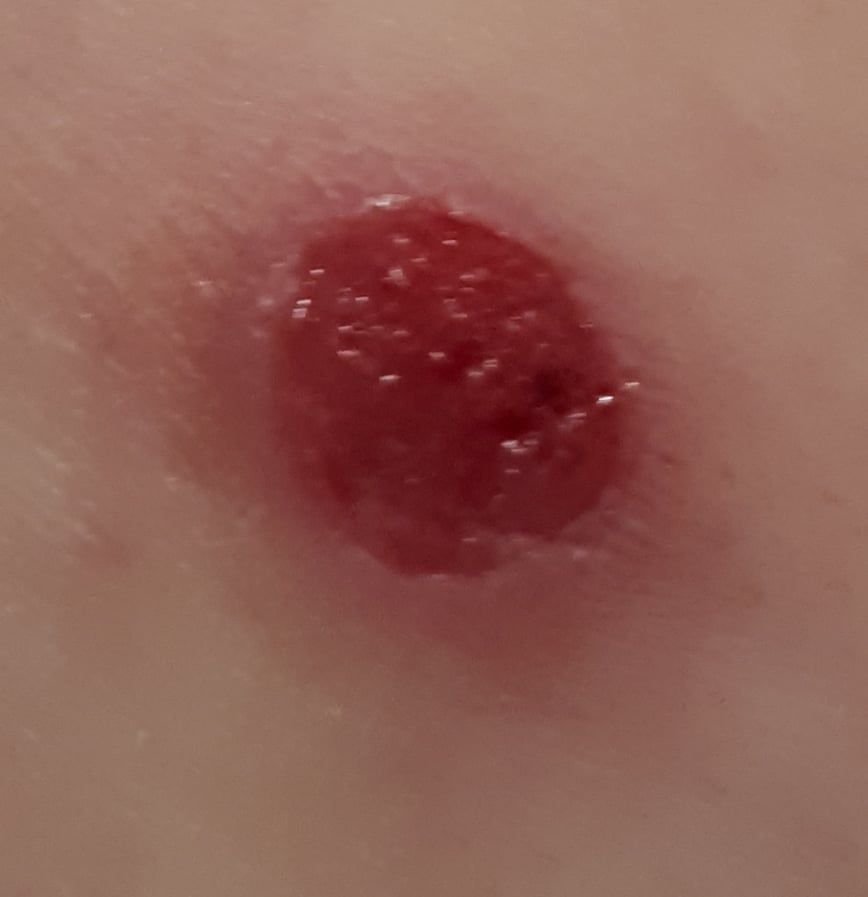
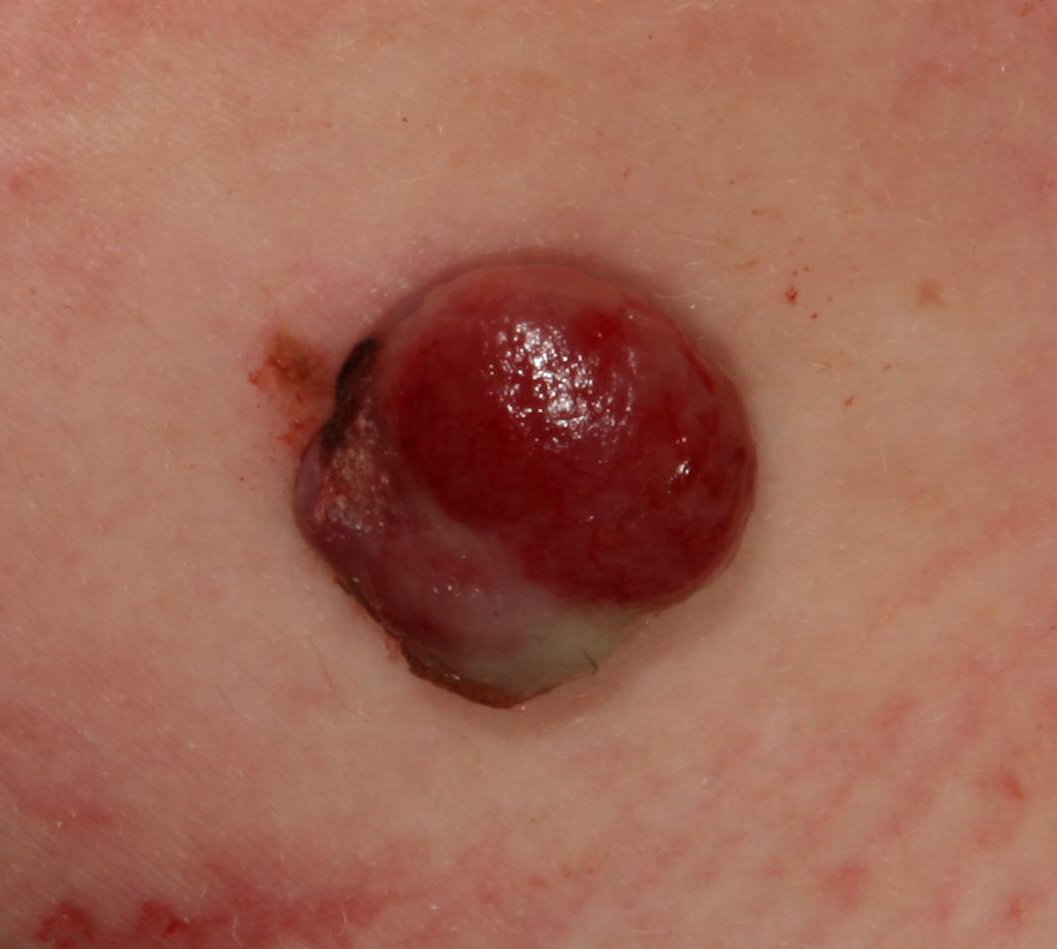
চোখে দেখা হলে, পাইওজেনিক গ্রানুলোমা একটি অর্ধগোলকীয় বা গম্বুজাকার বৃদ্ধি হিসেবে উপস্থাপন করে যা ত্বকের উপর একটি শর্ট, প্রস্থযুক্ত পা (পেডাইকেল) দ্বারা উঁচু হয়। সাধারণত, এই বৃদ্ধি সমমানিত হয়, ডিম্বাকৃত বা গোলাকার দেখায়। গ্রানুলোমার পৃষ্ঠের টেক্সচার আশেপাশের ত্বকের থেকে ভিন্ন হতে পারে, কখনও কখনও মসৃণ বা লোবে, রশ-বেরি এর মত দেখা যায়। গ্রানুলোমা একটি চকচকে বা “ভিজে” দেখায়, এটির উপর হালকা সড়ন বা খন্ডের উপস্থিতির জন্য। যদি গ্রানুলোমা ক্ষতিগ্রস্ত হয়, এটি সহজে রক্তপাত ঘটাতে পারে, এবং বড় গ্রানুলোমা যা সংক্রমিত হয়ে যায়, এটি একটি পিউরুলেন্ট প্লেক তৈরি করতে পারে যার মধ্যে মৃত্যু অঞ্চল থাকে।
পাইওজেনিক গ্রানুলোমার সীমানা সাধারণত ভালোভাবে সংজ্ঞায়িত থাকে কিন্তু বড় lesions এ অসম হতে পারে। গ্রানুলোমার রঙ সাধারণত উজ্জ্বল লাল, যদিও এটি সায়ানোটিক (নীল বা বেগুনি) অথবা পিউরুলেন্ট উপাদান বা মৃত্যু টিস্যুর উপস্থিতিতে হলুদ বা ধূসর দেখাতে পারে। গ্রানুলোমার উপর চাপ প্রয়োগ করলে, লাল রং সাময়িকভাবে ফিকে হয়ে যায়।
পাইওজেনিক গ্রানুলোমার অঞ্চলে চুল গজায় না। তবে, কিছু ক্ষেত্রে, কোষার চুলের মতো চুল ফোসলে কেন্দ্রের উপর বাড়তে পারে, বিশেষত জন্মগত রূপ বা বড় গ্রানুলোমা থাকলে।
পাইওজেনিক গ্রানুলোমার আকার সাধারণত ৩ থেকে ১৫ মিমি এর মধ্যে হয়। ১৫ মিমি এর bigger lesions খুব কম দেখা যায় এবং সাধারণত underlying systemic diseases বা immunodeficiency states এর সাথে সম্পর্কিত। গ্রানুলোমা দ্রুত বৃদ্ধি পায়, প্রায়ই সংক্ষিপ্ত সময়ের মধ্যে ১-১.৫ সেমি ব্যাস বৃদ্ধি করে। এর উচ্চতা সাধারণত ৫ মিমি এর বেশি হয় না। স্বতঃস্ফূর্ত পশ্চাদভূমি বের হওয়া বিরল হলেও ঘটে, বিশেষত গর্ভবতী মহিলাদের ক্ষেত্রে শিশুর জন্মের পর।
স্পর্শ করলে, পাইওজেনিক গ্রানুলোমা নরম এবং ইলাস্টিক অনুভূত হয়, কোন কোমলতা ছাড়া। সংক্রমণের পরে, গ্রানুলোমা বেদনাদায়ক হতে পারে। সাধারণত, কোনো অবচেতন লક્ષણ থাকে না যতক্ষণ না গ্রানুলোমা ক্ষতিগ্রস্ত বা সংক্রমিত হয়।
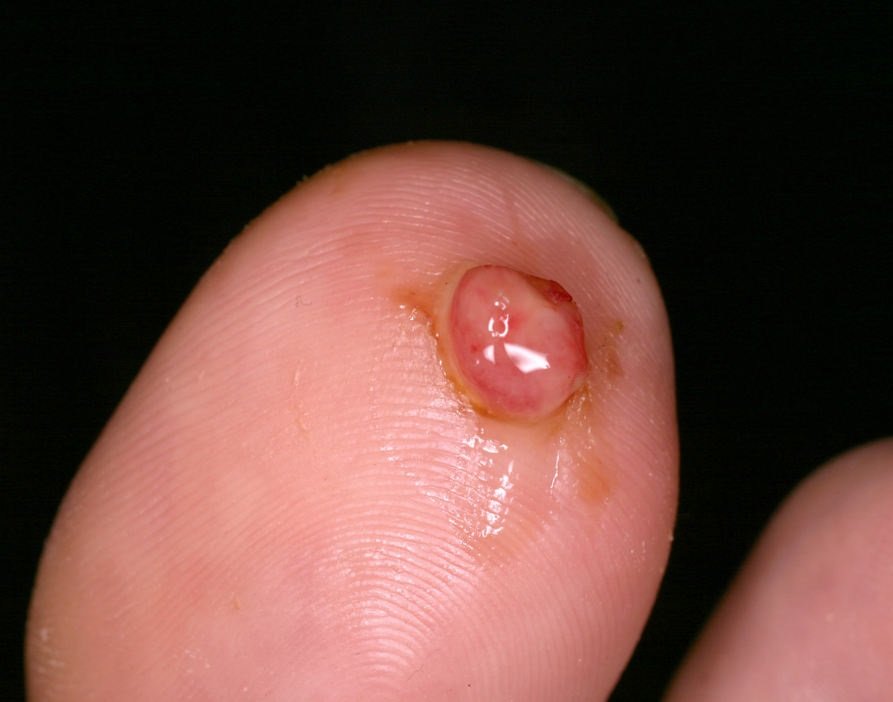
এই lesions সাধারনত হাতে এবং পায়ে পাওয়া যায়, বিশেষত আঙ্গুলের পালমার এবং প্লান্টার পৃষ্ঠে, যেখানে আঘাত এবং বিদেশী বস্তুদের সঙ্গে সংযোগ বেশি সম্ভব। পাইওজেনিক গ্রানুলোমা নখের রেখাগুলোর কাছে (যেমন জন্মনিয়ন্ত্রণ করা নখের জন্য) অথবা মুখে তৈরি হতে পারে। কম কম, তারা শ্লেষ্মা ঝিল্লির উপর আবির্ভূত হতে পারে, যেমন অগ্নি, চাপের ক্ষত, বা শারীরিক আঘাতের মতো পূর্বজীবনকারকগুলির ওপর নির্ভর করে।
ডার্মাটোস্কোপিক বর্ণনা
পাইওজেনিক গ্রানুলোমার ডার্মাটোস্কোপিক পরীক্ষা নিম্নলিখিত বৈশিষ্ট্যগুলি প্রকাশ করে:
- কঠোরতা এবং পূর্ণতা: এই চিহ্নগুলি গ্রানুলোমার নমনীয়তা নির্দেশ করে। যখন চাপ দেওয়া হয়, গ্রানুলোমা ফ্যাকাশে হয়ে যায় এবং আকারে হ্রাস পায়। একবার চাপ মুক্ত হলে, রোগবিদ্যা তার মূল রং এবং আকারে ফিরে আসে।
- রক্তনালি বৈশিষ্ট্য: ছোট, উজ্জ্বল লাল রক্তনালী গ্যাপের একটি বড় সংখ্যা দেখা যায়, যা lesions এর মধ্যে রক্তনালীর নেটওয়ার্ক নির্দেশ করে।
- রক্তনালি নিদর্শনের অভাব: কিছু ক্ষেত্রে, রক্তনালি নিদর্শন অনুপস্থিত থাকতে পারে অথবা অসম নিয়মিত গ্যাপ হিসেবে দেখা যেতে পারে।
- সাদা দাড়ি: এগুলি সেগুলি প্রতিনিধিত্ব করে যেখানে গ্রানুলোমা ক্ষতি বা মৃত্যু ঘটছে।
- শীর্ষ স্তরের আলসারেশন: গ্রানুলোমার কিছু অঞ্চলে শীর্ষ স্তরের আলসারেশন থাকতে পারে, বিশেষত যদি lesions আঘাতপ্রাপ্ত হয়।
বিভিন্নকরণ সংক্রান্ত নির্ণয়
পাইওজেনিক গ্রানুলোমাগুলিকে অন্যান্য ত্বক lesions থেকে আলাদা করতে হবে যেগুলির বৈশিষ্ট্যগুলি অনুরূপ, যার মধ্যে রয়েছে:
- ডার্মাটোলজিকাল রোগ সমূহ (যেমন পায়োডার্মা)
- স্পিটজ নেভাস
- গ্লোমাস টিউমার
- ক্যারাটোক্যান্থোমা
- বেসাল সেল কার্সিনোমা
- স্কোয়ামাস সেল কার্সিনোমা
- মেলানোমা (বিশেষত অ-পিগমেন্টেড ফর্ম)
- অ্যাংজিওসারকোমা
- কাপোসি’র সার্কোমা
- ত্বকের লিম্ফোমা
ঝুঁকিগুলি
অঙ্কোলজিকাল দৃষ্টিকোণ থেকে, পায়োজেনিক গ্র্যানুলোমাস নিরাপদ এবং ম্যালিগন্যান্ট রূপান্তরের উচ্চ ঝুঁকি বহন করে না। বাইরের উপাদান যেমন আঘাত, ইউভি রশ্মি অথবা আয়নিত রশ্মি ছাড়া, ম্যালিগন্যান্সির ঝুঁকি স্বাস্থ্যবান ত্বকের তুলনায় পাশাপাশি থাকে। তবে, যদি গ্র্যানুলোমার চেহারায় প্রকাশযোগ্য পরিবর্তন ঘটে, যেমন দ্রুত বৃদ্ধি, ঘনত্ব বাড়ানো, অথবা চুলকানি বা ব্যথার মতো উপসর্গ দেখা দেয়, তাহলে একটি ডার্মাটোলজিস্ট বা অঙ্কোলজিস্টের সাথে পরামর্শ করা উচিত।
পায়োজেনিক গ্র্যানুলোমাসের সাথে জড়িত প্রধান ঝুঁকিগুলোর একটি হলো তাদের উঁচু এবং সংবেদনশীল প্রকৃতির জন্য আঘাতে সংবেদনশীলতা। এটি রক্তপাত, যন্ত্রণা এবং感染 করতে পারে, যা অবস্থাটি আরও জটিল করতে পারে। বড় গ্র্যানুলোমায়, বিহীন রক্তপাত চিকিৎসা হস্তক্ষেপ ছাড়া পরিচালনা করা কঠিন হতে পারে। তদুপরি, কিছু ম্যালিগন্যান্ট টিউমার পায়োজেনিক গ্র্যানুলোমাসের মতো বা সেগুলির পাশে বিকশিত হতে পারে, তাই সময়মতো পার্থক্য নির্ণয়ের জন্য পরীক্ষা করা গুরুত্বপূর্ণ যাতে কোনো ম্যালিগন্যান্ট বৃদ্ধি হয় না।
তথ্য ও কৌশল
যদি একটি পায়োজেনিক গ্র্যানুলোমা পাওয়া যায়, তবে একটি ডার্মাটোলজিস্ট বা অঙ্কোলজিস্টের সাথে পরামর্শ করা সুপারিশ করা হয়। যদি লেশনটি স্থিতিশীল হয় তা নিশ্চিতকরণের পর, দক্ষ ব্যবস্থাপনা বা চিকিৎসার প্রয়োজনীয়তা মূল্যায়ন করা যেতে পারে। ছোট গ্র্যানুলোমাগুলি, বিশেষত গর্ভবতী মহিলাদের ক্ষেত্রে, স্বতঃস্ফূর্তভাবে সমাধান হতে পারে, এবং পর্যবেক্ষণ যথেষ্ট হতে পারে। অন্যান্য সমস্ত ক্ষেত্রে, সাধারণত চিকিৎসার সুপারিশ করা হয়।
যে রোগীরা চিকিৎসা নিতে অস্বীকার করেন, তাদের জন্য সক্রিয় পর্যবেক্ষণ অত্যাবশ্যক। এতে লেশনটির ছবি ডোকুমেন্টেশন করা অন্তর্ভুক্ত, যাতে কোন পরিবর্তন দেখা যায় তা ট্র্যাক করা যায়। একাধিক পায়োজেনিক গ্র্যানুলোমাসে আক্রান্ত রোগীদের বসন্ত এবং শরতে (গ্রীষ্ম মৌসুমের আগে এবং পরে) একজন ডার্মাটোলজিস্ট বা অঙ্কোলজিস্টের সাথে দেখা করা উচিত। ত্বকের নবগঠনের নিয়মিত ম্যাপিংও পর্যবেক্ষণ এবং কোনো নতুন বা পরিবর্তিত লেশন ট্র্যাক করতে সহায়ক হতে পারে।
চিকিৎসা
পায়োজেনিক গ্র্যানুলোমাসের জন্য সবচেয়ে সাধারণ চিকিৎসা হলো সার্জিকাল এক্সিশন, যা লেশনটি তার চারপাশের ত্বকসহ অপসারণ করতে হয়। এটি ক্লাসিক এক্সিশন পদ্ধতি অথবা একটি বৈদ্যুতিক বা রেডিও স্ক্যালপেল ব্যবহার করে করা যেতে পারে। অপসারণের পর, একটি হিস্টোলজিক্যাল পরীক্ষা বাধ্যতামূলক যা নিশ্চিত করবে যে গ্র্যানুলোমাটি স্থিতিশীল।
যদি লেশনের প্রকৃতি নিশ্চিত হয় এবং কোনো সংশয় না থাকে, তবে ক্ষুদ্র লেশনের জন্য লেজার কোয়াগুলেশন, ক্রায়োডেস্ট্রাকশন (তরল নাইট্রোজেন), অথবা ইলেকট্রোকোয়াগুলেশন (বিদ্যুৎ প্রবাহ ব্যবহার করে) এর মতো কম আক্রমণাত্মক চিকিৎসা ব্যবহার করা যেতে পারে।
পায়োজেনিক গ্র্যানুলোমার রক্তনালী সত্তার কারণে অপসারণের সময় রক্তপাত সাধারণ। তাই, অপসারণের পরে সঠিক হিমোস্ট্যাসিস (রক্তপাত নিয়ন্ত্রণ) গুরুত্বপূর্ণ।
প্রতিরোধ
পায়োজেনিক গ্র্যানুলোমার উপস্থিতি প্রতিরোধ করার জন্য ত্বক যত্নে একটি সতর্ক পন্থা এবং আঘাতের সঠিক ব্যবস্থাপনা অপরিহার্য:
- ত্বকে দীর্ঘস্থায়ী আঘাত, যেমন পুনরাবৃত্ত ঘর্ষণ বা দহন বাদ দেওয়া।
- ত্বকে ক্ষতি করতে পারে এমন পেশাগত বিপদ এবং পরিবেশগত কারণগুলির প্রতি সীমিত বা বাদ দেওয়া।
- ভালো ব্যক্তিগত স্বাস্থ্যবিধি বজায় রাখা এবং ত্বক স্বাস্থ্য সম্পর্কে সচেতন থাকা।
- HPV সংক্রান্ত ত্বক সংক্রমণগুলির দ্রুত চিকিৎসা করা।
এছাড়াও, ত্বকের নিয়মিত পরিদর্শন, ত্বক ক্ষতের পরিবর্তনের ক্ষেত্রে সময়মতো স্বাস্থ্যকর্মী বিশেষজ্ঞের পরামর্শ নেওয়া, এবং সম্ভাব্য বিপজ্জনক নবজন্মের অপসারণ ভালো ত্বক স্বাস্থ্য বজায় রাখার জন্য মূল।