Melanom (ICD-10: С43) 🚨
Melanom: En Meget Aggressiv og Potentielt Dødelig Form for Hudkræft
Melanom er en alvorlig og ekstremt aggressiv type af ondartet tumor, der stammer fra specialiserede hudceller kendt som melanocytter. Disse celler er ansvarlige for produktionen af melanin—det naturlige pigment, der bestemmer farven på vores hud, øjne og hår. I modsætning til nogle andre hudrelaterede celler er melanocytter ikke begrænset til hudens overflade. De findes også i dybere anatomiske regioner, herunder slimhinder (som dem i munden, næsepassagerne og kønsorganerne) samt nethinden i øjet. På grund af denne udbredte distribution kan melanom udvikle sig i forskellige områder af kroppen. Dette inkluderer ikke kun huden, men også indre overflader såsom øjnene, genitalområdet, endetarmen og endda blød bindevæv. Dog findes det store flertal—omkring 95%—af alle diagnosticerede melanom tilfælde på huden, hvilket gør kutant melanom til den mest udbredte form for sygdommen.
Hvad Gør Melanom Så Aggressiv og Livsfarlig
Den farlige rygte omkring melanom stammer fra dens unikke biologiske adfærd. I modsætning til mange andre hudtumorer er melanom kendt for sin evne til at tilbagefalde gentagne gange og sprede sig—ofte hurtigt—til fjerne organer i kroppen. Denne metastatiske spredning, eller metastase, betyder, at melanom kan bevæge sig lang væk fra sit oprindelige sted og invadere kritiske systemer såsom lungerne, leveren, hjernen og knoglerne. Melanomceller kan migrere gennem lymfesystemet (lymфogen rute) eller via blodstrømmen (hematogen rute), hvilket yderligere øger potentialet for udbredt spredning. En af de vigtigste faktorer, der påvirker hastigheden og sværhedsgraden af melanoms progression, er tilstanden af kroppens immunsystem, især dets medfødte evne til at genkende og ødelægge unormale eller kræftceller. Når dette naturlige antitumor-forsvar er kompromitteret, kan melanom avanceres i et meget hurtigere tempo, hvilket gør tidlig opdagelse og intervention afgørende.
Klassifikation og Hovedtyper af Melanom
Der er flere klinisk anerkendte typer af melanom, hver med sine egne unikke karakteristika, prævalens og typiske udfald. At forstå disse subtyper hjælper med at vurdere prognosen og vejlede behandlingsbeslutninger:
- Overfladisk Spredende Melanom: Denne form er den hyppigst diagnosticerede og er mere almindelig hos kvinder. Den har en tendens til at sprede sig over hudens overflade, inden den trænger dybere ind i lagene, hvilket ofte muliggør tidligere opdagelse og en relativt gunstig prognose. Den udgør cirka 70% af melanom tilfælde.
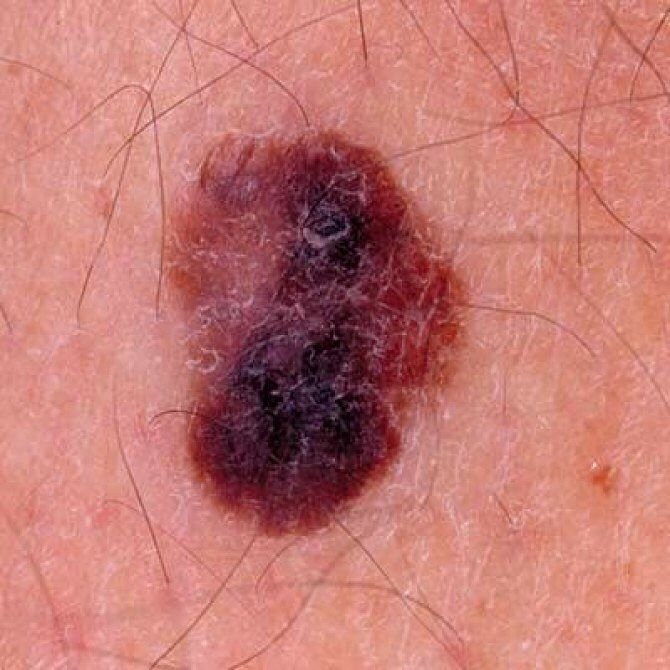
- Nodulært Melanom: Oftest set hos mænd, vokser denne subtype vertikalt snarere end at sprede sig udad. Den trænger dybt ind i huden meget tidligt, hvilket fører til en mere alvorlig klinisk prognose. Den repræsenterer omkring 15% af tilfældene og er forbundet med en højere risiko for komplikationer på grund af dens invasive natur.
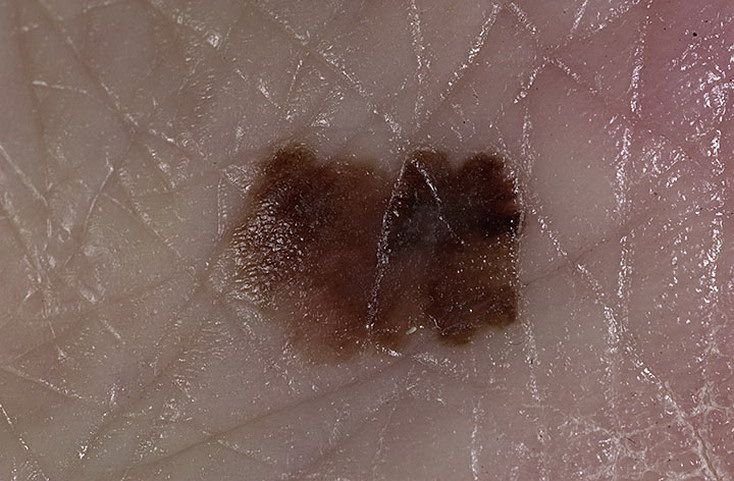
- Akrolentiginøst eller Subungualt Melanom: Set hyppigere hos personer med mørkere hudfarver udvikler denne form ofte sig i områder, der ikke normalt udsættes for solen, såsom sålerne på fødderne, håndfladerne og under neglene. Den udgør omkring 10% af alle melanomdiagnoser.
- Lentiginøst Melanom: Denne variant optræder typisk hos ældre voksne, især kvinder, og er forbundet med aldersrelaterede pigmentændringer såsom lentigo eller melanose. Ligesom den overfladiske spredende type vokser den langsomt og er mindre tilbøjelig til at invadere dybt i dens tidlige stadier. Den udgør cirka 5% af tilfældene.
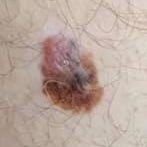
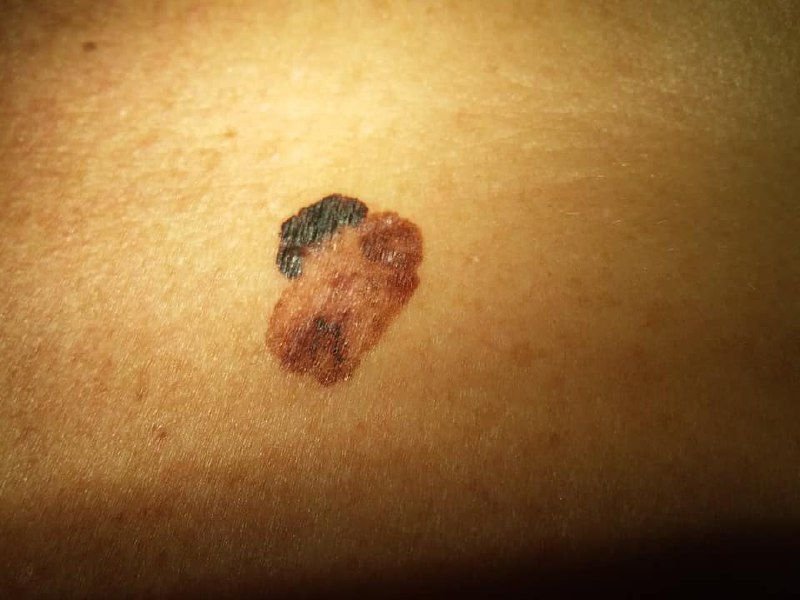
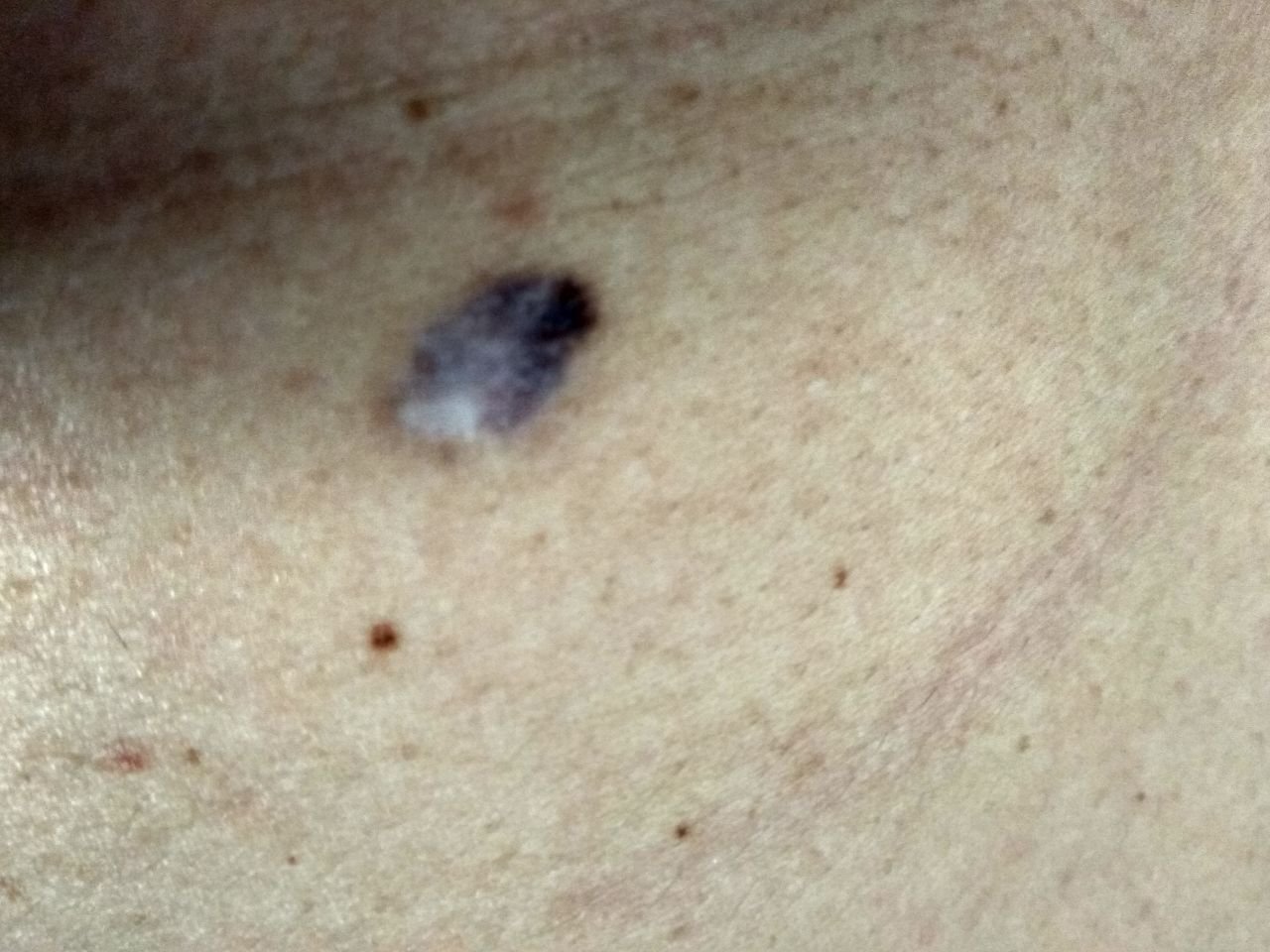
- Amelanotisk (Pigmentløs) Melanom: En meget sjælden og diagnostisk udfordrende form af sygdommen, amelanotisk melanom mangler den typiske mørke pigmentering. På grund af sit subtile udseende forveksles det ofte med benign læsioner eller andre tilstande, hvilket kan forsinke diagnose og behandling.
Prædisponerende Faktorer, der Bidrager til Udviklingen af Melanom
Melanom diagnosticeres hyppigst hos personer i deres midaldrende år, typisk mellem 30 og 50 år. Dette aldersinterval betragtes som perioden med den højeste sårbarhed på grund af kumulativ sol eksponering og gradvise cellulære ændringer, der sker over tid. Selvom det ikke er umuligt for melanom at opstå hos yngre personer, er sådanne tilfælde ekstremt sjældne og ofte forbundet med stærke genetiske dispositioner eller medfødte faktorer. I kontrast hertil er ældre voksne—især dem over 60 år—mere tilbøjelige til at udvikle, hvad der er kendt som lentiginøse former for melanom. Disse former er ofte knyttet til langvarig solskade og optræder mod en baggrund af aldersrelaterede pigmentforstyrrelser såsom lentigo eller melanose, især på områder af kroppen, der er blevet kronisk udsat for solen, som ansigtet og underarmene.
Transformation af normale melanocytter til maligne melanomceller er en kompleks biologisk proces påvirket af en bred vifte af interne og eksterne faktorer. Disse faktorer virker enten individuelt eller i kombination og skader gradvist DNA’et inden i melanocytterne og forstyrrer normal cellulær adfærd. Over tid kan disse ændrede celler erhverve evnen til at formere sig ukontrolleret, undgå immunsystemet og invadere omkringliggende væv, og udvikle sig til melanom.
Risikofaktorer, der kan øge sandsynligheden for at udvikle melanom
Selvom det er svært at pege på en enkelt, universel årsag til melanom, har medicinsk forskning identificeret flere bidragende elementer, der vides at øge risikoen for dets udvikling betydeligt. Disse risikofaktorer virker ikke ens i alle individer, og tilstedeværelsen af en eller flere af dem garanterer ikke, at melanom vil udvikle sig. Imidlertid er deres indflydelse så væsentlig, at den berettiger omhyggelig overvågning og forebyggende foranstaltninger:
- Eksponering for ultraviolet stråling: Både naturlige ultraviolet (UV)-stråler fra sollys og kunstige kilder såsom solarier eller sollamper kan skade DNA’et i hudceller. Kronisk eller intens UV-eksponering er en af de mest velkendte og undgåelige risikofaktorer for melanom.
- Lys hudfotonormaler (I–II): Personer med klar eller meget lys hud, som også har tendens til at have lyse øjne og hår, besidder lavere niveauer af melanin. Dette pigment giver normalt en vis beskyttelse mod UV-stråler. Som et resultat er personer med disse fototyper betydeligt mere sårbare overfor solskoldninger og hudskader.
- Øjen- og hårfarve: Blå, grå eller grønne øjne samt blond eller rød hår er ofte forbundet med øget melanomrisiko på grund af de genetiske forbindelser med reduceret melaninproduktion.
- Hyppige eller alvorlige solskoldninger: Recurrent solskoldninger, især dem, der opnås i barndommen eller ungdommen (især før 14 år), betragtes som særligt skadelige. Sådan tidlig hudskade kan prædisponere individer for melanom senere i livet.
- Tilstedeværelse af atypiske eller flere modermærker: Dysplastiske nevi, atypiske modermærker, medfødte nevi eller blå nevi – især når de er til stede i stort antal – er anerkendt som betydelige risikofaktorer. Specifikke hudtilstande som Dubreuilh melanose øger også sårbarheden.
- Familiehistorie med melanom: Personer med nære slægtninge (som forældre eller søskende), der har haft melanom, har større sandsynlighed for selv at udvikle tilstanden, hvilket antyder en stærk genetisk komponent i nogle tilfælde.
- Genetiske lidelser, der påvirker hudreparation: Tilstande som xeroderma pigmentosum, der hæmmer hudens evne til at reparere DNA-skader, forøger dramatisk risikoen for melanom.
- Personlig historie med melanom: Personer, der tidligere er blevet diagnosticeret og behandlet for melanom, har en øget risiko for at udvikle en anden, enten på samme sted eller et andet sted på kroppen.
- Alder over 50: Sandsynligheden for at udvikle melanom stiger med alderen på grund af kumulativ eksponering for miljømæssige stressfaktorer og den gradvise nedgang i immunsystemets effektivitet.
- Fysisk traume mod eksisterende modermærker: Gentagen mekanisk irritation eller traume mod pigmenterede modermærker – især i områder, hvor tøj eller tilbehør gnider mod huden, såsom ved halsen, manchetter, bæltekanten eller naturlige hudfoldninger – kan bidrage til den maligne transformation af disse nevi.
Selvom tilstedeværelsen af disse risikofaktorer ikke automatisk betyder, at melanom vil udvikle sig, kan bevidsthed om og forebyggende strategier, herunder regelmæssige hudchecks og beskyttende foranstaltninger mod UV-eksponering, dramatisk reducere chancerne for malignitet.
Diagnostik: Hvordan Maligne Melanomer Identificeres og Bekræftes
Diagnosen af melanom er en flertrinsproces, der kræver kombinationen af klinisk ekspertise, specialiserede billeddannelsesværktøjer og laboratorieanalyse. Den indledende fase af diagnosen begynder med en omfattende klinisk undersøgelse udført af en sundhedsprofessionel, typisk en dermatolog eller onkolog. Under denne undersøgelse udfører den medicinske specialist en grundig visuel inspektion af den mistænkelige læsion og lægger særlig vægt på dens form, farve, størrelse og tekstur samt eventuelle synlige ændringer over tid.
Et af de nøgle diagnostiske værktøjer, der anvendes i denne proces, er dermatoskopi (også kendt som dermatoskopi eller epiluminescensmikroskopi). Denne ikke-invasive teknik anvender en håndholdt enhed med forstørrelse og lys for at give et detaljeret kig på den indre struktur af pigmente læsioner. Dermatoskopi gør det muligt for læger at opdage subtile mønstre, uregelmæssigheder og abnormiteter, der måske ikke er synlige for det blotte øje, hvilket væsentligt forbedrer nøjagtigheden af tidlig melanomdetektion.
Men selvom dermatoskopi giver vigtige spor, giver det ikke en definitiv diagnose. Den eneste måde at bekræfte, om en læsion er malign melanom, er gennem histologisk undersøgelse, også kendt som en biopsi. I denne procedure fjernes det mistænkelige område—eller hele læsionen—kirurgisk under lokal anæstesi og sendes til et patologisk laboratorium. En patolog analyserer derefter vævsprøven under et mikroskop for at bestemme, om kræftceller er til stede, deres niveau af atypi, dybden af hudindtrængning og andre kritiske histologiske træk. Denne mikroskopiske analyse betragtes som guldstandarten i melanomdiagnose.
I tilfælde, hvor melanom bekræftes, udføres yderligere diagnostiske procedurer for at vurdere sygdommens omfang. Disse inkluderer billeddannelsestests som ultralyd, computertomografi (CT), magnetisk resonansbilleddannelse (MRI) og positron emissions tomografi (PET) scanninger. Disse tests anvendes til at undersøge regionale lymfeknuder og fjerne organer for tegn på metastase, hvilket refererer til spredningen af kræftceller ud over det oprindelige sted. At identificere, om metastaser er til stede er afgørende for at bestemme stadiet af melanom og for at guide den passende behandlingsforløb.
Generelt er accurate og rettidig diagnose afgørende for at forbedre resultaterne hos patienter med melanom. Tidlig påvisning, understøttet af en kombination af klinisk evaluering, dermatoskopisk billeddannelse og histopatologisk bekræftelse, forbliver grundstenen i effektiv håndtering af melanom og kan væsentligt forbedre langsigtede overlevelsesrater.
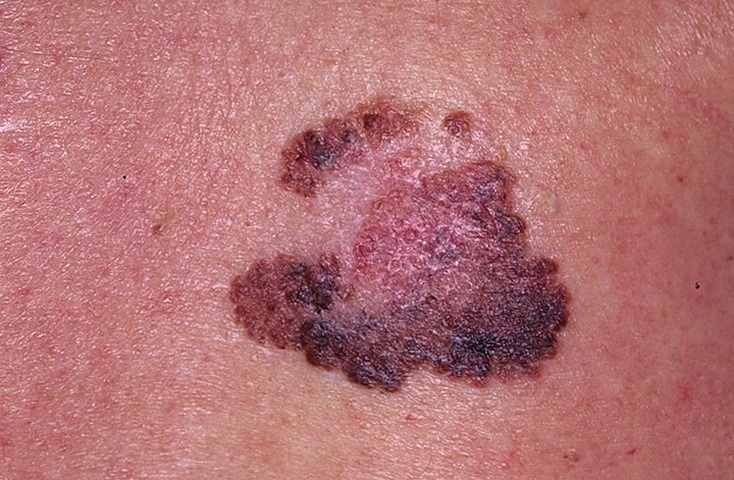
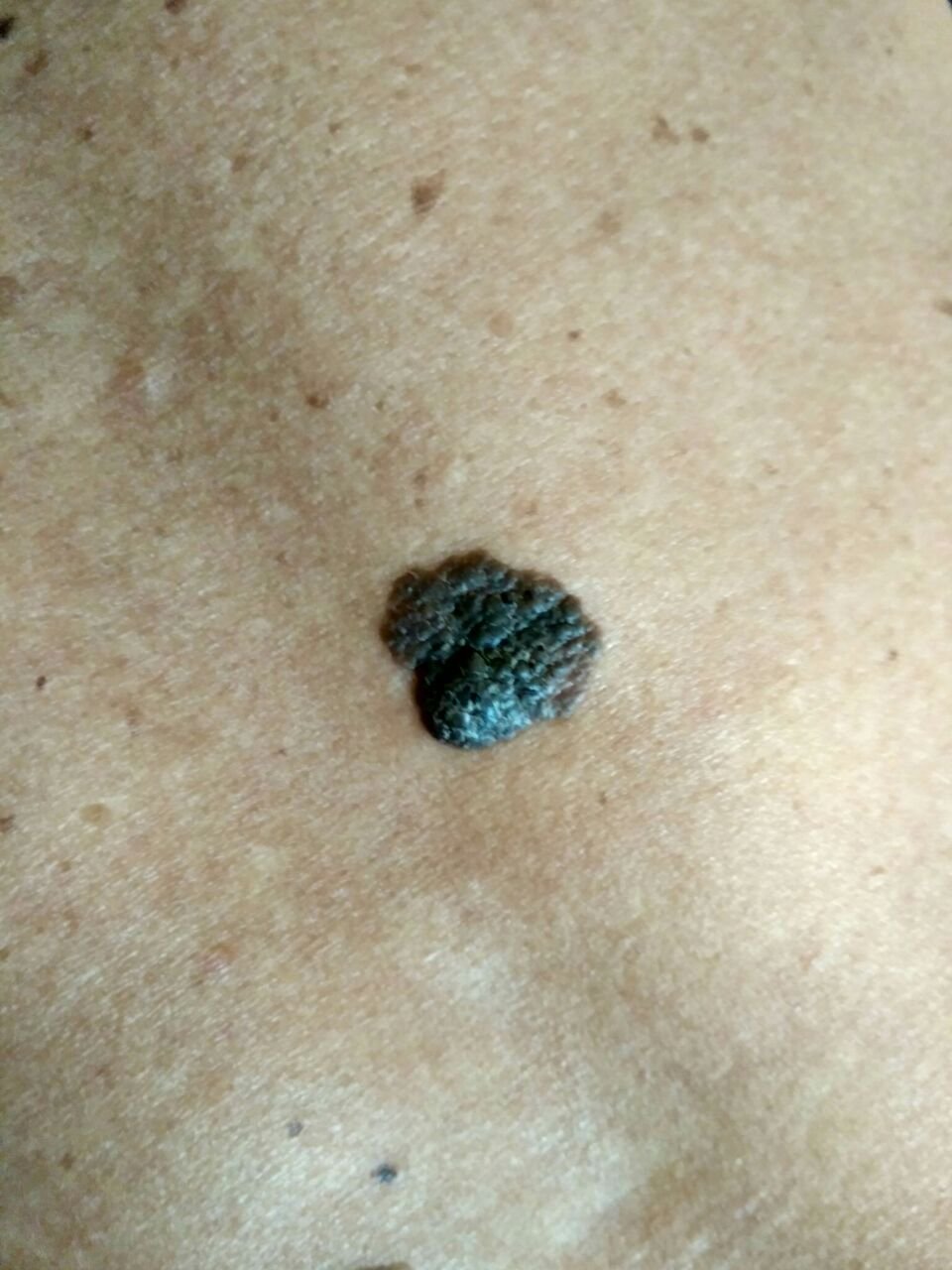
Symptomer: Hvordan Maligne Melanomer Manifestere Sig Visuelt og Fysisk
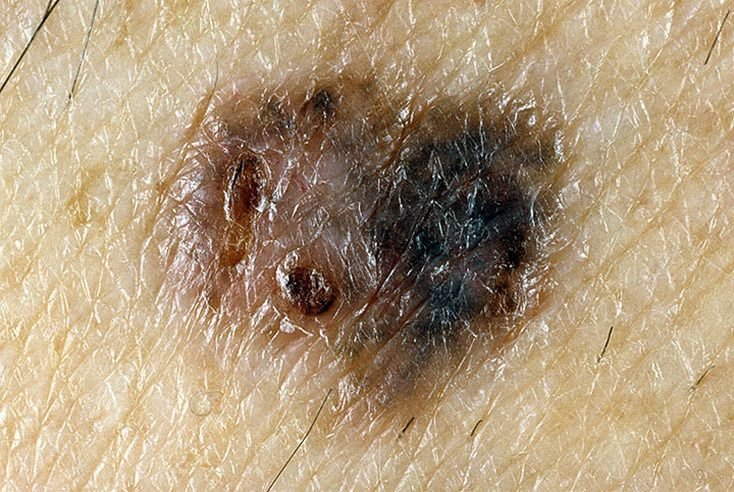
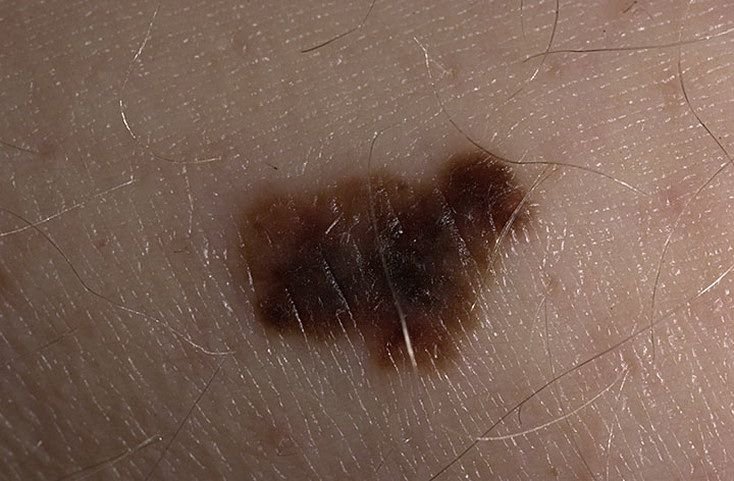
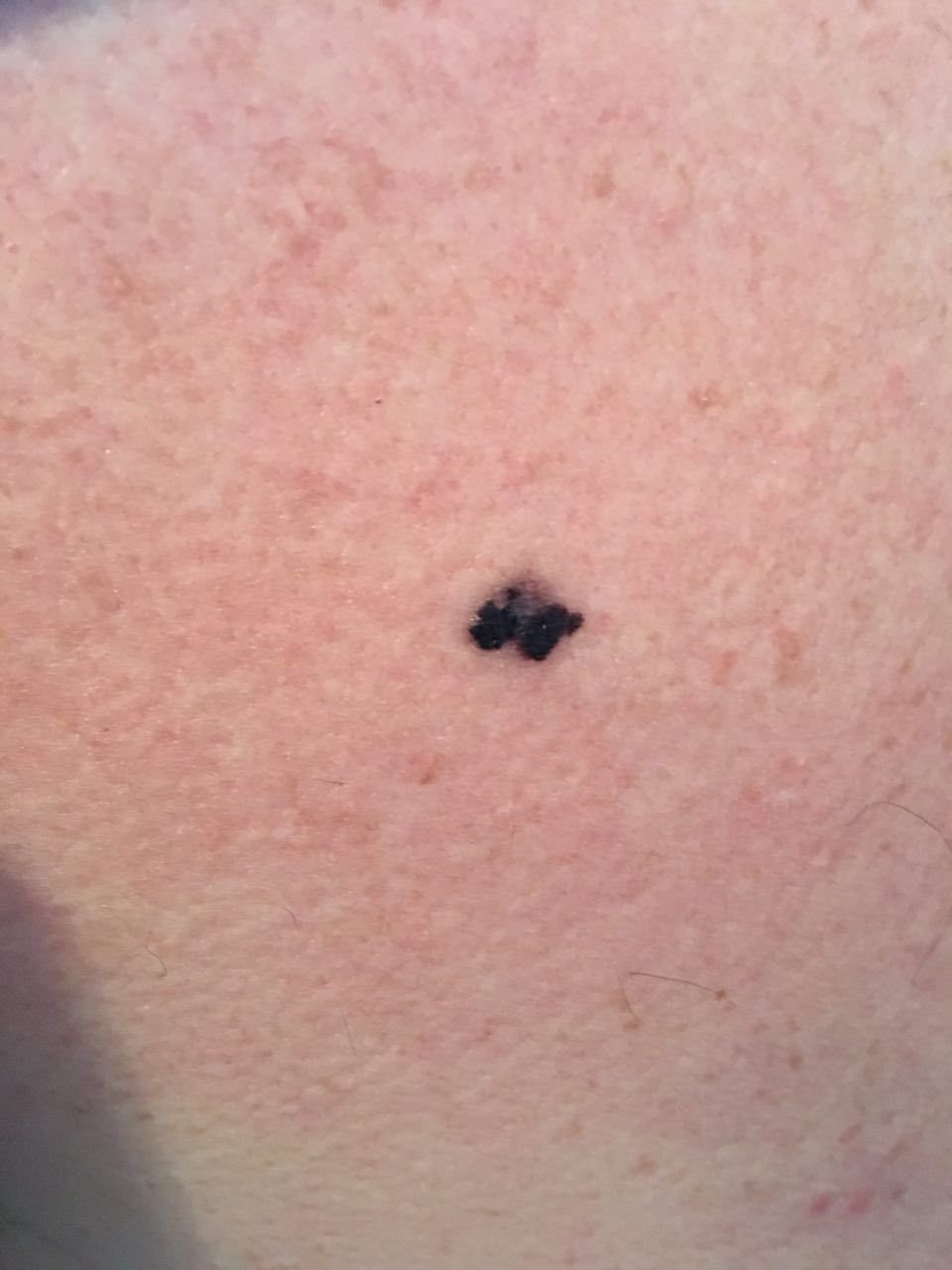
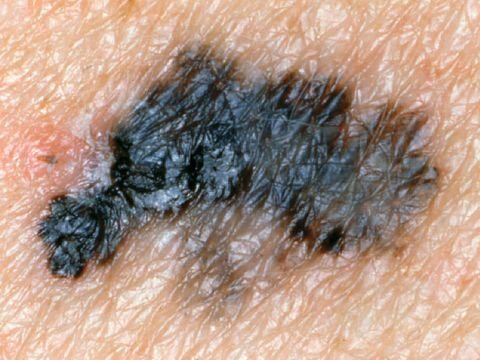
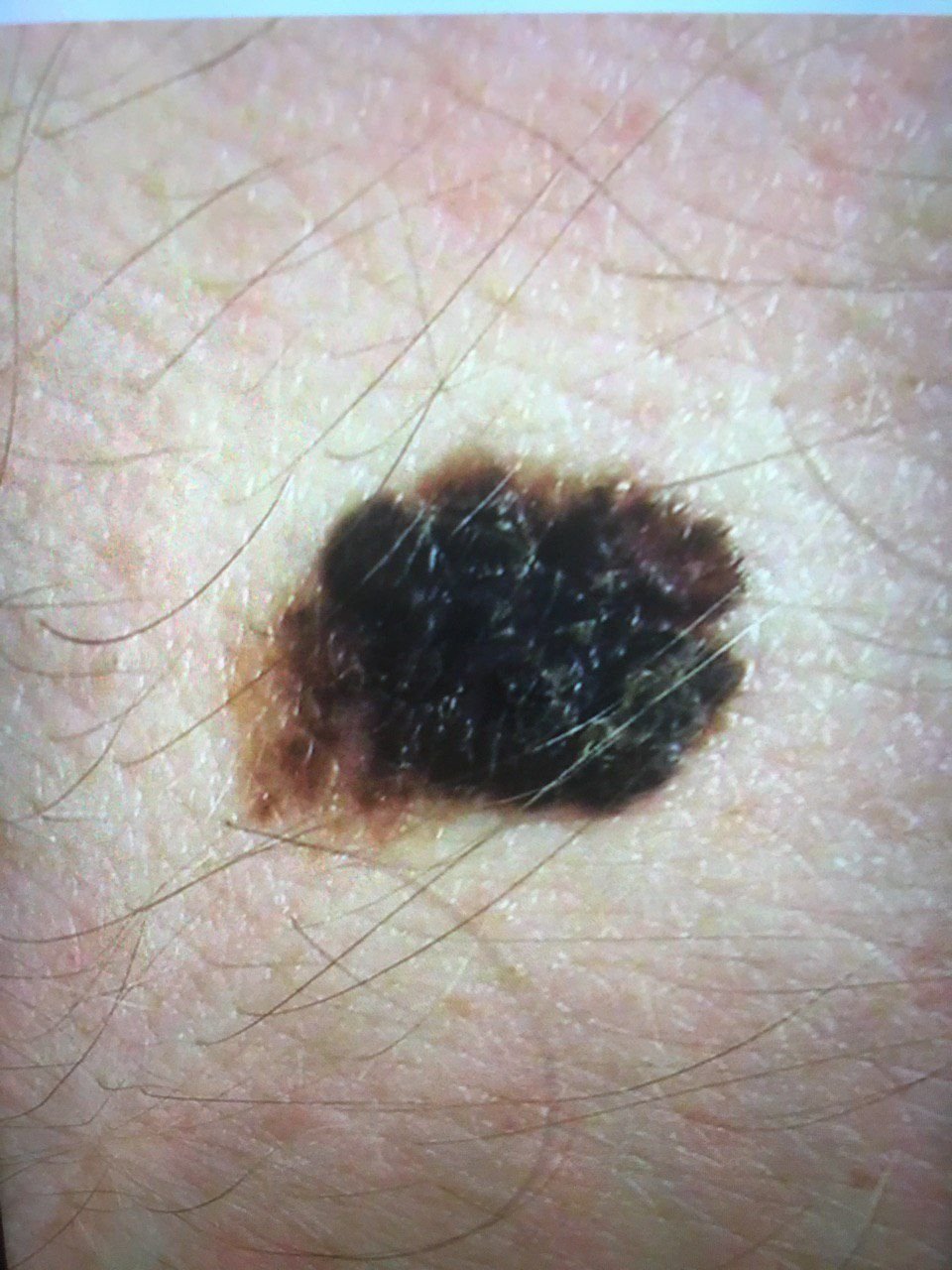
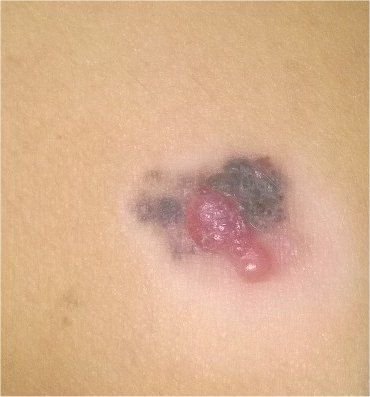
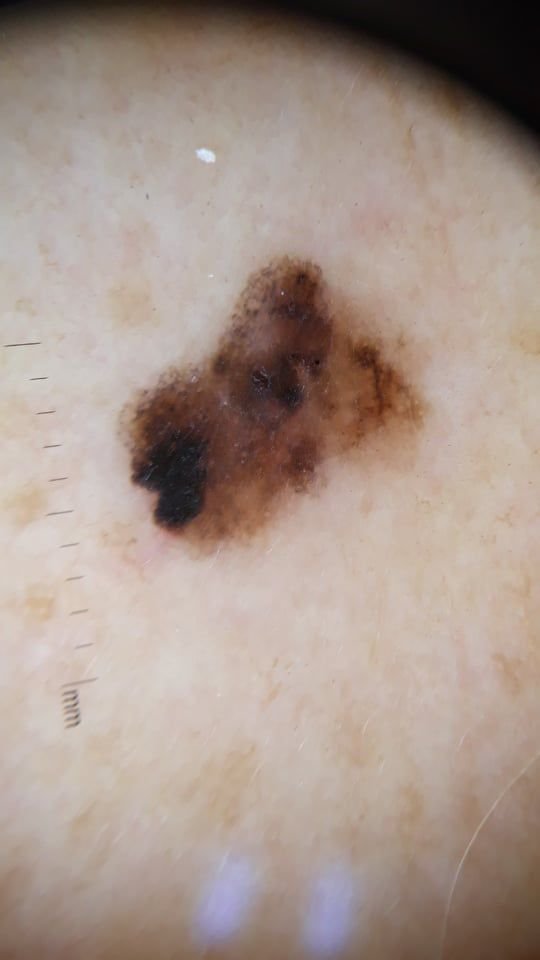
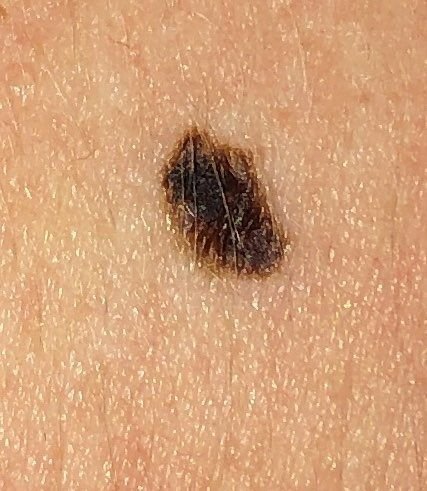
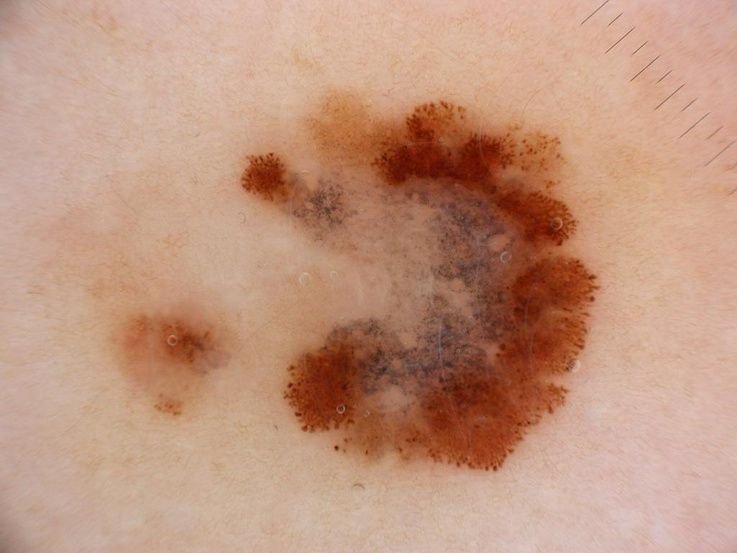
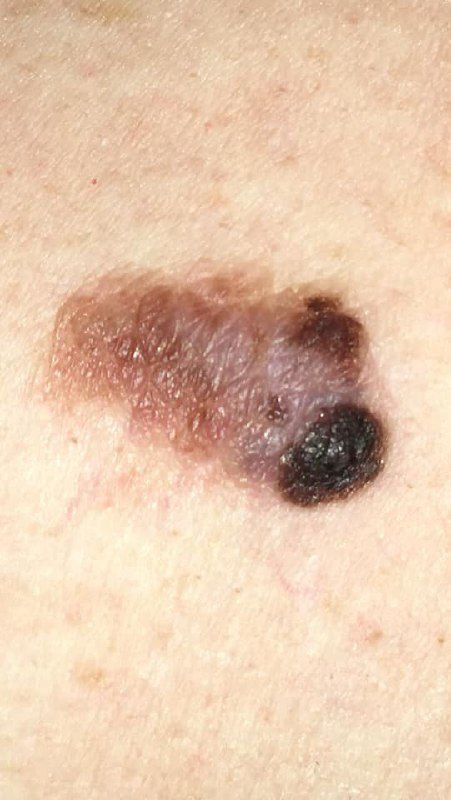
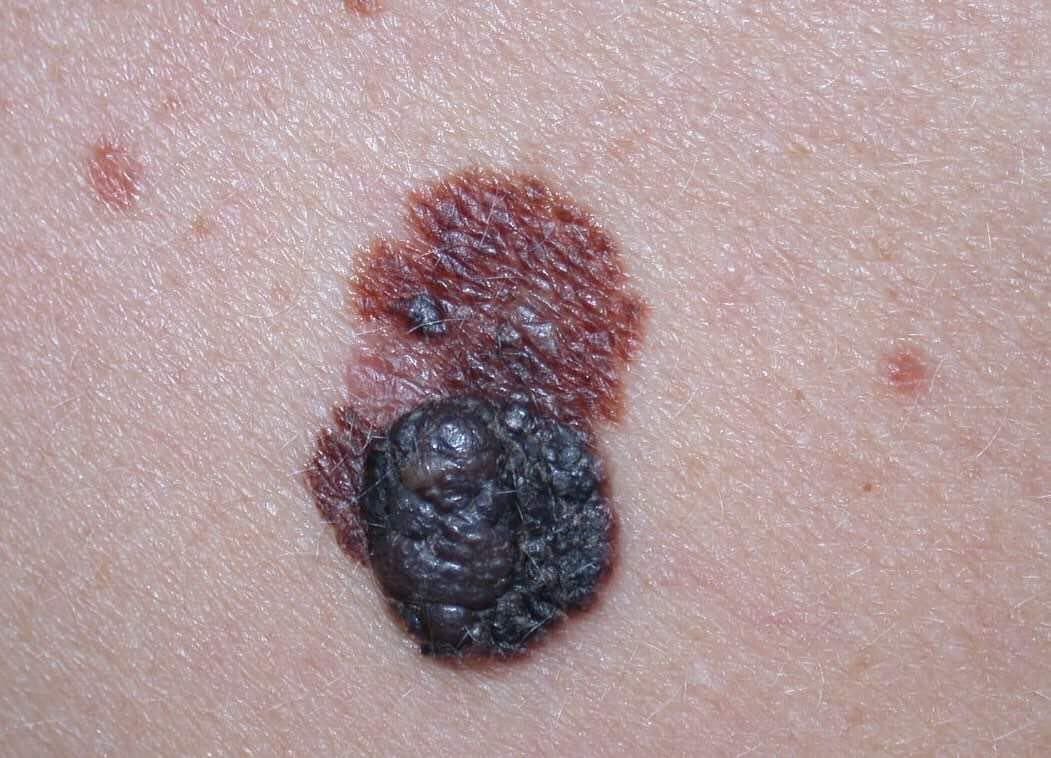
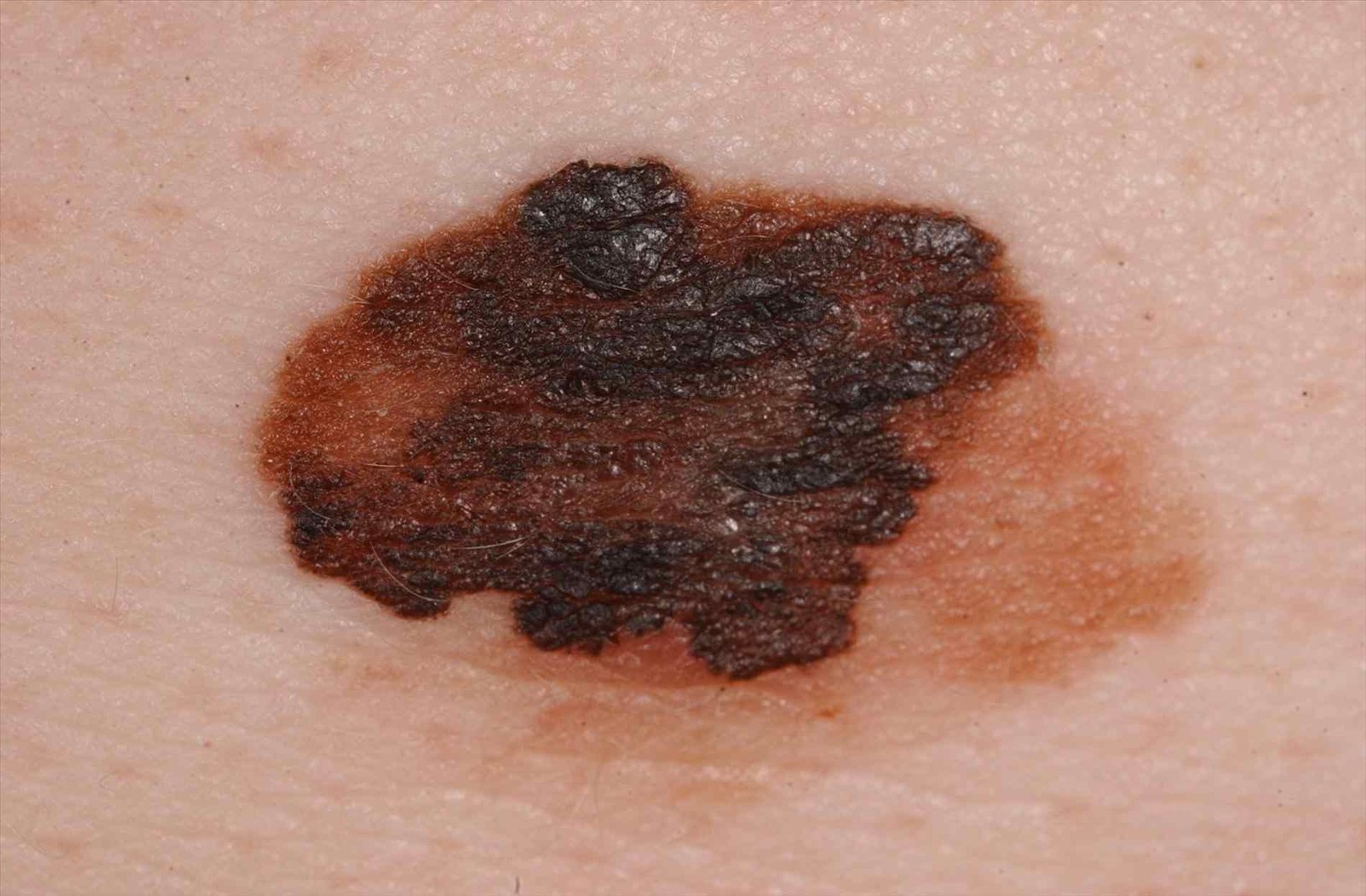
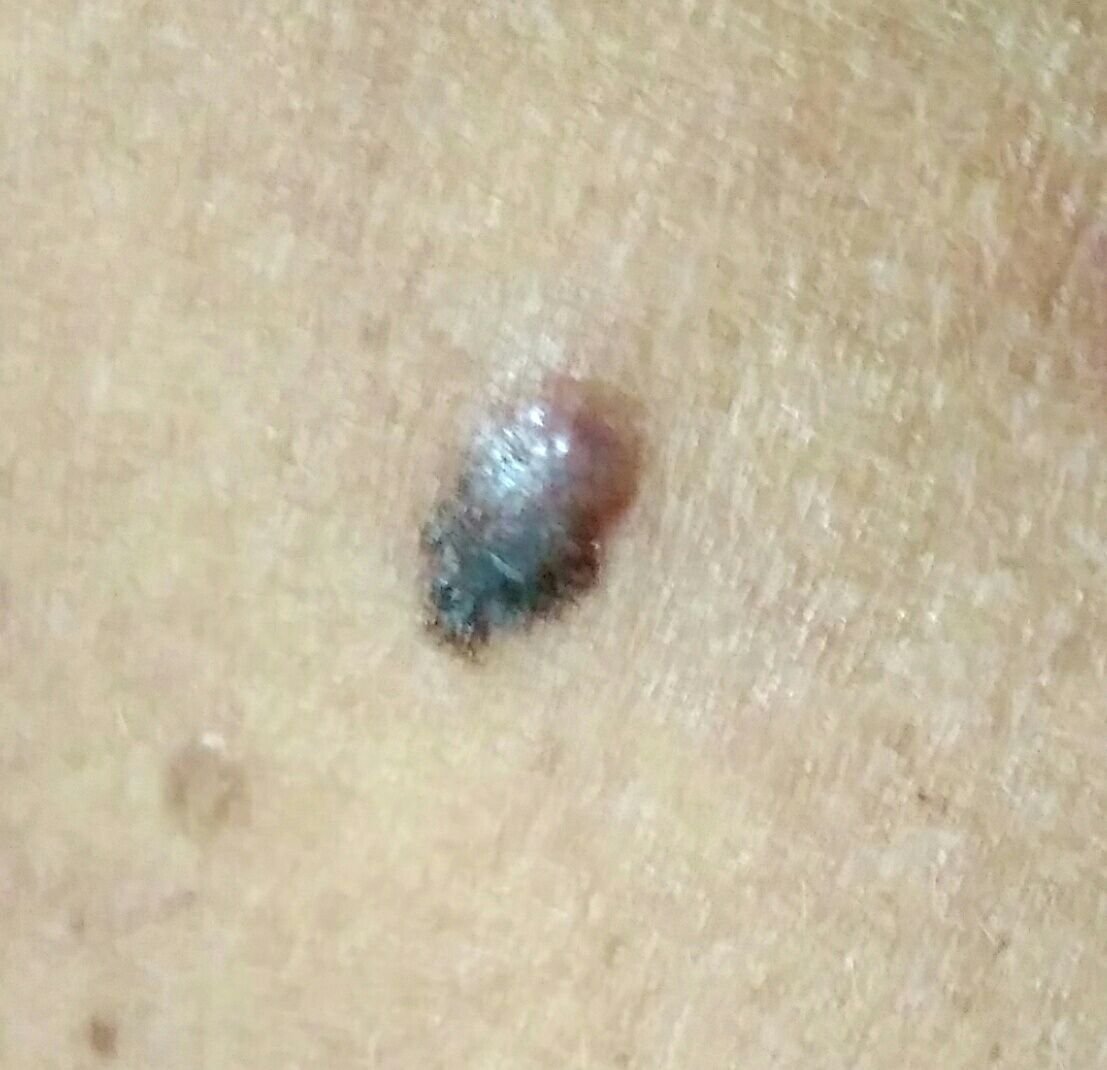
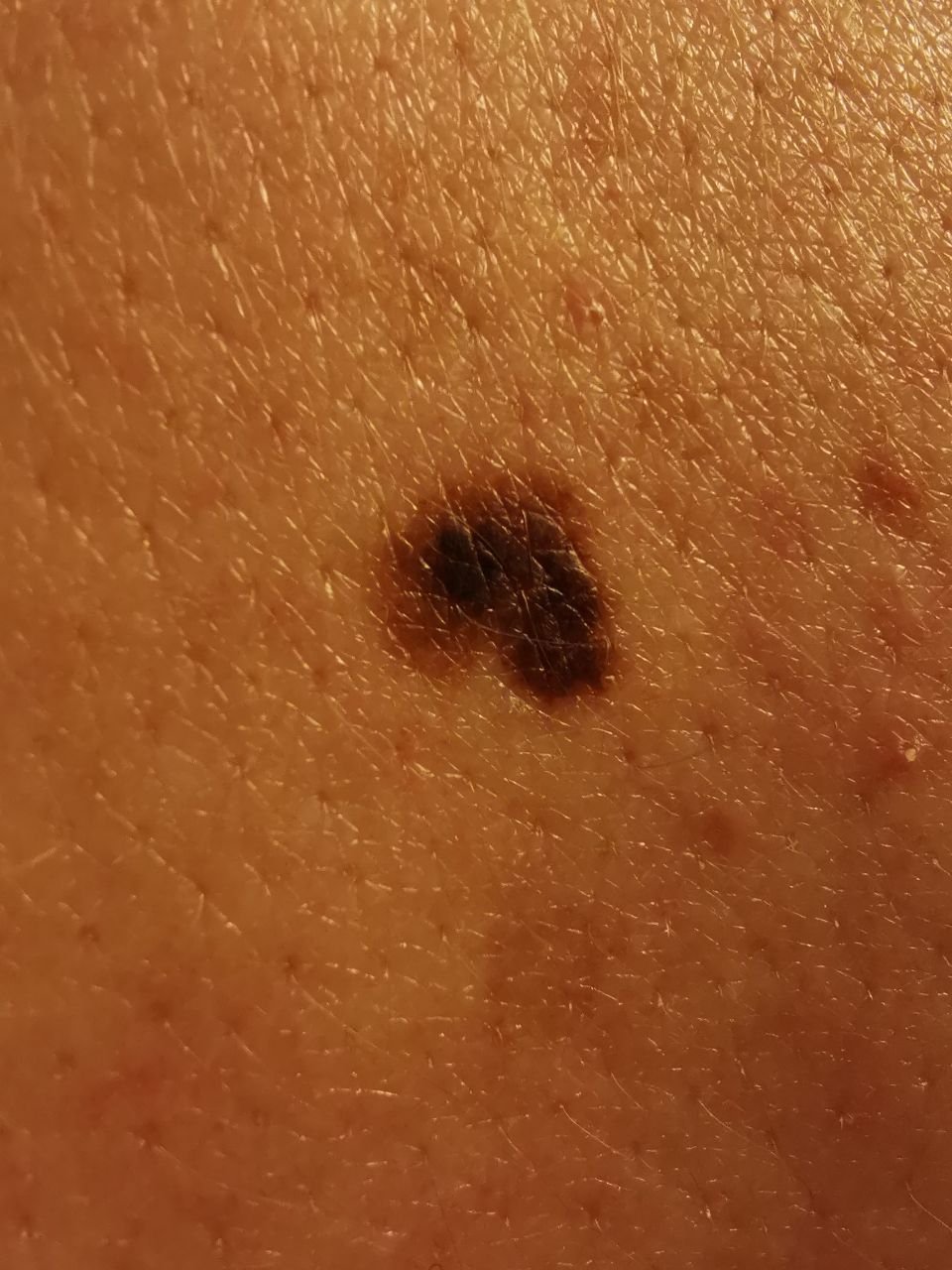
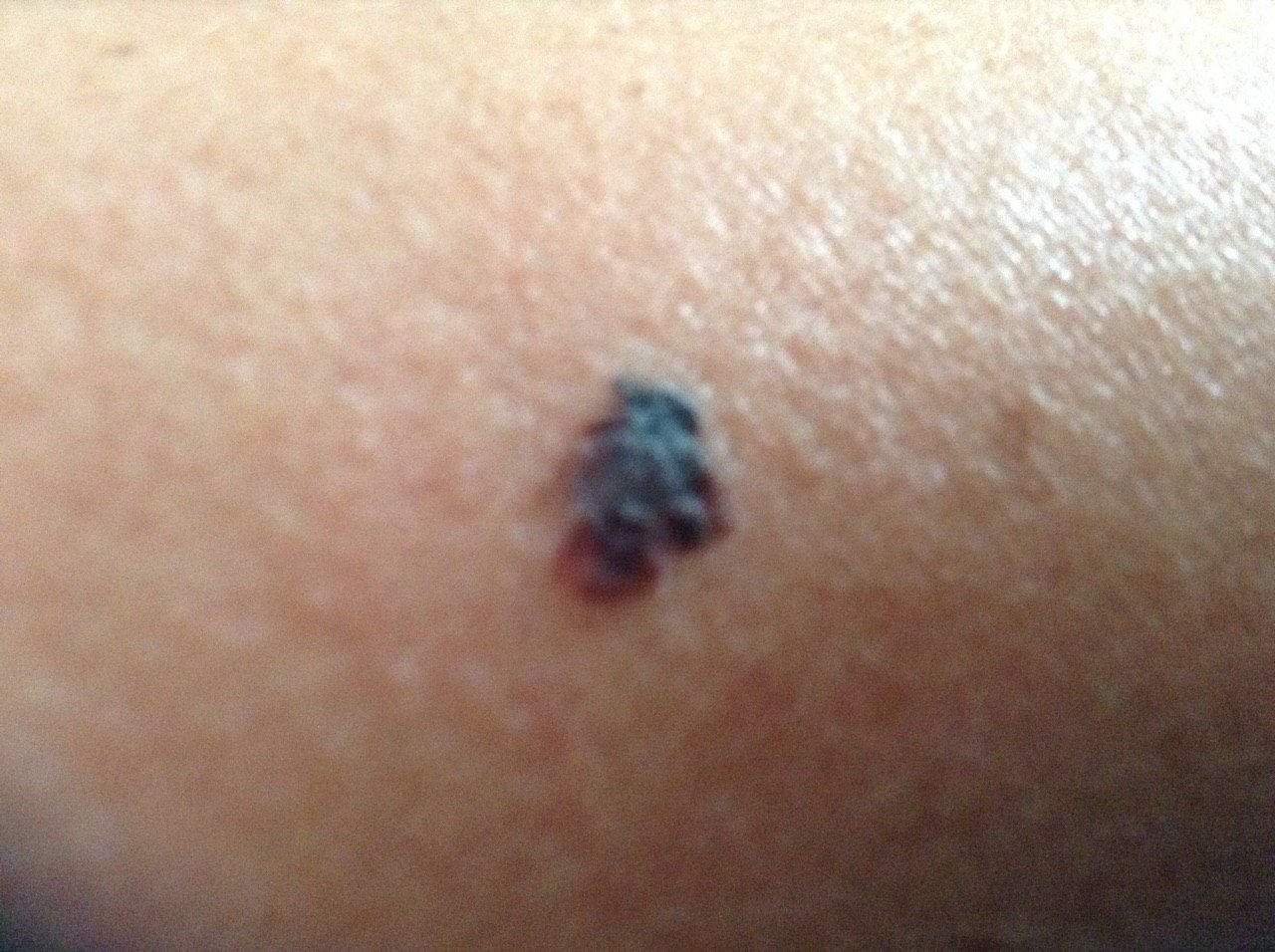
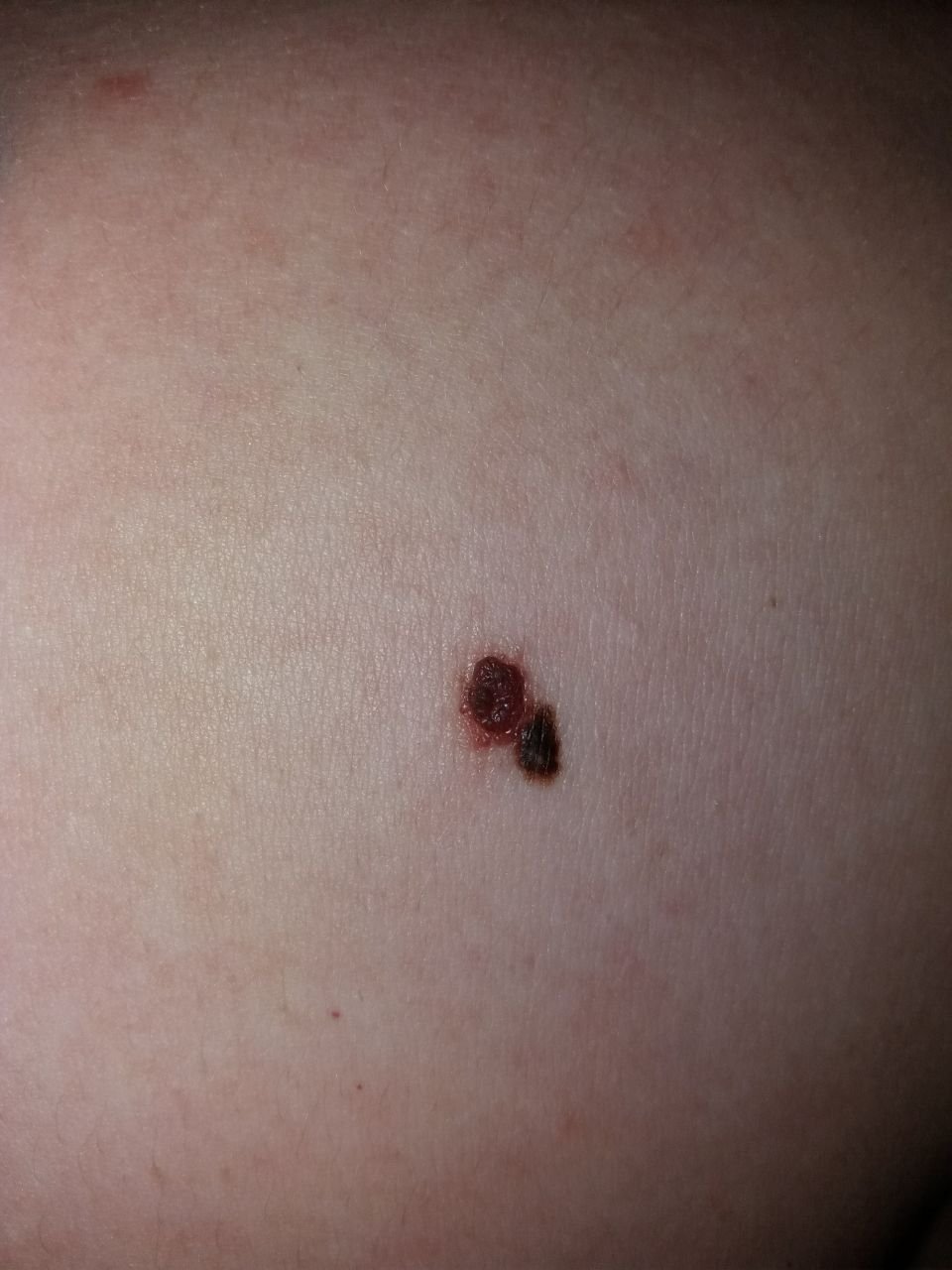
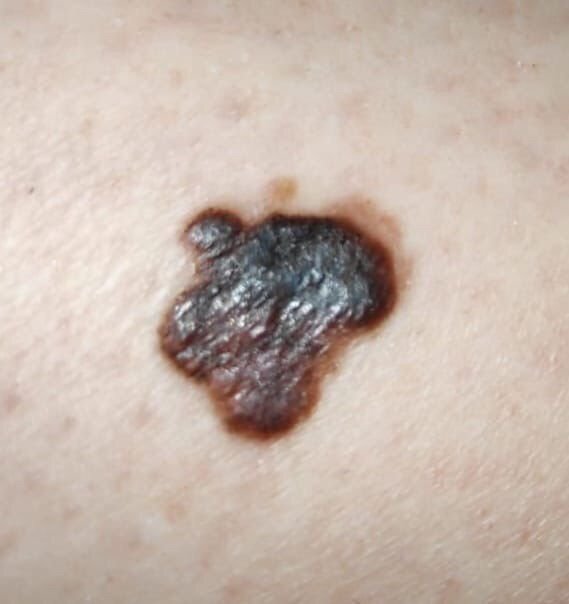
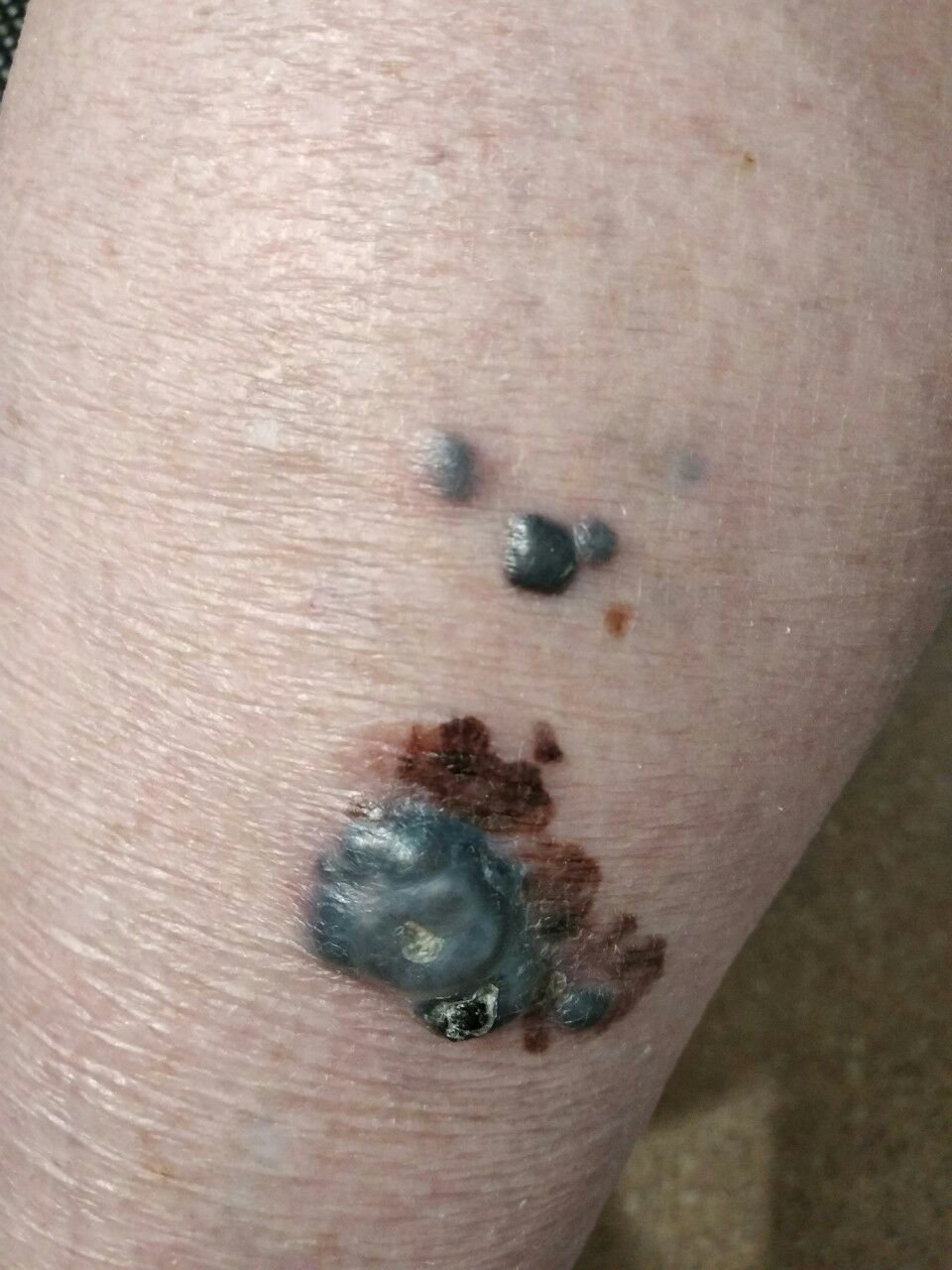
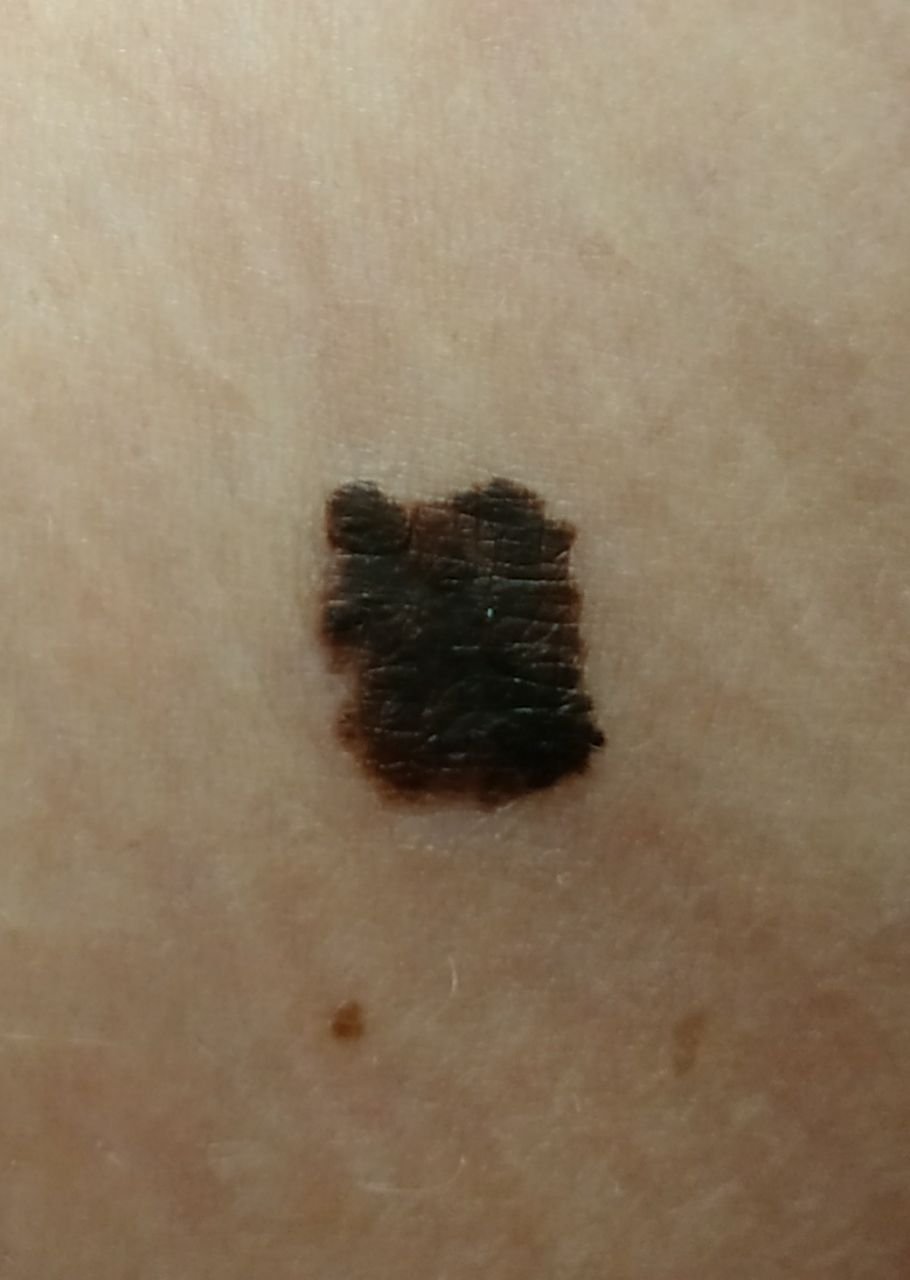
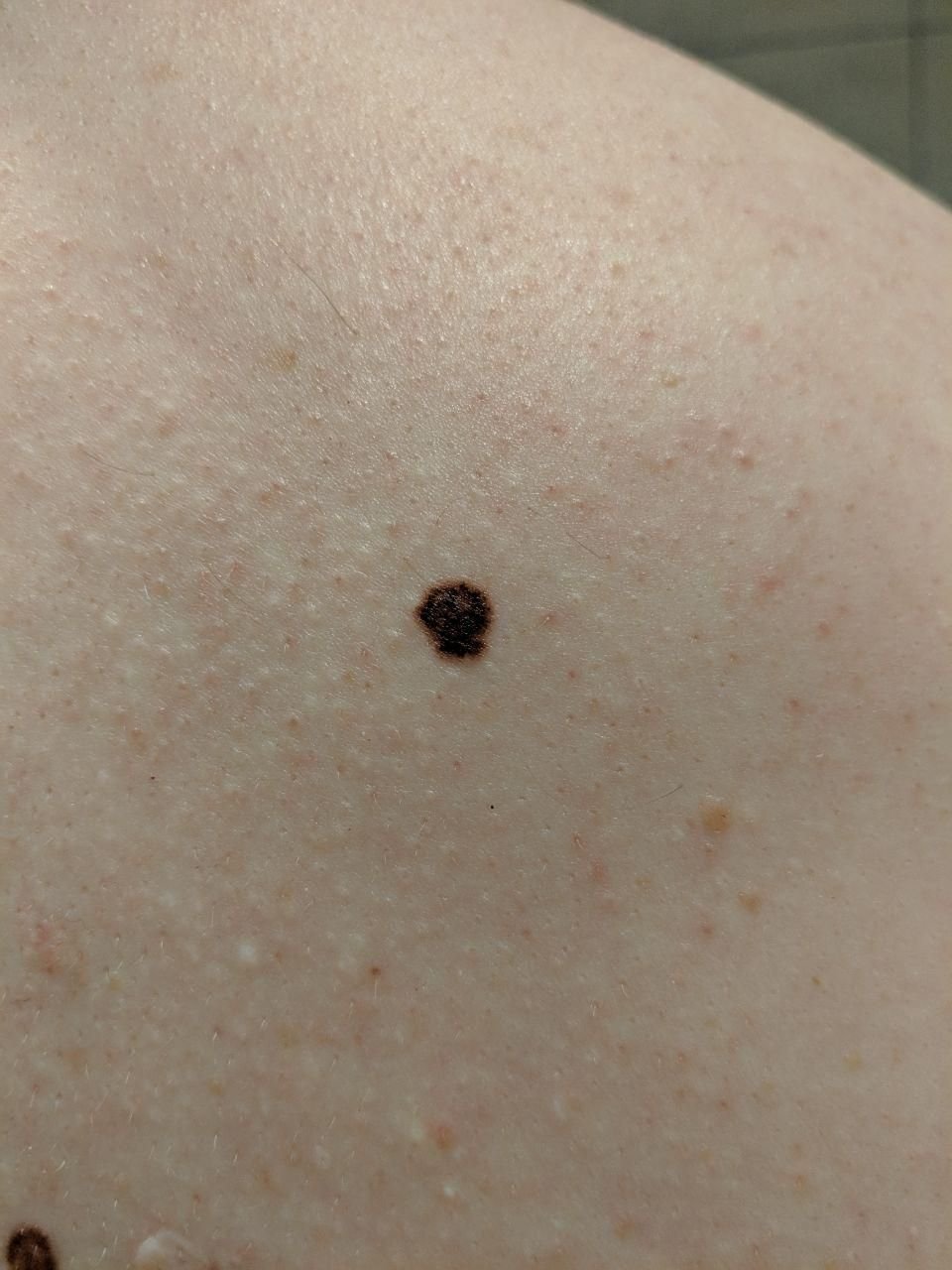
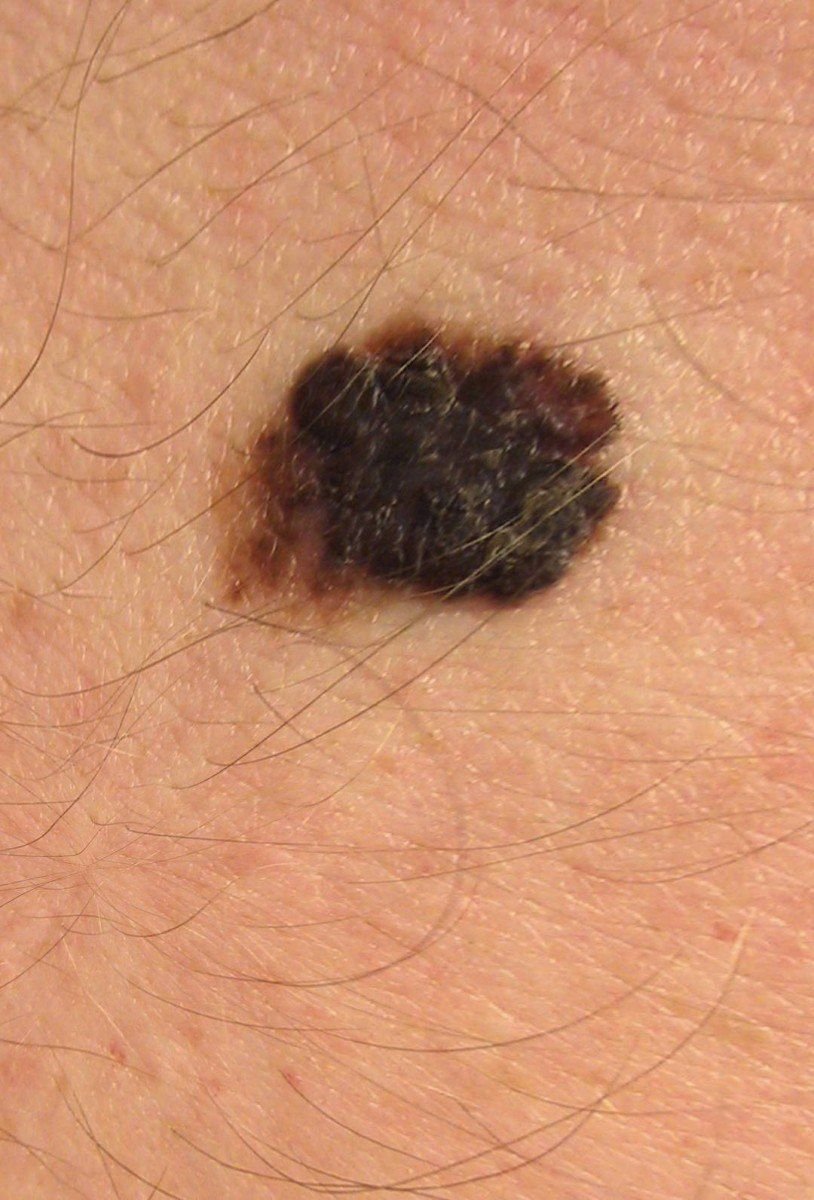
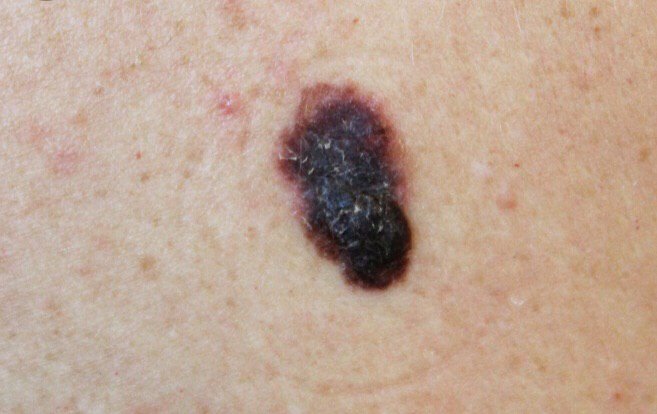
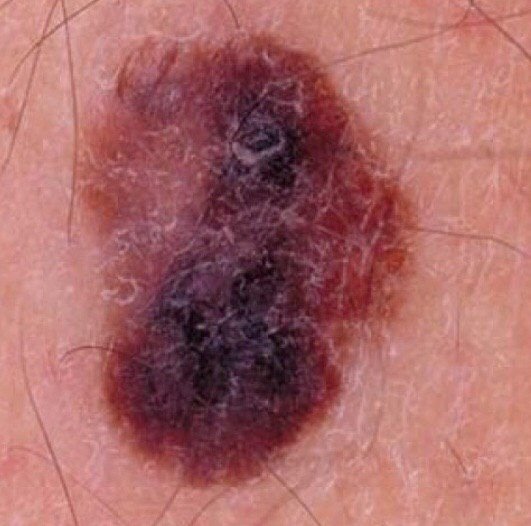
Den kliniske præsentation af melanom varierer meget, men der er karakteristiske visuelle tegn, der kan advare både patienter og medicinske fagfolk om dets tilstedeværelse. En melanom læsion kan fremstå som et fladt eller hævet område, eller en kombination af begge, på hudens overflade. Disse læsioner udviser ofte et multiformet udseende og har tendens til at adskille sig i tekstur, farve og form fra normal hud eller godartede modermærker. I de tidligste stadier—betegnet som stadium 0 (in situ) eller stadium I—kan det naturlige hudmønster stadig være bevaret. Men som sygdommen skrider frem, bliver overfladen ofte glat, ujævn eller nodulær, med træk såsom sårdannelse, skorpe og endda spontan blødning, der bliver synlige.
For at standardisere den tidlige opdagelse af melanom bruger det medicinske fællesskab det bredt accepterede ABCDE systemet (introduceret af Friedman i 1985), som er designet til at hjælpe med at vurdere mistænkelige pigmenterede hudlæsioner:
- A – Asymmetri: Den ene halvdel af læsionen matcher ikke den anden halvdel i form eller størrelse.
- B – Kant: Kanterne af læsionen er ujævne, takket eller slørede, især i mere avancerede stadier.
- C – Farve: Ujævn pigmentering med flere nuancer af brun, sort eller andre farver som blå, pink eller hvid.
- D – Diameter: Melanomer er normalt større end 5–6 mm, selvom mindre læsioner stadig kan være farlige.
- E – Udvikling: Læsionen ændrer sig over tid i størrelse, form, overfladestruktur, eller symptomer som kløe eller blødning.
Yderligere advarselssignaler, der kan ledsage eller udvikle sig senere, inkluderer forsvinden af hår fra mole, nye fornemmelser som prikkende eller brændende, hærdning af læsionen, udseendet af satellitpletter omkring den primære tumor, og forstørrelse af nærliggende lymfeknuder. Hvis tre eller flere af disse symptomer vises samtidigt, er sandsynligheden for melanom ekstremt høj—over 80% ifølge kliniske data.
Selvom melanom kan forekomme hvor som helst på kroppen, er der nogle køns- og aldersrelaterede mønstre. Kvinder er mere tilbøjelige til at udvikle melanom på de nedre ekstremiteter (ben), mens mænd oftest udviser det på torsokroppen. Hos ældre voksne er ansigtets melanomer mere udbredt, ofte på grund af kumulativ soludsættelse gennem årene.
Dermatoskopisk Beskrivelse: Mikroskopiske Mønstre af Malignitet
Dermatoskopi afslører meget specifikke visuelle mønstre forbundet med melanom, hvilket kan hjælpe med at skelne mellem maligne læsioner og benigne. Et af de vigtigste dermatoskopiske fund er multikomponentstruktur—tilstedeværelsen af flere overlappende visuelle karakteristika inden for en enkelt læsion.
Almindelige dermatoskopiske træk ved melanom inkluderer:
- Uvanlig pigmentnet: Ujævn pigmentering med varierende intensitet og fordeling.
- Uregelmæssige striber: Visar ofte som klubformede eller strålende strukturer på periferien.
- Asymmetrisk fordelte globuler og prikker: Disse vises i ujævne klynger inden for læsionen.
- Farveasymmetri: Flere nuancer, herunder sort, brun, rød, hvid og blå, spredt over læsionen.
- Perifer radial stream: Lysprojektioner eller stråler der strækker sig fra kanten.
- Hypopigmentation og regressionsstrukturer: Områder hvor pigment er tabt eller hvor arvæv indikerer tumorregression—et negativt prognostisk tegn.
- Blå-hvidt slør: Opaque blålige områder over en hvid base, som ofte indikerer dybere dermal invasion.
- Unormale vaskulære mønstre: Uregelmæssige blodkar ses ofte i aggressive former for melanom.
Differentialdiagnose: Tilstande der kan ligne melanom
Det er kritisk vigtigt at skelne melanom fra andre pigmenterede eller vaskulære hudlæsioner, da fejldiagnoser kan føre til forsinket behandling og dårligere resultater. Tilstande der kan ligne melanom inkluderer:
- Medfødt dermal melanocytose: Såsom mongolske pletter, som er til stede ved fødslen.
- Pigmenterede nevi: Inklusive både simple og papillomatøse typer, som kan efterligne tidlige melanomtræk.
- Hemangiomer: Særligt dem, der er kompliceret af trombose, som kan ændre deres farve og tekstur.
- Blå nevus: En dybt pigmenteret læsion, der kan virke alarmerende, men som normalt er godartet.
- Spitz nevus: Ofte set hos børn og unge, men dens lighed med melanom kræver histologisk bekræftelse.
- Dysplastiske nevi: Atypiske modermærker, der kan udvikle sig til melanom eller sameksistere med det.
- Lentigo: Aldersrelaterede pigmenterede pletter, der kræver omhyggelig evaluering.
- Pigmenteret basocellulært karcinom: En anden form for hudkræft, der kan vise lignende farve og overfladeegenskaber.
Risici: Hvorfor Melanom Betragtes Som En Af De Dødbringende Hudkræftformer
Melanom er bredt anerkendt som en af de mest aggressive og livstruende typer af hudkræft. Globalt set er incidensen af melanom steget kraftigt, med antallet af nye tilfælde, der fordobles cirka hvert syvende år. Denne alarmerende tendens tilskrives primært øget eksponering for ultraviolet (UV) stråling—både naturlig (fra solen) og kunstig (fra solarium)—og folks tendens til at rejse hyppigere til solrige områder, ofte uden tilstrækkelig solbeskyttelse.
Omtrent halvdelen af alle melanomer opstår på hud, der tidligere ser sund ud, uden synlige forudgående læsioner. De resterende 50 % kommer fra tidligere godartede pigmenterede neoplasmer, såsom modermærker. Denne dobbelte oprindelse komplicerer tidlig opdagelse og øger risikoen for forsinket diagnose. Mens melanom er omkring 10 gange sjældnere end andre typer af hudkræft (som basocellulært eller pladecellekarcinom), er det ansvarligt for størstedelen af dødsfald relateret til hudkræft. Faktisk er melanoms mortalitetsrate cirka 3,5 gange højere end for andre maligne hudtumorer.
Taktikker: Klinisk Strategi for Melanom Håndtering
Når melanom mistænkes, er det afgørende at konsultere en kvalificeret onkolog eller dermatolog uden forsinkelse. Det første skridt involverer en grundig diagnostisk evaluering, inklusive klinisk undersøgelse og biopsi. I tilfælde hvor diagnosen forbliver usikker, kan en kortsigtet observationsperiode med hyppig overvågning anbefales. Imidlertid udføres dermere almindeligt en komplet excision af den mistænkte læsion, efterfulgt af histopatologisk analyse for at bekræfte diagnosen.
Når melanom er bekræftet, udføres yderligere tests for at bestemme, om kræften er spredt til nærliggende lymfeknuder eller fjerne organer. Denne stadieinddeling er afgørende for at skabe en individuelt tilpasset behandlingsplan og kan involvere billeddannelsesteknologier som CT-scanninger, MR-scanninger eller PET-scanninger.
Behandling: Medicinske og Kirurgiske Tilgange
Grundstenen i behandlingen af melanom er kirurgisk excision. Typisk involverer dette at fjerne tumoren sammen med en margen af sund hud for at sikre fuldstændig udryddelse. Proceduren udføres under lokal, regional eller generel anæstesi afhængigt af tumorens størrelse og placering. Hvis kræften har spredt sig til regionale lymfeknuder, kan en lymfadenektomi (kirurgisk fjernelse af lymfeknuder) være nødvendig.
For patienter med fjerne metastaser bliver behandlingen mere kompleks og kan involvere en kombination af kemoterapi, immunterapi (inklusive immuncheckpoint-hæmmere), målrettede terapier baseret på genetisk profilering af tumoren og strålebehandling. Minimalt invasive teknikker eller palliativ kirurgi kan også anvendes for at lindre symptomer og forbedre livskvaliteten.
Det er vigtigt at bemærke, at overfladiske eller minimalt invasive procedurer som laserterapi eller kryodestruktion ikke betragtes som tilstrækkelige behandlinger for melanom, selv i de tidligste stadier. Sådanne metoder kan efterlade maligne celler, som fører til tilbagefald eller metastase.
Forebyggelse: Sådan Minimeres Risikoen for at Udvikle Melanom
Forebyggelse af melanom begynder med proaktiv og opmærksom pleje af huden. Nøgleforebyggende strategier inkluderer:
- At undgå overdreven solbestråling, især i de mest intense UV-timer (10-16);
- At bruge bredspektret solcreme med SPF 30 eller højere dagligt, selv på overskyede dage;
- At bære beskyttende tøj, hatte og solbriller når man er udendørs;
- At undgå kunstige solbadning apparater, såsom solarium og sollamper;
- At være opmærksom på hudforandringer, herunder nye modermærker eller udviklende læsioner;
- At søge professionelle hudtjek årligt eller som anbefalet baseret på individuelle risikofaktorer.
Derudover bør personer med en personlig eller familiær historie med melanom, eller dem med flere atypiske modermærker, overveje periodisk dermatoskopisk overvågning. Tidlig anerkendelse og hurtig fjernelse af potentielt farlige læsioner er stadig den mest effektive måde at forhindre progressionen af melanom til fremskredne stadier.