Lichen Planus (ICD-10: L43) ⚠️
Likeni Plani: Krooniline Inflamatoorne Dermatoos Tundmatu Etioloogiaga
Ülevaade
Likeni plani (LP) on krooniline põletikulise nahahaigus ja limaskesta seisund, mida iseloomustavad sügelised, mitme külje poolsed, lameülemised papulid, mis on tavaliselt violetse või punase-lilla värvi. See on mitte-nakkav haigus, mille päritolu on ebaselge ning mis võib mõjutada nahka, küüsi, peanahka, suuõõnt ja suguelundeid. LP võib esineda igas vanuses, kuid kõige sagedamini esineb see täiskasvanutel vanuses 30–60 aastat.
Hoolimata oma healoomulisest iseloomust võib LP oluliselt halvendada elukvaliteeti püsiva sügeluse, limaskesta osalemise või armistumise alopeetsia tõttu raskematel juhtudel. Enamikul patsientidest haigus laheneb iseenesest mõne kuu kuni paari aasta jooksul, kuigi korduvad ägenemised on võimalikud.
Etioloogia ja Võimalikud Provotseerijad
Likeni plani täpset põhjust ei teata endiselt. Kuid usutakse, et see on rakusalajane autoimmuunreaktsioon, kus tsütotoksilised T-rakud ründavad basaalseid keratinotsüüte. Järgmised tegurid on seotud seisundi käivitamise või süvenemisega:
- Hepatiit C viiruse (HCV) infektsioon, eriti suu- ja erosioonivormide korral;
- Ravimid: Vererõhku alandavad ained, antimalaarilised ained, diabeediravimid, MSPVA-d ja teatud südameravimid;
- Kokkupuude raskmetallidega: Kulda, elavhõbedat, arseeni (nt. hambaproteeside kaudu);
- Autoimmuunhaigused: LP võib esineda koos muude autoimmuunhaigustega (nt. vitiligo, alopeetsia areata, kilpnäärme põletik);
- Stress: Emotsionaalne või füüsiline stress võib aidata kaasa haiguse algusele või halvenemisele.
Väline Likeni Plani: Kliinilised Ilmingud
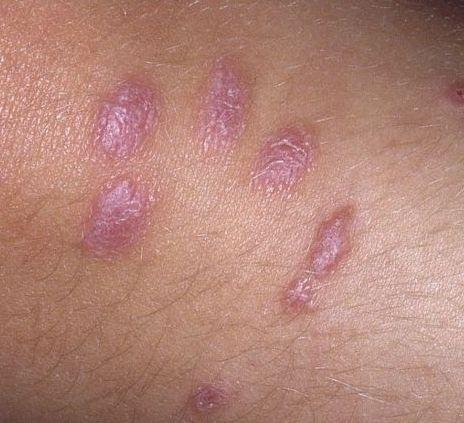
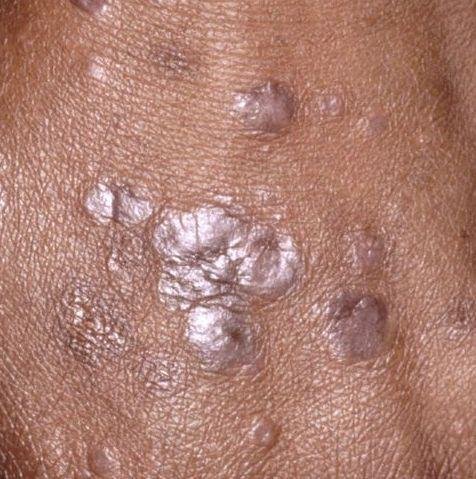
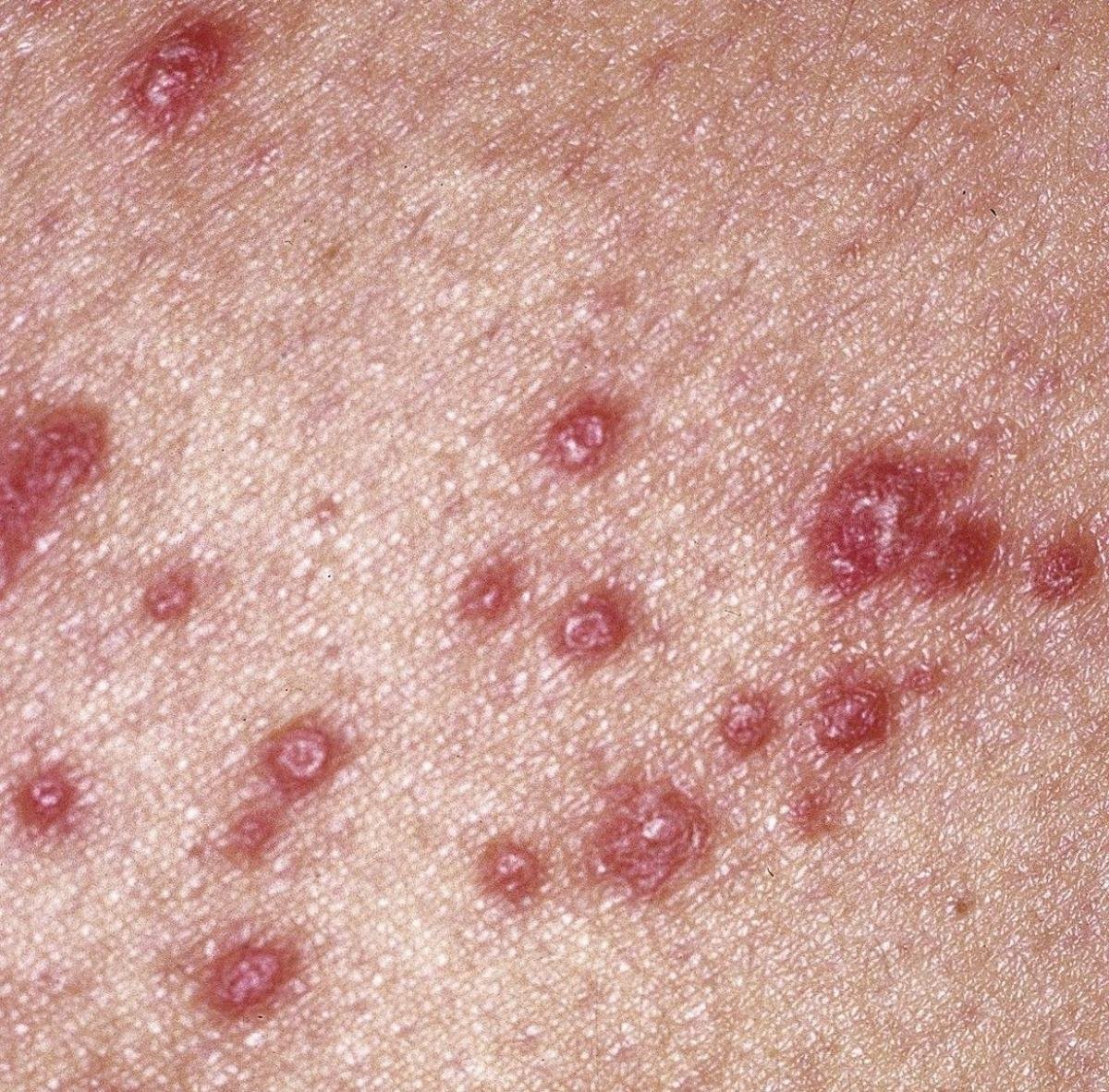
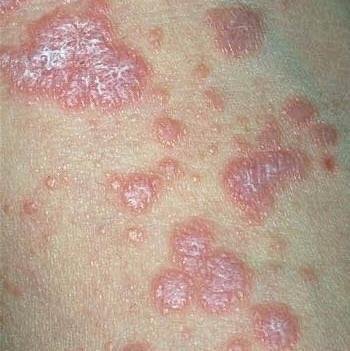
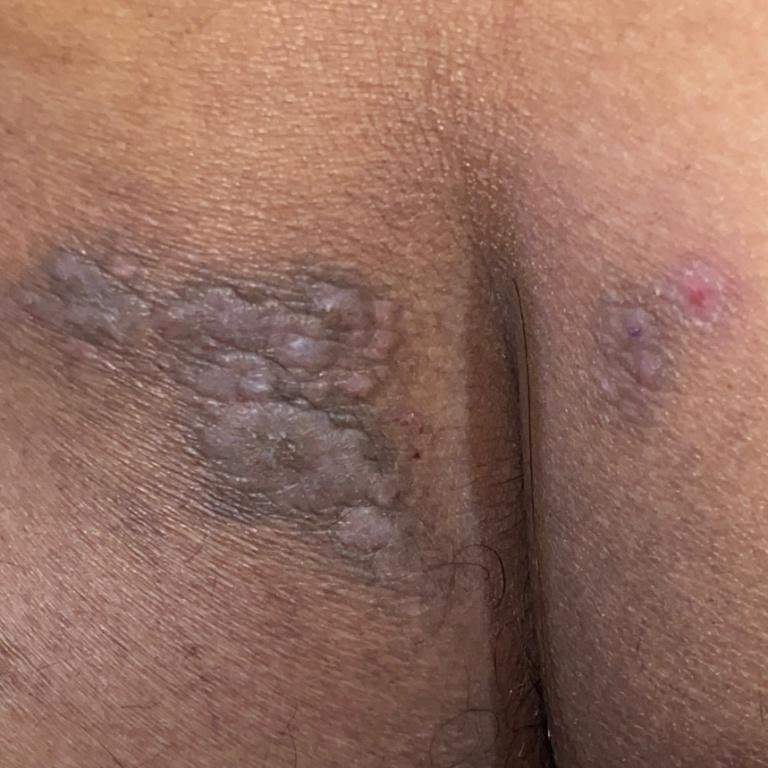
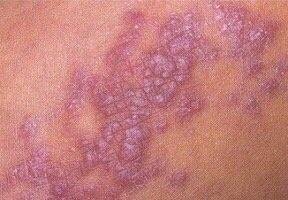
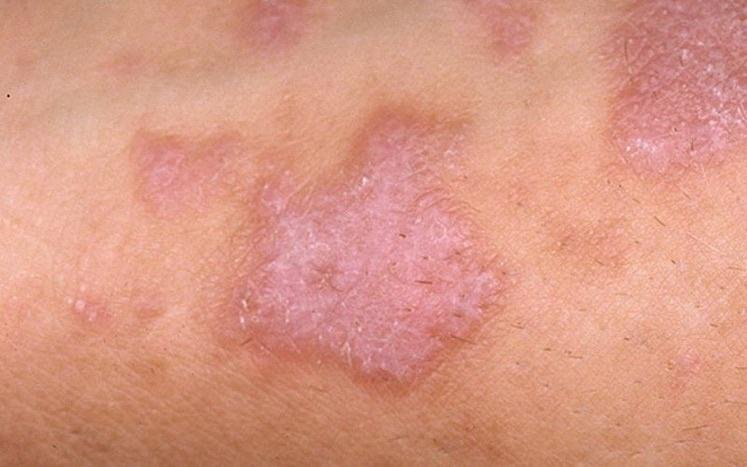
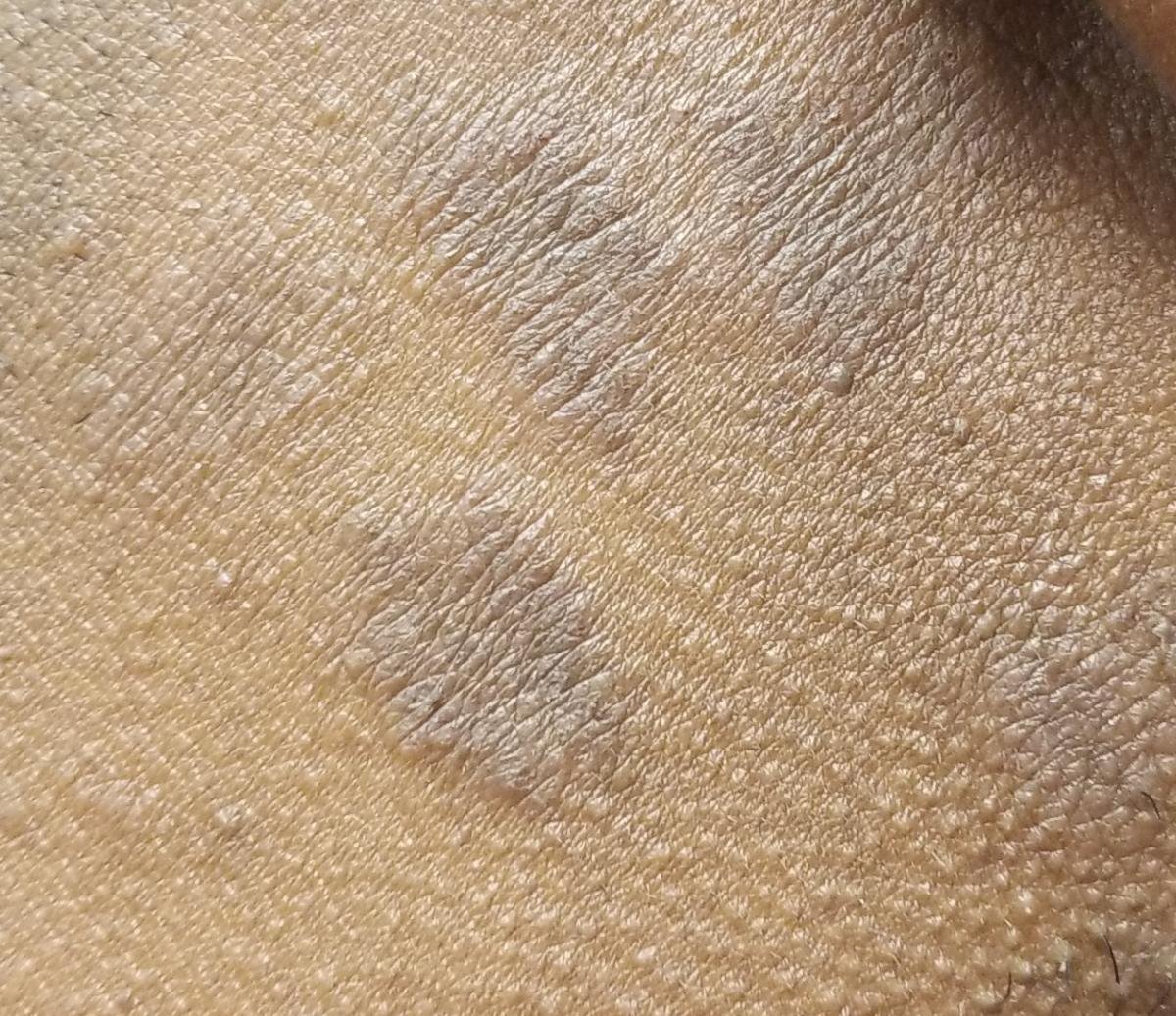
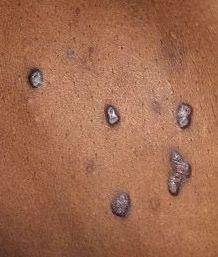
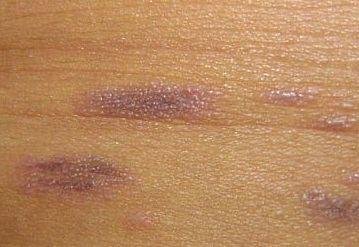
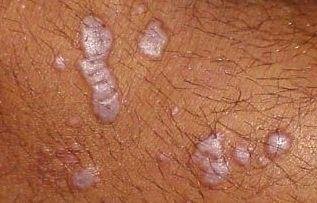
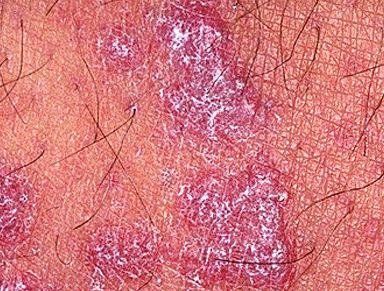
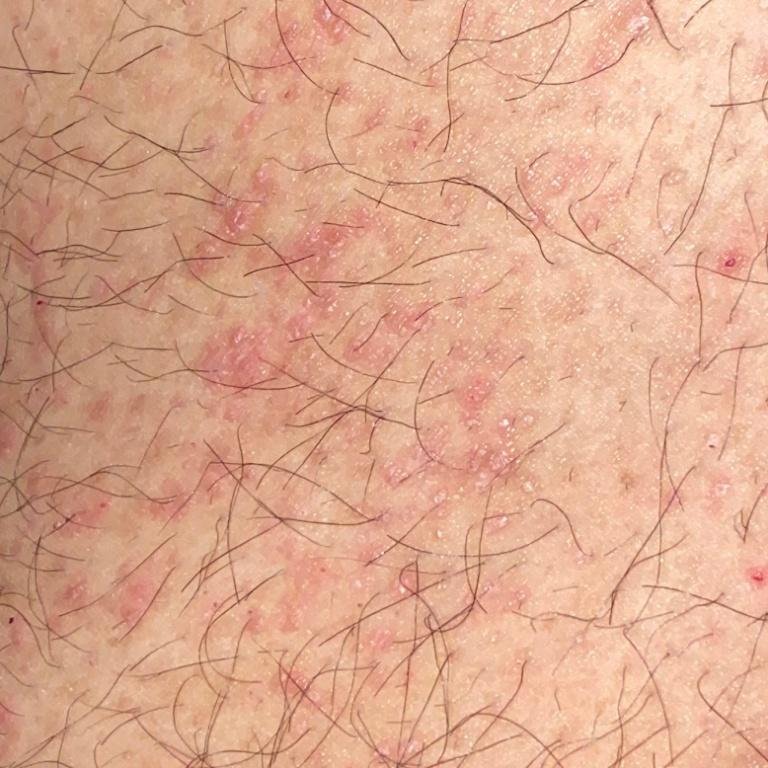
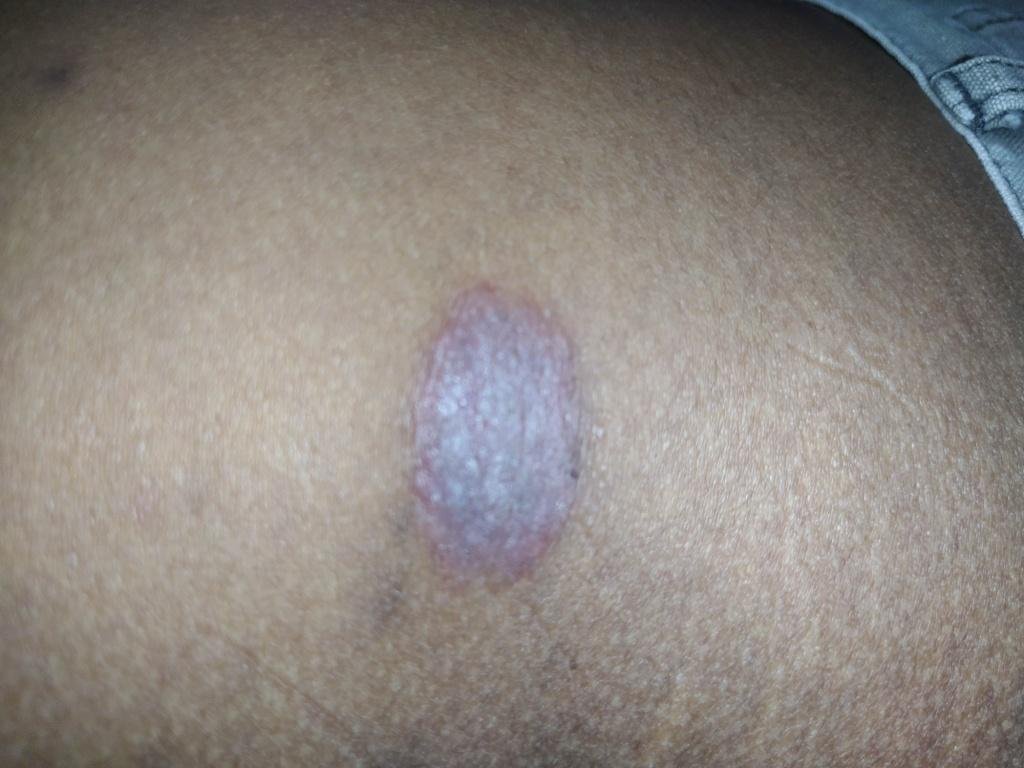
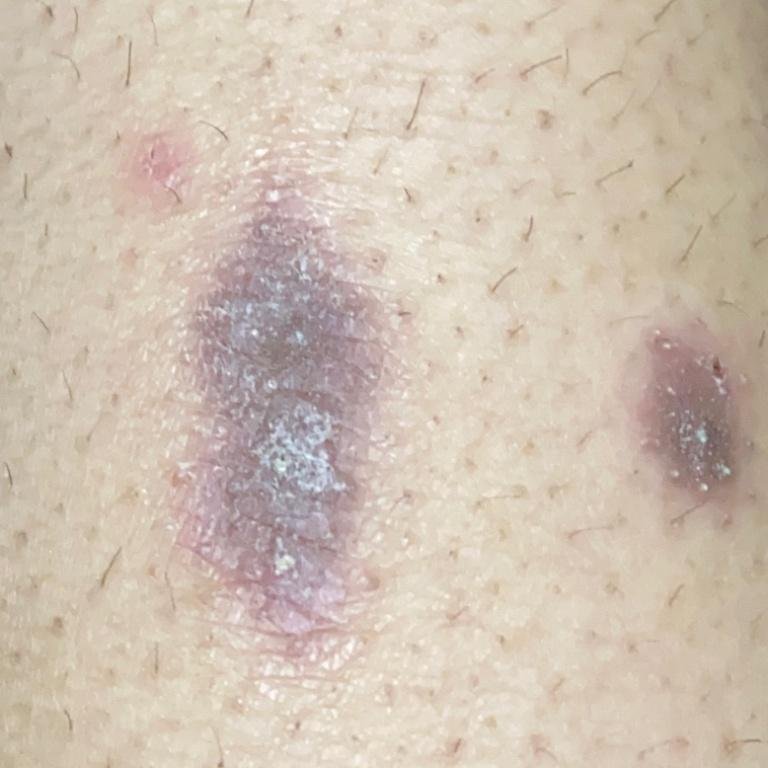
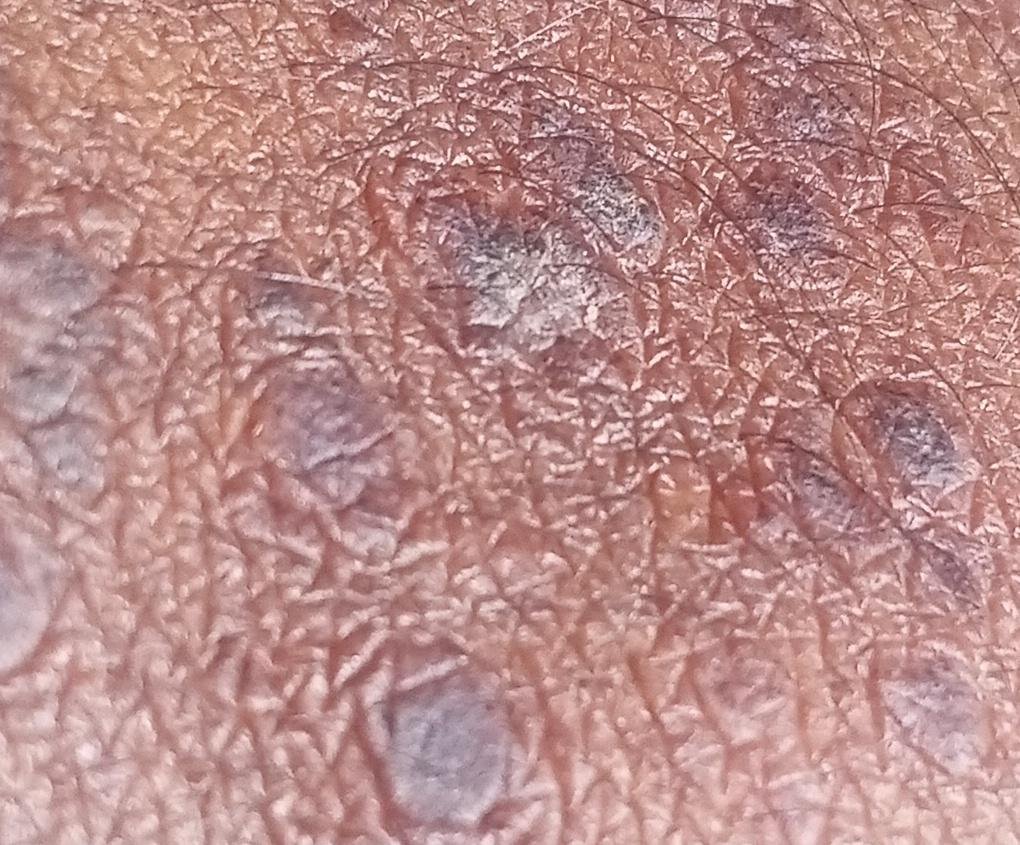
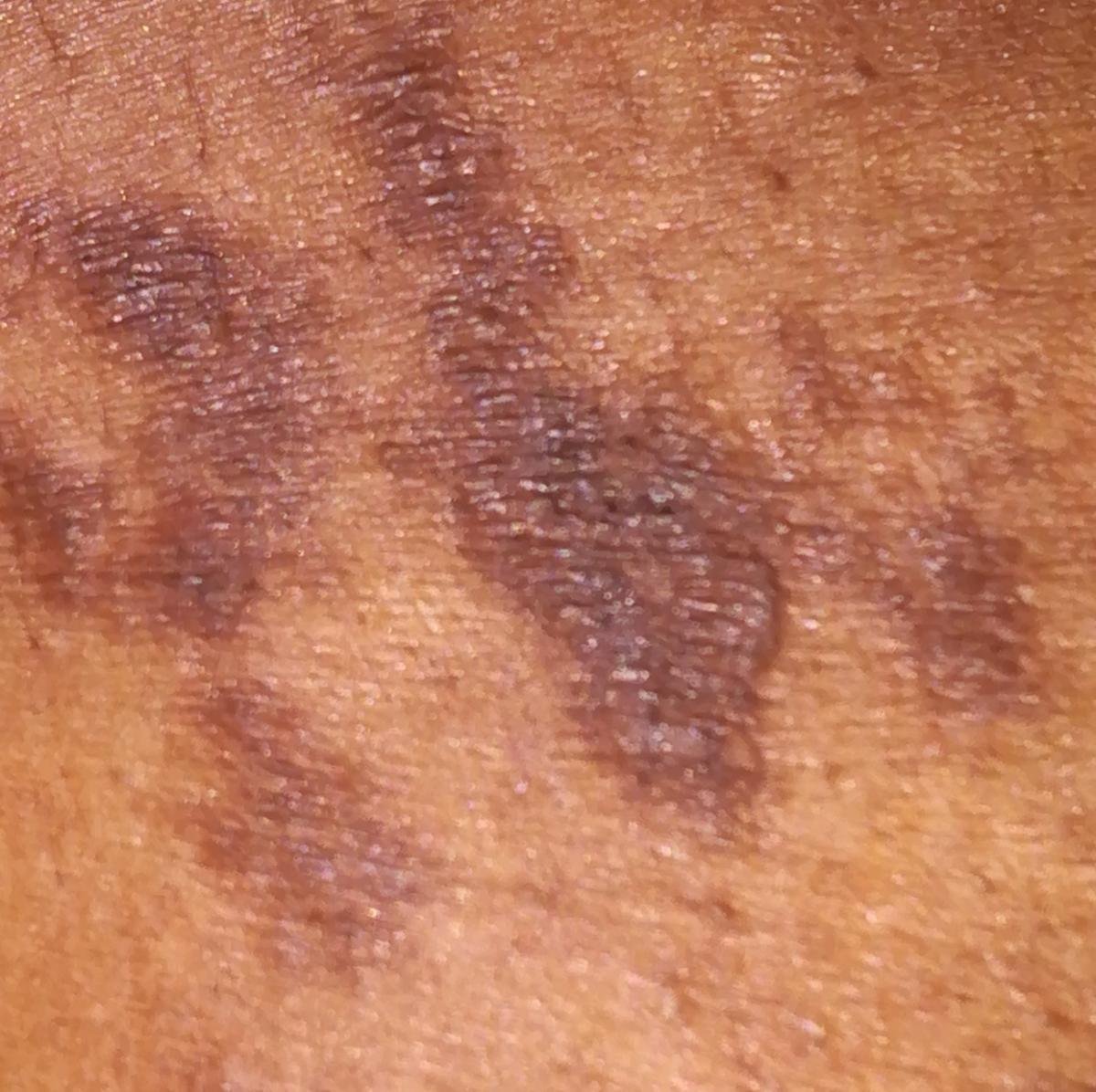
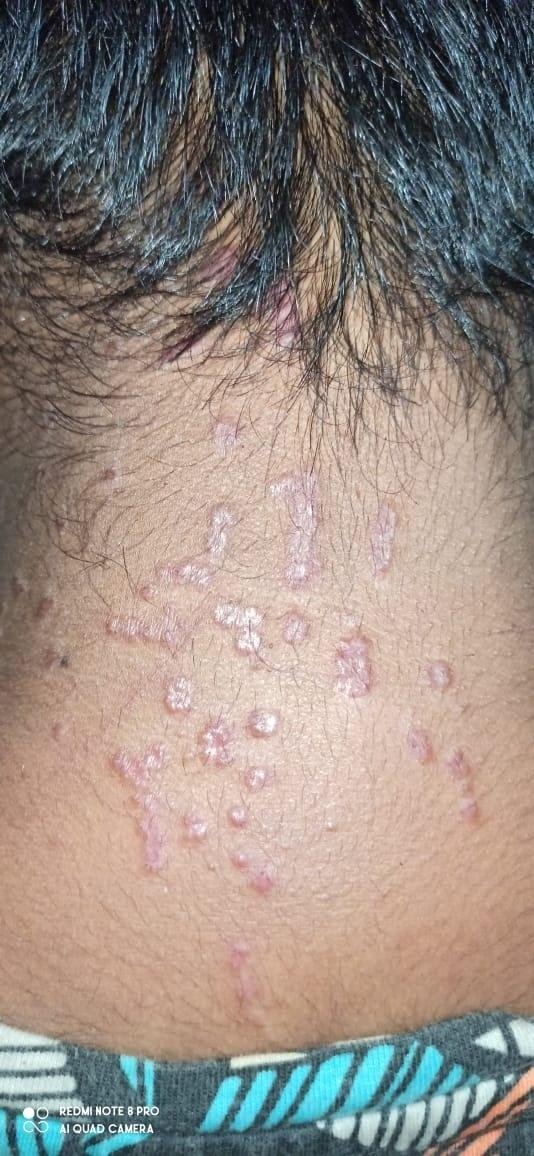
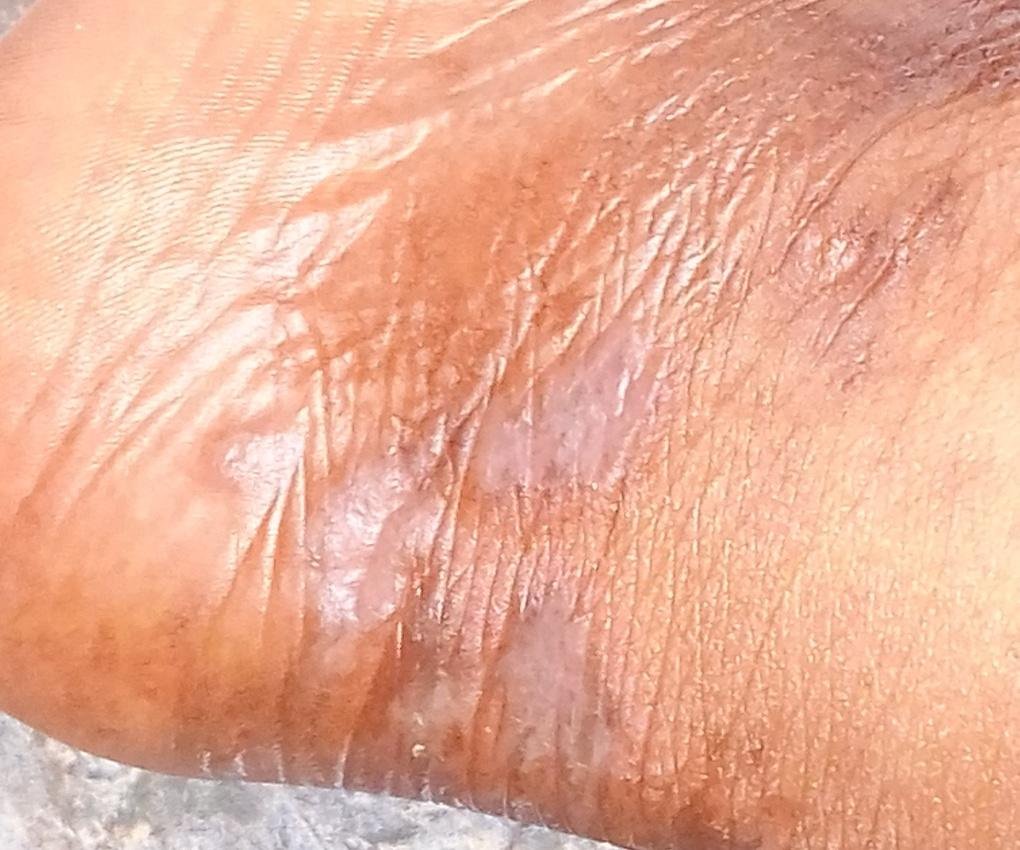
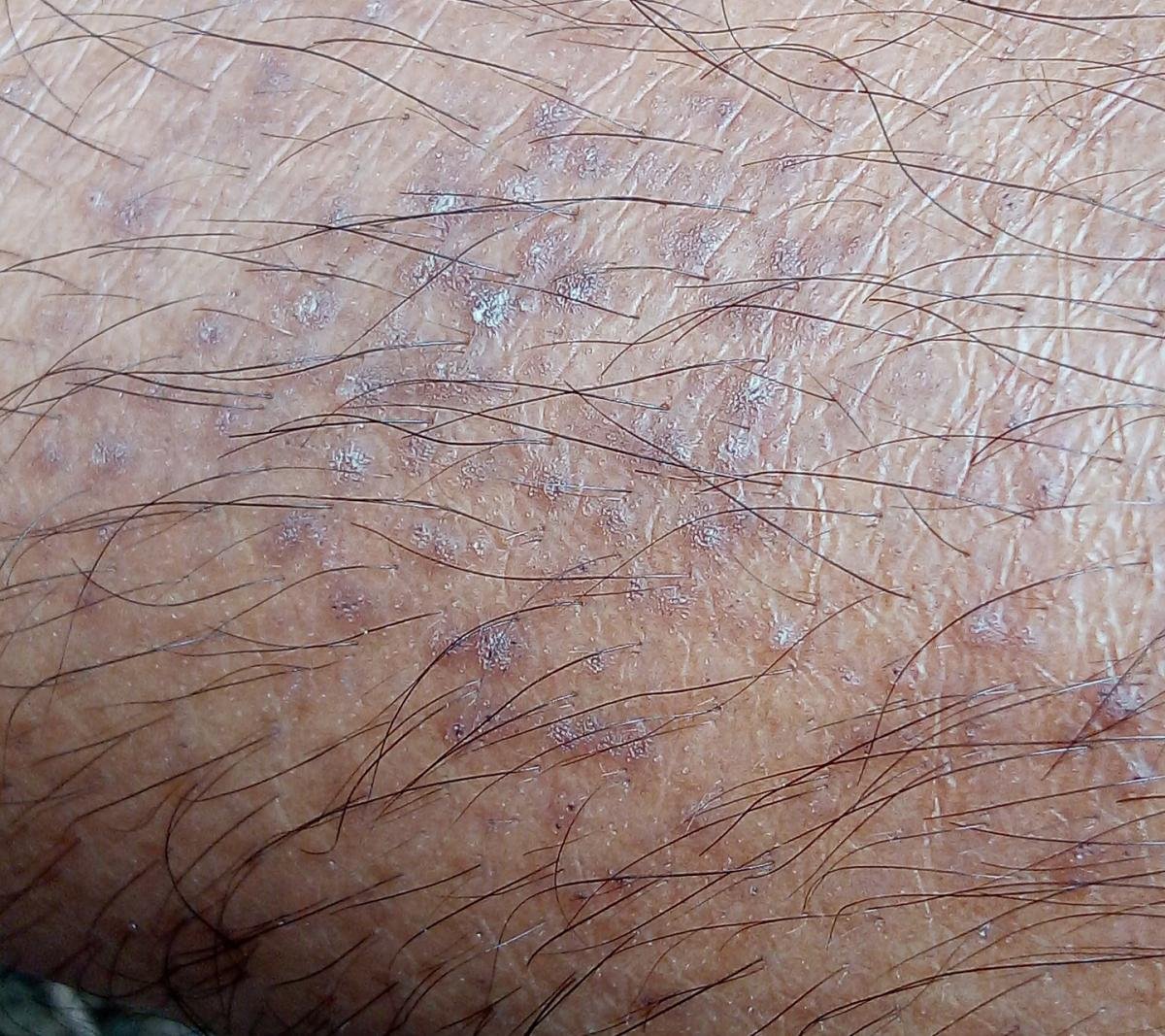
Likeni plani väline vorm esineb tavaliselt järgmiselt:
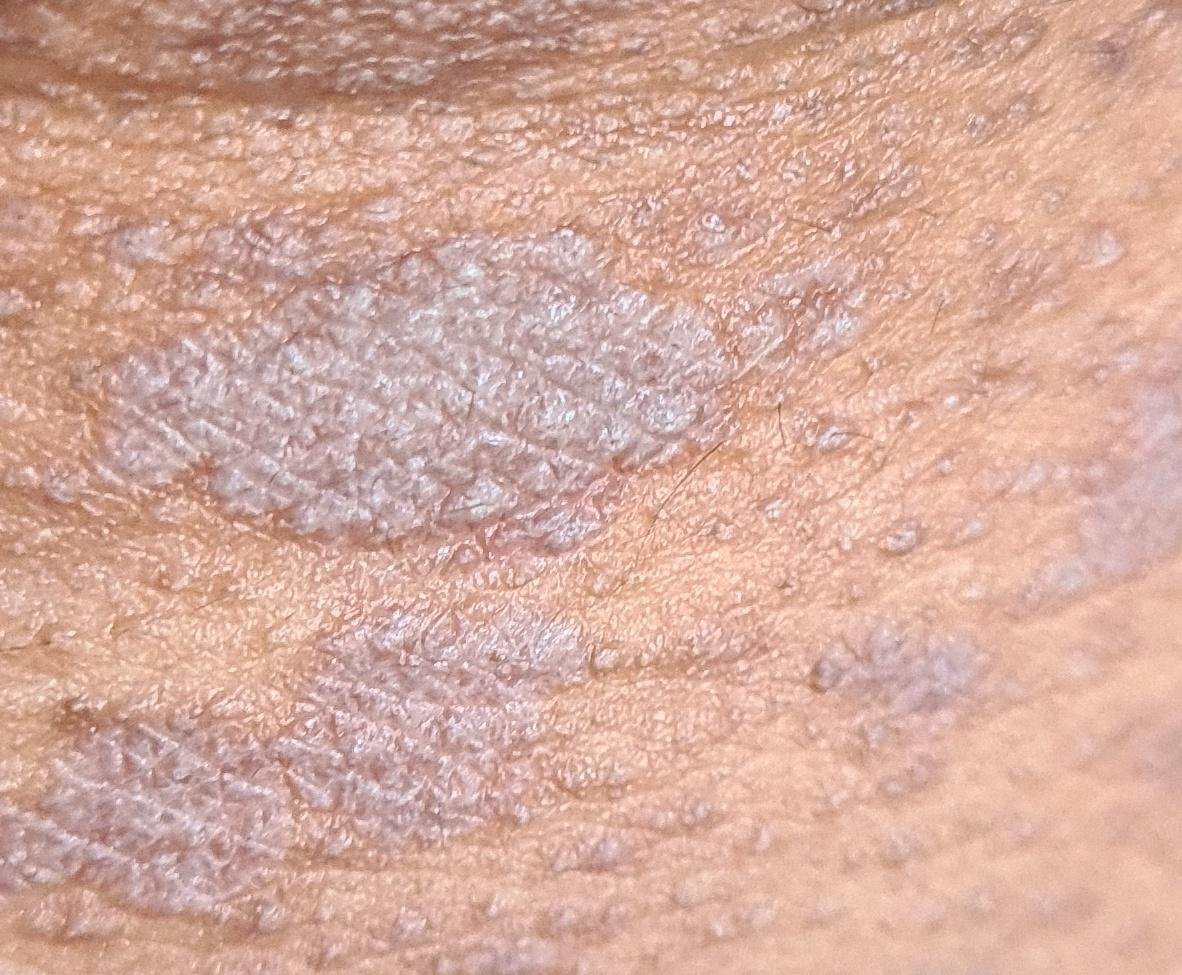
- Mitmed mitme külje poolsed, lameülemised papulid 3–5 mm suurused, sageli sümmeetriliselt rühmitatud;
- Värvus: Roosa, punane või violetne; sageli läikiv sileda pinna tõttu;
- Wickhami striivid: Peened, valkjad retikuleeritud jooned, mis on nähtavad papulite pinnal;
- Sügelus: Erinev väikestest intensiivseteni, sageli halveneb kuumuse või stressi tõttu;
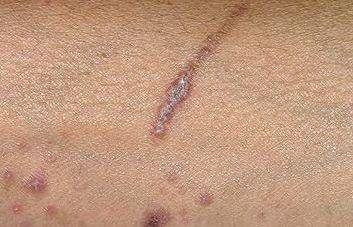
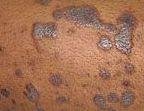
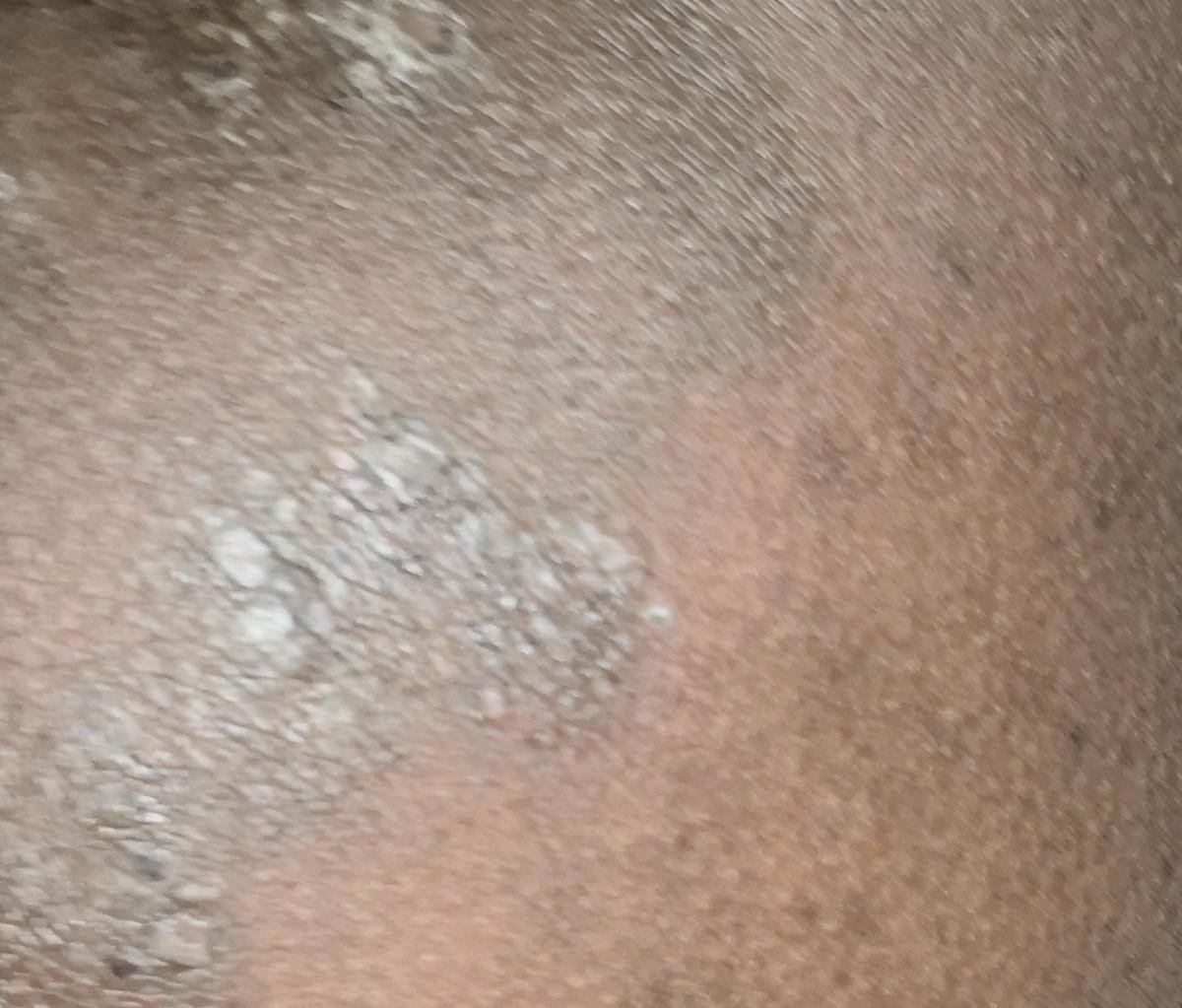
- Levik: Tavalised kohad hõlmavad randmeid, käsivarsi, nimmepiirkonda, pahkluude ja sääri. Suletud lesioonid võivad koonduda suuremateks plaakideks või moodustada lineaarsed mustrid Koebneri nähtuse tõttu (lesioonid arenevad trauma kohtades);
- Paksenenud plaagid: Nähtavad sääre- või pahkluude kohal hüpertroofsete LP variantidena.
Mõnede patsientide esialgne lööve võib olla valesti diagnoositud, kuna see sarnaneb ekseemi, psoriaasi või seente infektsioonidega. Õige tuvastamiseks on oluline põhjalik kliiniline uuring.
Mukoosne, Küünte, Peanaha ja Suguelundite Kaasamine
Suukaudne Lichen Planus
Suukaudne lichen planus (OLP) ilmneb sageli võrguliste valgete laikudena, millel on pitsiline muster, tuntud kui Wickhami striae. Lesioonid leitakse tavaliselt suupõhja limaskestal, keelel või igemetes. Eroosi kujul võivad esineda haavandid, punetus, põletustunne ja valu, eriti terava või hapu toidu söömisel. OLP võib kesta aastaid ja sellega on väike, kuid tähtis pahaloomulise muutuse risk.
Küüne Lichen Planus
LP võib mõjutada ühte või mitut küüneplaati ja ilmuda järgmiselt:
- Õhenemine ja pikisuunaline rihmimine;
- Jagunemine ja onühhorheksis;
- Pterygium’i teke: Küüne voldi liitumine küüne voodiga, mis viib armistumiseni;
- Küüne täielik kadumine: Edasijõudnud, ravimata juhtudel.
Peanahk (Lichen Planopilaris)
Peanaha kaasamine võib viia follikulaarsede papulite, punetuse ja koorimise tekkeni. Progressiivse haiguse korral võib tekkida armistuv alopeetsia, mis põhjustab püsivat juuste kadu. Varane ravi on hädavajalik juuksefolliiklite säilitamiseks.
Suguelundite Lichen Planus
LP suguelundite piirkonnas ilmneb tavaliselt punaste, erosiooniliste või atroofiliste plaakide või papuladena, mis võivad põhjustada põletustunnet või sügelust. See mõjutab mõlemaid sooja ja võib olla segamini aetud nakkustega või teiste dermatoloogiliste seisunditega.
Diagnoos
Lichen planus’e diagnoos põhineb sageli klinikalisel hindamisel ja iseloomulikel morfoloogiatel. Siiski, ebatüüpiliste juhtude korral või kui mukoosne või küünekaasamine on peamine, võivad olla vajalikud täiendavad testid:
- KOH-testid: Seente nakkuse välistamiseks;
- Biopsia: Kinnitab diagnoosi. Histopatoloogia näitab tavaliselt hüpergranuloosi, saekoodiga akantos, basaalmembraani degeneratsiooni ja juustekujulist lümfotsüütilist infiltratsiooni dermoepidermaalses piirs;
- Veretests: Võib läbi viia, et välistada aluseks olevad põhjused, näiteks hepatiit C;
- Allergia või raviajalugu: Kahtlaste lichenioidsete ravimipurse korral.
Diferentsiaaldiagnoos
Seisundid, mis võivad meenutada LP-d, on:
- Psoriaas: Paksemad plaadid, hõbevalge koor ja tüüpiline küüneauk;
- Pityriasis rosea: Eelneva plekki, “kuusepuu” muster ja ise piirdunud kulg;
- Ekseem või atoopiline dermatiit: Rohkem eksudatiivne, villidega ja intensiivse sügelusega;
- Cutaanne lupus erythematosus: Fotosensitiivne, atroofsete armidega ja positiivne ANA;
- Ravimite poolt põhjustatud lichenoidreaktsioonid;
- Tinea corporis või versicolor: KOH mikroskoobi abil kinnitatud.
Ravi
Lichen planus’e jaoks puudub universaalne ravi, kuid enamik juhtumeid on isekulgevad ja taanduvad mõne kuu kuni paari aasta jooksul. Ravi eesmärk on leevendada sümptomeid ja ennetada tüsistusi, eriti limaskestade, peanaha ja küünte haaratuse korral.
Sümptomaatiline ja farmakoloogiline ravi:
- Paiksed kortikosteroidid: Esmavalik naha ja limaskestade lichen planus’e korral;
- Paiksed kaltsineuriini inhibiitorid: takroliimus või pimekroliimus tundlikes piirkondades (nt nägu, suguelundid);
- Suukaudsed antihistamiinid: sügeluse leevendamiseks;
- Fototeraapia: kitsaribaline UVB ulatusliku nahalise lichen planus’e korral;
- Süsteemne ravi (rasketel juhtudel): hõlmab suukaudseid kortikosteroide, retinoide (nt atsitretiin), metotreksaati, tsüklosporiini või bioloogilisi ravimeid ravile allumatute vormide korral.
Suuõõne ja genitaalide haaratus:
- Paiksed kortikosteroidid või kaltsineuriini inhibiitorid;
- Hea suuhügieen;
- Vältige ärritajaid, nagu vürtsikad toidud, alkohol ja tubakas.
Ennetus ja patsiendijuhised
- Vältige mehaanilist traumat, kraapimist või hõõrdumist kahjustatud piirkondades;
- Niisutage nahka ning kasutage niisutajaid, et toetada naha kaitsefunktsiooni;
- Tuvastage ja vähendage kokkupuudet potentsiaalsete vallandajatega (nt ravimid, allergeenid);
- Vähendage stressi võimaluse korral käitumusliku või psühholoogilise toe abil;
- Suuõõne lichen planus’ega patsientidel tuleks vältida suitsetamist, alkoholi ja vürtsikaid toite;
- Regulaarne jälgimine on vajalik limaskestade lichen planus’e korral, kuna esineb väike pahaloomulise muutuse risk (eriti erosioonilise suuõõne lichen planus’e puhul).
Kokkuvõte
Lichen planus on mitmekesine krooniline põletikuline seisund, mis võib mõjutada nahka, limaskesti, küüsi ja peanahka. Kuigi see ei ole eluohtlik, võivad selle sümptomid ja esteetilised tagajärjed põhjustada märkimisväärset stressi. Varajane diagnoos, sümptomite juhtimine ja kohandatud ravi aitavad parandada patsientide ravitulemusi ja elukvaliteeti.
Enamik juhtumeid taandub aja jooksul, kuid mõned vormid – eriti limaskesta- või peanaha variandid – vajavad pikaajalist jälgimist ja spetsialisti abi.