Verruca pianeggiante (ICD-10: B07) ⚠️
Verruca Piana (Verruca Piana, Verruca Plana): Lesione Cutanea Virale con Decorso Benigno
Panoramica
Le verruche piane, note anche come verruche piatte o verruca plana, sono tumori epiteliali benigni di origine virale causati dal papillomavirus umano (HPV). Queste lesioni sono più frequentemente osservate in bambini, adolescenti e giovani adulti e si caratterizzano per le loro piccole dimensioni, superficie appiattita, molteplicità e la capacità di risolversi spontaneamente in alcuni casi—soprattutto nei giovani.
Nonostante siano considerate innocue, le verruche piane possono causare un significativo disagio cosmetico a causa della loro posizione, che spesso include aree cutanee esposte come il viso e le mani. Inoltre, le verruche possono resistere ai trattamenti e possono aumentare di numero, portando alla necessità di un intervento medico.
Fattori Predisponenti e Trasmissione
Il agente eziologico delle verruche piane è l’HPV, solitamente di basso rischio oncogenico (ad es., tipi 3, 10, 28). Tuttavia, mentre l’HPV infetta una grande parte della popolazione, non tutti sviluppano lesioni visibili. Ciò suggerisce che la manifestazione delle verruche dipende da suscettibilità individuale e stato immunitario.
I fattori che aumentano il rischio di sviluppare verruche piatte includono:
- Immunosoppressione: Inclusa infezione da HIV, trattamento per cancro o malattia autoimmune;
- Disturbi endocrini e metabolici: Diabete mellito, obesità o carenze nutrizionali croniche;
- Gravidanza: Cambiamenti ormonali e immunitari possono favorire la crescita delle verruche;
- Infezioni croniche e stress: Indeboliscono il sistema immunitario e favoriscono l’attivazione dell’HPV;
- Traumi cutanei: Micro-infortuni o graffi facilitano l’ingresso virale (autoinoculazione);
- Scarsa igiene e contatto ravvicinato: Strumenti igienici condivisi, contatto diretto della pelle o superfici contaminate;
- Popolazione pediatrica: A causa delle alte percentuali di interazione fisica ravvicinata e pelle più sottile.
La trasmissione avviene attraverso contatto diretto con pelle infetta o oggetti contaminati, e il virus può diffondersi ad aree adiacenti tramite autoinoculazione.
Diagnosi delle Verruche Piane
La diagnosi delle verruche piane è principalmente clinica, basata sull’ispezione visiva della pelle. Queste lesioni hanno un aspetto caratteristico, consentendo ai dermatologi esperti di formulare una diagnosi durante un esame fisico.
Strumenti aggiuntivi possono essere utilizzati in casi complessi o atipici:
- Dermatoscopia: Aiuta a visualizzare schemi vascolari e di cheratinizzazione sottili tipici delle verruche piane;
- Tipizzazione dell’HPV: Può essere effettuata per identificare ceppi specifici, specialmente in casi ricorrenti o resistenti al trattamento;
- Biopsia cutanea: Eseguita quando si sospetta una malignità o la lesione non risponde alla terapia standard. L’esame istologico rivela acantosi, ipercheratosi e koilocitosi.
Sintomi e Caratteristiche Cliniche
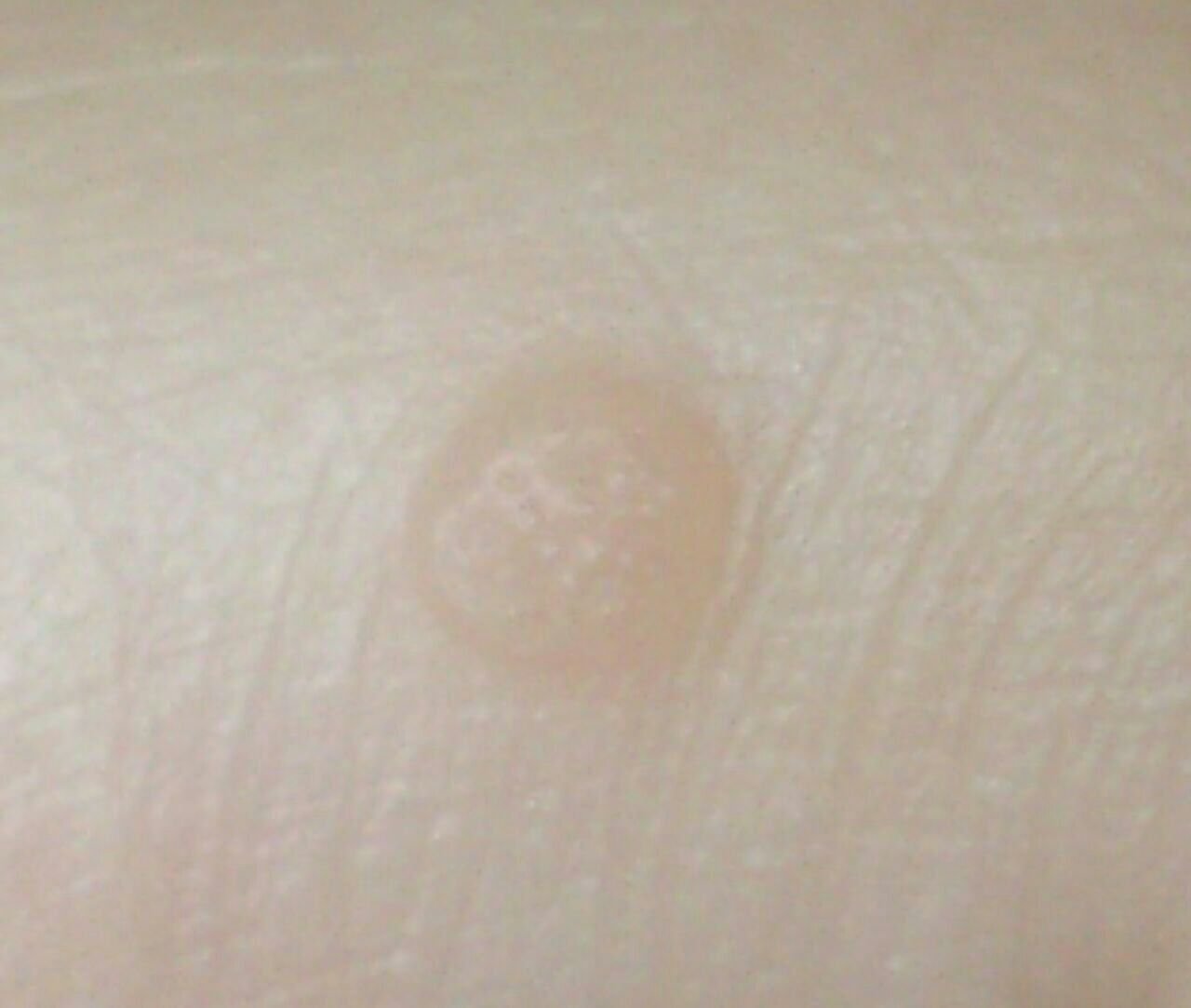
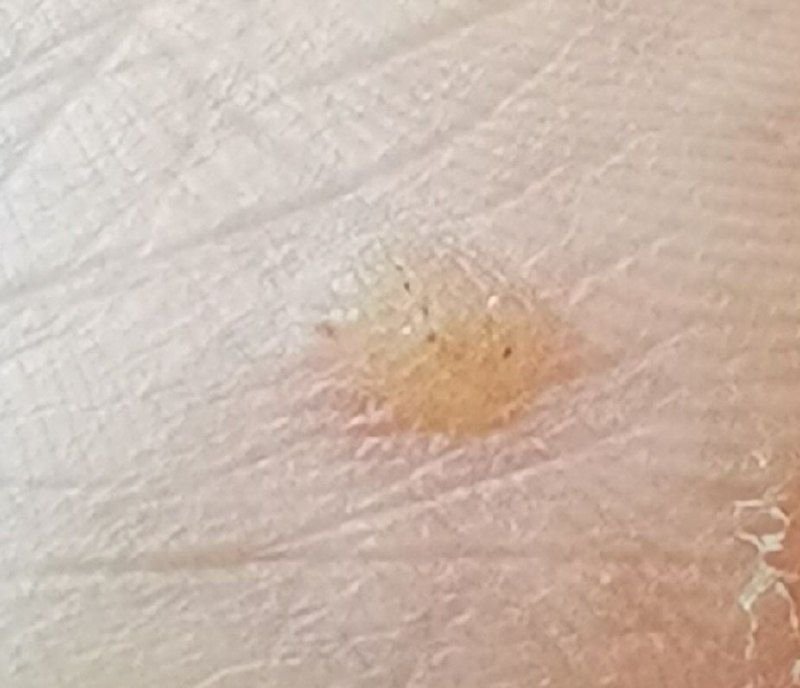
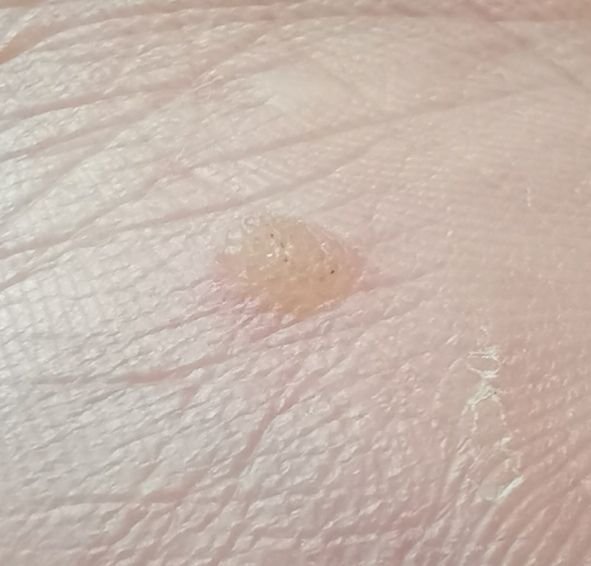
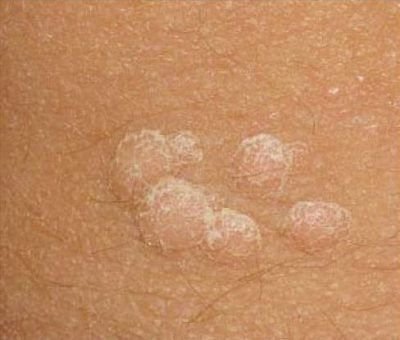
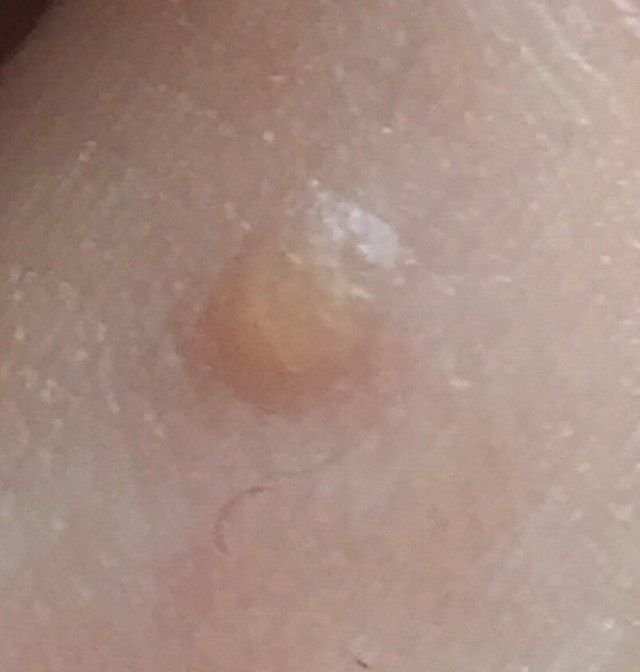
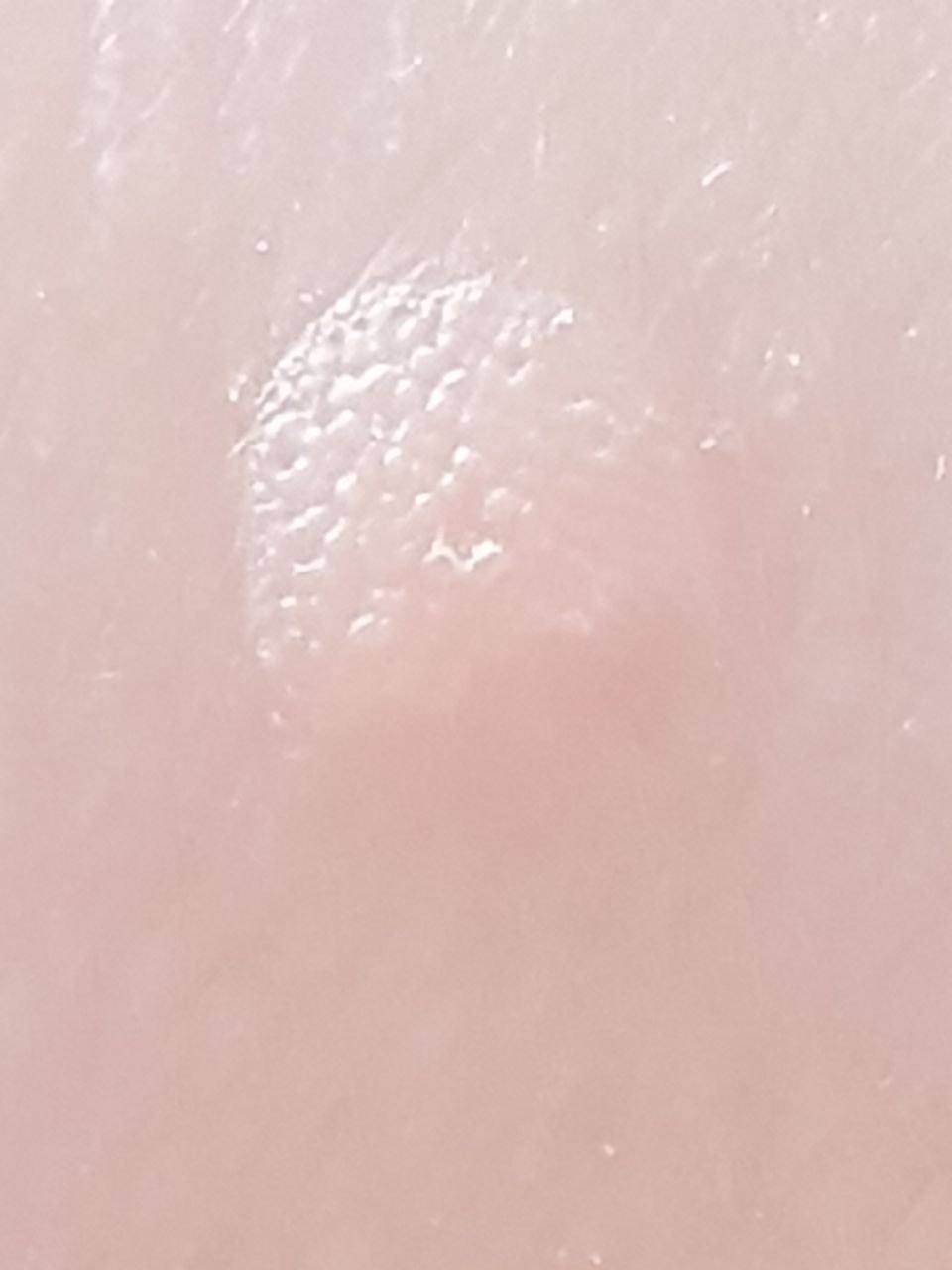
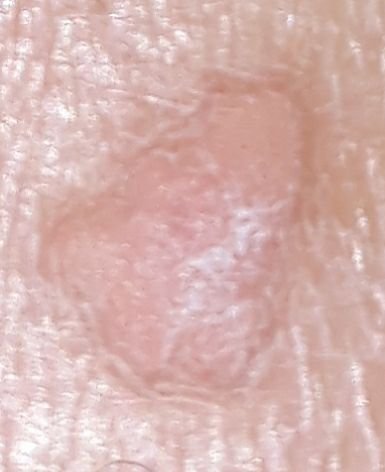
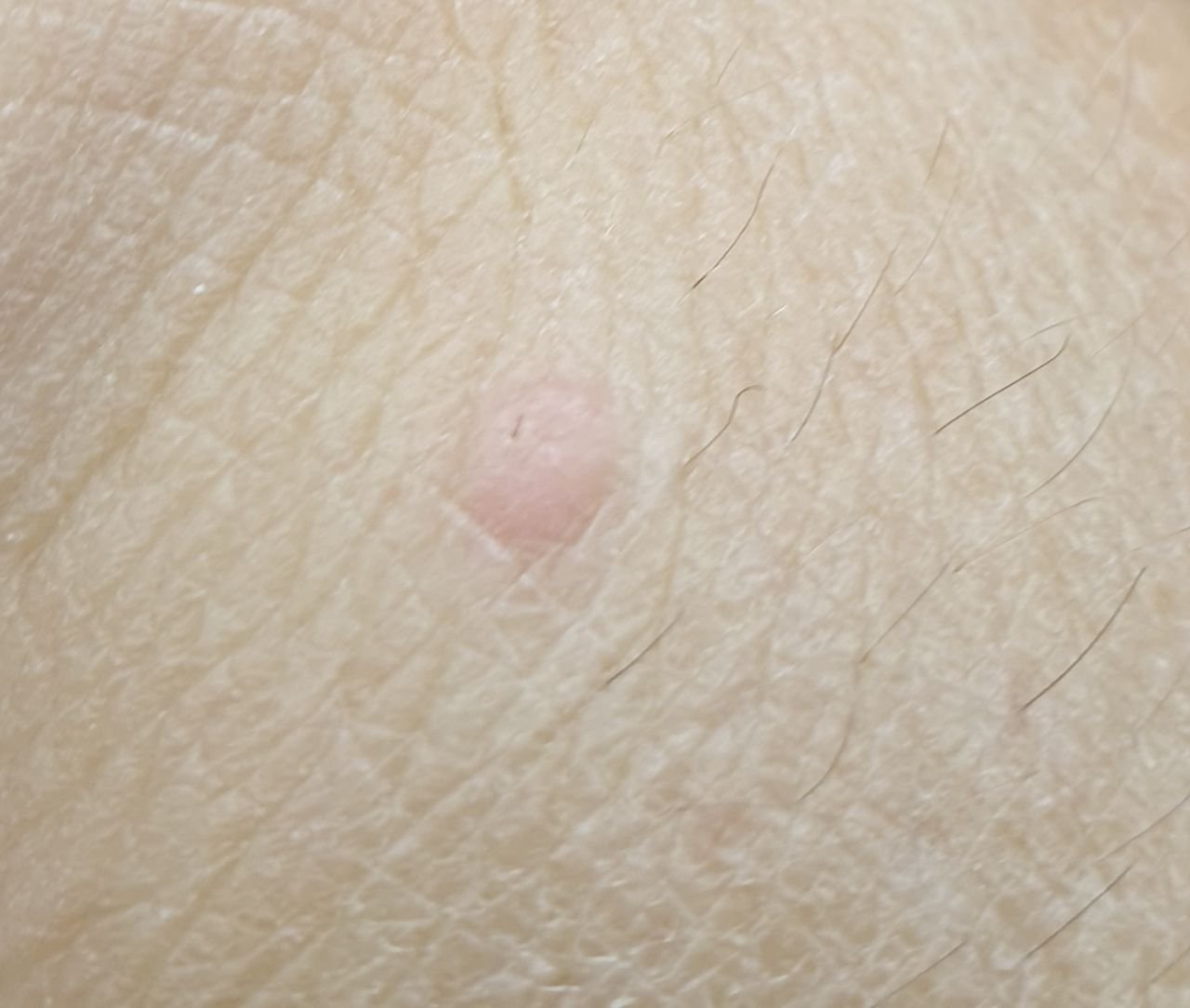
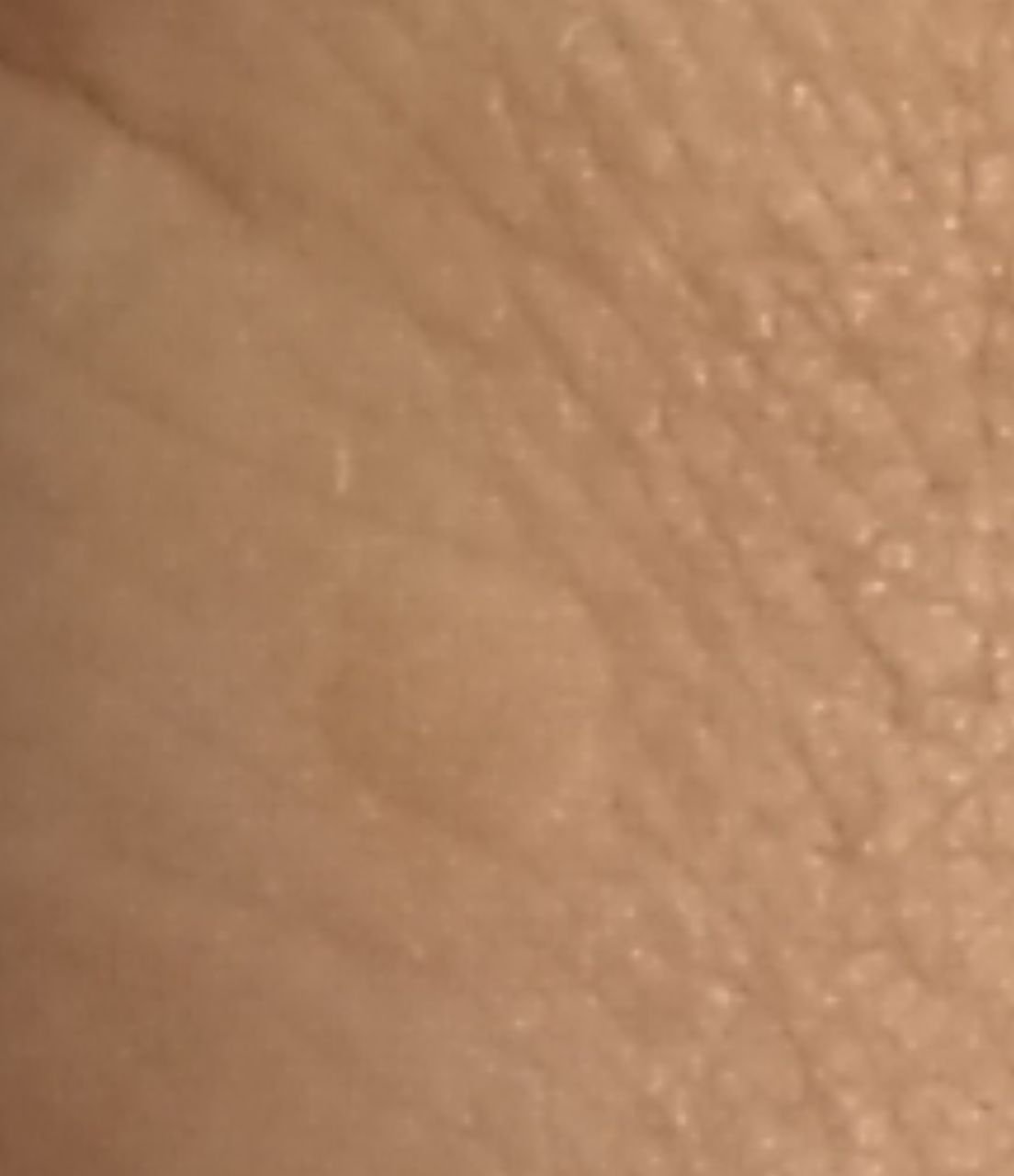
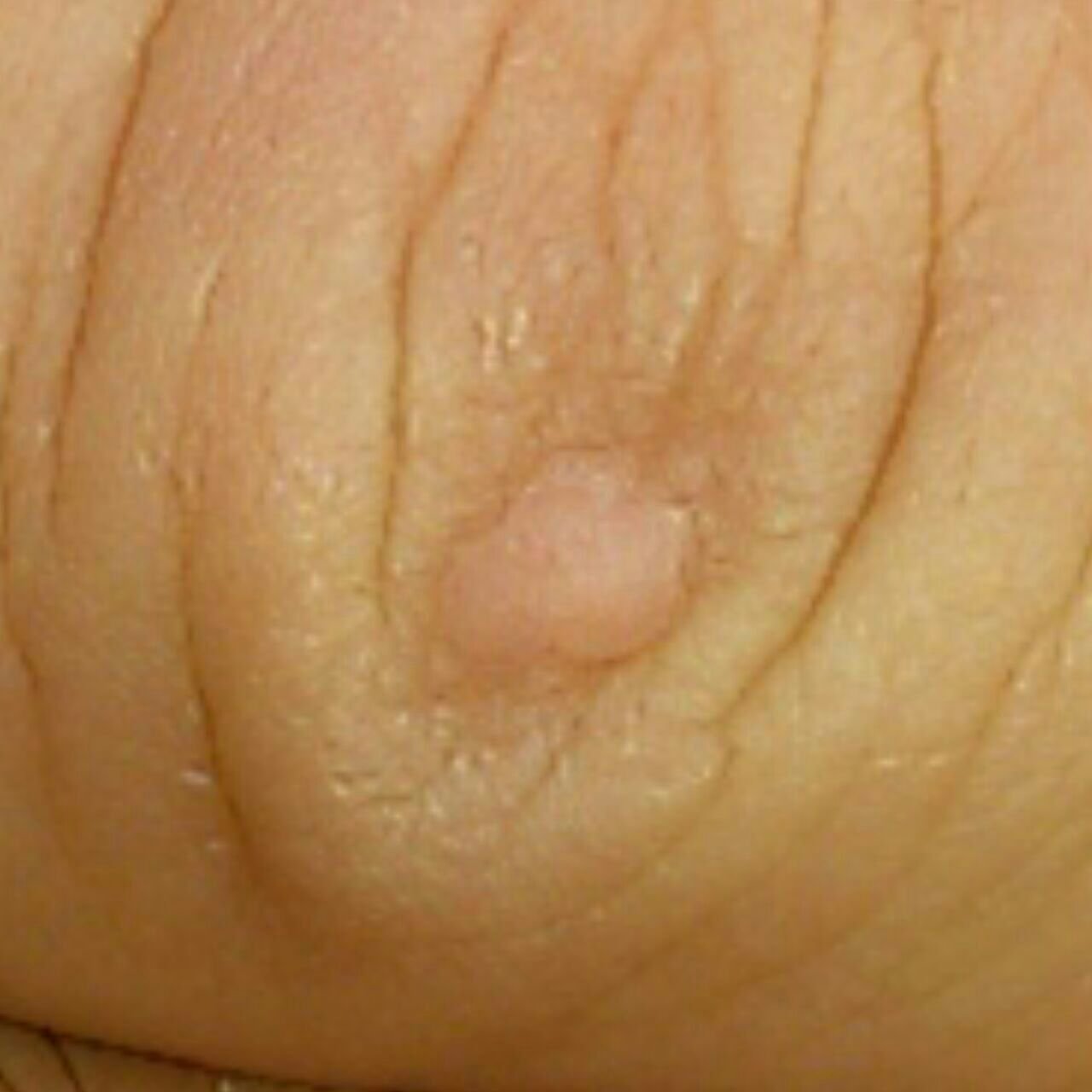
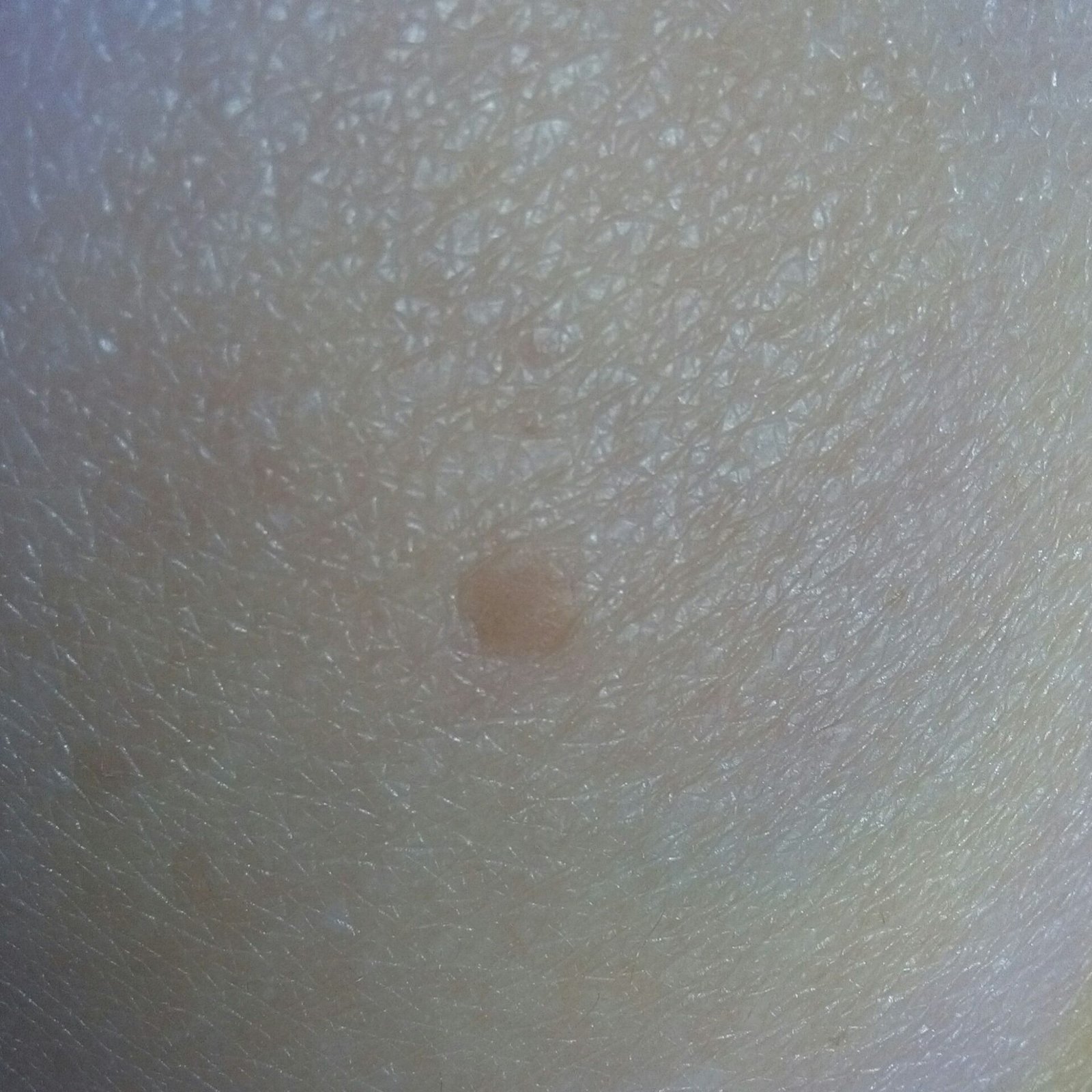
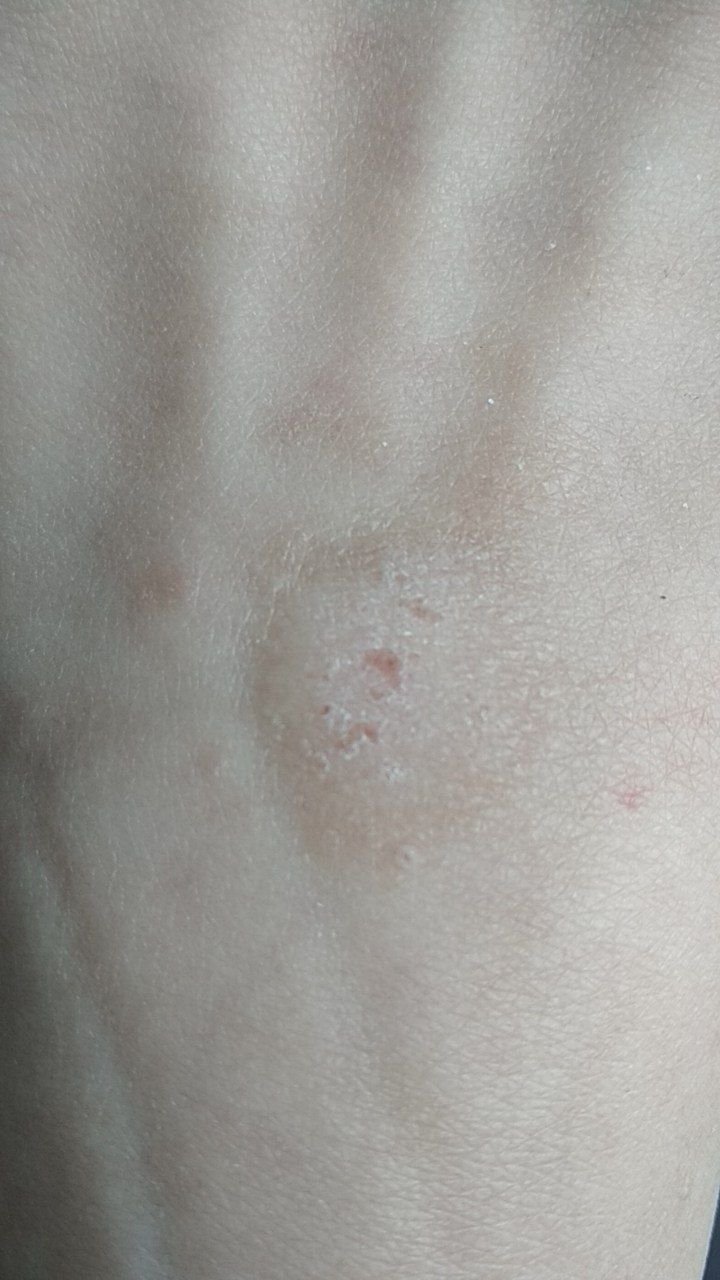
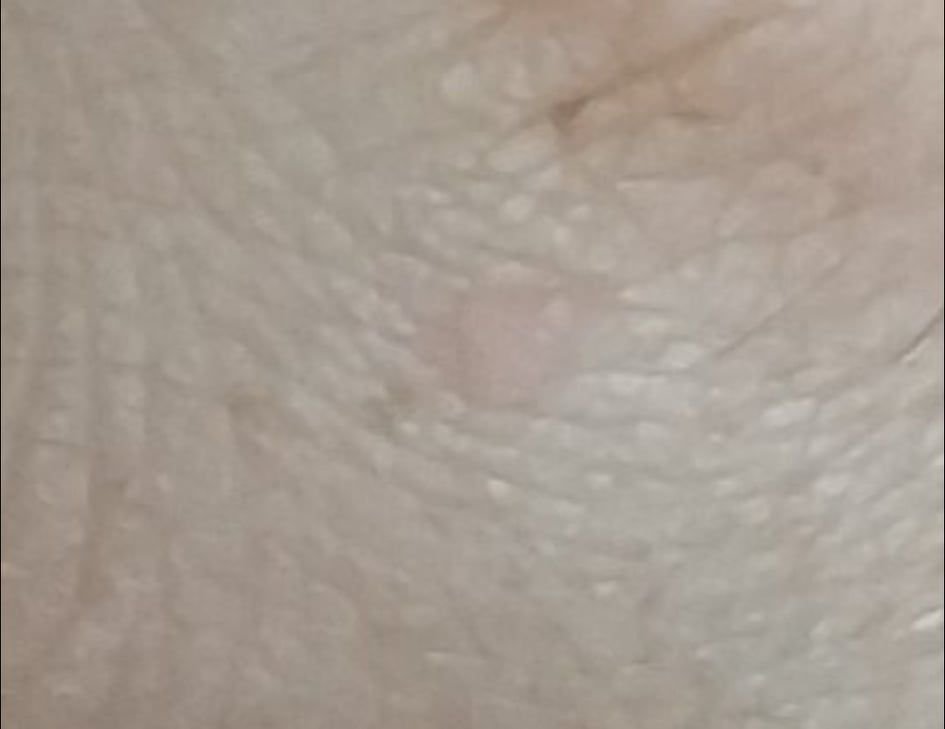
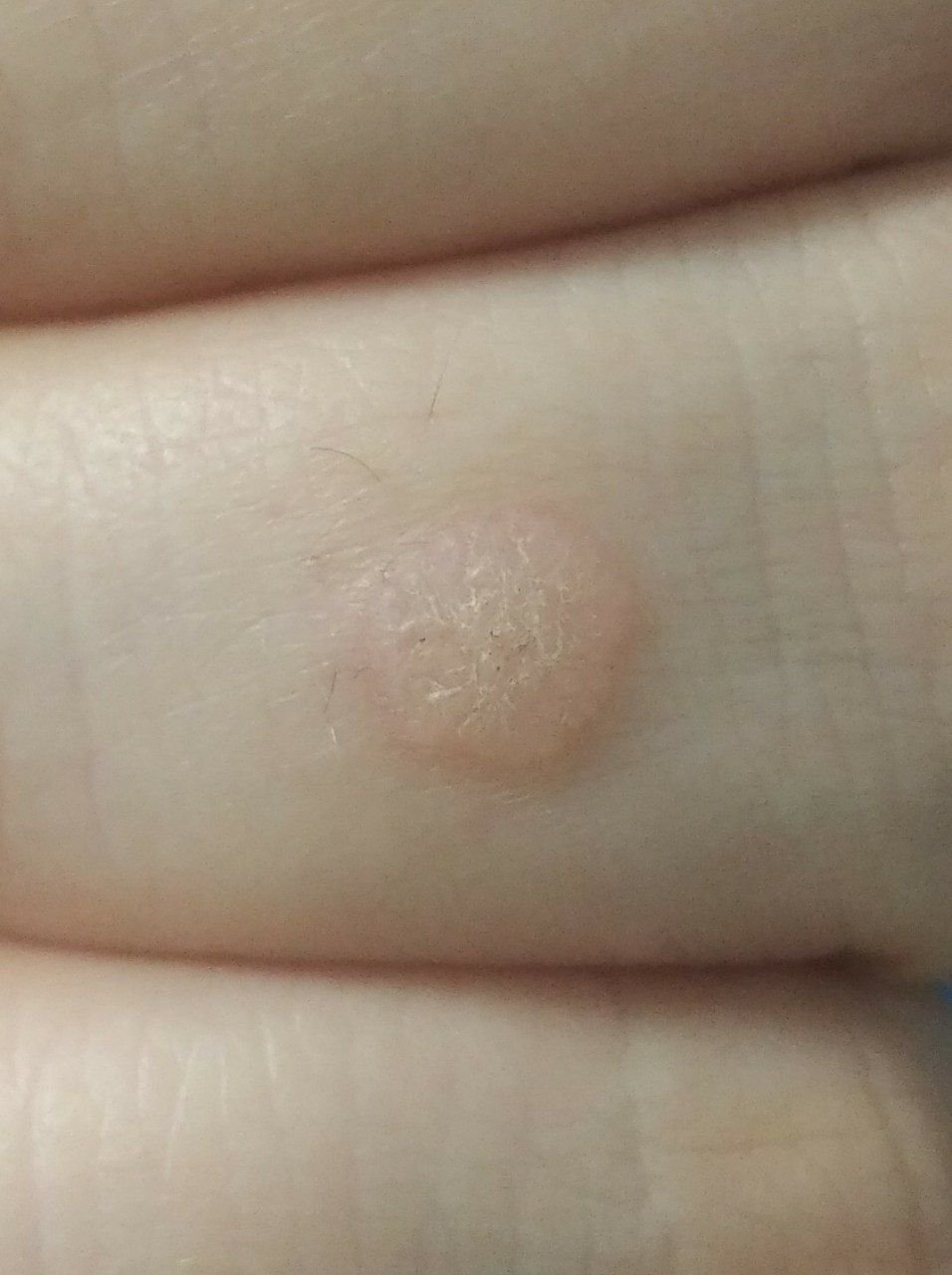
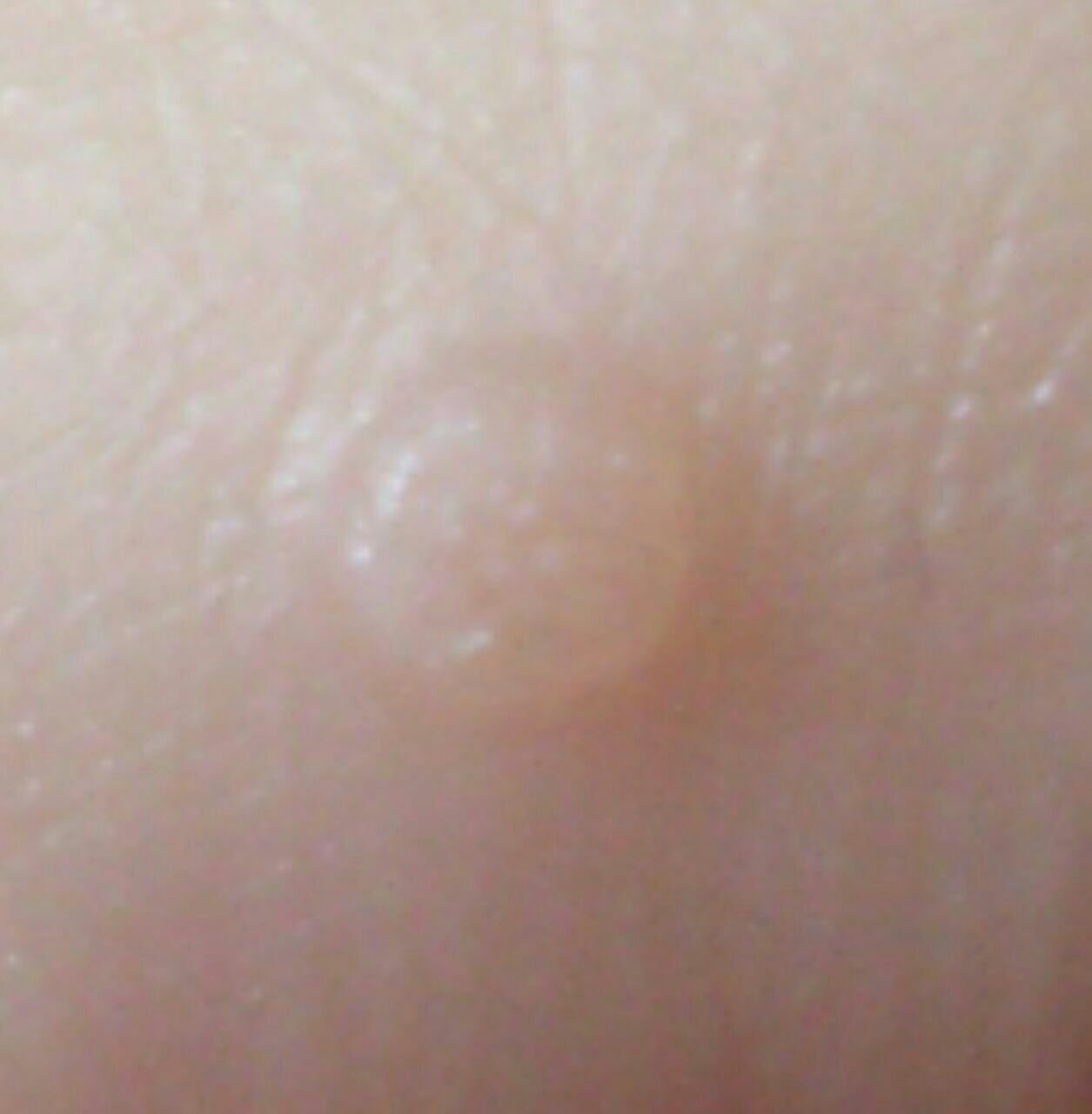
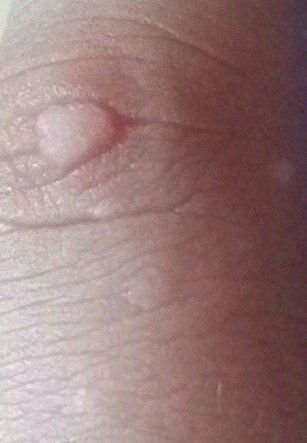
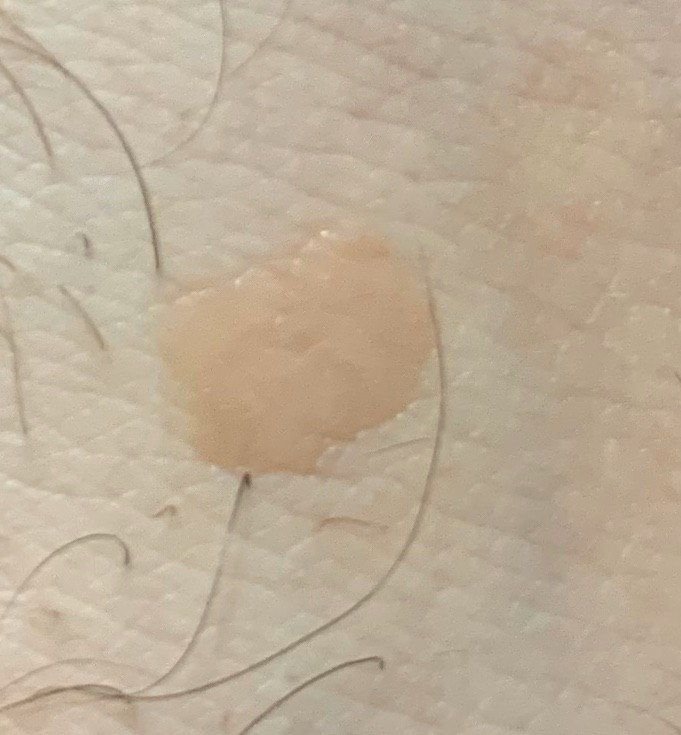
Le verruche piatte si presentano come lesioni piccole e leggermente elevate con una superficie liscia e appiattita. Spesso si verificano in gruppi o modelli lineari a causa del fenomeno di Koebner (apparizione di nuove lesioni dopo un trauma). Il loro colore varia da color carne a marrone chiaro o grigio, a seconda del grado di cheratinizzazione e dell’esposizione al sole.
Le principali caratteristiche cliniche includono:
- Dimensioni: Tipicamente 2–5 mm di diametro e 1–2 mm di altezza;
- Texture: Morbida, liscia e leggermente vellutata al tatto;
- Bordi: Ben definiti, spesso con una sottile corolla di pelle sollevata attorno al bordo;
- Crescita dei capelli: Di solito assente nella lesione stessa;
- Posizione: Comunemente viste su viso, fronte, guance, mento, retro delle mani, avambracci e tibie;
- Sintomi: Asintomatiche nella maggior parte dei casi; raramente, si possono presentare lievi formicolii o irritazione sotto pressione.
Descrizione Dermatoscopica
La dermatoscopia può aiutare a distinguere le verruche piatte da altre dermatosi papulari. Nel caso delle verruche piane, le seguenti strutture sono spesso osservate:
- Superficie leggermente pigmentata: Con fine granularità e minima accumulo di cheratina;
- Modello “uova di rana” ridotto: Rispetto alle verruche comuni, i punti rossi centrali (capillari) sono meno vividi o meno numerosi;
- Punti neri o marroni: Rappresentano capillari trombosi, più sottili nelle verruche piane;
- Netta demarcazione: Un bordo pallido o anello cornoso può essere visibile tra la lesione e la pelle sana.
Questi reperti dermoscopici sono particolarmente utili per differenziare le verruche piatte dal carcinoma basocellulare precoce, dalla cheratosi seborrhoica e dalle lesioni pigmentate.
Diagnosi Differenziale
Le verruche piatte devono essere differenziate da una varietà di lesioni cutanee benigne e maligne che possono mimare il loro aspetto. Una diagnosi accurata è particolarmente importante per i casi atipici o resistenti. La diagnosi differenziale include:
- Nevus papillomatoso: Più irregolare e pigmentato delle verruche piatte, spesso di origine congenita;
- Nevus sebaceo: Tipicamente placche giallastre e cerose che si trovano sul cuoio capelluto o sul viso durante l’infanzia;
- Nevus halo: Nevo pigmentato con area circostante depigmentata, di solito senza cheratinizzazione;
- Dermatofibroma: Noduli solidi e bruniti che si incavolano quando vengono pizzicati;
- Verruche comuni (verruca vulgaris): Più sollevate e cheratinizzate, spesso con superficie ruvida e punti neri;
- Verruca plantare: Trovata sulle suole dei piedi, più profonda e spesso dolorosa;
- Mollusco contagioso: Lesioni a forma di cupola con umbilicazione centrale, più morbide alla palpazione;
- Carcinoma basocellulare nodulare: Nodulo perlaceo a crescita lenta, può ulcerarsi o sanguinare;
- Melanoma amelanotico: Lesione maligna rara e non pigmentata, richiede biopsia se sospettata.
Rischi e Rilevanza Clinica
Le verruche piatte sono considerate oncologicamente sicure e presentano un rischio trascurabile di malignità. Tuttavia, i pazienti dovrebbero essere educati a monitorare i segni di trasformazione, soprattutto in lesioni che cambiano in:
- Dimensione (crescita rapida o sproporzionata);
- Colore (scurimento, pigmentazione irregolare);
- Texture (ulcerazione o eccessiva cheratinizzazione);
- Sintomi (insorgenza di dolore, sanguinamento o infiammazione).
Altri rischi includono:
- Impatto estetico: In particolare in aree facciali o visibili;
- Complicazioni correlate a traumi: In aree soggette a frizione o irritazione meccanica (es. mani, polsi);
- Autoinoculazione: Nuove lesioni possono formarsi sulla pelle adiacente tramite graffi o rasatura;
- Portatore di HPV: Indica una difesa immunitaria compromessa o un carico virale aumentato, specialmente nei casi di lesioni diffuse.
Tattiche: Gestione Clinica e Monitoraggio
Se le verruche piatte sono asintomatiche e non arrecano disturbo estetico, i dermatologi possono raccomandare osservazione dinamica con rivalutazione periodica—soprattutto nei bambini e negli adolescenti, dove la risoluzione spontanea è comune.
Tuttavia, è giustificata una consulenza dermatologica nei seguenti scenari:
- Le lesioni stanno moltiplicandosi o fondendosi in gruppi;
- Ci sono cambiamenti nell’aspetto o nella texture;
- Le verruche sono traumatizzate o infiammate;
- Ci sono preoccupazioni estetiche o psicologiche significative;
- Il paziente è immunocompromesso o ha disturbi cutanei cronici.
Il monitoraggio regolare tramite documentazione fotografica e mappatura della pelle è utile, specialmente per i pazienti con più lesioni o ad alto rischio di recidiva. Gli esami sono raccomandati almeno due volte all’anno—prima e dopo l’esposizione al sole estivo.
Trattamento delle Verruche Piatte
Il trattamento mira ad eliminare le lesioni visibili, prevenire le recidive e evitare complicazioni. Si preferiscono metodi minimamente invasivi, soprattutto per aree facciali o esteticamente sensibili.
I metodi di trattamento comuni includono:
- Terapia laser: Efficace per piccoli gruppi o aree di importanza estetica;
- Cryoterapia: Applicazione di azoto liquido, spesso richiede più sessioni;
- Elettrocoagulazione o curettage: Distruzione del tessuto della verruca sotto anestesia locale;
- Rimozione con radiofrequenza: Tecnica precisa e meno traumatica ideale per più lesioni;
- Agenti topici: Acido salicilico, retinoidi, imiquimod o altre formulazioni antivirali/cheratolitiche (usate sotto supervisione medica);
- Escissione chirurgica: Riservata a lesioni atipiche o casi di incertezza diagnostica, seguita da esame istopatologico.
La rimozione autonoma è sconsigliata a causa del rischio di sanguinamento, infezione, cicatrici e diffusione virale. Tutte le procedure dovrebbero essere eseguite in condizioni sterili da professionisti qualificati.
Prevenzione delle Verruche Piane
La prevenzione delle verruche piane si basa sulla riduzione dell’esposizione all’HPV, sul mantenimento di una pelle sana e sul supporto della funzione immunitaria.
- Buona igiene: Evitare di condividere articoli per la cura personale (ad es., rasoi, asciugamani);
- Salute immunitaria: Assicurarsi un adeguato riposo, una nutrizione equilibrata, il controllo dello stress e l’attività fisica;
- Protezione della pelle: Prevenire lesioni cutanee minori e trattare tempestivamente le condizioni cutanee esistenti;
- Protezione UV: Utilizzare SPF sulla pelle esposta ed evitare un’eccessiva esposizione al sole o alle lampade abbronzanti;
- Limitare il contatto con le verruche: Non grattare, radere sopra o manipolare le lesioni;
- Controlli regolari della pelle: Specialmente in individui ad alto rischio, inclusi quelli con compromissione immunitaria o lesioni virali cutanee frequenti;
- Vaccinazione contro l’HPV: Sebbene progettata per ceppi oncogenici ad alto rischio, può offrire una protezione parziale o ridurre la trasmissione in alcuni casi.
Con un’identificazione precoce, una gestione adeguata e una buona educazione, la maggior parte delle verruche piane può essere trattata con successo, prevenendo problemi estetici e riducendo la diffusione dell’HPV all’interno della popolazione.