Dermatitt (ICD-10: L20) ⚠️
Kontaktdermatitt: Inflammatorisk hudrespons på eksterne irritanter og allergener
Oversikt
Kontaktdermatitt er et begrep som brukes for å beskrive akutt eller kronisk betennelse i huden som oppstår på stedet for direkte kontakt med fysiske, kjemiske eller biologiske agenter. Det er en av de mest vanlig diagnostiserte dermatologiske tilstandene, og står for opptil 15–20% av alle besøk til hudleger.
Begrepet «dermatitt» stammer fra det greske ordet for hud («derma«) og det latinske suffikset «-itt», som betegner betennelse. I moderne klinisk praksis brukes begrepene «dermatitt» og «eksem» ofte om hverandre. Imidlertid blir det ofte gjort en generell skille: «dermatitt» brukes ofte for å beskrive akutte hudreaksjoner som løser seg raskere, mens «eksem» kan referere til kroniske og tilbakefallende inflammatoriske hudtilstander.
Kontaktdermatitt deles inn i flere hovedtyper basert på patogenese og varighet:
- Akutt kontaktdermatitt
- Enkel (irriterende)
- Allergisk
- Kronisk kontaktdermatitt
- Kumulative-giftige
- Allergisk
Enkel (Irriterende) Kontaktdermatitt
Enkel eller irriterende kontaktdermatitt oppstår som følge av direkte hudskade av en ekstern irritant uten involvering av immunsystemet. Dette er den mest vanlige formen for kontaktdermatitt, ansvarlig for omtrent 80% av alle tilfeller.
Utviklingsmekanisme
Alvorlighetsgraden av reaksjonen avhenger av konsentrasjonen og varigheten av kontakten med irritanten. Det kan komme som følge av en enkelt eksponering for et sterkt stoff (f.eks. syre eller alkali), eller fra gjentatt eksponering for mildere irritanter (f.eks. vann, såpe, rengjøringsmidler, friksjon, kald luft). Terskelen for hudirritasjon varierer individuelt og er ofte lavere hos dem med atopisk disposisjon.
Vanlige irritanter inkluderer:
- Rengjøringsmidler og rensemidler
- Alkali og syrer (industrielle eller husholdningskjemikalier)
- Oljer, løsemidler, harpiks
- Oksiderende og reduserende agenter
- Glassfiber, støv, trepartikler
- Forlenget fuktighets eksponering og våt-tørr sykluser (vanlig på hender, bleieområde, sår)
Symptomer
Klinisk presentasjon varierer basert på eksponeringsvarighet og irritantens styrke:
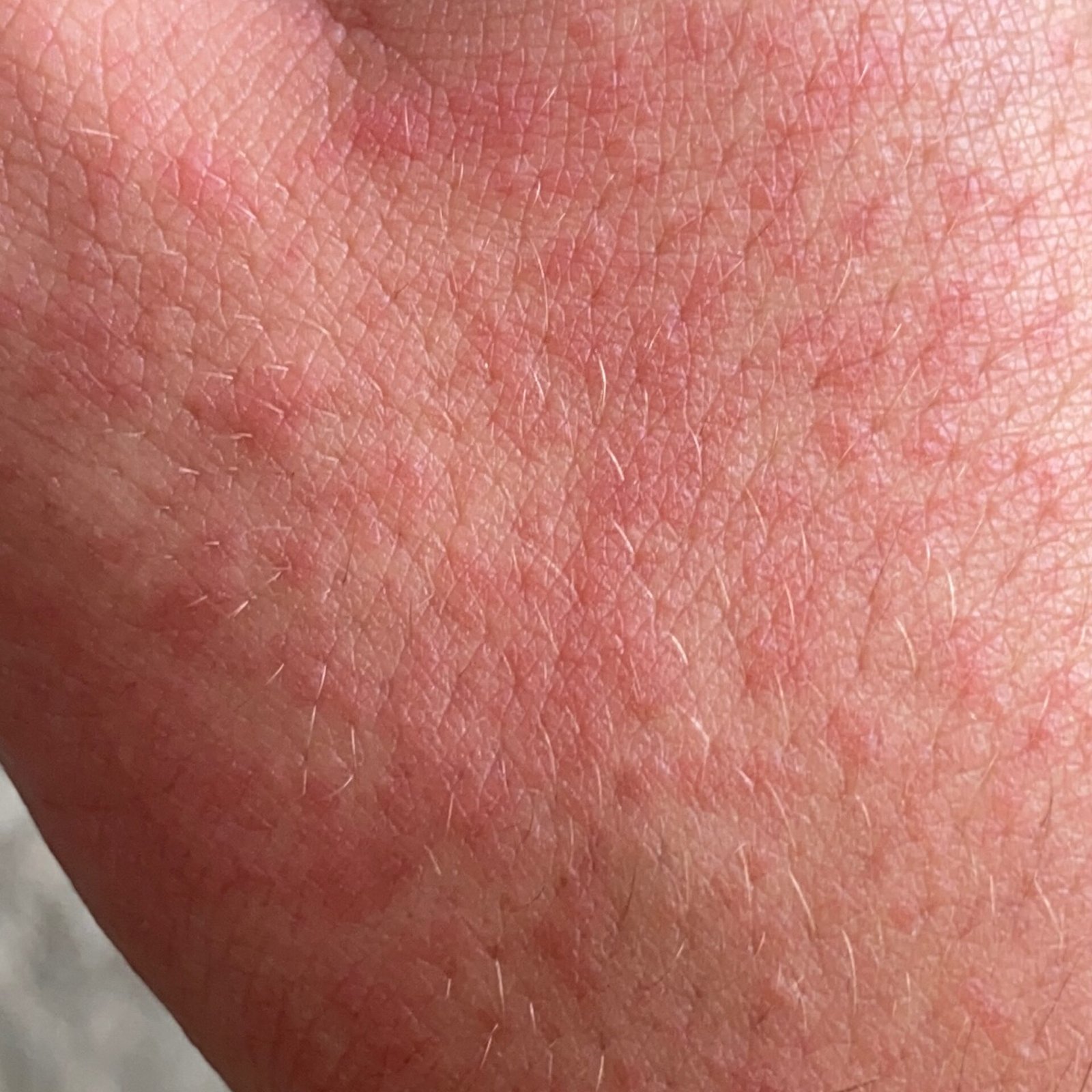
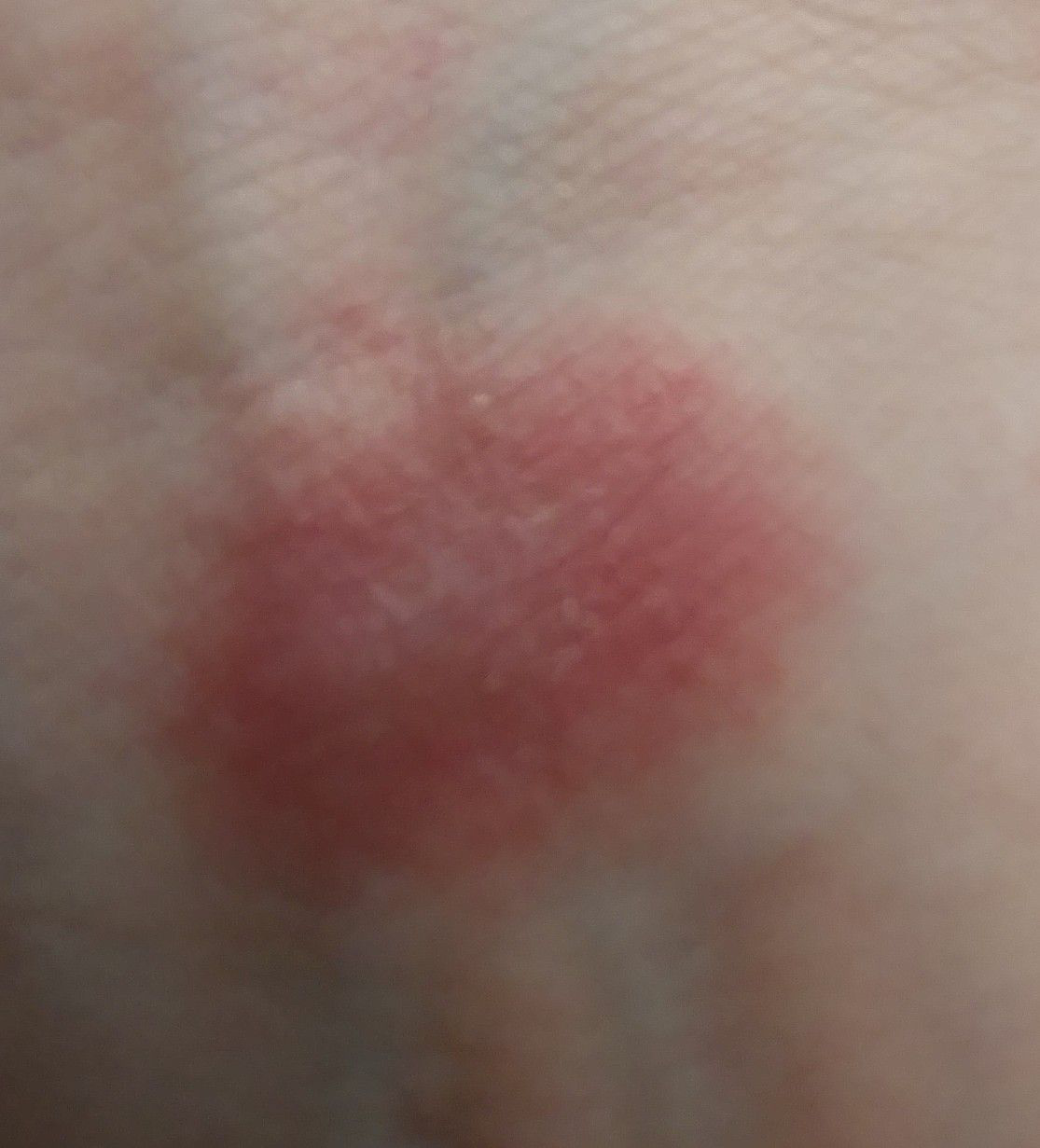
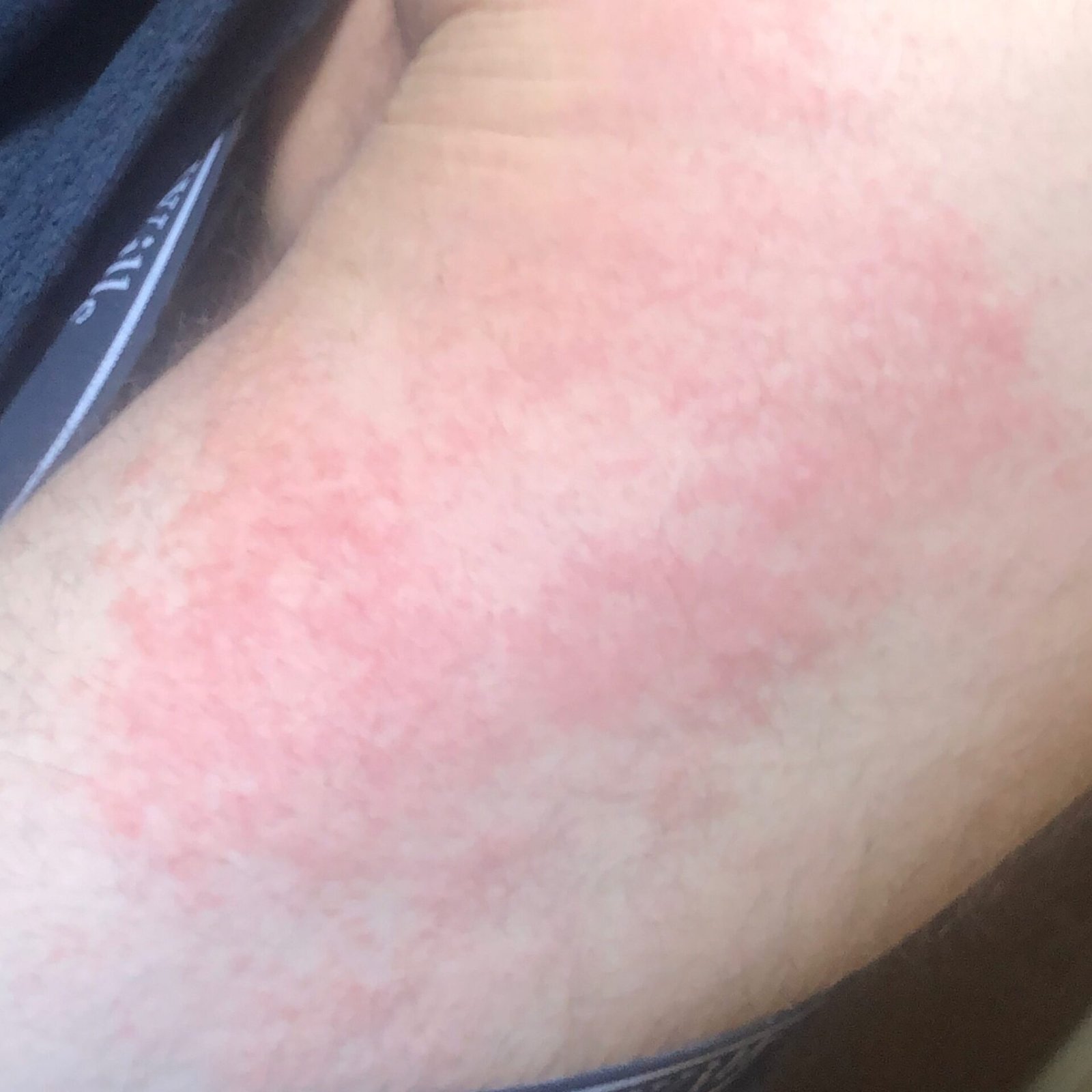
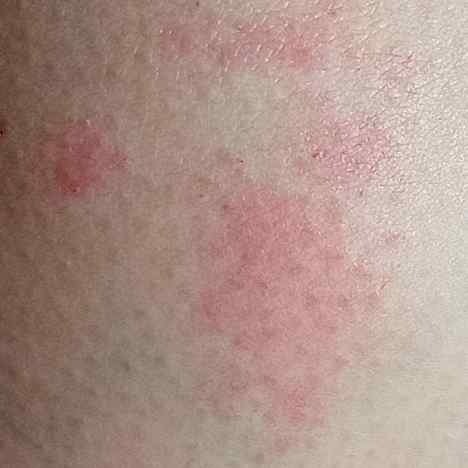
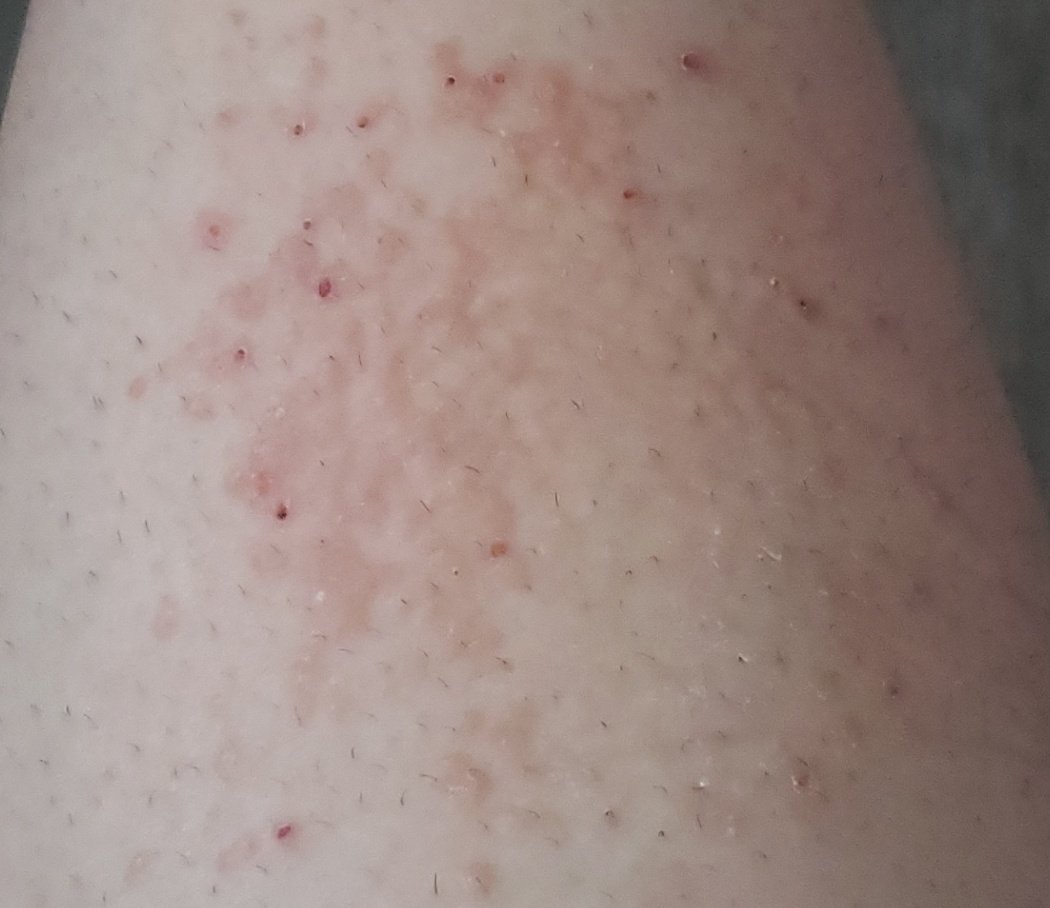
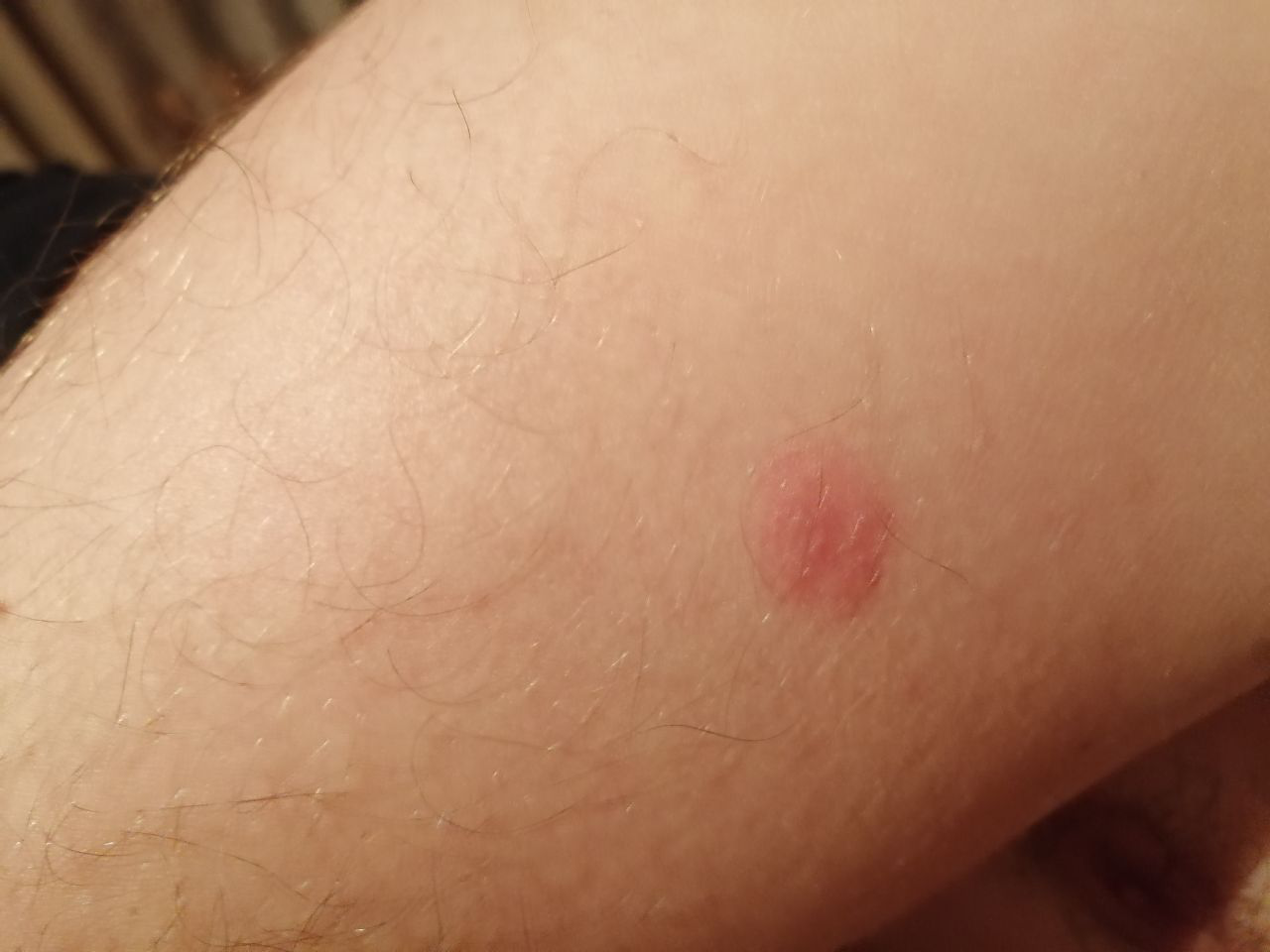
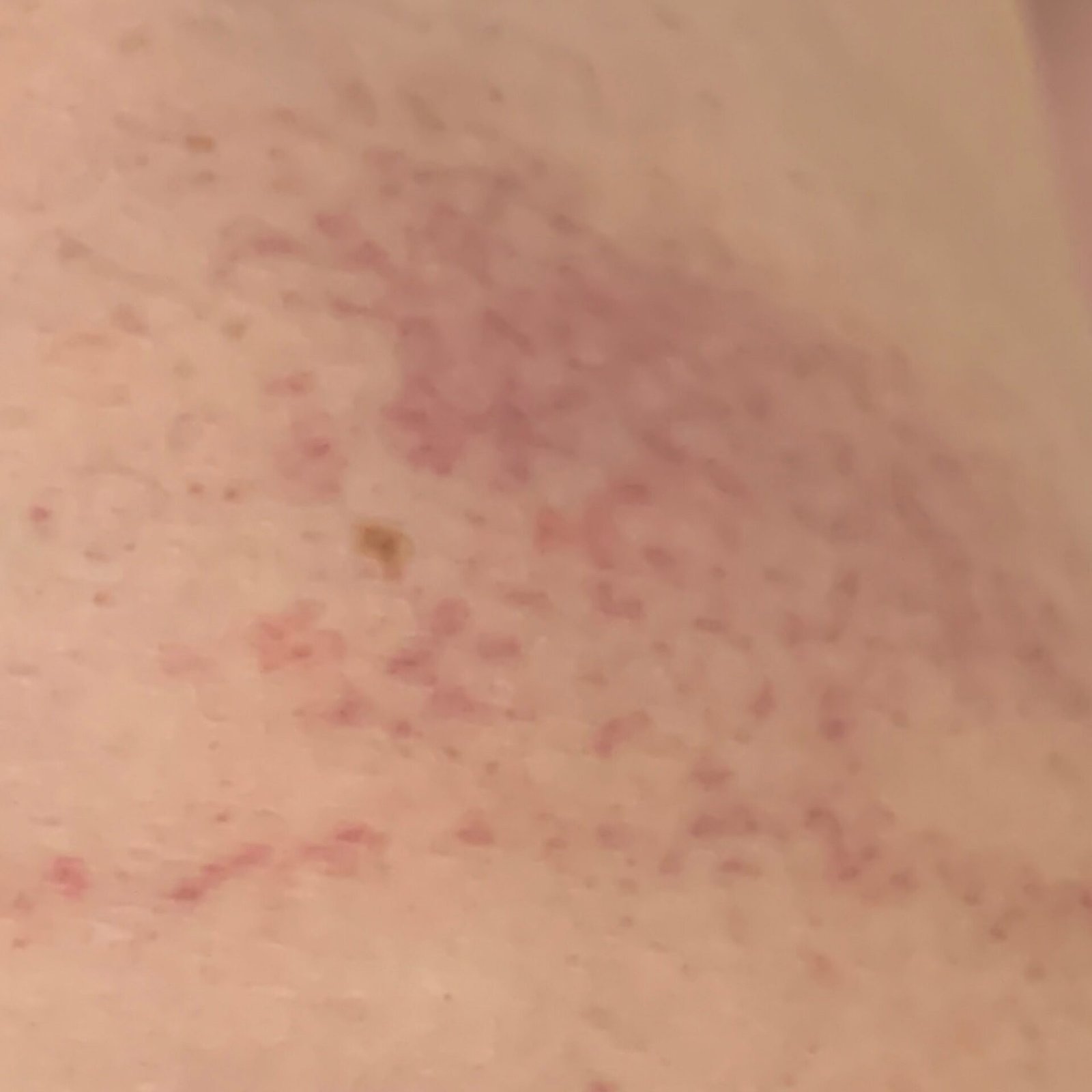
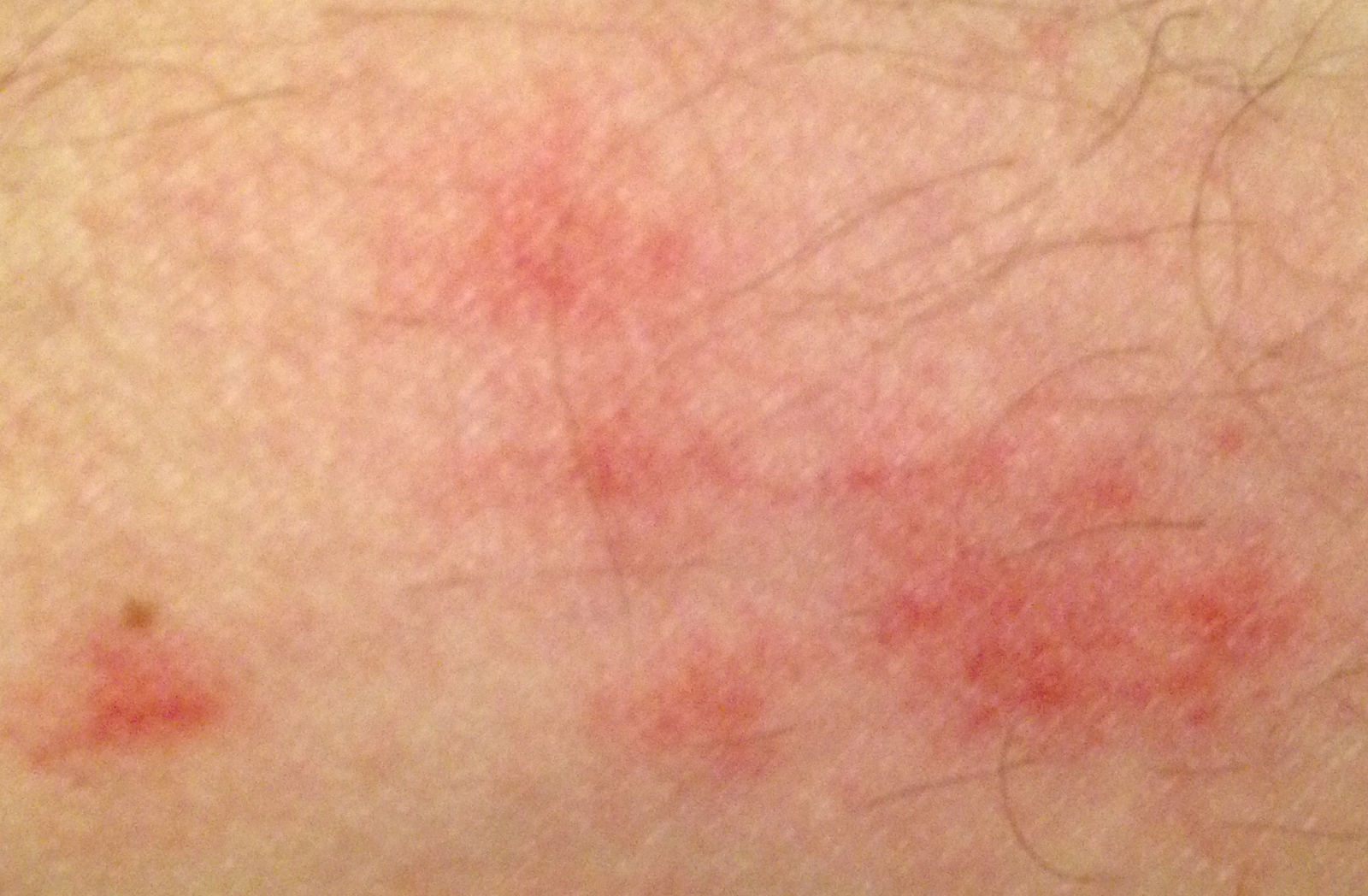
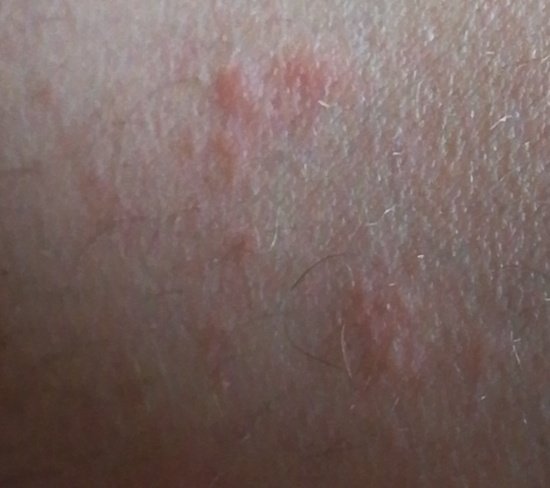
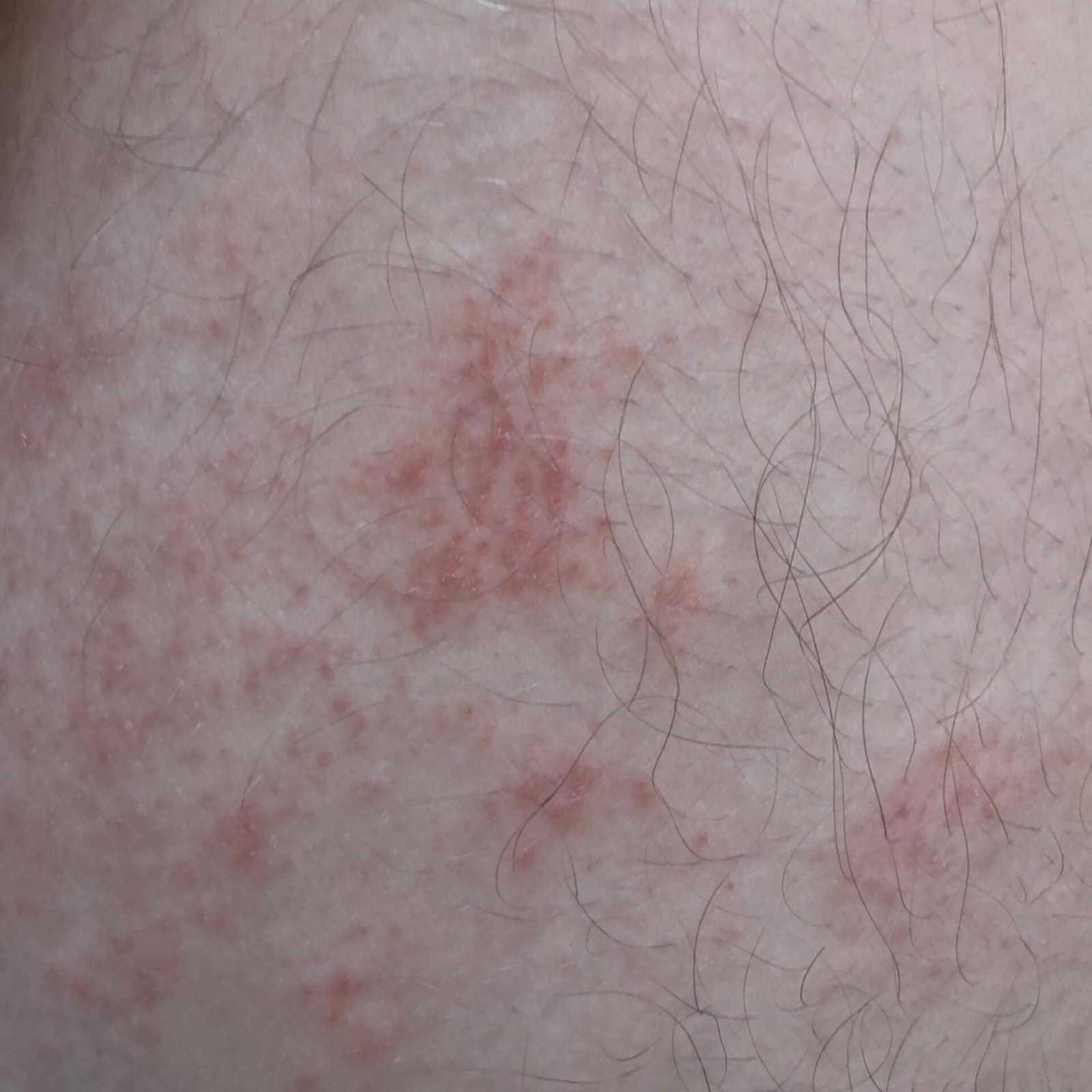
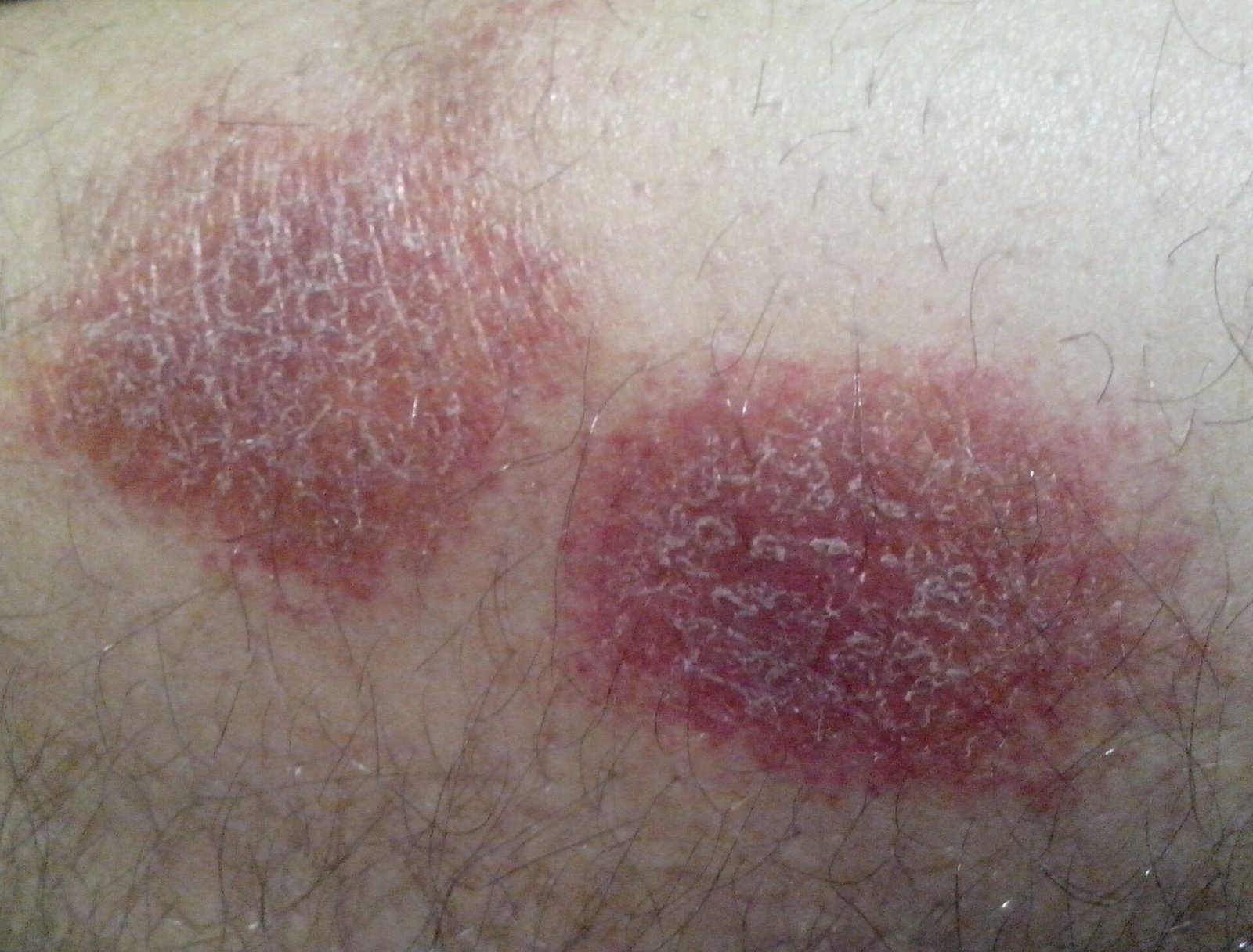
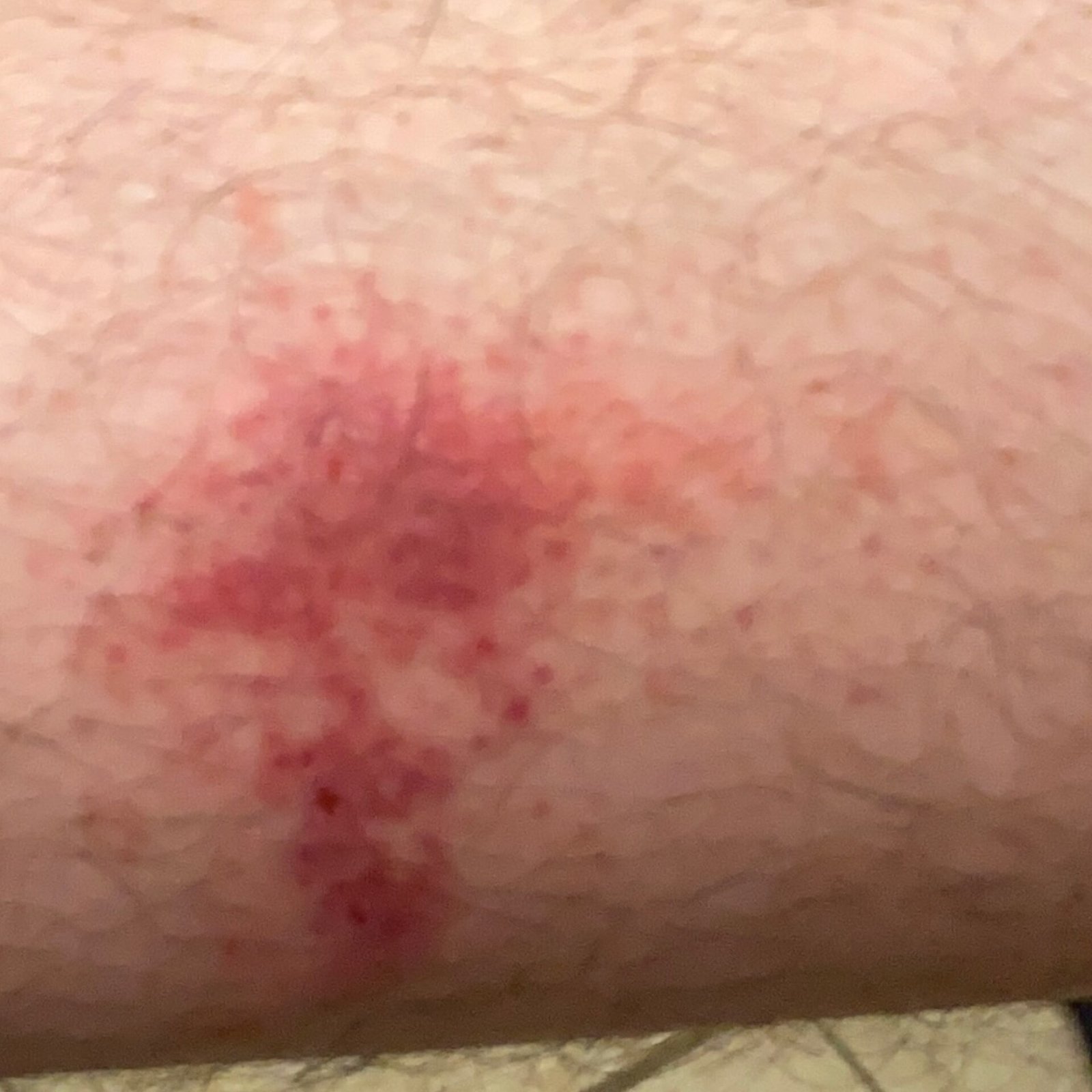
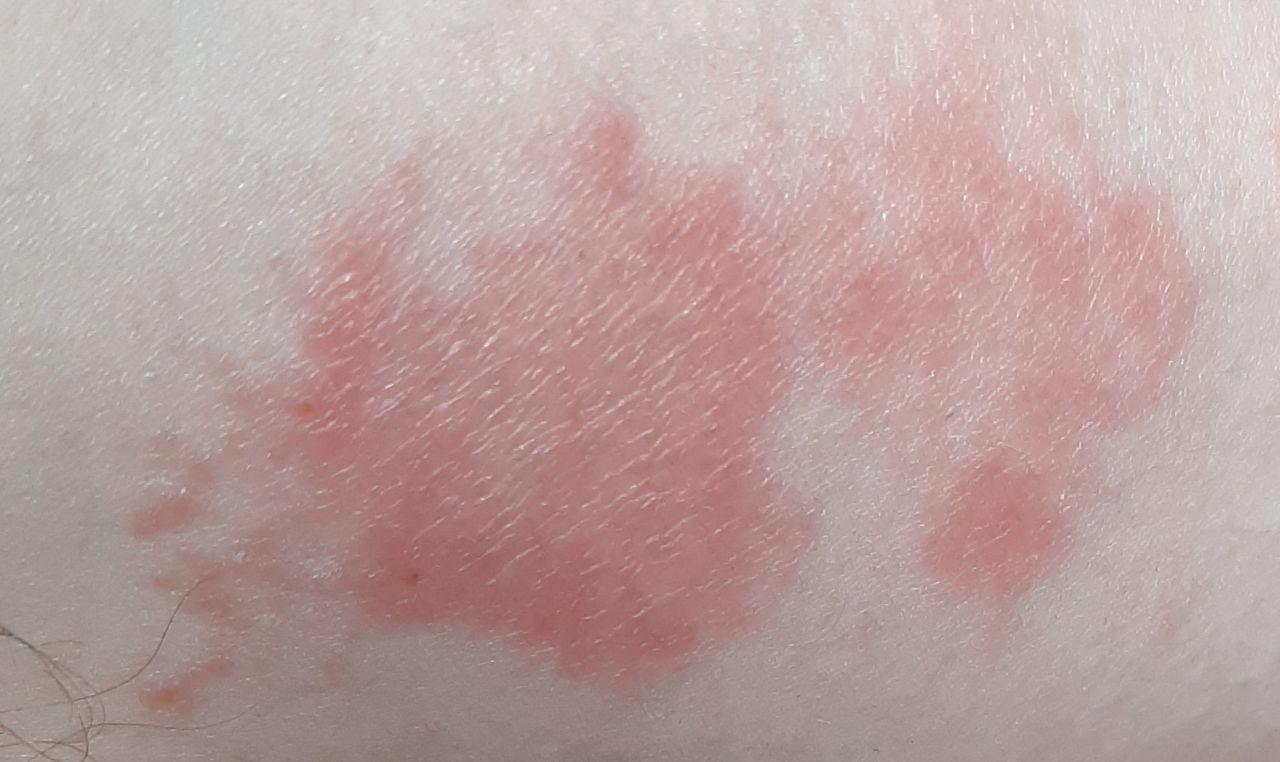
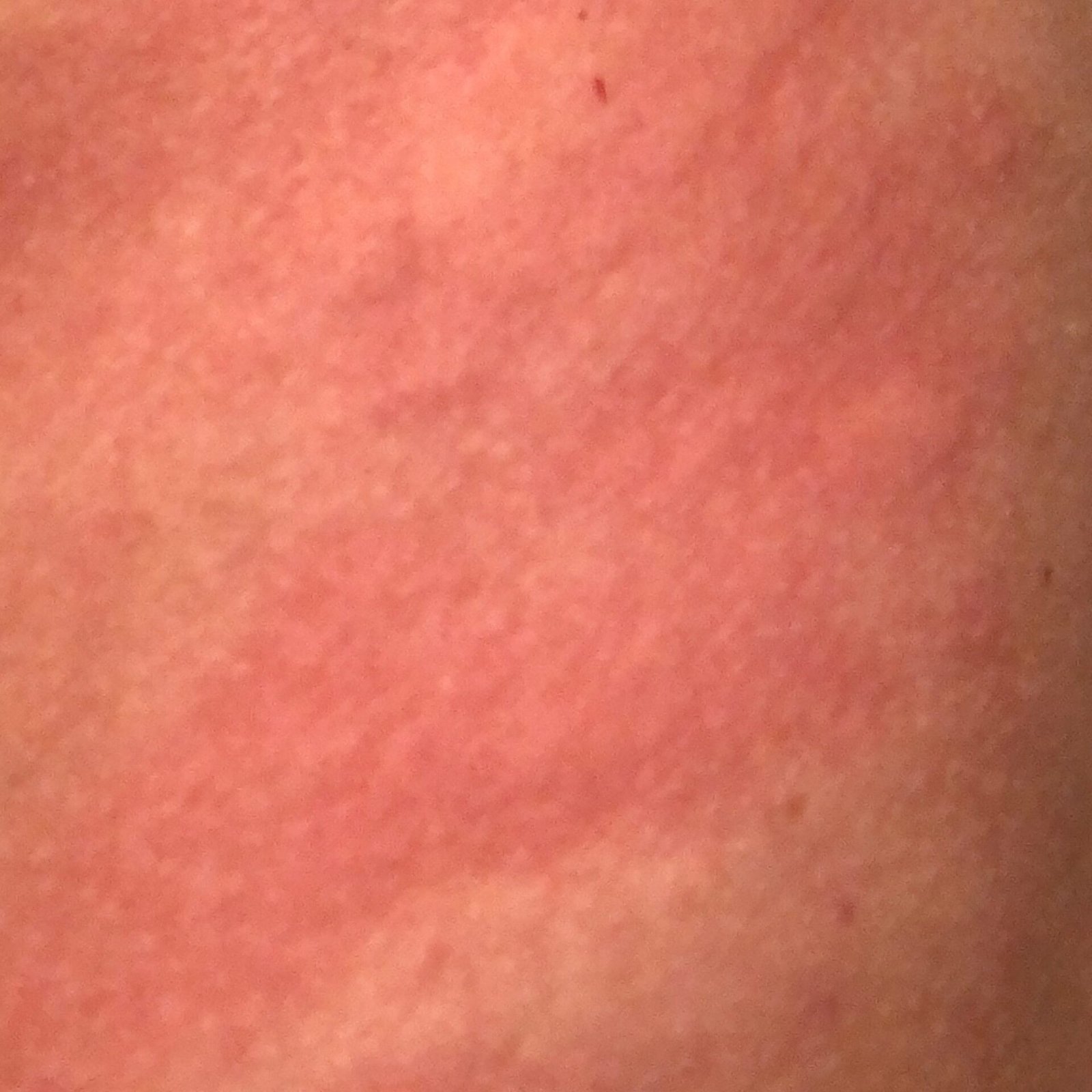
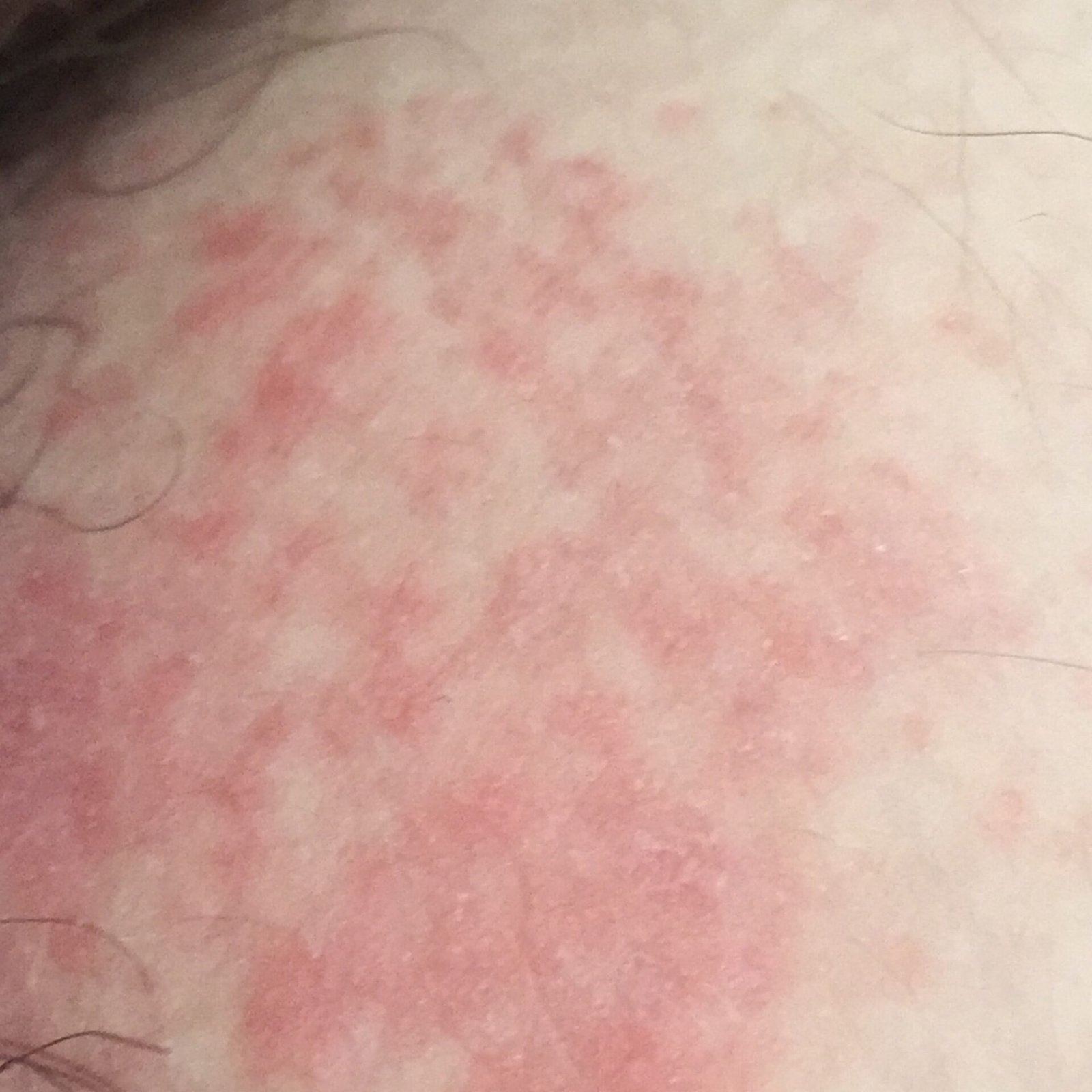
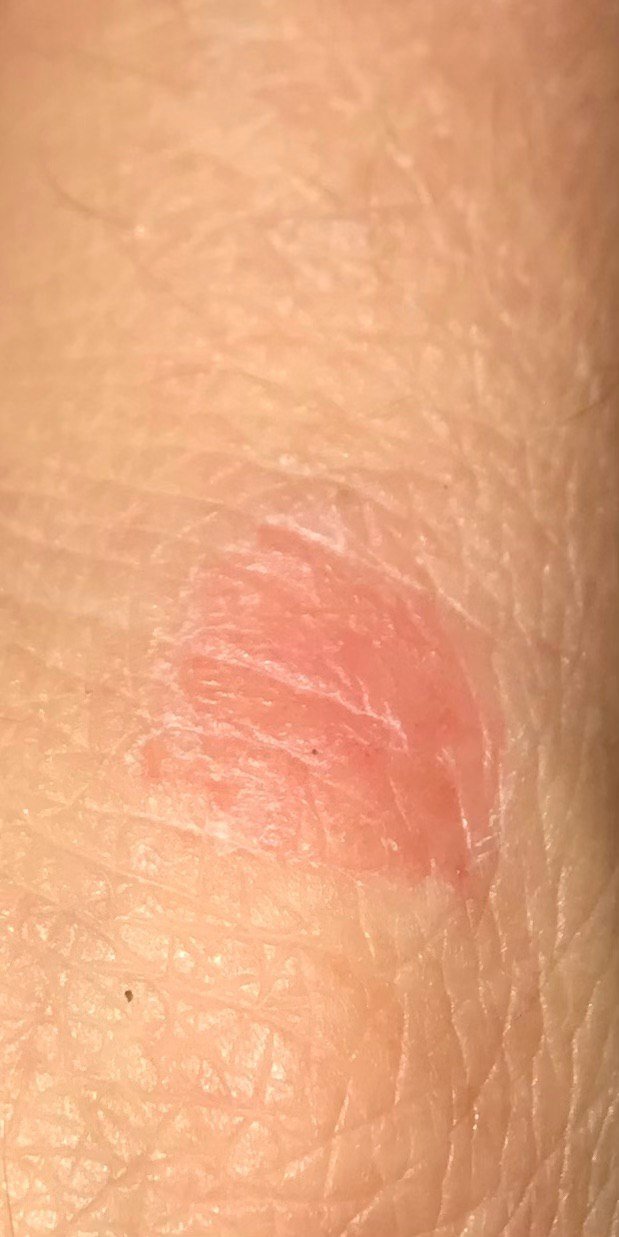
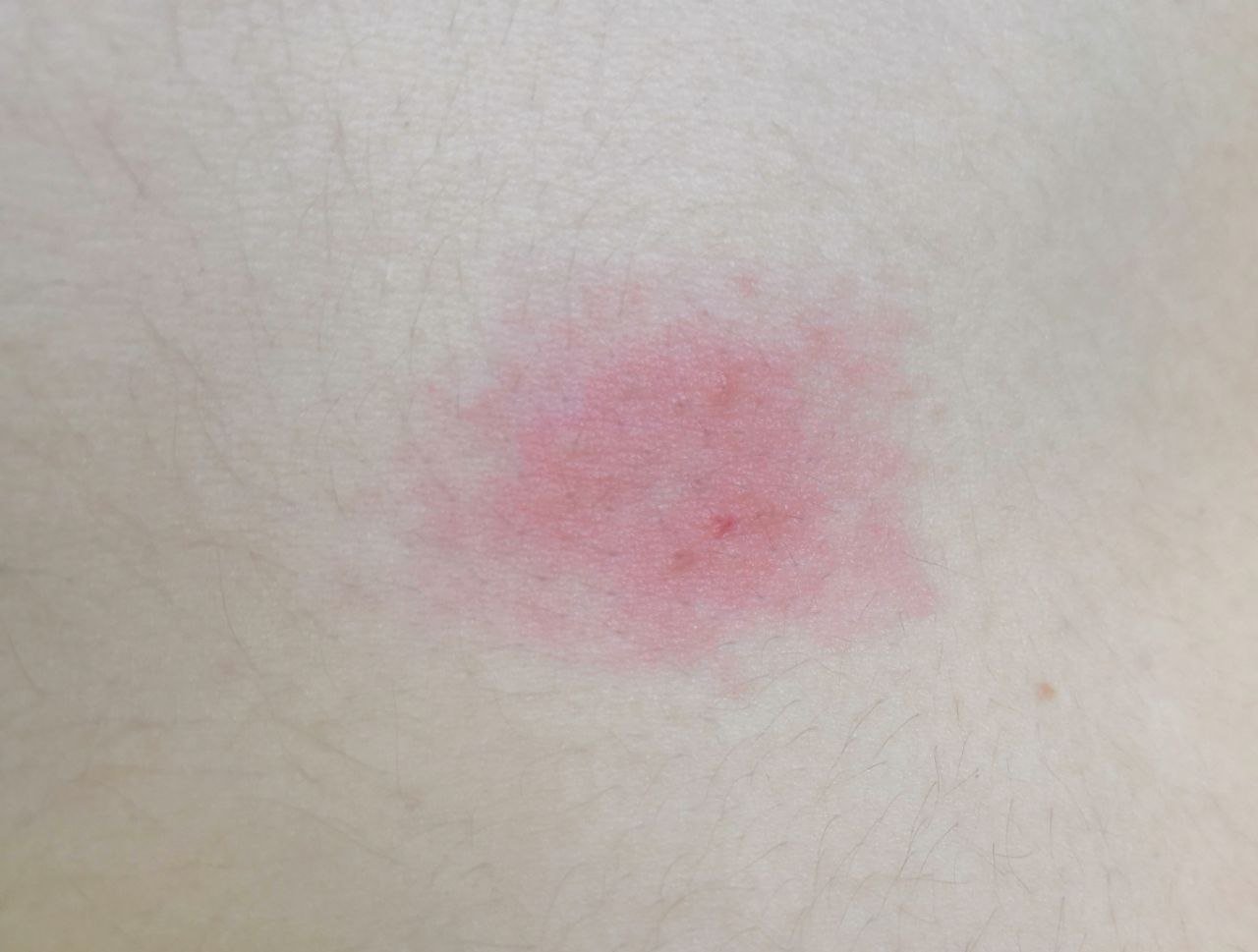
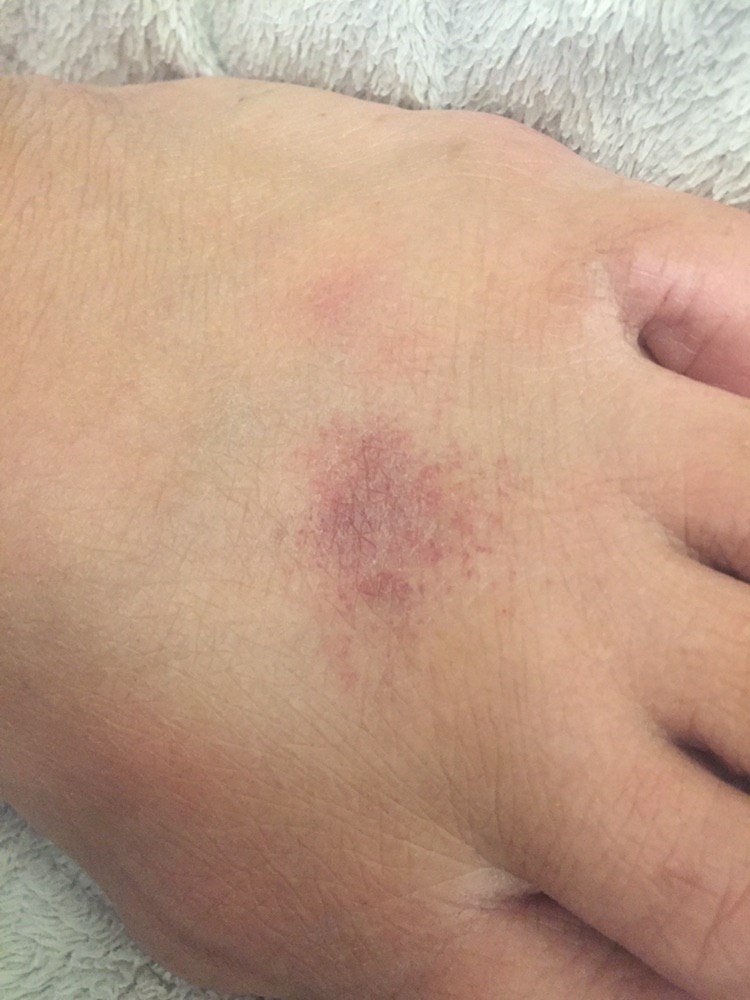
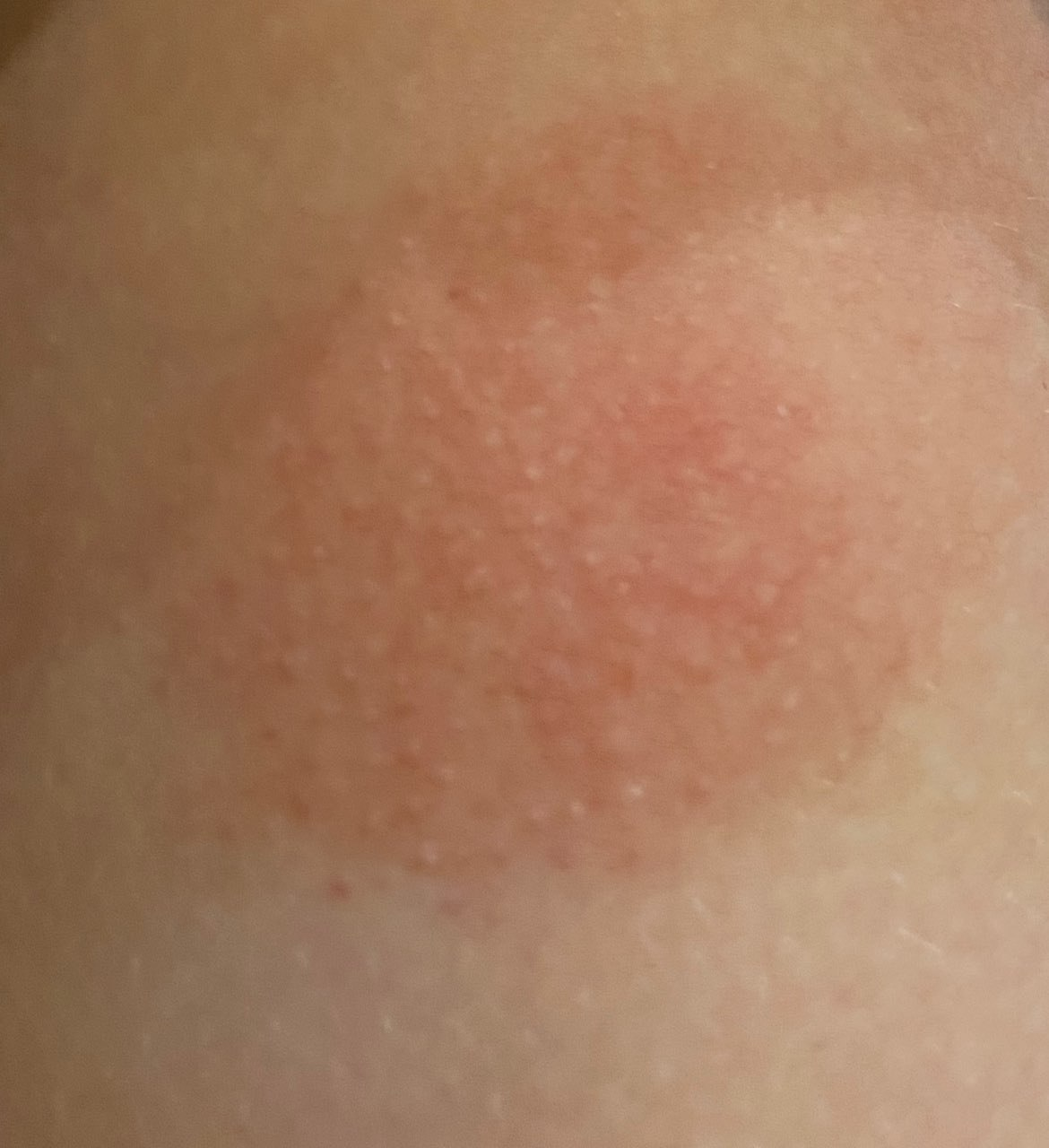
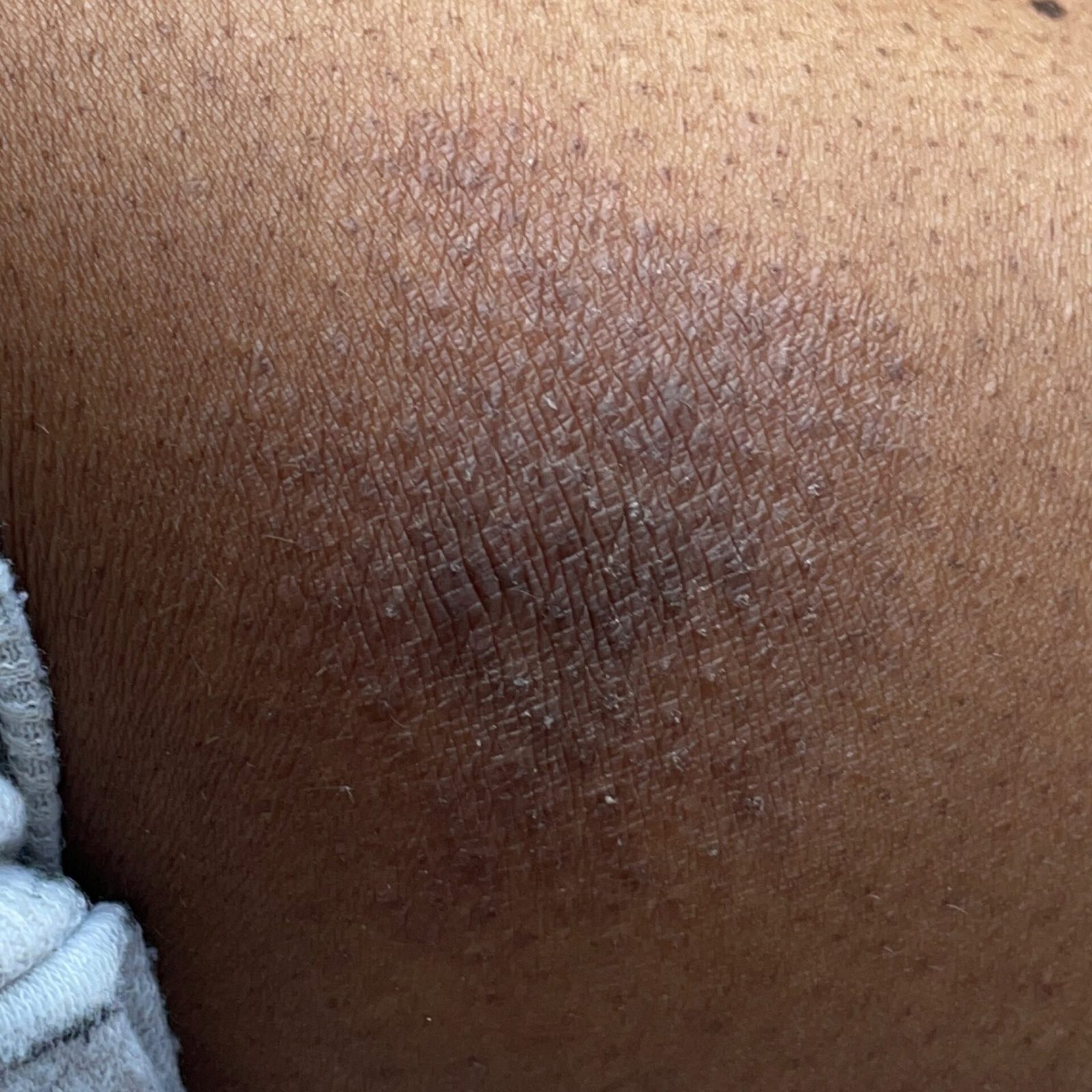
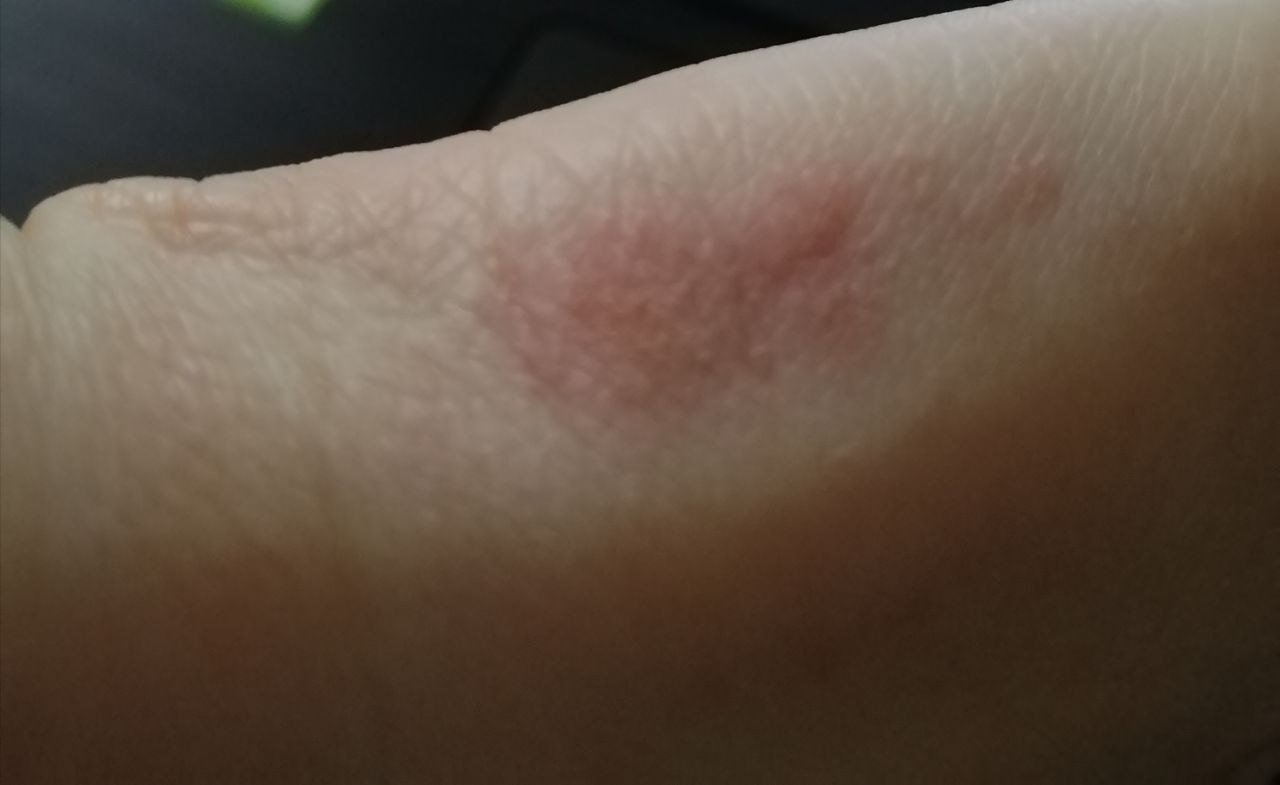
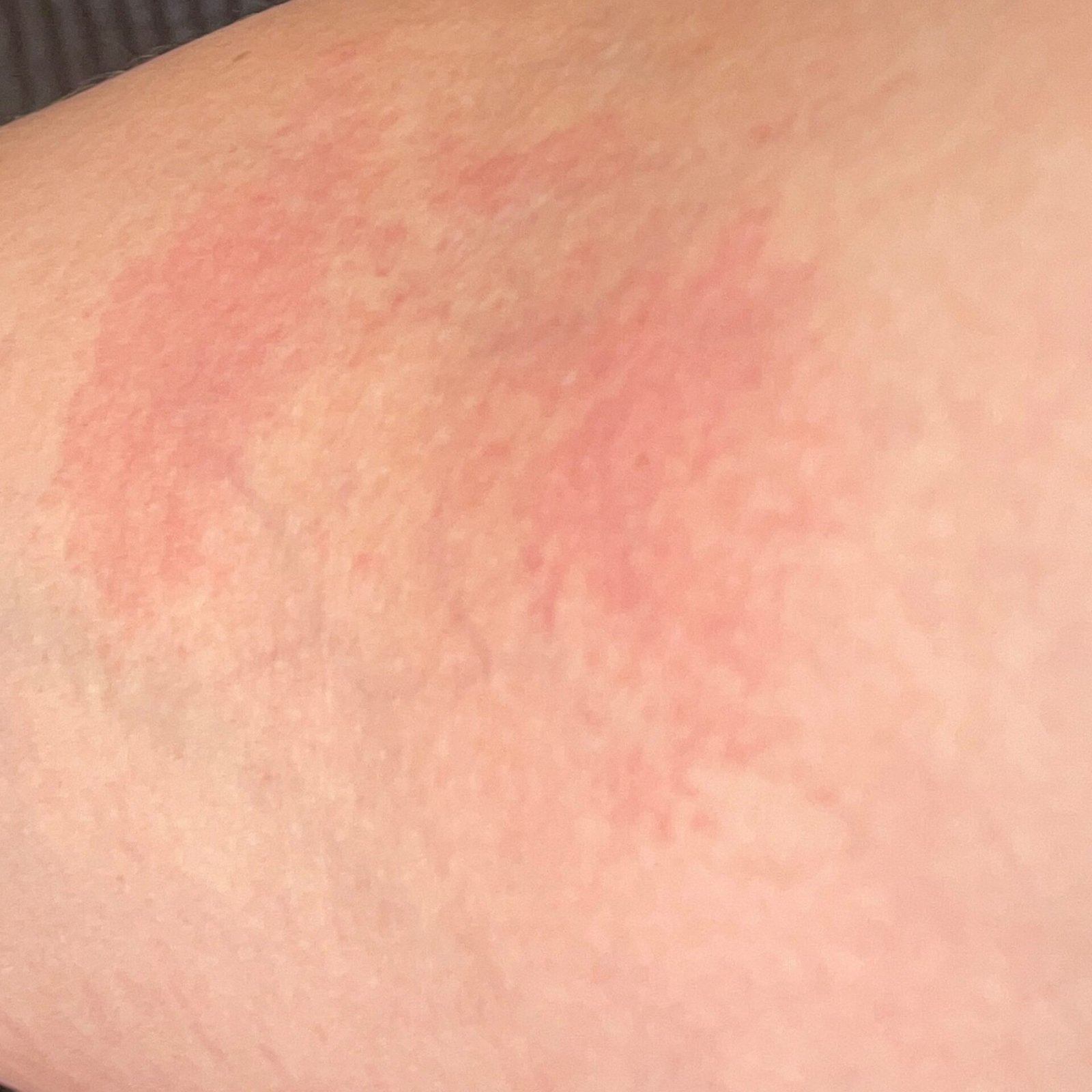
- Akutt fase: Erytem (rødhet), ødem, blemmer eller papler, væsking (eksudasjon), skorpeforming, brennende følelse, ømhet, sporadisk kløe;
- Kronisk fase: Lichenifikasjon (hudtykkelse), sprekker, flassing, vedvarende erytematøse plakk. Hyperkeratotiske varianter kan forekomme hos individer med gjentatt traume (f.eks. håndtering av papir eller verktøy).
Vanlige anatomiske steder inkluderer:
- Dorsale og palmar overflater på hender og fingre
- Øyelokk (fra sminke, øyedråper, luftbårne irritanter)
- Lepper (vanemessig leking som forårsaker våt-tørr irritasjon)
Kompplikasjoner og hensyn
Lav omgivende fuktighet reduserer hudens terskel for irritasjon, noe som gjør den mer mottakelig for skade. Skadet hud blir også mer permeabel for allergener, noe som øker risikoen for å utvikle sekundær allergisk kontakteksem. Pasienter med atopisk bakgrunn (f.eks. høysnue, astma, eksem) er mer utsatt for alvorlige og vedvarende former.
Diagnose
- KOH-test: For å ekskludere soppinfeksjoner i skjellaktige eller erytematøse lesjoner;
- Patch-testing: Brukes for å ekskludere allergisk kontakteksem, spesielt i kroniske, ufølsomme tilfeller eller når historien antyder allergeneksponering;
- Hudbiopsi: Sjeldent nødvendig, men kan vise epidermal spongiose, dermal ødem og lymfocytisk infiltrasjon.
Allergisk kontakteksem
Allergisk kontakteksem (ACD) er en forsinket-type hypersensitivitetsreaksjon (Type IV), utløst av hudkontakt med et spesifikt allergen. I motsetning til irritativt eksem, involverer ACD immunsensibilisering og utvikler seg etter tidligere eksponering for allergenet. Når man først har blitt sensitsert, kan selv minimal re-eksponering forårsake betennelse.
Vanlige allergener:
- Metaller (nikkel, krom)
- Gummitilsetninger (karbamater, tiuramer, benzotiazoler)
- Kosmetikk og konserveringsmidler (formaldehyd, dufter, parabener)
- Topiske medisiner (neomycin, bacitracin, kortikosteroider)
- Hårfarger og negleprodukter
- Planteallergener (f.eks. giftsumak)
- Yrkesmessige kjemikalier og lim
Mechanisme og tidslinje:
- Initial sensitisering tar 14–21 dager etter første kontakt;
- Betennelse hos sensitiserte individer utvikler seg 12–48 timer etter re-eksponering (område: 8–120 timer);
- Lesjoner kan vare i opptil 3 uker etter en enkelt eksponering;
- Fotoallergiske reaksjoner krever både allergen og sollys for å utløse betennelse;
- Systemisk eksponering for relaterte allergener (f.eks. orale medisiner) kan utløse utbredt eksem hos sensitiserte pasienter.
Kliniske kjennetegn:
Subjektive symptomer: Intens kløe, noen ganger brennende eller ømt.
Objektive tegn: Blemmer, erytem, ødem, flassing, skorping, i alvorlige tilfeller – bulla og erosjoner.
Vanlige steder:
- Hender, underarmer, ansikt, øyelokk, lepper
- Føtter, kjønnsorganer, hodebunn (avhengig av eksponeringskilde)
- Luftbårne allergener kan påvirke utsatte områder (f.eks. ansikt, nakke)
- Fotoallergisk dermatitt påvirker ofte solutsatte områder (unngår øvre øyelokk, under haken)
Diagnostikk:
- Patch-testing: Gullstandar for allergenidentifikasjon; paneler inkluderer yrkesmessige, kosmetiske og legemiddelrelaterte allergener. Vanligvis utført over 3 besøk for anvendelse, mellomlesing, og vurdering av forsinket reaksjon;
- Fotopatch-testing: For mistenkte fotoallergener;
- Biopsi (hvis nødvendig): Viser spongiose, perivaskulær lymfocytisk infiltrasjon, muligens eosinofiler.
Differensialdiagnose
- Irritativt kontakteksem: Ingen allergeninnblanding; blemmer er sjeldne og kløe er ofte mild;
- Atopisk dermatitt: Samtidig forekomst; distribusjon og kronisitet hjelper til med å skille;
- Soppinfeksjoner: KOH-mikroskopi hjelper til med å ekskludere tinea corporis eller candidiasis;
- Psoriasis: Skarpt avgrensede plakk med sølvaktige skalaer;
- Rosacea eller seborroisk dermatitt: Påvirker sentral ansikt med mindre kløe;
- Autoimmune og metabolske lidelser: Utelukk hvis systemiske trekk eller atypisk distribusjon er tilstede.
Behandling
Generelle prinsipper:
- Unngåelse av utløsende stoff: Kritisk for langsiktig kontroll;
- Beskytende tiltak: Bruk passende hansker; merk at noen allergener (f.eks. kjemikalier i hårfarge) kan trenge gjennom standard barrierer;
- Avbryt alle potensielle irritanter og allergifremkallende topiske produkter;
Topisk terapi:
- Kortikosteroid salver: Førstevalg behandling. Styrke avhenger av plassering:
- Lav styrke for ansikt og intertriginøse områder
- Moderat styrke for lemmer og kropp
- Høy styrke for håndflater og såler
- Salver er foretrukket fremfor kremer på grunn av færre sensibiliserende tilsetningsstoffer;
- Bruk: To ganger daglig i 2–3 uker, etterfulgt av nedtrapping;
- Topiske calcineur hemmere: Tacrolimus eller pimecrolimus for steroidfølsomme områder eller langtidsvedlikehold.
Systemisk terapi:
- Orale kortikosteroider: Brukes for alvorlig eller generell dermatitt, vanligvis en nedtrappingskurse over 2–3 uker;
- Antihistaminer: Kan bidra til å redusere kløe;
- Immunosuppressive midler: For kronisk refraktær dermatitt (f.eks. metotreksat, cyklosporin).
Forebygging
Forebygging av kontakteksem, spesielt allergiske former, innebærer identifisering og unngåelse av sensibilisatorer, kombinert med beskyttende hudpleiepraksiser.
- Identifiser allergener gjennom lapptest og eliminer kontakt når det er mulig;
- Bruk beskyttende klær og hansker, spesielt i høy-risiko yrker;
- Fukt huden regelmessig for å styrke hudbarrieren;
- Unngå overvask eller eksponering for sterke kjemikalier;
- Bruk parfymefrie, hypoallergene hudpleieprodukter og vaskemidler;
- Utdann pasienter om å lese ingredienslister på produkter og gjenkjenne symptomer på utbrudd tidlig.
Med passende evaluering, identifisering av allergener, hudpleie, og farmakologisk behandling, kan de fleste tilfeller av kontaktdermatitt kontrolleres effektivt, noe som minimerer tilbakefall og forbedrer livskvaliteten.