Melanom (ICD-10: С43) 🚨
Melanoma: En svært aggressiv og potensielt dødelig form for hudkreft
Melanoma er en alvorlig og ekstremt aggressiv type ondartet svulst som oppstår i spesialiserte hudceller kjent som melanocytter. Disse cellene er ansvarlige for produksjonen av melanin – det naturlige pigmentet som bestemmer fargen på huden, øynene og håret vårt. I motsetning til noen andre hudrelaterte celler, er melanocytter ikke begrenset til overflaten av huden. De finnes også i dypere anatomiske regioner, inkludert slimhinner (som de i munnen, nesegangene og kjønnsorganene) samt netthinnen i øyet. På grunn av denne utbredte distribusjonen kan melanoma utvikle seg i ulike lokasjoner i kroppen. Dette inkluderer ikke bare huden, men også indre overflater som øynene, genitalområdet, endetarmen, og til og med mykt bindevev. Imidlertid finnes det store flertallet – omtrent 95% – av alle diagnostiserte melanomtilfeller på huden, noe som gjør kutant melanoma til den mest utbredte formen av sykdommen.
Hva gjør melanoma så aggressiv og livstruende
Den farlige omtalen av melanoma kommer fra dens unike biologiske atferd. I motsetning til mange andre hudsvulster, er melanoma kjent for sin evne til å komme tilbake gjentatte ganger og spre seg – ofte raskt – til fjerne organer i kroppen. Denne metastatiske spredningen, eller metastase, betyr at melanoma kan bevege seg langt utover sitt opprinnelige sted og invadere kritiske systemer som lungene, leveren, hjernen og bein. Melanomceller kan migrere gjennom lymfesystemet (lymfogen rute) eller via blodstrømmen (hematogen rute), noe som ytterligere øker potensialet for utbredt spredning. En av de viktigste faktorene som påvirker hastigheten og alvorligheten av melanomprogresjonen, er tilstanden til kroppens immunsystem, særlig dens medfødte evne til å gjenkjenne og ødelegge unormale eller kreftceller. Når dette naturlige antitumorforsvaret er svekket, kan melanoma utvikle seg i et mye raskere tempo, noe som gjør tidlig oppdagelse og intervensjon avgjørende.
Klassifisering og hovedtyper av melanoma
Det finnes flere klinisk anerkjente typer melanoma, hver med sine unike egenskaper, prevalens og typiske utfall. Å forstå disse undertypene hjelper i vurderingen av prognose og veiledning av behandlingsbeslutninger:
- Superficial Spreading Melanoma: Denne formen er den oftest diagnostiserte og er mer vanlig hos kvinner. Den har en tendens til å spre seg over overflaten av huden før den trenger inn i dypere lag, noe som ofte muliggjør tidligere oppdagelse og en relativt gunstig prognose. Den utgjør omtrent 70% av melanomtilfellene.
- Nodular Melanoma: Mer vanlig hos menn, vokser denne undertypen vertikalt i stedet for å spre seg utover. Den trenger dypt inn i huden veldig tidlig, noe som fører til en mer alvorlig klinisk prognose. Den representerer rundt 15% av tilfellene og er assosiert med en høyere risiko for komplikasjoner på grunn av sin invasive natur.
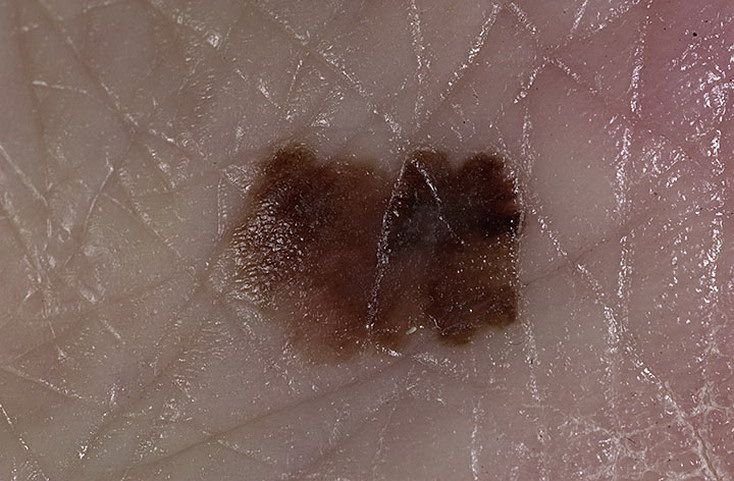
- Acrolentiginous eller Subungual Melanoma: Sett oftere hos individer med mørkere hudtoner, utvikler denne formen seg ofte i områder som vanligvis ikke er eksponert for solen, som såler, håndflater og under neglene. Den utgjør omtrent 10% av alle melanomdiagnoser.
- Lentiginous Melanoma: Denne varianten vises vanligvis hos eldre voksne, spesielt kvinner, og er assosiert med aldersrelaterte pigmentforandringer som lentigo eller melanose. Som den overfladiske spredningstypen vokser den sakte og er mindre sannsynlig å invadere dypt i sine tidlige stadier. Den utgjør omtrent 5% av tilfellene.
- Amelanotisk (Pigmentløs) Melanoma: En svært sjelden og diagnostisk utfordrende form for sykdommen, amelanotisk melanoma mangler den typiske mørke pigmenteringen. På grunn av sitt subtile utseende blir det ofte feilaktig vurdert som godartede lesjoner eller andre tilstander, noe som kan forsinke diagnose og behandling.
Forhåndsdisponerende faktorer som bidrar til utviklingen av melanoma
Melanoma diagnostiseres oftest hos enkeltpersoner i midtlivet, vanligvis mellom 30 og 50 år. Dette aldersspennet anses som perioden med høyest sårbarhet på grunn av kumulativ sol-eksponering og gradvise cellulære endringer som skjer over tid. Selv om det ikke er umulig for melanoma å oppstå hos yngre individer, er slike tilfeller ekstremt sjeldne og ofte assosiert med sterke genetiske disposisjoner eller medfødte faktorer. I motsetning til dette er eldre voksne – spesielt de over 60 år – mer tilbøyelige til å utvikle det som kalles lentiginøse former for melanoma. Disse formene er ofte knyttet til langvarig solskade og vises mot en bakgrunn av aldersrelaterte pigmentforstyrrelser som lentigo eller melanose, spesielt på områder av kroppen som har vært kronisk eksponert for solen, som ansiktet og underarmene.
Transformasjonen av normale melanocytter til maligne melanomceller er en kompleks biologisk prosess som påvirkes av en rekke interne og eksterne faktorer. Disse faktorene virker enten individuelt eller i kombinasjon, og gradvis skader DNAet i melanocyttene og forstyrrer normal cellulær atferd. Over tid kan disse endrede cellene få evnen til å multiplisere uten kontroll, unngå immunsystemet, og invadere omkringliggende vev, og til slutt utvikle seg til melanom.
Risikofaktorer som kan øke sannsynligheten for å utvikle melanom
Selv om det er vanskelig å peke på en enkelt, universell årsak til melanom, har medisinsk forskning identifisert flere bidragselementer som er kjent for å betydelig øke risikoen for utviklingen av det. Disse risikofaktorene virker ikke likt på alle individer, og tilstedeværelsen av en eller flere av dem garanterer ikke at melanom vil utvikle seg. Imidlertid er deres innflytelse stor nok til å rettferdiggjøre nøye overvåking og forebyggende tiltak:
- Eksponering for ultrafiolett stråling: Både naturlige ultrafiolette (UV) stråler fra sollys og kunstige kilder som solarium eller sollamper kan skade DNAet i hudcellene. Kronisk eller intens UV-ekspoplasjon er en av de mest veletablerte og unngåelige risikofaktorene for melanom.
- Lys hudfototyper (I–II): Personer med lys eller svært lys hud, som også har en tendens til å ha lysfargede øyne og hår, har lavere nivåer av melanin. Dette pigmentet gir normalt noe beskyttelse mot UV-stråler. Som et resultat er folk med disse fototypene betydelig mer sårbare for solbrenthet og hudskader.
- Øye- og hårfarge: Blå, grå eller grønne øyne, samt blondt eller rødt hår, er ofte assosiert med økt risiko for melanom på grunn av de genetiske forbindelsene med redusert melaninproduksjon.
- Hyppige eller alvorlige solbrentheter: Gjentatte solbrentheter, spesielt de som er fått i barndommen eller ungdomsårene (spesielt før 14-årsalderen), regnes som spesielt skadelige. Slik tidlig hudskade kan predisponere individer for melanom senere i livet.
- Tilstedeværelse av atypiske eller flere føflekker: Dysplastiske nevi, atypiske føflekker, medfødte nevi, eller blå nevi—spesielt når de er til stede i stort antall—erkjennes som betydelige risikofaktorer. Spesifikke hudtilstander som Dubreuilh melanose øker også sårbarheten.
- Familiær historie med melanom: Individer med nære slektninger (som foreldre eller søsken) som har hatt melanom, har større sannsynlighet for å utvikle tilstanden selv, noe som antyder en sterk genetisk komponent i noen tilfeller.
- Genetiske lidelser som påvirker hudreparasjon: Tilstander som xeroderma pigmentosum, som svekker hudens evne til å reparere DNA-skader, hever dramatisk risikoen for melanom.
- Personlig historie med melanom: Individer som tidligere har blitt diagnostisert og behandlet for melanom, har økt risiko for å utvikle et nytt, enten på samme sted eller et annet sted på kroppen.
- Alder over 50: Sannsynligheten for å utvikle melanom øker med alderen på grunn av kumulativ eksponering for miljømessige stressfaktorer og den gradvise nedgangen i immunsystemets effektivitet.
- Fysisk traume på eksisterende føflekker: Gjentatt mekanisk irritasjon eller traume på pigmenterte føflekker—spesielt der klær eller tilbehør gnisser mot huden, som på halsen, mansjettene, belteområdet eller naturlige hudfolder—kan bidra til den maligne transformasjonen av disse nevi.
Selv om tilstedeværelsen av disse risikofaktorene ikke automatisk betyr at melanom vil utvikle seg, kan bevissthet og forebyggende strategier, inkludert regelmessige hudsjekker og beskyttende tiltak mot UV-eksponering, dramatisk redusere sjansene for malignitet.
Diagnostikk: Hvordan melanom blir identifisert og bekreftet
Å diagnostisere melanom er en flertrinnsprosess som krever en kombinasjon av klinisk ekspertise, spesialiserte avbildningsverktøy og laboratorieanalyse. Den innledende fasen av diagnostikken begynner med en omfattende klinisk undersøkelse utført av en helsepersonell, typisk en hudlege eller onkolog. Under denne undersøkelsen utfører den medisinske spesialisten en nøye visuell inspeksjon av den mistenkelige lesjonen, og legger særlig vekt på formen, fargen, størrelsen og teksturen, samt eventuelle merkbare endringer over tid.
Et av de viktigste diagnostiske verktøyene som brukes i denne prosessen er dermatoskopi (også kjent som dermatoskopi eller epiluminescence mikroskopi). Denne ikke-invasive teknikken utnytter en håndholdt enhet med forstørrelse og lys for å gi en detaljert visning av den indre strukturen til pigmenterte lesjoner. Dermatoskopi lar leger oppdage subtile mønstre, uregelmessigheter og abnormiteter som kanskje ikke er synlige for det blotte øye, noe som betydelig forbedrer nøyaktigheten av tidlig melanomdeteksjon.
Men selv om dermatoskopi gir viktige ledetråder, gir det ikke en definitiv diagnose. Den eneste måten å bekrefte om en lesjon er ondartet melanom på, er gjennom histologisk undersøkelse, også kjent som en biopsi. I denne prosedyren blir det mistenkelige området—eller hele lesjonen—fjernet kirurgisk under lokalbedøvelse og sendt til et patologilaboratorium. En patolog analyserer deretter vevprøven under et mikroskop for å avgjøre om kreftceller er tilstede, deres nivå av atypi, dybden av hudinntrengning, og andre kritiske histologiske trekk. Denne mikroskopiske analysen anses som gullstandarden i melanomdiagnose.
I tilfeller der melanom er bekreftet, blir ytterligere diagnostiske prosedyrer gjennomført for å vurdere omfanget av sykdommen. Disse inkluderer avbildningstester som ultralyd, datatomografi (CT), magnetisk resonansavbildning (MRI), og positronemisjonstomografi (PET) skanninger. Disse testene brukes til å undersøke regionale lymfeknuter og fjerne organer for tegn på metastase, som refererer til spredningen av kreftceller utover det opprinnelige stedet. Å identifisere om metastaser er tilstede er avgjørende for å bestemme stadiet av melanom og for å veilede den passende behandlingsforløpet.
Generelt er nøyaktig og rask diagnose avgjørende for å forbedre resultatene hos pasienter med melanom. Tidlig oppdagelse, støttet av en kombinasjon av klinisk evaluering, dermatoskopisk avbildning, og histopatologisk bekreftelse, forblir hjørnesteinen i effektiv melanomhåndtering og kan betydelig forbedre langsiktige overlevelsesrater.
Symptomer: Hvordan melanom manifesterer seg visuelt og fysisk
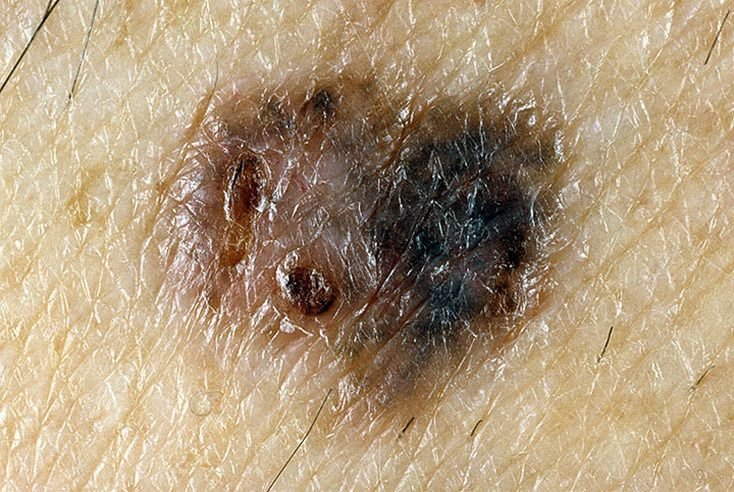
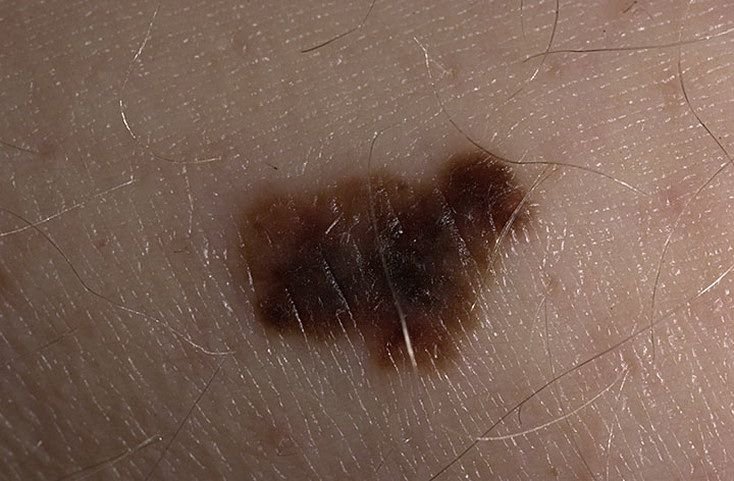
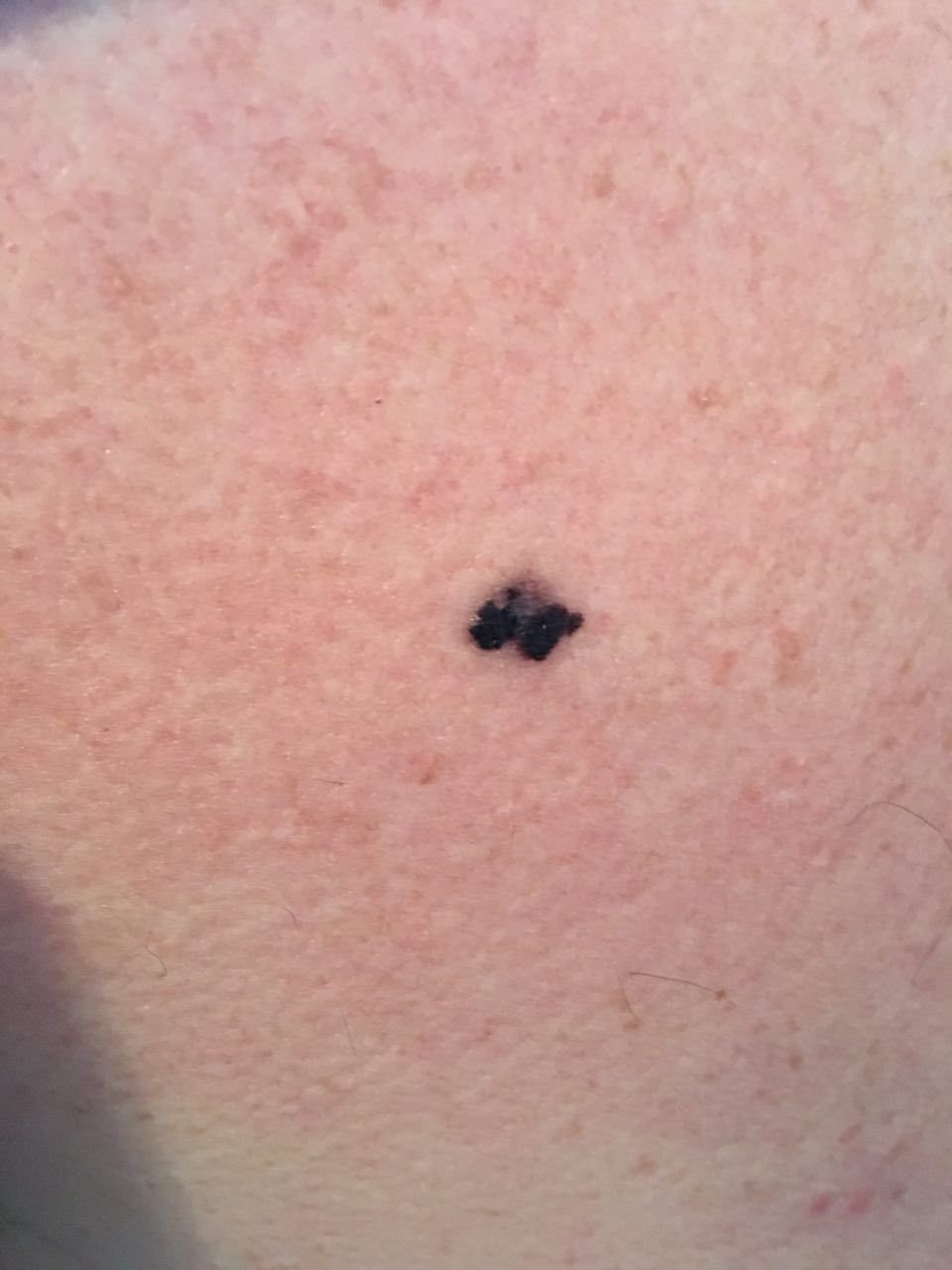
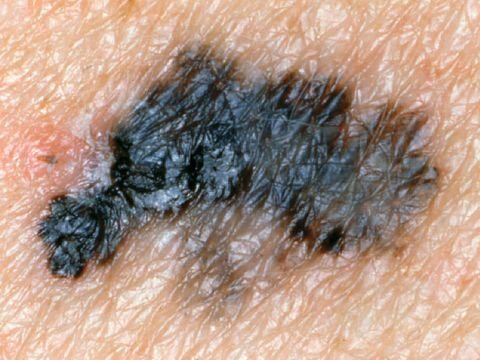
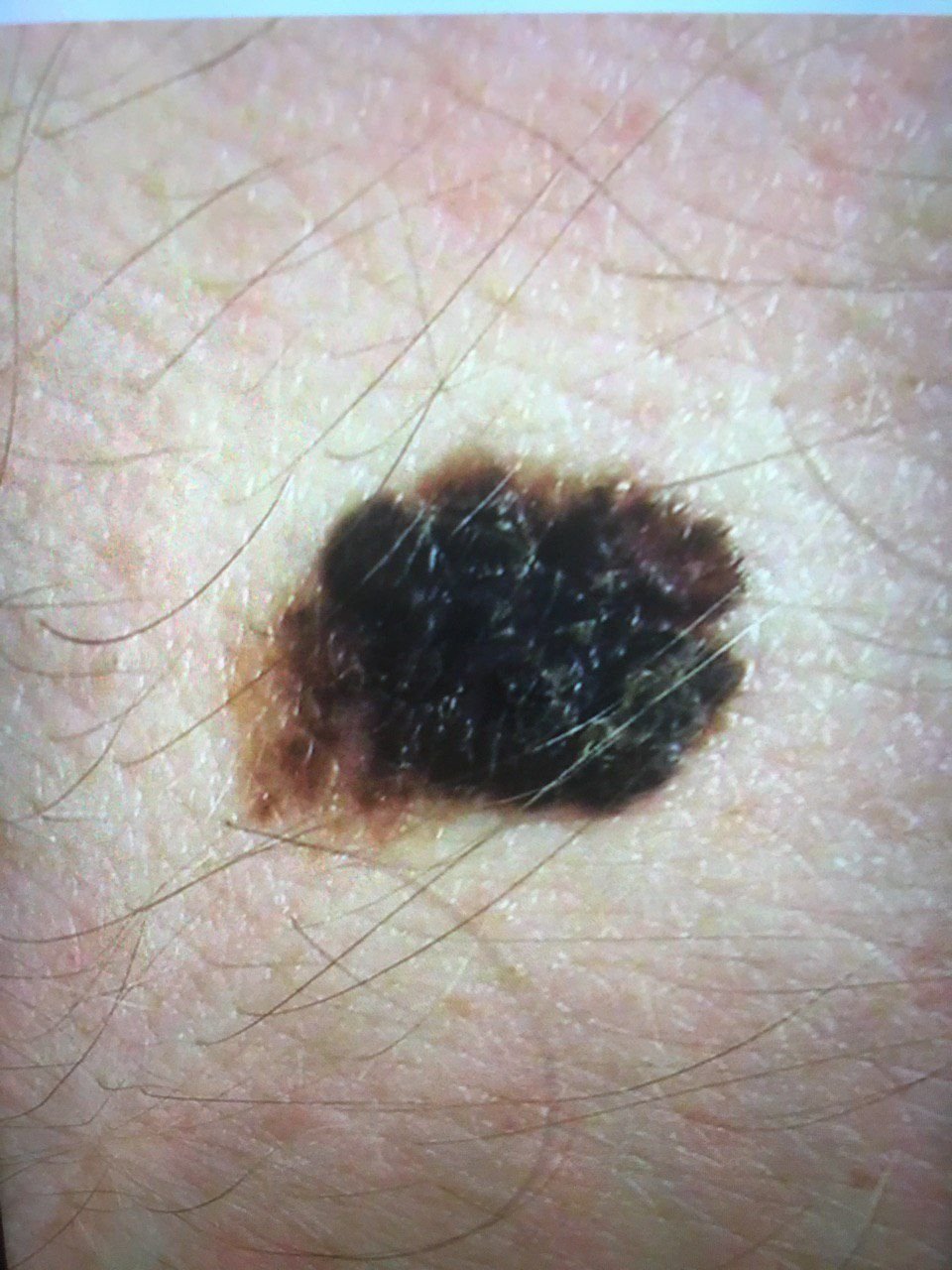
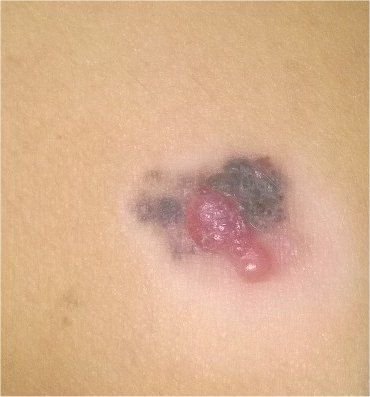
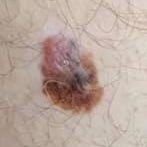
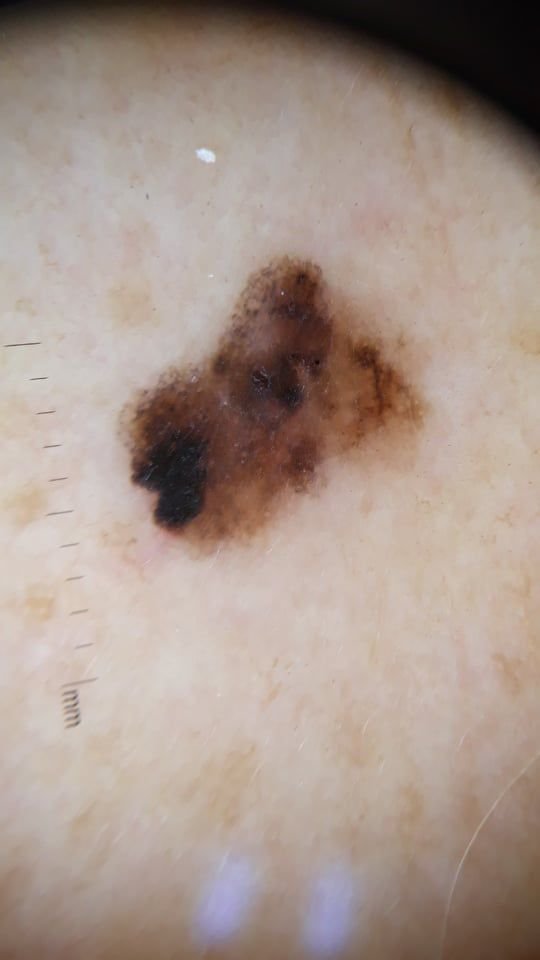
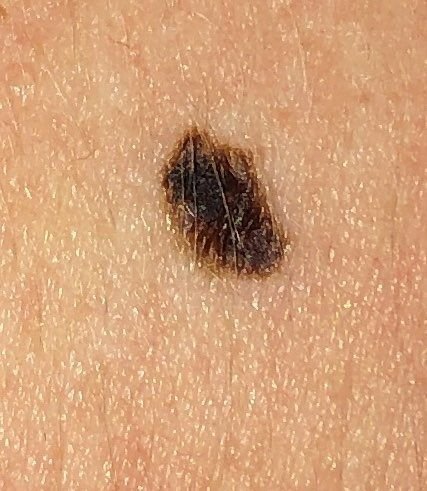
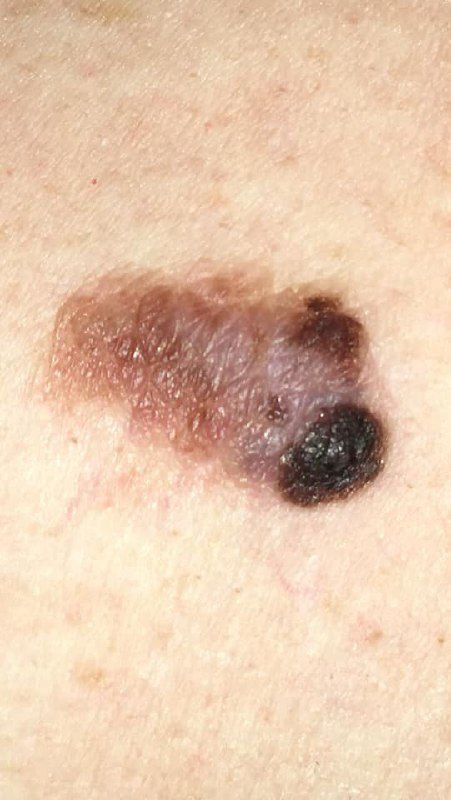
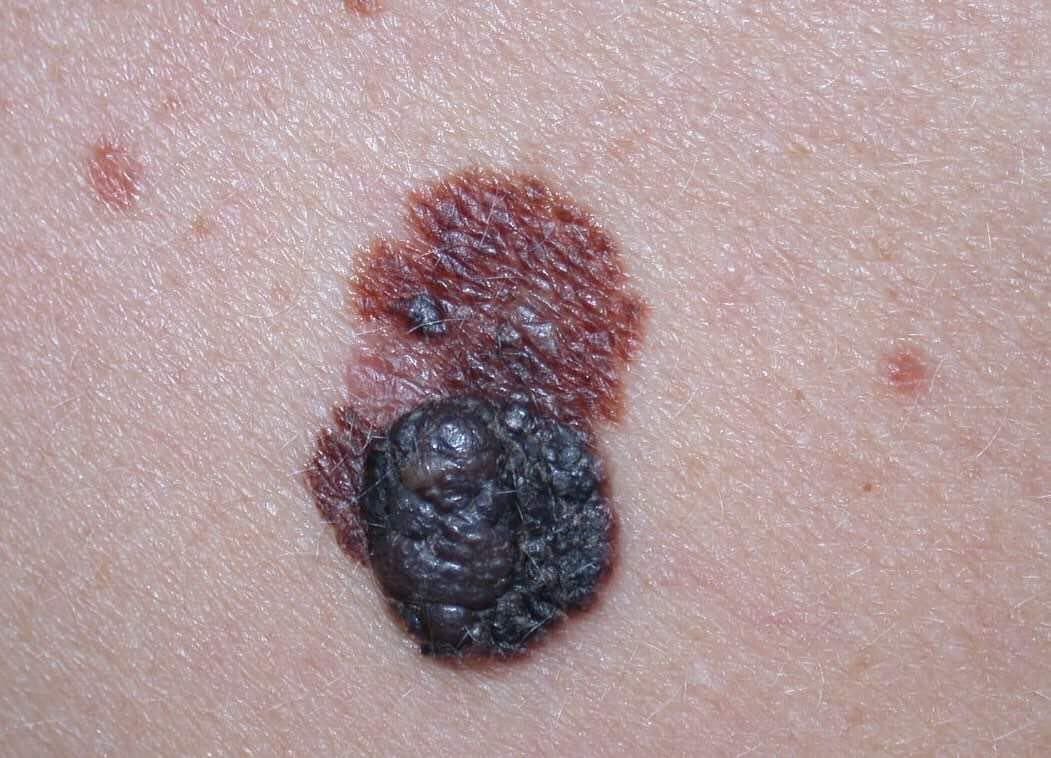
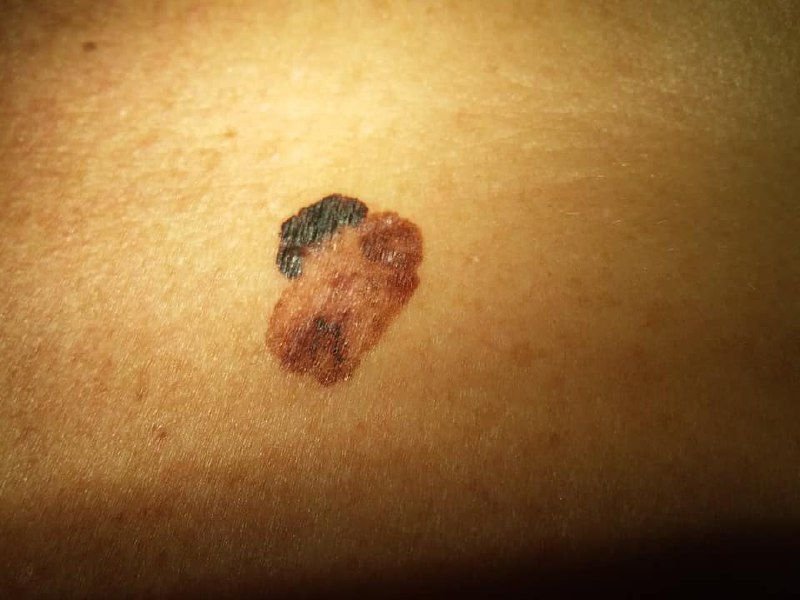
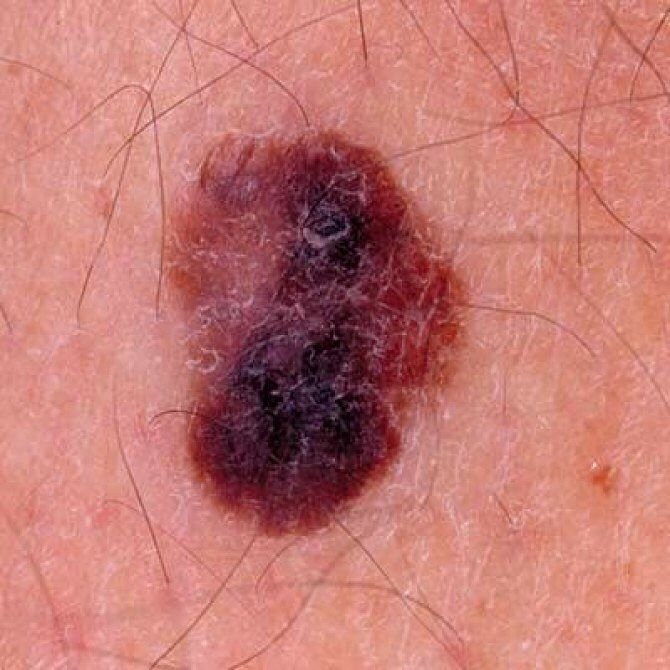
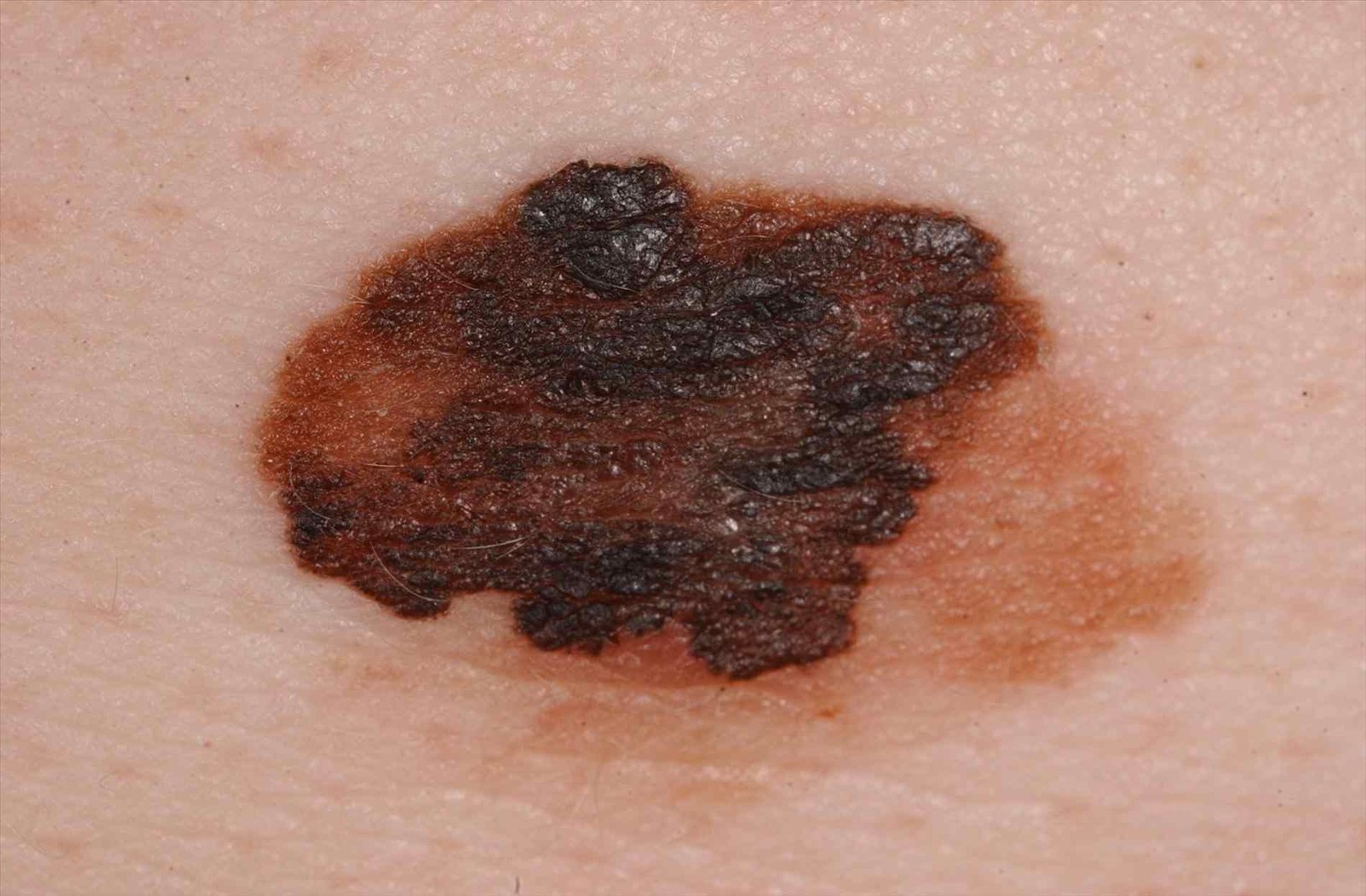
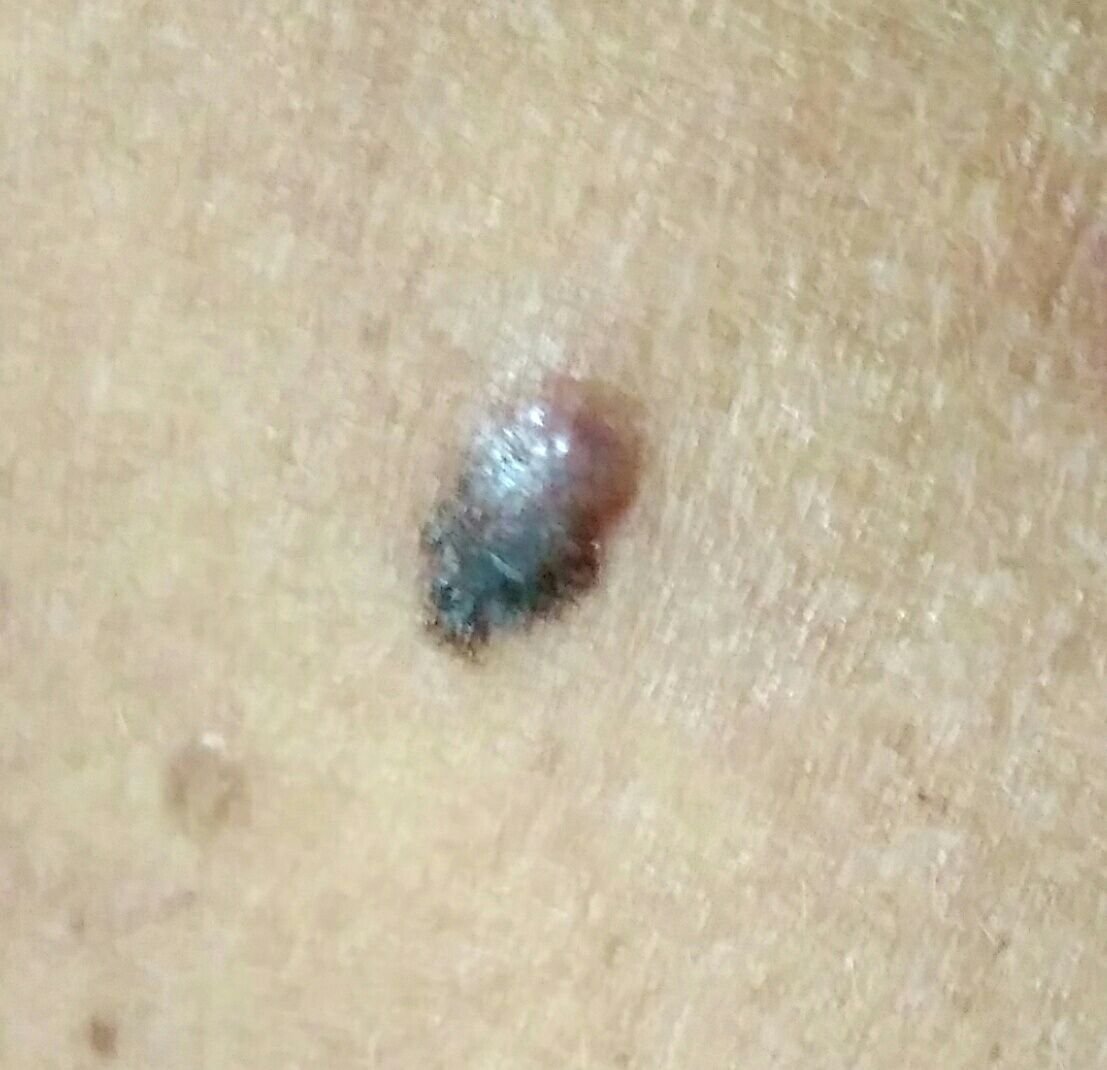
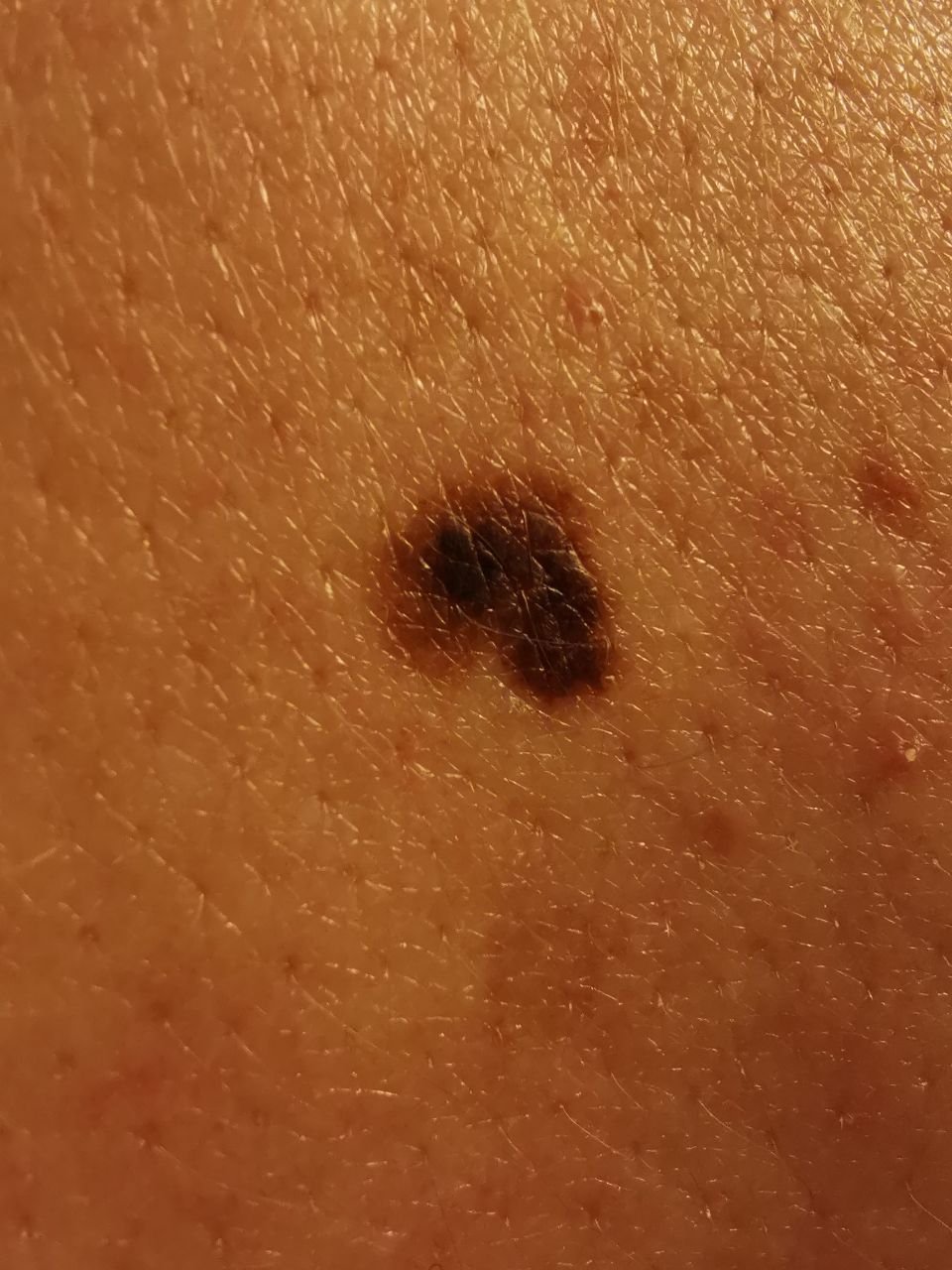
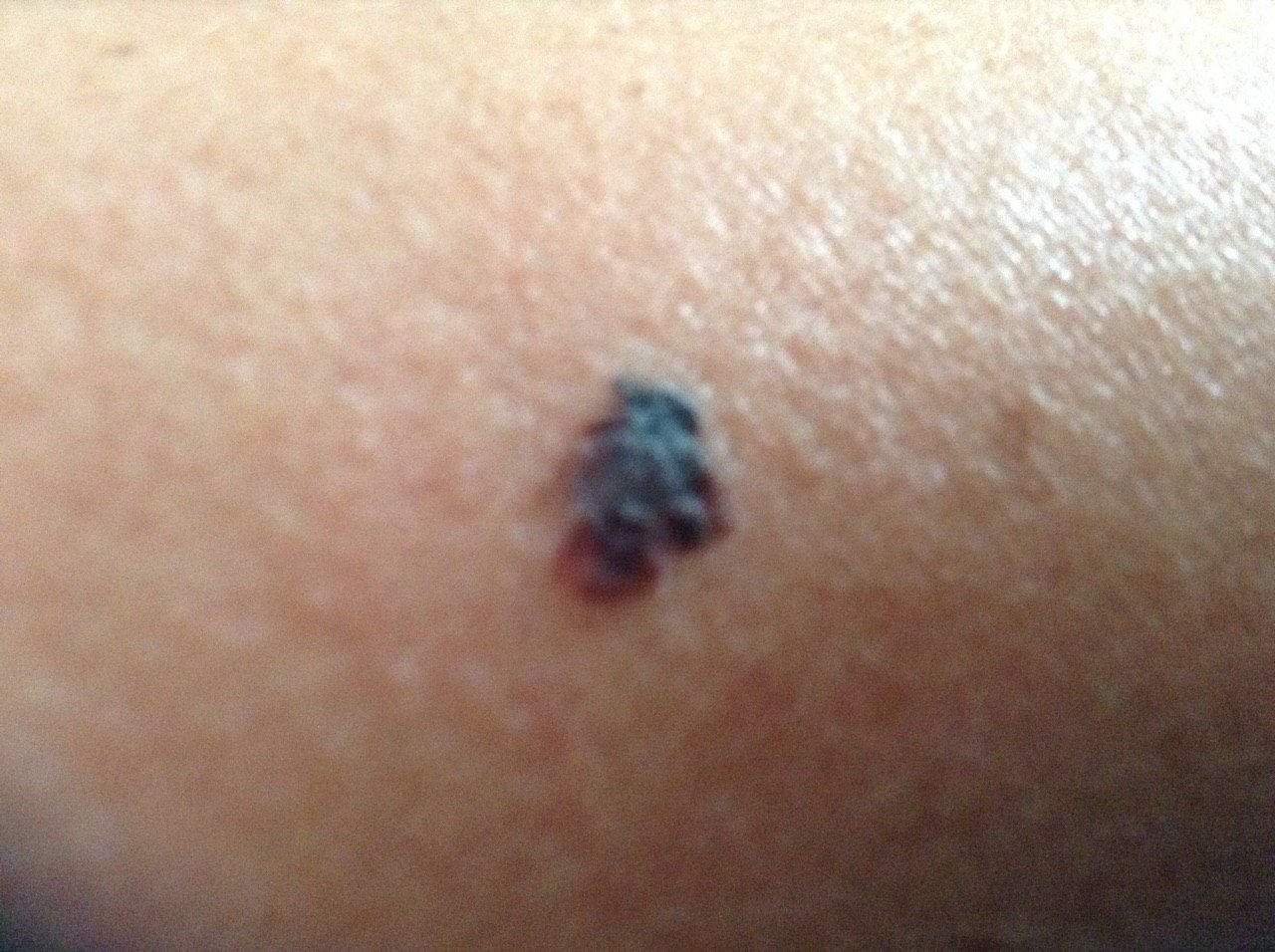
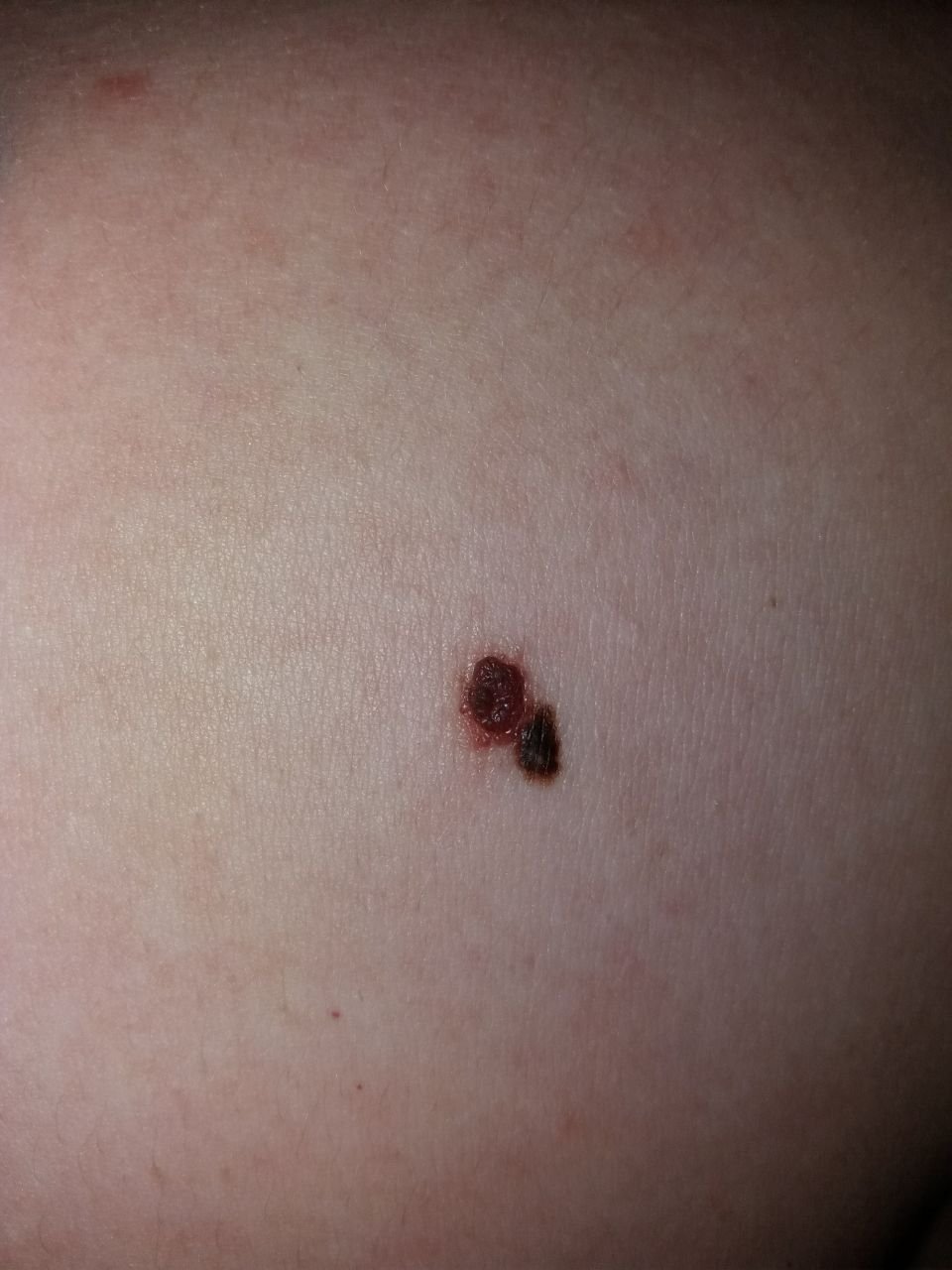
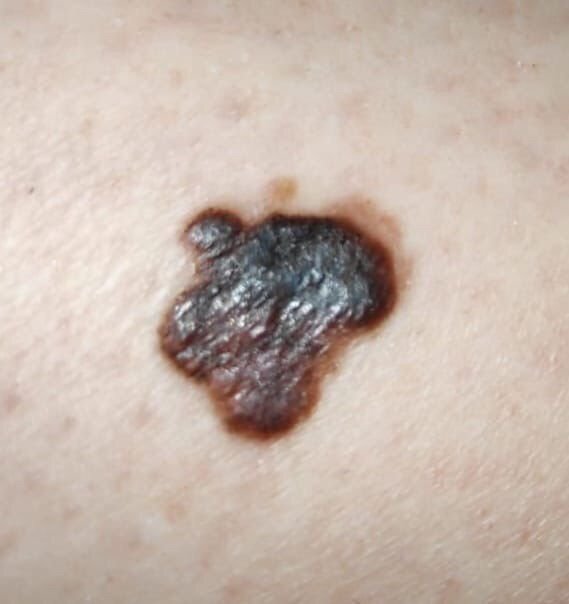
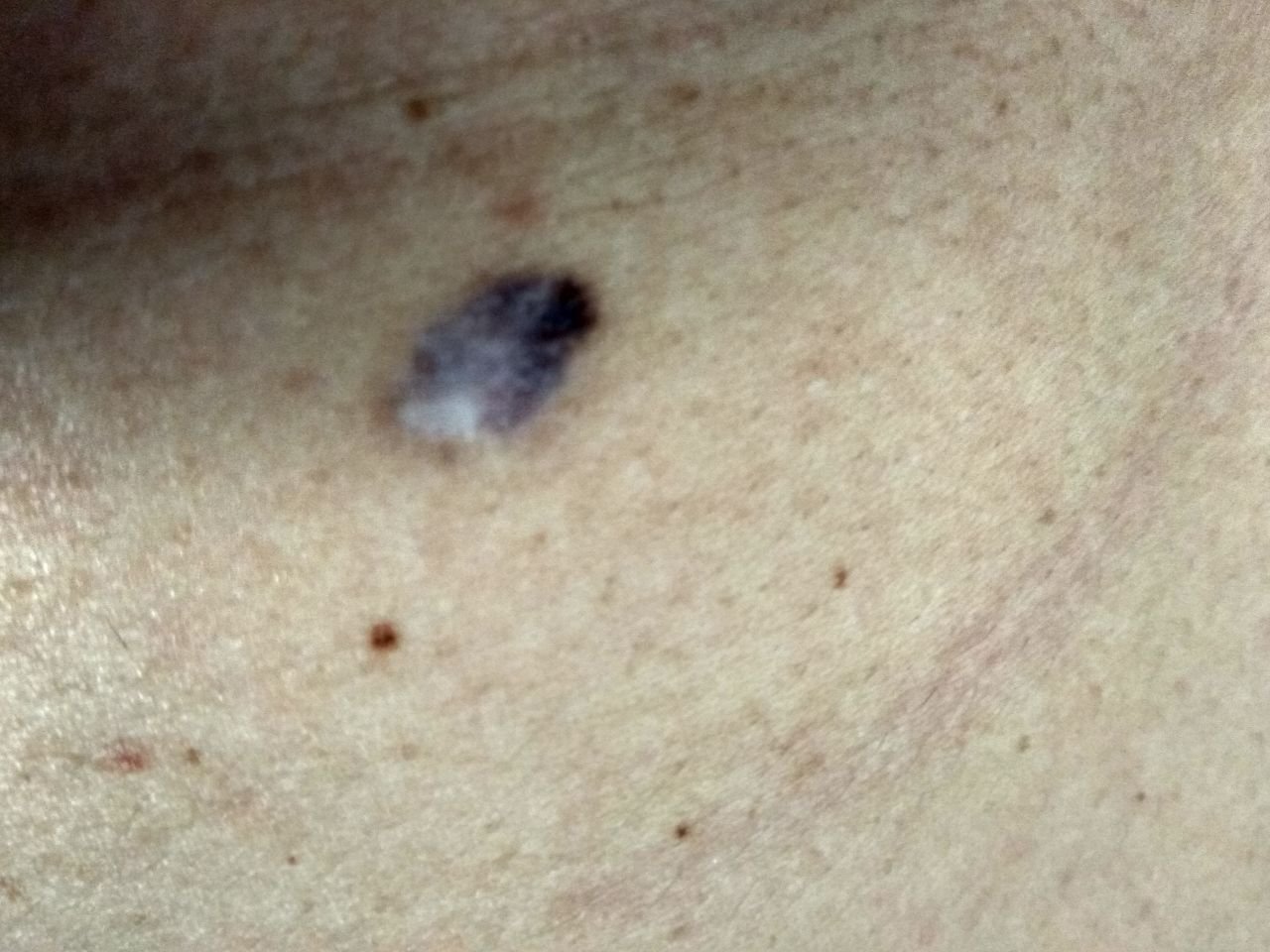
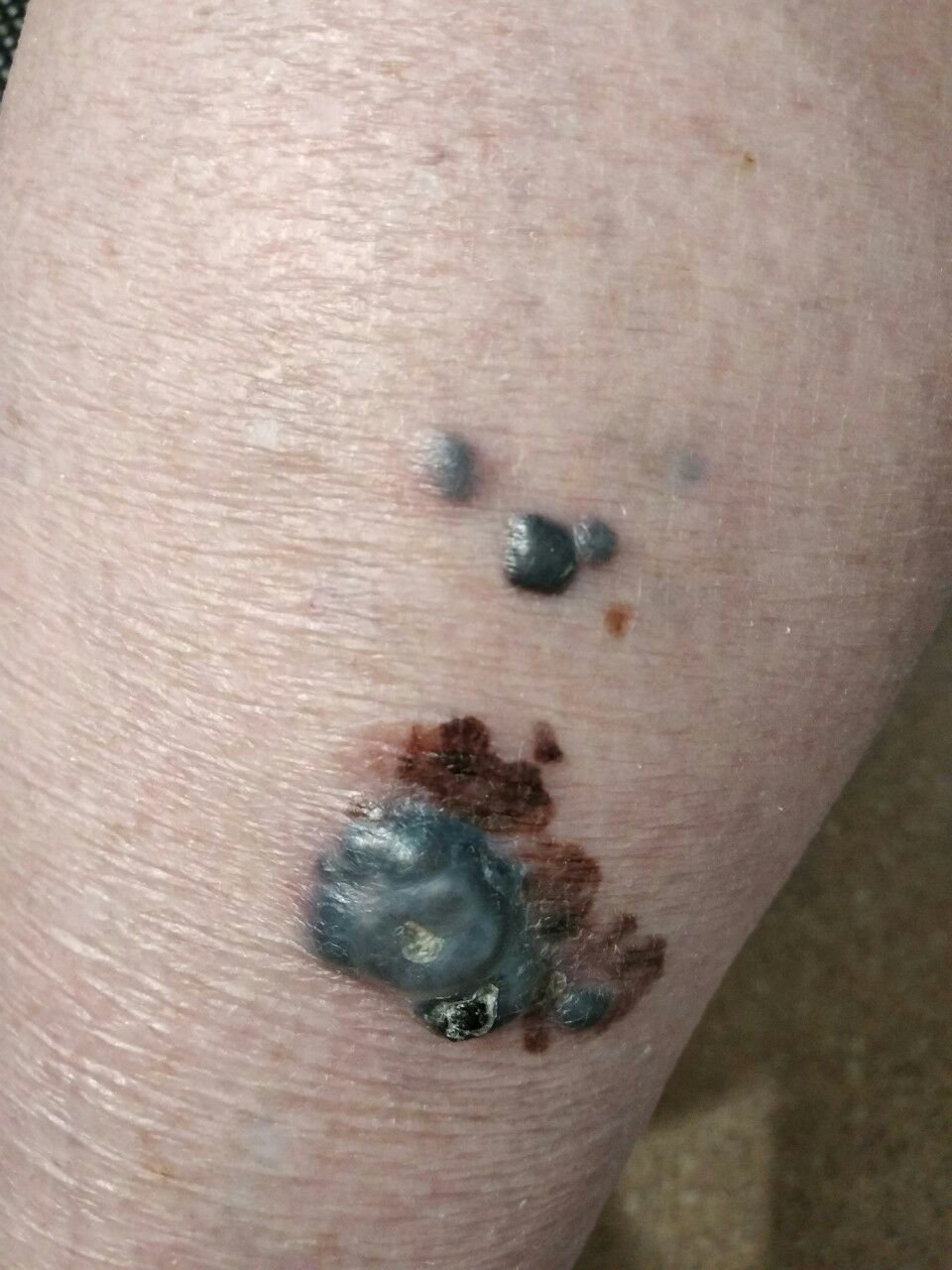
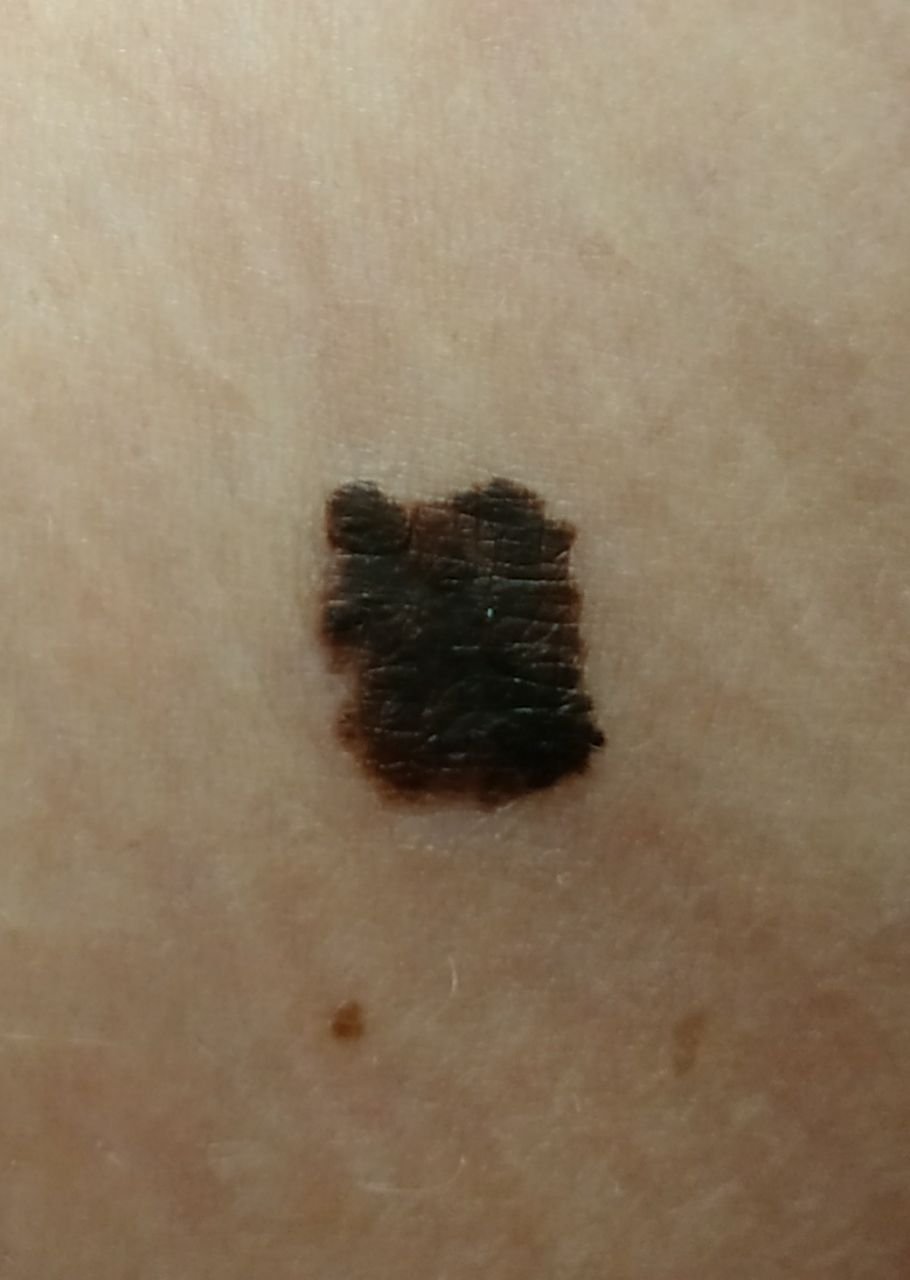
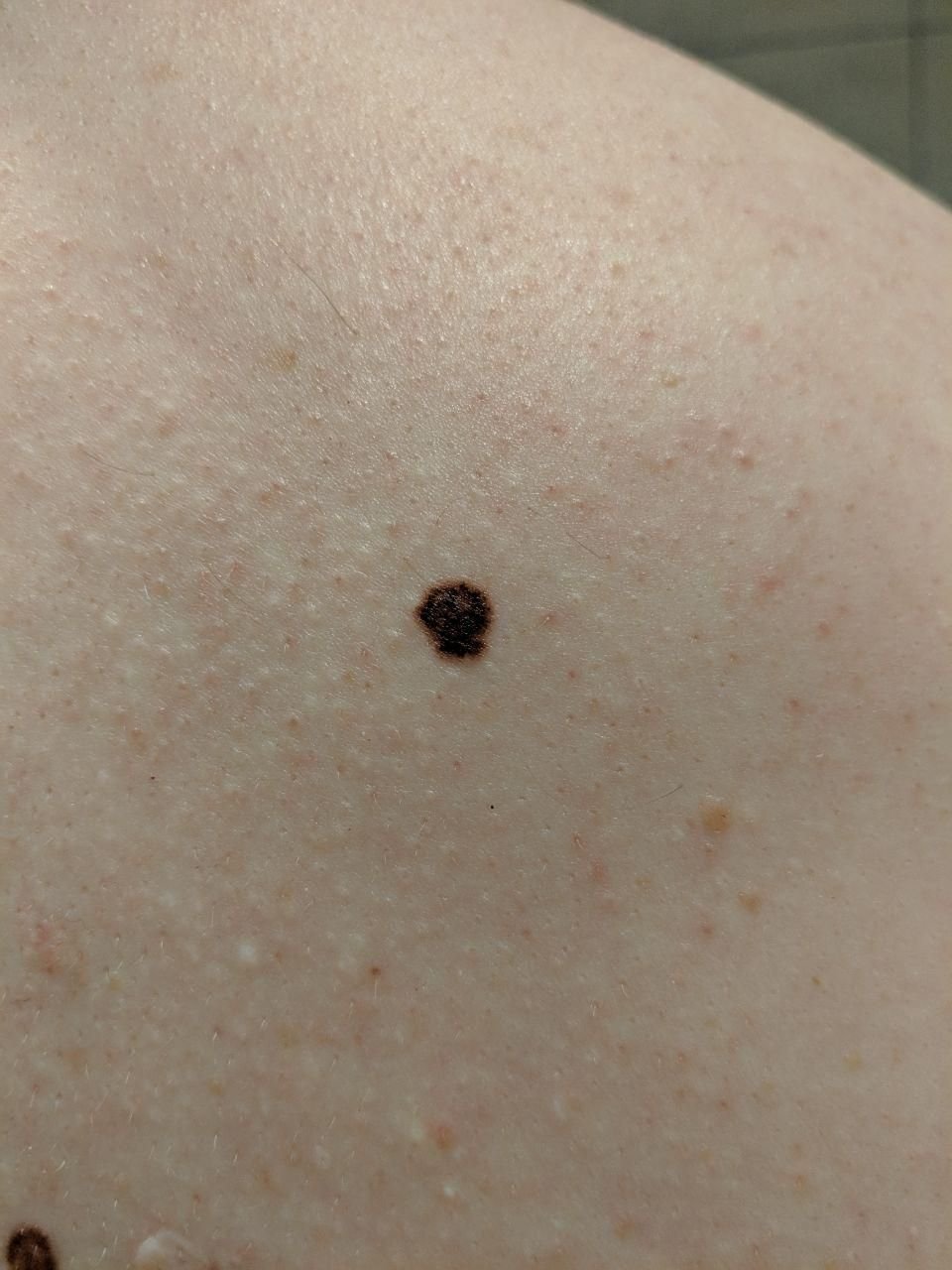
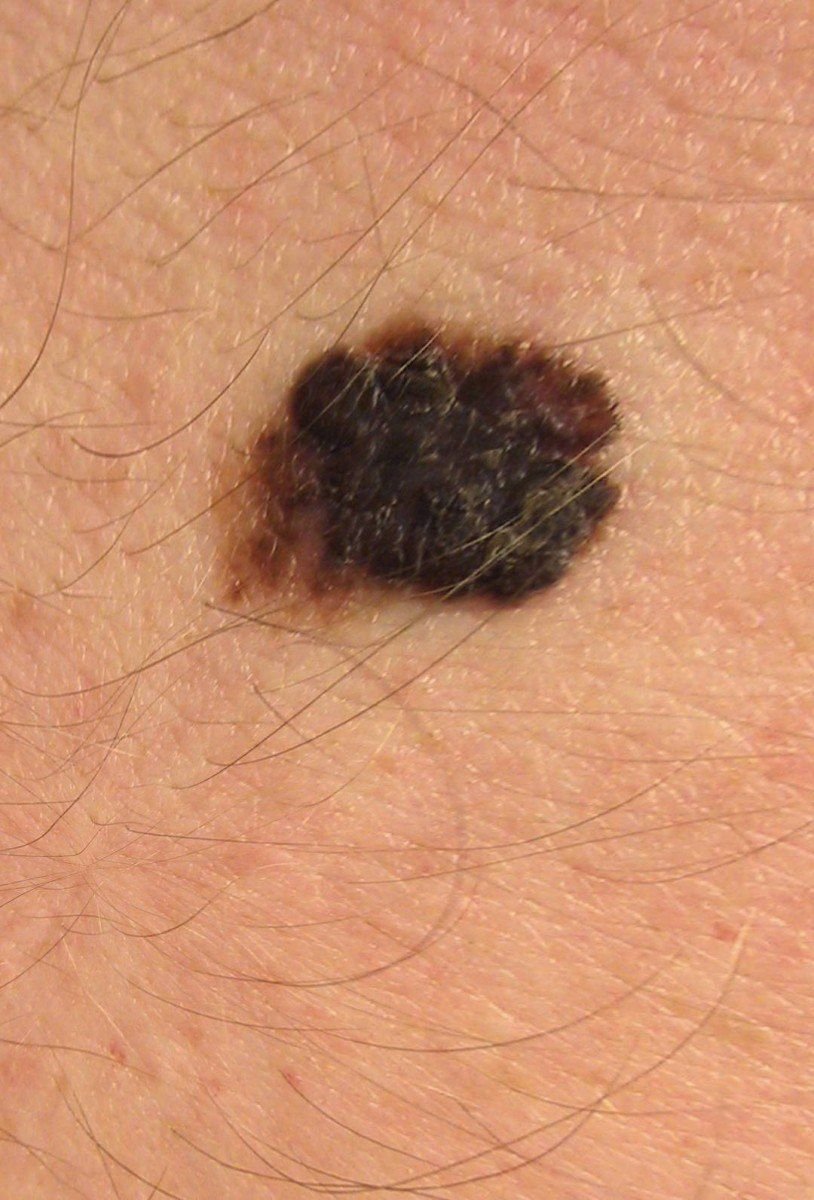
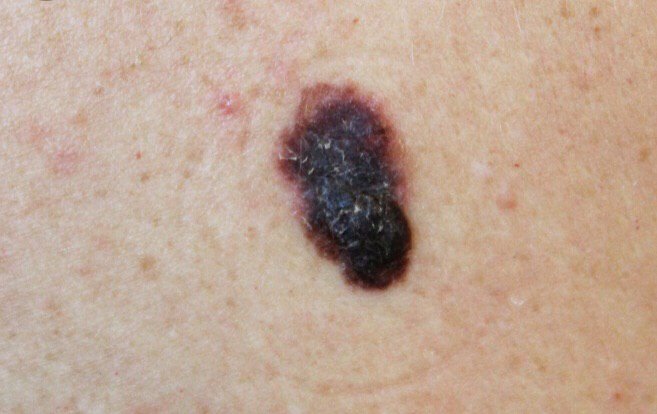
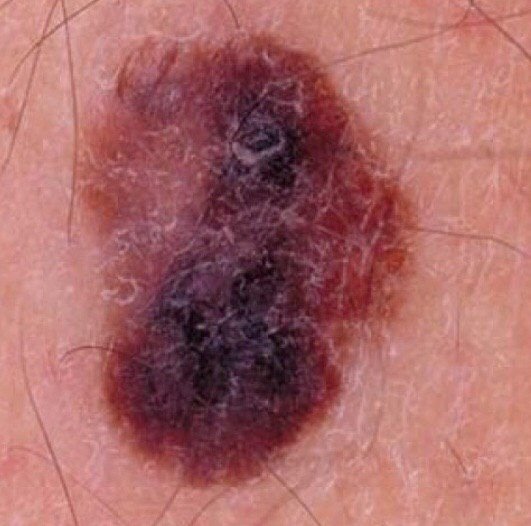
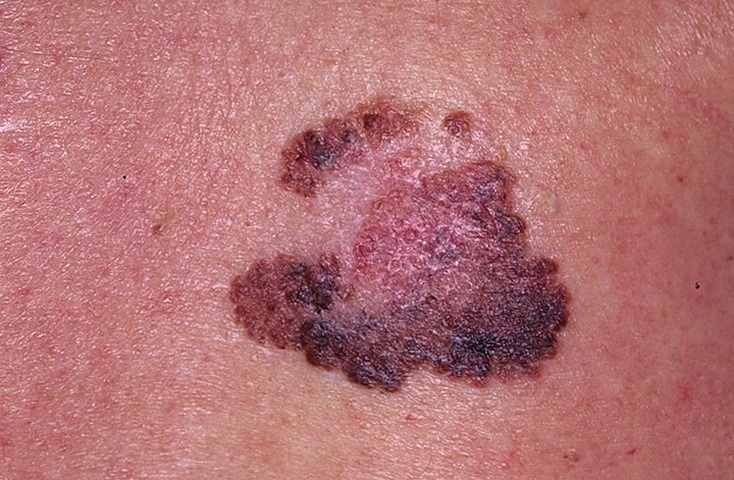
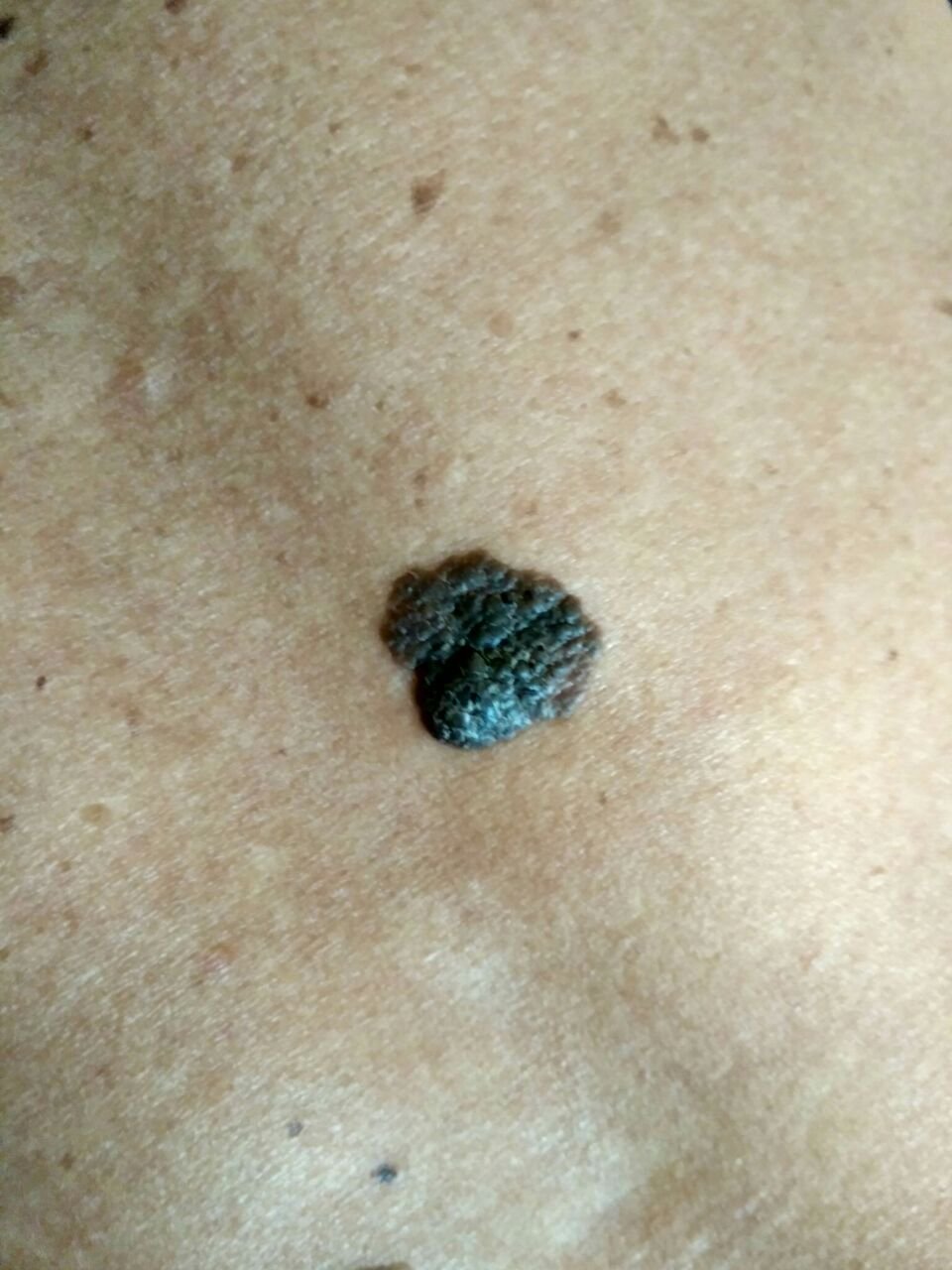
Den kliniske presentasjonen av melanom varierer mye, men det finnes typiske visuelle tegn som kan varsle både pasienter og helsepersonell om dets tilstedeværelse. En melanomlesjon kan fremstå som et flatt eller hevet punkt, eller en kombinasjon av begge, på hudoverflaten. Disse lesjonene viser ofte en multiform utseende og har en tendens til å avvike i tekstur, farge, og form fra normal hud eller godartede føflekker. I de tidligste stadiene—betegnet som stadium 0 (in situ) eller stadium I—kan det naturlige hudmønsteret fortsatt være bevart. Imidlertid, når sykdommen utvikler seg, blir overflaten ofte glatt, ujevn eller nodulær, med trekk som sårdannelse, skorpedannelse, og til og med spontan blødning blir tydelige.
For å standardisere tidlig oppdagelse av melanom, bruker den medisinske samfunn det mye anerkjente ABCDE-systemet (innført av Friedman i 1985), som er designet for å hjelpe med å evaluere mistenkelige pigmenterte hudlesjoner:
- A – Asymmetri: Den ene halvdelen av lesjonen matcher ikke den andre halvdelen i form eller størrelse.
- B – Kant: Kanten av lesjonen er uregelmessig, hakkete eller uskarp, spesielt i mer avanserte stadier.
- C – Farge: Ujevn pigmentering med flere nyanser av brunt, svart, eller andre farger som blå, rosa, eller hvit.
- D – Diameter: Melanomer er vanligvis større enn 5–6 mm, selv om mindre lesjoner fortsatt kan være farlige.
- E – Utvikling: Lesjonen endrer seg over tid i størrelse, form, overflatetekstur, eller symptomer som kløe eller blødning.
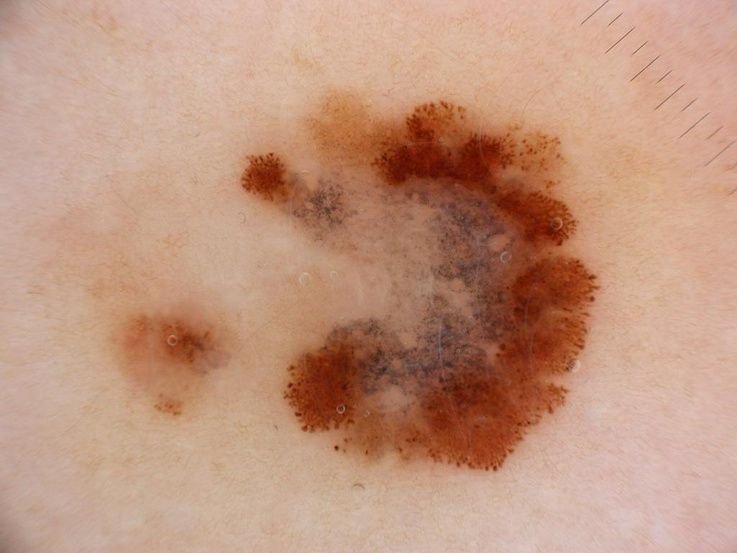
- Atypisk pigmentnett: Uregelmessig pigmentering med varierende intensitet og fordeling.
- Uregelmessige striper: Ser ofte ut som klubbeformede eller strålende strukturer på periferien.
- Asymmetrisk distribuerte globuler og prikker: Disse vises i ujevne klynger innen lesjonen.
- Fargeasymmetri: Flere nyanser, inkludert svart, brunt, rødt, hvitt, og blått, spredt gjennom lesjonen.
- Perifer radial stråling: Lysprojeksjoner eller stråler som strekker seg fra kanten.
- Hypopigmenterings- og regresjonsstrukturer: Områder hvor pigment er tapt eller hvor arr-lignende vev indikerer svulstregresjon – et negativt prognostisk tegn.
- Blå-hvit slør: Opaque blåaktige områder over en hvit base, ofte et tegn på dypere dermal invasjon.
- Abnormale vaskulære mønstre: Uregelmessige blodkar sees ofte i aggressive former for melanom.
- Kongenital dermal melanocytose: Som Mongolske flekker, som er til stede ved fødselen.
- Pigmenterte nevi: Inkluderer både enkle og papillomatøse typer, som kan ligne tidlige tegn på melanom.
- Hemangiomer: Spesielt de som kompliseres av trombose som kan endre farge og tekstur.
- Blå nevus: En dypt pigmentert lesjon som kan virke skremmende, men som vanligvis er godartet.
- Spitz nevus: Oftest sett hos barn og ungdommer, men dens likhet med melanom krever histologisk bekreftelse.
- Dysplastiske nevi: Atypiske føflekker som kan utvikle seg til melanom eller sameksistere med det.
- Lentigo: Aldersrelaterte pigmentflekker som krever nøye evaluering.
- Pigmentert basocellulært karcinom: En annen form for hudkreft som kan vise lignende farge og overflateegenskaper.
- Unngå overdreven soleksponering, spesielt i løpet av peak UV-timer (10 AM til 4 PM);
- Bruke bredspektret solkrem med SPF 30 eller høyere daglig, selv på skyedager;
- Bruke beskyttende klær, hatter og solbriller utendørs;
- Unngå kunstige solingsanordninger, som solarium og sollamper;
- Være årvåken for hudforandringer, inkludert nye føflekker eller utviklende lesjoner;
- Oppsøke profesjonelle hudsjekker årlig eller som anbefalt basert på individuelle risikofaktorer.
/ul>
Ytterligere advarselstegn som kan følge med eller utvikle seg senere inkluderer forsvinning av hår fra mollen, nye sanser som prikkende eller brennende, herding av lesjonen, utseendet av satellittflekker rundt den viktigste svulsten, og forstørrelse av nærliggende lymfeknuter. Hvis tre eller flere av disse symptomene oppstår samtidig, er sannsynligheten for melanom ekstremt høy – over 80 % ifølge kliniske data.
Selv om melanom kan vises hvor som helst på kroppen, finnes det noen kjønns- og aldersrelaterte mønstre. Kvinner er mer tilbøyelige til å utvikle melanom på de nedre ekstremiteter (ben), mens menn vanligvis har det på torsoen. Hos eldre voksne er ansiktsmelanomer mer utbredt, ofte på grunn av kumulativ soleksponering over årene.
Dermatoskopisk Beskrivelse: Mikroskopiske Mønstre av Malignitet
Dermatoskopi avslører høyt spesifikke visuelle mønstre som er assosiert med melanom, som kan hjelpe med å skille mellom maligne lesjoner og benigne. Et av de viktigste dermatoskopiske funnene er multikomponentstruktur – tilstedeværelsen av flere overlappende visuelle egenskaper innen en enkelt lesjon.
Vanlige dermatoskopiske trekk ved melanom inkluderer:
/ul>
Differensialdiagnose: Tilstander som kan ligne på melanom
Det er kritisk viktig å skille melanom fra andre pigmenterte eller vaskulære hudlesjoner, da feildiagnose kan føre til forsinket behandling og dårligere utfall. Tilstander som kan ligne på melanom inkluderer:
Risiko: Hvorfor Melanom Betegnes Som En Av de Dødeligste Hudkreftene
Melanom er allment anerkjent som en av de mest aggressive og livstruende typer hudkreft. Globalt har forekomsten av melanom steget kraftig, med antallet nye tilfeller som dobles omtrent hvert syvende år. Denne alarmerende trenden tilskrives primært økt eksponering for ultrafiolett (UV) stråling – både naturlig (fra solen) og kunstig (fra solarium) – og tendensen til at folk reiser mer til solrike områder, ofte uten tilstrekkelig solbeskyttelse.
Omtrent halvparten av alle melanomer oppstår på hud som tidligere fremsto sunt, uten åpenbare eksisterende lesjoner. De resterende 50 % stammer fra tidligere godartede pigmenterte neoplasmer, som føflekker. Denne doble opprinnelsen kompliserer tidlig oppdagelse og øker risikoen for forsinket diagnose. Selv om melanom er omtrent 10 ganger mindre vanlig enn andre typer hudkreft (som basocellulært eller plateepitelkarsinom), er det ansvarlig for flertallet av hudkreft-relaterte dødsfall. Faktisk er dødeligheten fra melanom omtrent 3,5 ganger høyere enn for andre maligne hudtumorer.
Taktikker: Klinisk strategi for melanomhåndtering
Når melanom er mistenkt, er det avgjørende å konsultere en kvalifisert onkolog eller hudlege uten forsinkelse. Det innledende skrittet involverer grundig diagnostisk evaluering, inkludert klinisk undersøkelse og biopsi. I tilfeller der diagnosen fortsatt er usikker, kan en observasjonsperiode på kort sikt med hyppig overvåkning anbefales. Imidlertid utføres det mer vanlig en komplett eksisjon av den mistenkte lesjonen, etterfulgt av histopatologisk analyse for å bekrefte diagnosen.
Når melanom er bekreftet, utføres ytterligere tester for å avgjøre om kreften har spredt seg til nærliggende lymfeknuter eller fjerne organer. Denne stadiumsprosess er avgjørende for å lage en individuelt tilpasset behandlingsplan og kan involvere bildeteknikker som CT-scanninger, MR eller PET-skanninger.
Behandling: Medisinske og Kirurgiske Tilnærminger
Støttepunktet for behandling av melanom er kirurgisk fjerning. Vanligvis involverer dette fjerning av svulsten sammen med en kant av sunn hud for å sikre fullstendig utryddelse. Prosedyren utføres under lokal, regional eller generell anestesi avhengig av svulstens størrelse og beliggenhet. Hvis kreften har spredt seg til regionale lymfeknuter, kan en lymfadenektomi (kirurgisk fjerning av lymfeknuter) være nødvendig.
For pasienter med fjerne metastaser blir behandlingen mer kompleks og kan involvere en kombinasjon av kjemoterapi, immunterapi (inkludert immunsjekkpunktinhibitorer), målrettede behandlinger basert på genetisk profilering av svulsten, og strålebehandling. Minimalt invasive teknikker eller palliativ kirurgi kan også brukes for å lindre symptomer og forbedre livskvaliteten.
Det er viktig å merke seg at overfladiske eller minimalt invasive prosedyrer som laserbehandling eller kryodestruksjon ikke betraktes som tilstrekkelige behandlinger for melanom, selv i de tidligste stadiene. Slike metoder kan etterlate maligne celler, noe som kan føre til tilbakefall eller metastase.
Forebygging: Hvordan Minimere Risikoen for Å Utvikle Melanom
Forebygging av melanom begynner med proaktiv og bevisst omsorg for huden. Nøkkel forebyggingsstrategier inkluderer:
I tillegg bør personer med en personlig eller familiær historie med melanom, eller de med flere atypiske føflekker, vurdere periodisk dermatoskopisk overvåking. Tidlig gjenkjenning og rask fjerning av potensielt farlige lesjoner forblir den mest effektive måten å forhindre fremdriften av melanom til avanserte stadier.