Lentigo Melanoom (ICD-10: С43) 🚨
Lentigo Melanoom
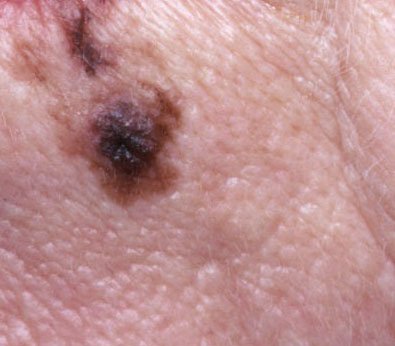
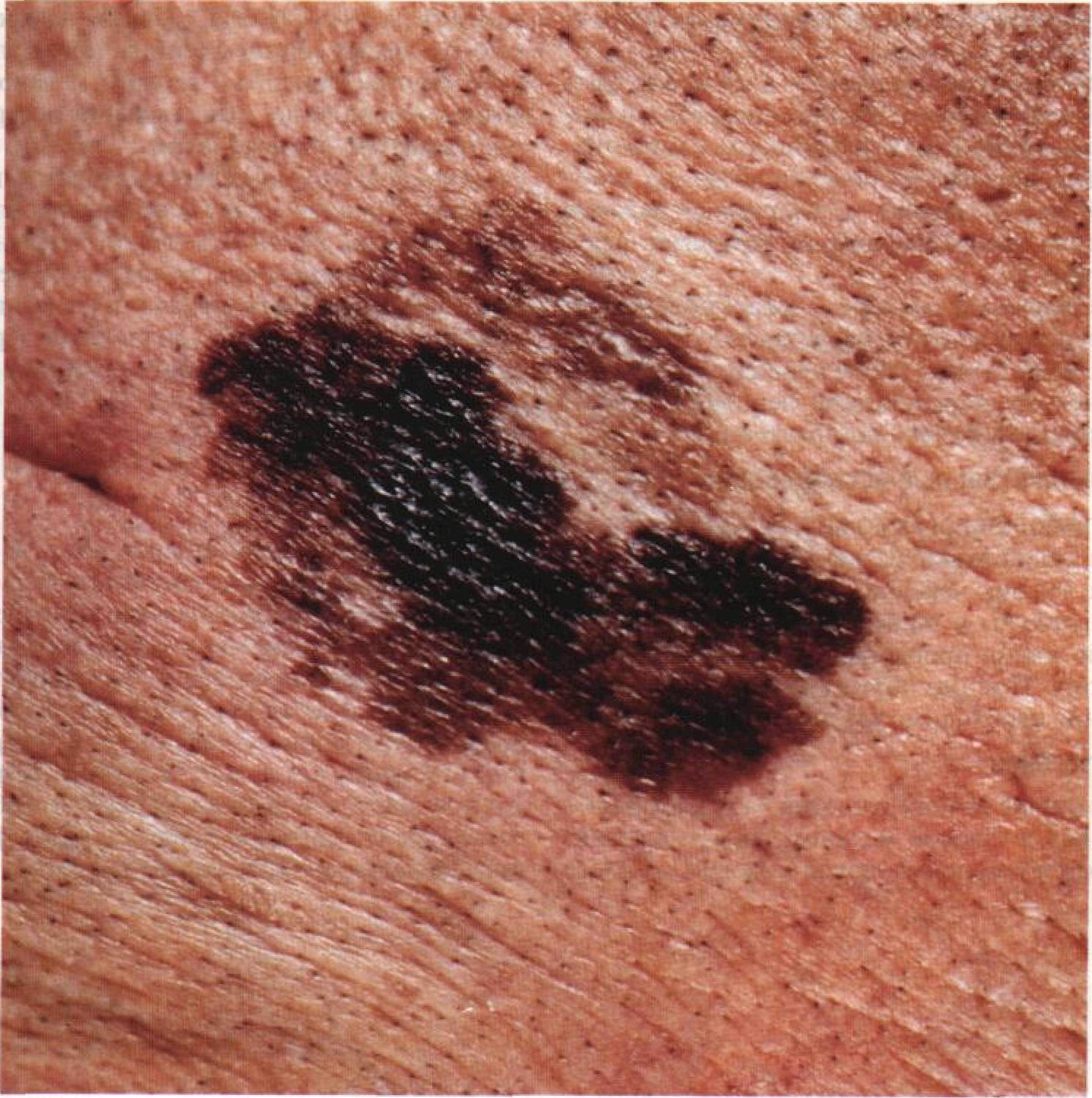
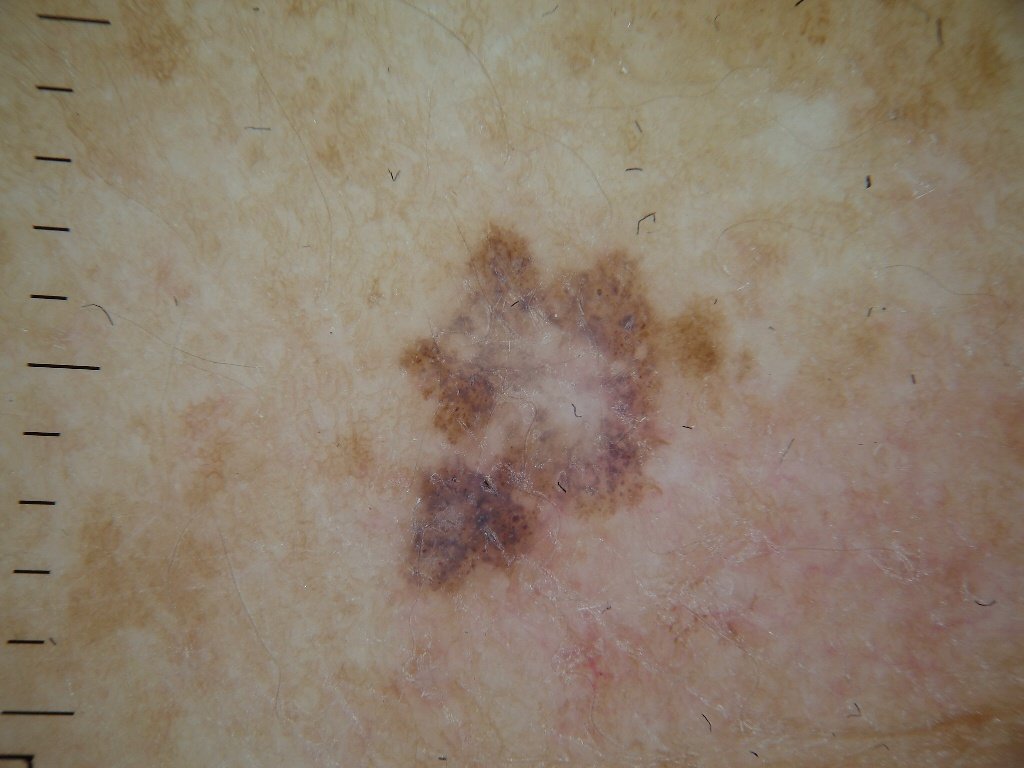
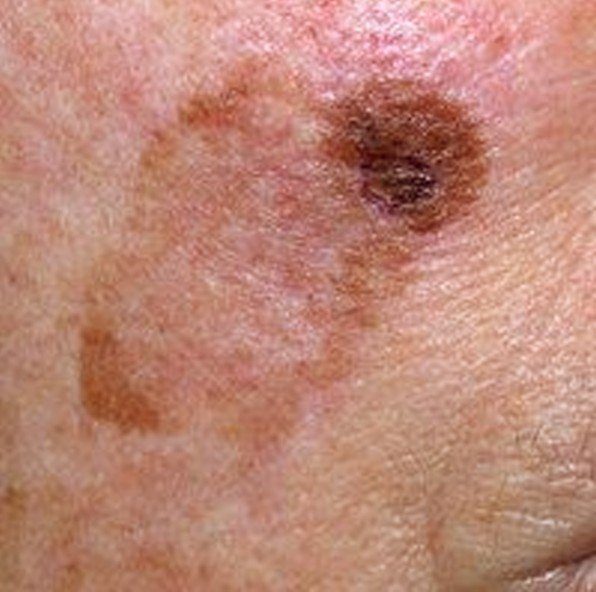
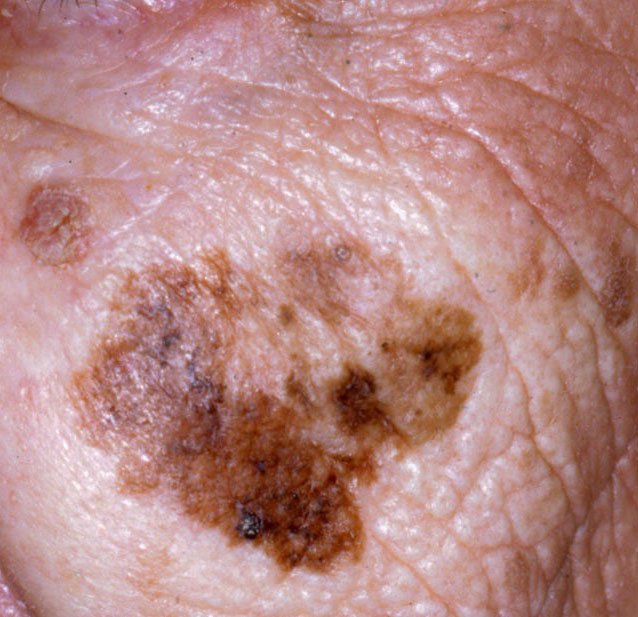
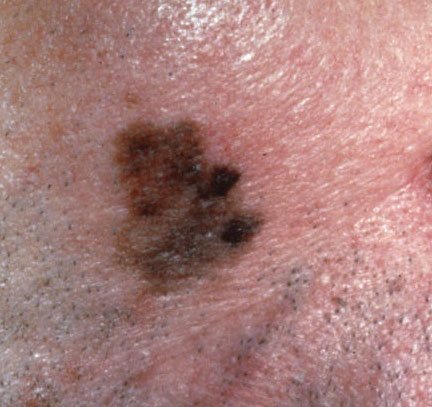
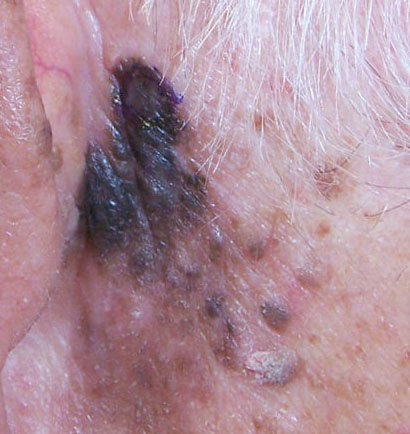
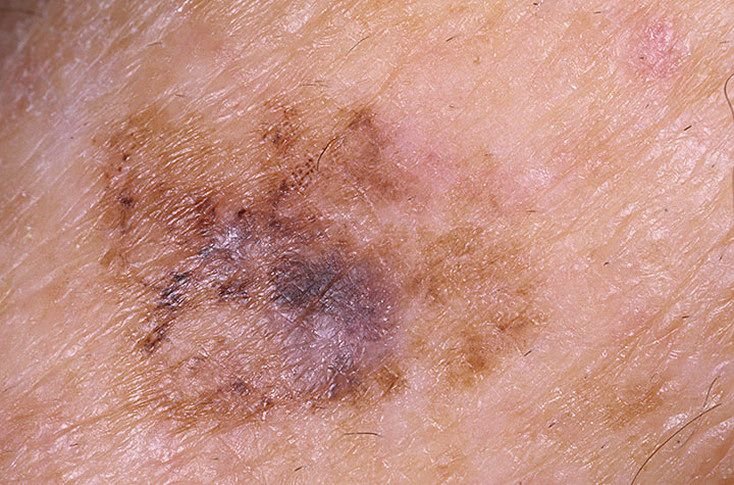
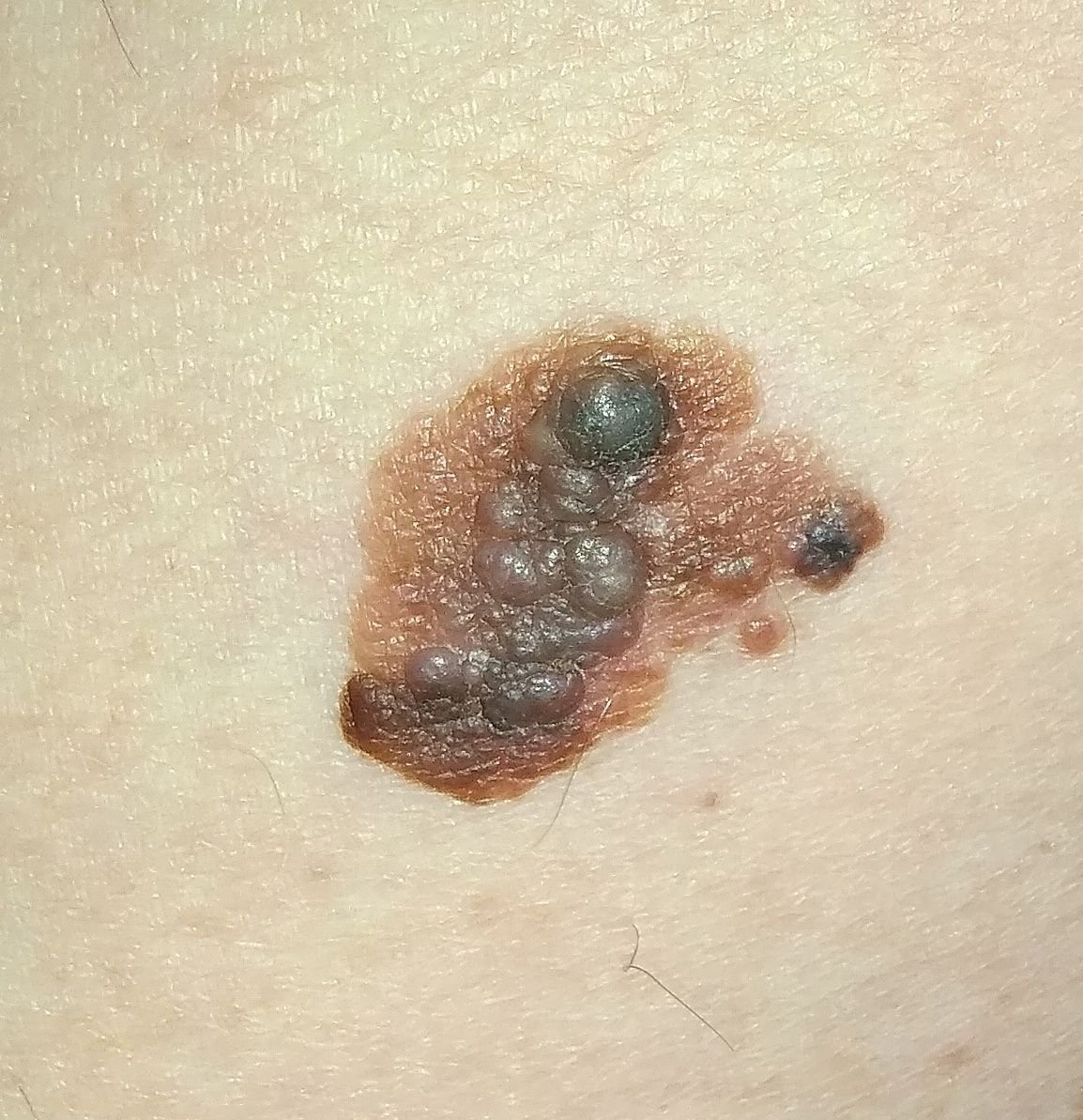
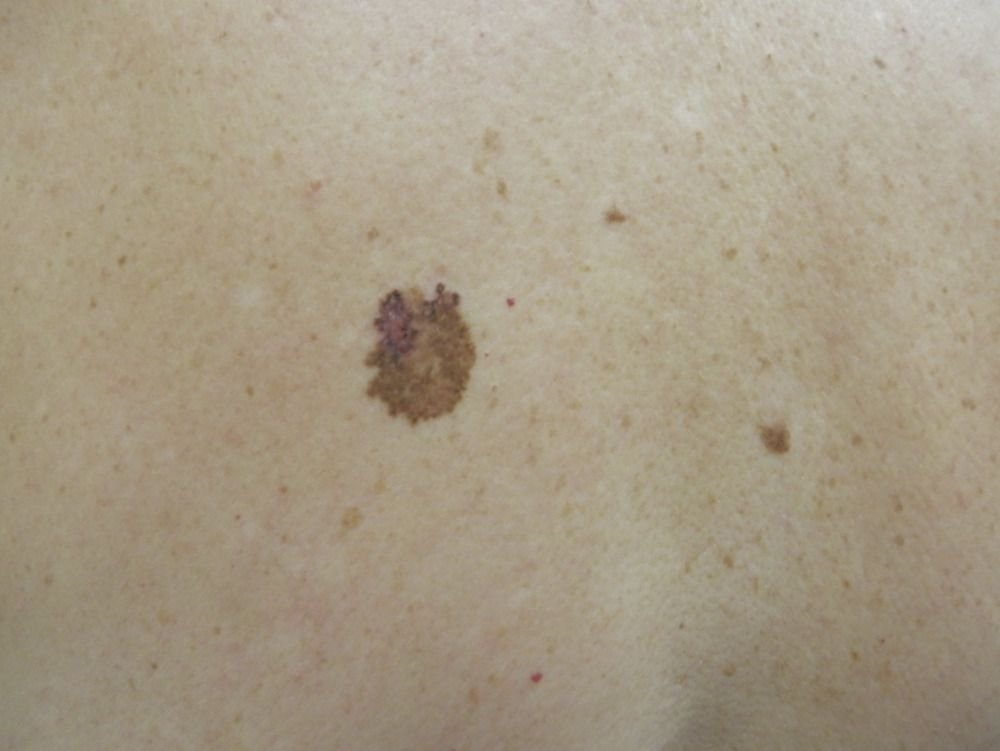
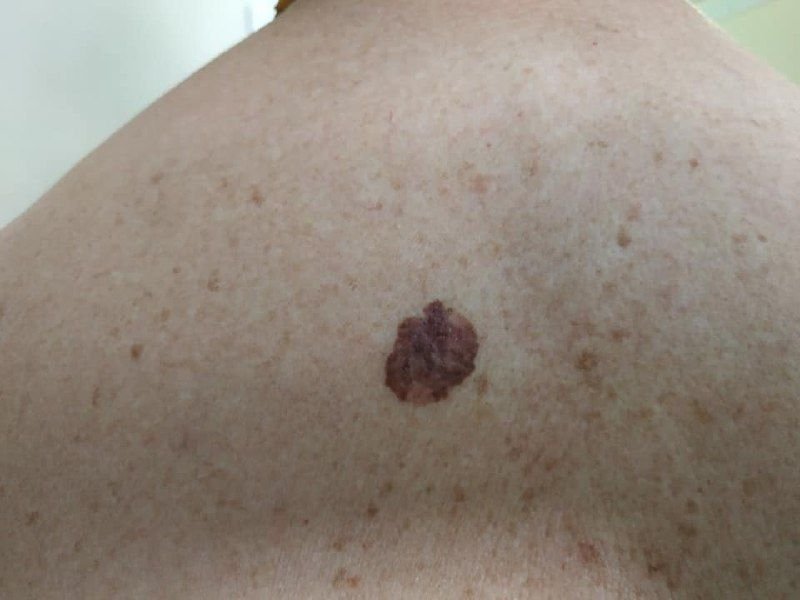
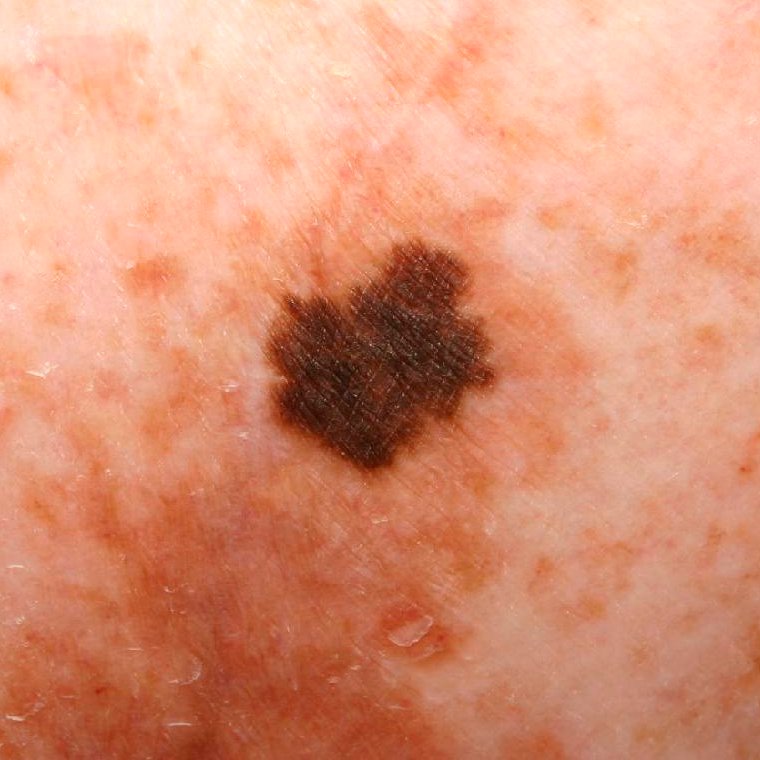
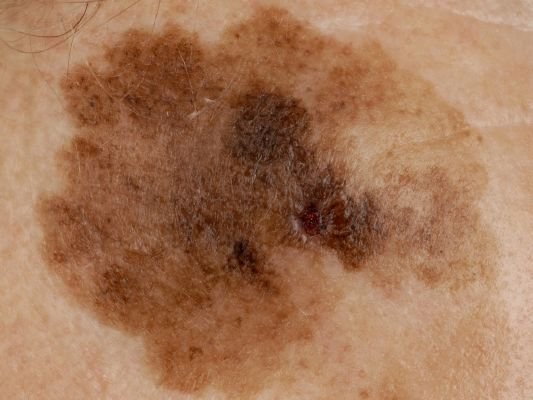
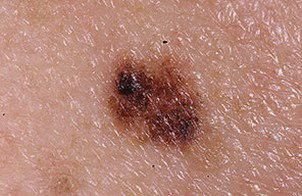
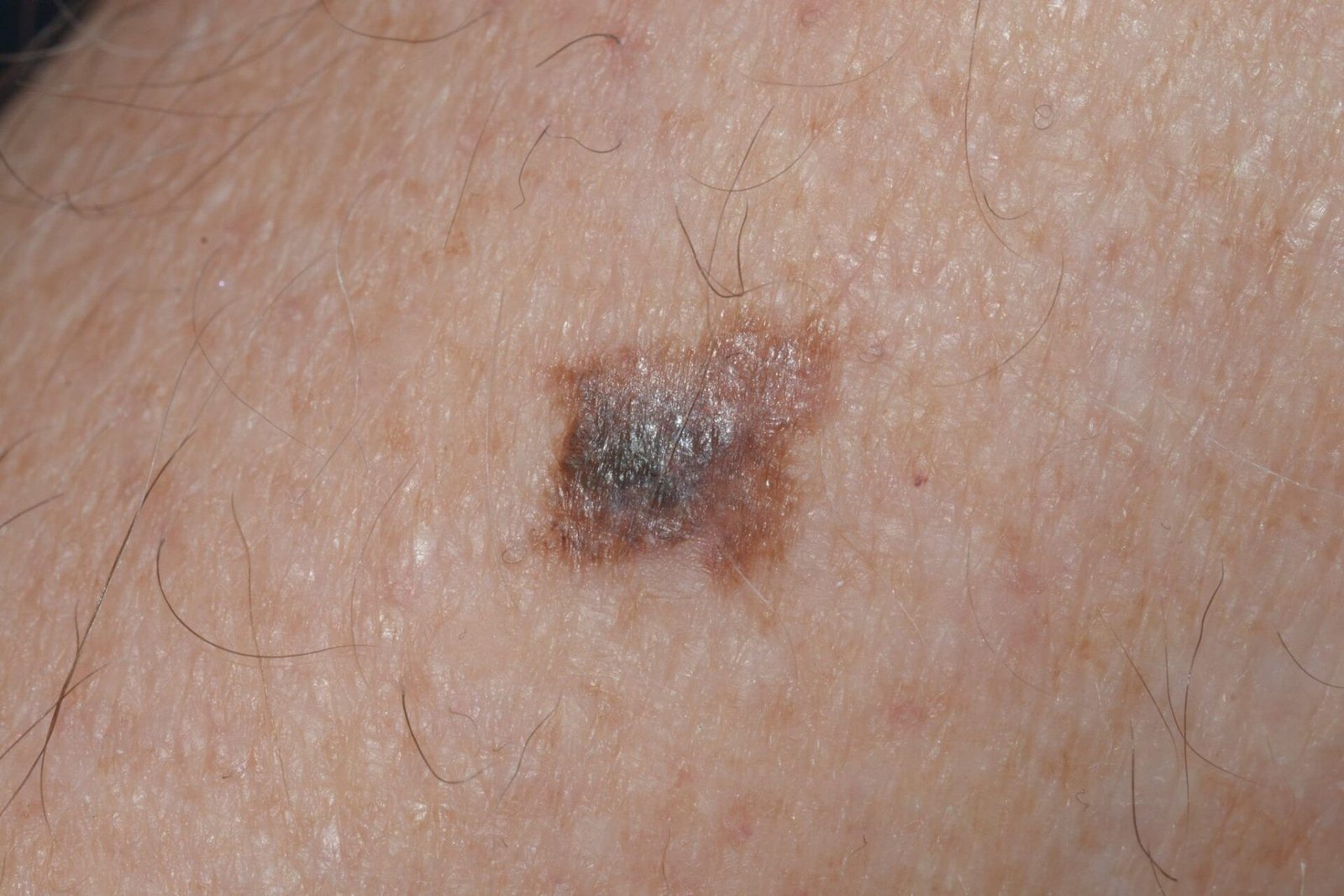
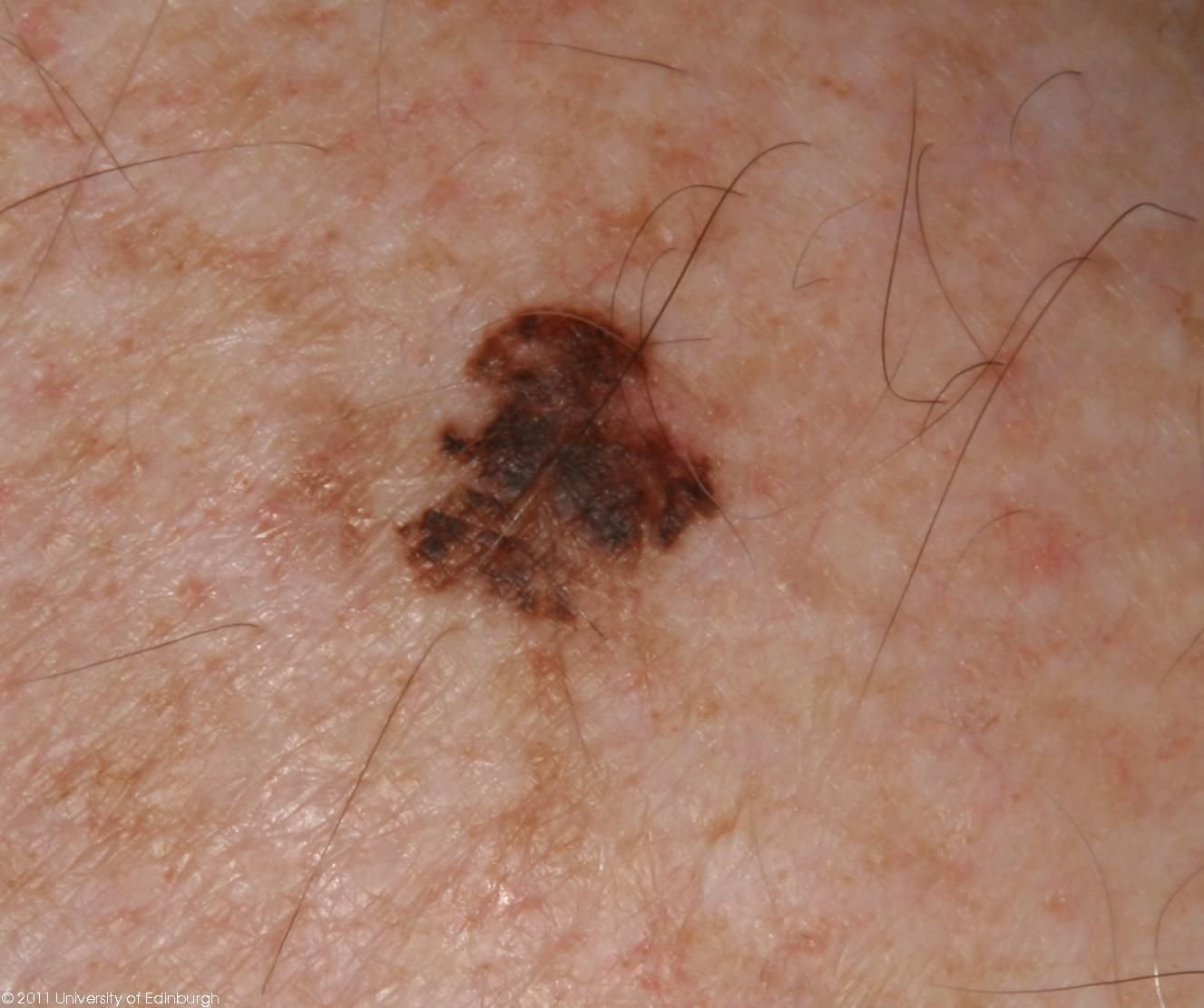
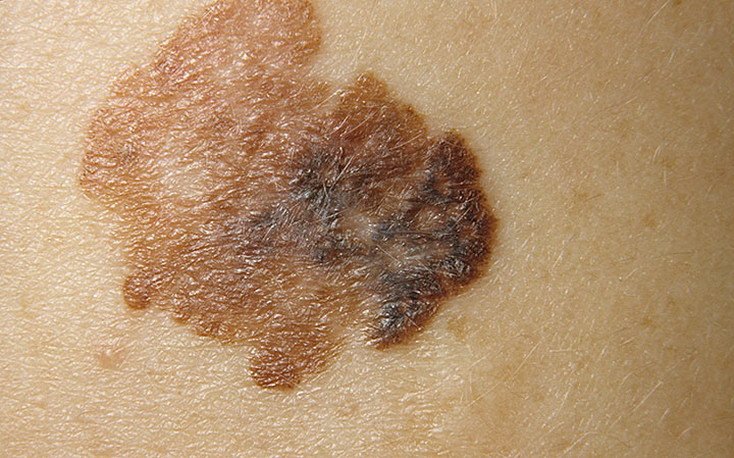
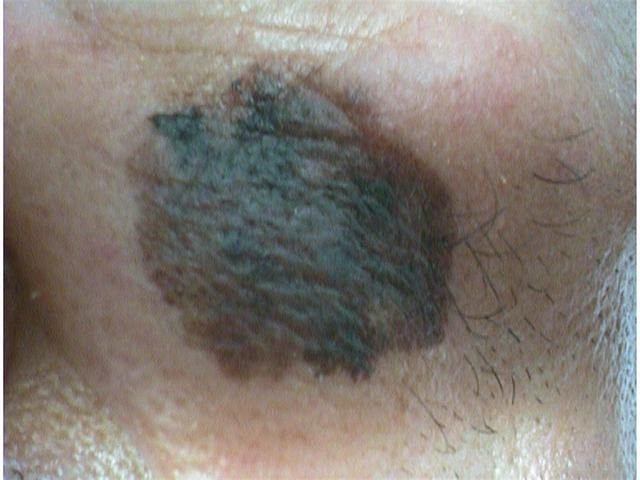
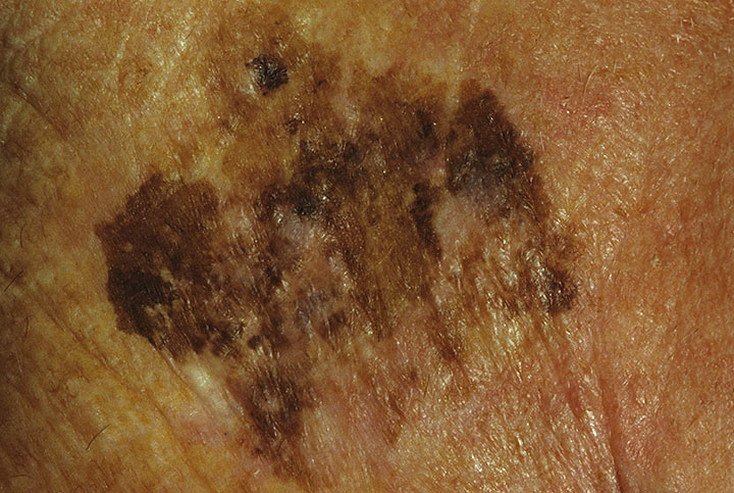
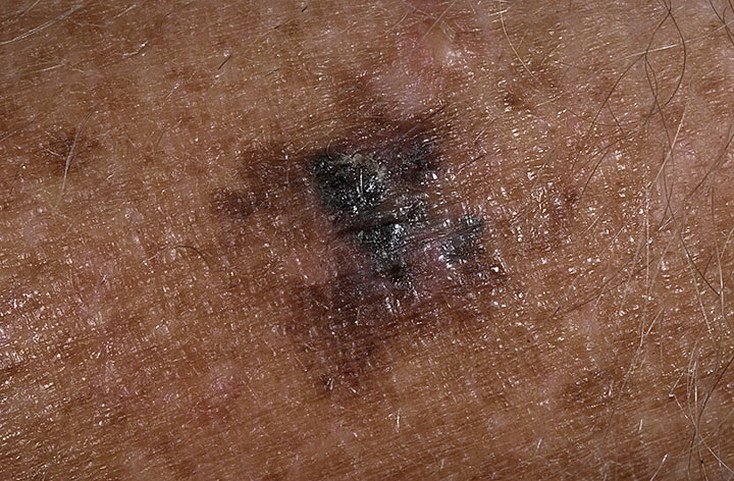
Lentigo melanoom is een specifieke vorm van kwaadaardig melanoom die voortkomt uit melanocyten — de pigmentproducerende cellen die verantwoordelijk zijn voor de melaninesynthese in de huid. Deze tumor komt het meest voor bij mensen ouder dan 50 jaar en heeft meestal invloed op gebieden die chronisch zijn blootgesteld aan ultraviolet straling, zoals het gezicht, de nek, de oren en de hoofdhuid. Lentigo melanoom ontwikkelt zich doorgaans uit een langdurige gepigmenteerde laesie die bekend staat als lentigo maligna (ook wel Dubreuilh’s melanose genoemd), wat wordt beschouwd als een premaligne aandoening. Hoewel het een relatief klein percentage van alle melanoomgevallen vertegenwoordigt — ongeveer 5% — wordt dit subtype klinisch significant geacht vanwege het potentieel voor lokale invasie, terugkeer en uiteindelijke metastase.
Agressiviteit en Metastatisch Potentieel
In tegenstelling tot nodulair melanoom, dat bekend staat om zijn snelle verticale groei, breidt lentigo melanoom aanvankelijk langzaam uit in een radiaal patroon langs het huidoppervlak. Echter, ondanks de indolente start, wordt het als agressief beschouwd vanwege de hoge terugkeerpercentage en het potentieel om zowel via lymfatische als hematogene routes te verspreiden. Na verloop van tijd kan de tumor dieper in de huidlagen doordringen en nabijgelegen lymfeklieren of verre organen zoals de longen, lever, botten of hersenen bereiken. De algehele voortgang van de ziekte wordt sterk beïnvloed door de immuunrespons van de patiënt, wat de noodzaak van een vroege diagnose en gepaste behandeling benadrukt.
Predisponerende Factoren
Lentigo melanoom wordt zelden gediagnosticeerd bij jongere individuen en is nauw verbonden met chronische UV-schade. Risicofactoren die bijdragen aan de ontwikkeling ervan zijn:
- Langdurige blootstelling aan zonlicht of kunstmatige UV-bronnen (zoals zonnebanken).
- Een lichte huid – vooral individuen met Fitzpatrick huidtypes I of II, roze sproeten, of een neiging om gemakkelijk te verbranden.
- Lichte oogkleur (blauw, grijs of groen) en haarkleur (blond of rood), beide indicatoren van UV-gevoeligheid.
- Een geschiedenis van herhaalde zonnebrand, vooral in de kindertijd en adolescentie (onder de 14 jaar).
- Een persoonlijke of familiale geschiedenis van melanoom of atypische naevi.
- De aanwezigheid van bestaande lentigo maligna of andere gepigmenteerde laesies die onderhevig zijn aan chronische irritatie.
- Leeftijdsgebonden vermindering van immuuntoezicht, vooral na 50 jaar.
Diagnose
Het diagnostische proces begint met een gedetailleerd huidonderzoek door een dermatoloog, inclusief dermatoscopische analyse. Laesies waarvan wordt vermoed dat het lentigo melanoom is, worden beoordeeld met de ABCDE regel, die helpt bij het identificeren van tekenen van kwaadaardigheid:
- A – Asymmetrie: De ene helft van de laesie weerspiegelt de andere niet.
- B – Rand: Randen lijken onregelmatig, slecht gedefinieerd of vervaagd.
- C – Kleur: Ongelijke pigmentatie met meerdere tinten bruin, zwart, grijs, blauw, roze of wit.
- D – Diameter: Typisch groter dan 6 mm, vaak meer dan 10 mm vanwege vertraagde detectie.
- E – Evolutie: Opvallende veranderingen in grootte, vorm, kleur, oppervlaktextuur of symptoomontsteking in de loop van de tijd.
Bevestiging van de diagnose is alleen mogelijk door histopathologische evaluatie van een bioptenmonster. Geavanceerde beeldvorming (bijv. echografie, CT, MRI of PET) kan nodig zijn om te beoordelen op metastase.
Symptomen en Klinische Presentatie
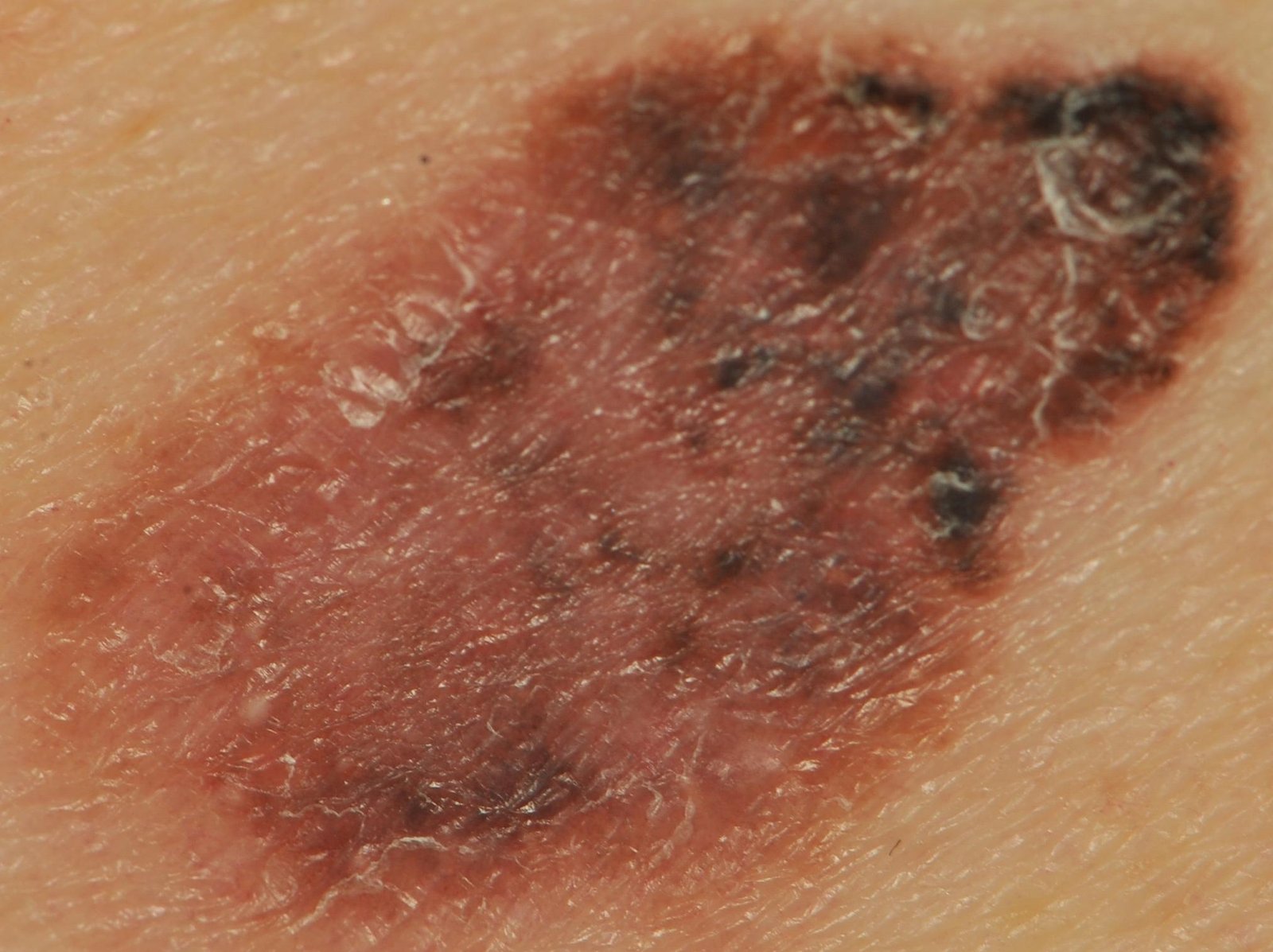
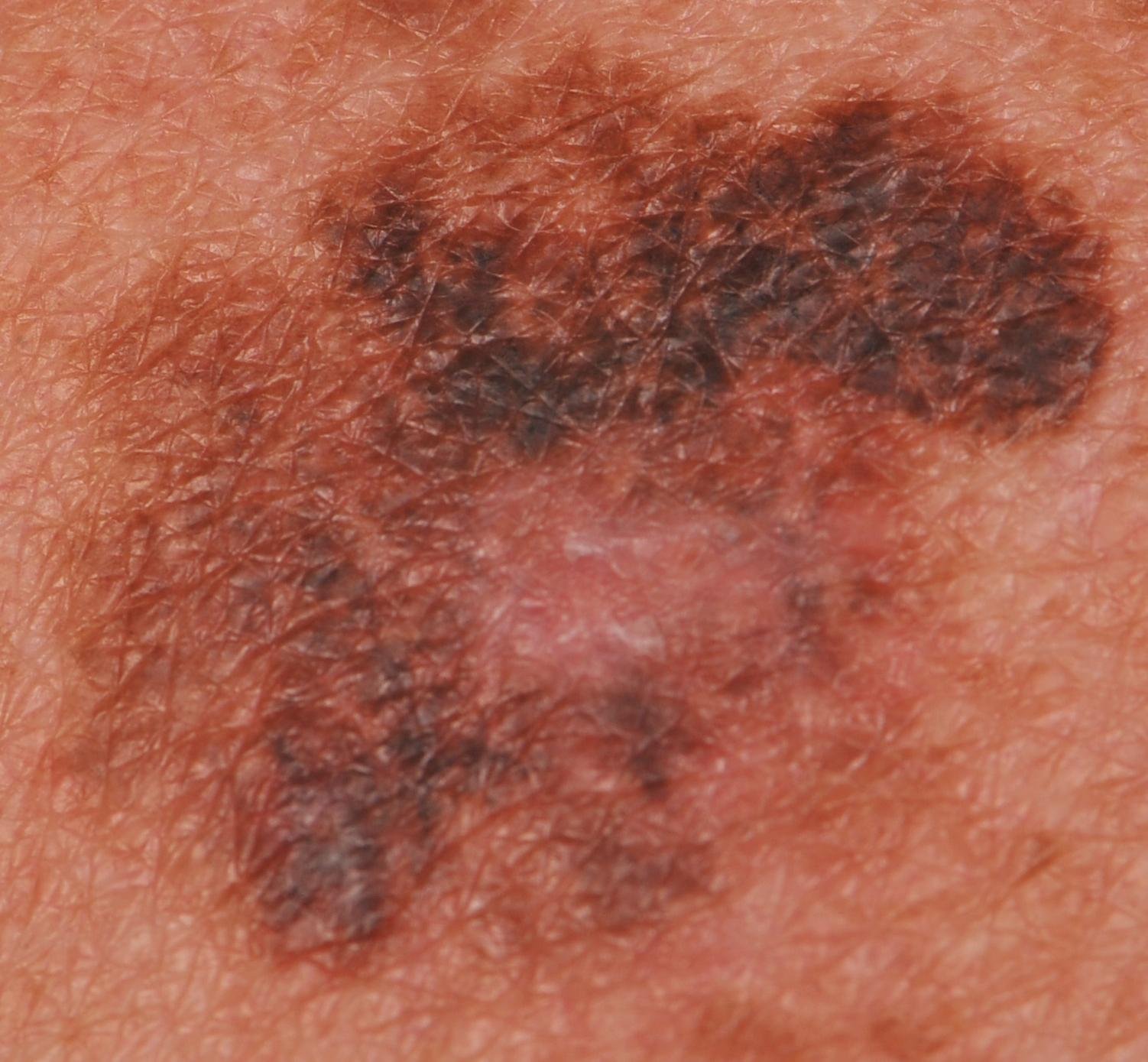
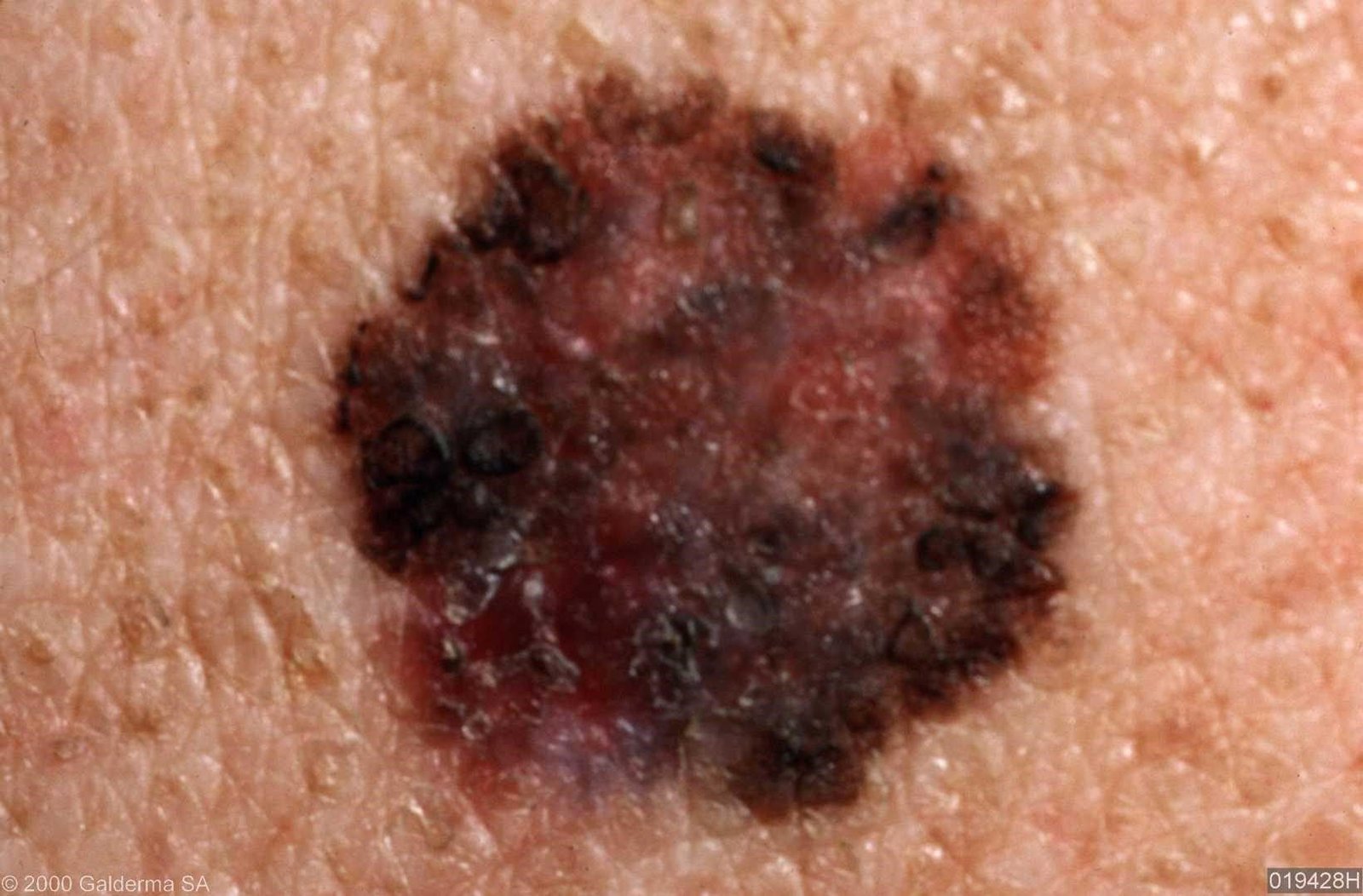
In de vroege stadia kan lentigo melanoom zich presenteren als een langzaam uitbreidende, onregelmatig gepigmenteerde macule. Aanvankelijk asymptomatisch, kan het jaren onopgemerkt blijven. Na verloop van tijd kan de laesie echter donkerder worden, oneven grenzen ontwikkelen en van textuur veranderen. Symptomen en zichtbare veranderingen die vaak medische aandacht vereisen, zijn onder meer:
- Langzame vergroting van een eerder stabiele gepigmenteerde vlek.
- Aanwezigheid van meerdere pigmentkleuren binnen de laesie.
- Verlies van normale huidtextuur en huidaftekeningen in het gebied.
- Haargroei op de laesieplaats.
- Subjectieve sensaties zoals jeuk, branderigheid of tintelingen.
- Verschijning van satellietlaesies in de buurt (suggereert dermale verspreiding).
- Gezwollen of harde regionale lymfeklieren (potentieel metastase).
- Ulcera, oozing of bloeden in gevorderde gevallen.
Dermatoscopische Kenmerken
Dermatoscopie verbetert de diagnostische nauwkeurigheid aanzienlijk door kenmerkende subsurface kenmerken van lentigo melanoom bloot te leggen. Veelvoorkomende bevindingen zijn onder meer:
- Atypisch pigmentnetwerk: Onregelmatige, gebroken of verdikte pigmentlijnen.
- Onregelmatige strepen en perifere globules: Veelvoorkomend langs de randen van de laesie.
- Blauw-witte sluier: Geassocieerd met dermale invasie en regressie.
- Hypopigmenteerde zones: Gebieden die lichter of littekenachtig lijken, wat regressie aangeeft.
- Perifere radiale projecties: Suggereert uitwaartse tumorverspreiding.
- Multikleurige verschijning: Drie of meer verschillende pigmenttinten in één laesie.
- Atypische vasculaire patronen: Vooral in latere stadia, met lineaire of gestippelde bloedvaten.
Differentiaal Diagnose
Enkele huidlaesies kunnen lentigo melanoom nabootsen, waardoor differentiaal diagnose cruciaal is. Aandoeningen om te overwegen zijn onder meer:
- Congenitale dermale melanocytose
- Dysplastische of atypische naevi
- Blauw nevus
- Spitz nevus
- Eenvoudige lentigo of solaire lentigo
- Geïnvesteerd basocellulair carcinoom
- Thrombosed hemangioom
Risico’s en Prognose
Hoewel melanoom een kleinere fractie van de huidkankergevallen uitmaakt, is het verantwoordelijk voor een onevenredig hoog aantal huidkankerdoden. Lentigo melanoom, in het bijzonder, kan jarenlang onopgemerkt blijven vanwege de langzame opkomst en de gelijkenis met goedaardige gepigmenteerde laesies. Hoe langer de diagnose wordt vertraagd, hoe groter het risico op dermale invasie en metastatische verspreiding.
Wanneer het vroeg wordt ontdekt en behandeld – voordat de verticale groeifase begint – heeft lentigo melanoom een relatief gunstige uitkomst. Echter, zodra metastase optreedt, wordt de prognose aanzienlijk slechter. Regelmatige monitoring en vroege interventie zijn essentieel om de mortaliteit te verlagen.
Beheerstrategie
Verdachte lentigo melanoom moet dringend worden doorverwezen voor specialistische evaluatie. Excisiebiopsie heeft de voorkeur om een volledig weefselmonster voor histopathologisch onderzoek te verkrijgen. Zodra bevestigd, worden staging-onderzoeken uitgevoerd om lymfeklierbetrokkenheid te beoordelen en mogelijke verre metastasen te identificeren. Deze omvatten klinische palpatie, echografie en doorsnede-imaging (bijv. CT, MRI, PET).
Voortdurende controle met digitale dermatoscopie en periodieke volledige huidcontroles wordt sterk aanbevolen voor patiënten met hoog-risico laesies of een voorgeschiedenis van melanoom.
Behandeling
De hoeksteen van de behandeling is brede chirurgische excisie met histologisch bevestigde schone randen. In gevallen waarbij regionale lymfeklieren betrokken zijn, kan een lymfadenectomie worden uitgevoerd. Voor gemetastaseerde ziekte worden behandelingsopties afgestemd op de individuen en kunnen de volgende omvatten:
- Immunotherapie: Checkpointremmers zoals pembrolizumab of nivolumab.
- Gerichte therapie: Voor tumoren met mutaties zoals BRAF.
- Chemotherapie: Vandaag de dag minder vaak gebruikt, maar nog steeds overwogen in geselecteerde gevallen.
- Radiotherapie: Primair voor palliatieve zorg of als onderdeel van een multimodale behandeling.
Belangrijk: Oppervlakkige verwijdermethoden, waaronder cryotherapie, lasertherapie of scheerexcisie, zijn gecontra-indiceerd omdat ze geen volledige tumorverwijdering garanderen en een juiste histologische beoordeling verhinderen.
Preventie
Het voorkomen van lentigo melanoom omvat langdurige waakzaamheid en minimalisering van UV-schade. Aanbevolen strategieën zijn onder andere:
- Dagelijks een breedspectrumsysteem met SPF 30+ zonnebrandcrème aanbrengen en elke twee uur opnieuw aanbrengen wanneer je buiten bent.
- Beschermende kleding, hoeden met een brede rand en UV-blockerende zonnebrillen dragen.
- Piekzonblootstelling (10.00 tot 16.00 uur) en zonnebanken vermijden.
- Regelmatig de huid controleren op veranderingen in gepigmenteerde laesies.
- Jaarlijkse dermatologische controles plannen, vooral voor degenen met een geschiedenis van huidkanker.
- Trauma of irritatie aan bestaande moedervlekken of gepigmenteerde gebieden vermijden.
Vroegtijdige herkenning en snelle verwijdering van verdachte laesies zijn cruciale stappen in het voorkomen van ziekteprogressie en het verbeteren van de lange termijn resultaten.