Varicela (CIE-10: B01) 🚨
Varicela: enfermedad viral infantil muy contagiosa
La varicela es una infección viral aguda y muy contagiosa causada por el virus varicela-zóster (VZV), miembro de la familia de los herpesvirus. Esta afección se observa con mayor frecuencia en niños y, a menudo, se considera una enfermedad leve y autolimitada en personas sanas. Sin embargo, la varicela puede provocar complicaciones graves en determinados grupos de alto riesgo, como los lactantes, los pacientes inmunodeprimidos, las mujeres embarazadas y los adultos sin inmunidad previa.
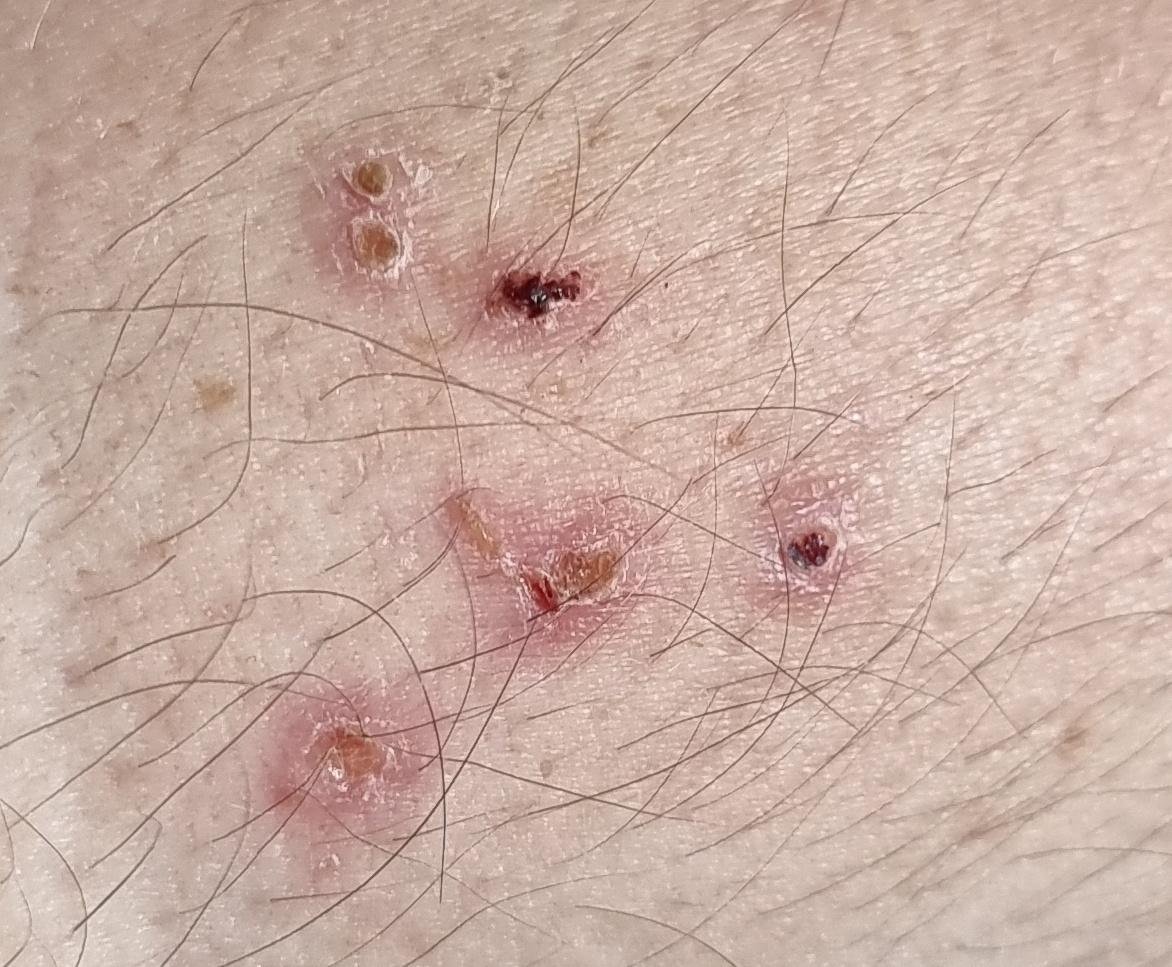
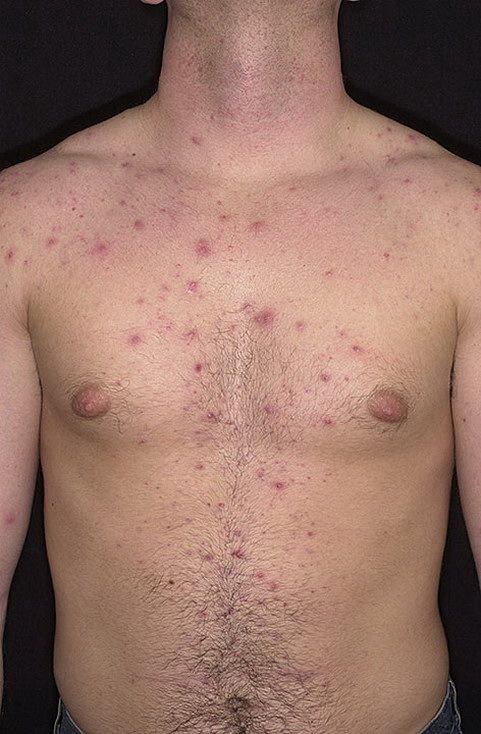
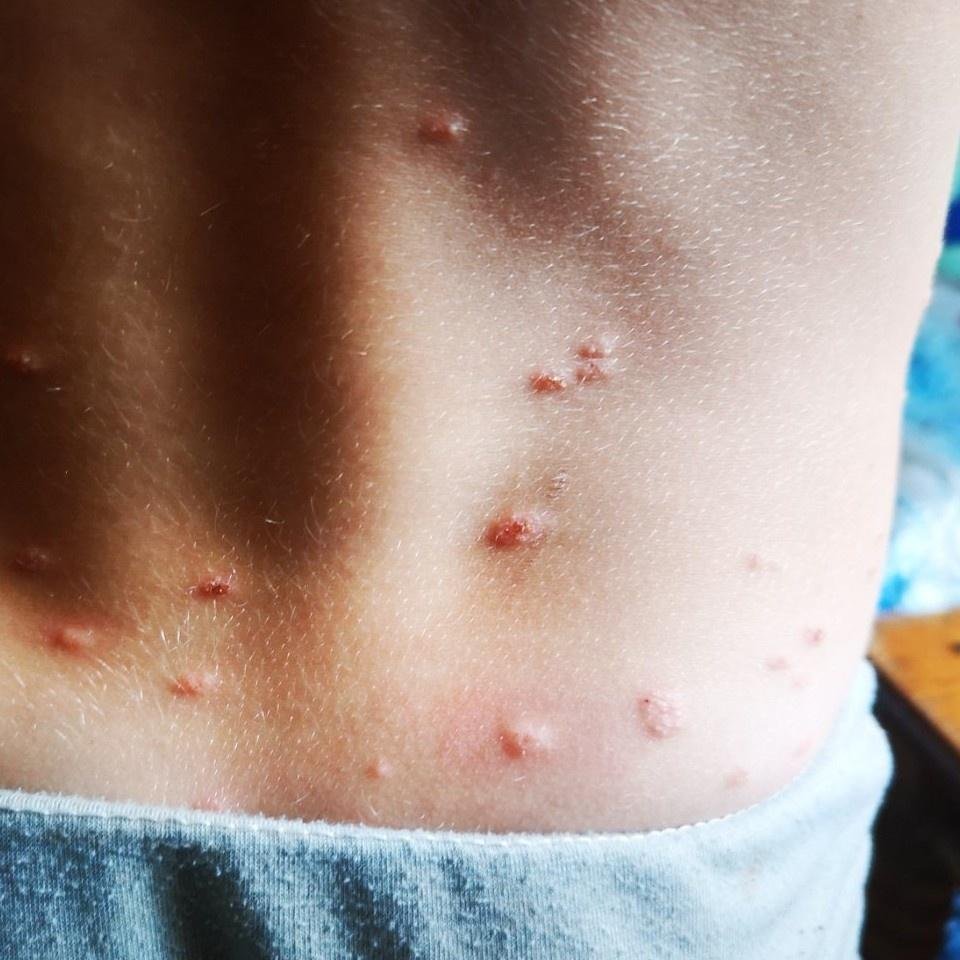
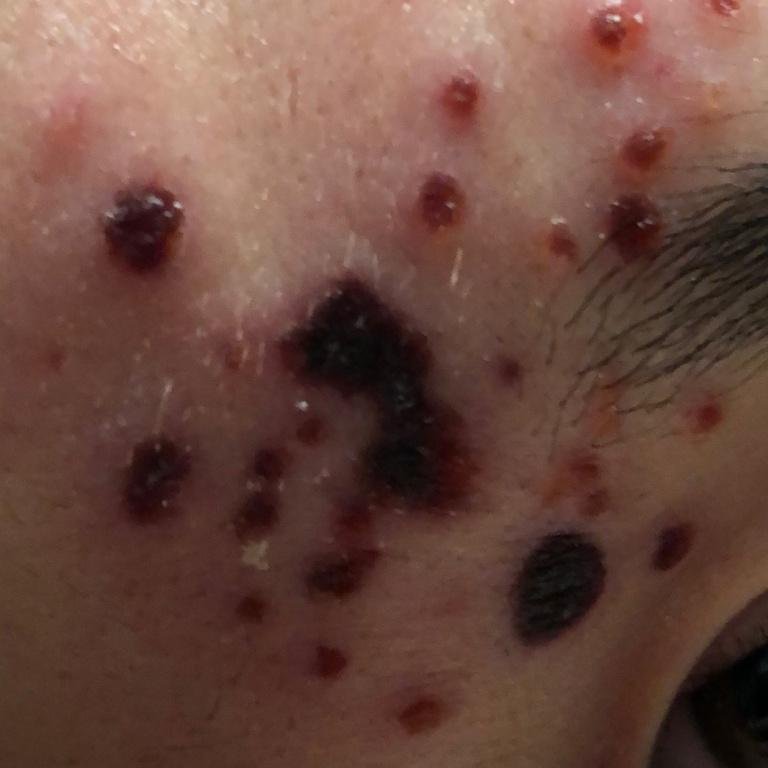
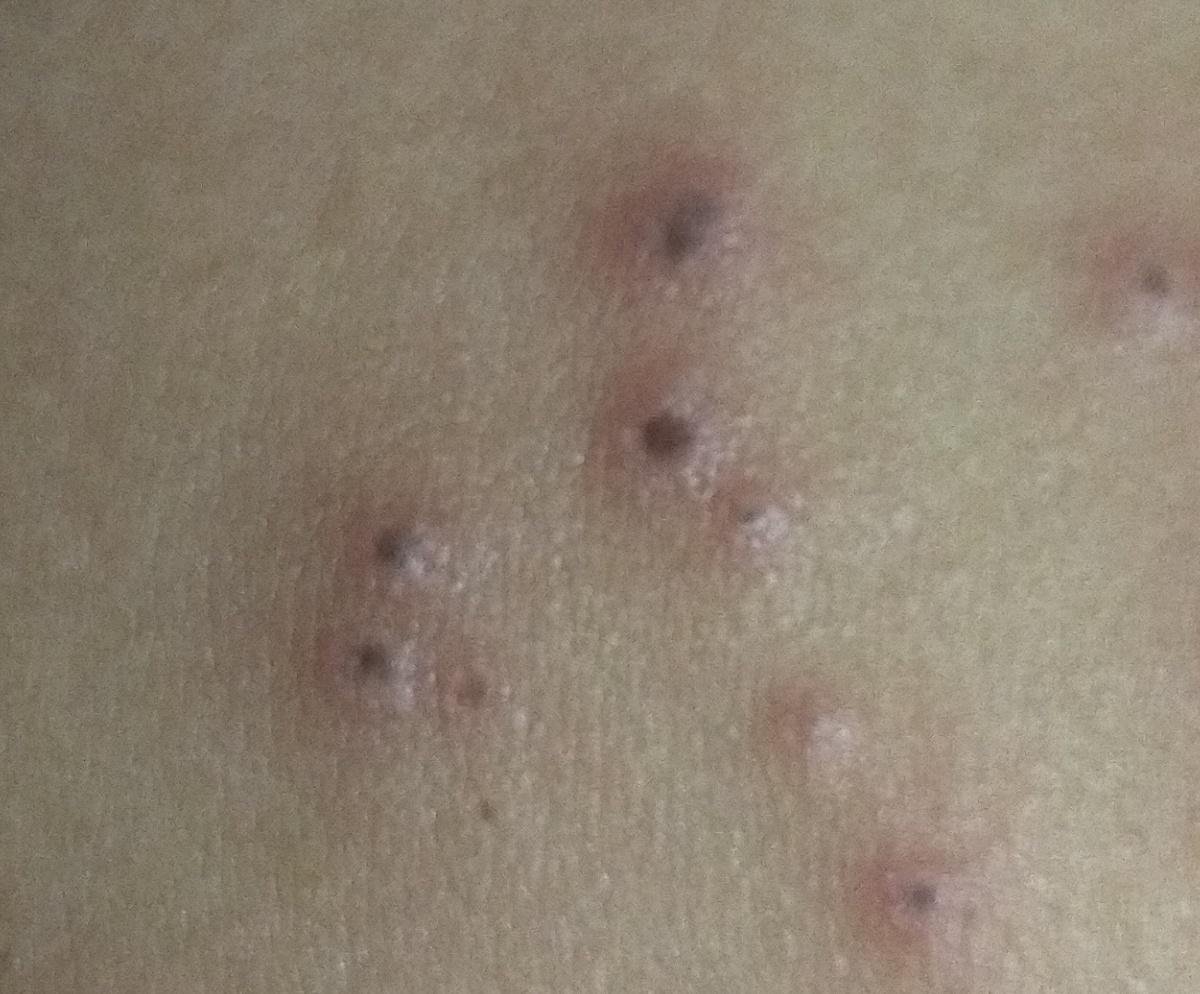
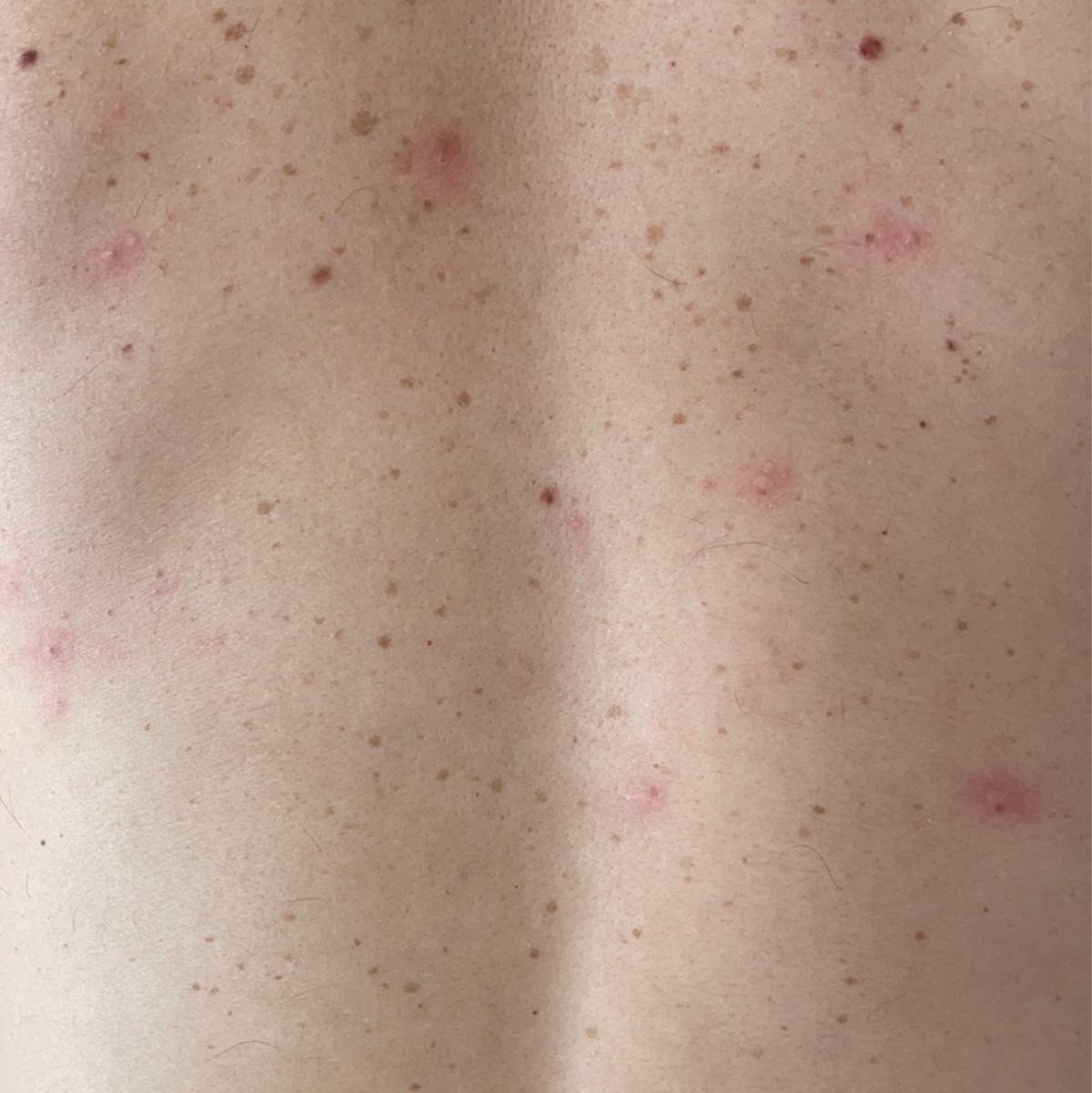
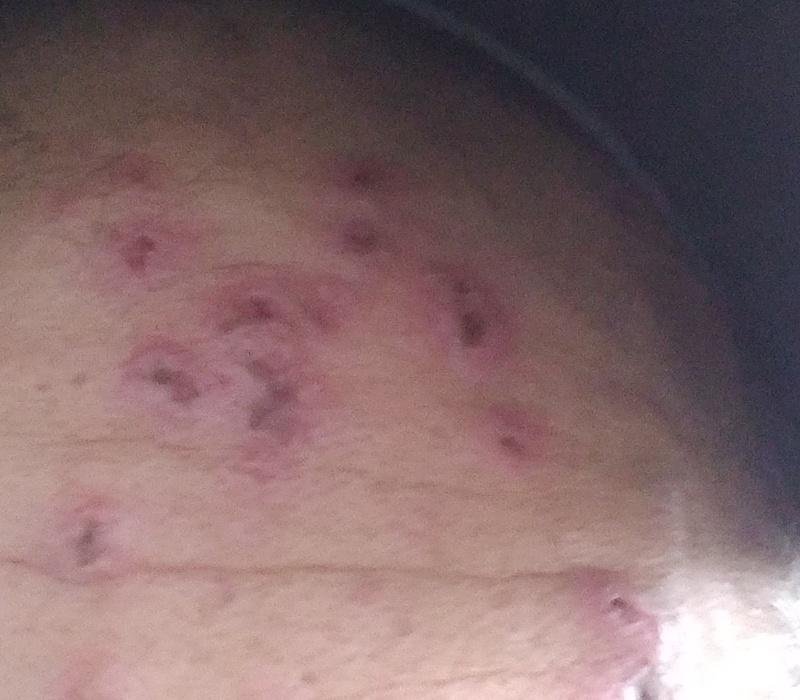
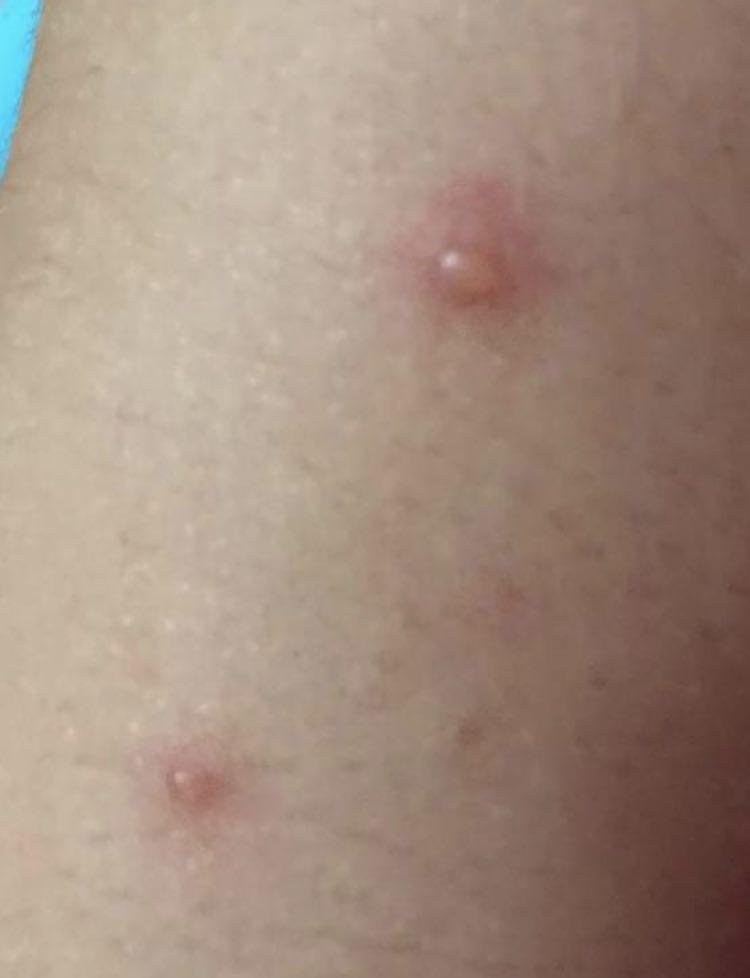
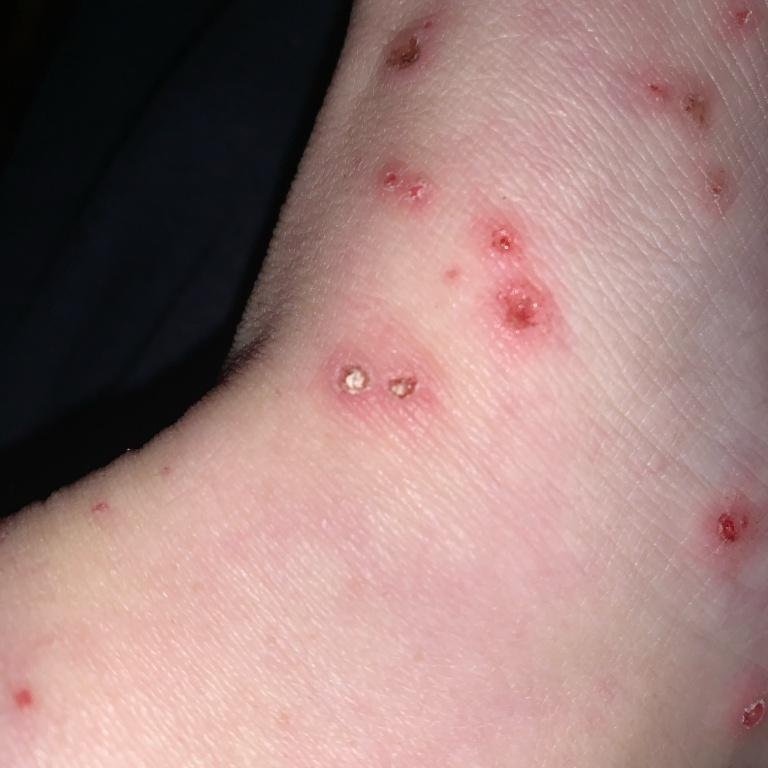
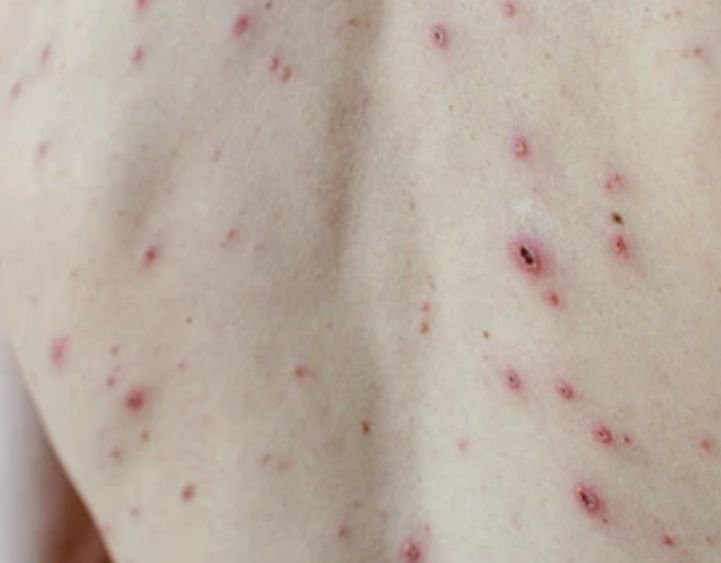
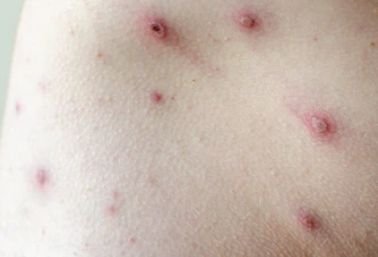
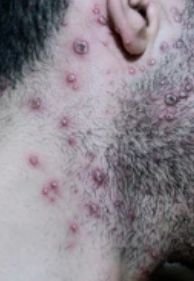
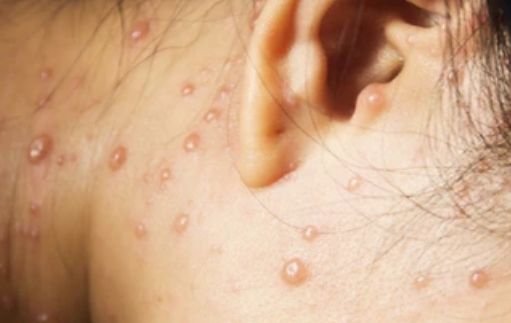
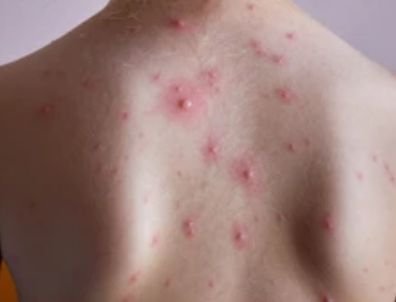
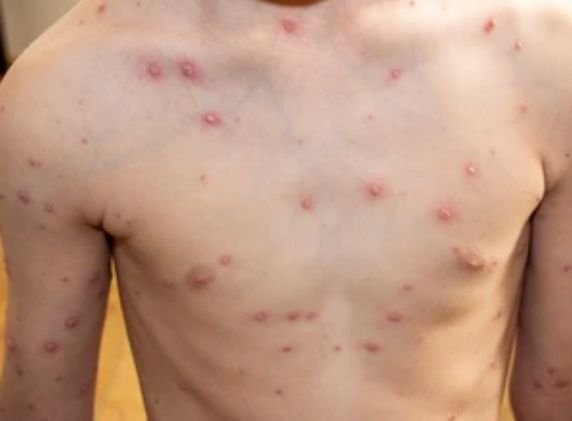
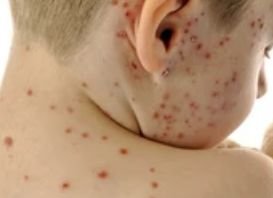
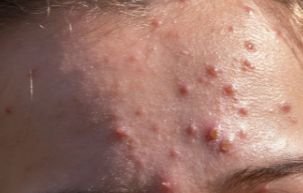
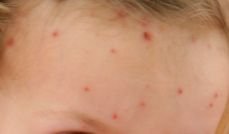
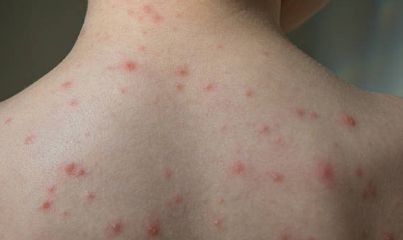
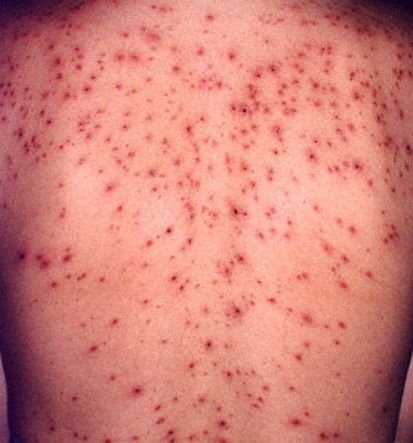
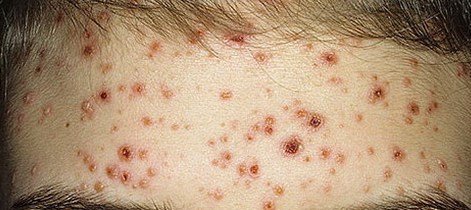
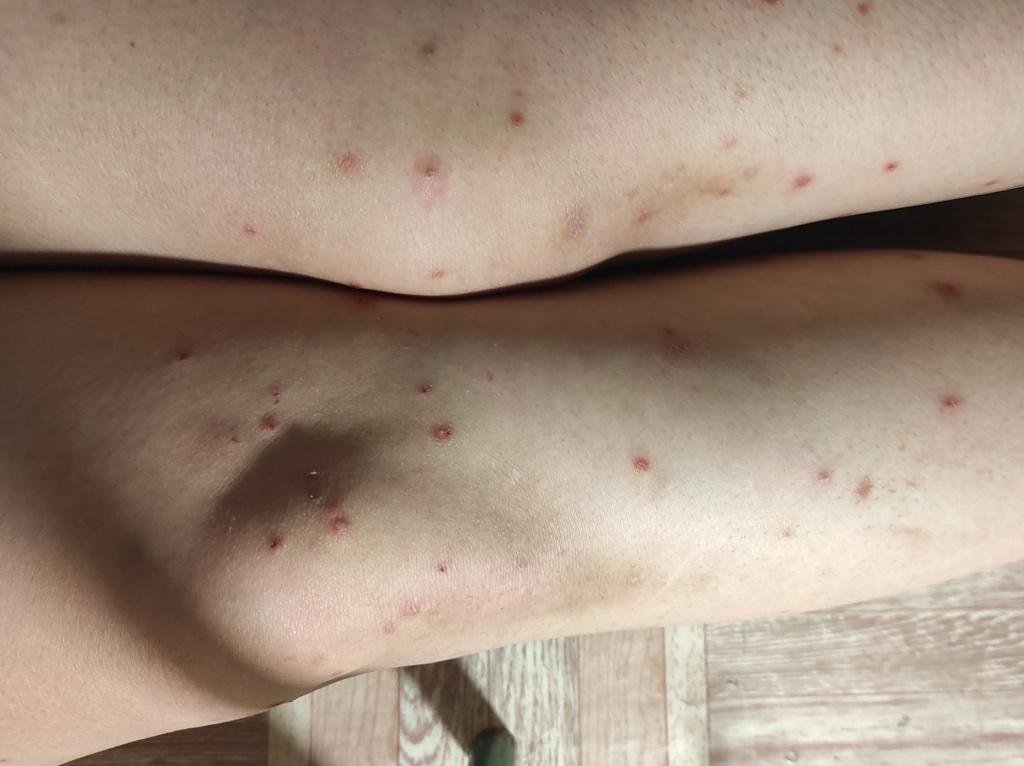
La enfermedad se caracteriza por síntomas sistémicos como fatiga, malestar general, fiebre baja y anorexia, seguidos de un exantema clásico, una erupción cutánea muy pruriginosa compuesta por máculas, pápulas, vesículas, pústulas y costras, que a menudo se presentan simultáneamente en diferentes etapas de evolución. La erupción comienza en el tronco y se extiende rápidamente a la cara, el cuero cabelludo y las extremidades. En casos más graves, también pueden aparecer lesiones en las membranas mucosas, incluyendo la boca y los genitales.
La varicela es muy contagiosa, y se transmite a través de gotículas respiratorias en el aire o por contacto directo con el líquido de las vesículas rotas.
Toser, estornudar o tocar superficies contaminadas facilita la propagación del virus, especialmente en entornos cerrados como hogares, escuelas y guarderías. El periodo contagioso comienza aproximadamente 1-2 días antes de la aparición de la erupción y continúa hasta que todas las lesiones se han cubierto de costras, normalmente entre 7 y 10 días después de la aparición.
¿Quiénes corren riesgo?
La varicela afecta con mayor frecuencia a niños de entre 5 y 9 años. Sin embargo, con el aumento del uso de centros de educación infantil, ahora se observan más casos en niños en edad preescolar. La tasa de infección es extremadamente alta: hasta el 90 % de las personas susceptibles desarrollan la enfermedad tras la exposición al virus.
Los patrones estacionales muestran una mayor incidencia de la varicela en los meses de invierno y primavera, especialmente en las regiones templadas. Una vez infectadas, las personas suelen desarrollar una inmunidad de por vida contra la varicela, aunque el virus permanece latente en el organismo. En algunos casos, puede reactivarse más adelante en la vida en forma de herpes zóster (culebrilla), una afección que causa inflamación dolorosa de los nervios y erupciones cutáneas, normalmente en personas mayores de 60 años o en pacientes inmunodeprimidos.
Fisiopatología del virus
Tras la inhalación o el contacto con las mucosas, el virus varicela-zóster infecta las células epiteliales del tracto respiratorio superior. Desde allí, se disemina a través de los ganglios linfáticos regionales y entra en el torrente sanguíneo (viremia primaria). A continuación, el virus se localiza en el sistema reticuloendotelial, donde se replica. Una viremia secundaria da lugar a una diseminación generalizada a la piel y las membranas mucosas, donde se desarrolla la erupción característica. El virus también establece una latencia en los ganglios de la raíz dorsal de los nervios sensoriales, desde donde puede reactivarse más tarde en forma de herpes zóster.
Este mecanismo de latencia de por vida es una característica distintiva de los herpesvirus y subraya la importancia de la exposición en la primera infancia, la vacunación y la vigilancia a largo plazo de las personas con una respuesta inmunitaria debilitada.
Signos y síntomas: cómo se manifiesta clínicamente la varicela
Los síntomas clínicos de la varicela suelen aparecer entre 10 y 21 días después de la exposición al virus. La enfermedad suele comenzar con una fase prodrómica caracterizada por fatiga, fiebre baja, dolor de cabeza, malestar general y pérdida de apetito. En los niños, esta fase puede ser muy leve o inexistente; en los adultos, los síntomas sistémicos tienden a ser más pronunciados.
En las 24 horas siguientes al inicio, aparece una erupción cutánea característica. La erupción suele comenzar en el pecho y la espalda y luego se extiende rápidamente a la cara, el cuero cabelludo, los brazos, las piernas y, en ocasiones, a las membranas mucosas (cavidad bucal, conjuntiva y genitales).
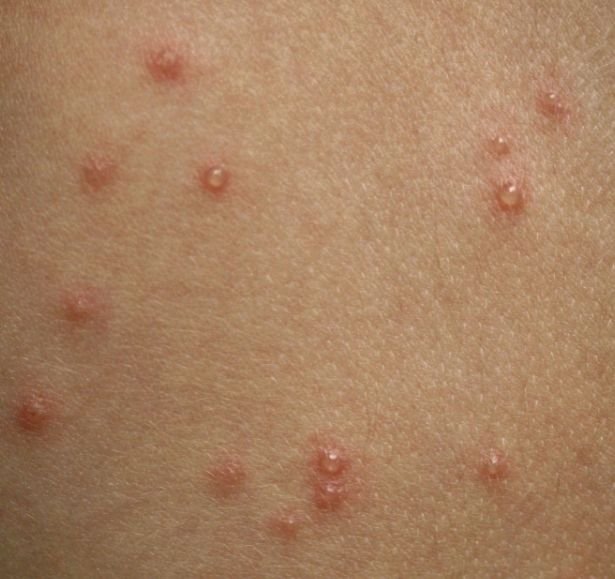
La erupción evoluciona a través de varias etapas distintas:
- Máculas: pequeñas manchas rojas y planas que marcan la erupción inicial.
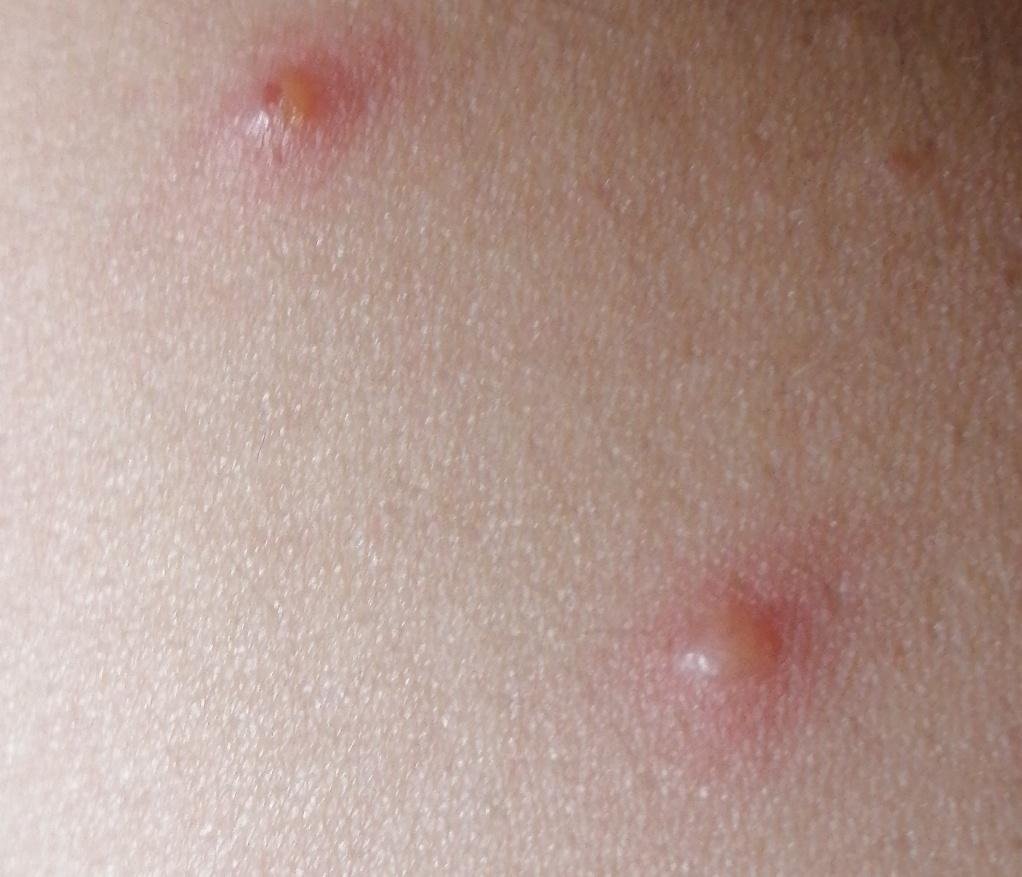
- Pápulas: protuberancias eritematosas que se desarrollan en pocas horas.
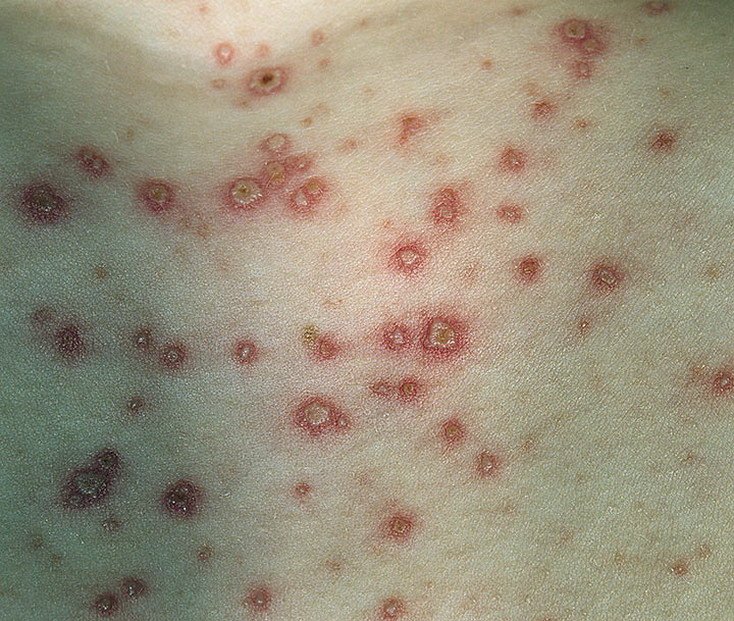
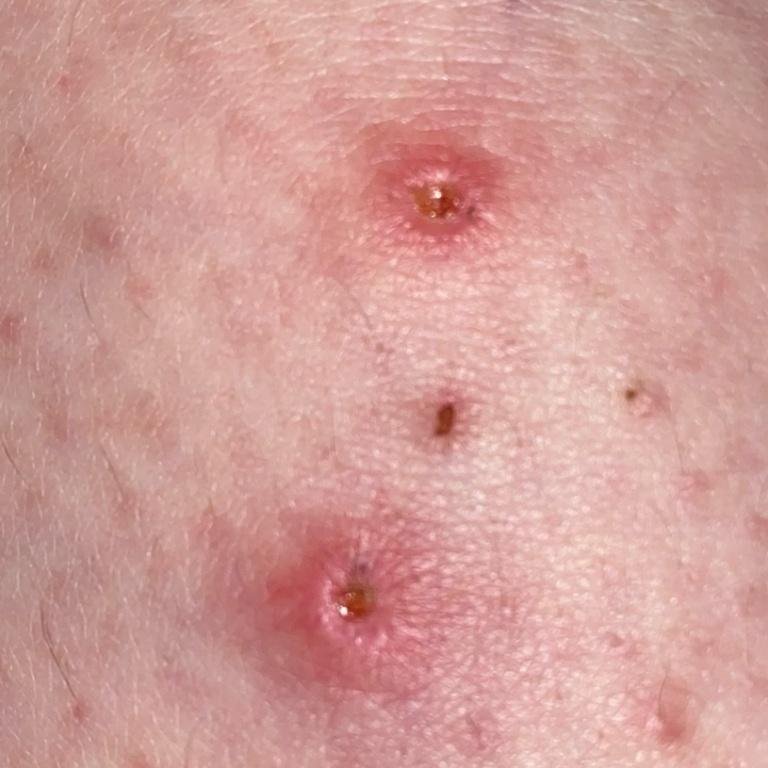
- Vesículas: ampollas llenas de líquido con contenido transparente o amarillento, a menudo descritas como «gotas de rocío sobre un pétalo de rosa».
- Pústulas: En algunos casos, las vesículas pueden volverse turbias o pustulosas.
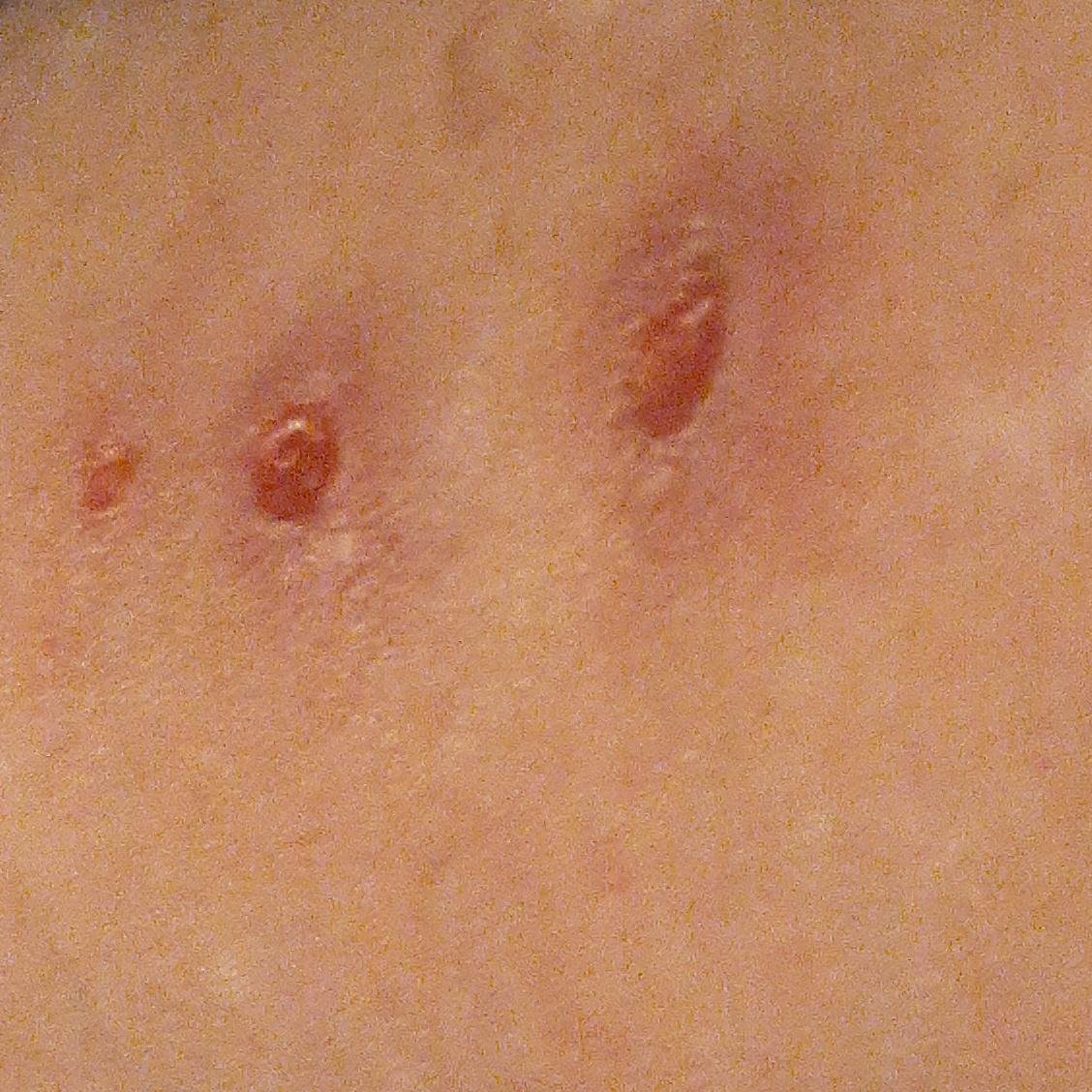
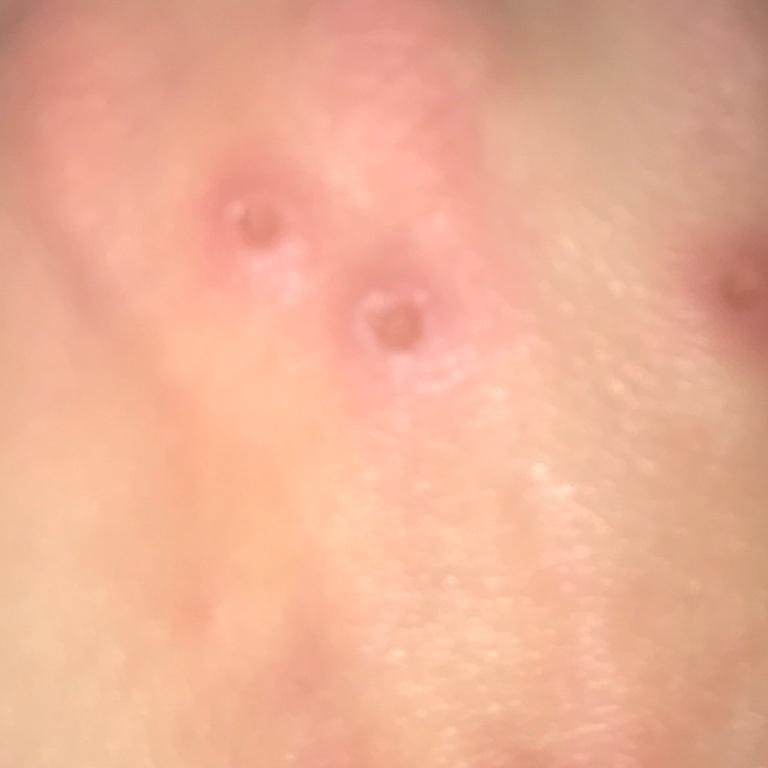
- Costras: Las lesiones finalmente se rompen, se secan y forman costras que se caen en 1-2 semanas sin dejar cicatrices en la mayoría de los casos.
El picor suele ser intenso y puede provocar rascado, lo que aumenta el riesgo de infección bacteriana secundaria y cicatrices. Las lesiones de la varicela pueden variar en número: algunas personas solo tienen unas pocas manchas, mientras que otras pueden desarrollar cientos.
Diagnóstico: cómo se confirma la varicela
En la mayoría de los casos, el diagnóstico de la varicela es clínico y se basa en la presencia de las lesiones cutáneas clásicas en múltiples etapas de desarrollo, junto con síntomas sistémicos como fiebre y malestar general. Sin embargo, en casos atípicos o en pacientes inmunodeprimidos, pueden ser necesarias pruebas diagnósticas adicionales.
Las herramientas de diagnóstico incluyen:
- Reacción en cadena de la polimerasa (PCR): El método más sensible para detectar el ADN del virus varicela-zóster en el líquido de las vesículas, la sangre o los frotis de garganta.
- Anticuerpos fluorescentes directos (DFA): Pueden confirmar la presencia del VZV a partir de raspados de la piel.
- Serología: Las pruebas de anticuerpos IgM e IgG específicos del VZV ayudan a determinar si la infección es reciente o pasada.
En todos los casos sospechosos, especialmente en niños menores de 1 año, mujeres embarazadas o personas inmunodeprimidas, es fundamental consultar a un médico o a un especialista en enfermedades infecciosas lo antes posible para realizar un seguimiento adecuado y planificar los cuidados.
Tratamiento: cómo se trata la varicela
En niños sanos sin afecciones subyacentes, la varicela suele ser autolimitada y solo requiere tratamiento sintomático. El objetivo es aliviar las molestias y prevenir complicaciones.
Los cuidados de apoyo incluyen:
- Antipiréticos: Se utiliza paracetamol (acetaminofén) para controlar la fiebre. Evite la aspirina debido al riesgo de síndrome de Reye.
- Antihistamínicos: Se pueden recetar medicamentos orales o tópicos para aliviar la picazón.
- Loción de calamina o geles refrescantes: ayudan a calmar la piel y reducir la irritación.
- Hidratación y nutrición adecuadas: es esencial consumir alimentos blandos y no ácidos e ingerir líquidos en cantidad suficiente, especialmente si hay lesiones bucales.
- Medidas de higiene: Lavarse las manos con regularidad, llevar las uñas cortas y utilizar productos antisépticos para el cuidado de la piel reducen el riesgo de infecciones secundarias.
- Ropa holgada y transpirable: Previene la irritación de la piel y el sobrecalentamiento.
Tratamiento antiviral:
En personas de alto riesgo, como mujeres embarazadas, pacientes inmunodeprimidos y neonatos, se pueden recetar medicamentos antivirales como aciclovir, valaciclovir o famciclovir. Para obtener la máxima eficacia, el tratamiento debe iniciarse en las 24-48 horas siguientes al inicio de los síntomas.
La inmunoglobulina contra el virus varicela-zóster (VZIG) puede administrarse como profilaxis postexposición en personas de riesgo para reducir la gravedad de la enfermedad.
Complicaciones: cuando la varicela se vuelve peligrosa
Aunque suele ser leve, la varicela puede provocar en ocasiones complicaciones graves que requieren hospitalización y tratamiento agresivo. Las complicaciones más frecuentes son:
- Infecciones bacterianas secundarias de la piel: A menudo causadas por Staphylococcus aureus o Streptococcus pyogenes, pueden requerir antibióticos.
- Neumonía: más frecuente en adultos, fumadores y personas inmunodeprimidas.
- Sepsis: una afección poco frecuente pero potencialmente mortal que requiere intervención urgente.
- Encefalitis o ataxia cerebelosa: Inflamación del cerebro o del cerebelo, que se manifiesta con confusión, convulsiones o disfunción motora.
- Síndrome de varicela congénita: Puede ser consecuencia de una infección materna durante las primeras 20 semanas de embarazo, lo que provoca anomalías fetales.
Los grupos de alto riesgo, especialmente las mujeres embarazadas, los recién nacidos, las personas seropositivas, los pacientes con cáncer y las personas en tratamiento inmunosupresor, requieren una estrecha vigilancia y un tratamiento antiviral precoz para reducir la morbilidad y la mortalidad.
Prevención: reducir la transmisión y proteger a los grupos de riesgo
La varicela es contagiosa desde 1-2 días antes de la aparición de la erupción hasta que todas las lesiones hayan formado costras. Este periodo infeccioso supone un gran reto para prevenir la transmisión, especialmente en colegios y guarderías.
Para reducir la propagación del virus:
- Las personas infectadas deben permanecer en casa y evitar el contacto con otras personas durante al menos 5-7 días después de la aparición de la erupción.
- Se debe practicar una higiene estricta de las manos y la desinfección del entorno.
- Los niños con varicela no deben asistir a la escuela, y los adultos deben evitar los lugares de trabajo en los que haya contacto con poblaciones vulnerables.
Vacunación
La estrategia más eficaz para prevenir la varicela es la vacunación. La vacuna contra la varicela es una vacuna de virus vivos atenuados que se administra en una o dos dosis, dependiendo de la edad y los calendarios nacionales de inmunización. Una sola dosis proporciona aproximadamente un 99 % de protección contra las formas graves y un 80 % de protección contra todas las formas de la enfermedad.
La vacunación tras la exposición, en un plazo de 3 a 5 días tras el contacto con una persona infectada, aún puede prevenir o reducir significativamente la gravedad de la enfermedad. La vacunación es especialmente importante para:
- Niños de 12 meses o más;
- Adultos no vacunados que nunca han tenido varicela;
- Profesionales sanitarios y cuidadores de pacientes inmunodeprimidos;
- Mujeres en edad fértil antes del embarazo.
Combinando la vacunación, las medidas de salud pública y la atención médica oportuna, se puede reducir considerablemente la carga de la varicela y sus complicaciones, especialmente en las poblaciones de alto riesgo.